Боль в суставах при гипопаратиреозе

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Больного гипопаратиреозом беспокоят парестезии, похолодание и чувство ползания мурашек во всем теле, особенно в конечностях, судорожные подергивания в мышцах, приступы болезненных тонических судорог, нервозность. В поздних стадиях заболевания появляются изменения кожи, катаракта, кальцинаты в различных органах и в подкожной клетчатке.
По течению и характеру клинических особенностей гипопаратиреоза выделяют две его формы: явную (манифестную), с острыми и хроническими проявлениями, и скрытую (латентную).
Клиническая симптоматика гипопаратиреоза складывается из нескольких групп симптомов: повышения нервно-мышечной проводимости и судорожной готовности, висцерально-вегетативных и нервно-психических нарушений.
Наиболее тяжелые неврологические изменения наблюдаются у больных с внутричерепной кальцификацией, в частности в области базальных ганглиев, а также над турецким седлом, иногда - в области мозжечка. Проявления, связанные с внутричерепной кальцификацией, полиморфны и зависят от их локализации и степени повышения внутричерепного давления. Чаще других наблюдаются явления эпилептиформного типа и паркинсонизм. Эти изменения типичны также для псевдогипопаратиреоза.
При длительном течении гипопаратиреоза может возникнуть катаракта, обычно подкапсульная, двусторонняя, иногда наблюдается отек соска зрительного нерва. Возникают изменения зубочелюстной системы: у детей - нарушения формирования зубов; у больных всех возрастных групп - кариес, дефекты эмали. Характерны нарушения роста волос, раннее поседение и поредение волос, ломкость ногтей, изменения кожи: сухость, шелушение, экзема, эксфолиативный дерматит. Очень часто развивается кандидамикоз. Острая форма заболевания протекает с частыми и тяжелыми приступами тетании и трудно компенсируется. Хроническая форма течет мягче, при адекватной терапии можно добиться длительных (многолетних) бесприступных периодов. Латентный гипопаратиреоз протекает без видимых внешних симптомов и выявляется только на фоне провоцирующих факторов или при специальном обследовании. Провоцирующими факторами при латентном гипопаратиреозе могут быть волнения, уменьшение поступления с пищей кальция и увеличение поступления фосфатов, физическая нагрузка, предменструальный период, инфекции, интоксикации, переохлаждение или перегревание, беременность, лактация. Как правило, судорожные явления и развернутая картина гипопаратиреоидного криза возникают при снижении содержания кальция в крови до 1,9-2,0 ммоль/л.
Рентгеносемиотика гипопаратиреоза складывается из явлений остеосклероза, периостоза длинных трубчатых костей, лентовидных уплотнений метафизов, преждевременного обызвествления реберных хрящей. Склероз скелета обычно сочетается с патологическими обызвествлениями в мягких тканях: в головном мозге (ствол, базальные ганглии, сосуды и оболочки головного мозга), в стенках периферических артерий, в подкожной клетчатке, в связках и сухожилиях.
При развитии заболевания в детском возрасте наблюдаются нарушения роста и развития скелета: низкорослость, брахидактилия, изменения зубочелюстной системы.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10]

гинеколог / Стаж: 21 год
Дата публикации: 2019-03-27
уролог / Стаж: 27 лет
Гипопаратиреоз— это заболевание, характеризующееся избытком паратиреоидного гормона в крови из-за чрезмерной активности одной или нескольких паращитовидных желез организма. Оно ведет к стойкому снижению концентрации кальция(гипокальцемия) в плазме крови в результате неадекватного синтеза паратгормона паращитовидными железами и повышенной реабсорбцией фосфора (гиперфосфатемия) в проксимальных отделах канальцев почек.

Вследствие дефицита продукции этого гормона (из-за снижения всасывания кальция в кишечнике) нарушается равновесие между ионами натрия и калия, кальция и магния, повышается нервно-мышечная возбудимость, развиваются приступообразные непроизвольные (тонические) судороги, а также изменяется работа желудочно-кишечного тракта.
Заболевание в различных формах встречается у 2-3 человек из 1000, независимо от пола и возраста, и заключается в нарушении фосфорно-кальциевого обмена. Как самостоятельное заболевание гипопаратиреоз различного генеза встречается у 0,2–0,3 % населения.
Классификация гипопаратиреоза
В зависимости от этиологии выделяют:
- Послеоперационный гипопаратиреоз, как результат хирургических вмешательств на щитовидной и околощитовидных железах.
- Гипопаратиреоз, как следствие повреждения паращитовидных желез:
- лучевым воздействием;
- инфекционными факторами;
- при амилоидозе (нарушении белкового обмена);
- при кровоизлияниях в гормонально-неактивную опухоль железы.
- Идиопатический гипопаратиреоз.
- Псевдогипопаратиреоз.
Определены формы гипопаратиреоза:
- латентная (скрытая), протекающая без визуально видимых симптомов, но проявляющаяся под воздействием факторов-провокаторов или при специальном обследовании;
- острая — трудно компенсируемое состояние с часто возникающими тяжелыми приступами судорог;
- хроническая — редкие приступы, провоцируемые инфекциями, физической нагрузкой, нервным перенапряжением, менструацией, психологической травмой (обострения этой формы гипопаратиреоза обычно возникают весной и осенью; при адекватном лечении можно добиться длительной ремиссии);
- манифестная, проявляющаяся тетаническими судорогами и нарушением чувствительности скелетных мышц при полном сознании пациента.
Осложнения гипопаратиреоза
Осложнения гиперпаратиреоза, прежде всего, вызваны слишком малым количеством кальция в костях и повышенным уровнем кальция в крови. Осложнения включают в себя:
- остеопороз;
- почечные камни;
- сердечно-сосудистыезаболевания;
- неонатальный гиперпаратиреоз (запущенныйгиперпаратиреоз у беременных женщин может привести к снижению уровня кальция у новорожденных).
При резком падении уровня кальция в крови развивается тетания —гипокальциемический криз. Судорожный приступ возникает спонтанно или в результате действия внешнего раздражителя — механического, акустического, гипервентиляционного, реже с предупреждающих симптомов (общей слабости, парестезии в области лица и в кончиках пальцев с быстрыми подергиваниями отдельных мышц), а уже потом — тонические/ клонические судороги.
Во время приступов тетании пациент, находясь в сознании, испытывает сильные боли. Спазм гладкой мускулатуры может проявиться печеночной или почечной коликой. При развитии бронхоспазма и ларингоспазма резко нарушается дыхание и возникаетопасность для жизни больных гипопаратиреозом, особенно детей.
Необратимый характер при гипопаратиреозе носят осложнения, обусловленные длительной недостаточностью кальция — катаракта, кальцификация тканей мозга (болезнь Фара) и других органов.
Прогноз при гипопаратиреозе
Прогноз при гипопаратиреозе может быть благоприятным при постоянном контроле врача-эндокринолога, адекватном его лечении и предупреждении судорожных приступов. Контроль осуществляется 1 раз в 3 месяца для определения компенсации заболевания и коррекции курса лечения, а также 2 раза в год необходим осмотр врача-окулиста во избежание развития катаракты.
Профилактика гипопаратиреоза
Чтобы предупредить возникновение гипопаратиреоза во время хирургических операций на щитовидной железе, следует применять щадящие оперативные методики в отношении к паращитовидным железам. Пациентам с рецидивирующим токсическим зобом во избежание развития гипопаратиреоза рекомендуется проводить лучевую терапию радиоактивным йодом вместо хирургической операции. Важна профилактика послеоперационных осложнений (спаек, инфильтратов), которые способны нарушить кровоснабжение околощитовидных желез, а также раннее обнаружение у послеоперационных пациентов симптомов повышенной нервно-мышечной возбудимости и своевременное принятие мер.
Для предупреждения судорожного синдрома (тетании) и развития острого гипокальциемического криза при гипопаратиреозе необходимо исключить провоцирующие факторы, профилактировать интоксикации и инфекции.
Пациенты с гипопаратиреозом обязаны соблюдать молочно-растительную диету, обогащеннуюкальцием и обедненную фосфором, без мясных продуктов, вызывающихразвитие тетании, а такженаходиться на диспансерном учете для осуществленияконтроля за содержанием кальция и фосфора в костях и крови.
Паратгормони гормон щитовидной железы кальцитонин с витамином D отвечает за регуляцию в организме фосфорно-кальциевого обмена. Недостаток паратгормона вызывает нарушение минерального баланса между ионами калия, натрия, магния и проницаемости клеточных мембран, что усиливает нервно-мышечную возбудимость и появление судорог. Гипокальциемия и гиперфосфатемия содействуют отложению солей кальция во внутренних органах и на стенках кровеносных сосудов.
Аномальные отклонения в развитии паращитовидных желез обнаруживаются чаще всего у новорожденных. Нередко случаются сочетания аномального развития околощитовидных желез с аплазией вилочковой железы плюс иммунодефицит, а также с врожденными аномалиями сердца.
Гипопаратиреоз, как клинический синдром, может возникать по разным причинам:
- вследствие случайного удаления околощитовидных желез при резекции щитовидной железы;
- при удалении паратиреоаденомы, если есть атрофия других паращитовидныхжелез;
- при воспалительных процессах или кровоизлиянии в результате травмы в околощитовидных железах;
- на фоне врожденной неполноценности или аутоиммунного повреждения паращитовидных желез;
- вследствие туберкулёза, кори, гриппа, амилоидоза желез;
- деструкции паращитовидных желез опухолевыми процессами в области шеи, при гемохроматозе, амилоидозе;
- в результате поражения желез вторичными злокачественными опухолями (метастазами);
- после лечения радиоактивным йодом токсического зоба.
При подспудной ущербности функций околощитовидных желез тетания проявляется в результате:
- инфекции;
- интоксикации (отравление свинцом, окисью углерода, спорыньей);
- D-гиповитаминоза;
- алкалоза (кислотно-щелочной дисбаланс);
- синдрома Ди Джорджи — чрезвычайно редко встречающегося состояния, когда наблюдаются агенезия паращитовидных желез, недоразвитие тимуса и врождённые пороки сердца;
- Баракат-синдрома, когда в итогемикроделений хромосом и точечных мутаций в определенном гене, совместно с гипопаратиреозом, обнаруживается неврогенная глухота и почечная дисплазия;
- беременности и лактации;
- врожденного отсутствия или недоразвития паращитовидных желез.
Симптомы могут быть слабо выраженными и неспецифическими, абсолютноне связанными, на первый взгляд, с дисфункцией паращитовидных желез или же очень тяжелыми. Типичные симптомы гиперпаратиреоза:
- хрупкие кости, что повышает риск возникновения переломов (остеопороз);
- камни в почках;
- избыточное мочеиспускание;
- боли в области живота;
- общая слабость или быстрая утомляемость;
- депрессия и/или ухудшение памяти;
- ломота в костях и боли суставах;
- частые жалобы на плохое самочувствие без видимых причин;
- тошнота, рвота, потеря аппетита.
У такого заболевания, как гипопаратиреоз, симптомы клинические — это главенствующий судорожный (тетанический) синдром, когда сильные мышечные сокращения сопровождаются болями.
В зависимости от сведенных судорогой мышц развиваются характерные проявления со стороны соответствующих органов.
Судорожный синдром при гипопаратиреозе проявляется спазмом мышц:
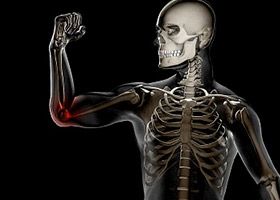
- верхних и нижних конечностей —преимущественно поражаются сгибательные мышцы;
- при судорогах в руках — верхняя конечность согнута в локтевом и запястном суставах и прижата к туловищу;
- лица —характерно сжатие челюстей, опущение уголков рта, сдвигание бровей, приопущение век;
- сосудов сердца —ощущение резкой боли;
- туловища — выгибание туловища назад;
- шеи, межреберныхмышц, диафрагмы и мышц живота —приводит к затруднённомудыханию, одышке, спазму бронхов;
- пищевода, желудка, кишечника —ведет к нарушениюглотания, запорам, кишечной колике;
- мочевого пузыря — проявляется анурия (отсутствие мочевыделения).
Судороги при гипопаратиреозе отличаются резкой болезненностью. Легкая формазаболевания сопровождается судорогами, длящимися несколько минут 1-2 раза в неделю, а тяжелая форма сопровождается продолжительными (в течение нескольких часов) судорогами несколько раз в сутки. Спазмы мускулатуры могут совмещаться с бледностью кожи, перепадами давления, сердцебиением, рвотой, поносом. В тяжелых случаях гипопаратиреоза может произойти потеря сознания.
Вегетативные нарушения при гипопаратиреозе проявляются симптомами:
- повышенная потливость;
- головокружение и обмороки;
- звон и чувство заложенности в ушах, снижение слуха;
- нарушения концентрации и сумеречного зрения;
- болями в сердце и нарушением сердечного ритма;
- изменениям чувствительности рецепторов: повышение чувствительности к резким звукам, шуму, громкой музыке, снижение восприятия кислого и повышенное восприятие сладкого и горького;
- нарушение реального восприятия окружающей температуры — ощущение холода или жара.
При долговременном снижении уровня кальция в крови у пациентов с гипопаратиреозом наблюдаются изменения в психике: снижение интеллекта, памяти, неврозы, эмоциональная лабильность (депрессия, тоска), расстройство сна.
Хроническое течение гипопаратиреоза приводит к трофическим нарушениям кожных покровов: шелушение, сухость и изменение пигментации кожи, ломкость ногтей, экзема, грибковые заболевания, появление на коже везикул с серозным содержимым.
Также происходит выпадение волос, частичное/полное облысение, раннее поседение.
Повреждается ткань зубов:
- у детей нарушается формирование зубов, обнаруживаются участки гипоплазии эмали, а также отставание в росте;
- у пациентов всех возрастных групп наблюдается повреждение эмали зубов, развитие кариеса.
Прихроническом гипопаратиреозе может развиться катаракта—помутнения хрусталика со снижением остроты зрения и развитием слепоты.
При латентной формезаболевания спазмы мышц могут возникнуть при острых инфекциях, интоксикациях, беременности, авитаминозах.
Диагностика явных клинических форм гипопаратиреоза основана на результатах:
- визуального осмотра больного;
- наличия типичного анамнеза (перенесенные операции на щитовидной или паращитовидных железах, лучевая терапия радиоактивным йодом);
- симптомов повышенной нервно-мышечной возбудимости (судорожная готовность или приступы тонических судорог);
- исследование уровня кальция и фосфора, паратгормона в крови и моче;
- рентгенограммы по поводу остеосклероза, обызвествления реберных хрящей;
- денситометрии по поводуплотности костей;
- МРТ об отложении кальция во внутренних органах, подкожной клетчатке, ганглиях головного мозга (болезнь Фара);
- проб на определение повышенной судорожной готовности, проб с гипервентиляцией для обнаружения скрытых форм гипопаратиреоза.
Гипопаратиреоз необходимо дифференцировать с эпилепсией и гипогликемией.
Назначается строгая диета, обогащенная кальцием и магнием, но с малым содержанием фосфора (молочно-растительная) и резким ограничением/отказом от мясных продуктов в период обострения гипопаратиреоза. Обязателен прием с пищей витамина D2 (эргокальциферола), который содержится в желтке яиц, печени, рыбьем жире.
Применяются препараты органического кальция,совмещенного с витамином D, а для активации его выработки собственным организмом пациентам с хроническим гипопаратиреозом рекомендуются солнечные ванны или умеренное физиотерапевтическое ультрафиолетовое облучение.
Для профилактики судорожного синдрома назначают противосудорожные и успокаивающие препараты (люминал, бромиды). В случае гипокальциемического криза внутривенно вводят раствор глюконата кальция.
Введите ваши данные, и наши специалисты свяжутся с Вами, и бесплатно проконсультируют по волнующим вас вопросам.
- Аутоиммунный тиреоидит
- Гинекомастия
- Гиперальдостеронизм
- Гиперпаратиреоз
- Гипертиреоз
- Гипопаратиреоз
- Гипотиреоз
- Диабетическая нейропатия
- Диабетическая нефропатия
- Диабетическая стопа
- Диффузный токсический зоб
- Диффузный эутиреоидный зоб
- Инсулинома
- Йододефицитные заболевания щитовидной железы
- Несахарный диабет
- Ожирение
- Опухоли паращитовидных желез
- Пролактинома
- Псевдогипопаратиреоз
- Тиреоидиты
- Эндокринная офтальмопатия
"Лицензии Департамента здравоохранения города Москвы"
Общие сведения
Гипопаратиреоз – это болезнь, которая развивается в организме человека как последствие недостачи паратгормона либо при нарушении рецепторной чувствительности тканей к нему. Это вещество вырабатывается паращитовидными железами. Активность паращитовидных желез снижается вследствие разных причин у людей в любом возрасте (согласно данным статистики, болезнь наблюдается у 0,3—0,4% населения). Следовательно, заболевание является редким. Последствием этого недуга является нарушение в обменных процессах кальция и фосфора, что ведет к гипокальцемии (в костной ткани и крови понижается количество кальция) и гиперфосфатаземи (возрастает уровень фосфора).
Причины гипопаратиреоза
Обмен кальция и фосфора в организме человека обеспечивают паратгормон, кальцитонин (гормон щитовидной железы), а также витамин D. Следовательно, при недостатке паратгормона, не только нарушается этот обмен, но и происходит сбой в минеральном балансе (нет равновесия между ионами К, Na, Mg). Снижается проницаемость клеточных мембран, вследствие чего наблюдается усиление нервно-мышечной возбудимости, и возникают судороги. Кроме того, у больного гипопаратиреозом соли кальция откладываются на стенках сосудов и во внутренних органах.
Первичный гипопаратиреоз проявляется вследствие отсутствия, повреждений либо полного удаления паращитовидных желез.
Болезнь также всего развивается у людей с патологиями щитовидной железы, так как существует функциональная взаимосвязь между этой железой и паращитовидными железами.
Причинами, которые способствуют развитию этого недуга, является несколько факторов.
Гипопаратиреоз у детей и взрослых иногда проявляется после проведения хирургических операций на щитовидной железе либо после оперативных вмешательств на других органах шеи, при которых могут повреждаться паращитовидные железы. Послеоперационный гипопаратиреоз, как правило, развивается у больного, которому из-за онкологического заболевания полностью удаляется щитовидная железа.
Существуют и другие причины заболевания: кровоизлияния в паращитовидные железы, которые происходят после травм шеи, воспаления в этих железах, метастазы в область шеи и непосредственно в паращитовидные железы при онкологических заболеваниях.
Симптомы гипопаратиреоза могут проявиться и как последствия врожденной патологии паращитовидных желез, действия на организм человека радиации, при эндокринных нарушениях, а также при аутоиммунных системных болезнях.
Лечение гипопаратиреоза необходимо проводить сразу же после установления этого диагноза. Ведь в особо тяжелых случаях следствием болезни может быть даже инвалидность больного.
Классификация
Современные специалисты подразделяют гипопаратиреоз на несколько разных форм, руководствуясь при этом особенностями течения болезни. При острой форме недуга у больного сравнительно часто проявляются приступы сильных судорог, его состояние трудно компенсируется.
При хронической форме гипопаратиреоза приступы проявляются нечасто. Это происходит после попадания инфекции в организм, а также как следствие тяжелых физических нагрузок, стрессов. У женщин обострение может произойти после менструации. Чаще всего болезнь обостряется в весенний и осенний периоды. При правильном подходе к лечению наблюдаются длительные периоды ремиссии.
При латентной форме гипопаратиреоза не наблюдается внешних проявлений недуга, а признаки болезни можно определить только при специальном обследовании человека.
Также существует классификация, где учитываются причины, по которым проявляется гипопаратиреоз:
- Послеоперационный – развивается как последствие хирургических операций в области шеи либо на щитовидной железе.
- Посттравматический – проявляется после облучения либо воздействия на организм инфекции, а также как следствие травм, кровоизлияний и др.
- Врожденный – при патологии внутриутробного развития.
- Идиопатический, аутоиммунный гипопаратиреоз.
Симптомы
Основным симптомом при развитии гипопаратиреоза является судорожный (тетанический) синдром. Судороги возникают как следствие сильной нервно-мышечной возбудимости, которая проявляется при уменьшении выработки в организме паратгормона. Как следствие, человек страдает от интенсивных сокращений мышц, которые сопровождаются болью.
При судорожном синдроме верхних и нижних конечностей, как правило, поражаются мышцы-сгибатели. Если судорога поражает руку, конечность сгибается в локтевом и запястном суставах и прижимается к туловищу. При судорогах лица у больного сжимаются челюсти, сдвигаются брови, опускаются уголки рта и веки.
При судорогах сосудов сердца ощущается приступ резкой боли в области сердца. Судороги туловища проявляются разгибанием туловища назад. Больной, у которого происходят судороги шеи, диафрагмы межреберных мышц, или мышц живота затрудняется дыхание, проявляется спазм бронхов и одышка. Если судороги охватывают желудок, пищевод, кишечник, то нарушаются функции глотания, может развиваться запор, кишечная колика. При судорогах мочевого пузыря развивается анурия (у больного отсутствует мочевыделение).
Судороги при гипопаратиреозе всегда болезненны. Если у больного имеет место легкая форма недуга, то подобные приступы могут возникать до 2 раз в неделю, при этом приступ продолжается несколько минут. При тяжелой форме гипопаратиреоза судороги могут развиваться несколько раз в сутки, и при этом приступ длится несколько часов. Иногда приступы развиваются спонтанно, но часто их возникновение происходит вследствие воздействия определенного внешнего раздражителя. При спазмах мускулатуры у больного может бледнеть кожа, наблюдаются перепады давления, сильное сердцебиение, проблемы с пищеварением. Иногда, при тяжелом течении болезни, человек может даже терять сознание.
Проявляются при этой болезни и вегетативные нарушения: сильная потливость, обмороки, головокружения, ощущения звона в ушах и снижение слуха, нарушение концентрации зрения, а также зрения в сумерках. Может также нарушаться чувствительность рецепторов, вследствие чего отмечается повышение восприятия к громким звукам, к горькой и сладкой пищи, резкое ощущение жара или холода.

Если низкий уровень содержания кальция отмечается на протяжении длительного периода, то пациенты могут также страдать от заметных изменений в психике. У них снижается память, интеллект, отмечаются проявления депрессии, плохой сон.
При хронической форме болезни возникают трофические нарушения. Происходят изменения в состоянии кожи: она становится сухой, шелушится. Может измениться пигментация, развиваться грибковые болезни, экзема. Нарушается рост волос, иногда отмечается облысение, поседение в молодом возрасте. Может повреждаться ткань зубов, что особенно заметно проявляется у детей в процессе формирования зубов. Для взрослых пациентов характерно развитие кариеса. Дети также могут отставать от здоровых сверстников в росте.
У пациентов, которые страдают гипопаратиреозом продолжительный период, может проявиться катаракта. Если у больного имеет место латентная форма недуга, то судороги могут отмечаться при инфекционных болезнях, беременности, интоксикации, недостатке витаминов.
Осложнения
Если в крови человека резко снижается уровень кальция, то следствием этого явления может стать развитие гипокальциемического криза. Развитие судорожного приступа происходит спонтанно или под воздействием раздражителей. При судорогах конечностей отмечается болезненность, а бронхоспазм и ларингоспазм могут быть опасными для жизни пациента, так как отмечаются резкие нарушения дыхания. Особенно опасны такие явления для детей.
Некоторые явления при гипопаратиреозе являются необратимыми. В данном случае речь идет о кальцификации тканей мозга, иных органов, а также о катаракте.
Диагностика
Во время диагностики изначально специалист проводит внешний осмотр пациента, а также изучает анамнез. Врачу следует выяснить, проводились ли оперативные вмешательства на щитовидной либо паращитовидных железах, подвергался ли больной лучевой терапии. Кроме того, важно определить наличие признаков повышенной нервно-мышечной возбудимости.
Далее проводятся лабораторные исследования, при которых определяется содержание в крови и моче паратгормона, кальция, фосфора. Проводится также рентгенологическое исследование, которое позволяет определить обызвествление реберных хрящей, остеосклероз. Денситометрическое исследование выявляет повышенную плотность костей. Иногда больному также проводят МРТ, чтобы определить наличие отложений кальция во внутренних органах, тканях головного мозга, в подкожной клетчатке. Для определения аритмии, которую вызывает гипокальцимия, назначается проведение ЭКГ.
Чтобы определить скрытые формы гипопаратиреоза больному назначается проведение проб, позволяющих определить повышенную судорожную готовность.
Очень многие сталкиваются с проблемой боли в суставах. Порой боль настолько сильна, что кажется, что она останется с вами на всю жизнь. Действительно, это больше, чем просто проблема. Это мешает жить, работать, радоваться и идти вперед в буквальном смысле слова.
Сотни миллионов людей по всему миру страдают от болей в суставах, которые иногда даже не дают спать по ночам. Кроме того, при изменениях погоды суставы буквально выкручивает.
Если у вас болит сустав, вашим первым действием по лечению должно быть выяснение того, что стоит за этой серьезной проблемой, чтобы вы могли применить правильные методы терапии.
Начните с обращения к лечащему врачу, но если у вас по-прежнему возникают проблемы, вам нужно обратиться к ревматологу.
Ниже мы перечислим 8 возможных причин, которые могут вызывать боли в суставах.

Остеоартрит
Остеоартрит является наиболее распространенным хроническим заболеванием суставов.
Это заболевание возникает, когда хрящ, который обычно защищает суставы, разрушается, вызывая непосредственное трение костей друг о друга и становясь причиной болевых ощущений и отека. Хотя остеоартроз чаще всего поражает пожилых людей, он может проявляться у людей всех возрастов. Ваш риск особенно высок, если вы страдаете ожирением или оказывали чрезмерную физическую нагрузку на суставы, например занимались спортом в течение многих лет. Чаще всего поражаются колени, бедра, поясница и шея, основание большого пальца и большой палец ноги.

Псориатический артрит
Приблизительно у 30% людей с псориазом в конечном счете развивается псориатический артрит. Боль в суставах, ригидность и припухлость, которые характеризуют это состояние, являются результатом аутоиммунной реакции, при которой иммунная система по ошибке атакует суставы, вызывая воспаление. Псориатический артрит может поразить ближайшие к ногтю суставы пальцев рук и ног, а также запястья, поясницу, колени и лодыжки.
Симптомы могут варьироваться от легкой до тяжелой степени и могут появиться внезапно или постепенно. Суставы обычно наиболее болезненны, когда вы просыпаетесь утром или после периода отдыха. Существует пять различных типов псориатического артрита, но наиболее распространенными являются асимметричный олигоартикулярный, когда поражен сустав только на одной стороне тела, и симметричный полиартрит, когда одинаковый сустав поражен на обеих сторонах тела.
Псориатический артрит - это хроническое заболевание, то есть он никогда не проходит, но с ним можно бороться с помощью лекарств и изменений в образе жизни.
Ревматоидный артрит
Псориатический артрит часто принимают за ревматоидный артрит, другое хроническое аутоиммунное заболевание. Ревматоидный артрит обычно поражает мелкие суставы кисти и запястья с обеих сторон тела. У некоторых людей также появляются бугорки, называемые ревматоидными узелками, которые можно увидеть под кожей. Подобно псориатическому артриту, изнурительная боль и ригидность от воспаления обычно возникают утром или после отдыха, но симптомы могут длиться и весь день. Ваши суставы могут также опухнуть или быть горячими на ощупь.
Со временем ревматоидный артрит может поражать другие части тела, такие как легкие (может вызвать одышку) и кровеносные сосуды (воспаление может уменьшать кровоток). Пациенты с ревматоидным артритом также имеют повышенный риск сердечных заболеваний и сердечного приступа. Такие лекарства, как нестероидные противовоспалительные препараты (НПВП), могут ослабить симптомы, в то время как кортикостероиды, DMARD, биопрепараты и ингибиторы JAK помогают замедлить прогрессирование заболевания. Для того чтобы улучшить состояние, очень важны мягкие плавные упражнения, поскольку они помогают поддерживать силу и гибкость суставов.

Волчанка
Около 90% людей, больных волчанкой, испытывают боль в суставах, и более половины пациентов говорят, что это был один из первых симптомов, которые они почувствовали. В дополнение к боли суставы могут быть опухшими и жесткими или хрупкими и горячими. Заболевание имеет тенденцию поражать конечности вашего тела, такие как колени, лодыжки, пальцы ног, пальцы рук, запястья и локти. Чаще всего проблема затрагивает две стороны тела, то есть развивается симметрично. Как и при ревматоидном и псориатическом артрите, скованность часто усиливается по утрам, но симптомы могут проявляться и позже в течение дня.
Хотя лекарства от волчанки не существует, лечение может помочь предотвратить вспышки воспалений и уменьшить симптомы. Эта болезнь обычно не оказывает такого сильного влияния на суставы, как ревматоидный артрит.

Подагра
Подагра является чрезвычайно болезненной формой артрита. На самом деле боль настолько острая, что может разбудить вас среди ночи. Подагра обычно поражает большой палец ноги, и в дополнение к боли палец также может стать опухшим и горячим на ощупь. Этот тип артрита вызван высоким уровнем мочевой кислоты в крови (мочевая кислота является побочным продуктом пуринов, которые содержатся в таких продуктах, как печень, индейка, пиво и красное мясо). Эпизоды могут длиться от 3 до 10 дней и могут быть вызваны стрессом или употреблением алкоголя. Избыточный вес также подвергает вас риску заболеть подагрой. Мужчины чаще страдают от этого заболевания, чем женщины.
Хорошая новость состоит в том, что эта болезнь полностью излечима. Избегайте богатых пуринами продуктов, принимайте лекарства, чтобы справиться с заболеванием. Наблюдайтесь у врача и пересмотрите свой образ жизни, сделав его более здоровым.

Болезнь Лайма
Гипотиреоз
Гипотиреоз является результатом недостаточной активности щитовидной железы. Это заболевание чаще встречается у женщин, особенно старше 50 лет, и риск развития недуга у вас может быть выше, если в вашей семье кто-то страдает от этого заболевания, вы курите или страдаете тиреоидитом Хашимото. У некоторых людей с этим заболеванием могут возникать боли и скованность в суставах, синдром запястного канала или отек в определенных суставах. Замена гормонов щитовидной железы обычно считается лучшим средством лечения гипотиреоза, но могут помочь и безрецептурные болеутоляющие средства, такие как ибупрофен.

Фибромиалгия
Хроническое болевое расстройство фибромиалгия затрагивает миллионы людей и может вызывать такие симптомы, как усталость, мышечные боли и боли в суставах. Болезненные приступы могут приходить и уходить и могут быть вызваны физическим или эмоциональным стрессом. Больше шансов заболеть фибромиалгией у женщин в возрасте от 40 до 75 лет, которые страдают избыточным весом. Люди с ревматоидным артритом или волчанкой также имеют больший риск развития этого заболевания. От фибромиалгии нет лекарства, но физические упражнения могут помочь облегчить симптомы.
Болят ли у вас суставы? Знаете ли вы причину этих неприятных ощущений?
Читайте также:


