Боль в правом боку на уровне подвздошной кости
При разделении брюшной полости на отдельные сектора справа и слева от надлобковой кости будут расположены подвздошные области. Визуально они напоминают впадины, что лучше всего заметно у людей астенического телосложения. В данных областях располагаются различные части кишечника, к примеру, с правой стороны находятся слепая кишка вместе с червеобразным отростком, а также конечный отдел подвздошной кишки. При незначительном уровне наполнения слепой кишки, в этой части живота находится место и для части тонкого кишечника. В левой стороне проецируются сигмовидная и тонкая кишки.
Содержание:
Помимо этого, в подвздошных ямках проходят мочевыводящие протоки, нервные волокна, кровеносные сосуды яичника, связочный аппарат матки, если речь идет о женщинах, и семявыводящий проток, когда дело касается сильного пола. Далее в статье подробно о том, какие могут быть заболевания, если болит слева внизу живота или справа в нижней части живота, что это могут быть за болезни, если ощущаются тянущие, ноющие боли в правой подвздошной области, какие могут быть патологии, если появилась тупая боль, режущие, пульсирующие или схваткообразные боли в левой подвздошной области.
Какие заболевания могут быть при боли в левой или правой подвздошной области
Боль внизу живота всегда свидетельствует о неполадках в организме, если же ее эпицентр располагается в одной из подвздошных областей, то причину следует искать как в органах ЖКТ, так и в мочеполовой сфере. Во время предварительной диагностики боли в нижней части живота, с левой или правой стороны, специалист оценивает характер боли (острый, кинжальный, ноющий, схваткообразный и так далее), а также действия, которые предшествовали ее появлению (подъем тяжестей, физическое перенапряжение, отсутствие дефекации в течение нескольких дней, злоупотребление тяжелой пищей, перемерзание и прочее).
Боли в подвздошной части живота должны стать поводом для безотлагательного посещения терапевта, который после постановки предварительного диагноза может направить пациента к более узким специалистам, например, к гинекологу, хирургу или гастроэнтерологу. Как определить причину боли в правой или левой подвздошной области? Постановка окончательного диагноза, помимо осмотра пациента и сбора анамнеза, включает в себя различные инструментальные исследования. Какие анализы нужно сдавать, если заболело с правого или левого бока внизу живота?
1 УЗИ (ультразвуковое исследование органов малого таза);
2 колоноскопия (для диагностики проблем с кишечником человека), часто используется тогда, когда боли внизу живота отдают в поясницу, область паха или копчика;
4 МРТ или компьютерную томографию (для определения точного диагноза, когда другие методы диагностики не дали достоверных результатов исследований);
5 диагностическая лапароскопия.
Можно ли пить таблетки от боли внизу живота, если тянет, ноет или появилась сильная режущая боль в левой подвздошной области или ее правой части? Острая боль в нижней части живота может сигнализировать о развитии опасных патологий, поэтому специалисты категорически не рекомендуют купировать ее анальгетиками или спазмолитиками, ведь это не решит проблему, а только создаст видимость мнимого благополучия. В таких случаях следует вызывать на дом специалиста и быть готовым к госпитализации. Чаще всего боль в подвздошной области возникает вследствие таких патологий:
1 аппендицит (чаще всего боль при воспалении аппендикса локализируется внизу живота с правой стороны, но это происходит не всегда. В некоторых случаях может болеть по центру живота или боль может отдавать в левый бок);
2 воспаление лимфатических узлов (болеть в левом или правом боку при движении, ходьбе или беге может при образовании воспалительного процесса в области лимфатических узлов);
3 заворот кишок (сильные и нестерпимые боли внизу живота в области кишечника);
4 отклонения в работе репродуктивных органов (боль в животе при такой проблеме может отдавать в пах, ближе к паху);
5 сперматоцистит (боль в области лобка, паха, может отдавать в левый или правый нижний бок);
6 последствия не долеченного простатита (боль с низа живота отдает в область паха, иногда болит ближе к копчику при остром или хроническом простатите);
7 остеохондроз поясничного отдела позвоночника (тянущая боль может отдавать из области поясницы, переходить в район подвздошной области с левой или правой стороны);
8 заболевания мочевыделительной сферы;
9 дисбаланс микрофлоры в кишечнике может вызывать боли внизу живота, в левом боку ближе к тазу или с правого бока;
10 паразитарные инвазии;
11 воспалительные процессы в нижнем отделе ЖКТ;
12 грыжа (острые сильные боли в области развития грыжи в животе).
Боль в левой подвздошной области живота, причины и симптомы боли
Боль в этой части живота в большинстве случаев указывает на развитие заболеваний органов ЖКТ. Давайте рассмотрим их детальнее. Колит — воспалительный процесс в толстом отделе кишечника, характеризуется тупой болью на фоне вздутия живота, диареи с примесями слизи и болезненных позывов к дефекации. При игнорировании проблемы она грозит перейти в хроническую стадию и обостряться время от времени. Какие могут быть причины боли в левой подвздошной области, какие заболевания характерны для этого отдела живота?
Неспецифический язвенный колит и боль в левом боку в области таза — диффузное язвенно-воспалительное поражение слизистой оболочки толстого кишечника. Клиническая картина заболевания включает схваткообразные боли, кровотечения из заднего прохода, обильную диарею и снижение аппетита. Диагностика патологии производится путем проведения колоноскопии, ирригоскопии и рентгенологического исследования с использованием контрастного вещества.
Если на слизистой сигмовидной кишки развиваются новообразования различной этиологии, пациента могут беспокоить следующие симптомы: частая обильная диарея или, наоборот, запоры, болезненные позывы к дефекации, потеря аппетита, снижение веса, кровь в каловых массах. При таких проблемах со здоровьем боль с левой стороны подвздошной области может отдавать в область поясницы.
Подобная клиническая картина наблюдается и при долихосигме — врожденной аномалии развития сигмовидной кишки, которая заключается в ее удлинении. Выявить данные патологии можно при помощи ректороманоскопии, колоноскопии и биопсии с последующим гистологическим исследованием. Сильные схваткообразные и колющие боли в кишечнике могут быть при болезни Крона. Частые дефекации жидкими каловыми массами наряду с болезненными ощущениями в животе, отсутствием аппетита, вздутием живота и наличием крови в испражнениях может указывать на развитие болезни Крона. При этом симптоматика может распространяться далеко за пределы живота, к примеру, больные нередко отмечают у себя боли в суставах, поражение глаз или кожи и прочие патологии. Диагностика данного заболевания производится путем проведения колоноскопии или эндоскопии с биопсией.
Подозрение на непроходимость кишечника может возникнуть при наличии внезапной схваткообразной боли, тошноты, рвоты, запора и асимметрии живота. В более тяжелых случаях речь может идти о завороте сигмовидной либо тонкой кишки. Окончательный диагноз при этом ставится на основании сбора анамнеза, результатов рентгенологического исследования, ирригографии или УЗИ органов брюшины. Подобная симптоматика является поводом для немедленной госпитализации больного, поскольку игнорирование проблемы может привести к разрыву стенки кишечника и выходу его содержимого в брюшную полость, что грозит развитием перитонита.
При онкологических новообразованиях может возникать слабая боль в левой подвздошной области, на которую большинство пациентов даже не обращают внимания. Клиническую картину дополняют частые запоры и постоянное вздутие живота. В процессе дефекации боль внизу живота возле кишечника (в левой подвздошной области) может усилиться, однако уже после опорожнения кишечника пациент отмечает улучшение самочувствия. При подозрении на наличие новообразований назначается проведение колоноскопии.
Болезненные ощущения в левой нижней части живота могут спровоцировать и различные паразиты населяющие кишечник. Чрезмерное размножение гельминтов нередко приводит к кишечной непроходимости, появлению кожных высыпаний, тошноте, рвоте, приступам кашля и повышению температуры тела.
Помимо этого, боль в левой подвздошной области может быть признаком гепатита, язвенного поражения желудка, заболеваний репродуктивной сферы, аномального расположения эмбриона при беременности или варикозного расширения вен малого таза. Каждому из этих недугов соответствует своя клиническая картина, а лечение производится исключительно под контролем профильного специалиста.
Боль в правой подвздошной области, какие причины могут быть
Одной из наиболее опасных патологий является воспаление аппендикса, которое происходит вследствие скапливания большого количества пищевого мусора в этом отделе кишечника, попадании инородных тел или гельминтов. В результате этого червеобразный отросток чрезмерно растягивается и в его полости возникает очаг воспаления. Аппендицит на начальном этапе практически никак себя не проявляет, но постепенно возникает острая боль в правой подвздошной или околопупочной области. Клиническую картину дополняют тошнота, однократная рвота, гипертермия и понос. Боль с левой стороны подвздошной области может усиливаться при пальпации, ходьбе, резких движениях или тряске. При малейшем подозрении на аппендицит необходимо немедленно вызвать врача, самолечение в этом случае не допускается, в противном случае больной рискует столкнуться с разрывом кишки и развитием перитонита. Какие еще могут быть причины боли в правой подвздошной области, какие заболевания и патологии могут вызвать острую, сильную режущую, пульсирующую или схваткообразную боль внизу живота, жгучую, тупую или колющую боль в правой подвздошной области.
Очень часто симптомы аппендицита путают с другими патологиями, поэтому без проведения инструментальной диагностики в этом случае не обойтись. Подтвердить или опровергнуть подозрения поможет УЗИ органов желудочно-кишечного тракта, МРТ, КТ, лапароскопия и прочие методы исследования. Болезненность в правой нижней части живота может быть признаком энтерита — воспалительного заболевания тонкого отдела кишечника, сопровождающегося изменением его слизистой. К симптомом данной патологии относят также понос, рвоту, головную боль, высокую температуру тела и ухудшение общего самочувствия. Диагностика включает в себя копрограмму, эндоскопию и рентгенологическое обследование.
Боль в правой подвздошной области нередко является отголоском желчнокаменной болезни, перфоративной язвы или проблем с почками. Помимо органов ЖКТ спровоцировать появление таких ощущений могут и воспалительные заболевания мочеполовой системы, например, аднексит или цистит. Если боль постоянная, то речь может идти о наличии доброкачественного новообразования в яичнике. У мужчин подобные неприятные ощущения нередко сигнализируют о везикулите или аденоме простаты.
Многие из этих недугов являются смертельно опасными, поэтому не стоит затягивать с визитом в больницу при появлении наименьших симптомов. Боль всегда сигнализирует об отклонении в работе тех или иных органов и систем, поэтому не стоит бояться визита к врачу. Помните, только своевременная диагностика и начало лечения значительно повышают шанс на успешное выздоровление.
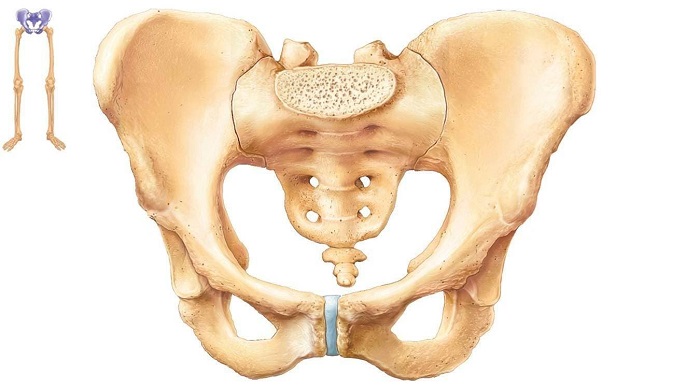
Подвздошная кость – это одна из парных костей тазового кольца. Она соединяется с крестцовым отделом позвоночника с помощью малоподвижного сустава. С её помощью осуществляется крепление нижних конечностей к позвоночному столбу. В нижней латеральной части располагается вертлужная впадина, являющаяся составной частью тазобедренного сустава.
Если подвздошная кость болит, то для постановки точного диагноза потребуется провести несколько обследований. Потенциальными причинами появления болевого синдрома могут стать как патологические изменения в самой кости, так и поражения окружающих тканей. Это могут быть заболевания полости малого таза, опухоли брюшной полости, остеохондроз и изменение осанки, повышение внутрибрюшного давления, повреждения мышц, связок и сухожилий.
В этом материале рассказано про самые распространенные заболевания, которые сопровождаются болевым синдромом в области подвздошной кости. Помимо потенциальных причин рассказано про способы диагностики, клинические проявления, возможности современного эффективного лечения без применения небезопасных фармаколочгеиские препаратов.
Может ли болеть подвздошная кость
Первый и самый важный вопрос: а может ли болеть подвздошная кость, или это отраженные неприятные ощущения? Как определить и к какому врачу обратиться при появлении подобного клинического симптома?
Начнем с первого вопроса: подвздошная кость может болеть сама по себе. Она состоит из плотной ткани костных трабекул, покрытых снаружи надкостницей. В ней располагаются кровеносные сосуды и нервные окончания. Поэтому любые патологические изменения кости с нарушением целостности надкостницы приводят к тому, что человек испытывает серьезный болевой синдром. Среди потенциальных причин можно назвать сильные ушибы с образованием гематомы внутри надкостницы, трещины и переломы кости.
Непосредственно в костной структуре могут возникать разные деформации. Это может быть остеопороз, остеомаляция и остеонекроз. Все три состояния отличаются тем, что происходит распад костной структуры, внутри неё образуются участки разреженного вещества, вымывается кальций. Кость становится хрупкой и подверженной травматическому разрушению даже при небольшой нагрузке.
Еще одна распространённая группа причин, по которым болит непосредственно подвздошная кость – опухолевые процессы. Это могут быть полостные внутрикостные кисты, заполненные кровью и лимфатической жидкостью. Постоянно протекающий в них воспалительный процесс провоцирует отечность ткани надкостницы и боль. Онкологические новообразования довольно быстро метастазируют в расположенные рядом костные структуры. Также не редко встречается и рак самой кости – остеосаркома.
Далее рассмотрим другие потенциальные причины появления болевых ощущений в области подвздошной кости.
Причины, почему болит подвздошная кость
Давайте рассмотрим, почему болит подвздошная кость, если сама по себе она не подвергалась травматическому или иному патологическому воздействию. Чаще всего болит в области подвздошной кости при поражении других структур опорно-двигательного аппарата.
Распространенные причины того, что болит подвздошная кость – это:
- поражения тазобедренного сустава (деформирующий остеоартроз, некроз головки бедренной кости, неправильное её положение в полости вертлужной впадины, искривление нижних конечностей, артрит и т.д.);
- разрушение крестцово-подвздошного сустава (деформирующий остеоартроз, смещение, образование остеофитов, перекос костей таза, симфизит и т.д.);
- патологии пояснично-крестцового отдела позвоночника (дегенеративные дистрофические изменения в межпозвоночных дисках, грыжи, протрузии, смещение тел позвонков относительно друг друга, спондилоартроз, болезнь Бехтерева и т.д.);
- патологические изменения в окружающих кость мышцах, наиболее часто встречается синдром подвздошной и грушевидной мышц (в последнем случае происходит ущемление седалищного нерва, что дает сильнейший болевой синдром);
- повреждения сухожильного и связочного аппарата в области гребня и других поверхностей;
- патологии внутренних органов малого таза и брюшной кости (цистит, колит, вздутие кишечника, аднексит, простатит, камень в мочеточнике и т.д.).
Обнаружить точные причины того, почему болит подвздошная кость, может только опытный доктор с помощью специальных методов обследований.
В первую очередь, если появляются подобные болевые ощущения, на прием нужно обращаться к ортопеду. Этот специалист при первичной осмотре уже сможет исключить ряд заболеваний. Затем он назначит обследования, которые позволят поставить точный диагноз и назначить эффективное и безопасное лечение.
Самостоятельно заниматься диагностикой при подобных клинических проявлениях не стоит. Вы вряд ли в силу субъективного восприятия сможете отличить соматическую патологию кишечника или придатков матки от разрушения самой кости или иррадиации боли из пояснично-крестцового нервного сплетения.
Подвздошная кость болит с правой или с левой стороны
Болит подвздошная кость справа или слева – это не имеет значения для постановки диагноза в принципе. Топография болевых ощущений может лишь указывать на расположение очага патологических изменений.
Например, если болит правая подвздошная кость по причине поражения корешкового нерва на фоне дегенеративного дистрофического разрушения межпозвоночного диска и снижения его высоты. В этом случае диагноз будет: пояснично-крестцовый остеохондроза на стадии протрузии. А вот то, что подвздошная кость болит с правой стороны, будет обозначать, что топография дегенерации межпозвоночного диска находится именно с этой стороны. Соответственно при разработке курса мануальной терапии доктор сделает упор на тщательную проработку именно этого сегмента.
Если болит подвздошная кость слева по причине деформирующего остеоартроза, то диагноз будет составляться соответствующим образом. В карточке больного будет записано, что у него левосторонний деформирующий остеоартроз 1-ой, 2-ой или 3-ей степени.
Если левая подвздошная кость болит по причине поражения органов брюшной полости, то топография патологического процесса имеет значение только в тех случаях, когда поражаются парные органы. Это мочеточники, придатки матки (трубы, яичники). В случает поражения участка толстого кишечника может устанавливаться диагноз воспаление обычной кишки, сигмовидной, подвздошной и т.д.
Не важно, подвздошная кость болит с левой стороны или с правой, постановка точного диагноза потребует детальной диагностики и исключения целого ряда патологических изменений. Поэтому важно как можно быстрее обратиться к врачу при появлении симптомов на ранней стадии заболевания. Это позволит начать своевременное лечение и исключить вероятность развития осложнений.
При появлении неприятных ощущений в области костей таза необходимо обращаться к ортопеду, неврологу, вертебрологу. Эти специалисты смогут разобраться в потенциальных причинах развития болевого синдрома. В случае необходимости они назначат консультацию андролога, гинеколога, гастроэнтеролога, невролога и других узких специалистов.
Диагностика заболеваний
Если болит гребень подвздошной кости справа или слева, то нужно провести тщательную дифференциальную диагностику. Уже в ходе первичного осмотра опытный врач ортопед исключит разные патологические изменения и даст рекомендацию по проведению только тех исследований, которые необходимы в вашем клиническом случае.
Как правило, если гребень подвздошная кость болит, то обследования начинают с:
- проведения рентгенографического снимка обзорного типа (включает в себя все кости таза, пояснично-крестцовый отдел позвоночника и тазобедренный сустав – позволяет исключить деформирующий остеоартроз, разрушение подвздошно-крестцового сустава, травматические поражения костной структуры и т.д.;
- УЗИ внутренних органов брюшной полости и малого таза;
- МРТ обследования всех структур таза.
Если в этом есть необходимость, то проводят такие исследования кишечника, как ректороманоскопия или колоноскопия. Также показана консультация нефролога, гинеколога и уролога.
Если гребень подвздошной кости болит слева, то рекомендуем начинать обследования с рентгенографического снимка пояснично-крестцового отдела позвоночника. Чаще всего такая локализация болевых ощущений присуща остеохондрозу и его осложнениям. А при правосторонней локализации и остром болевом синдроме, сопровождающемся тошнотой и головокружением рекомендуем как можно быстрее обратиться на приём к хирургу. Это может быть приступ острого аппендицита.
Лечение боли в области подвздошной кости
Сама по себе боль не является заболеванием. Это всего лишь клинический симптом, который указывает на развитие того или иного патологического изменения в тканях. Поэтому, если болят подвздошные кости таза, то необходимо сначала установить точный диагноз и только после этого начинать проводить лечение.
Очень часто пациенты жалуются на то, что болит подвздошная кость слева при ходьбе, для опытного мануального терапевта иди ортопеда это означает, что патологию нужно искать либо в опорном механизме, либо в мышечном каркасе. Поскольку болевые ощущения возникают исключительно при ходьбе, то обследуют тазобедренный и подвздошно-крестцовый сустав, грушевидную и подвздошную мышцу.
После постановки диагноза деформирующий остеоартроз 1 – 2 стадии назначается курс мануальной терапии. Он может включать в себя:
- остеопатию – для улучшения процессов микроциркуляции крови и лимфатической жидкости в очаге поражения хрящевой синовиальной ткани;
- массаж – достигается расслабление чрезмерно напряженных мышц и восстанавливается капиллярное кровоснабжение пораженных участков;
- лечебную гимнастику – запускается усиленный обмен веществ, восстанавливается диффузное питание хрящевой ткани;
- кинезиотерапию – необходима для восстановления тонуса окружающих сустав мышц;
- физиотерапию – для ускорения регенерационных процессов;
- иглоукалывание – для воздействия на биологически активные точки на теле человека для активации скрытых резервов организма для запуска процесса восстановления.
- также может быть показана лазерная терапия, электромиостимуляция и многие другие методики.
Очень важно своевременно начинать лечение синдрома грушевидной мышцы. В её толще проходит туннель, в котором располагается седалищный нерв. Это самый крупный нерв, отвечающий за иннервацию нижних конечностей. Если синдром грушевидной мышцы не лечить, то в области туннеля будет образовываться рубцовые деформации ткани. Седалищный нерв будет подвергаться постоянному давлению. Это может запустить процесс атрофии нервного волокна. При нарушении иннервации восстановить её будет очень сложно.
Не используйте для лечения боли в области подвздошной кости нестероидные противовоспалительные препараты. Они причиняют вред здоровью. В первую очередь они подавляют воспалительный процесс и тем самым маскируют течение и прогрессирующе развитие основного заболевания. Также огни негативно сказываются на системе кроветворения. Снижают продукцию эритроцитов и увеличивают время агрегации тромбоцитов. Нестероидные противовоспалительные препараты при длительном приеме способы разрушать костную и хрящевую ткань. Поэтому не стоит ими злоупотреблять. Выпейте таблетку обезболивающего средства только в том случае, если прямо сейчас нет возможности обратиться к врачу. И постарайтесь попасть на прием к специалисту в ближайшее время.
Имеются противопоказания, необходима консультация специалиста.
Боль в подвздошной кости справа у женщин или у мужчин – широко распространенное явление. Оно может свидетельствовать о развитии гинекологических или урологических заболеваний, о патологиях опорно-двигательного аппарата. Специалисты, описывая причины недомогания, выделяют общие провоцирующие факторы и специфические основания, касающиеся только женщин или только мужчин.
Общие причины боли в подвздошной кости
Причины болевых ощущений, независящие от пола:
- Формирование опухолевого образования доброкачественной или злокачественной природы. Процессы могут затрагивать саму кость или локализоваться на мягких тканях возле нее. По мере роста опухоли у человека проявляется специфическая симптоматика: наряду с сильными болями беспокоит лихорадочное состояние, повышенная потливость, общая слабость, усталость, которая не проходит даже после продолжительного отдыха.
- Травмы подвздошной кости: ушибы, трещины, переломы. Сопровождаются резкой болью, приводят к ограничению подвижности. На поверхности бедра появляется отечность. Возможны кровоподтеки. Если сильно нажимать на больной бок, дискомфорт резко усиливается: терпеть боль становится невозможно.
- Воспаление или разрывы связок, стабилизирующих состояние тазобедренного сустава. Боль появляется во время травмы, на поверхности кожи формируется отек, возникает резкая ограниченность работы самого большого опорного узла.
Игнорирование любого перечисленного заболевания способно спровоцировать развитие нежелательных осложнений, поэтому важно при появлении любого дискомфорта обратиться к врачу и пройти полное обследование.
Специфические причины болей
У женщин боли в области подвздошной кости способны свидетельствовать:
- о развитии гинекологических заболеваний: воспаление придатков, матки, яичников, эндометриоз;
- о внематочной беременности — боль острая, резкая, односторонняя, сопровождающаяся маточным кровотечением;
- о менструации — боль появляется в пояснице и отдает в тазовые кости;
- о варикозном расширении вен, питающих органы малого таза — проявляется в виде незначительной боли, возникающей во время долгого стояния, при запущенных формах она разливается и охватывает область промежности, обе ягодицы и даже вульву.
Резкие боли, отдающиеся в подвздошную кость, у женщин могут свидетельствовать о разрыве кисты, располагающейся на поверхности яичника. Такие состояния из-за риска развития перитонита и заражения крови, требуют незамедлительного оперативного вмешательства.
У мужчин описываемый синдром в силу физиологических особенностей строения таза встречается намного реже, чем у женщин. Болеть прямо под подвздошной костью может при воспалении предстательной железы или органов мочевыводящей системы. В этом случае развивается характерная клиническая картина. Больной может жаловаться на учащенные позывы к мочеиспусканию, нарушение эрекции, дискомфорт, возникающий во время полового акта. При отсутствии такой симптоматики важно исключить наличие злокачественных новообразований, локализующихся в области мочевого пузыря и предстательной железы.
Постановка диагноза
Определение причин недомогания начинается со сбора жалоб пациента. Врач анализирует анамнез и определяет круг необходимых диагностических исследований. Если болит сама кость и присутствует ограничение амплитуды движения, может быть назначена рентгеноскопия, КТ и МРТ. Таким способом диагностируются разрывы связок, ушибы, трещины и переломы.
УЗИ органов малого таза, лабораторное исследование крови и мочи, в также взятие уретральных мазков у мужчин и мазков из цервикального канала у женщин помогает диагностировать болезни, развитие которых приводит к формированию дискомфорта под подвздошной костью.
При подозрениях на наличие злокачественных опухолей может быть назначена МРТ, лапароскопия, биопсия с последующим гистологическим исследованием.
Когда появляется дискомфорт и долго не проходит, нужно идти к терапевту. При необходимости после проведенных профильных диагностических процедур он привлечет к консультации хирургов, травматологов, терапевтов, гастроэнтерологов, гинекологов, урологов.
Незамедлительно нужно вызывать скорую помощь, если в подвздошной кости появилась резкая боль, наблюдается деформация крыла, возникают дисфункции опорно-двигательного аппарата: ходьба становится невозможной, трудно стоять, больно лежать, делать любые вращательные движения пораженной нижней конечностью.
Методы терапии

Тактика лечения разрабатывается в индивидуальном порядке с учетом причин недомогания. В большинстве случаев применяется консервативная терапия. Она должна носить комплексный характер и включать в себя:
- применение лекарственных средств;
- методы физиотерапии;
- народное лечение.
В обязательном порядке больным назначают лекарства, действие которых направлено на устранение главного заболевания. Этиотропная терапия может осуществляться при помощи нестероидных противовоспалительных препаратов, глюкокортикостероидов, хондропротекторов, миорелаксантов. Важно на первом этапе устранить воспалительные проявления и отечность, улучшить общее состояние пациента. На втором этапе нужно закрепить результаты при помощи процедур физиотерапии. Может быть показано иглоукалывание, массаж, лечебная физкультура, криотерапия, лазерное воздействие, мануальная терапия. Полезной оказывается коррекция питания, отказ от вредных привычек, изменение образа жизни.
При внематочной беременности, разрыве кисты, злокачественном поражении органов, расположенных в малом тазе, может потребоваться хирургическое вмешательство.

При незначительных травмах больному показан полный покой, постельный режим, соблюдение диеты. Основа терапии при ушибах и растяжениях связок – бинтование эластичными бинтами. При трещинах и закрытых переломах накладываются специальные шины. Открытые переломы подвздошной кости требуют хирургической операции, во время которой хирург собирает и фиксирует отломки, разорванную кожу зашивает.
Подвздошная кость срастается в течение шести недель. Далее начинается этап восстановления. Во время реабилитации больной должен пройти курс лечебного массажа, посещать занятия лечебной физкультурой. Некоторым больным дополнительно прописывают препараты, помогающие восстанавливать костную ткань, либо средства, действие которых нормализует процессы кровообращения.
Профилактика и прогноз
Любые повреждения подвздошной кости и органов, расположенных в малом тазе, могут провоцировать развитие опасных осложнений. Врачи для сохранения здоровья советуют предупреждать любые подобные патологии. Для этого необходимо:
- избегать переохлаждения;
- регулярно проходить профилактические осмотры;
- своевременно лечить любые воспалительные процессы;
- беречь себя от нервных стрессов;
- вести активный образ жизни;
- предупреждать травмоопасные ситуации;
- вести регулярную половую жизнь;
- правильно питаться;
- отказываться от вредных привычек.
Зная возможные причины боли в области подвздошной кости, можно реально оценивать свое состояние и предпринимать правильные шаги для устранения недомогания. При адекватно подобранном и своевременном лечении прогнозы при любой описанной выше патологии благоприятные.
Читайте также:


