Бескровное лечение переломов трубчатых костей
Переломы – нарушение целостности кости с нарушением её анатомической формы, повреждением окружающих мягких тканей и утратой функции конечностей. Перелом образуется, когда сила травматического воздействия превышает эластичность костной ткани.
Чаще всего переломы возникают при непосредственном повреждении в результате ДТП, огнестрельных ранений или падений с высоты. Перелом происходит на месте или около точки воздействия, может возникать при непрямом воздействии сил (отрыв шероховатости большеберцовой кости, локтевого отростка и др.). К перелому может привести чрезмерное сокращение мышц или некоординируемое движение, снижение механической прочности кости в результате поражения её опухолью; болезнью, вызванной нарушением гормонального состояния организма или нарушением диеты.
Из-за таких нарушений даже незначительная травма может привести к перелому – патологические переломы.
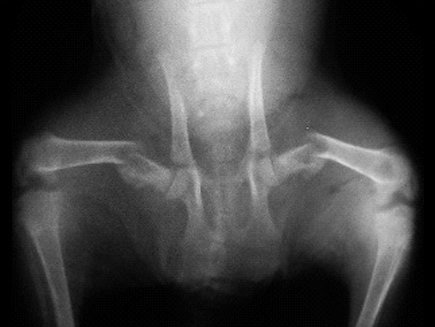
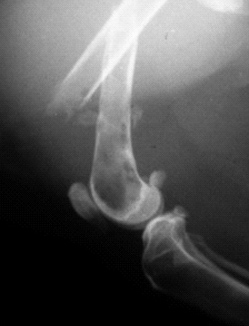
Рис. 1. Остеопения. Рис. 2. Неоплазия.
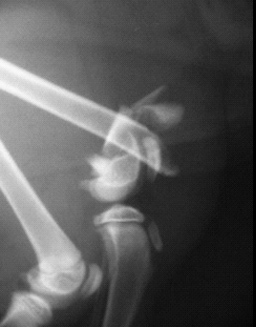 | 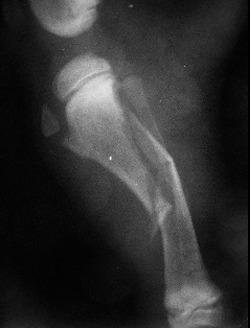 | 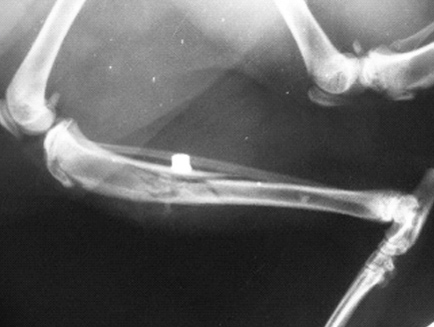 |
| Рис. 3. Перелом, возникший в результате падения животного с высоты. Рис. 4. Перелом, возникший в результате ДТП. Рис. 5. Перелом, возникший в результате огнестрельного ранения. | ||
Предрасполагающими факторами являются форма и положение кости, поэтому длинные трубчатые, относительно незащищённые кости (лучевая, локтевая, большеберцовая), более подвержены переломам по сравнению с короткими компактными костями запястья, заплюсны.
Классификация переломов
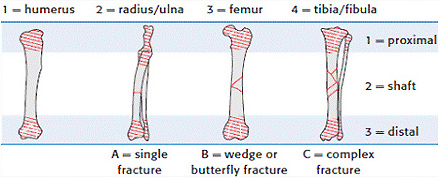
1.1 относительно анатомической локализации:
1.1.1. переломы проксимальной части
- суставные (требуют раннего оперативного вмешательства)
- эпифизарные
- в области ростковой зоны (метафизарные)
1.1.2. переломы диафиза
1.1.3. переломы дистальной части (аналогично проксимальной)
1.2 наличие внешней раны:
1.2.1. закрытые переломы, при которых поверхностные слои кожи остаются неповреждёнными
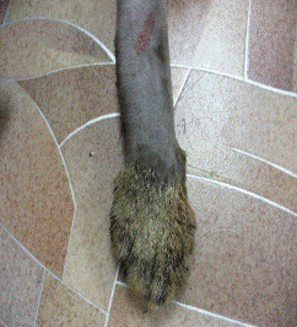
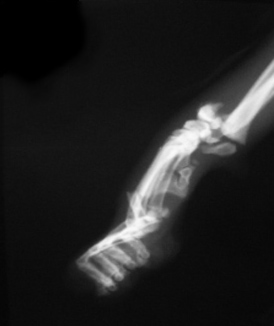
1.2.2. открытые переломы (три степени) - имеется связь между участком перелома и раной кожи
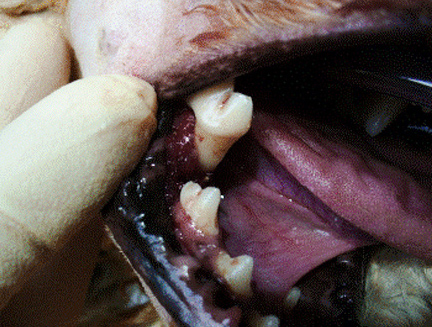
1.3 относительно степени повреждения кости:
1.3.1. полный перелом - целостность кости полностью нарушена; часто со смещением отломков
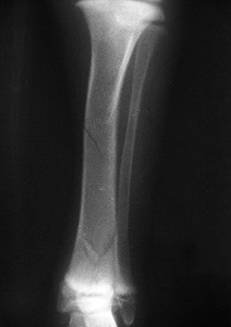
1.3.2. неполный перелом - целостность кости частично сохранена (например, перелом по типу "зелёной ветки" у молодых животных или трещины кости у взрослых)
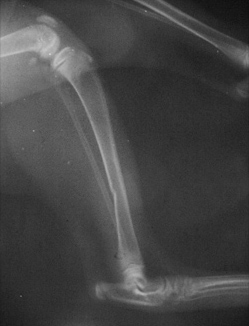
1.4 относительно плоскости перелома:
1.4.1. поперечный
1.4.2. косой
1.4.3. спиральный
1.4.4. оскольчатый
1.4.5. двойной (множественный)
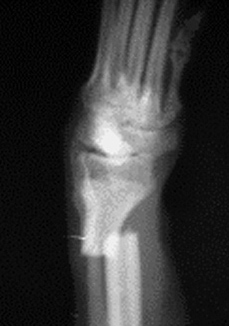
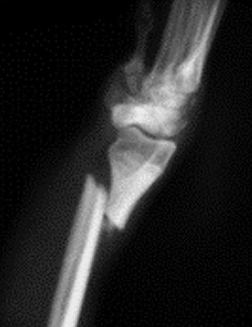
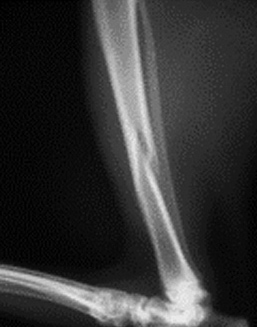
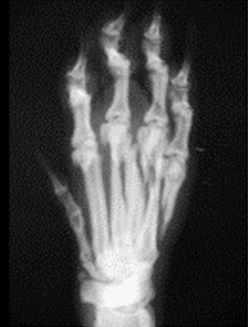
1.5 относительное смещение костных фрагментов:
1.5.1. отрывной перелом (авульсия)
1.5.2. вколоченный перелом
1.5.3. компрессионный перелом
1.5.4. вдавленный перелом
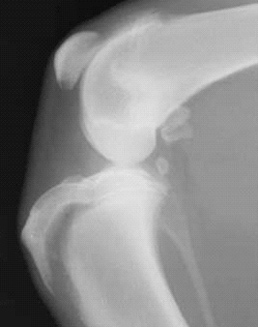
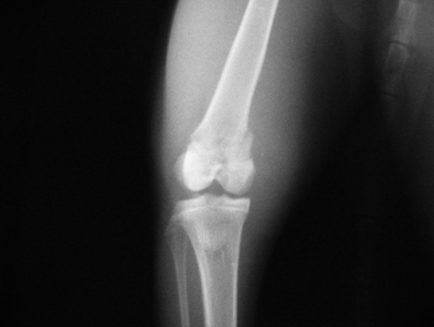
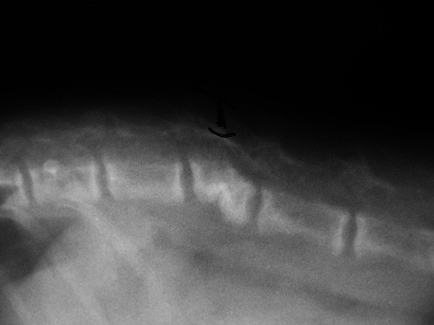
1.6 относительно стабильности перелома:
1.6.1. устойчивые переломы (поперечные, тупые /короткие/, косые, по типу "зелёной ветки"). Иногда требуется фиксация для предотвращения угловой деформации
1.6.2. неустойчивые переломы (косые, спиральные, оскольчатые). Необходима фиксация для сохранения длины кости и предотвращения угловой деформации
При лечении переломов важно соответствовать принципам АО (Ассоциация по изучению вопросов остеосинтеза):
- анатомическая репозиция (особенно важно при лечении внутрисуставных переломов)
- стабильная фиксация (использование накостного металлоостеосинтеза, спицевых или стержневых аппаратов внешней фиксации или комбинированных способов)
- бережное отношение с мягкими тканями, окружающими перелом - атравматичность (важно сохранить кровоснабжение костных отломков)
- ранняя активная мобилизация мышц (ранняя нагрузка и активные движения являются мощным естественным фактором, поддерживающим репаративный остеогенез на высоком уровне).
Перелом костей запястья в подавляющем большинстве случаев происходит по причине падения на данную область тяжелого предмета или вследствие удара. У пожилых людей данная травма может наступить вследствие хрупкости костей запястья при остеопорозе.
Основные виды переломов костей запястья
Перелом ладьевидной кости встречается часто. Наблюдается он в возрасте от 20 до 40 лет. Нередки случаи, когда эти переломы встречаются и в возрасте 10-20 лет. Правая рука поражается чаще. Иногда возможны одновременные переломы ладьевидных костей обеих рук. Нередки и комбинированные поражения – одновременный перелом ладьевидной кости и какой-либо из других костей запястья или перелом ладьевидной кости и вывих в межзапястном суставе.
Перелом ладьевидной кости возникает чаще всего в результате удара или сильного толчка со стороны основания ладони при положении тыльной флексии кисти. В зависимости от направления удара может получиться перелом от разгибания, от сгибания, или компрессионный перелом.
Клиническая картина очень бедна по сравнению с серьезностью повреждения. Видимой деформации нет. Пострадавшие жалуются на боль в кисти только при движении. В области анатомической табакерки наблюдается небольшое припухание и боль при пальпации. Боль усиливается при давлении по оси первых двух пальцев. Изолированный перелом крыльев бугорка ладьевидной ямки характеризуется болью при давлении на кость с ладонной стороны кисти.
Для установления диагноза необходимо точное рентгенологическое исследование. Линия перелома при свежих переломах ладьевидной кости узкая, часто замечаемая с трудом. Ее можно установить на рентгенограмме только в проекции, совпадающей с линией перелома. На прямой рентгенограмме разогнутой ладони ладьевидная кость наклоняется вперед, а линия перелома, которая большей частью перпендикулярна по отношению к оси кости, становится трудно различимой. Наоборот, при умеренном дорсо-флексионном положении и небольшом локтевом отведении кисти линия перелома видна хорошо.
Но направление линии перелома не всегда постоянно. В зависимости от этого и положение руки должно меняться до тех пор, пока будет установлен момент, в котором перелом будет виден на рентгенограмме. Сильное локтевое отведение кисти способствует разъединению отломков, и, таким образом, рентгенологически легко распознается перелом. Однако в большинстве случаев стараются избегать применять этот способ, так как смещение отломков может оказать неблагоприятное влияние на заживление перелома.
На боковой рентгенограмме линия перелома редко видна. Эта рентгенограмма, однако, необходима для того, чтобы исключить перилунарный вывих. Кроме того, необходима еще одна рентгенограмма в полубоковой проекции (45°). В этом положении тени не наслаиваются одна на другую.
Рентгенограмма имеет решающее значение не только для выяснения диагноза. Она дает возможность установить локализацию и направление линий перелома и в зависимости от этого уточнить срок лечения и предвидеть результаты.
В зависимости от локализации различают несколько видов переломов: средней трети, нижней трети и крыльев бугорка ладьевидной ямки и верхней трети. Переломы крыльев бугорка ладьевидной ямки внесуставные и все без исключения срастаются. Прогноз при переломах нижней трети также благоприятен. Оба отломка хорошо кровоснабжаются. При переломах средней трети кровоснабжение отломков обыкновенно хорошее, и при правильно проведенном лечении отломки быстро срастаются. При переломах верхней трети часто наблюдается развитие асептического некроза и несращение верхнего отломка.
Лечение продолжается тем дольше, чем проксимальнее линия перелома. Сращение может наступить даже при асептических некрозах проксимального отломка, но иммобилизация должна быть длительной.
В зависимости от направления линий перелома различают поперечные, косо-горизонтальные и косо-вертикальные переломы.
При трансверзальных переломах действующая сила мышц кисти и пальцев перпендикулярна линии перелома и способствует вклиниванию отломков.
Таким образом, биомеханические условия оказывают благоприятное действие на сращение. При косо-горизонтальных переломах сила мышц действует по отношению линии перелома под известным углом. Она разлагается так, что одна ее составная часть способствует скольжению дистального отломка по отношению к проксимальному. При косо-вертикальных переломах действующая сила также распадается, но составная часть ее, вызывающая скольжение дистального отломка, очень большая и условия для сращения отломков самые неблагоприятные. Естественно, что при сочетании двух неблагоприятных моментов (перелом верхней трети и косо-вертикальная линия перелома) прогноз оказывается особенно плохим.
Обычно смещения отломков при переломе ладьевидной кости не наблюдается. Разъединение при движении кисти минимальное и исчезает, как только руку иммобилизуют в функционально выгодном положении. Значительное смещение устанавливают иногда при самопроизвольном вправлении трансладьевидно-перилунарном вывихе.
В дифференциально-диагностическом отношении необходимо иметь в виду os naviculare bipartitum и патологические переломы вследствие кистозной дистрофии кости.
Без лечения перелом ладьевидной кости обычно не срастается. При сгибании и разгибании кисти отломки движутся один в отношении другого. В первые несколько месяцев наблюдаются рассасывание костных концов, расширение линии перелома и образование маленьких полостей, а через 6 месяцев до 1 года поверхности концов отломков сглаживаются, склерозируются и оформляется ложный сустав. Дальнейшее развитие субъективных жалоб и объективных изменений при оформленном ложном суставе различно. Иногда у больных нет жалоб, и развившийся псевдоартроз после перенесенной много лет назад травмы устанавливают случайно. В других случаях боли постепенно усиливаются и появляются клинические и рентгенологические признаки деформирующего артроза.
Если проксимальный отломок плохо кровоснабжен, то он постепенно склерозируется и на рентгенограмме его тень видна значительно плотнее. Эти изменения становятся видимыми на рентгенограмме еще с четвертой недели после травмы. В дальнейшем этот отломок деформируется, и размер его уменьшается. Если не предпринять необходимых мер, появляются артрозные боли и соответствующие изменения в соседних суставах.
Бескровное лечение является общепринятым методом при переломе ладьевидной кости. Обезболивание и манипуляции для вправления отломков, кроме редких случаев со смещением, не применяются.
Иммобилизацию производят, придавая кисти положение умеренной дорсальной флексии и среднее положение в отношении боковых отведений. Большой палец должен быть в оппозиции. Гипсовую повязку накладывают от верхней трети предплечья до головок пястных костей с тыльной стороны и до дистальной складки ладони с волярной стороны. Это дает возможность полного сгибания пальцев. Гипс обхватывает и область мышц возвышения большого пальца до пястно-фалангового сустава большого пальца.
За состоянием гипса необходимо следить, и если установлено, что он сломан или расшатан, то его необходимо поправить или сменить. Длительность иммобилизации зависит от образования костной мозоли и исчезновения линии перелома. Средний срок иммобилизации при косо-горизонтальных и поперечных переломах верхней и средней трети кости – 8 недель, а при косо-вертикальной линии перелома и при локализации в верхней трети кости – 12 недель. Но если при проверке на рентгенограмме нет данных о сращении перелома, иммобилизация продолжается столько, сколько это необходимо. При переломах верхней трети срок может быть до 6 месяцев. При переломах крыльев бугорка ладьевидной ямки иммобилизация в течение 15-20 дней достаточна, хотя этот перелом срастается и без иммобилизации.
Если по окончании срока лечения сращение не произошло, а на рентгенограмме устанавливают данные асептического некроза, то в таких случаях необходимо предпринять оперативное лечение – удаление проксимального отломка.
Бескровное лечение может дать хороший результат и при запущенных случаях в течение нескольких месяцев с момента травмы, пока еще на рентгенограмме нет признаков ложного сустава. Однако процент сращений при этом уменьшается, и необходима более продолжительная иммобилизация (3-7 месяцев). Некоторые авторы в этой стадии применяют оперативное лечение – костную пластику.
Лечение ложного сустава ладьевидной кости оперативное.
Этот перелом обыкновенно возникает в результате непрямой травмы, ведущей к гиперфлексии, или гиперэкстензии кисти. Связки межзапястного сустава перерастягиваются и отрываются вместе с кусочком кости. Если действие силы продолжается, то может возникнуть вывих полулунной кости, или перилунарный вывих.
Редко наблюдается перелом тела полулунной кости вследствие сдавления между головчатой и лучевой костями. В таких случаях кость сдавливается или линия перелома разделяет ее на два отломка.
Переломы полулунной кости характеризуются припухлостью и болезненностью. Они выявляются главным образом при сгибании и разгибании кисти. Боль распространяется к III пальцу.
В дифференциально-диагностическом отношении при переломе отростков необходимо иметь в виду наличие дополнительных костей, которые представляют редкую анатомическую вариацию, а при переломе тела – болезнь Кинбека.
Лечение перелома полулунной кости при отрыве маленьких отломков сводится к иммобилизации в функциональном положении в течение 2-3 недель, а при переломе тела – в течение 8-10 недель.
Компрессионный перелом тела полулунной кости нередко ведет к деформирующему артрозу и асептическому некрозу. В таких случаях жалобы больных упорно продолжаются, и могут появиться артрозные изменения в соседних суставах. Поэтому при таком виде осложнения иногда необходимо удаление кости.
Механизмом этого повреждения чаще всего является придавливание кости соседними костями при падении на кисть при сильно выраженном лучевом отведении руки и абдукции большого пальца. Реже причиной перелома является прямое насилие. Иногда наблюдается отрыв соединительнотканных связок между os trapezium и os triquetrum вместе с кусочками кости.
Клинические признаки – ограниченная припухлость и болезненность. Боль увеличивается при движении большого пальца и при попытке захватывания. Противопоставление I пальца ограничено.
Для выяснения диагноза и исключения сопровождающего перелома основания I пястной кости необходимо произвести рентгенограммы: прямую, боковую и при 20° пронации по отношению к боковому положению пальца. На прямой рентгенограмме на os trapezium накладывается частично os trapezoideum и II пястная кость, а на боковой рентгенограмме – hamulus ossis hamati. Линия перелома в большинстве случаев продольная. Внешний отломок часто смещен наружу и вверх. Нередко к этому прибавляется неполный вывих оснований I пястной кости.
Без правильного и точного вправления отломков перелома большой многоугольной кости наступает значительное расстройство функции запястно-пястного сустава большого пальца (ограниченные движения, затрудненное противопоставление, болезненный артроз, неполный вывих). Работоспособность пострадавшего и функция руки ограничены.
При переломах без смещения отломков применяют бескровное лечение, а в остальных случаях – оперативное. Репозицию производят под местным обезболиванием.
Бескровное лечение перелома большой многоугольной кости состоит во вправлении внешнего отломка путем прямого нажима. Ассистент одной рукой вытягивает большой палец, а другой – остальные пальцы. Другой помощник производит противовытяжение над локтевым суставом. Накладывают гипс, как и при переломе ладьевидной кости, хорошо моделированный в области перелома. К гипсовой повязке присоединяют проволочную шину по направлению пальца. Через головку I пястной кости проводят иглу и между ней и шиной обтягивают небольшую пружинку или резинку. Через 3 недели прекращают вытяжение, а иммобилизация продолжается еще один месяц.
Оперативное лечение перелома большой многоугольной кости сводится к вправлению отломков и остеосинтезу при помощи спицы или винта. Доступ к перелому обеспечивают небольшим горизонтальным или продольным разрезом. Ветвь лучевого нерва и лучевую артерию отводят. Вскрывают сустав и удаляют маленькие свободные костные отломки. Во внешний отломок вводят спицу, при помощи которой его вправляют. В момент вправления вытягивают и отводят большой палец. Врач следит за тем, чтобы вправление отломков со стороны суставной поверхности кости было безупречным. Вводят вторую спицу через оба обломка к соседним костям, а в случае необходимости вводят глубже и первую спицу. Иногда прибегают к фиксации винтом. После операции показана иммобилизация в течение 6 недель.
Результаты оперативного лечения лучше, чем бескровного. При застарелых, нелеченных или неправильно леченных переломах большой многоугольной кости иногда приходится прибегать к удалению сломанной кости или к артродезу большого пальца в положении противопоставления.
Этот перелом возникает как при прямом (удар в тыльную сторону кисти), так и при непрямом (гиперэкстензия или гиперфлексия кисти) насилии. Часто отломки вклиниваются, вследствие чего линия перелома не видна. Кость выглядит укороченной. Иногда отломки расположены под углом. Нередко наблюдаются переломы в области шейки со смещением головки. Наблюдаются иногда и отрывы кусочков кости вместе с соответствующими связками. Переломы головчатой кости часто встречаются вместе с другими повреждениями запястья (перелом нескольких костей, перилунарный вывих и пр.).
Клинические признаки – припухлость и болезненность. Характерной считается боль при нажиме по оси III пальца. В одних случаях на рентгенограмме видна линия перелома, а в других – только общее укорочение кости.
Переломы с небольшими смещениями в переднезаднем направлении иногда хорошо видны на боковой рентгенограмме.
Лечение состоит в иммобилизации в функциональном положении в течение 4-6 недель. При значительном смещении отломков можно попробовать произвести одномоментное вправление путем вытягивания средних пальцев и прямого нажима.
Остальные виды переломов костей запястья
Перелом тела трехгранной кости возникает из-за прямого удара или от сдавления между соседними костями в результате падения на выпрямленную и отведенную в локтевую сторону руку. Иногда при насильственной гиперэкстензии кисти соответствующие связки вырываются вместе с маленькими кусочками кости. Часто это повреждение сопровождается переломом шиловидного отростка или сочетается с перилунарным вывихом.
Признаки этого перелома – местная припухлость, ограничение движений и болезненность при аддукции и флексии кисти.
Диагноз главным образом рентгенологический.
Лечение сводится к иммобилизации в функциональном положении в течение 6 недель при переломе тела или в течение 3 недель при отрыве маленьких отломков. Переломы тела обычно срастаются, а маленькие кусочки иногда остаются отделенными от кости, но неприятностей не создают.
Перелом возникает под действием непрямого удара или от придавливания кости к трехгранной кости. Иногда вследствие сильного сокращения локтевого сгибателя запястья при внезапной экстензии кисти от кости отрывается маленький отломок.
Лечение состоит в иммобилизации в положении слегка выраженной дорсальной флексии кисти при среднем положении в отношении боковых отклонений. Если не наступает сращение и жалобы больного продолжаются, можно удалить оторванный отломок.
Самостоятельный перелом трапециевидной кости принадлежит к одному из самых редких травматических повреждений. Обычно происходит размозжение кости при ударе по оси II пястной кости или отрыв прикрепляемых к ней связок вместе с кусочком костной ткани вследствие непрямой травмы.
Лечение сводится к иммобилизации в течение 3 недель.
Этот перелом возникает в результате прямой или непрямой травмы – падения на разогнутую и в локтевом отведении кисть.
Клинические признаки выражаются ограниченной припухлостью и болезненностью. Боль при нажиме по оси IV и V пальцев считается характерной. Чтобы не просмотреть перелом, необходимо произвести 3 рентгенограммы – прямую, боковую и косую.
Лечение заключается в иммобилизации в функциональном положении в течение 4-6 недель. Иногда удаляют крючок крючковидной кости .
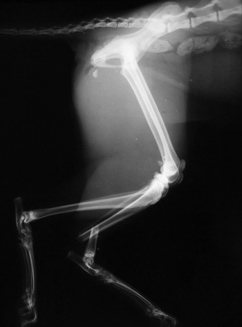
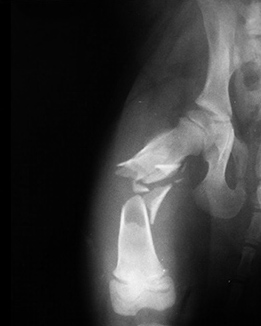
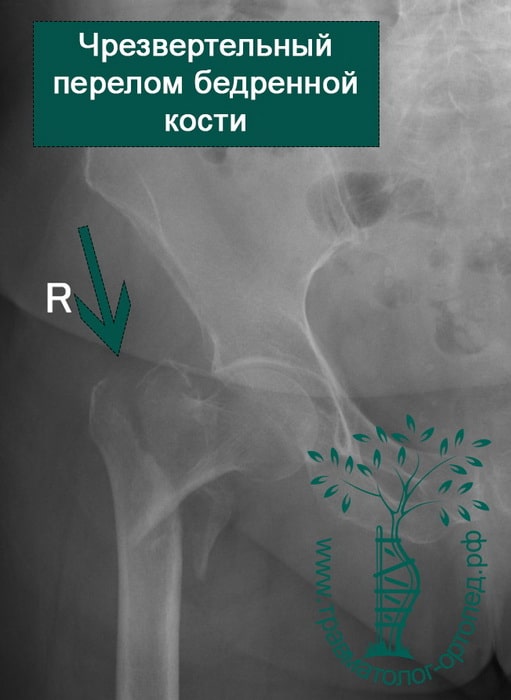
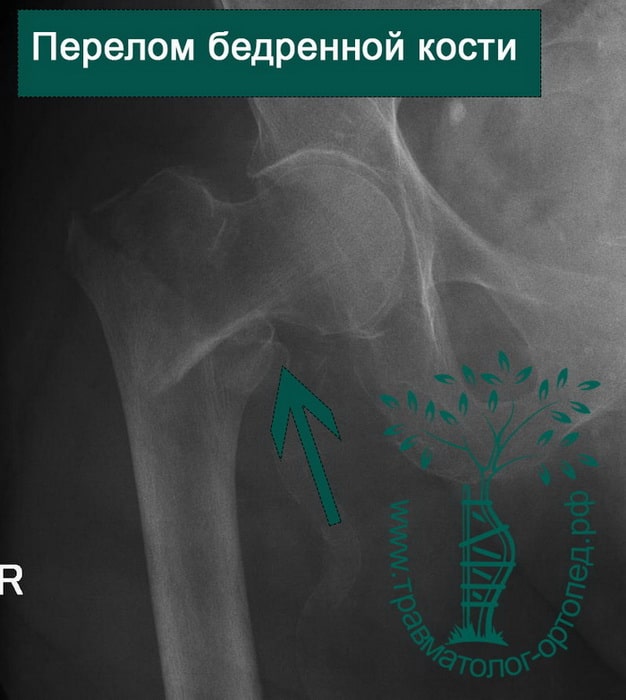
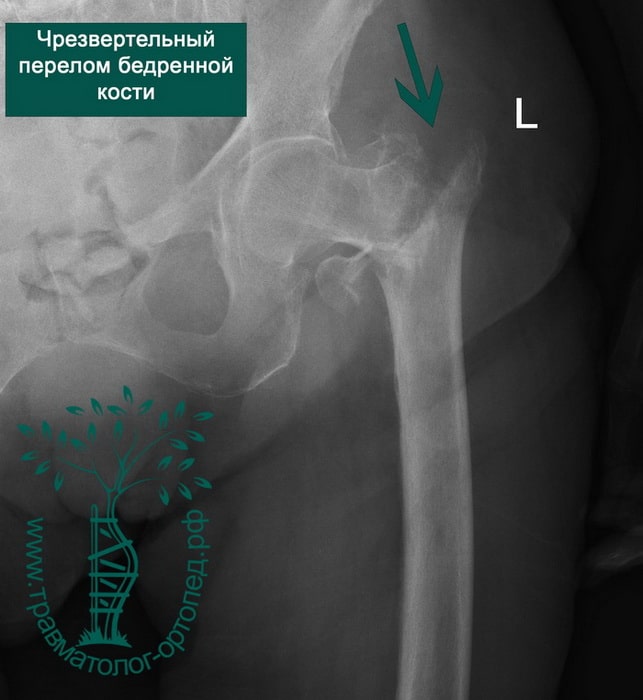
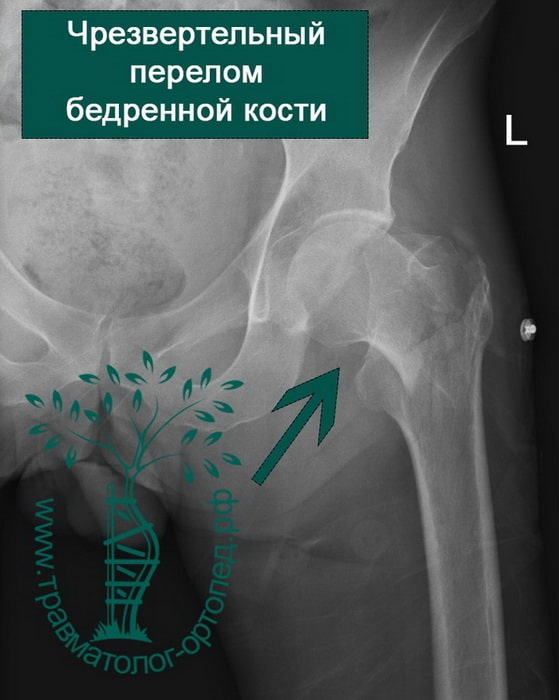
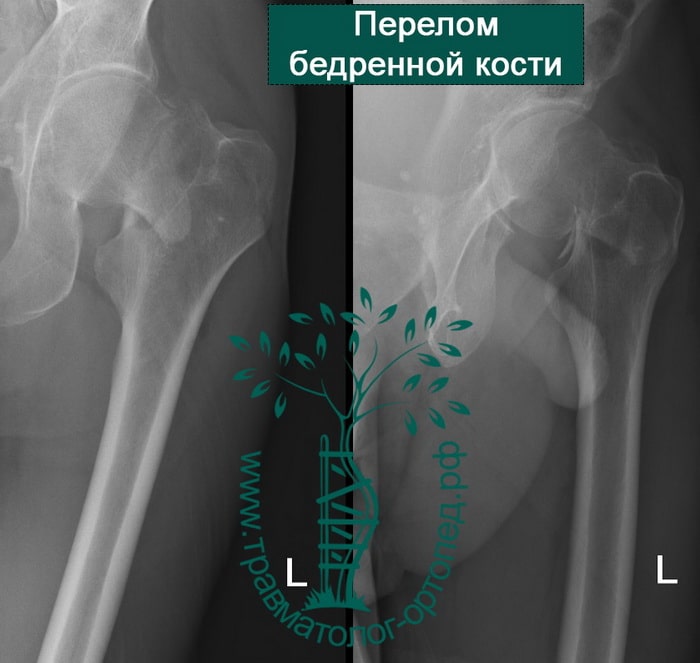
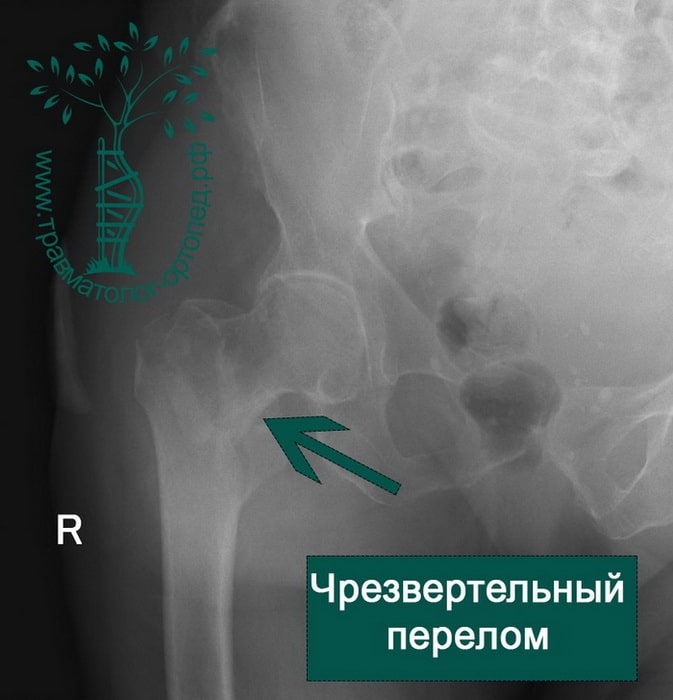
Чрезвертельный перелом является внутрисуставным. Линия перелома проходит между малым и большим вертелами бедренной кости.
Как и переломы шейки бедренной кости, они больше характерны для людей пожилого возраста, страдающих остеопорозом. Чаще всего это женщины старше 75 лет. Однако в противоположность переломам шейки бедра чрезвертельные переломы в подавляющем количестве случаев срастаются при правильном лечении.
Чрезвертельный перелом бедренной кости возможен как вследствие прямого падения на бок, так и из-за скручивания при подворачивании нижней конечности.
Чрезвертельные переломы иногда могут случаться и без травмы — например, при метастатическом поражении бедренной кости. Такие переломы называются патологическими. Наиболее часто метастазы в кости дают рак предстательной железы, молочной железы, миеломная болезнь.
Больной (обычно пожилого возраста) не способен стоять на поврежденной ноге, конечность укорочена, стопа развернута кнаружи. Пациент не может самостоятельно поднять ногу. В области паха определяется значительная болезненность.
Чрезверетельные переломы хорошо визуализируются на рентгенограммах. Если есть сомнения относительно распространения линии перелома по бедренной кости, то выполняют компьютерную томографию.
Чаще всего чрезвертельные переломы оказываются смещенными с наличием множества костных отломков. Порой малый и большой вертелы расходятся друг относительно друга на достаточно значительное расстояние. Подобное смещение осколков усложняет проведение хирургического сопоставления и фиксации перелома.
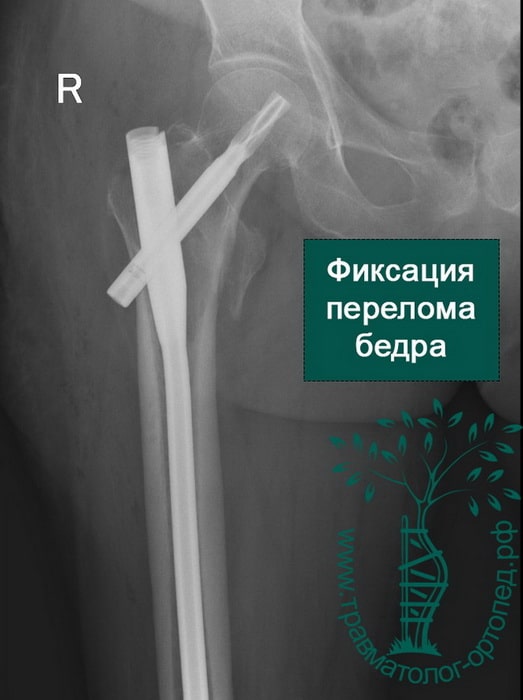
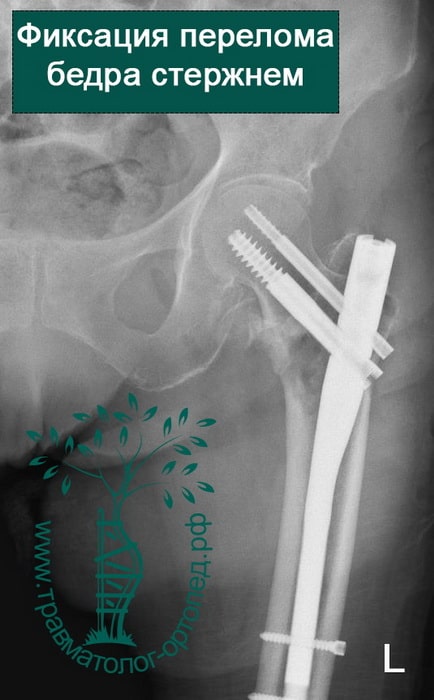
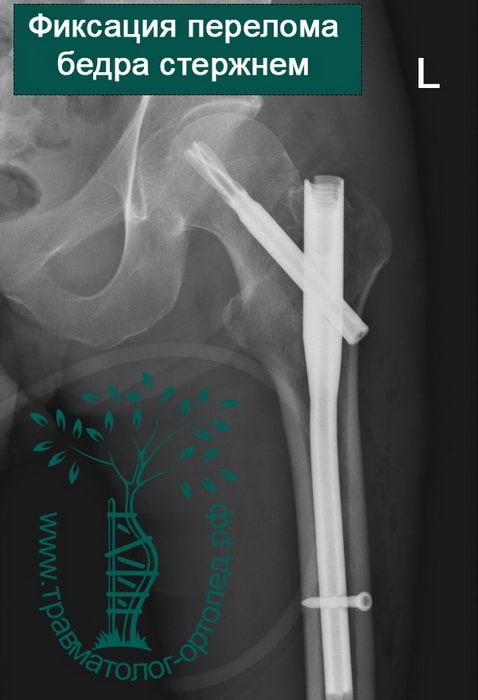
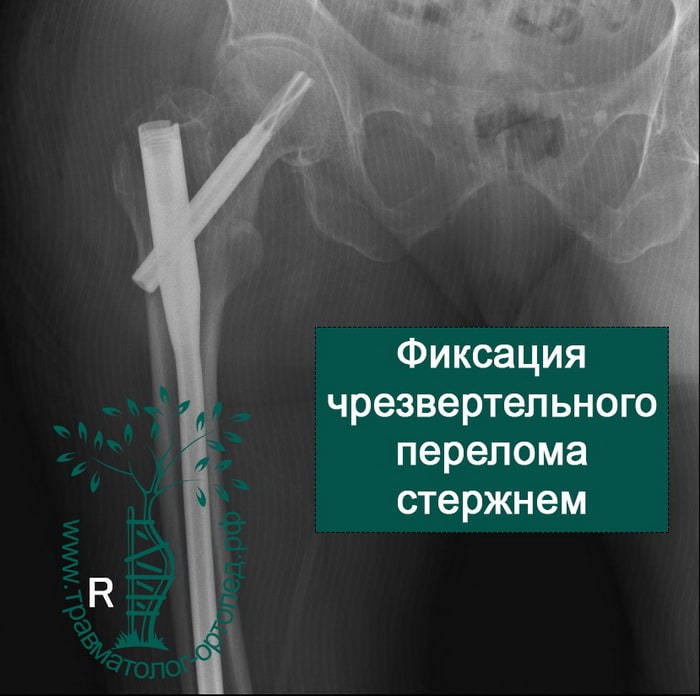
Хотя чрезвертельные переломы бедра довольно хорошо срастаются и без операции, их почти всегда лечат хирургически.
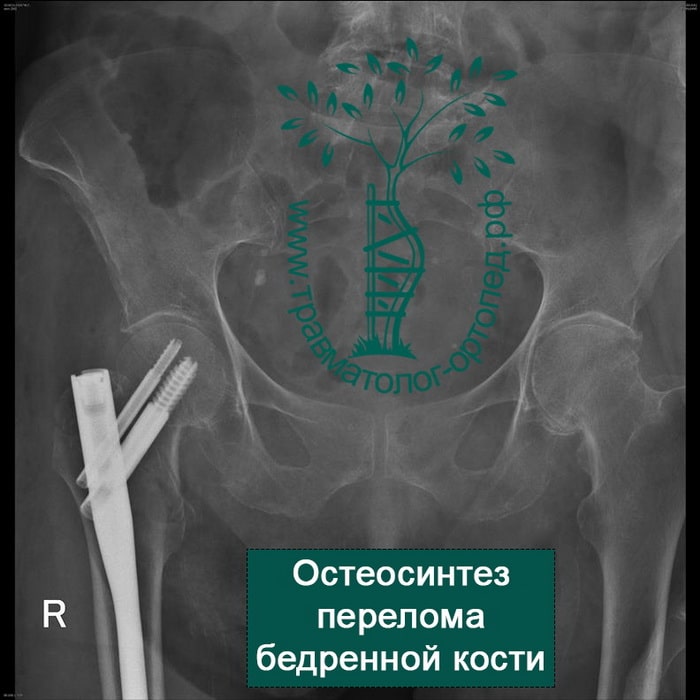
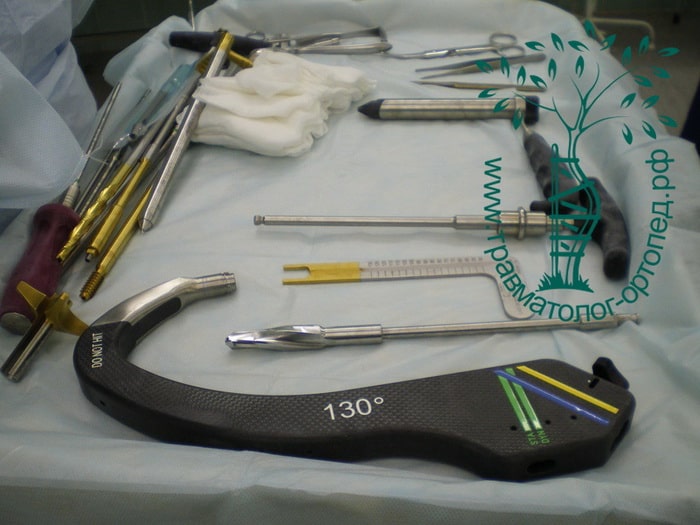
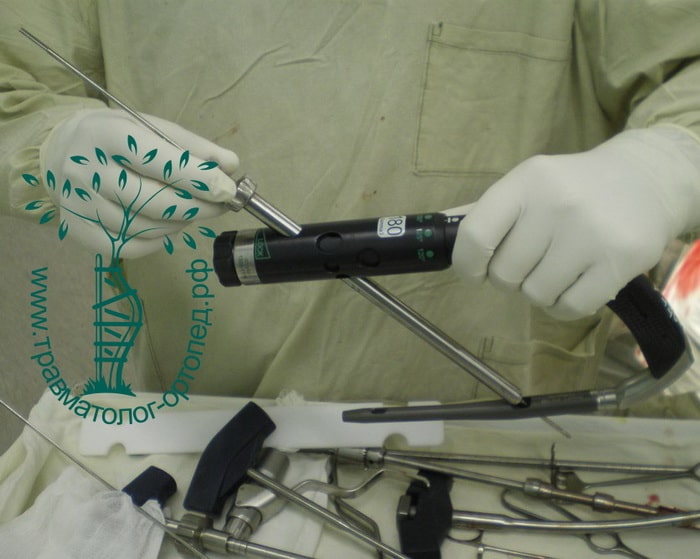
Металлоостеосинтез перелома при этом выполняют как можно раньше. Это делается для того, чтобы как можно в более короткие сроки поставить пожилого пациента на ноги. Ранняя вертикализация пациента позволяет нам уменьшить вероятность развития осложнений, связанных с длительным постельным режимом. Также в ходе операции остеосинтеза можно улучшить положение отломков, что в дальнейшем благотворно скажется на функции нижней конечности.
Консервативное лечение без операции показано лишь небольшой группе пациентов, которым невозможно провести анестезию по причине их тяжелого состояния или наличия выраженных сопутствующих болезней.
Переломы репонируют на специальном ортопедическом столе, где ногу вытягивают по длине и закрытым способом устанавливают костные отломки в правильном положении. Положение костей на протяжении всей операции контролируют с помощью рентгена. Современные металлофиксаторы позволяют провести операцию через проколы кожи. Подобные малоинвазивные методики позволяют уменьшить негативное воздействие на, как правило, ослабленный организм пожилого пациента.
Пациента ставят на ноги на следующее утро после операции. Разрешена ходьба с частичной нагрузкой на оперированную ногу. Пациент передвигается с помощью ходунков или костылей.
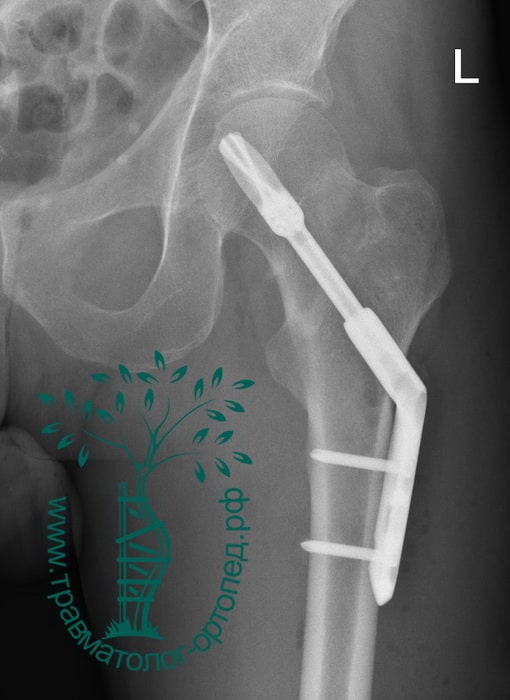
Если репозиция перелома (сопоставление отломков) или металлоостеосинтез (фиксация костей) выполнен некорректно, то винты могут прорезываться и выходить из бедренной кости. В таких случаях возможно неправильное сращение чрезвертельного перелома — это проявляется укорочением конечности. Очень редко перелом может вообще не срастись — в таких случаях требуется повторная операция.
Клиника травматологии и ортопедии расположена недалеко от центра Москвы и по праву считается одной из лучших в России. Мы специализируемся на предоставлении высококвалифицированной медицинской помощи пациентам с травмами и заболеваниями опорно-двигательного аппарата. Клиника предоставляет широкий спектр как диагностических исследований, так и лечебных процедур. Вы можете быть уверены, что находитесь в надежных руках. Здоровье пациента — наш приоритет. Мы можем предложить Вам самые передовые и эффективные методы как консервативного, так и оперативного лечения. Команда наших врачей состоит из опытных и авторитетных хирургов травматологов-ортопедов, а также реабилитологов и физиотерапевтов. Все они стремятся к одному: безопасно достичь хороших и отличных результатов Вашего лечения. И мы не останавливаемся на достигнутом: все сотрудники клиники периодически повышают свой уровень квалификации, участвуют в международных конференциях и мастер-классах.

- Изучение истории заболевания и жалоб пациента
- Клинический осмотр
- Выявление симптомов заболевания
- Изучение и интерпретация результатов МРТ, КТ и рентгенограм, а также анализов крови
- Установление диагноза
- Назначение лечения
Повторная консультация врача травматолога — ортопеда, к.м.н. — бесплатно
- Анализ результатов исследований, назначенных во время первичной консультации
- Постановка диагноза
- Назначение лечения
Хирургическое лечение переломов бедра — от 59500 рублей до 99500 в зависимости от сложности перелома
- Пребывание в клинике (стационар)
- Анестезия (наркоз или эпидуральная анестезия)
- Операция: Остеосинтеза перелома бедра
- Расходные материалы (стержни, пластина и винты от ведущих мировых производителей)
* Анализы для операции в стоимость не входят
Прием врача травматолога — ортопеда, к.м.н. после операции — бесплатно
- Клинический осмотр после операции
- Просмотр и интерпретация результатов рентгенограмм, МРТ, КТ после операции
- Рекомендации по дальнейшему восстановлению и реабилитации
- Перевязка, снятие послеоперационных швов
Читайте также:


