Артрозо-артрит лучезапястного сустава и первой фаланги большого пальца

- Что такое артрит лучезапястного сустава?
- Этиология
- Классификация
- Стадии
- Симптоматика
- Диагностика
- Как лечится?
- Диетические рекомендации
- Профилактика

Что такое артрит лучезапястного сустава?
Болезнь зачастую имеет затяжное течение с постоянными рецидивами, что нередко приводит к инвалидности и лишению пациентов трудоспособности. По этой причине артрит причислен к значимым медико-социальным проблемам, требующим постоянного контроля на государственном уровне.
Артриты лучезапястного сустава бывают первичными (появляются самостоятельно) или вторичными (возникают на фоне основного недуга). Обычно данные формы имеют общие проявления в виде артралгий, покраснений, увеличения объема сустава и местного повышения температуры.
Диагностируется недуг посредством опроса, осмотра, а также применения УЗИ или рентгенографии. Основу лечения составляет противовоспалительная терапия. К артритам относят воспалительные реакции в суставах, вызванные различными причинными факторами.
Анатомическая справка: лучезапястный сустав – это подвижное сочленение запястных костей с лучевой.
Располагается оно у основания ладони со стороны большого пальца. Ответственен сустав за отведение/приведение, сгибание/разгибание, а также круговые повороты кисти.
При артрите лучезапястного сустава в патологический процесс вовлекаются суставные хрящи, капсулы, оболочки и прочие структуры. Обычно появляются боль и деформация сустава, нередко приводящая к нарушению движений в нем.
Этиология
В клинической практике выделяют две формы недуга: первичную (самостоятельную) и вторичную (проявление других болезней). Так, к первичному артриту относят:
- Инфекционное воспаление вследствие туберкулеза, гонореи, дизентерии или вирусного заражения.
- Аллергические реакции на белок или лекарственные средства.
- Ревматизм – системная воспалительная реакция с вовлечением в процесс не только сердечной мышцы, но и суставов.
- Ревматоидный артрит, отличающийся от ревматического вялым течением с преимущественным поражением мелких суставов (и их последующей деформацией).
- Подагру – нарушение обмена мочевой кислоты с отложением ее солей в полости суставов.
- Псориаз – хроническое неинфекционное заболевание кожи с появлением у трети пациентов специфического псориатического поражения суставов.
Причины вторичного артрита лучезапястного сочленения включают:
- Остеомиелит – гнойное заболевание костной системы.
- Саркоидоз с образованием в костях специфических воспалительных узелков – гранулем.
- Болезни различных органов и систем (гемофилия, злокачественные опухоли и пр.).
- Травмы запястья (вывихи и переломы).
- Остеоартроз с поражением хрящевых суставных поверхностей.
Предрасполагающим фактором является профессиональная деятельность.
Так, артритам суставов кистей подвержены работники монотонного ручного труда (обычно женщины): швеи, секретари, писательницы, пианистки, машинистки и пр.

Классификация
Артрит лучезапястного сустава бывает воспалительного и дегенеративного характеров. Первый тип связан с ревматизмом, подагрой или инфекцией. В таком случае воспаляется внутренняя оболочка суставной капсулы – синовиальная мембрана. К дегенеративному типу относят повреждение хряща в суставе из-за травм или остеоартроза.
По распространенности различают моноартрит (воспаление одного сустава), олигоартрит (поражение обоих лучезапястных сочленений) и полиартрит (когда в процесс вовлекаются и другие суставы тела). Учитывая, что изолированное поражение лучезапястных суставов является редкостью, то обычно патологический процесс протекает по типу полиартрита.
Стадии
Артрит лучезапястного сустава протекает стадийно:
- Первым этапом является инфицирование или появление первичного заболевания (подагры, псориаза, ревматизма). Симптоматика обычно скудная, отмечается легкая малоподвижность кистей (например, трудность при открывании водопроводного крана).
- На второй стадии появляется воспалительный ответ, суставы опухают, появляется боль. При движениях кистью нередко слышится похрустывание. Часто возникает ночная болезненность лучезапястных суставов. Выполнение бытовых дел становится затруднительным.
- Третий этап связан с изменением формы и конфигурации суставов кисти. Пациент испытывает сильную боль, появляется защитный спазм мышц, а кости фиксируются в неанатомическом (неправильном) положении. Больной утрачивает возможность самообслуживания.
- Последняя стадия связана с необратимыми изменениями в структурах сустава, из-за чего наступает его полное обездвиживание – анкилоз. Пациент становится инвалидом.
Симптоматика
Клиника острого артрита лучезапястного сустава начинается с резкого ухудшения общего самочувствия больного: появления лихорадки, озноба и слабости. В суставе возникают боли – артралгии, усиливающиеся при движениях. Само сочленение нередко увеличивается в размере за счет воспаления суставного мешка – синовита. В полости сустава появляется серозная (мутная), фибринозная (вязкая с белковыми хлопьями) или инфицированная (гнойная) жидкость. Кожа над суставом становится отечной, красной и горячей.
При подостром и хроническом течениях ткань оболочки сустава видоизменяется, что приводит к разрастанию плотных соединительнотканных тяжей – фиброзу. Пациенты жалуются на легкую припухлость суставной области и болезненность, которая имеет волнообразный характер: боль нередко усиливается в ночное время суток и исчезает, ослабевает днем.
Постепенно происходит деформация сочленения, появляются костно-хрящевые наросты – экзостозы. Со временем сустав полностью утрачивает подвижность, что делает невозможным сгибание/разгибание и вращение кистью.

Диагностика
Постановка диагноза проводится на основании клинических данных, физикального осмотра и комплексной консультации ревматолога. Для подтверждения артрита лучезапястного сустава назначают рентгенографию в двух проекциях (возможно использование специального увеличительного рентгена).
В целях исключения сопутствующих патологий или уточнения основного диагноза применяют УЗД, компьютерную или магнитно-резонансную томографии, радионуклидную сцинтиграфию.
В некоторых случаях проводится артроскопия – лечебно-диагностическая манипуляция, связанная с введением в сустав камеры и микроинструментов. Таким образом уточняется состав и флора суставной жидкости, наличие в ней белка. В ходе процедуры возможно взятие биологического материала – части суставной оболочки для последующего микроскопического исследования.
Как лечится?
Некоторые виды артрита лучезапястного сустава требуют специфического (этиотропного) лечения: так, при инфекционном поражении назначаются антибиотики широкого спектра действия (Цефотаксим, Азитромицин), но выписывать препараты может только ваш врач. Если причиной воспаления служит подагра, используют Колхицин в остром периоде и Аллопуринол в качестве поддерживающей терапии. При аллергическом артрите показаны антигистаминные средства (Димедрол, Супрастин).
Общая терапия
Неспецифическое лечение артрита состоит в применении противовоспалительных средств: Ибупрофена, Напроксена, Диклофенака. При неэффективности указанных препаратов или повышенной индивидуальной чувствительности используют кортикостероиды: Метипред, Целестон, Декадрон. Данные средства относятся к гормональным и могут применяться как системно (внутрь), так и местно (в виде внутрисуставных инъекций).
Реабилитация
На этапе выздоровления больным рекомендуется физиотерапия: электрофорез с новокаином, ультрафиолетовое облучение, фонофорез с кортикостероидами и амплипульстерапия. Подобное лечение приводит к легкой анестезии и снижению воспалительного ответа.
Для предотвращения тугоподвижности лучезапястного сустава назначается гимнастика для рук, а также массаж кистей. Комплексная терапия дополняется санаторно-курортным отдыхом с элементами грязелечения и бальнеотерапии.
Вспомогательные методики
Для нормализации качественного состава крови (избавления от антител при аутоагрессии иммунной системы или очистки плазмы от уратов при подагре) используют каскадную фильтрацию плазмы или плазмаферез. При тяжелых формах артрита лучезапястного сустава в его полость могут вводиться стволовые клетки, которые снижают воспаление и стимулируют восстановление суставного хряща.
Оперативное лечение
В зависимости от характера и степени поражения проводятся хирургические вмешательства: с целью иссечения суставной оболочки (синовэктомия) или суставных поверхностей (резекция сустава). Также применяют обездвиживание лучезапястного сочленения (артродез), малотравматичные артроскопические операции или тотальную замену сустава на эндопротез.
Диетические рекомендации
Диета при артрите лучезапястного сустава не имеет строгих ограничений. Но если причиной воспаления является подагра, то больным рекомендуют исключить продукты с высоким содержанием пуринов: жирное мясо и рыбу, субпродукты, чай, какао-напитки, шоколад, щавель и бобовые.
При аллергическом артрите необходимо избегать попадания в организм аллергена. Так, наиболее частыми пищевыми провокаторами аллергии являются яичный белок, цитрусовые (апельсины, мандарины), клубника, малина, орехи и пр.
Общие диетические рекомендации включают увеличение суточного количества белка (за счет нежирных сортов мяса и рыбы). Больным необходимо употребление холодца, бульонов, рыбьего жира и желе из-за высокого содержания в данных продуктах коллагена – основного белка хрящей суставов.
Разнообразить меню можно гарнирами из овощей, круп и макаронных изделий. Среди термической обработки блюд стоит предпочитать тушение, варку и готовку на пару. Использование перца и специй ограничивается лишь индивидуальным вкусом.
Питьевой режим должен составлять не менее 1,5-2 литров чистой воды в сутки. При этом показатели могут варьироваться в зависимости от физиологической потребности организма в определенное время года.
Профилактика
Профилактировать артрит лучезапястного сустава можно, если:
- вовремя излечивать инфекции (туберкулез, гонорею, дизентерию или вирусные заболевания);
- не допускать попадания в организм аллергенов (веществ-провокаторов) при отягощенности организма аллергией;
- своевременно диагностировать и корректировать ревматизм, ревматоидный артрит, остеоартроз, остеомиелит, саркоидоз, подагру и псориаз;
- поддавать терапии болезни различных органов и систем (гемофилия, злокачественные опухоли и пр.).
- предотвращать травмы запястья (вывихи и переломы).
Необходимо помнить, что предрасполагающим фактором является профессиональная деятельность. Поэтому артрит кистей чаще всего встречается у женского пола, занятого монотонным ручным трудом: швей, секретарей, писательниц, пианисток, машинисток и других профессий.
Артрит лучезапястного сустава – это крайне изменчивая патология, которая в зависимости от формы может иметь доброкачественное течение или приводить к необратимым деформациям сустава с развитием тугоподвижности. Помните: отсутствие должной диагностики и лечения грозит инвалидизацией пациентов!
Артроз большого пальца руки — редкое заболевание, для которого характерно постепенное разрушение гиалинового хряща. Причиной его развития становятся предшествующие травмы, системные суставные патологии, профессиональная деятельность человека. Интенсивность клинических проявлений артроза увеличивается по мере его прогрессирования. Возникают болезненные ощущения, утренняя скованность и припухлость фаланг или основания большого пальца, деформирование суставов. Патология высокой степени тяжести трудно поддается диагностике и лечению.
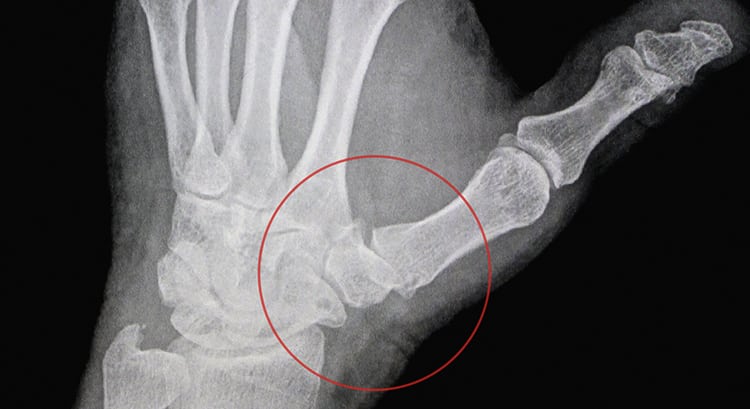
Для обнаружения заболевания проводится целый ряд инструментальных и биохимических исследований. Терапия — консервативная, но при тяжелом поражении суставов проводится хирургическая операция. При начале лечения на первой стадии артроза большого пальца прогноз на выздоровление благоприятный.
Причины и провоцирующие факторы
Важно знать! Врачи в шоке: "Эффективное и доступное средство от АРТРОЗА существует. " Читать далее.
В большинстве случаев артроз пальцев возникает после травмирования лучезапястного сустава после падения с упором на кисть. В результате разрываются связки и сухожилия или полностью отрываются от места крепления к кости. После падения нередко диагностируются подвывихи, вывихи, переломы. Такие травмы быстро излечиваются, а подвижность сустава полностью восстанавливается.

Опасность заключается в возможном развитии последствий. На месте разрывов или переломов формируются рубцы или костные мозоли, нарушающие функционирование сустава. Хрящи изнашиваются быстрее, запускаются дегенеративно-дистрофические процессы, а спустя 3-5 лет развивается артроз большого пальца. Спровоцировать его могут и другие негативные внешние или внутренние факторы:
- патологии, протекающие на фоне нарушения обмена веществ, снижения или повышения выработки гормонов;
- системные заболевания, поражающие все суставы опорно-двигательного аппарата — ревматоидный или псориатический артрит, подагра;
- курсовой прием определенных групп фармакологических препаратов, например, глюкокортикостероидов;
- генетическая предрасположенность к развитию артрита, например, особое строение соединительнотканных структур.
К прогрессированию заболевания приводят погрешности в рационе, частые монотонные движения пальцами, избыточные нагрузки. Артрит и артроз суставов часто диагностируются у людей, работающих в условиях низких или высоких температур, а также избыточной влажности.
Одной из причин артроза становится гипермобильность суставов, которая выявляется у 10% жителей земного шара. У таких людей пальцы длинные и тонкие, могут неестественно гнуться. При гипермобильности гиалиновый хрящ изнашивается быстро, провоцируя развитие артроза.
Клиническая картина
- крепитация, или хруст при попытке согнуть и разогнуть большой палец;
- утренняя припухлость, причем отек чаще локализуется у основания большого пальца;
- скованность движения, исчезающая через 30-60 минут.
В последующем артроз становится причиной деформации не только суставов, но и всего пальца. Он становится крупнее, искривляется из-за формирования характерных узлов. Тонус мышц, расположенных в области большого пальца, постоянно повышен, что еще более ограничивает подвижность.
При артрозах любой локализации человек часто страдает от синовитов. Так называется патологический процесс, протекающий в синовиальной сумке. Ее стенки воспаляются, а в суставах накапливается избыточная жидкость. У человека с ослабленным иммунитетом синовит может стать причиной симптомов общей интоксикации организма — гипертермии, расстройства пищеварения, головных болей.
Диагностика
Диагноз выставляется на основании жалоб пациентов, внешнего осмотра, изучения анамнеза. Среди инструментальных исследований наиболее информативна рентгенография. На полученных снимках визуализируются основные признаки артрита:
- сужение суставной щели;
- сформировавшиеся костные наросты — остеофиты;
- разряжение костных структур;
- истончение хрящей;
- наличие участков с кальцинатами.
Даже "запущенный" АРТРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим.
Биохимический анализ крови проводится для обнаружения системных патологий. Измеряются уровни мочевины, фибриногена, протеинов, скорость оседания эритроцитов (СОЭ). При необходимости проводится компьютерная или магнитно-резонансная томография.
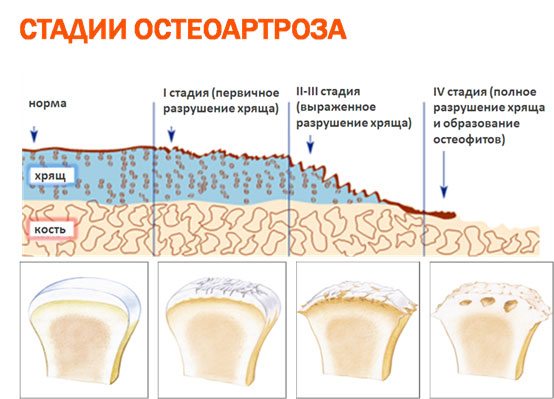
Основные методы терапии
Лечение артроза сустава большого пальца руки направлено на устранение болей, отечности, скованности движений, предупреждение прогрессирования патологии. Практикуется комплексный подход, заключающийся в курсовом приеме системных препаратов, использовании мазей и бальзамов, проведении физиопроцедур.
Из привычного образа жизни пациента исключается фактор, ставший причиной артроза или его прогрессирования. Больному рекомендуется сбалансировать рацион, избегать переохлаждения, своевременно лечить любые острые или хронические патологии.
Хотя разрушение гиалинового хряща не сопровождается воспалительным процессом, в лечении артроза большого пальца руки используются нестероидные противовоспалительные препараты (НПВП). Для купирования отека и снижения интенсивности болей назначаются таблетки, капсулы, драже: Диклофенак, Нимесулид, Мелоксикам, Ибупрофен, Кетопрофен. Усиливают и пролонгируют действие системных НПВП мази и гели из этой фармакологической группы: Артрозилен, Найз, Кеторол, Долгит, Долобене, Фастум, Финалгель, Вольтарен. В терапии артрита применяются и другие лекарственные средства:
- глюкокортикостероиды. Назначаются при низкой эффективности НПВП. В ревматологии практикуется внутрисуставное введение Триамцинолона, Гидрокортизона, Преднизолона, Дексаметазона;
- анальгетики и спазмолитики. Используются для устранения слабых болей, когда можно обойтись без НПВП, оказывающих выраженное побочное действие. Чаще всего в терапии артритов применяются Брал, Спазган, Триган;
- миорелаксанты. Включаются в терапевтические схемы при для расслабления мышечной мускулатуры, снятия болезненного спазма. Хорошо зарекомендовали себя в лечении артритов Мидокалм, Сирдалуд, Баклосан.
В качестве вспомогательных средств лечения пациентам назначаются мази с разогревающим действием. Они применяются для улучшения кровообращения, снижения интенсивности болей, купирования отека. Мощное согревающее и местноанестезирующее действие характерно для Капсикама, Финалгона, Наятокса, Випросала, Апизартрона.
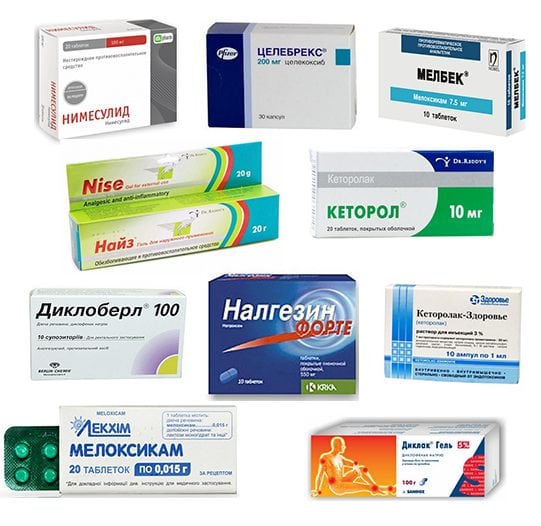
Для лечения артроза большого пальца любой степени применяются хондропротекторы — Терафлекс, Хондроитин-Акос, Глюкозамин Максимум, Структум, Дона. Их использование помогает предупредить распространение патологии на здоровые суставы, связки и сухожилия. Хондропротекторы относятся к препаратам длительного применения. В зависимости от тяжести заболевания лечение занимает от 3 месяцев до 2 лет.
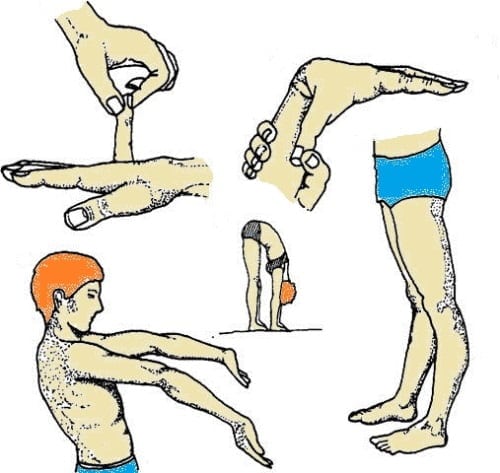
Лечение артроза основания большого пальца руки 1 степени может проводиться без использования фармакологических препаратов. Снизить выраженность болей и отека, устранить скованность движений помогают физиотерапевтические процедуры — УВЧ-терапия, электрофорез, магнитотерапия, лазеротерапия, фонофорез. Для укрепления мышечного корсета лучезапястного сустава и повышения амплитуды движений пациенту рекомендованы занятия лечебной физкультурой. Какие упражнения наиболее эффективны:
- крепкое сжимание и последующее разжимание с широким разведением пальцев;
- сгибание и разгибание ладоней, их вращение в запястьях;
- удержание ладоней в полусогнутом положении в течение минуты.
Если при выполнении упражнений возникают болезненные ощущения, то следует отдохнуть и возобновить тренировки через некоторое время.
| Физиотерапевтические процедуры | Лечебное действие и клинический эффект |
| Лазеротерапия | Улучшение кровообращения и микроциркуляции, снижение интенсивности болей, повышение местного иммунитета |
| Магнитотерапия | Устранение дефицита питательных и биологически активных веществ в пораженных артритом тканях, рассасывание отеков |
| УВЧ-терапия | Стимуляция процессов метаболизма, ускорение регенерации поврежденных тканей, профилактика прогрессирования артроза |
Улучшить кровообращение и восстановить объем движений помогает разминание большого пальца, втирание в кожу масел персика, миндаля, зародышей пшеницы, виноградных косточек.
Артроз большого пальца хорошо поддается лечению на начальной стадии развития патологии. Если в утренние часы возникают даже слабые и непродолжительные по времени боли, стоит записаться на прием к ревматологу. Это поможет избежать прогрессирования артроза и появления тяжелых осложнений.
Артроз кистей рук – это заболевание опорно-двигательного аппарата, которое примерно в 9 раз чаще диагностируется у женщин, чем у мужчин. Патология пальцев рук относится к редким патологиям, чаще всего болезнь поражает тазобедренный, коленный или плечевой сустав. Лечение артроза кистей следует начинать с момента проявления первых симптомов. Чем раньше была начата терапия, тем выше шансы на восстановление подвижности и полноценной двигательной активности рук. На поздних стадиях патологический процесс не поддается излечению и может привести к утрате человеком трудоспособности, а в результате – к инвалидности.
Описание заболевания
Артроз кистей рук – это тяжелое заболевание, которое характеризуется дистрофией и разрушением хрящевых тканей в суставах, а также суставной капсулы. Патологический процесс сопровождается деформацией костных элементов. Патология относится к дегенеративно-дистрофическим и имеет хроническое, необратимое происхождение. Заболевание сопровождается появлением уплотнений и узелков на фалангах пальцев, болезненными ощущениями, утратой подвижности и полноценной двигательной активности.
Поражение кистей рук развивается медленно, ярко выраженные признаки проявляются уже на том этапе, когда произошли значительные деформирующие изменения хрящевых тканей, что затрудняет процесс лечения.
Причины возникновения
В большинстве случаев артроз кистей рук встречается у женщин старше 40-45 лет, которые вступили в период менопаузы. В это время в их организме происходят серьезные гормональные изменения, уменьшается выработка эстрогена, что и приводит к заболеванию. Другие причины формирования артроза кистей рук:
- наследственная предрасположенность;
- травмы суставов верхних конечностей;
- патологии связок;
- псориаз;
- ревматоидный артрит;
- сахарный диабет.
В некоторых случаях в роли провоцирующих факторов выступают инфекционные и воспалительные процессы, развивающиеся в организме человека. Также развитие заболевания имеет тесную связь с особенностями трудовой деятельности человека. В основной группе риска находятся профессиональные спортсмены, ткачи и швеи, пианисты, люди, занимающиеся тяжелой физической работой.
Формы болезни
В зависимости от того, какой именно сустав был поражен дегенеративно-дистрофическим заболеванием, различается несколько разновидностей артроза кистей рук.
Основные формы патологии:
Каждая из этих разновидностей имеет свои особенности развития и симптоматику. На основе данных факторов подбирается оптимальная тактика лечения.
Узелковый артроз кистей рук чаще всего проявляется в форме узелков Гебердена и Бушара. Основные отличия данных разновидностей болезни:
- узелки Гебердена – формируются в области суставов на крайних фалангах пальцев;
- узелки Бушара – возникают на суставах срединних фаланг пальцев.
Данные уплотнения представляют собой костные разрастания на суставных тканях. Наросты Гебердена могут формироваться без выраженных симптомов и болевого синдрома, чаще всего это происходит симметрично, на средних и указательных пальцах. Через некоторое время в области уплотнений появляется дискомфорт, жжение, боль, отек и покраснение.
Уплотнения Бушара не сопровождаются болезненными ощущениями, но способствуют деформации костей и утратой подвижности суставов.
Ризартроз представляет собой патологический процесс, поражающий пястно-фаланговые и пястно-запястные суставы большого пальца. Заболевание локализуется в области основания большого пальца. Последствием данного типа заболевания является дегенеративно-дистрофические изменения хрящевых тканей.
Болезнь сопровождается хрустом в суставах, их болезненностью, онемением, затруднением подвижности, отечностью и гиперемией. При отсутствии соответствующего лечения ризартроз становится причиной полного разрушения хрящевых тканей, суставов и костных элементов.
Стадии развития
Артроз кистей рук имеет 3 стадии развития, каждая из которых характеризуется своими специфическими признаками.
- первая;
- вторая;
- третья.
Начальным этапом заболевания считается первая стадия, на которой симптоматика еще не имеет внешней выраженности. В большинстве случаев человек даже не подозревает о развитии патологии.
На втором этапе клиническая картина становится более заметной, пациента начинают беспокоить боль и дискомфорт, ухудшение суставной подвижности. Третья степень считается наиболее тяжелой и запущенной, так как она сопровождается видимым деформированием пальцев и суставов, а также разрушением хрящевых тканей.
Симптомы
Клиническая картина заболевания опорно-двигательного аппарата зависит от его стадии, каждая из которых имеет свои специфические отличия.
Первая стадия:
- Легкая опухлость пальцев.
- Появление незначительной боли при выполнении физической работы.
Вторая стадия:
- Покраснение и отечность кожи в области суставов.
- Усиление болевого синдрома, который беспокоит больного не только во время работы.
- Появление хруста в суставах.
- Скованность, снижение подвижности пальцев.
- Формирование узлов Гебердена и Бушара.
- Слабость мышц.
Третья стадия:
- Пальцы сильно отекают, наблюдается гиперемия.
- Появление узелков сопровождается деформацией костей.
- Суставы практически полностью обездвижены, в результате чего человек не может даже согнуть пальцы или взять рукой какой-либо мелкий предмет.
Симптомы челюстно-лицевого артроза можно найти по этой ссылке.
В наиболее тяжелых случаях третья стадия патологии сопровождается неправильным срастанием суставных костей. Боли беспокоят пациента и в состоянии покоя, становясь все более интенсивными.
Диагностика
Проведение рентгенологического обследования позволяет определить наличие деформации и суставных элементов, а также формирование узелков на фалангах пальцев.
Ревмопроба представляет собой анализ крови иммунологического типа, основная цель которого заключается в выявлении специфического маркера и белка, а также ревматоидного элемента, что и является подтверждением такого диагноза, как артроз кистей рук.
Лечение
Лечение остеоартроза кистей рук комплексное и состоит из применения широкого спектра лекарственных препаратов, методов физиотерапии, лечебной физкультуры и правильного питания. При наличии данного заболевания не следует заниматься самолечением. Применение различных мазей, гелей и других средств для наружного нанесения поможет на некоторое время устранить симптомы артроза, но не воздействует на его первопричину. Лечение должен подбирать только специалист.
- Хондропротекторы – синтетические заменители компонентов, входящих в состав нормального хряща. К ним относятся: Хондроксид, Артепарон, Дона, Румалон, Афлутоп.
- Сосудорасширяющие средства – активизируют микроциркуляцию крови, обеспечивая пораженные ткани достаточным количеством кислорода(Трентал).
- Миорелаксанты – используются для устранения мышечного напряжения (Тизалуд, Мидокалм).
- Нестероидные противовоспалительные препараты – уменьшают воспалительный процесс, устраняют болевой синдром (Диклофенак, Метиндол, Наклофен, Вольтарен).
- Витаминные комплексы для повышения иммунитета организма.
Прием лекарственных препаратов способствует снятию воспаления, регенерации пораженных хрящевых тканей, восстановлению активности и подвижности суставов.
Немаловажная роль в лечении заболеваний опорно-двигательного аппарата отводится различным вспомогательным методам, среди которых можно выделить физиотерапию. Эффективные физиотерапевтические процедуры:
- лазерная терапия;
- грязевые и парафиновые аппликации;
- магнитотерапия;
- электрофорез;
- криотерапия;
- лечебный массаж.
Физиотерапевтические методы лечения рекомендуется применять исключительно в период ремиссии, при обострении заболевания они запрещены. В процессе лечения патологии обязательно рекомендуются занятия лечебной физкультурой. Регулярное выполнение упражнений помогает восстановить подвижность и гибкость суставов.
Часто назначаемые упражнения:
Помимо этого, при диагностировании артроза рук обязательно нужно придерживаться правильного питания. Продукты должны быть малокалорийными, так как увеличение веса тела часто провоцирует обострение заболевания. Из рациона рекомендуется исключить сладости, выпечку, все острое, соленое и маринованное, красный перец и другие специи.
В меню больного должны преобладать ягоды, фрукты и овощи в отварном, запеченном виде, кисломолочные продукты, мясо, рыба, орехи, заливное, желе и другие блюда, в которых содержится желатин.
- Мед с солью – ингредиенты нужно размешать в равных долях, нанести на марлевый отрез и закрепить на больной конечности на 8-10 часов.
- Картофель – 3-4 позеленевшие клубня следует измельчить, подогреть на водяной бане и прикладывать в качестве компресса к руке.
- Кефир, лук и мел – луковицу надо натереть на терке или пропустить через мясорубку, добавить немного измельченного мела и кефира, использовать полученную массу для компрессов.
- Овсяные хлопья – теплую овсянку можно прикладывать к воспаленному участку на ночь.
- Белокочанная капуста – измельчить капусту, выжать из полученной массы сок, смочить в нем марлевый отрез и прикладывать к руке на 5-8 часов.
Народные средства разрешается использовать только в период ремиссии патологического процесса. В стадии обострения от них рекомендуется отказаться.
В случае серьезных необратимых изменений пациенту назначается хирургическое вмешательство. Удаление хрящевых тканей может быть частичным или полным, в процессе которого пораженный сустав извлекается и заменяется эндопротезом.
Протезы изготавливаются из современных материалов, которые не вызывают аллергию и хорошо переносится человеческим организмом.
Возможные осложнения
Артроз кистей рук рекомендуется лечить при проявлении первых симптомов заболевания. Это поможет предотвратить тяжелые осложнения для опорно-двигательного аппарата.
При отсутствии грамотного лечения прогрессирующая патология может привести к быстрому поражению и воспалению окружающих суставных элементов, а также тканей, укрывающих его полость. Наиболее тяжелым осложнением артроза кистей рук является полная обездвиженность верхней конечности, как результат – инвалидность.
Различия артроза и артрита руки
Артроз и артрит – это серьезные заболевания опорно-двигательного аппарата, которые имеют существенные развития. Артроз сопровождается деформированием суставов и костных элементов, ухудшает подвижность и снижает двигательную активность рук. Но при этом, не оказывает воздействия на человеческий организм в целом.
Артрит считается более тяжелым, системным заболеванием воспалительного характера, при котором происходит поражение некоторых внутренних органов и изменение состава крови.
Про отличие спондилеза от спондилоартроза шейного отдела позвоночника можно узнать в этой статье.
Профилактика
Профилактика артроза – это эффективный способ предотвратить развитие тяжелого заболевания. С этой целью специалисты советуют выполнять несколько простых рекомендаций – регулярно выполнять зарядку для верхних конечностей, отказаться от курения и других вредных привычек, правильно питаться.
Видео
В данном видео рассказывать про специфику артроза кистей рук.
Выводы
- Артроз кистей рук – серьезная патология, которая чаще всего встречается у женщин пожилого возраста.
- Артроз сопровождается возникновением хруста и болей в суставах, нарушениями подвижности, отечности и утратой двигательной активности.
- Заболевание развивается по причине наследственной склонности, сахарного диабета, псориаза, травм связок и суставов.
- Патология имеет 3 стадии развития, каждая из которых сопровождается характерными симптомами нарастающего характера.
- Для лечения артроза кистей рук применяется широкий перечень лекарственных препаратов, физиотерапевтических процедур, соблюдение специальной диеты, а также регулярные занятия лечебной физкультурой. Дополнить курс терапии можно средствами народной медицины.
Также читайте про деформирующий полиостеоартроз с полинейропатией кистей в этом материале.
Ревматический артроз: диагностика у взрослых, симптомы, лечение
Специфика лечения и симптомы артроза локтевого сустава
Методы лечения артроза большого пальца ноги
Признаки и причины развития артроза голеностопного сустава
Читайте также:


