Артрит и работа надпочечников
Надпочечники – это важные для организма железы внутренней секреции. При нарушении их работы возникают серьезные расстройства, приводящие к инвалидности и даже к гибели. Как заставить надпочечники работать нормально, без нарушений? Очень важно знать, как проявляются эти нарушения и что нужно сделать для восстановления гормонального фона.
- 0.1 Стимуляция работы коры надпочечников
- 0.2 Как заставить надпочечники вырабатывать кортизол
- 0.3 Как устранить последствия длительного приема Преднизолона
- 0.4 Как заставить надпочечники вырабатывать эстрогены
- 0.5 Как заставить надпочечники вырабатывать тестостерон
- 0.6 Как заставить надпочечники вырабатывать адреналин
- 1 Вопросы и ответы касательно надпочечников.
- 1.0.1 Как жить не повреждая надпочечники?
Стимуляция работы коры надпочечников
Эндокринные железы (железы внутренней секреции) вырабатывают биологически активные вещества – гормоны, регулирующие физиологические процессы в нашем организме. Все они взаимосвязаны и объединены в единую систему, находящуюся под строгим контролем подкорковых систем и коры головного мозга.
Парные железы надпочечники расположены над почками и состоят из двух совершенно разных структур – мозгового и коркового слоя. Чтобы знать, как заставить надпочечники правильно работать, нужно познакомиться с их основными функциями.
Корковый слой надпочечников выделяет гормоны кортикостероиды, регулирующие деятельность организма в целом. В различных зонах коркового слоя вырабатываются разные кортикостероиды. Как заставить надпочечники работать? Только усвоив, как работают их гормоны:
- минералокортикоиды (гормон альдостерон) – регулируют водно-солевой обмен; при повышении их содержания в крови повышается артериальное давление (АД), появляются отеки, организм теряет калий, жизненно необходимый для работы сердечной мышцы (миокарда); следствием недостаточности альдостерона может быть обезвоживание и рвота;
- глюкокортикоиды (глюкокортикостероиды – ГКС) – регулируют белковый, углеводный и жировой обмен; при повышенном содержании в крови стимулируют процессы образования глюкозы из белков и жиров (в норме глюкоза получается в основном из углеводов), подавляют синтез белка, иммунитет, воспалительные и аллергические реакции, процесс образование спаек во внутренних органах и рубцов на коже; повышение ГКС в крови дает дополнительную энергию и позволяет организму справиться с острыми заболеваниями и последствиями стрессов;
- андрогены и эстрогены – мужские и женские половые гормоны, регулирующие работу соответствующих органов; но в основном эти гормоны образуются в половых железах.
Работа надпочечников находится под контролем подкорковых структур гипоталамуса и гипофиза, которые в свою очередь связаны с корой головного мозга. Гипоталамус выделяет гормон кортиколиберин, который стимулирует секрецию аденокортикотропного гормона гипофиза (АКТГ). АКТГ стимулирует работу надпочечников. В этой цепочке есть и обратная связь: если вырабатывается много гормонов надпочечников, выработка АКТГ и кортиколиберина подавляется.
Снижение функции надпочечников приводит к развитию различных нарушений. Если не обращать на это внимание, нарушения перейдут в серьезную патологию. Как заставить надпочечники работать лучше? Прежде всего, нужно пройти обследование и установить причину нарушений. На начальных стадиях часто помогает правильное питание, медикаментозное лечение и народные средства. Но без лабораторного и врачебного контроля не обойтись.
Как заставить надпочечники вырабатывать кортизол
Недостаточность коры надпочечников чаще всего развивается постепенно. Ее крайняя степень – болезнь Аддисона.
Так как кортизол устраняет последствия стресса, восполняя энергетические запасы организма, при недостаточной секреции этого гормона наблюдается общее снижение энергии в организме. Это проявляется в виде слабости, быстрой утомляемости и снижении работоспособности. Современный ритм жизни заставляет такого человека прибегать к различным видам стимуляции в виде кофе, очень крепкого чая и т.д.
Постоянное стимулирование организма и выработка адреналина приводит к тому, что надпочечники истощаются, и вырабатываемый кортизол уже не в состоянии нейтрализовать последствия стресса. Некоторое время эндокринная система справляется с ситуацией за счет воздействия на организм других гормонов (например, гормонов щитовидной железы, половых гормонов). Недостаточная функция щитовидной железы может стать причиной снижения секреции кортизола надпочечниками.
Чем помочь организму?
- Диета:
- диета – должна быть полноценной, содержать достаточный объем белков, жиров и углеводов;
- в рационе должно быть повышенное содержание соли, так как организм с жидкостью теряет натрий; в организме накапливается калий, поэтому необходимо исключить из рациона богатые им продукты: печеный картофель, бананы, сухофрукты (особенно, изюм и курагу);
- так как кортизол синтезируется из холестерина, нужно употреблять достаточно животной пищи (источника холестерина) – мяса, рыбы, жирных молочных продуктов;
- употреблять больше пищи, богатой жирорастворимыми витаминами А (печени, сливочного масла, яичных желтков) и D (рыбьего жира, жирной морской рыбы, яичных желтков);
- употреблять больше овощей и фруктов – источников витаминов и минеральных веществ; особенно необходимы витамины А (его предшественник бета-каротин содержится в моркови, болгарском перце, помидорах, тыкве), С (цитрусовые, яблоки, черная смородина, капуста);
- употреблять больше витаминов группы В – энергетиков, так как организм страдает от недостатка энергии; главный среди них витамин В5 (пантотеновая кислота), он стимулирует синтез кортизола; содержится в огородной зелени, спарже, цветной капусте, печени, почках, яйцах, икре рыб, горохе, дрожжах.
2. Физические нагрузки: тяжелые физические нагрузки нужно снизить, пересмотреть режим дня, отрегулировать ночной сон.
3. Медикаментозное лечение:
- витаминотерапия: назначают витаминно-минеральные комплексы; при необходимости вводят витамины в виде инъекций;
- нормализация кишечной микрофлоры, участвующей в синтезе витаминов группы В; с этой целью назначают пробиотики (Бифиформ, Лактобактерин, Аципол и др.) – лекарства, имеющие в своем составе колонии полезных для пищеварения микроорганизмов;
- назначение адаптогенов – растительных препаратов с тонизирующими свойствами; к ним относятся настойки женьшеня, лимонника, элеутерококка, пантокрин, апилак и др.;
- назначение ноотропных препаратов (Пирацетам, Фенибут и др.) – они улучшают обмен веществ и кровообращение в области головного мозга, снимают депрессию, улучшают работоспособность;
- симптоматическое лечение: при снижении АД назначают Кордиамин в каплях, при раздражительности – транквилизаторы (Грандаксин) и т.д.;
- коррекция функции надпочечников с помощью биологически активных добавок к пище (БАДов), содержащих экстракты из надпочечников молодых животных (Гландокорт, Супреназин), БАДов на основе витамина В5, например (Пантетин), БАДов с солодкой (содержат вещества, замедляющие разложение кортизола в печени).
4. Народные средства:
- жевать ягоды лимонника китайского и заваривать с ними чай;
- ягоды можжевельника; в первый день съесть 4 ягоды, затем каждый день добавлять по 1 ягоде, дойти до 15, после чего снижать их число, доходя до исходного количества;
- ванны с чабрецом (500 г сырья на полную ванну); курс – 10 – 15 процедур;
- настой листьев черной смородины; 10 г сырья на стакан кипятка – суточная доза; курс лечения – 3 – 4 недели;
- настой корней лапчатки белой; чайную ложку сырья залить 1,5 стаканами кипятка в термосе на ночь; утром процедить и пить в течение дня за полчаса до еды; курс лечения – месяц; регулирует работу эндокринной системы.
Как устранить последствия длительного приема Преднизолона
Преднизолон – это синтетически глюкокортикод, который назначается при выраженных воспалительных и аллергических процессах, в том числе, сопровождающихся сильными болями. Длительными курсами Преднизолон назначают, например, при ревматоидном артрите – заболевании, сопровождающемся сильными болями в суставах.
Преднизолон прекрасно справляется с болями, но дает много побочных эффектов. Одним из них является снижения функции надпочечников, который может проявляться в виде аддисонических кризов при резкой отмене препарата (мгновенное снижение АД, падение глюкозы в крови, рвота, потеря сознания). Кроме того, Преднизолон может приводить к стойкому повышению артериального давления (АД), появлению так называемого стероидного диабета и язвенной болезни желудка, значительному снижению иммунитета, развитию болезни Иценко-Кушинга и др.
Поэтому после проведенного курса лечения Преднизолоном необходима восстановительная терапия, в состав которой входят все те средства, которые применяются при снижении функции надпочечников.
Как заставить надпочечники вырабатывать эстрогены
При высоких физических нагрузках (например, у спортсменок), стрессах, недосыпании надпочечники начинают вырабатывать меньше эстрогенов – женских половых гормонов, оказывающих огромное влияние на женский организм. Эстрогены поддерживают развитие организма по женскому типу, репродуктивную функцию, внешний вид и настроение женщины. В основном эти гормоны выделяют яичники, но и надпочечники также вносят свой вклад в содержание эстрогенов в крови.
Для того чтобы стимулировать секрецию эстрогенов надпочечниками, следует:
- снизить физические нагрузки; полезны посильные занятия гимнастикой, но значительные спортивные нагрузки лучше ограничить;
- употреблять пищу, богатую белками и жирами животного происхождения – эсторогены – это стероидные гормоны, которые синтезируются из холестерина;
- для активизации обмена веществ нужны витамины и минералы – их можно получить с овощами и фруктами;
- хорошая замена эстрогенам – фитоэстрогены – растительные вещества, оказывающие такое же действие, как эстрогены; фитоэстрогены содержатся в бобах, фасоли, горохе, сое; их следует включать в пищевой рацион несколько раз в неделю: слишком большое содержание фитоэстрогенов в пище может угнетать их секрецию надпочечниками;
- БАДы с эстрогенами: Иноклим, Бонисам, Фемивелл, Феминал;
- ограничить употребление легкоусвояемых углеводов – сладкой и сдобной пищи;
- угнетает секрецию эстрогенов надпочечниками курение, поэтому стоит рассмотреть вопрос об избавлении от этой вредной привычки.
Как заставить надпочечники вырабатывать тестостерон
Тестостерон – это мужской половой гормон, который также синтезируется из холестерина. Вырабатывается в семенниках у мужчин и частично в надпочечниках. При его недостатке появляются проблемы с половым влечением и потенцией. Значительный дефицит тестостерона может приводить к развитию бесплодия.
Надпочечники снижают секрецию тестостерона при голодании или, напротив, при ожирении, хронических стрессах, тяжелых физических нагрузках. Чтобы заставить надпочечники вырабатывать тестостерон нужно:
- отрегулировать питание: употреблять больше мяса, жирной морской рыбы, молочных продуктов, овощей и фруктов; не употреблять сладостей и сдобы;
- употреблять пищу, богатую цинком (мясо, рыбу, молочные продукты) и витамином D (рыбий жир, жирная морская рыба) – эти вещества участвуют в синтезе тестостерона;
- принимать БАДы с цинком: Цинктерал, Цинк Хелат и др.;
- заниматься спортом, но избегать слишком высоких физических нагрузок; стоит помнить, что половые гормоны накапливаются в жировых клетках; умеренное количество жира поддерживает нормальное содержание гормонов в крови, а ожирение способствует их нейтрализации за счет скопления в жировых клетках.
Как заставить надпочечники вырабатывать адреналин
Адреналин вырабатывается в основном в мозговом веществе надпочечников. Но кроме того он вырабатывается и некоторыми другими тканями, поэтому его недостаток встречается редко. Обычно к снижению адреналина в крови приводит общее снижение функции надпочечников. Недостаток адреналина может проявляться в виде апатии, депрессии, снижении работоспособности, невозможности собраться во время стрессовой ситуации и противостоять каким-то определенным неприятным обстоятельствам. Часто развивается синдром хронической усталости.
Адреналин вырабатывается в организме из заменимой аминокислоты тирозина. Чтобы заставить надпочечники вырабатывать адреналин, нужно употреблять продукты, богатые тирозином: орехи, семечки, бобовые, молочные продукты, яйца, мясо, морепродукты, бананы.
Активизировать секрецию адреналина поможет также активный образ жизни, занятия спортом в сочетании с полноценным отдыхом и ночным сном. Очень важно также отказаться от вредных привычек: курения, употребления алкоголя и неумеренного употребления кофеинсодержащих продуктов (крепкого чая и кофе) – чрезмерная стимуляция выработки адреналина приводит к истощению надпочечников.
Надпочечники – это железы внутренней секреции, которые регулируют обмен веществ, позволяют организму адаптироваться к любым ситуациям и устраняют последствия стрессов.
Про диету и образ жизни всем всё понятно, так как это универсальное средство подходящее для профилактики и лечения многих заболеваний. Кратко остановимся на таком феномене, как стресс. Болезнь надпочечников появляется, когда уровень стресса больше запаса прочности организма компенсирования (стресса) и восстановления после него. Так как надпочечники железы играют роль стрессовых желез организма – запаса, используемого, когда организм попадает в стрессовую ситуации. Основные виды стресса:
- Физический стресс – напряженная работа или слишком высокая физическая нагрузка, недостаток сна, и т.п.
- Химический стресс – от загрязнений среды обитания. Еда насыщенная рафинированными углеводами, химией . Аллергические реакции. Дисбаланс эндокринных желез.
- Тепловой стресс – перегрев или переохлаждение тела. Особенно если он длительный.
- Эмоциональный или ментальный стресс – зависит от среды и качества общения с другими людьми. Если у вас есть способность превратить выдуманные страхи и неприятности в реальность.
Если Вы не справляетесь со стрессами, то наступает стадия истощения. Это стадия при, которой человек не способен адаптироваться к стрессу. Функция надпочечников ограничена, допускается полное нарушение множества функций организма. Две основные причинами истощения:
- потеря ионов натрия (из-за снижения альдостерона),
- снижение уровня глюкокортикоидных гормонов, как кортизол, глюкогенеза,.
В результате получается гипогликемия, потеря натрия, задержка калия, уровень инсулина высокий. Появляется слабость, реакции организма замедляются. Вывод, если научится справляться со стрессами, вы не будете нагружать работой надпочечники в повседневной жизни. Не расходуйте по мелочам запас прочности желез, и тогда, если случиться действительно серьёзная ситуация вы легко справитесь без осложнений.

Как уменьшить побочные действия Преднизолона.

Как нормализовать работу надпочечников.

Надпочечники. Лечение народными средствами
Надпочечники вырабатывают одни из самых важных гормонов, поэтому их роль в организме неоценима. Разбираемся, в каких случаях и как проводят диагностику надпочечников.

Некоторые органы можно осмотреть без специальных приборов, но далеко не все. Как осмотреть органы брюшной полости, например, надпочечники, куда инструментами не добраться? Диагностика надпочечников регулярно проводится пациентам с гормональными отклонениями, поэтому и способов определить заболевания этих органов сейчас довольно много.
Роль надпочечников в организме
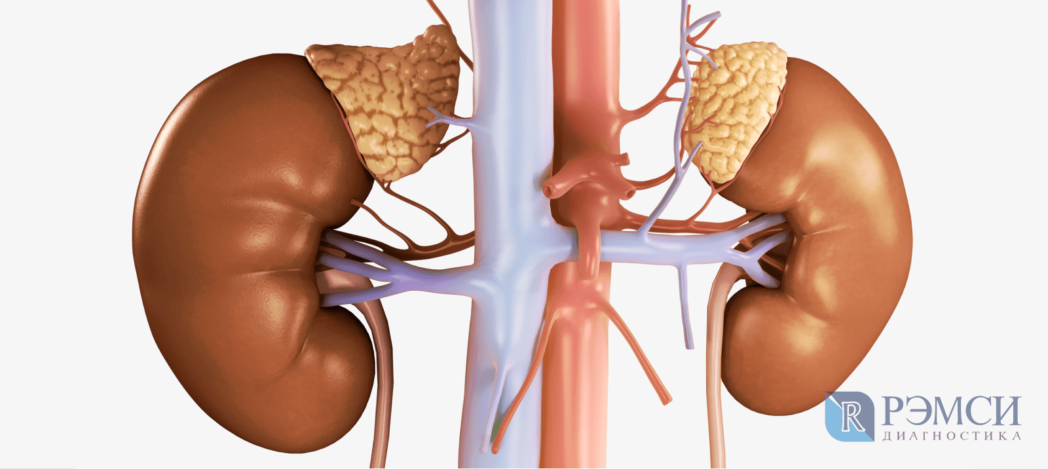
Надпочечники — органы эндокринной системы. Они вырабатывают одни из самых важных гормонов: адреналин, норадреналин, кортикостероиды и андрогены. Через них надпочечники влияют на:
- физическую и эмоциональную активность,
- кровеносную систему,
- метаболизм,
- иммунитет,
- первичные и вторичные половые признаки.
В каких случаях необходимо пройти обследование?
Если учесть, какую высокую роль надпочечники играют во всех процессах организма, признаки отклонений в их работе очень разнообразны. Обычно, специалисты назначают обследования при следующих симптомах:
- неестественный цвет кожи, её истончение и сухость;
- появление тёмных растяжек в области бёдер;
- похудение конечностей при жировых отложениях на лице и животе;
- повышение артериального давления;
- нарушения водного обмена при нормальном уровне сахара в крови;
- проблемы с половым созреванием у подростков;
- нарушение менструального цикла и бесплодие у женщин, импотенция у мужчин;
- депрессивные и суицидальные настроения.
Все эти симптомы указывают на нарушение гормонального фона. При отсутствии лечения проблемы будут усугубляться. Через гормоны надпочечники влияют на весь организм, а значит и болезни будут прогрессировать во всём теле.
Диагностика надпочечников: какие исследования помогут?
Исследовать состояние этих органов можно при помощи анализов и специального оборудования. Сочетание этих способов диагностики даёт точный результат, по которому специалист сможет назначить верное лечение.
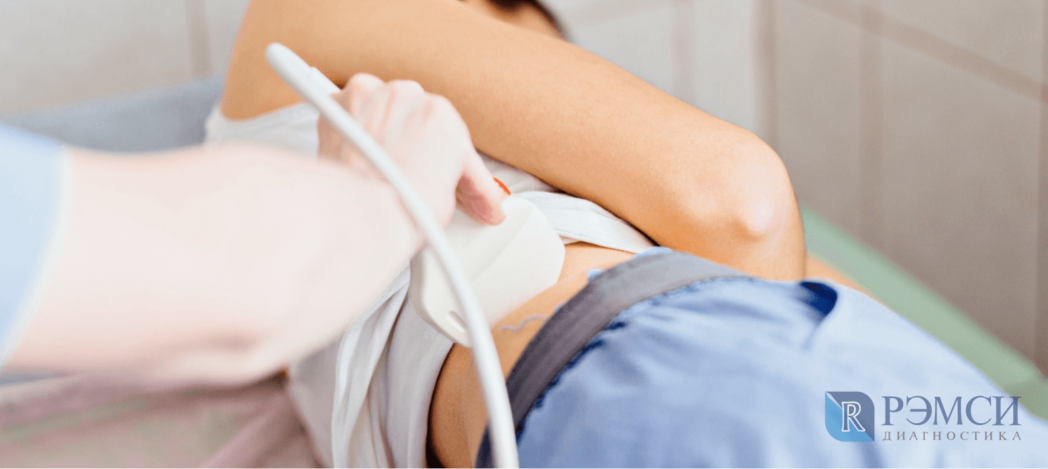
На УЗИ брюшной полости надпочечники рассмотрит только высококвалифицированный врач. Дело в их расположении: они находятся под мышцами, жировой прослойкой и всеми органами. Тем не менее, с помощью УЗИ проверяют железы на наличие опухолей и изменение структуры — и то, и другое на ультразвуковом исследовании видно хорошо.
МРТ органов брюшной полости позволяет сделать чёткие снимки на любом уровне. Магнитно-резонансная томография противопоказана пациентам с металлическими предметами внутри тела (кардиостимуляторы и так далее). Помимо этого, в замкнутых конструкциях может ухудшиться самочувствие у людей, страдающих клаустрофобией. Но, если у вас нет противопоказаний, этот способ диагностики надпочечников окажется очень информативным.
Компьютерная томография считается самым точным методом исследования. В ходе процедуры будет создана объёмная модель надпочечников, что позволит подробно их осмотреть. Обследование занимает совсем мало времени — если МРТ брюшной полости займёт 40 минут, то на КТ уйдёт всего 15 минут. Но есть противопоказания людям, которые весят больше 120 кг, детям и беременным женщинам.
Что касается сдачи анализов, то это может быть:
- общий анализ крови для определения состояния организма;
- анализ крови на гормоны: кортизол, альдостерон, андростендион, прогестерон, тестостерон, АКТГ;
- анализ мочи на гормоны: кортизол, метанефрин, норметанефрин;
- анализ слюны на кортизол.
По содержанию гормонов в крови можно определить, в какую сторону отклонена работа надпочечников. Каждый гормон вырабатывается определённой частью органа. А значит, по результатам анализа можно понять, что именно сейчас работает не так.
Подготовка к обследованию
Перед УЗИ предстоит за пару дней исключить все продукты, провоцирующие метеоризм. Это сырые овощи и фрукты, хлеб, бобовые и газированные напитки. Перед МРТ и КТ подобной подготовки не требуется. Однако, для проведения всех этих исследований, кишечник должен быть пуст.
Анализы на гормоны требуют не только тщательной подготовки, но и конкретного времени забора материала:
- анализы сдаются с утра до 9 часов;
- за два-три дня придётся отказаться от пищи, вызывающей концентрацию адреналина: это бананы, цитрусовые, кофе и шоколад;
- в последние сутки избегайте спорта и физических нагрузок, чтобы не повлиять на уровень кортизола;
- по этой же причине перед сдачей анализа надо хорошо выспаться и прийти в больницу в спокойствии. Если вы за пару дней до назначенного времени испытали сильный стресс или потрясение, то исследование придётся отложить;
- перед сдачей мочи следует тщательно провести все гигиенические процедуры;
- на уровень гормонов могут повлиять лекарства. Обязательно проконсультируйтесь с эндокринологом о сдаче анализов, если вы принимаете что-то каждый день.
Возможно, ваш врач даст дополнительные комментарии, в зависимости от вашего заболевания. Основные рекомендации для успешного обследования:
- отсутствие стресса,
- хорошее настроение,
- правильное питание накануне.
Если хорошо подготовиться, диагностика надпочечников пройдёт успешно, обследования покажут верные результаты и существенно помогут в диагностике заболеваний.

Надпочечники – это железы внутренней секреции, анатомически расположенные над почками, состоящие из коры и внутреннего мозгового слоя и вырабатывающие важнейшие для жизнедеятельности человека органические вещества – гормоны.
Любые сбои, нарушения функционирования гормональной сферы причиняют непоправимый вред здоровью, вызывают болезненные ощущения, невротические и депрессивные состояния, представляют собой угрозу жизни.
Поэтому в случае появления первых же признаков дисфункции надпочечников необходимо обращаться к врачу и своевременно начать лечение.
Эффективными препаратами нового поколения являются Медрол, назначаемый в комплексе с другими лекарствами при недостаточности коры надпочечников, Полькортолон, содержащий гормон Глюкокортикоид, и Кортеф, обладающий противовоспалительным свойством и применяемый при сниженной выработке гормонов надпочечниками.
Общие подходы к восстановлению надпочечников

Подходы к лечению надпочечников в медицинской практике разделяются на новаторские и консервативные, радикальные и щадящие. Но независимо от того, какого подхода придерживаются врачи, они солидарны в одном: чтобы вылечить человека, страдающего от дисфункции надпочечников, необходимо нормализовать его гормональный фон.
Прием гормональных препаратов проводится под контролем врача. Часто вместе с ними назначаются антибактериальные и противовирусные лекарства, и всегда – комплекс витаминов и биодобавок.
Также необходимы строгая диета, отказ от излишеств, острой и жирной пищи, орехов и сухофруктов, алкоголя и никотина.
Гормональная терапия не всегда эффективна. Если гормональный фон не снижается, а состояние больного ухудшается, приходится обращаться к радикальному методу: оперативному вмешательству. Адреналэктомия предполагает удаление надпочечника (или обоих – в зависимости от тяжести ситуации). Есть два подхода:
- традиционный (полостная операция, в виде небольшого разреза в области крестца или большого разреза на животе);
- эндоскопический (путем введения эндоскопов в небольшие отверстия на животе или спине).
После эндоскопической операции пациент один день придерживается постельного режима, через пару дней отправляется из стационара домой и восстанавливается быстро.
Односторонняя адреналэктомия дает шанс навсегда забыть о болезни. Но удаление обоих надпочечников предполагает прием гормональных препаратов в течение всей последующей жизни.
Особенности питания и витаминотерапия
Независимо от конкретного заболевания надпочечников и выбранных методов лечения, необходимо правильное питание, правильно подобранные продукты и витамины в рационе. 
Белки, жиры и углеводы должны быть грамотно сбалансированы. Полезны нежирные мясо и рыба, зелень и молочные продукты. Свежие овощи и фрукты, а также соки и морсы входят в состав любого правильного питания.
Чтобы восстановить функции надпочечников, жирную и жареную пищу стоит если не исключить совсем, то свести к минимуму. Поскольку в крови повышен уровень калия, нужно осторожнее обращаться с продуктами, в которых калия содержится в избытке. Орехи, сухофрукты, бобовые культуры – стоит ограничить их употребление или вовсе от них отказаться.
Очень важно, чтобы в рационе больного в достаточном количестве присутствовали витамины В1 (тиамин) и С (аскорбиновая кислота). Ему прописывают терапевтические циклы, включающие инъекции витамина В1, витамин С в виде драже, а также продукты, богатые этими веществами.
Витамин В1 входит в состав пшеницы и отрубей, а также говяжьей печени, который очень положительно влияет на работу надпочечников.
Умеренность в рационе, грамотно сбалансированная диета становятся частью жизни больного. В первую очередь ему следует избавиться от тучности и ожирения.
Важно помнить, что в связи с недостатком натрия в организме он должен потреблять чуть больше поваренной соли, чем здоровый человек. Но не стоит перебарщивать и с солью. Пациент, решивший, что ему показаны соления в больших количествах, может нарушить главное правило своей диеты – умеренность, и ухудшить свое состояние.
Ужин обязателен, так как предотвращает утреннюю гипогликемию, но должен быть легким и диетическим. И за завтраком и обедом объедаться не следует. Дробное и частое питание, разбитое на небольшие порции пищи, является оптимальным для пациента.
Каким заболеваниям подвержены надпочечники
Существует несколько основных заболеваний, которые поражают надпочечники.

Это заболевание вызывает повышение концентрации в коре надпочечников глюкокортикоидных гормонов. Нарушения работы гипоталамуса или гипофиза вызывают те же проявления.
Не случайно американский доктор Кушинг в начале XX века описал это явление как эндокринное заболевание, связанное с дисфункцией надпочечников, а русский врач Иценко примерно в то же время обозначил его как болезнь гипоталамуса.
Женщины страдают этим недугом в 10 раз чаще, чем мужчины. Синдром Иценко-Кушинга, в зависимости от тяжести протекания, лечится как радикально (хирургически) и системно, так и симптоматически.
Хирургические методы лечения сводятся к следующим действиям:
- удаление опухоли гипофиза – когда опухоль является причиной болезни;
- односторонняя адреналэктомия (удаление одного из надпочечников) в сочетании с облучением протонами опухоли гипофиза;
- деструкция надпочечников (введение склерозирующих веществ под контролем КТ или МРТ) как вспомогательный метод.
Медикаментозное лечение проводится гормональными препаратами, блокаторами синтеза АКТГ и кортикостероидов и деструкторами кортикальных клеток.
Симптоматическое лечение осуществляется попутно с устранением причины болезни. Пациент получает антидепрессанты и другие психоактивные препараты, нормализующие душевное состояние. Также ему дают калий, кальций, витамины, анаболические стероиды, препараты, понижающие уровень сахара в крови (если есть необходимость) и нормализующие артериальное давление. Эффективны и народные средства: отвар из шелковицы, настой лекарственной медуницы и ее свежие листья, стебли.

Болезнь Аддисона (от имени врача Томаса Аддисона, впервые ее описавшего) также называют бронзовой болезнью – из-за выраженного потемнения (до бронзового оттенка) кожных покровов. Это заболевание, встречающееся довольно редко, возникает из-за того, что гормоны перестают вырабатываться в нужном количестве.
В ряде случаев синтез гормонов прекращается совсем. Часто причиной гормонального дисбаланса служит аутоиммунный процесс (например, вызванный почечной формой туберкулеза или ВИЧ). Но заболевание может иметь и генетические предпосылки. Болезнь Аддисона встречается у мужчин и у женщин, впервые проявляется в 30-50 лет.
Клинические проявления болезни Аддисона: сбои в работе желудочно-кишечного тракта, гиперпигментация участков кожи и слизистых оболочек, гипотония и мышечная слабость, выраженные изменения настроения, вплоть до тяжелых депрессивных состояний.
Пациенты употребляют в пищу больше соли, чем им требовалось обычно, у женщин происходят нарушения менструального цикла, в крови у детей снижается уровень глюкозы. В отличие от синдрома Иценко-Кушинга, характеризующегося ожирением, болезнь Аддисона связана с потерей веса.
Болезнь Аддисона хорошо поддается лечению, если она не запущена. В случае отсутствия врачебного контроля может развиться адреналиновый криз: резкий недостаток гормонов, вплоть до полного прекращения их выработки. Криз проявляется резкой болью в животе, расстройством желудочно-кишечного тракта, критическим снижением артериального давления, иногда – потерей сознания.
Такое состояние может повлечь смерть пациента. Поэтому контроль и диагностика должны осуществляться постоянно. В случае, если все же наступил криз, пациенту в вену вводится гидрокортизон с сахаром и физиологическим раствором, и его состояние резко улучшается.
Заместительная гормональная терапия позволит компенсировать нехватку кортизола и других гормонов, которые надпочечники не могут синтезировать самостоятельно. Чаще всего после диагностики пациентам дают гидрокортизон и минералкортикоид в таблетках. Также прописывают препараты, содержащие радий.
Есть данные об эффективности лечения болезни народными средствами. Наиболее эффективными из них считаются:
- отвар из корня солодки (нежелательным побочным эффектом может стать повышение артериального давления);
- снадобье из толченого грецкого ореха (со скорлупой), овса, крапивы, лимона и хвои;
- порошок из семян горчицы (следует добавлять в еду);
- настойка цветков подснежника на водке;
- настой полевого хвоща;
- настой герани;
- настои из стеблей и листьев черной смородины.
Ни одними народными средствами болезнь Аддисона обычно излечить не удается.

Опухоли надпочечников затрагивают либо их кору, либо внутренний мозговой слой. Они бывают доброкачественные и злокачественные, первичные и вторичные (последние всегда злокачественные и метастазирующие, с первичной локализацией в другом органе).
Доброкачественные опухоли не доставляют неприятностей пациентам и обнаруживаются случайно при комплексном обследовании. Злокачественные опухоли – быстрорастущие, вызывают интоксикацию организма.
Первичные опухоли делятся на гормонально-неактивные (они чаще доброкачественные: миома, фиброма, реже – злокачественные: тератома, меланома) и гормонально-активные.
Гормонально-активные опухоли коры надпочечников сравнительно редко встречаются. Это кортикостерома, альдостерома, кортикоэстрома, андростерома и другие. Гормонально-активные опухоли внутреннего мозгового слоя – это феохромоцитома (самая распространенная) и ганглионеврома.
Гормонально-активные опухоли лечатся путем адреналэктомии: удаляется больной надпочечник, а если опухоль злокачественная, удаляются также прилегающие лимфоузлы.

Особое место в ряду опухолей занимает феохромоцитома. Это чаще доброкачественное образование. Если она злокачественная, то обычно это вторичная опухоль. Встречается в основном у женщин.
Наихудший исход заболевания – феохромоцитомный криз, который проявляется подъемом артериального давления, сильной головной болью, подъемом температуры, паникой, потерей сознания.
Особенность хирургического лечения феохромоцитомы в том, что она проявляет большую гормональную активность, и после адреналэктомии велик риск гемодинамики (нарушений кровообращения). Подготовка к операции включает грамотный выбор анестезии, противодействующей феохромоцитомному кризу.
После операции пациенты страдают тахикардией (при планомерном наблюдении она корректируется и не мешает жить) и гипертензией (повышенным артериальным давлением вследствие гемодинамики).
Кроме оперативных методов, практикуется лечение путем введения в вену радиоактивного изотопа для воздействия на опухоль и уменьшения ее в размерах, а также угнетения метастазов. Возможны и химиотерапия с использованием митотана, и внутривенные инъекции нитроглицерина, фентоламина и других противоопухолевых препаратов.
Если речь идет о гиперплазии (усиленном росте клеток) надпочечников, то чаще всего подразумевается, что затронута их кора.
Гиперплазию вызывает чрезмерная выработка гормонов, и она может сочетаться с синдромом Иценко-Кушинга. Часто гиперплазия – не основной, а сопутствующий диагноз. Заболевание носит генетический, то есть наследственный характер.
- узелковая (с единичными и множественными, до четырех сантиметров в диаметре, узелками, проявляется в пожилом возрасте);
- диффузная (сложно диагностируемая, выявляемая с помощью КТ или МРТ);
- диффузно-узелковая;
- нодулярная (проявляется и диагностируется в первые два года жизни, чаще бывает у девочек).
Клинические симптомы гиперплазии совпадают с проявлениями синдрома Иценко-Кушинга. Ближе к пубертатному периоду у девочек с нодулярной формой могут также проявляться следующие симптомы:
- слишком высокий рост;
- ранее оволосение лобка и подмышечных зон;
- угревая сыпь;
- отсутствие менструаций на момент наступления ранней юности;
- залысины на висках.
Побочным эффектом гиперплазии у выросшей пациентки становится бесплодие. Лечение проводится гормональными препаратами: Преднизолоном, Дексаметазоном и Гидрокортизоном.
В подростковом возрасте для нормализации гормонального баланса внедряют дополнительные гормоны: эстрогены для девочек, андрогены для мальчиков (хотя у мальчиков данная патология встречается редко).
Наконец, малышам с выраженной патологией, при которой трудно определить половые признаки младенца, проводится адреналэктомия на первом году жизни.
Профилактика заболеваний

Профилактика синдрома Иценко-Кушинга заключается, в первую очередь, в контроле гормонального фона. Если этим заболеванием страдали близкие родственники, значит, есть наследственная предрасположенность.
Необходимо регулярно обследоваться, правильно и сбалансированного питаться, вести здоровый образ жизни. Нужно также отслеживать признаки полноты, локализованных жировых отложений, изменений участков цвета кожи и слизистой оболочки и при первых появлениях признаков, похожих на ранние симптомы заболевания, обращаться к эндокринологу.
Проводить профилактику болезни Аддисона трудно потому, что заболевание носит аутоиммунный характер. Тут речь скорей о профилактике первичных заболеваний, негативно влияющих на иммунную сферу (таких, как туберкулез) и о здоровом образе жизни. Отказ от никотина, избегание контактов с токсическими веществами, химикатами и ядами поможет существенно снизить риск развития болезни.
Профилактика опухолей, в том числе феохромоцитомы, затруднена, поскольку причины их возникновения не выяснены. Можно проводить профилактику появления новых опухолей после операции. Также важно помнить, что адреналэктомия чревата осложнениями. Чтобы избежать их, нужно вести здоровый образ жизни, оказаться от алкоголя, чрезмерных нервных и физических нагрузок, психотропных и седативных препаратов.
Профилактику гиперплазии надпочечников следует проводить родителям будущего ребенка в ходе беременности, посещая врача-генетика, а также избегая интоксикаций и инфекций (это относится к матери ребенка).
Наконец, эффективным средством, позволяющим выявить проблему на ранней стадии и предотвратить развитие заболевания с осложненным протеканием, служит диспансеризация, при условии регулярного ее прохождения.
Читайте также:


