Альтернатива гипсу при переломе плюсневой кости

Причины и симптомы переломов
В человеческой стопе 5 трубчатых плюсневых костей. Ими обеспечивается функция рычага при различных движениях ног. Они способствуют сохранению устойчивости. Анатомически пятая кость плюсны располагается у наружного края ступни. Переломы 5 плюсневой кости — частое явление. При них возникает:
- резкий болезненный синдром;
- хруст;
- отечность;
- гематома;
- невозможность стоять и ходить из-за боли.
Такие переломы делятся на следующие виды:
- появившиеся после травмы;
- возникшие из-за усталости или стресса.

Внутренне кровотечение говорит о закрытом переломе.
Переломы 5 плюсневой кости бывают:
- Без смещения. Костные фрагменты не сдвигаются.
- Со смещением. Смещение или отрыв фрагментов костей иногда можно увидеть визуально. Для точной диагностики необходимо сделать рентген.
- Перелом Джонса. Со смещением, отломки костей медленно срастаются.
Переломы могут быть открытыми или закрытыми и различаться по линиям:
- косая;
- поперечная;
- клиновидная;
- Т-образная.
Можно ли пользоваться ортезом при переломе 5 плюсневой кости?
Терапия зависит от локализации повреждения и сложности перелома. Сначала делается рентген, затем проводится:
- Иммобилизация с помощью гипсовой повязки, если перелом произошел без смещения.
- Закрытая репозиция — сопоставляются костные фрагменты без разрезов кожи, если смещение незначительное.
- Остеосинтез. Если тяжелое смещение и большие повреждения, с помощью операции восстанавливается анатомическое размещение костных обломков и фиксируется специальными приспособлениями. Затем проводится гипсование.
В основном при переломах 5 плюсневой кости накладывают гипс (преимущественно по типу сапожка). Такой фиксацией обеспечивается неподвижность костных обломков и их верное расположение, не допуская внешние механические воздействия. Гипс носится 1—1,5 месяца. Если смещение несложное, можно использовать ортез, фиксирующий ногу. Он назначается для стабилизации, фиксации и разгрузки стопы. Более надежно использовать гипс, но ортез более эстетичен. При нескольких разломах кости со смещениями рекомендуется носить гипсовую повязку.
Разрешение снимать гипс и заменять его на ортез сначала жесткой фиксации, затем — полужесткой или мягкой дает только врач. Он же рекомендует, какой именно ортез необходим в каждой индивидуальной ситуации.
При переломах плюсневых костей можно использовать такие ортопедические конструкции:
Для избавления ступни от нагрузок во время передвижений необходимо будет пользоваться костылями, пока перелом полностью не срастется. В положениях сидя и лежа ногу нужно приподнимать. Пока носится гипсовая повязка, нужно наблюдаться у доктора, чтобы своевременно выявить возможные осложнения. Если ортез носить разрешено врачом, допускаются физические нагрузки на ногу, но осторожно, без провоцирования боли и отеков.
Преимущества и недостатки
После снятия ортеза, имеющего жесткую фиксацию, используются бандажи, изготовленные из эластичных и прочных материалов. Они могут быть шнуровыми, ременными, или упрочненными с помощью пластиковых деталей. Их преимуществами является:
- быстрая адаптация голеностопного сустава к нормальному функционированию;
- увеличение диапазона движений голеностопа;
- обеспечение комфорта и эстетичности;
- идеальное соответствие форме ноги.
К недостаткам ортезов относится невозможность их использования сразу после перелома, и запрет ношения при кровоточащих открытых ранах. Ортез рекомендуется применять на стадии сращивания костных тканей. Иногда возникают аллергические реакции. Главное — подобрать правильный ортез или бандаж и соблюдать все инструкции. В случае возникновения вопросов обратитесь к лечащему врачу.
Существуют ли альтернативы гипсу, вопрос интересующий многих людей с переломами. Все люди периодически сталкиваются с различными повреждениями, а переломы рук считаются самыми распространенными среди подобных травм.
Если сломано предплечье или другая часть руки, чтобы восстановление прошло максимально быстро и эффективно, поврежденная конечность должна находиться в полном покое на протяжении всего лечебного курса. Обычно для иммобилизации используются гипсовые повязки, но современная медицина не стоит на месте, и сейчас уже появилась хорошая альтернатива гипсу в виде пластиковой формы.

Недостатки простой гипсовой повязки старого образца
При наличии у пациента одного или нескольких переломов, на поврежденный участок накладывается иммобилизация посредством гипсовой повязки. Этот способ фиксации достаточно экономичный, но при его использовании пациент получает множество неудобств в обыденной жизни. К основным недостаткам простого гипса можно отнести следующие:
- быстрое загрязнение иммобилизующей повязки;
- непривлекательность внешнего вида;
- дискомфорт при ношении;
- отсутствие возможности нормально помыться.
Также к одному из самых главных недостатков такого материала можно отнести то, что он не пропускает рентгеновские лучи, из-за чего во время иммобилизации нет возможности полноценно контролировать, как срастается перелом. Если вместо гипсовой повязки при переломе на руку наложить современную пластиковую фиксацию, наблюдать за всеми стадиями восстановления станет намного удобнее, благодаря чему можно вовремя заметить возможные осложнения, к примеру, вторичное смещение, либо не сращивание кости.
Современный пластиковый гипс
Люди, которые уже сталкивались с переломами, на собственном опыте понимают, сколько неудобств и дискомфорта приносит обыкновенный медицинский гипс. С такой иммобилизацией трудно выполнять множество дел, в том числе принять ванну или душ. А чем серьезнее травма, тем дольше нужно проходить лечение, и все время носить гипсовую повязку. Такие способы ограничения подвижности потихоньку уходят в прошлое, а на их смену приходят аналоги в виде полимерных бинтов.
Разновидности пластиковой иммобилизации
Сделанные из синтетических материалов полимерные бинты имеют собственную классификацию. Различают следующие виды пластиковых гипсов:
- Скотчкаст;
- Софткаст;
- НМ-каст;
- Турбокаст.
Каждый вид имеет собственные характеристики, преимущества и недостатки, а также применяется в определенной области. Чтобы правильно подобрать альтернативу гипсу при переломе ноги или руки, стоит разобраться с каждым видом отдельно.
Этот вид фиксации считается наиболее практичным, так как обладает наибольшим количеством необходимых характеристик. Если после перелома использовать такой материал на ногу, то он практически не будет чувствоваться пациентом. Одним из самых весомых преимуществ скотчкаста является то, что он максимально обеспечивает доступ воздуха к месту локализации травмы, благодаря чему конечность меньше подвергается атрофии, а скорость восстановления увеличивается. Также стоит отметить, что наложение фиксации из этого материала не требует какого-либо высокотехнологичного оборудования. Такой гипс можно как угодно тюнинговать и раскрашивать, это придется по вкусу детям, так как из-за своего активного образа жизни они нередко сталкиваются с подобными переломами.

Несмотря на ряд очень весомых положительных качеств, этот материал имеет и недостатки. Например для того чтобы его использовать пациенту также необходим специальный тряпично-ватный чулок. При намокании, этот чулок необходимо продолжительное время сушить, что становится причиной возникновения неприятного запаха. Снимается такая фиксация только при помощи специальных инструментов.
Обычно этот материал применяется в случае вывихов, а также в послеоперационное время. Благодаря своим эластичным свойствам он постоянно может изменять форму, что очень кстати при возникновении отечности травмированного участка. Также он используется и при переломах, но только в виде дополнения. Софткастом обматывают пластиковый гипс, который будет в дальнейшем фиксировать поврежденную конечность.
Это своего рода синтетическая сетка, которая имеет специальные ячейки больших размеров. Она очень удобна в использовании, имеет небольшой вес и ее можно снять и надеть обратно в любой момент. Когда она высыхает, то сильно прилипает к кожному покрову, поэтому все действия лучше производить в перчатках. Используется НМ-каст обычно со специальным чулком в качестве пластикового гипса на руку. Такой вид иммобилизации лучше не применять для лечения детей, так как они могут снимать его, пока родители не видят, что может привести к осложнениям.

Преимущества современной альтернативы гипсу
Если сравнивать характеристики современных пластиковых повязок с обычным гипсом, то они имеют значительно больше весомых преимуществ. Но самым важным достижением таких средств иммобилизации является то, что они очень легкие и прочные. Если брать во внимание все качества материала турбокаст, то они в два раза превышают свойства обычной гипсовой манжеты. Для пациентов такие перспективы очень важны, например многие кто сталкивался с переломами, из личного опыта знают, какой возникает зуд под гипсовой повязкой, и насколько сложно от него избавится.
Пластиковая иммобилизация избавляет пациента от подобных проблем, так как обладает пористой структурой, благодаря которой воздух может свободно циркулировать в области локализации травмы. Нередко после длительного обездвиживания конечностей снять гипсовую повязку очень сложно, так как за время ношения она практически срастается с кожным покровом. Фактура пластиковой повязки очень гладкая, и снятие ее после прохождения лечебного курса не доставляет неудобств.
Наложение и снятие
Пластиковый гипс может накладываться по-разному, в зависимости от использованного материала. Для использования скотчкаста, НМ-каста или софткаста необходимо делать прослойку между кожным покровом и иммобилизацией в виде специального чулка. Турбокаст отличается в этом плане, так как для его наложения не нужно использовать прокладочные материалы. Среди пациентов он обрел наибольшую популярность благодаря своему удобству в применении и возможности многократного использования.
Чтобы наложить пластиковую повязку из турбокаста, необходимо выполнить несколько простых действий:
- Нагреть материал до шестидесяти градусов, чтоб он стал пластичным;
- Подождать пока он остынет до тридцати пяти — сорока градусов;
- Наложить повязку на травмированную конечность.
При использовании такой технологии можно добиться максимально точного повторения всех контуров тела и пластикового гипса. Такой способ фиксации позволяет пациенту в дальнейшем чувствовать себя очень комфортно, и в то же время сохраняет полноценную фиксацию конечности.
Снятие подобной иммобилизации можно осуществить только в медицинском учреждении при помощи специального инструмента — межберцовый синдесмоз. Избавиться от повязки самостоятельно в домашних условиях можно, только если она сделана из софткаста. После диагностики доктор сам решает, каким образом осуществлять иммобилизацию, либо опирается на пожелания пациента. Если в определенном медицинском учреждении есть возможность наложить пластиковый гипс, то он является преимущественным по сравнению с обычной гипсовой повязкой.
Доброго времени суток.
27.07.18 супруга сильно подвернула левую ногу, по прибытии в травму дали заключение - закрытый перелом основания 5 плюсневой без смещения. Наложили гипс лонгетку в травме. Сегодня по рекомендации лечащего врача снимали временно гипс, помыли ногу, после чего я установил гипс на место. Делал все максимально аккуратно. Перебинтовал его как смог, но теперь у жены болит нога, занять тоже положение в лонгете как и было не получается. Необходимо поднять немного стопу, но для нее это болезненно. Лонгета сейчас немного болтается.
Все эти дни на ногу не наступаем, нагрузку не давали. В районе перелома большой фиолетовый синяк.
Я понимаю что пикабу и интернет не очень подходит, лучше всего обращаться к врачам, но сейчас уже ночь у нас, тем более выходные, наш врач будет принимать только в понедельник.
Подскажите пожалуйста можно ли при таком переломе шевелить стопой, например чтобы плотно посадить ногу в лонгету. Если шевелить стопой не наступая, например при снятом гипсе, чтобы разрабатывать ногу то есть ли риск смещения?
Есть ли еще какие альтернативы обычному гипсу, например эластичка или еще что то.
Заранее большое спасибо.
![]()
Спасибо большое за совет, я немного опечатался, 27 июля был перелом, прошла только 1 неделя.
Случаем это не перелом Джонсона? Сам сейчас с ним в гипсе(( сказали 5-6 недель надо гипс тягать и пить найз при отечности, а нога отекает после 30 минут сидячего времяпровождения.
Думаю что нет. Перелом Джонса хуже срастается, как я понял есть много нюансов при реабилитации из за плохого кровоснабжения в данной области. Вам лучше потерпеть и выполнять рекомендации вашего травматолога, ему на месте виднее. Я по глупости не спросил у врача все что можно, типа можно ли шевелить стопой и прочие закавыки, потому и написал сюда.
Вот же(( про нюансы врач не говорил, нынче и врачей то нет у нас.
Супруга принимает кетанов (по 2 таблетки) но он практически не помогает, можно ли дать что нибудь посильнее?
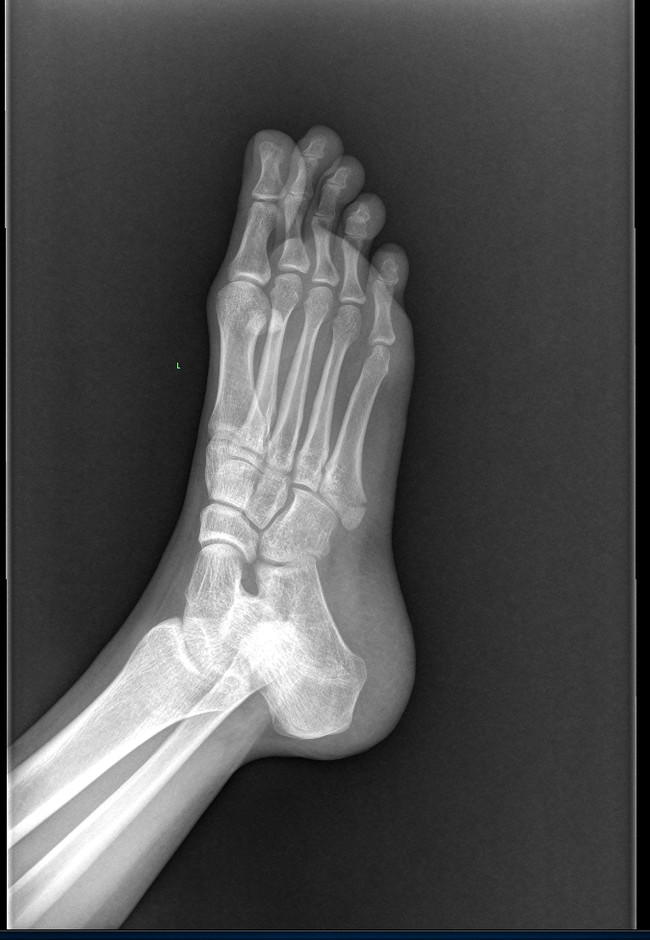
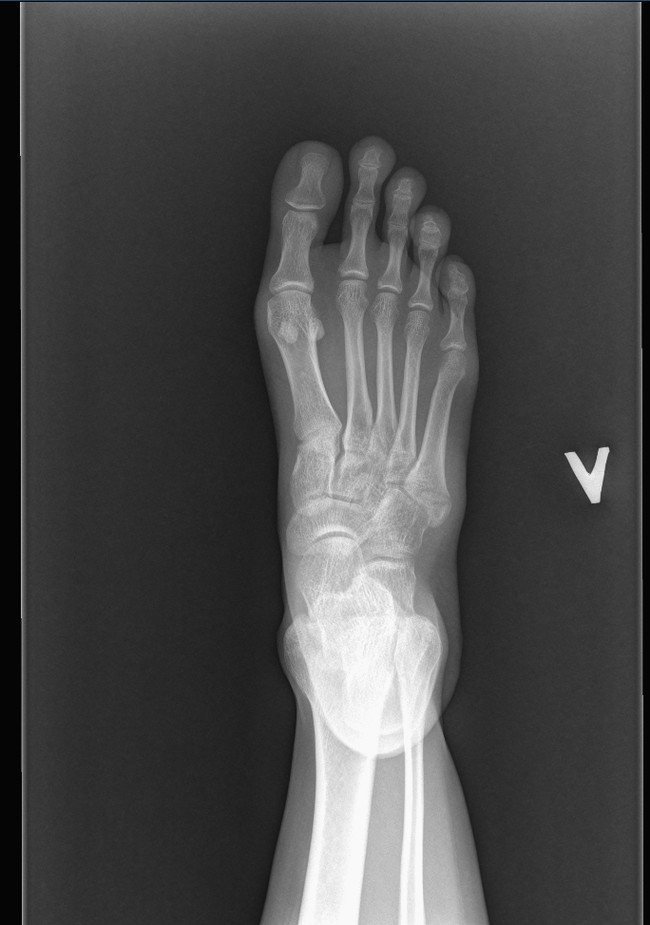
Глянула на рентген, ох как вылитый мой!
Я сломала это же место 19 мая. Ногой шевелить можно, главное не давать нагрузку недели три (так сказал мой врач), но я стала давать ( читай наступать аккуратно, нога была в бандаже, не в гипсе, так что могут быть отличия) через две. На третьей неделе сделали повторный рентген, смещения или ухудшения не было.
Врач сказал, что после оценки нового снимка, бандаж можно снимать и дефилировать дома на одном костыле, а на долгие стояния/прогулки одевать. После 4й недели, я еще хромая, но без костылей, зато в очень удобной обуви (кроссы на пене), поехала в Россию в отпуск. Ходить старалась меньше, чем хотелось, но вернулась через 15 дней уже не хромая.
Будьте осторожны, пусть жена прислушивается к ощущениям и не перегружает ногу. И еще, на время сна под ногу подкладывайте пару тройку подушек или свернутое одеяло. Облегчает сон. Я, к примеру, спать первые 3е суток практически не могла
какая красивая ножка! передайте привет хозяйке!
а по теме - индивидуально. лечения нет.
гипс не дает толком ничего, я сам переходил
К отростку плюсневой кости, рядом с которым перелом, крепятся сухожилия короткой малоберцовой мышцы, сухожилие разгибателей пальцев стопы. Чтобы ощутить работу этой мышцы, попробуйте потянуть стопу "на себя" и вывернуть ее, опуская внутренний край( со стороны большого пальца) и поднимая наружный край (со стороны мизинца). Если подобных движений ногой супруга делать не будет, то вероятность смещения отломка невелика.
Я правильно понимаю что перелом этого отростка это и есть перелом Джонса, который срастается не очень хорошо. В понедельник спрошу у нашего врача, не додумался сам спросить блин.
Я бы сказала, что не Джонса, а, скорее, авульсионный перелом. Но хз-хз. С фотографии снимка плохо видно.
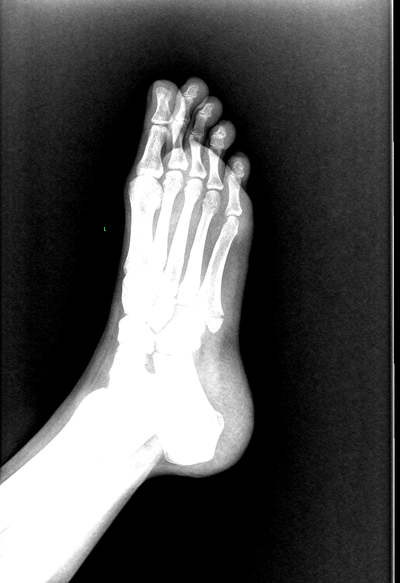
Если рассматривать этот снимок, то я все-таки склоняюсь к авульсионному. К сожалению, со вторым снимком игра с контрастами не получится(( Вашему травматологу все-таки виднее будет. В любом случае, лишняя нагрузка на ломанной кости не нужна. При каких движениях нагрузка будет максимальной - я написала. Скорейшего выздоровления супруге!
Здравствуйте,вы компетентны в данном вопросе.У меня краевой перелом основания,так же пятой плюсны,уже 5с половиной недель,а наступать больновато все равно.Хожу на пятке без гипса.делал контрольный снимок через 4 недели ,нет срастания,в плане того что костная мазоль на стадии формирования
Блин, не хочу ломать ноги
Лучше ноги чем шею
Ломала тоже пятую плюсневую, купила ортез (железный ботинок такой), спокойно снимала - надевала - шевелила, но у меня был довольно большой синяк тк скорее всего были ещё разрывы связок и очень долгая опухлость, болели кстати именно эти места синяков и припухлости больше чем кость
Но на больничном меня милостиво продержали полтора месяца, так на всякий случай
Тоже кстати ногу подвернула
Ступеньку не заметила
Расскажите плиз как реабилитировались, т.к. сам с такой бедой сейчас(( Вам гипс не надевали вообще? Наступать когда начали? Ходили ли на улице и много? Надо на работу ездить, если в маршрутках то там и здоровую ногу оттопчут, а за руль наверное нельзя самому.
Ну гипс один два раза в больнице надели, один раз при поступлении, другой на следующий день при выписке, я с ним денёк помаялась на костылях и заказала ортез, ходила спокойненько в ортезе, он хорошо все фиксирует. Собственно, полежать на больничном с плюшками и мечтами не удалось, тк заболел рёбенок непонятной хворью, и я в этом ортезе и с костылем (для солидности больше) бегала по больницам, анализам и прочим таким делам практически весь месяц
А в конце докатилась уже до такого безобразия, что приходила с костылем и ботинком в тренажерку, переобувалась в кроссы, тренила и на дорожке, и на эллипсе, и с гантельками, потом надевала обратно ортез и пиздюхала домой. Ни разу не разумное поведение, но так этот утюг на себе таскать надоело
На работу не ездила, больничный же, он мне как раз очень пригодился ребёнка лечить)) а так никаких последствий, в ортезе сразу себя практически полноценным человеком чувствуешь. А как связки зажили и опухоль спала (недели две точно держалась, а может и больше), до туалета уже на голой пятке ковыляла пока никто не видит
В общем, лайтовый какой-то перелом, мой первый, вводный, так сказать))
Перелом плюсневых костей
Переломы плюсневых костей – это довольно распространенные травмы стопы, возникающие вследствие прямого удара или непрямого повреждения (скручивание стопы). Многие из этих переломов достаточно просты в лечении и характеризуются благоприятными результатами. Однако в случаях сращения в порочном положении или несращения эти переломы могут стать причиной выраженной метатарзалгии и остеоартрита суставов среднего отдела стопы. Плюсневые кости являются частой локализацией стрессовых переломов и могут сочетаться с повреждениями других частей стопы.
Плюсневые кости – это короткие несколько изогнутые к тылу трубчатые кости переднего отдела стопы. Каждая кость имеет головку, шейку, диафиз и основание. Каждая плюсневая кость имеет числовое наименование от 1-го до 5-го в направлении изнутри наружу (от самой большой к самой маленькой). Основание каждой плюсневой кости сочленяется с одной или более костями предплюсны, а головка – с проксимальной фалангой пальца. Основания плюсневых костей кроме того сочленяются друг с другом, образуя межплюсневые суставы. В функциональном отношении все пять плюсневых костей являются единым несущим комплексом переднего отдела стопы. Три медиальных луча служат ригидным рычагом, участвующим в ходьбе, а два латеральных луча обеспечивают некоторую мобильность, необходимую, например, при ходьбе по неровной поверхности.
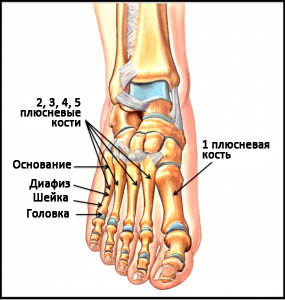
Рис. Анатомия плюсны
Первая плюсневая кость наиболее крупная по сравнению с остальными и является наиболее важной в отношении нагрузки и обеспечения баланса стопы. Сращение в порочном положении или несращение этой кости хуже всего переносится пациентами. Эта кость не имеет общих связок с соседней второй плюсневой костью, поэтому они двигаются независимо друг от друга.
Вторая, третья и четвертая плюсневые кости более тонкие и могут быть зоной локализации стрессового перелома или травматического перелома в результате прямой или непрямой травмы.
Пятая плюсневая кость делится на три зоны, называемые зонами 1, 2 и 3 в направлении от основания к головке.
Зона 1 – это основание пятой плюсневой кости и место прикрепления сухожилия короткой малоберцовой мышцы. В этой зоне возможны отрывные переломы вследствие тяги сухожилия и прикрепляющихся здесь связок.
Зона 2 – это граница метафиза и диафиза 5-ой плюсневой кости. Перелом в этой области называется переломом Джонса, и именно при этом переломе наиболее вероятно формирование ложного сустава вследствие бедного кровоснабжения этой области. Многие из переломов Джонса являются стрессовыми, связанными с повторяющимися перегрузками этой области.
Зона 3 – это диафиз 5-ой плюсневой кости, здесь чаще всего встречаются травматические переломы вследствие прямого удара или скручивания плюсневой кости.
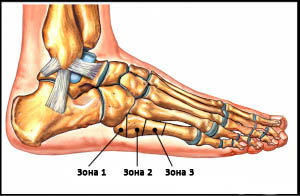
Рис. Зоны 5-ой плюсневой кости. Такое условное деление представляет важность в клиническом плане: переломы в каждой из этих зон характеризуются отличными друг от друга прогнозами и тактикой лечения.
Большинство переломов плюсневых костей возникают в результате травмы, однако встречаются также стрессовые переломы и переломы на фоне нейропатии стопы. Пациенты с травматическими переломами плюсневых костей жалуются на боль, отек, кровоизлияния и боль при пальпации стопы, а также ограничение возможности нагрузки на ногу. За исключением случаев тяжелых травм явных деформаций стопы при переломах плюсневых костей не возникает.
Прямой удар по стопе позволяет предположить поперечный или оскольчатый перелом диафиза, тогда как при скручивающем механизме возникают косые или спиральные переломы.
В ходе физикального обследования врач обращает внимание на точную локализацию болевых ощущений, которая обычно соответствует зоне перелома. Нейрососудистое исследование должно выполняться для оценки чувствительности и кровообращения стопы и пальцев.
Пациентам с подозрением на перелом плюсневых костей назначается рентгенография стопы. Снимки должны захватывать стопу целиком для исключения других повреждений.
На рентгенограммах в боковой проекции оценивается смещение головок плюсневых костей, а косые рентгенограммы позволяют обнаружить переломы с минимальным смещением.
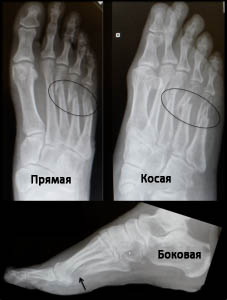
Рис. Переломы плюсневых костей на рентгенограммах (в прямой, косой и боковой проекциях).
Оригинальное описание этого термина принадлежит легендарному ортопеду сэру Роберту Джонсу, который в 1902 году диагностировал у себя такой отрывной перелом в результате травмы, полученной во время танца..
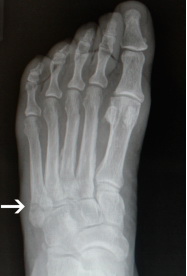
Рис. Рентгенограмма при переломе танцора (отрывном переломе) в 1 зоне 5 плюсневой кости.
Истинный перелом Джонса – это перелом во 2 зоне 5-ой плюсневой кости. Линия такого перелома распространяется в область сочленения 5 плюсневой кости с четвертой. Перелом возникает вследствие растягивающих нагрузок вдоль наружной 5-ой плюсневой кости при подворачивании стопы. Такая ситуация часто возникает у пациентов с высоким сводом стопы. Большинство переломов Джонса – это стрессовые переломы, связанные с повторяющимися нагрузками, хотя он может быть следствием и единственной травмы. У спортсмена подобная травма может быть следствием резкой смены направления бега, когда пяточная кость отрывается от земли.
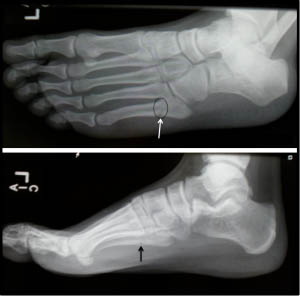
Рис. Перелом Джонса в метадиафизарной зоне 5 плюсневой кости.
Переломы в области оснований плюсневых костей нередко сопровождаются повреждением предплюсне-плюсневых суставов – повреждения Лисфранка. Чтобы обнаружить подобные повреждения, врач должен очень внимательно оценивать рентгенограммы. Признаками повреждения Лисфранка могут быть увеличение интервала между 1-ой и 2-ой плюсневыми костями, мелкие переломы в области оснований 1-ой и 2-ой плюсневых костей, нарушение нормального соотношения между краем клиновидной и основанием 2-ой плюсневой кости. Для исключения этого повреждения наиболее информативна компьютерная томография (КТ).
При подозрении на повреждение Лисфранка, даже если на рентгенограммах ничего не видно, может быть также показано МРТ.
Рис. Стрессовый перелом 2 плюсневой кости.
У пациентов с нарушенной чувствительностью стопы, например, вследствие диабетической нейропатии, также могут развиваться стрессовые переломы плюсневых костей. Частой локализацией таких переломов, особенно у пациентов с высоким сводом стопы или варусной деформацией нижней конечности, является метадиафизарная зона 5-ой плюсневой кости (перелом Джонса).
После переломов пальцев переломы плюсневых костей – это самые частые переломы костей стопы. У детей чаще встречаются переломы первой и пятой плюсневых костей, что связано только с их анатомическим положением. У взрослых чтобы произошел перелом более крупной и прочной 1 плюсневой кости, необходима значительная сила, поэтому встречаются они намного реже. При травмах стопы чаще всего повреждается 5-ая плюсневая кость.
Перелом плюсневых костей следует подозревать у всех пациентов с прямой травмой стопы и болью при ходьбе. Также следует подозревать сочетанное повреждение Лисфранка, особенно при наличии у пациента кровоизлияний на подошвенной поверхности стопы. Не следует забывать и о возможных повреждениях плюснефаланговых суставов и фаланг пальцев.
Задачей лечения является восстановление нормального положения всех пяти плюсневых костей с целью сохранения сводов стопы и обеспечения нормального распределения нагрузок на головки плюсневых костей.
Тактика лечения определяется локализацией повреждения. Большинство изолированных переломов центральных (2-4) плюсневых костей, а также переломы 1-ой плюсневой кости без смещения можно лечить консервативно с использованием фиксирующего ботинка с постепенным увеличением по мере переносимости нагрузки на стопу.
Смещение перелома 1-ой плюсневой кости обычно свидетельствует о нестабильном характере перелома и требует хирургической стабилизации.
Лечение переломов 5-ой плюсневой кости зависит от зоны повреждения. Отрывные переломы без смещения (перелом танцора или переломы в 1 зоне) могут требовать лишь симптоматической терапии и ношения жесткой обуви до момента сращения перелома. Однако полное заживление отрывных переломов 5-ой плюсневой кости наступает только через 8 недель или более.
При переломах Джонса необходима иммобилизация и исключение нагрузки на протяжении 6 недель, и затем еще в течение 6 недель использование обуви с жесткой подошвой и постепенное увеличение нагрузки на стопу. Для ускорения заживления и снижения вероятности формирования ложного сустава этим пациентам может быть сразу предложено хирургическое лечение.
Большинство переломов плюсневых костей при соответствующем лечении заживают нормально, однако осложнения все же возможны. Неправильное сращение, несращение, особенно 1 плюсневой кости, или дегенеративные изменения предплюсне-плюсневых и плюсне-фаланговых суставов могут стать причиной метатарзалгии и значительного нарушения функции стопы. Кроме того, в области деформации на подошвенной или тыльной поверхности стопы вследствие неправильной консолидации перелома могут формироваться кератозы (болезненные мозоли). Как и при любых других переломах, употребление в пищу адекватного количества витамина D позволяет предотвратить риск замедленной консолидации и несращения перелома.
Пациентам с сосудистым дефицитом и нейропатией, как правило, показано консервативное лечение, поскольку риск инфекционных осложнений и несращения у таких пациентов выше. Пациентам с сахарным диабетом хирургическое лечение выполняется по обычным показаниям при условии хорошего состояния кровообращения конечности и сохранения защитной чувствительности.
При каких-либо травмирующих воздействиях, когда стопа подвергается значительным перегрузкам, сложно что-либо сделать, чтобы предотвратить перелом костей стопы. Определенной эффективностью здесь может быть ношение соответствующей обуви с защитными свойствами.
Читайте также:


