Аллергический васкулит что это за болезнь чем лечить
Аллергический васкулит — что это за болезнь? Симптомы, причины и лечение
Аллергические васкулиты кожи – разнородная группа заболеваний, которая характеризуется поражением мелких сосудов кожи. Выделяют такие разновидности нарушений – аллергический васкулит кожи, лейкокластический васкулит, а также васкулиты с преимущественными поражениями кожи.
До сих пор ученые не пришли к единому выводу на счет механизма развития, поскольку такой антиген практически никогда найти не удается. С другой стороны остальные формы васкулитов, скорее всего, также связаны с аллергическими проявлениями, но на антигены, которые пока не установлены.

Что это такое?
Аллергический васкулит — болезнь, поражающая стенки сосуды вследствие аллергической реакции. Аллергический васкулит (далее АЛ) объединяет под собой несколько самостоятельный заболеваний, которые, по сути, являются его формами.
Болезнь может поражать людей любых возрастов и полов, однако, признаки аллергического васкулита у детей и взрослых могут отличаться.
- Так, в детском возрасте пятна имеют геморрагический характер и расплывчатые границы, ярко-красный оттенок. Местами пятна могут сливаться.
- У взрослых пятна, наоборот, чёткие.
Статистика показывает, что разные формы заболевания в большей степени проявляются у определённых групп. Так, геморрагический васкулит часто поражает детей до 14 лет.
Какие факторы риска возникновения заболевания?
Причиной проявления аллергического васкулита легко могут стать опасные инфекции, которые вызваны одним из следующих возбудителей или факторов:
- стрептококк;
- недостаточность α1-антитрипсина;
- лепра;
- ВИЧ-инфекция;
- гепатит А, В и С;
- стафилококк;
- вирус гриппа;
- первичный билиарный цирроз печени;
- сахарный диабет 2 типа;
- палочка Коха (туберкулёз);
- подагра;
- воздействие радиации;
- регулярные простуды, гайморит и ОРВИ;
- фиброз забрюшинного пространства;
- вирус герпеса;
- рецидивирующий полихондрит;
- лишний вес.
В зоне риска люди с пищевой аллергией, пациенты, принимающие антибиотики, контрацептивы (из категории оральных) и большие дозы витаминов. Опасна болезнь и для тех, кто работает с продуктами химической промышленности – моющими средствами, антисептиками, бензином и другими нефтепродуктами.
Механизм развития
Как и при любой аллергии, отправной точкой развития заболевания является встреча организма с каким-либо веществом, которое распознается клетками иммунной системы как аллерген и провоцирует образование специфических антител – иммуноглобулинов. Далее процесс развивается следующим образом:
- Вырабатываемые иммунными клетками антитела находятся в плазме крови в свободном состоянии до тех пор, пока не произойдет повторная встреча организма с тем же аллергеном. Когда аллерген повторно попадает в кровеносное русло, с ним связываются уже имеющиеся в плазме антитела – образуются иммунные комплексы.
- Иммунные комплексы связываются с мембранами клеток, выстилающих внутреннюю поверхность кровеносных сосудов (клетки эндотелия).
- Иммунные комплексы активизируют аллергическое воспаление, которое приводит к повреждению сосудистой стенки и ее постепенному разрушению. От распространенности и выраженности воспаления зависит глубина поражения стенки кровеносного сосуда.
- Поврежденная стенка сосуда становится проницаемой не только для жидкой части крови, но и для клеточных элементов – лейкоцитов, эритроцитов. То есть, по сути, образуются околососудистые кровоизлияния разных размеров.
- Кровоизлияния вокруг сосудов вызывают развитие дальнейшего воспаления и появление различных симптомов, которые зависят от того, сосуды какой области оказались поражены.
Аллергическое поражение может развиться в стенках и артериальных, и венозных сосудов. Чем меньше диаметр кровеносного сосуда, тем тоньше его стенка и тем скорее происходит ее разрушение. Поэтому большинство геморрагических васкулитов проявляются симптомами поражения капилляров и мелких вен и артерий. Наиболее подвержены аллергическому поражению кровеносные сосуды кожи. Часто поражения кожи сочетаются с поражением различных внутренних органов – почек, кишечника, желудка, сердца, суставов и т.д.

Классификация
На сегодня единой классификации васкулитов кожи не существует. К ним относят несколько десятков дерматозов, имеющих клиническое сходство. Самое простое деление связано с источником заболевания.
- Первичный васкулит – является самостоятельным заболеваниям, вызванным непосредственным действием аллергена: лекарство, интоксикация, продукт питания, переохлаждение или, наоборот, длительное нахождение на солнце. Например, токсико аллергический васкулит, проявляющийся как реакция на действие вещества. Лечение в таких случаях сводится к прекращению контактов с аллергеном.
- Вторичный – возникает вследствие каких-то заболеваний, например, ревматических.
Следующий вид классификации – по степени, глубине поражения сосудов в тканях и органах:
| Дермальная форма, или васкулит кожных покровов | Затрагивает преимущественно мелкие сосуды, расположенные в верхних слоях дермы. Самая легкая форма, практически не вызывающая осложнений при своевременном лечении. |
| Дермо-гиподермальная форма | Поражение сосудов дермы, доходящее до глубоких слоев. Иногда затрагиваются мелкие сосуды мягких тканей. |
| Гиподермальная форма | Характеризуется поражением крупных сосудов – вен и артерий. Один из самых опасных вариантов заболевания, требующий стационарного лечения. |
[adsen] Если речь идёт о поражениях кожи, то выделяют следующие виды:
- ревматический (системный) – напрямую связан с волчанкой и артритом;
- геморрагический (синонимы, используемые в медицинской сфере – анафилактическая пурпура, болезнь Шёнлейна-Геноха, иногда его называют капилляротоксикоз);
- полиморфный васкулит (доктора называют его аллергический артериолит Руитера);
- лейкоцитокластический – распад ядер лейкоцитов, выявляется при гистологическом исследовании;
- уртикарный васкулит (в медицинских кругах известен, как некротический уртикароподобный васкулит);
- васкулит папуло-некротический (недуг, аналогичный синдрому Вертера-Дюмлинга);
- гиганотоклеточный – приводит к тяжелому поражению крупных артерий;
- гранулематозный – внутри сосудов образуются гранулы, замедляющие или останавливающие проток крови;
- узловатый васкулит (узловатая эритема, редко появляется из-за медикаментов);
- узловато-язвенный васкулит (втрое название – хроническая узловатая эритема).
Диагностика васкулитов основана не столько на регистрации симптомов, сколько на оценке скорости изменений. Обязательны проведение гистологического обследования пораженного участка и консультация с необходимыми специалистами.

Симптомы аллергического васкулита
Проявление реакции на зараженном участке зависит от степени и глубины его поражения, изменений в тканях и цикличности процесса.
В большинстве случаев можно наблюдать следующие признаки (см. фото):
- обнаружение пузырей на коже;
- появление сыпи;
- пятна на теле окрашиваются в темно-фиолетовый цвет;
- сильные, непрекращающиеся зуд и жжение;
- язвы, окруженные отмершими участками тканей;
- повышение температуры тела и общая слабость.
Места покраснений имеют вид узелков, также возможно появление гнойных пузырьков. Чаще всего реакция наблюдается на ногах и руках, нередки случаи поражения кожного покрова туловища.
Симптомы при поражении внутренних органов:
- поражение ЦНС, связанное с внутренним кровоизлиянием.
- нарушение функции сердечной мышцы, приводящее к аритмии, стенокардии и даже инфаркту.
- боли в животе и органах пищеварения, приводящие в тошноте и рвотным реакциям.
- появление элементов крови в кале, особенно этот симптом распространен среди детей до 16 лет.
- болезненные ощущения в области припухлости, появление гематом.
- снижение аппетита, озноб и общая слабость.
Как выглядит аллергический васкулит: фото
На фото ниже показано, как проявляется заболевание у человека.

Диагностика
Поскольку у каждого пациента болезнь может проходить индивидуально, разнообразие клинических симптомов требует сбора детального анамнеза, лабораторных исследований, иногда необходимы гистологические анализы элементов сыпи и кожных покровов. Важно вовремя заметить и повышение иммуноглобулина E (IgE) в связи с образованием иммунных комплексов на стенке сосудов.
После расчесывания аллергической сыпи и лопания пузырьков возможно присоединение сопутствующих патогенных бактерий. Чтобы определить их вид, используется метод посева на чашку Петри, а также устанавливается уровень чувствительности к разным антибиотикам.
Лечение аллергического васкулита
При появлении аллергического васкулита проводится лечение десенсибилизирующими и антигистаминными средствами, препаратами кальция. Широко применяются сосудистые препараты, направленные на улучшение сосудистого тонуса, снижение проницаемости сосуда и тромбообразования в его просвете. К ним относятся: гидроксиэтилрутозид, этамзилат, аскорбиновая кислота+рутозид, пирикарбат, аминокапроновая кислота, экстракт каштана конского и пр.
В тяжелых случаях аллергического васкулита показано применение глюкокортикостероидов и цитостатиков, экстракорпоральная гемокоррекция (гемосорбция, мембранный плазмаферез и др.). При наличии инфекционных очагов необходима их санация и системная антибактериальная терапия.
В лечении аллергического васкулита могут применяться и наружные средства, в основном это кремы и мази, содержащие троксерутин, клостридиопептидазу, хлорамфеникол, экстракт крови крупного рогатого скота и др. Если аллергический васкулит сопровождается суставным синдромом, местно назначают противовоспалительные мази, повязки с диметилсульфоксидом, ультрафонофорез и магнитотерапию.
Инфекционно- аллергический васкулит возникает при действии следующих причин:
- размножение патогенной флоры в различных очагах (ЛОР-органы, миндалины, эпидермис), которая проникает в кровеносное русло через участки поражения сосудов;
- частые вирусные заболевания, среди которых выделяют гепатит, грипп, герпес, ОРВИ;
- употребление некоторых категорий лекарственных препаратов (антибиотики, фунгициды, оральные контрацептивы, обезболивающие средства);
- действие химикатов на организм, например, во время уборки помещений или на работе в нефтедобывающей компании;
- действие растительных и животных аллергенов (пыльцаамброзии, берёзы, шерсть животных, перья птиц, домашняя пыль и т.п.);
- влияние радиации;
- длительная интоксикация;
- нарушение обмена веществ (подагра, сахарный диабет, ожирение);
- хронические воспалительные заболевания сосудов (варикозное расширение вен, гипертония);
- патология печени (гепатит, жировое перерождение, цирроз).
Повреждающие факторы провоцируют развитие аллергии в сосудистой ткани. Это вызывает не только внутренние изменения, возникает внешняя симптоматика, проявляющаяся сыпью и другими признаками.
Иммунная система развивается по-разному в зависимости от возраста пациента. Если это ребенок, иммунитет только начинает формироваться, встречается с разными инфекционными агентами. Но реакция бывает сильной, так как организм еще недостаточно окреп. Во взрослом возрасте сенсибилизация аллергенами происходит легче.
Аллергический васкулит у детей проявляется следующей клинической симптоматикой:
- быстрое развитие реакции при действии минимальных объемов повреждающих факторов, например, при употреблении 1 дозы антибиотика;
- обильные высыпания, проявляющиеся в виде сосудистых звездочек, они могут возникать не только на конечностях, но и на всем теле;
- сильный зуд, из-за которого ребёнок чешет кожную поверхность, появляются очаги кровоподтеков;
- повышение температуры тела;
- признаки интоксикации организма.

Ребенок становится вялым, слабым. У него кружится голова из-за медленного кровообращения. Часто плачет, впадает в истерики. Образуются резкие перепады настроения, вызванные сильным зудом. У пациентов в анамнезе нередко встречается атопический дерматит, экзема, ангиит.
У взрослых более стабильная иммунная система, поэтому реакции возникают реже, патологические признаки проявляются в меньшей степени. Период ремиссии продлевается, но во время обострения появляются следующие симптомы аллергического васкулита:
- петехиальное кровоизлияние под кожей на конечностях;
- язвы, локализованные преимущественно на ногах;
- очаги кровоизлияний в областях рядом с язвами;
- сильный зуд, который хорошо контролируется препаратами, поэтому пациенты в меньшей степени расчесывают кожу;
- общее состояние стабильно, пациент чувствует себя хорошо.

В редких случаях ухудшается самочувствие. Это связано с развитием тяжелой формы васкулита, когда патологический процесс переходит в кишечник, почки, печень.
Виды аллергических васкулитов и их отличия
Васкулит – это общее название. Патология классифицируется на множество заболеваний, каждое из которых имеет свои симптомы. Определить точный вид болезни сможет только аллерголог, иммунолог, терапевт, дерматолог. Для этого проводят лабораторно-инструментальные исследования, общего осмотра недостаточно.
В процессе заболевания раздражения эндотелий капилляров, прекапилляров. Крупные сосуды не подвержены патологическим изменениям. Распадается гемоглобин, из которого выделяется пигмент гемосидерин. Это железосодержащие вещество, накапливающееся в эндотелии. Из-за этого процесса формируются следующие признаки:
- петехии под кожей, имеющие мелкий диаметр;
- желто-коричневые пятна;
- сосудистые звездочки.
Патологический процесс происходит чаще на ногах. Состояние сопровождается зудом разной интенсивности. Общее самочувствие стабильно, не меняется. При появлении тяжелой патологии, отсутствии лечения формируются язвы атрофического типа.
В группу риска входят пациенты, страдающие лишаем, токсидермией, атопическим дерматитом.
Тяжелая форма патология, поражающая не только системные сосуды, но и находящиеся внутри органов. Из-за воспалительного процесса формируются небольшие тромбы, закупоривающие мелкие сосуды, вызывая некроз части или всего органа.

Аллергическая реакция бывает нескольких типов:
- кожно-суставной – геморрагии, эритемы, артрит;
- абдоминальный – поражение кишечника, почек с признаками гломерулонефрита;
- некротический – поражение сердца, легких, суставов с быстрой гибелью пациента;
- смешанный – поражение носовых ходов, органов желудочно-кишечного тракта, почек, сердца.
Так как признаки патологии схожи с другими заболеваниями, требуется дифференциальная диагностика. Болезнь можно перепутать с дерматитом, периартритом, экземой, эритемой.
При развитии патологии самочувствие человека ухудшается. Он становится бледным, вялым. Беспокоящий зуд мешает спать, делает его тревожном. Течение хроническое, лекарственные средства нужно применять продолжительно. Болезнь характеризуется геморрагическими кровоизлияниями под кожу.

Симптоматика болезни схожа с туберкулезом кожи, сопровождающимся папулами и некротическими очагами.
Токсико-аллергический васкулит, характеризующийся множественной симптоматикой:
- высыпания по всему телу в виде пятен, папул, пустул, сосудистых звездочек, волдырей;
- недомогание в виде головокружения, головной боли, интоксикации, артралгии, повышения температуры тела, ломоты в суставах;
- участки некроза и язвы на коже.
Из-за разных видов сыпи эту патологию тоже подразделяют на разные виды. Она бывает геморрагической, узелково-некротической, полиморфно-узелковой. Лечение для каждой патологии примерно одинаковое, поэтому их объединяют в аллергический артериолит.
Узловатая эритема – аллергический васкулит кожи, которые подразделяется на хроническую и острую стадию. Название патология получила за счет образования плотных узлов, чаще локализованных на голенях. Если начать лечение, узлы рассасываются без разрушения.
В период обострения пациент чувствует ухудшение самочувствия. Возникает головная боль, головокружение, резкий упадок сил, сонливость. Поражается суставная полость, поэтому формируется артрит.
Диагностика заболевания
Для диагностики нужен аллерголог. Требуется консультация у ревматолога, чтобы исключить различные виды аутоиммунных заболеваний. 
Так как симптоматика схожа со многими другими болезнями, требуется проведение дифференциального диагноза.
- Сбор анамнеза. Это симптомы, выявленные со слов пациента или его родителей. Человек жалуется на беспокоящие боли, высыпания, образования под кожей. Общее самочувствие пациента бывает неизменным, но чаще ухудшается.
- Общий осмотр. Врач выявляет геморрагии, различные виды высыпаний. Человек расчесывает их, поэтому могут формироваться небольшие очаги кровоизлияний.
- Общий анализ крови, мочи. Это обязательное исследование, указывающие на состояние кровеносной, иммунной системы. Определяют состояние тромбоцитов, факторов свертываемости. Если формируется патология с образованием тромбов, это видно в результатах.
- Биохимический анализ крови. Так как при гепатите часто образуют петехии, сосудистые звездочки, патологию путают с ним. В результатах анализов не повышается количество печеночных ферментов.
- Ангиография. Определяются очаги поражения сосудов, наличие воспалительной сосудистой реакции.
- Иммунные анализы. Определяют наличие иммунных комплексов, вызывающих воспалительный ответ.
- Определение сахара в крови. Патология схожа с сахарным диабетом, но уровень глюкозы в крови повышаться не будет.
- РИФ. Представляет собой иммуноферментный анализ, определяющий количество иммуноглобулинов, комплексов антиген-антитело.
- Бактериальный посев биологических жидкостей. Выявляют повышение стафилококков, стрептококков, других микроорганизмов, если причиной поражения стала инфекция.
- Проведение ПЦР анализа для выявления инфекции.
- Консультация фтизиатра, чтобы исключить туберкулез.
- ЭКГ, консультация флеболога и сосудистого хирурга, чтобы определить состояние сердечно-сосудистой системы в период обострения хронического процесса васкулита.
Проведение всех анализов одновременно не требуется. Врач назначает каждый из них по мере выявления определенных симптомов. Если он уверен в наличии аллергического васкулита кожи, сосудов, потребуется лишь проведение иммунных анализов, ангиографии.
Лечение
В основе лечения лежит медикаментозная терапия. Используют комплекс препаратов, чтобы устранить воспаление, отек, повреждение, нормализовать ток крови по сосудам. Если патология хроническая, препараты принимают пожизненно, чтобы исключить риск рецидива, обострения. Дополнительно используют народную медицину, чтобы облегчить состояние, но единственным методом лечения она быть не может.
Лечение аллергического васкулита проводится с помощью следующих групп препаратов:
- антигистаминное средство перорально или инъекционно (Зодак, Супрастин, Кларитин, Эриус), лучше использовать средства последнего поколения, так как они не вызывают сонливости (см. “Антигистаминные препараты для детей разного возраста” и “Антигистаминные препараты при лечении аллергии: механизм действия и классификация“);
- десенсибилизирующие препараты;
- лекарства на основе кальция;
- препараты, стабилизирующие эндотелий сосудов, предупреждающие его разрушение;
- антикоагулянты, направленные на разжижение крови, препятствие тромбообразования (Этамзилат, аминокапроновая кислота);
- глюкокортикостероиды, направленные на подавление острой воспалительной реакции, их применяют небольшим курсом, чтобы не нарушить функцию эндокринной системы;
- цитостатики;
- плазмаферез, то есть очищение и обратное вливание плазмы, чтобы устранить в ней токсические компоненты, аллергены;
- системные антибиотики широкого спектра действия;
- крема, гели, мази, линименты, устраняющие зуд, высыпания;
- противовоспалительные мази для устранения болевого процесса в суставах.
Для нормализации самочувствия используют методы физиотерапии. К ним относится применение магнита, прогревание, электрофорез, инфракрасное излучение. Улучшается ток крови по сосудам, снижается воспаление в очаге поражения.
Если состояние острое, методы народной медицины применять не рекомендуется. Они могут усугубить васкулит, сыпь. Их применяют при стабилизации иммунной системы, переходе патологии в хронический стадию:
- обработка участков поражения отварами из растительных экстрактов, например, ромашка, кора дуба, мать-и-мачеха, календула (обладают противовоспалительным, антисептическим, обезболивающим эффектом);
- употребление природных сорбентов, чтобы быстрее вывести токсические вещества из ЖКТ (скорлупа яиц, активированный уголь);
- экстракт алоэ для заживления трофических язв;
- глицерин с добавлением травяных экстрактов, которые увлажняют кожу, препятствуют формированию трещин.

Применение любого способа народной терапии может вызвать ответную реакцию. Поэтому перед применением консультируются с врачом. Если появились побочные эффекты, метод немедленно прекращают.
Полностью устранить риск развития васкулита на лице и других частях тела невозможно. Существуют меры профилактики, которые снижают возможность аллергической реакции или ее обострения:
- запрет на употребление продуктов, обладающих высокой степенью аллергенности. Среди них белок коровьего молока, яйца, цитрусовые, рыба, орехи (см. более подробно “Продукты питания, наиболее часто вызывающие аллергию у взрослых и детей“);
- запрет на нахождение человека под прямыми солнечными лучами продолжительное время, особенно в летний период;
- не рекомендуется употреблять алкоголь, он токсично влияет на весь организм, в том числе сосуды;
- своевременное лечение инфекционных патологий ЛОР-органов, других частей тела;
- употребление лекарственных средств только по назначению врача;
- контроль любой аллергической реакции, своевременный прием лекарств.
Меры профилактики соблюдают каждый день. Многие виды продуктов развивают перекрестную реакцию (см. “Перекрёстная аллергия у взрослых и детей“). Поэтому исключают их действие на организм.
Аллергический васкулит – тяжелая форма гиперчувствительности. Ее держат под контролем, чтобы устранить риск тяжелых расстройств, нарушения функции внутренних органов. Состояние опасно, воспалительная реакция в эндотелии может полностью перекрыть доступ крови к печени, почкам, желудку. Это спровоцирует некроз части или всего органа. Обязательно проведение медикаментозной терапии, но только после проведения обследования, постановки диагноза. Самостоятельно состояние не пройдет.
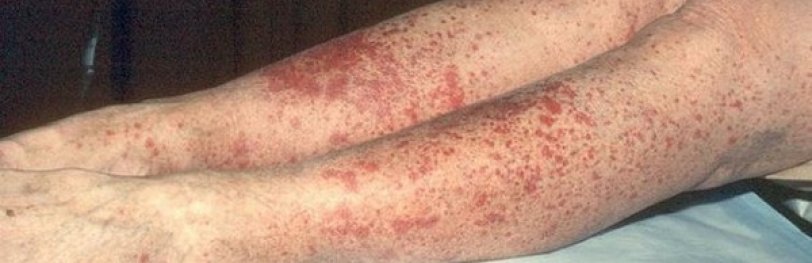
Аллергический васкулит – негниющее асептическое воспаление стенки сосудов, возникающее в качестве гиперсенситивной реакции на различные токсичные и инфекционные чужеродные агенты.
Для дерматологических проявлений данной болезни характерен полиморфизм: сыпь состоит из самых разнообразных морфологических элементов. Кроме того, клиническая картина может быть разной тяжести. Поэтому аллергический васкулит правильнее воспринимать как собирательное название, объединяющее отдельные заболевания. Все патологии данной группы можно разделить на глубокие и поверхностные в зависимости от того, какие структуры охватывают воспалительные процессы.
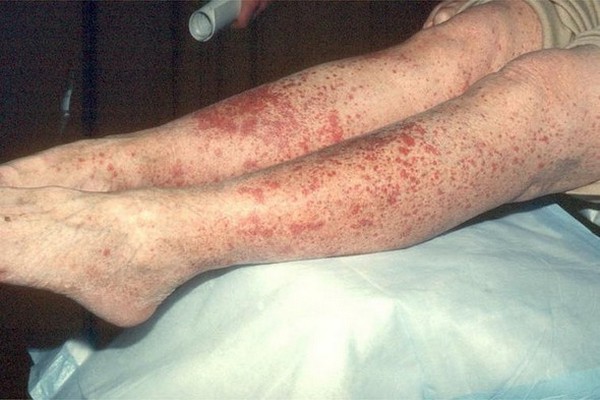
Обратите внимание! Диагностирование и лечебный курс требуют комплексного, многопрофильного, но индивидуального подхода. Важно учитывать анамнестические и прочие диагностические показатели.
При васкулите аллергического генеза патологический процесс обычно охватывает подкожные поверхностные сосуды без вовлечения сосудов во внутренних органах. Этим необходимо дифференцировать аллергический васкулит от системного.
Данная иммунопатологическая болезнь встречается у людей как женского, так и мужского пола. Она характерна как для детей, так и взрослых. Однако точные эпидемиологические данные трудно сотавить из-за клинического и морфологического полиморфизма. Прослеживается корреляция с возрастом, но лишь при некоторых формах данной группы иммунопатологий. Например, дерматоз Шамберга в основном превалирует у представителей мужского пола, а заболевание Шенлейна-Геноха (капилляротоксикоз, иммунный микротромбоваскулит) – у подростков в возрасте примерно четырнадцати лет.
Этиопатогенез
Аллергические васкулиты относятся к мультифакторным патологиям. Один из механизмов патогенеза основан на сенсибилизации (процессе приобретения гиперчувствительности к чужеродным агентам) организма, которая может развиваться при наличии хронических воспалительно-инфекционных очагов:
- цистит – воспаление мочевого пузыря;
- тонзиллит – воспаление нёбных миндалин;
- отит – воспаление среднего уха;
- гайморит – воспаление верхнечелюстной пазухи;
- аднексит — воспаление фаллопиевых труб;
- пиелонефрит — воспаление почечной лоханки;
- туберкулёз.
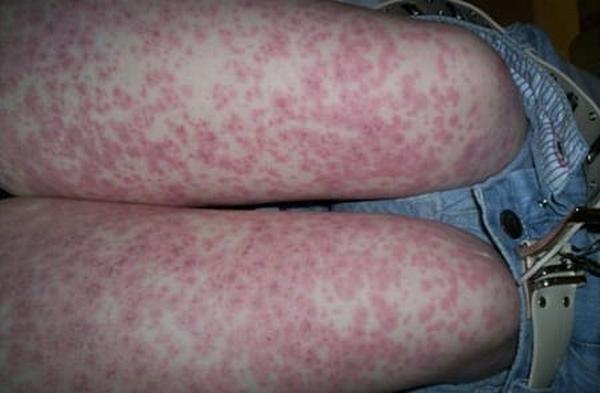
Сенсибилизация может развиваться на фоне герпетических инфекций, рекуррентных ОРВИ и гепатитов вирусной этиологии. У пациентов очень часто отмечаются высокие показатели антистрептолизина О (выработанное против антигена стрептококка-стрептолизина антиген) и повышение уровня антистафилококковых гемагглютининов (вещество, вызывающее агглютинацию – склеивание эритроцитов).
Помимо инфекционных агентов, патологии способствует прием некоторых медикаментов. К ним относятся:
- сульфаниламиды;
- оральные контрацептивы;
- анальгетики;
- барбитураты и др.
Обратите внимание! Данное сосудистое заболевание также могут вызывать химические вещества, например, инсектициды, либо нефтяные продукты.
Причиной развития данной группы заболеваний могут послужить длительные хронические интоксикации, фитоаллергены. Риск заболевания повышает интенсивное либо продолжительное воздействие радиации на иммунную систему и генетический аппарат.
Способствующими развитию заболевания факторами могут быть:
- обменные системные патологии: например, сахарный диабет;
- внутриорганные нарушения, особенно болезни печени;
- сосудистые нарушения: варикозное расширение вен, гипертензия, сердечная недостаточность.
Комплексное воздействие вышеперечисленного приводит к образованию ЦИК (комплексов, состоящих из антитела и антигена, которые циркулируют), откладывающихся на сосудистых стенках и приводящих к асептическому воспалению. Воспалительные процессы повышают проницаемость стенок сосудов. Прослеживается корреляция тяжести течения болезни с уровнем ЦИК.
Классификация
Ревматология (область медицины, изучающая патологии, которые системно либо локально поражают соединительную ткань) классифицирует васкулиты по калибру затрагиваемых сосудов. Систематика зависит от того, насколько глубоко находится затронутый патологией сосуд, каков размер его просвета; область кровоснабжения и кровооттока. Болезнь делят на две формы.
- Поверхностный аллергический васкулит.
- Глубокий аллергический васкулит.
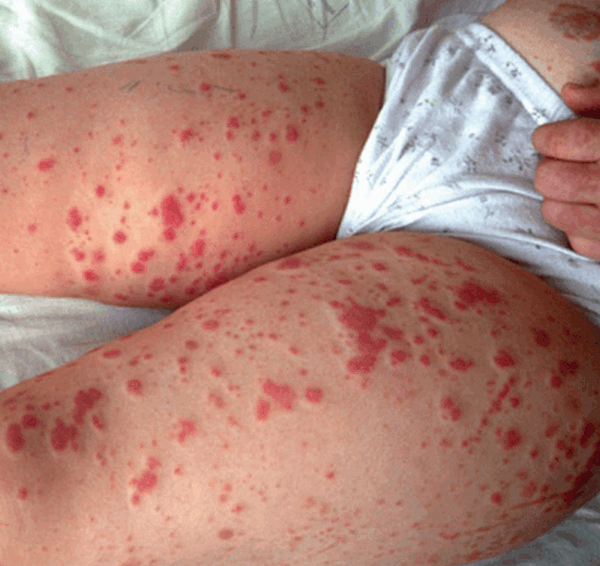
При поверхностной форме в основном поражаются мелкие сосуды, находящиеся в коже. К поверхностным относятся следующие васкулиты:
- узелковый некротический. Более характерно хроническое течение, сопровождающееся общей симптоматикой. Появляются эритематозные пятна с мелкими кровоизлияниями и узлами. Следует дифференцировать с формой туберкулёза кожи, для которого характерны папулы и некротические очаги;
- гемосидерозы;
- артериолит Руитера;
- лейкокластический микробид (эритематозно-геморрагические пятна на фоне обострения хронических инфекций);
- оспенновидный парапсориаз (узелки превращаются в гнойники с некротическим центром; сопровождается лимфаденитом и повышенной температурой);
- геморрагический, сопровождающийся кровоизлиянием.
Гемосидерин – пигмент, образующийся в процессе распада гемоглобина. В гемосидерозы входят аллергические васкулиты, для которых характерно отложение гемосидерина на сосудистых стенках. На коже дистальных частей конечностей появляются сопровождающиеся интенсивным зудом характерные петехиальные элементы, телеангиоэктазии, мелкие пятная тёмно-жёлтого цвета. В отдельных случаях образуются трофические язвы. Общая симптоматика обычно не сопровождает основную клиническую картину.
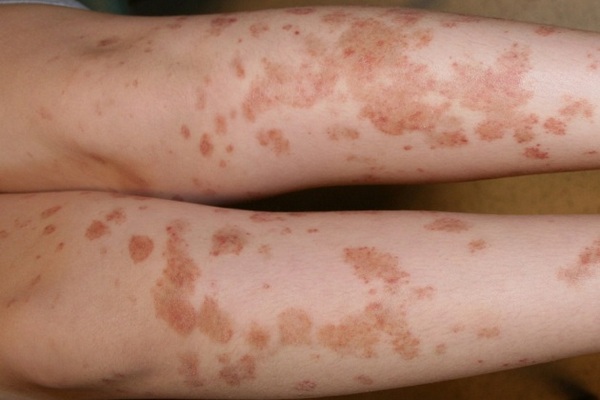
К группе гемосидерозов относятся:
- белая атрофия Милиана (депигментированные участки атрофии кожи с гемосидерозным ободком на фоне варикозных расширений вен и хронических капилляров; риск-факторы: беременность, гинекологические нарушения, изменения гемодинамики);
- зудящая пурпура (характерны шелушащаяся эритема и пигментации, интенсивный зуд, выраженная дерматологическая картина – усиленная лихенификация);
- болезнь Майокки;
- пигментный пурпурозный лихеноидный дерматит (полиморфные двусторонние высыпания);
- болезнь Шамберга;
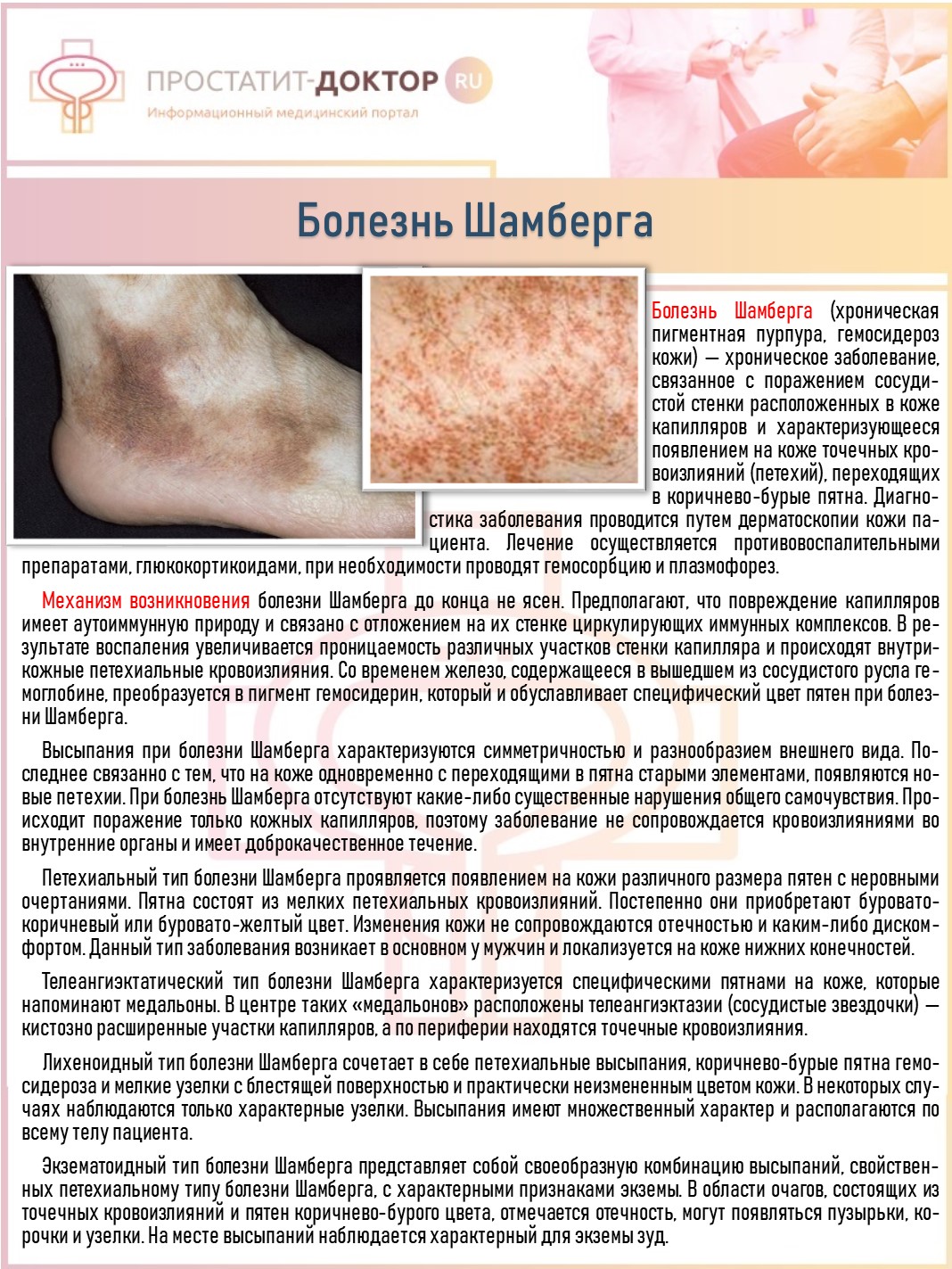
- дугообразная пурпура Турена с сосудистыми эктазиями (пигментации и телеангиоэктазии – расширения кожных сосудов, в форме полудуг на голенях);
- ортостатическая (коррелирует с возрастом, связана с нарушениями гемодинамики в магистральных сосудах, характеризуется эритематозно-сквамозными очагами в районе нижних конечностей и таза);
- пигментный пурпурозный ангиодермит (лиловые пятна возникают в качестве осложнения варикозного расширения вен);
- сенильная (результат дегенерации структурных белков).
Важно! Дифференцировать васкулиты группы гемосидерозов необходимо с красным плоским лишаем (относится к болезням неизвестной этиологии, характерны розоватые зудящие узелки), токсидермией (острое кожное воспаление), атопическим дерматитом (аллергическое кожное воспаление) и экземой (пузырчатая зудящая сыпь).
При болезни Шенлейна-Геноха поражаются не только подкожные сосуды, но и кровеносная система внутренних органов. Характерен микротромбоз, сопровождающий неинфекционное воспаление сосудов. В зависимости от патогенеза выделяют следующие разновидности патологии.
Таблица. Виды геморрагического васкулита.
| Вид | Описание |
|---|---|
| Абдоминальный | Отличается внезапной интенсивной болью в брюшной полости и кровотечениями кишечного тракта. |
| Кожно-суставной | Сыпь представляет собой пятна эритематозного характера, сопровождающиеся мелкими локальными кровоизлияниями. Кожным проявлениям сопутствует воспаление суставов – артрит. |
| Почечный | Клиническая картина острого либо хронического гломерулонефрита (диффузное, двухстороннее воспаление почек, которое в основном затрагивает клубочки). |
| Молниеносный некротический | Характерно системное поражение нескольких внутренних органов: миокарда, суставов, функциональных единиц почек. Проявляется кровотечениями из ЖКТ и носовой полости. |
| Смешанный | Могут отмечаться проявления различных видов одновременно. |
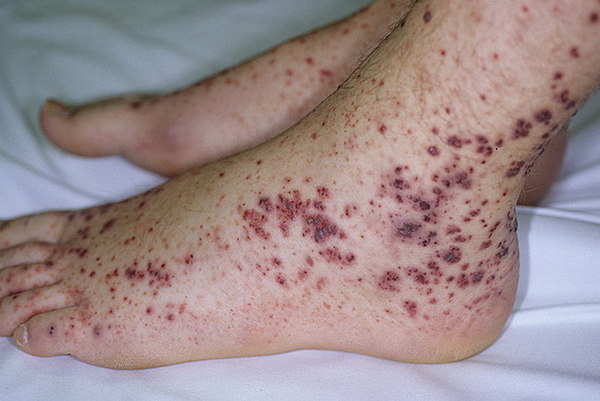
Различать капилляротоксикоз следует с дерматитом, вызванным медикаментами, а также негеморрагическим синдромом.
Такая форма отличается морфологическим полиморфизмом: сыпь — совокупность волдырей, папул, гнойников, везикул, телеангиоэктазий, а также некротических и изъязвлённых участков. Сопровождается общей симптоматикой:
- головными болями и артралгиями;
- субфебрилитетом – температурой в диапазоне 37 — 37,9 градусов;
- воспалительными изменениями элементов, образующих сустав.
По характеру основных элементов высыпаний артериолит классифицируют на:
- геморрагический;
- узелково-некротический;
- полиморфно-узелковый.
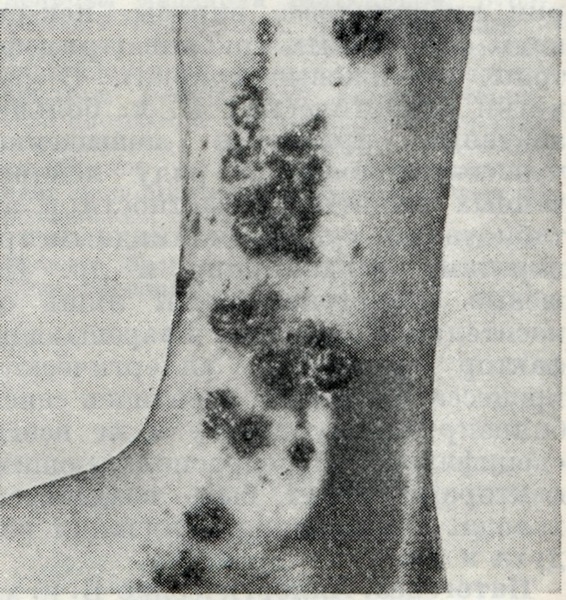
Реакция чаще всего острая и возникает моментально. Сыпь может проявляться по-разному (пурпура, экзема, уртикария и т.д.) и сопровождаться ухудшением симптоматики больного (жжение поражённых участков, поражение ЦНС; артралгия, миалгия). При повторном воздействии аллергена сыпь чаще всего возникает на том же месте, однако появление новых очагов также возможно. Сыпь может отмечаться не только на эпидермисе, но и на слизистых. Возможны тяжёлые формы: синдром Стивена-Джонсона (острое буллёзное токсико-аллергическое заболевание) и Лайелла (токсический некролиз эпидермиса).
Глубокие васкулиты сопровождаются поражением более крупных сосудов. К глубоким формам васкулита относится узловатая эритема. Эта патология отличается появлением в качестве основного морфологического элемента плотных узелков, которые образуются чаще всего в области голеней. Эритема может протекать как в хронической, так и в острой форме. В обоих случаях ухудшается состояние пациента, возникают двусторонняя артралгия и артриты.
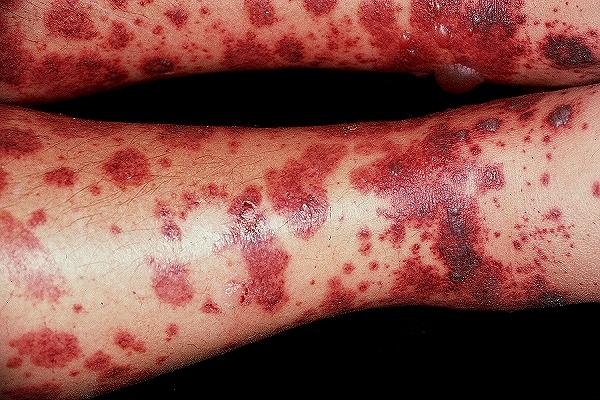
Детские формы
У детей аллергический васкулит инициируется намного острее и протекает тяжелее. Элементы сыпи могут генерализироваться. Интенсивнее проявляются реакции воспалительного характера. Ухудшается общее состояние ребёнка. Отмечаются:
- общая усталость и вялость;
- резкое снижение веса
- высокая температура;
- диспепсические проявления (например, тошнота);
- боли, локализованные в эпигастрии и в области кишечника;
- боль в кишечнике:
- артралгия.
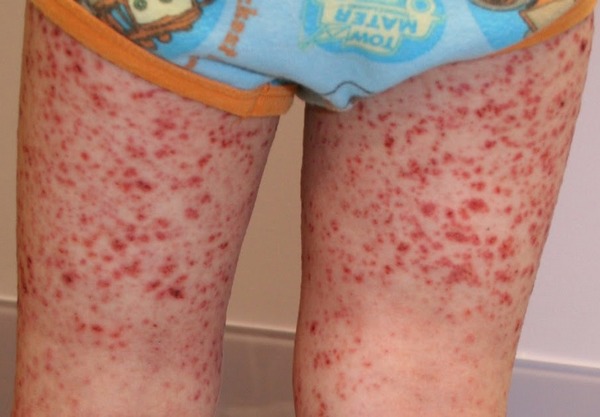
Обратите внимание! Болезнь протекает намного тяжелее, если иммунопатологический процесс затронул внутренние органы. Для детской формы более характеры рецидивы. У детей обычно возникают узелковый периартериит и геморрагический иммунный микротромбоваскулит.
- наследственная предрасположенность к болезням, способствующим формированию ангиологических, кардиологических, а также иммунологических патологий;
- рекуррентные инфекции;
- гиперергия на аллергены;
- вакцинация;
- гельминтоз;
- переохлаждение.
Формы патологии могут сформироваться в результате снижения иммунитета.
Диагностика
При характерной клинической картине следует обратиться за профессиональной помощью. Данная патология – область ревматологии. Диагностика затруднена из-за полиморфизма морфологических элементов и тяжести клинической картины, а также разнообразия форм, входящих в данную группу патологий. Уделяется внимание сбору анамнеза, особенностям клинической картины, возрасту, характеру клиники. Проводятся лабораторные исследования и биопсия кожи с последующим гистологическим анализом. С помощью лабораторных исследований определяют количество ЦИК и АСЛ-О (антистрептолизина О); проводят биохимические функциональные исследования печени, анализы крови и мочи; определяют уровень глюкозы в крови.
На гистологической картине наблюдаются отёчность и увеличение эндотелия, который сужает просвет. Стенки инфильтрированы лейкоцитами. На стенках могут быть отложения гемосидерина. РИФ – реакция иммунофлуоресценции – выявляет отложения комплексов на стенке поражённых сосудов. Бактериологическое исследование биологического материала (например, в зависимости от подозрений на очаг, мазок, слюна и т.д.), ПЦР (полимеразная цепная реакция), RPR (Rapid-plasma-reagin) тест и фтизиатрическое обследование (фтизиатрия – клиническая дисциплина медицины, которая изучает этиопатогенез туберкулёза) необходимы для точного определения очагов инфекций.
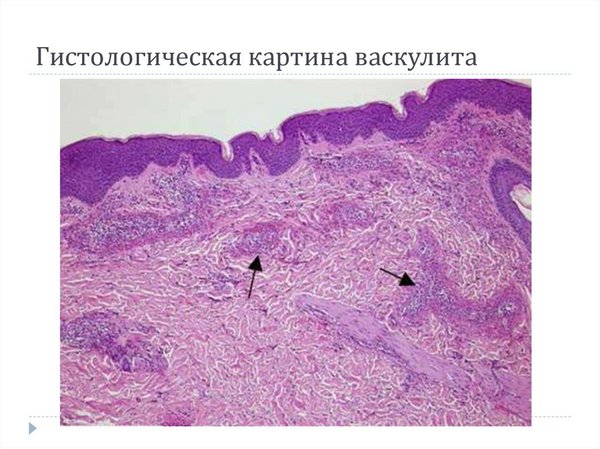
Диагностика должна быть многопрофильной, поскольку патология затрагивает сосудистую систему. Дополнительно могут понадобиться консультации ангиохирурга и флеболога (флебология – раздел медицины, изучающий функцию и строение вен), а также кардиолога. Может понадобиться проведение УЗДГ (ультразвуковая допплерография), ангио- и электрокардиографии. Включение других специалистов зависит от распространённости процесса на внутренние органы.

Лечение
В лечебных целях в первую очередь необходимо снизить риск дальнейшего контакта аллергенов с организмом. Терапия проводится противоалергенными препаратами: антигистаминными и десенсибилизирующими средствами, а также препаратами кальция. В тяжелых случаях применяются цитостатики и глюкокортикоиды, а также экстракорпоральная гемокоррекция.
- Гемосорбция – метод внепочечного диализа. Токсические вещества контактируют с адсорбентом и поглощаются либо вступают в химическую реакцию. Использование данного метода позволяет вывести из крови ЦИК и токсичные вещества.
- Плазмаферез – метод экстракорпоральной гемокоррекции, который заключается в заборе крови, центрифугировании (разделении неоднородного вещества на фракции по плотности при помощи центробежной силы) биологической жидкости и удалении плазмы с патогенными веществами. Использование данного метода позволяет удалить часть плазмы с токсинами, антигенами и т.д. Пациенту вводят собственную обогащенную эритроцитами и тромбоцитами массу.
Инфекционные очаги санируют. Применяют системную антибактериальную терапию. В качестве наружных средств используют мази, содержащие клостридиопептидазу (фермент, катализирующий гидролитическое расщепление пептидов), троксерутин (венотоник, антиоксидант), экстракт крови крупного рогатого скота, хлорамфеникол (антибиотик) и др. Местные противовоспалительные средства и повязки с диметилсульфоксидом, а также магнитотерапия и ультрафонофорез применяются при суставных проявлениях болезни.

При обострениях болезни строго показан постельный режим. Из рациона должны быть исключены аллергены. Следует ограничить жирные, солёные и жареные продукты. Диету необходимо обогатить продуктами, содержащими белок и витамины. Требуется обильное питьё для дезинтоксикации. В тяжёлых случаях парентерально вводится физиологический раствор и необходимые медикаменты.
Применяются препараты, повышающие сосудистый тонус и снижающие проницаемость стенок сосудов и тромбообразование.
Аскорбиновая кислота и флавоноиды, обладающие антиоксидантными свойствами, укрепляют стенки кровеносных сосудов и улучшают иммунитет.
Для быстрого заживления применяют лекарственные препараты местного применения.
Обратите внимание! Лечение такой патологии всегда комплексное и индивидуальное.
Профилактика
Для профилактики васкулитов аллергического генеза необходимо избегать переохлаждения, снижения иммунитета. Особенная бдительность требуется за детьми, поскольку детские формы данной группы патологий протекают тяжело. Вакцинацию следует проводить только после предварительной консультации с врачом, особенно в тех случаях, когда семейный анамнез утяжелён сосудистыми и сердечными патологиями.

Следует избегать контакта с потенциальными аллергенами и улучшать образ жизни. Правильное питание позволит повысить иммунитет. Важно своевременно лечить инфекционные заболевания. Следует своевременно и адекватно лечить гельминтозы. При подозрении на развитие такой болезни лечебные мероприятия направлены на устранение основной причины. При появлении высыпаний и ухудшении общего состояния пациента необходимо обратиться за медицинской помощью.
Подводим итоги
Аллергический васкулит – заболевание крайне неприятное, избавиться от которого быстро не получится. Лучше всего вовсе не допускать его развития, для чего потребуется особо ответственное отношение к своему здоровью. Если человек вовремя избавляется от возникших патологий, регулярно обследуется и ведет здоровый образ жизни, то вероятность возникновения такой проблемы становится минимальной.
Читайте также:


