5 переломов связок пальцев

Article finger pulley injures, Dave Macleod плюс мои комментарии
При занятии скалолазанием кольцевые связки на пальцах наиболее всего подвержены травмированию, и лишь немногие скалолазы знают, каким образом можно избежать этих травм, либо как их лечить.
Основные термины , постановка диагноза.
Задача номер один – определить, что у вас за повреждение. Необходимо поставить четкий диагноз и наметить стратегию по восстановлению после травмы, учитываю специфику спорта.
Существует два сухожилия, которые сгибают палец (сгибатели, которые идут вдоль пальца), на которые также приходится нагрузка, когда вы беретесь за зацепку. Сухожилия держатся на своем месте благодаря связочному аппарату сгибателя серия кольцевых связок (в названии заключается смысл, эти связки окольцовывают сухожилия и крепят его к кости) идет вдоль пальца, по всей его длине. Кольцевые связки подвержены большим нагрузкам, особенно когда используется активный хват. Если силы, действующие на связки, превышают допустимые, либо внезапно происходит резкое увеличение нагрузки, может произойти надрыв связок. Степень повреждения может варьироваться от частичного надрыва отдельных связок, до их полного разрыва!
Часто надрыв связок сопровождается слышимым треском (хотя есть вероятность, что вы не услышите характерного звука, если, например, сконцентрированы на движении, или вы глухи). После травмы возможно заметное искривление пальца (вы попросту не сможете разогнуть его), а если нагрузить этот палец, то можно увидеть, как выдаются сухожилия. Однако если палец сильно опух, и его больно нагружать, характер травмы будет неочевиден. Если у вас есть подозрения на разрыв связки, необходимо обратиться к врачу-специалисту для осмотра (УЗИ, МРТ или компьютерная томограмма) и получить заключение. При полном разрыве, возможно, потребуется наложить шину и/или произвести хирургическое вмешательство для устранения повреждения, которое может привести к дальнейшим травмам, либо к окончательной потере способности сгибать/разгибать палец, а также к артриту и артрозу суставов.
Частичный надрыв отдельных связок - наиболее распространенное повреждение, которое довольно легко вылечить, конечно, по-сравнению с другими травмами связочного аппарата.
Итак, как это было:
Возможно, вы внезапно почувствовали резкую боль в пальце и небольшой треск или щелчок, а может и не заметили травму во время тренировки. На следующее утро, или во время следующей тренировки появились болевые ощущения в поврежденном пальце. Наиболее подверженными такого рода травмам являются связки у основания пальца (А2), при этом, связки (А1) и (А5) менее травматичны. Если вы повредили связку, возможность подтянуть себя на зацепке в открытом хвате сохраняется без проявления резких болевых ощущений. Если боль увеличивается во время или после того как вы беретесь активным хватом, это явный признак повреждения кольцевых связок.
Другая распространенная травма, это растяжение сгибателя. Такого рода травмы наиболее часто происходят на безымянном пальце, когда приходится держаться двумя или тремя пальцами в открытом хвате. Неприятные болевые ощущения чувствуются по всей длине сухожилия от пальца и до запястья. Необходимо избегать хваты, которые будут раздражать поврежденное сухожилие.
Предотвращение надрывов связок.
Если у вас уже были травмы или вы просто хотите их избежать, необходимо прежде всего обратить внимание на стиль своего лазания и образ жизни в целом. Надрывы связок наиболее часто происходят в ситуации, когда вы сильно давите на зацепку, а ноги уходят (соскакивают с зацепок), тем самым резко возрастает нагрузка на пальцы и связки. Наиболее общий совет в такой ситуации, это попытаться максимально контролировать свое тело и движения. Это самый сложный и многоаспектный навык, который нужно развивать! Важно понять, что можно расширить свои возможности, делать огромные перехваты, тянуть себя на 110%, но при этом сохранять полный контроль над телом и движениями. Основная задача – понять, как работает ваше тело, как оно двигается. Таким образом, можно заранее предсказать, как оно себя поведет, и избежать травм. Если вы сможете развить в себе этот навык, вы сможете не только избежать травм, но и лазать будете лучше! Попытайтесь почувствовать, как расположены ваши ноги на каждой зацепке, почувствуйте трение. Если вам это удастся, вы будете готовы, если ваши ноги соскользнут с зацепок.
Чаще используйте открытый хват, он сэкономит ваши силы, а на некоторых зацепках он надежнее.
Некоторые скалолазы мотают здоровые пальцы и те, на которых были травмы, для того чтобы избежать новых повреждений связок. Однако пластырь недостаточно прочен, чтобы самортизировать нагрузку, которая приводит к травмам. Использование пластыря оправдано лишь на ранних стадиях восстановления, когда связки еще совсем слабые, и вы лазаете не в полную силу. Важно так же не забывать о своем здоровье в целом, правильном питании и образе жизни. Хороший сон необходим для восстановления тканей во время тренировочного процесса. Ваша привычка брать зацепки открытым хватом сбережет ваши пальцы от многих травм, не недооценивайте важность разминки перед тренировкой.
Реабилитация надорванных связок.
Основная цель данной публикации – показать основные методы реабилитации/предотвращения легких травм кольцевых связок (когда функции кисти не сильно ограничены). Если вы подозреваете, что у вас полный разрыв связок, то необходимо незамедлительно обратиться к врачу/специалисту. В случае менее серьезных надрывов, длительный перерыв и хирургическое вмешательство, к счастью, не необходимы и при соответствующей разумной терапии травма хорошо заживает. Ключевой момент в данном случае, это понимание того, что продолжительность и скорость восстановления напрямую зависит от того, что вы будете делать для, и во время восстановления после травмы. Результат сильно зависит от вашего старания и усилий, которые вы прикладываете к процессу реабилитации.
Отдых.
В противопоставление общему убеждению, месяцы полного бездействия (в плане скалолазания) не нужны, и наоборот, они будут тормозить процесс восстановления! Процесс восстановления после травм имеет несколько стадий. Первая стадия, это воспаление, которое обычно длится от нескольких дней и до недели. Воспаление тем хорошо, что оно приводит в действие механизм восстановления тканей организма. Однако, хроническое воспаление (если начать усердно лазать слишком скоро после травмы) может повлечь за собой дальнейшее повреждение тканей. Очень важно полностью прекратить занятия скалолазанием, пока не пройдет воспалительная фаза. Сложно сказать, как долго должен длиться этот перерыв, но в среднем, от 1 до 3х недель. Если начать слишком рано, то велик риск заработать хроническое воспаление, если ждать слишком долго, связки действительно сами ослабнут и зарубцуются. Как только, вы сможете двигать пальцем как обычно и сгибать его до крайнего положения без болевых ощущений, нужно начинать аккуратно его разрабатывать и использовать в лазании. Нагрузка поврежденного участка содействует его восстановлению, так же как и тренировки делают ваше тело сильнее.
Восстанавливайтесь постепенно, но если болевые ощущения возвращаются, и обостряется чувствительность, снова прекратите лазать. При использовании открытого хвата на кольцевые связки приходится небольшая нагрузка, тем самым, это позволит вам лазать более сложные участки, но только с открытым хватом, до тех пор, пока не сможете полноценно браться активным хватом. Такого рода дисциплину и изменение стиля лазания довольно сложно поддерживать, ведь один раз забыв, и случайно взявшись активным хватом, вы рискуете травмироваться снова. Стало быть, этот метод нужно использовать весьма аккуратно, например на фингерборде и, конечно же, абсолютно неприемлем там, где есть травмоопасные моменты.
Лечение холодом.
Увеличение притока крови к месту повреждения помогает значительно ускорить процесс восстановления. Аккуратное лазание или упражнения – очевидные методы увеличения кровотока. Редко используемый, но очень эффективный метод увеличения кровотока, это терапия холодом. Если к коже приложить лед, тогда кровеносные сосуды в прилежащей области (в данном случае рука) сужаются, и тем самым, предотвращают охлаждение крови. Однако когда прикладывается умеренный холод, за первоначальным сокращением потока крови следует значительное расширение кровеносных сосудов и последующее увеличение кровотока до 500%. Этот процесс называется реакция Льюиса. Цикл сужения кровеносных сосудов и дальнейшего расширения занимает около 30 минут, следовательно, охлаждать поврежденный участок нужно именно такой промежуток времени. Погрузите руку в емкость с холодной водой с небольшим количеством льда (кубиков 5). Держите руку в воде все время. Если рука где-то через 10 минут не порозовеет, не появится сильный приток крови в руку, значит вода слишком холодная J . Попытайтесь использовать такую терапию один раз или дважды в день. Ни в коем случае не используйте такого рода терапию на недавно поврежденных участках со значительным воспалением.
Массаж и активные растирания. (М)
М помогает восстановить потерянную целостность тканей при повреждении, способствует регенерации и восстановлению прочности.
Растирайте связку подушечкой пальца руки, прикладывая довольно сильную нагрузку (варьируйте усилие, чтобы добиться желаемого эффекта). Движения должны быть продольными поврежденному участку пальца. Массажировать палец можно начинать, только если вы чувствуете, что стадия воспаления прошла, если появляется раздражение связки или сильная боль, остановитесь. Делайте массаж по несколько минут, начинайте совсем с коротких по времени промежутков. Благотворное действие оказывает использование масла/мази арники во время массажа, растирание способствует активному впитыванию компонентов. После массажа, можно наложить теплый компресс на палец с арникой на 10-15 минут.
Растяжка.
Растяжка поврежденного пальца, это еще один необходимый прием в лечении, который необходим для скорейшей реабилитации. Растяжка способствует увеличению притока крови, а также регенерации поврежденных тканей. Необходимо растягивать палец до крайнего положения, и держать его в таком положении 10 секунд. После этого, возможно вы сможете еще немного отогнуть его, в новом положении держите его 30 секунд. Никогда не растягивайте палец рывком, только плавно, растяжка не должна быть болезненной. Растягивать поврежденный палец можно так часто как вам хочется, но очень важно не забывать это делать непосредственно перед, и после занятий скалолазанием.
Лекарственные средства.
Некоторые скалолазы используют противовоспалительные препараты, такие как аспирин или ибупрофен ( NSAIDS , нестероидные противовоспалительные препараты). NSAIDS используются для торможения воспалительного процесса и позволяют тем самым продолжить тренировки. NSAIDS могут быть полезными в случае хронического воспаления одновременно с приостановкой в тренировках. Однако, в общем, воспалительный процесс должен быть, он жизненно необходим, а торможение этого процесса будет препятствовать нормальному развитию этапов регенерации тканей и восстановлению, и, в конечном счете, приведет к постоянной дисфункции. Если поврежденная связка продолжает оставаться чувствительной и болевые ощущения не проходят, то вам необходим отдых или снижение темпа лазания, понижение сложности маршрутов и, вполне вероятно, смена стиля лазания до тех пор, пока не начнется улучшение состояния связки.
Использование пластыря.
Обмотка пальца пластырем позволяет снизить общую нагрузку, приходящуюся на связку в среднем на 10%. Последние научные исследования подтвердили эффективность обмотки для поддержки поврежденных связок на ранних этапах выздоровления. Нет смысла продолжать использовать пластырь, если палец близок к выздоровлению.
Основной аспект любого реабилитационного процесса в том, что вы постоянно контролируете этот процесс и осознаете, что усердная работа и терпение принесут желаемые результаты. Внимательно и усердно работайте над выздоровлением своих травм и будьте уверенным. Видимые результаты после реабилитационного лечения будут наградой, возможно даже сравнимой с результатами упорных тренировок. Восстановление связок от надрывов требует времени, так что проявите терпение, не перестарайтесь. Конечно, может привести в уныние тот момент, что спустя три месяца связка все еще может болеть, несмотря на все усилия. постарайтесь немного подождать, палец будет держать как миленький снова, спустя несколько недель.
Порезала ножом между пальцами(не слабовато) сначала шла кровь но не много и быстро перестала но теперь до ужаса больно сгибать и разгибать палец к которому рана ближе что делать? Или это просто оттёк(два часа в одной позиции находился неподвижно)
Подкожный разрыв разгибателя пальца — так вкратце можно назвать самую частую травму сухожилий, а именно закрытое повреждение разгибательного аппарата пальца на уровне дистального межфалангового сустава.
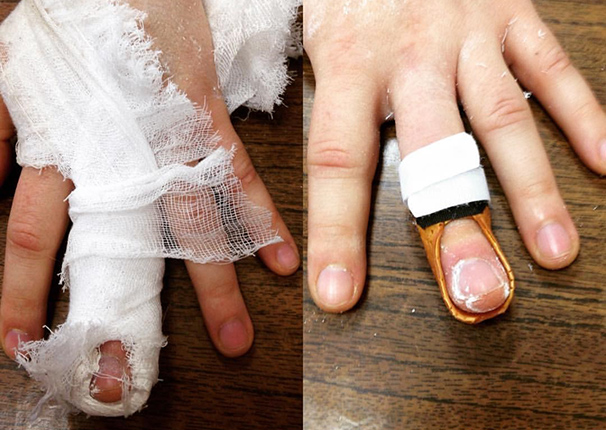
Индивидуальный ортез из термопластика Orfit
Самое элегантное решение для отрыва сухожилья разгибателя — индивидуальный ортез из термопластика Orfit, который стоит 1000 рублей.
Идеально сидит на пальце, даёт необходимое переразгибание, оставляет все остальные суставы подвижными. Работает даже через 2 месяца после травмы!
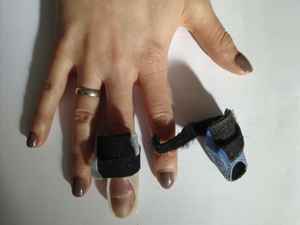
Почувствуйте разницу:
стандартные решения
решение handclinic.pro
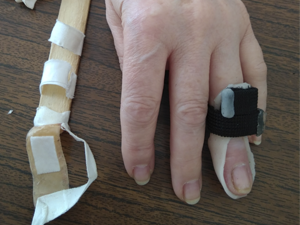
Если следовать рекомендациям — функция будет как на видео сразу после снятия ортеза
У кого чаще бывает повреждение разгибателя?
Как правило, подобная травмы связана с нагрузкой на пальцы, с которой сталкиваются спортсмены или рабочие. Каких-либо данных по характерному полу или возрасту мне найти не удалось. Нередки случаи, когда даже незначительная нагрузка приводит к отрыву сухожилья, например, палец может зацепиться за карман или можно неудачно задеть край стола.
Симптомы отрыва сухожилья от дистальной фаланги
Обычно травма разгибателя не сопровождается сильной болью. Иногда люди замечают отсутствие активного разгибания только через некоторое время.
Вот так выглядит повисший кончик пальца, благодаря ассоциации с молотком в англоязычной литературе он называется mallet finger – молоточкообразный палец.
Палец можно разогнуть с помощью внешней силы вполне безболезненно, но сам он этого сделать не может, цепляется за все и доставляет неудобство. Возможен отек и болезненность на тыле дистального межфалангового сустава.
Диагностика травмы пальца
Если нет сильной боли, а есть комфортный пассивный объем движений, я ограничиваюсь осмотром. В случае выраженного отека и болей при движении или невозможности пассивно разогнуть палец, все же стоит сделать рентгенограммы для исключения отрывного перелома.
Принципиальными являются размеры костного фрагмента и наличие подвывиха дистальной фаланги в ладонную сторону.
Лечение разрыва разгибателя
Согласно рекомендациям американской ассоциации кистевых хирургов, большинство подобных травм может лечиться консервативно, т.е. без операции. Предложено множество различных фиксаторов для лечения, главная цель которых – удержать кончик пальца в положении максимального разгибания или даже переразгибания в течение длительного времени. Для свежих повреждений (до 1 недели) этот срок составляет 6 недель, тогда как менее расторопным пациентам придется носить фиксатор 2 месяца.
Я делаю вот такой, на мой взгляд, очень удобный и функциональный фиксатор из низкотемпературного пластика.
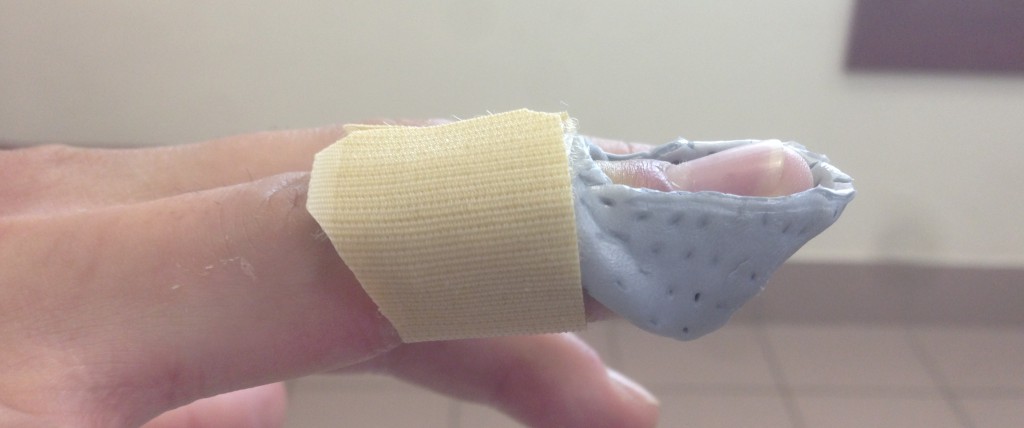
Конечно, сразу после снятия фиксатора палец выглядит несколько экстравагантно, однако он прямой, и с этим никто не поспорит. Без сомнений следы от ортеза пройдут в течение дня.
Когда нужна операция при отрыве разгибателя?
Несмотря на тот факт, что даже отложенное на месяцы консервативное лечение дает хорошие результаты, иногда все же делают операции при подобной травме.
Показания следующие:
- Отрыв костного фрагмента величиной более 30% ширины суставной поверхности.
- Подвывих дистальной фаланги в ладонную сторону.
- Отсутствие надежды у пациента на хороший результат консервативного лечения (неудачный опыт, недостаточная убедительность врача, нежелание носить фиксатор в течение длительного времени).
- Давность травмы более 3 месяцев, хотя Medscape дает и полгода.
В чем заключается операция?
При операции оторванное сухожилье подшивают к дистальной фаланге с помощью специального якоря (анкера), если есть перелом, костный фрагмент фиксируют с помощь спицы или винта. Как правило, после операции роль наружного фиксатора играет проведенная через сустав спица.
После лечения самое главное при разрабатывании не использовать вторую руку. Кончик пальца согнется сам, сгибатели сильнее разгибателей, не надо ему помогать.
Ориентировочная стоимость хирургического лечения данной патологии 30000 — 40000 рублей в зависимости от объема и сложности вмешательства
Травмирование пальцев на нижней конечности в медицинской статистике занимает 7%, от других патологий костной ткани. Перелом проксимальной фаланги 5 пальца стопы происходит при прямом ударе о твёрдую поверхность. Большинство пациентов, получив травму, не сразу обращаются за специализированной помощью в травматологический пункт.
Симптоматика бывает скрытой и кроме болевого синдрома человека ничего не беспокоит в первые несколько дней, после травмирования тканей. Через время состояние ухудшается, возникает сильный отёк, мешающий осуществлению движений. В таком состоянии врачи принимают пациентов и начинают лечение.
Почему возникает травма проксимальной фаланги мизинца
Перелом проксимальной фаланги пальца стопы разделяют на 2 вида:
- Полученные в быту путём травмирования. Перелом возникает при прямом или непрямом контакте с твёрдой поверхностью.
- Патологическое изменение фаланги. Возникают при воздействии на костную ткань заболевания, разрушающего её. К патологиям относят: остеопороз, злокачественное новообразование и поражение туберкулёзом.
Важно! Фаланги мизинцев маленькие по размеру, получить травму в быту очень просто. Одного сильного удара о край мебели достаточно, чтобы повредить проксимальную фалангу. Также причиной травмы может быть падение груза на нижнюю конечность.
Клиническая картина[править | править код]
Итак, переразгибание плюснефалангового сустава большого пальца влечет за собой разные повреждения: от растяжений связок до отрывов подошвенных или тыльных связок с переломами головки плюсневой кости или основания фаланги или без них. При повреждении сухожилий сгибателей страдают сесамовидные кости.
Тренер или врач у боковой линии должны очень внимательно отнестись к спортсменам, которые прихрамывая покидают поле. Сами игроки расценивают повреждение большого пальца как легкую травму, что удлиняет период выздоровления и приводит к поздним осложнениям. Характерны жалобы на боль в суставе и невозможность опираться на поврежденную стопу.
Оценивают объем и болезненность активных и пассивных движений в поврежденном суставе и сравнивают результаты с характером движений на противоположной стороне. В норме движения в суставе безболезненны. Появление боли в положении крайнего сгибания или разгибания позволяет определить локализацию повреждения — на тыльной или подошвенной поверхности. Определяют силу длинных сгибателя и разгибателя большого пальца, чтобы исключить их отрыв. Для оценки целости коллатеральных связок исследуют стабильность сустава с помощью абдукционной и аддукционной проб.
Разработана классификация, позволяющая определить тяжесть повреждения.
- Степень 1 —- растяжение связок.
- Локальная боль.
- Незначительные припухлость и синяк.
- Объем движений слегка ограничен и болезнен,
- Легкая боль при опоре на ногу.
- Степень 2 — частичный разрыв капсульно-связочного аппарата,
- Разлитая боль и сильная болезненность.
- Заметные припухлость и синяк,
- Объем движений умеренно снижен,
- Легкая или умеренная боль при опоре на ногу,
- Отчетливая хромота.
- Степень 3 — полный разрыв капсульно-связочного аппарата с отрывными и остеохондральными переломами или без них.
- Очень сильная разлитая болезненность в области поврежденного сустава.
- Выраженные припухлость и синяк.
- Движения очень болезненны, и их объем значительно снижен.
- Больной не может нормально ходить.
После клинического обследования могут потребоваться дополнительные методы для уточнения тяжести повреждения. На наш взгляд, боль при движении в суставе — показание к рентгенографии. При подозрении на более тяжелое повреждение следует использовать более точные методы.
Рентгенография позволяет выявить отрывные переломы, остеохондральные переломы головки плюсневой кости или основания проксимальной фаланги, смешение сесамовидных костей, увеличение промежутка между частями расщепленных сесамовидных костей, разрушение субхондральной кости при повреждении хряша. При подозрении на повреждение коллатеральных либо тыльных или подошвенных связок выполняют рентгенограммы в положении крайнего сгибания, разгибания и отведения большого пальца. При подозрении на усталостный перелом сесамовидных костей проводят сцинтиграфию. Для диагностики отрывных переломов, особенно подошвенной пластинки, можно использовать МРТ.
Симптоматика перелома фаланги мизинца
Различают 2 вида симптоматики травмы.
Первый говорит о возможном возникновении перелома, а второй удостоверяет о наличии повреждения фаланги 5 пальца стопы.
| Возможное возникновение перелома | Точный перелом после травмы фаланги |
| Болевой синдром, который возникает после травмирования пальца и усиливается при попытке осуществить движения. | При пальпации костной ткани визуально определяется костный отломок, который может быть со смещением. |
| Гиперемия кожных покровов, которая сопровождаётся отёком тканей и последующим посинением. | Переломанный палец незначительно короче здорового на противоположной стопе. |
| Мизинец находится в вынужденном положении. | Возможна костная крепитация. |
| Фаланга поддаётся движению, но отклонение и присоединение пальца в исходное положение осуществляются через сильную боль. | Осуществить движение фалангой при переломе невозможно, мизинец не поддаётся отклонению и сгинанию. |
| Пострадавший не может осуществлять движения и опираться на травмированную конечность. |
Важно! При незначительной травме и сомнении целостности фаланги необходимо обратиться в травматологический пункт для осмотра специалистом. При подтверждении диагноза пациенту назначат квалифицированное лечение.
Профилактика
Что сделать чтоб не допустить развитие болезни?
Для эффективного лечения суставов пальцев ног является,- правильное питание.
Пациент должен соблюдать диету которая насыщена фруктами и овощами, полезна птица, рыба, мясо постное, и все полезные зерновые.
Не нужно много употреблять жаренного и жирные молочные продукты.
Также обезжиренные молокопродукты, творог и т.д рекомендуется не употреблять в пищу. Субпродукты следует исключить.
Так же явными провокаторами являются курение и алкоголь.
Большое количество воды и зеленого чая очень даже полезно.
Для того чтобы предотвратить воспаление в суставе советуют Диету, насыщенную хондроитином, который находится в большом количестве в морской рыбе, холодце и студнях. Ещё рекомендуют продукты с высоким содержанием кальция: сыр, творог и т.д
Нужно вести спортивный образ жизни, при этом избегать занятия спортом с высоки уровнем травматизма. Нужно беречь сустав от переохлаждения и не допустить инфекции сустава.
Стоит избегать частого ношения обуви на каблуке.
Очень важно выявить недуг(воспаления) на ранних стадиях чтобы начать лечение, так как часто на первых порах воспаление сустава большого пальца проходит не заметно.
Если запустить болезнь можно можно довести до ампутации пальца. Поэтому при оперативном постановке диагноза и правильной терапии, недуг удаётся победить.
Методы диагностики травмированной проксимальной фаланги мизинца стопы
При осмотре пациента, сборе устного анамнеза о получении травмы и пальпации мизинца, специалист определит перелом без проведения исследований.
Но установить окончательный диагноз и проверить состояние костной и суставной ткани помогут следующие методы диагностики:
- Рентгенологическое исследование в прямой и боковой проекции.
- Компьютерная томография или магнитно – резонансная терапия проводится по назначению специалиста крайне редко, при наличии других травм у пациента.
Важно! Перелом фаланги пальца стопы лечится в домашних условиях, если нет открытой раны, требующей специализированного ухода и операции.
Кости пясти
Этот отдел, состоящий из 5 трубчатых также демонстрирует затейливое строение кисти руки. Скелет этих трубчатых костей сложен. Каждая из них имеет тело, основание и головку. 1-го пальца короче других и отличается массивностью. Вторая пястная кость — наиболее длинная. Остальные уменьшаются в длине по мере удаления от первой и приближения к локтевому краю. Основания вышеупомянутых костей пясти сочленяются с костями, образующими запястье. Первая и пятая пястные кости имеют основания с суставными поверхностями седловидной формы, другие — плоские. Головки пястных костей, имеющие суставную поверхность (полушаровидную), сочленяются с проксимальными пальцевыми фалангами.
Оказание первой помощи на месте получения травмы
Перелом фаланги 5 пальцы стопы, как и другие травмы костной ткани, имеет ряд осложнений при неправильном оказании помощи.
Алгоритм действий при травмировании мизинца:
- Если травма сопровождается нарушением целостности кожных покровов, то необходимо произвести меры по остановке крови. Открытая рана обрабатывается и прикрывается асептической повязкой.
- Пациент принимает положение, при котором пострадавший палец не прикасается к предметам.
- Перелом мизинца сопровождается сильным болевым синдромом. Чтобы облегчить страдания пострадавшего, ему можно дать любое обезболивающее лекарственное средство. Если у пациента присутствует страх и паника, ему можно предложить седативные препараты с лёгким успокаивающим действием.
- Если перелом мизинца со смещением костных отломков, то в процессе транспортировки пациента фалангу 5 пальца приматывают пластырем к соседнему пальцу.
- При продолжительном болевом синдроме к повреждённой костной ткани прикладывают холод.
Важно! При правильной транспортировке с места происшествия лечение будет коротким и продуктивным.
Кости запястья
Так как руки должны выполнять довольно точные и затейливые движения, строение костей кисти руки также чрезвычайно сложное. В запястье — 8 маленьких костей неправильной формы, расположенных в два ряда. На рисунке ниже можно увидеть строение кисти правой руки.
Проксимальный ряд образует суставную поверхность, выпуклую к лучевой кости. В него входят кости, если считать от пятого к большому пальцу: гороховидная, трехгранная, полулунная и ладьевидная. Следующий ряд — дистальный. Он соединяется с проксимальным суставом неправильной формы. Дистальный ряд состоит из четырех костей: трапециевидной, многоугольной, головчатой и крючковидной.
Лечение перелома мизинца нижней конечности
Переломы фаланг пальцев стопы в большинстве случаев лечатся консервативным методом. После получения рентгенологического исследования с результатами пациенту накладывают гипсовую лангету на всю стопу.
Современная фармакология и медицина изобрели ряд фиксирующих, иммобилизирующих устройств. Шины, лангеты и ортезы помогают фалангам 5 пальца стопы срастись без использования гипсовой лангеты.
Пациентам назначают применение препаратов: анальгетиков, нестероидных противовоспалительных средств. После проведения оперативного вмешательства, рекомендована антибиотикотерапия.
Восстановление костей происходит индивидуально для каждого пациента. При выполнении всех мероприятий, которых прописывает врач, реабилитация длится не больше 60 дней.
После восстановления тканей пациенту необходимо пройти курс реабилитации, включающий в себя посещение массажа, физиотерапевтических процедур и электрофореза.
Примечания[ | ]
Лечение мизинца стопы оперативным путём
При сильном смещении костных отломков восстановить фаланги 5 пальца нижней конечности можно с помощью проведения открытой репозиции. Кожные покровы разрезаются, специалист видит все видоизменения кости и может сопоставить повреждённые фрагменты.
Некоторые виды переломов возможно восстановить только с помощью остеосинтеза. Цена операции зависит от клиники и квалификации оперирующего специалиста.
Ход оперативного вмешательства осуществляется в операционном блоке. Пациенту вводят общий наркоз. Костные отломки соединяются с помощью металлических штифтов и винтов.
Содержание
- 1 Большой палец руки 1.1 Анатомия и физиология 1.1.1 Кости
- 1.1.2 Суставы и связки
- 1.1.3 Мышцы, сухожилия и фасции
- 1.1.4 Иннервация
- 1.1.5 Кровоснабжение и лимфоотток
- 1.1.6 Подкожная клетчатка, кожа и придатки
-
1.2.1 Жесты с участием большого пальца
-
2.1 Анатомия и физиология 2.1.1 Кости
Возможные осложнения после перелома 5 пальца стопы
Симптоматика при переломе мизинца стопы может быть притуплена. Пациенты, получившие травму, не спешат за помощью в лечебное учреждение.
Застарелый, вовремя не вылеченный перелом может осложниться:
- Образованием костной мозоли. В норме, после получения перелома и осуществления лечения, она формируется в необходимом количестве, достаточном для срастания сломанных костей. При несвоевременно оказанной помощи костная мозоль образуется в большом количестве. Заживление приостанавливается, начинает прогрессировать воспалительный процесс.
- Формированием ложного сустава. Осложнение возникает при травмировании 5 пальца стопы со смещением отломков. Опасно чрезмерным трением костей друг о друга, вызывающим болевой синдром.
- Образованием анкилоза. Патология сопровождается срастанием костных тканей, без формирования суставной прослойки.
- Остеомиелитом. Воспалительный процесс внутрикостного мозга возникает при открытой травме и присоединении вторичной инфекции.
Просмотрев видео в этой статье, можно убедиться, что травма небольшого мизинца может привести к ряду последствий. Помимо возвращения функциональности пальцу, пациент может лишиться целой стопы. Лечение должно оказываться своевременно и быть квалифицированным.
Лучезапястный сустав
Его составляют лучевая кость и кости проксимального ряда запястья: трехгранная, полулунная и ладьевидная. Локтевая кость дополняется суставным диском и не доходит до лучезапястного сустава. Главную роль в образовании локтевого сустава играет Тогда как лучезапястного — лучевая. Лучезапястный сустав по форме — эллипсовидный. В нем возможны отведение, приведение кисти, сгибание и разгибание. Небольшое пассивное вращательное движение (на 10-12 градусов) также возможно в этом суставе, но осуществляется благодаря эластичности суставного хряща. Через мягкие ткани легко обнаружить щель лучезапястного сустава, которая прощупывается с локтевой и лучевой сторон. С локтевой можно нащупать углубление между трехгранной костью и головкой локтевой кости. С лучевой стороны — щель между ладьевидной костью и латеральным шиловидным отростком.
Движения лучезапястного сустава тесно связаны с работой среднезапястного сустава, находящегося между дистальным и проксимальным рядами. Поверхность его сложная, неправильной формы. При сгибании и разгибании объем подвижности достигает 85 градусов. Приведение кисти в вышеназванном суставе достигает 40 градусов, отведение — 20. Лучезапястный сустав может совершать циркумдукцию, т.е. круговое движение.
Этот сустав укреплен многочисленными связками. Они находятся между отдельными костями, а также на латеральной, медиальной, тыльной и ладонной поверхностях запястья. (лучевая и локтевая) играют наиболее важную роль. На локтевой и лучевой сторонах между костными возвышениями располагается удерживатель сгибателей — особая связка. По сути, она не относится к суставам кисти, являясь утолщением фасции. Удерживатель сгибателей превращает борозду запястья в канал, в котором проходят срединный нерв и сухожилия сгибателей пальцев. Продолжим описывать анатомическое строение кисти руки.
Читайте также:


