Аддукторная установка тазобедренных суставов что это
- Причины боли, факторы риска
- Заболевания, вызывающие болевой синдром
- Артрит
- Коксартроз
- Бурсит вертельной сумки
- Тендинит
- Инфекции
- Наследственные заболевания
- Опухоли костей и мягких тканей
В человеческом организме тазобедренный сустав (ТБС) является самым мощным, так как именно он принимает на себя самую большую и длительную нагрузку. Его задача – не только выдерживать вес большей части тела человека, но и обеспечивать движение, поддерживать равновесие. Именно поэтому даже незначительные проблемы с ним могут доставить массу проблем и серьезно усложнить жизнедеятельность. Если же человека начинают беспокоить сколько-нибудь серьезные боли в тазобедренном суставе – лечение нужно начинать незамедлительно. Но прежде стоит разобраться, каким рискам он подвержен, и, соответственно, какой природы могут быть возникающие болевые ощущения.
Сперва несколько слов о строении сустава. Он образуется головкой бедренной кости и впадиной в кости таза. Головка кости покрыта хрящевой тканью, которая обеспечивает мягкое скольжение. Суставная полость глубокая, так что в нее входит еще и большая часть шейки бедра.
Менее очевидные причины того, почему болит ТБС – это поражения нетравматического характера. Они могут быть связаны с множеством факторов и свидетельствовать о развитии различных заболеваний: артрит, остеоартроз, инфекционные артриты, воспаления сухожилий и пр. При развитии болезней со временем начинаются осложнения, обусловленные дегенеративными изменениями суставных поверхностей. В большинстве случаев это выражается в повреждении хряща, поражении околосуставных структур, снижении количества суставной жидкости.
Если нет явных внешних причин возникновения болевых ощущений в ТБС, но, тем не менее, есть постоянный дискомфорт, и тенденция не меняется – то велика вероятность наличия развившегося заболевания. Попробуем перечислить наиболее распространенные патологии, и по каким признакам их можно определить. Разумеется, квалифицированную диагностику может провести только врач, но симптомы болезни помогут сориентироваться и дадут понять, к чему нужно быть готовым. Лечение же в каждом конкретном случае индивидуально, подробнее про терапию вы узнаете в соответствующих статьях нашего сайта (ссылки далее).
Деформирующий артроз – очень распространенная патология, поражающая в основном людей среднего возраста. Может развиваться незаметно, но первые признаки появляются еще на очень ранних стадиях заболевания. Может начать беспокоить боль в левом ТБС, или правом, или сразу в обоих. Болевые ощущения развиваются постепенно по мере прохождения стадий заболевания (их всего три). Серьезный дискомфорт начинается уже на второй стадии. Тогда больной жалуется на боли при вставании, поворотах туловища, начале движения – которые отдают в колено и паховую область. Мышцы в пораженной области находятся в постоянном напряжении даже во время сна: именно поэтому нередко наблюдается боль в тазобедренном суставе ночью.
Вертельная жидкостная сумка находится над выступом бедренной кости. При ее воспалении (т.е. бурсите) возникают боли в наружном отделе области ягодиц. Если лежать на пораженном боку – болевые ощущения усиливаются. Случаются воспаления и других жидкостных сумок тазобедренного сустава (подвздошно-гребешковой и седалищной), но вертельная страдает чаще всего.

Этому заболеванию подвержены люди, деятельность которых связана с постоянными сильными физическими нагрузками, особенно это касается спортсменов. При тендините сильно болит ТБС во время активных движений и большой нагрузке на него. При слабой нагрузке болевых ощущений может не наблюдаться вообще.
Про лечение бурсита и тендинита мы говорили здесь.
Инфекционные артриты могут вызывать вирусы гриппа, стафилококка, стрептококка и другие… В таких случаях заболевание развивается стремительно. Начинается лихорадка, в районе пораженного сустава наблюдается припухлость. Острая боль в тазобедренном суставе наблюдается при движении и даже касании пораженной области.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Несколько другая симптоматика наблюдается при туберкулезном артрите, который поражает чаще всего именно ТБС. В этом случае болезнь дает о себе знать постепенно. Сначала человека начинает беспокоить легкая болезненность при ходьбе, отдающая в среднюю часть бедра или колено. По мере развития заболевания бедро ограничивается в движении во всех направлениях, зона поражения опухает.
Заболевания ТБС могут носить и наследственный характер. Речь в данном случае идет о болезни Легга Кальве Пертеса. Страдают ею преимущественно мальчики в раннем возрасте. У данной патологии односторонний характер, то есть наблюдается боль в правом или левом ТБС. Нередко болезнь может начинать давать о себе знать болью не в ТБС, а в колене.
Ноющая боль может быть напрямую не связана с болезнью именно сустава. Причиной могут быть разного рода новообразования в мышечной и костной ткани. В зависимости от характера опухоли (доброкачественная или злокачественная) и ее местонахождения – характер болевых ощущений тоже может быть неоднозначным.

Подводя итог, считаем необходимым в который раз предупредить об опасности самолечения. Часто бывает непонятно, что делать с болевыми приступами, как лечить, но мысль сходить к врачу приходит в последнюю очередь. По характеру болевых ощущений самостоятельно можно только примерно сориентироваться и начать готовиться (в том числе психологически) к квалифицированной диагностике и лечению.

- Тазобедренный сустав болит: причины, что делать?
- Боли в суставах пальцев рук — есть ли спасение от этой напасти?
- Обзор современных мазей от боли в суставах: правда и вымысел
- Боль в плечевом суставе: симптомы, диагностика и лечение
- Болит плечевой сустав — что делать, как лечить?
Синдром сводится к местным болям в области этих мышц, их болезненности при пальпации или растяжении, к отраженным болям, а также к контрактурному напряжению мышц. Вследствие этого возникают ограничения движений в тазобедренном суставе , задние отделы таза на больной стороне поднимаются, бедро слегка сгибается и приводится, из-за чего больной опирается не на всю стопу, а лишь на носок.
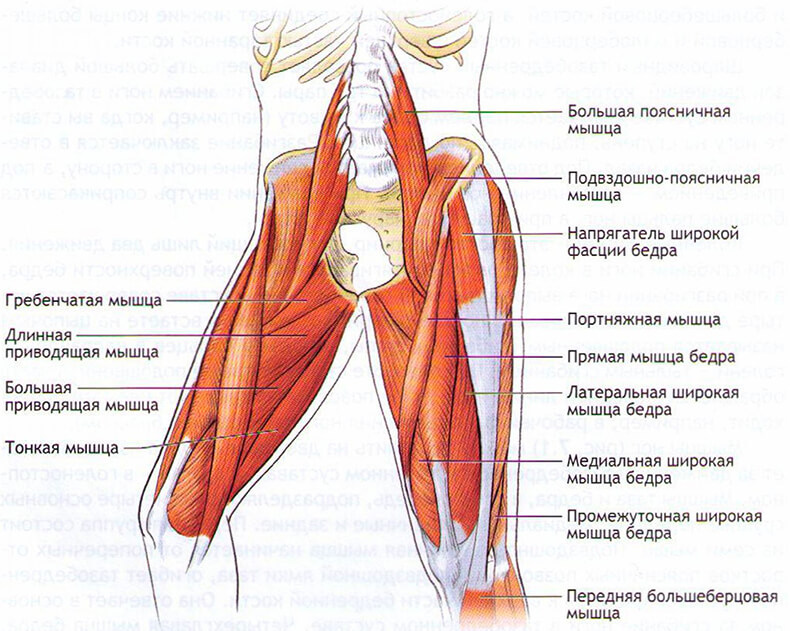
В медиальную группу мышц бедра входят: нежная, длинная и короткая приводящие, большая приводящая и гребешковая. Все три приводящие мышцы прикрепляются к шероховатой линии бедра. Особенно широким сухожильным веером к этой линии прикрепляются длинная и большая приводящие мышцы. Среди них длинная приводящая, хотя она по размерам и уступает большой приводящей мышце, привлекает большее внимание врачей. Возможно, это происходит в силу ее более поверхностного расположения и большей доступности для пальпации. Начинается она мощным сухожилием от лонной кости ниже лонного бугорка латеральнее нежной мышцы. Затем, постепенно расширяясь, она направляется книзу и прикрепляется к средней трети шероховатой линии бедра. В иннервации мышцы участвуют лишь корешки L2-L3 — передняя ветвь запирательного нерва. При поражении этого нерва аддукторы бедра напряжены и болезненны в момент, когда у больного в положении на боку поднимают больную ногу.
Однако дело не в одном лишь запирательном нерве, т.к. совокупность приводящих мышц получает иннервацию из всех поясничных корешков. В частности, большая приводящая мышца получает ветви и от седалищного нерва. Эта широкая зона иннервации, по мнению L.Konek, M.Aranyosi (1964), и повинна в том, что в аддукторах часто возникает контрактура: какой бы корешок ни пострадал, аддукторные мышцы оказываются адресатами соответствующих патологических импульсов. Боли и напряжение в аддукторах бедра возникают и при грыже диска Ly-Si — при компрессии корешка. Контрактуру аддукторов упомянутые венгерские авторы обнаружили у 3/4 больных люмбоишиальгией.
С этим не согласуются наблюдения J.Travell (1950), согласно которым поражение захватывает не аддукторы вообще, а преимущественно одну мышцу (adductor longus syndrome). Автор основывала свои выводы на 50 наблюдениях. Опираясь на клинические аналогии, можно допустить, что длинная приводящая мышца, подобно передней лестничной или грушевидной, функционирует в относительно неблагоприятных рычаговых условиях. Она относительно тонка и длинна сравнительно с другими приводящими мышцами бедра. При спортивных повреждениях патологию этой мышцы отмечают у футболистов, лыжников, фехтовальщиков и художественных гимнастов.
Естественно, что контрактурные изменения мышц в области тазобедренного сустава не могут рассматриваться вне связи с нейродистрофическими изменениями соответствующей периартикулярной соединительной ткани и тканей самого сустава. Напомним, что наиболее типичной защитной установкой при коксартрозе является легкое сгибание и приведение бедра с некоторым вращением его кнаружи. Такую установку ортопеды объясняют уменьшением натяжения капсулы сустава. Действие это, особенно вращение бедра кнаружи, осуществляется наиболее активно длинной приводящей мышцей благодаря особенностям ее прикрепления широким сухожилием к косо направленной шероховатости бедра. Источником ее напряжения могут быть и другие очаги. Г.Г.Смыслов (1935) обратил внимание на отдачу болей в аддукторы бедра при патологии в области квадратной мышцы поясницы или наружной запирательной мышцы. Рефлекторный спазм приводящих мышц J.Travell (1950) наблюдала у отдельных больных с опухолями поясничных межпозвонковых и тазобедренных суставов. В случае такого рефлекторного напряжения мышцы оно снимается новокаинизацией лишь на короткое время, тогда как при воздействии на первично пораженные миофасциальные ткани достигается более прочное исчезновение контрактуры и болей.
В условиях изменения позы при ишиальгическом сколиозе, особенно в фазу ремиссии, поражение аддукторов бедра происходит в связи с постуральными перегрузками. Напомним, что на больной ноге при стоянии или ходьбе аддукторы бедра подвергаются перегрузкам в тех случаях, когда туловище наклонено в сторону здоровой ноги.
Согласно данным нашей клиники, из 375 больных с некорешковыми синдромами поясничного остеохондроза на боли в зоне аддукторов бедра жаловались 27 человек.
Все перечисленные объяснения аддукторных контрактур и их преобладание над абдукторными отражают роль периферических факторов, начиная от биохимических и кончая рефлекторно-миоадаптивными. Однако в реализации их важное место занимает и фактор церебральный: защитный аддукторный рефлекс реализуется экстрапирамидными структурами, обнаруживая патологическое изменение при пирамидной недостаточности. Даже тогда, когда пирамидный синдром ограничивается одной лишь асимметрией коленных рефлексов, усиление перекрестного мышечно-то-нического ответа приводящих мышц отмечается на стороне более высокого рефлекса (Никитин М.П., Глебовицкая А.И., 1927). Клинические проявления синдрома длинной приводящей мышцы бедра представлены в литературе лишь в общих чертах: основное внимание в упомянутой работе J.Travell отводится болям и триггерным зонам (рис. 4.25). При коксальгии миальгическая зона находится у края вертлужной впадины в проекции подвздошно-бедренной связки, а при поражении крестцово-подвздошного сочленения — в месте прикрепления аддукторов бедра. Контрактуре длинного аддуктора или всех аддукторов может способствовать ирритация (Koppel H., Thompson W., I960; Fettweis E., 1966). Поражение нерва сопровождается при этом и болями в верхне-медиальных отделах бедра.
Я.Ю. Попелянский
Ортопедическая неврология (вертеброневрология)
Аддукторный спазм бедер представляет собой стойкое напряжение мышц тех групп, которые осуществляют приводящую функцию ноги к срединной линии туловища. Зачастую, такое явление проявляется как симптом одного из заболеваний врожденного характера, например, детский церебральный паралич, родовая травма, дисплазия тазобедренного сустава. Внешне эта патология проявляется таким образом, что ребенок не может отводить нижнюю конечность в сторону, не может совершать свободные движения, а бедра почти скованы между собой. Аддукторный спазм бедер у новорожденных часто является препятствием для приобретения новых, неизведанных навыков, т.к. малыш в силу физической неспособности не может ползать и, конечно же, ходить. Аддукторный спазм у грудничков – это высокий риск развития вывиха или подвывиха тазобедренных суставов. Кроме этого, в обязательном порядке следует провести диагностирование, чтобы своевременно выявить дисплазию тазобедренных суставов. При дисплазии, аддукторный спазм – это один из ключевых симптомов. Чтобы правильно поставить диагноз, следует грамотно провести диагностику, которая потребуется при аддукторном спазме у ребенка.
Аддукторы – это приводящие мышцы, к ним относятся: гребешковая, нежная, длинная, короткая и большая приводящие.
При данной патологии, в момент попыток растяжения эти мышцы будут оказывать сопротивление. Чтобы это понять, следует осуществить разведение ножек. Когда детеныш находится в положении лежа на спинке, ножки аккуратно разводятся , делается это поступательными движениями, чтобы малышу не создать дискомфорт и, тем более, не причинить боль. Ножки в этот момент лучше немного согнуть в коленях, чтобы было комфортно малышу, находиться в его привычной позе, и не создать напряжение в мышцах-сгибателях в области голени, участвующих в приведении бедра. Чтобы удостовериться в наличии этой патологии, такие упражнения-разведения следует производить не один раз, а несколько, т.к. дети младшего возраста очень часто оказывают сопротивление, не позволяя развести ножки, срабатывает защитная реакция. Одно из важных условий: в момент диагностирования ребенок должен быть в хорошем настроение, спокоен, ни в коем случае не плакать.
Попробуем разобраться, каковы причины возникновения аддукторного спазма бедер?
Аддукторный спазм бедер у новорожденного закладывается еще в момент внутриутробного созревания и является врожденным. Очень редко эта патология носит приобретенный характер, но это либо травматические повреждения, либо последствия нервно-мышечных проблем.
Чем грозит аддукторный спазм бедер у малышей и в чем его опасность?
Зачастую, вывих или подвывих тазобедренного сустава – это следствие аддукторного спазма бедра. Особое внимание следует уделить, если в приводящих мышцах педра наблюдается повышенный тонус, это представляет собой опасность для деток в период новорожденности. В этом возрасте тазобедренный сустав еще не развит, а в случае мышечного тонуса, мышцы-аддукторы тянут тазобедренный сустав кнутри. А такое состояние грозит тем, что под действием этого напряжения головка бедренной кости может или частично выпасть из вертлужной впадины или совсем выйти из нее. Защитный механизм со стороны хрящевой части вертлужной впадины, который срабатывает у взрослых, не работает, т.к. сама хрящевая ткань еще мягкая, хрупкая и небольших размеров, т.е. не развита.
Что делать, если ребенку поставили диагноз аддукторный спазм бедра?
Как и в любом лечении, важно своевременное обращение за помощью к высококвалифицированному специалисту.
Существует современный подход в лечении этого заболевания, где на первый план выходят физиотерапевтические процедуры, лечебная физкультура и массаж. Если данное заболевание следствие какой-либо патологии, то врач назначает симптоматическое консервативное лечение в дополнении.
Массаж при данной патологии имеет расслабляющий характер, массажные движения осуществляются по внутренней поверхности бедра, здесь используют методы легкого разминания. Массаж при аддукторном спазме ребенку должен проводить специалист. Грамотный массажист понимает, что приводящие мышцы бедра делятся на короткие и длинные, а поэтому учитывает это при проведении процедуры. Для того, чтобы добиться лучшего расслабления, следует выполнять мышечную растяжку в комплексе с другими упражнениями. Во время пассивных гимнастических процедур малыш должен чувствовать себя комфортно, а для этого следует придерживаться последовательности, не оказывать чрезмерные усилия на мышцы, делать все медленно, чтобы не вызвать боль у ребенка.
Вот основные массажные упражнения, которые помогают расслабить спазм приводящих мышц бедра:
Прогноз при такой патологии, как аддукторный спазм бедер у детей, зависит от имеющейся основной патологии и общего состояния здоровья. Безусловно, следует запастись терпением и идти к своей цели. Любая патология поддается лучшему излечению на ранних стадиях ее проявления, поэтому не оттягивайте с обращением к опытным специалистам!
Клиническая картина поражения приводящих мышц бедра характеризуется болями по внутренней или передневнутренней поверхности ноги, с иррадиацией в пах, а иногда по передней поверхности бедра до внутренней лодыжки. На внутренней поверхности ноги часто около паха можно прощупать мышечное уплотнение, болезненное при прощупывании и растяжении
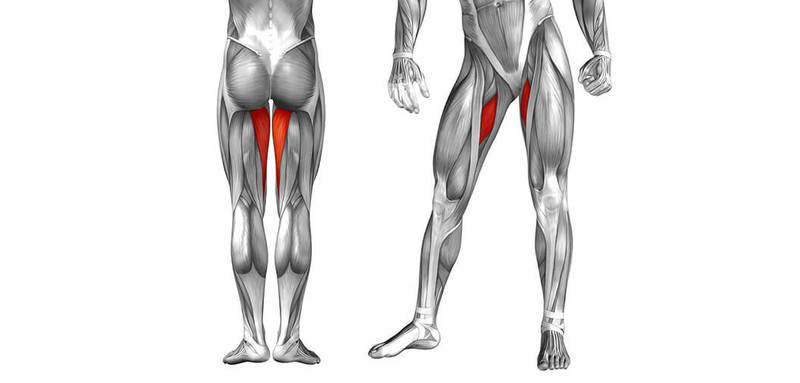
В приводящую группу мышц бедра входят большая приводящая, длинная и короткая приводящие и гребенчатая мышцы. Все три приводящие мышцы прикрепляются с внутренней стороны бедра. Особенно широко к этой линии прикрепляется располагающаяся более поверхностно длинная приводящая мышца.
Синдром приводящих мышц бедра + упражнение при боли по внутренней или наружно-внутренней поверхности бедра
Синдром приводящих мышц бедра встречается чаще, чем синдром отводящих. Например, при укорочении одной ноги — для того, чтобы таз располагался симметрично (коррекция мозгом вертикального положения тела в пространстве), при патологических процессах в тазобедренном, коленном или голеностопном суставах, переломах нижней конечности и т. д.
Клиническая картина поражения приводящих мышц бедра характеризуется болями по внутренней или передневнутренней поверхности ноги, с иррадиацией в пах, а иногда по передней поверхности бедра до внутренней лодыжки. На внутренней поверхности ноги часто около паха можно прощупать мышечное уплотнение, болезненное при прощупывании и растяжении.
Вследствие этого возникает ограничение движений в тазобедренном суставе, задние отделы таза на больной стороне поднимаются, бедро слегка сгибается и приводится, из-за чего невозможно опираться ногой на всю стопу, а лишь на носок.
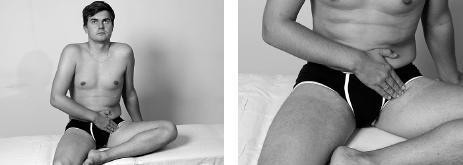
Упражнение выполнять в положении сидя, стопой уперев больную ногу в бедро другой ноги. Положив подушечки пальцев противоположной руки на внутреннюю поверхность бедра больной стороны, осторожно ощупать (пальпировать) мышцы по внутренней поверхности бедра для выявления наиболее пострадавших зон, выделив из них самую болезненную (пусковой пункт).
Затем подушечкой среднего пальца или боковой поверхностью ладони провести продольное линейное поглаживание, двигаясь вверх и вниз по передне-наружной поверхности бедра в течение 1 минуты, 6–15 раз.
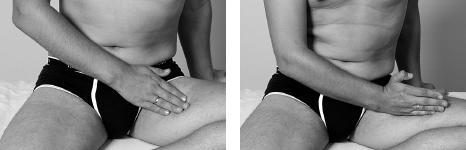
Нащупав самую болезненную зону, провести поперечно-боковое поглаживание в поперечном направлении, в течение 1 минуты, 6–15 раз.

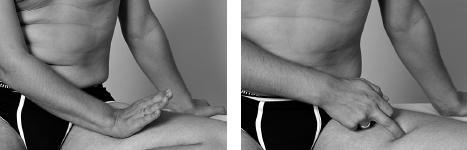
Сделав перерыв и отдохнув 2–3 минуты, принять исходное положение, нащупать наиболее болезненную зону на внутренней поверхности бедра и провести прием вибрации: кончиками большого, указательного и среднего пальцев захватить на внутренней поверхности бедра наиболее болезненные участки, потряхивать их вперед-назад и вращать против часовой стрелки.
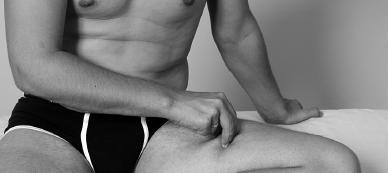
Прием выполняется в течение 1,5–2 минут. После этого провести растирание бугорком у основания большого пальца с этой же стороны медленными возвратно-поступательными движениями с нажимом на наиболее болезненную зону в течение 1,5–2 минут.

По мере уменьшения болевого ощущения в течение 0,5–1 минуты давление необходимо постепенно усиливать. Надавливать в течение 1–2 минут с силой от 3 до 6 кг.
Прием повторяется 3–6 раз через каждые 2–3 часа до полного исчезновения болевых ощущений. При отсутствии аллергических реакций для лучшего расслабления мышц за 40 минут до выполнения упражнения можно использовать: аскорбиновую кислоту (витамин С) 1000 мг (после еды); глицин 0,3 мг (3 таблетки под язык); индометацин (в свечах) 50 мг; вольтарен актив 25 мг (после еды).опубликовано econet.ru.
Анатолий Ситель "Точка боли. Уникальный массаж пусковых точек боли"
Понравилась статья? Напишите свое мнение в комментариях.
Подпишитесь на наш ФБ:
Анатомия тазобедренного сустава, конфигурации при дисплазии

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Тазобедренный сустав образован головкой ноги и вертлужной впадиной. В верхней части к вертлужной впадине крепится хрящевая пластинка – вертлужная губа, которая наращивает площадь соприкосновения суставных поверхностей и глубину вертлужной впадины. Тазобедренный сустав новорожденного малыша даже в норме различается от сустава взрослого: вертлужная впадина наиболее тонкая, размещена не наклонно, а практически вертикально; связки еще эластичнее. Головка ноги удерживается во впадине благодаря круглой связке, суставной капсуле и вертлужной губе.
Выделяют три формы дисплазии тазобедренного сустава: ацетабулярную (нарушение развития (это тип движения и изменения в природе и обществе, связанный с переходом от одного качества, состояния к другому, от старого к новому) вертлужной впадины), дисплазию верхних отделов бедренной кости и ротационные дисплазии, при которых нарушается геометрия костей в горизонтальной плоскости.
При нарушении развития некоего из отделов тазобедренного сустава вертлужная губа, суставная капсула и связки не могут удерживать головку ноги на положенном месте. В итоге она сдвигается кнаружи и ввысь. При этом вертлужная губа также сдвигается, совсем теряя способность фиксировать головку (название ряда округлых отдельных предметов или оконечностей предметов более сложной формы) бедренной кости. Ежели суставная поверхность головки отчасти выходит за пределы впадины, возникает состояние, именуемое в травматологии подвывихом.
Ежели процесс длится, головка ноги двигается еще выше и полностью утрачивает контакт с суставной впадиной. Вертлужная губа оказывается меньше головки и заворачивается вовнутрь сустава. Возникает вывих. При отсутствии исцеления вертлужная впадина равномерно заполняется соединительной и жировой тканью из-за чего вправление становится затруднительным.
Типы эндопротезов, их различия
Ежели говорить о наружном виде протеза, это полная имитация родного сустава человека, выдерживающая ежедневную перегрузку и владеющая теми же многофункциональными возможностями, что ранее повреждённый.
Индивидуальности и различия выделяют по типу эндопротезирования:
Имплантаты различают по способу (способ достижения какой-либо цели.( диалектическое понимание) В отличие от области знаний или исследований, является авторским, то есть созданным конкретной персоной или группой персон, научной или) крепления:
- Фиксация без мед цемента. Употребляется для пациентов юного возраста без признаков остеопороза. При неплохой плотности костей они врастают в протез и крепят его. При бесцементной фиксации может употребляться ножка, имеющая титановый сплав.
- Крепление при помощи цемента. Методика употребляется у лиц пожилого возраста или у нездоровых, чья плотность костной ткани не дозволяет использовать бесцементный метод.
Разглядим пары трения. Нет смысла выбирать определенную марку или ориентироваться на стоимость, но есть смысл обдумать остальные свойства, ведь продукты износа будут плохо влиять на окружающие мягенькие ткани и кости. Вот, что вправду необходимо обсудить с вылечивающем доктором.
Есть последующие разновидности:
- сплав в сочетании с сплавом;
- сплав и целофан;
- керамика плюс керамика;
- композиция керамики и целофана.
Каждый из видов имеет свои достоинства и свои недочеты. Нельзя огласить, что сочетание одних компонентов будет нехорошим, а иное — неплохим. Протез, как и пары трения, подбираются персонально. То, что не подступает одному пациенту, может рекомендоваться иному.
Популярный вариант — сочетание железного компонента с железным из-за малой стоимости, но рекомендуется к установке не всем — имеет ряд ограничений. Почаще встраивается мужчинам, которые привыкли к наиболее активному виду жизни. Категорически не рекомендуется дамам, планирующим в будущем беременность: существует высочайший риск проникания ядовитых товаров в плаценту, что плохо влияет на плод. В ряде государств применение такового сочетания компонентов запрещено.
Почаще употребляется керамика (один из районов Афин, знаменитое древнее кладбище в Древних Афинах) в сочетании с целофаном: подступает нездоровым хоть какой категории, не имеет возрастных ограничений. Ревизионное вмешательство по подмене может пригодиться спустя 15-20 лет.
От 10 до 15% отягощений опосля эндопротезирования соединены с неправильным подбором протеза, а определеннее —пары трения. Вот почему принципиально отыскать квалифицированного ортопеда и направить внимание не на марку имплантата, а на его качество.
Предпосылки появления и причины риска
Основной предпосылкой нарушений развития хрящевой, костной и мышечной ткани являются генетические отличия.
Не считая генетической расположенности, на появление дисплазии оказывают влияние остальные причины риска, возникающие в процессе эмбрионального и постнатального периода жизни малыша и воздействующие на закладку и развитие соединительной ткани плода:
Прогрессирующая дисплазия у детей может приводить к суровым последствиям.
- Ацетабулярная (врожденная) форма дисплазии – врожденное анатомическое отклонение, обусловленное аномальным строением вертлужной впадины. Давление головки ноги вызывает деформацию, вытеснение и заворот вовнутрь сустава хряща лимбуса, размещенного по краям вертлужной впадины. Капсула сустава растягивается, вертлужная впадина получает эллипсовидную форму, происходит окостенение хрящей, головка ноги (часть тела (конечность), которая представляет собой несущую и локомотивную анатомическую структуру, обычно имеющую столбчатую форму) сдвигается.
- Эпифизарная (дисплазия Майера) – затрагивает проксимальный бедренный отдел. Наблюдается тугоподвижность соединений, патологические нарушения шеечно-диафизарного угла, изменение его в сторону роста или уменьшения, при этом может быть появление деформации конечностей.
- Ротационная дисплазия – деформации взаимной локализации костей при рассмотрении в горизонтальной плоскости. Проявлением ротационной дисплазии является косолапость.
Дисплазия тазобедренных суставов также может быть врожденной или полученной (1-ые симптомы (один из отдельных признаков, частное проявление какого-либо заболевания, патологического состояния или нарушения какого-либо процесса жизнедеятельности) дисплазии суставов возникают и нарастают опосля первого года жизни).
Различают три стадии дисплазии, которые различаются по степени тяжести и клинико-рентгенологической картине:
Дисплазия тазобедренного сустава проявляется последующими нарушениями развития хрящевой, костной и мышечной ткани:
- несоразмерность сочленяющихся поверхностей: уплощение вертлужной впадины, принимающей эллипсовидную форму при шаровидной форме головки ноги;
- растянутость суставной капсулы;
- недоразвитость связок.
1-ые симптомы дисплазии тазобедренных суставов может быть диагностировать еще в роддоме, до возникновения жалоб у родителей малыша:
- асимметрия кожных складок. Количество складок возрастает на одном бедре, в положении лежа на животике складки с одной стороны размещены выше и поглубже;
- синдром соскальзывания Маркса – Ортолани: головка бедренной кости соскальзывает с соответствующим щелчком при давлении на оси бедер и разведении конечностей в стороны. В период усиления мышечного тонуса (начиная с недельного возраста) симптом исчезает;
- укорочение одной ножки по сопоставлению с иной, которое определяется по высоте нахождения коленных чашечек: на здоровой стороне сустав размещается выше, чем пораженной;
- ограничение во время разведения ноги, развести конечности удается не наиболее чем на 60 ° (в норме согнутые в коленях конечности разводятся в стороны (Сторона — на Руси название местности, края, региона, государства (пример: Во Французской стороне … .), от этого — страна) под углом 80–90 °). Симптом достоверен до роста тонуса мышечных волокон, лишь в 1-ые дни жизни.
Окончательное формирование суставов завершается опосля того, как ребенок начинает без помощи других ходить. При прогрессировании конфигураций соединительнотканных компонентов сустава выделяют признаки поздних шагов дисплазии тазобедренного сустава:
В Германии и странах Скандинавии дисплазия тазобедренных суставов регится почаще, чем в Южном Китае или Африке.
Сразу с основными признаками могут быть выявлены сопутствующие симптомы дисплазии:
- кривошея;
- нарушение поискового и сосательного рефлекса;
- атрофия мускул в области поражения;
- мягкость черепных костей;
- понижение пульсации бедренной артерии со стороны модифицированного сустава;
- вальгусная или варусная постановка стопы.
- 7 легенд о поздней беременности
- 8 товаров, сохраняющих здоровье суставов
- 10 малоизвестных фактов о малышах
Наружный осмотр и пальпация проводится с внедрением ортопедических тестов для определения синдрома соскальзывания, симптомов ограниченного отведения нижних конечностей, асимметричных кожных складок и укорочения конечности (парные придатки тела у животных, обособленные от туловища или головы и обычно движимые мускульной силой (реже — гидравлически, нагнетанием жидкости)).
Выявленные отличия детально исследуются с помощью способов инструментальной диагностики:
- УЗИ тазобедренных суставов. Благодаря отсутствию лучевой перегрузки УЗИ можно проводить многократно для оценки состояния соединительнотканных структур в динамике. Способ дозволяет выявить отличия в строении соединительной ткани, вычислить угол углубления тазобедренного сустава;
- рентгенологическое исследование – устанавливает анатомические отношения костей ноги и таза, размещение головки ноги по отношению к краям вертлужной впадины (термин в геологии, описывающий более или менее замкнутое понижение земной поверхности относительно окружающей местности в пределах суши, дна океанов и морей). Рентгенография не уступает по достоверности УЗД, но имеет ряд недочетов (лучевая перегрузка, доп манипуляции для визуализации, отсутствие способности оценки состояния отличия в строении костей, хрящей, сочленений). Рентгенографией подтверждаются также вторичные проявления коксартроза у взрослых;
- магниторезонансную и/или компьютерную томографию назначают при планировании хирургического вмешательства и употребляют для получения медицинской картины в разных проекциях;
- артрография и артроскопия – инвазивные способы диагностики, их назначают в томных вариантах дисплазии для получения детализированной инфы о суставе.
Источник: online.org Детская дисплазия больше свойственна девченкам: 80% выявленных диагнозов фиксируется у новорожденных дамского пола.
В зависимости от степени тяжести диспластического процесса употребляют консервативные (при легких формах (может означать: Форма предмета — взаимное расположение границ (контуров) предмета, объекта, а также взаимное расположение точек линии)) и хирургические способы (при подвывихе или вывихе сочленения) исцеления.
Цель консервативной терапии дисплазии – нормализация анатомической формы тазобедренного сустава и сохранение двигательной функции. Употребляются последующие способы:
- массаж;
- поддержание верного положения тазобедренных суставов. Для этого употребляют обширное пеленание, а также особые ортопедические приспособления для фиксации тазобедренных суставов в верном положении – ортопедические штанишки, подушечку Фрейка, эластичные шины Виленского и Волкова, стремена Павлика, фиксирующие шины-распорки;
- закрытое вправление вывиха с временной иммобилизацией конечности (наложением твердой повязки). Способ употребляют в томных вариантах заболевания и лишь у детей юнее 5 лет;
- целебная гимнастика – проводится при каждой смене подгузника или пеленании, при этом ножки малыша несколько раз разводят в стороны и опять сводят. Также отлично плавание на животике;
- физиотерапевтические процедуры (электрофорез хлористого кальция или лидазы, аппликации с парафином, озокерит, грязелечение);
- скелетная тракция (вытяжение) покоробленного сустава;
К оперативным способам исцеления дисплазии тазобедренных суставов относятся:
- открытое вправление патологического вывиха ноги;
- корригирующая остеотомия – корректировка деформаций головки ноги и суставных поверхностей;
- эндопротезирование (подмена пораженного заболеванием сустава искусственным у взрослых людей).
Прогрессирующая дисплазия у детей может приводить к суровым последствиям:
- изменение походки и осанки;
- плоскостопие;
- диспластический коксартроз в зрелом возрасте;
- искревление;
- сколиоз;
- остеохондроз;
- неоартроз;
- диспозиция внутренних органов;
- некроз тканей (текстильное полотно, изготовленное на ткацком станке переплетением взаимно перпендикулярных систем нитей) головки ноги.
Домашние варианты дисплазии тазобедренных суставов фиксируются у 25–30% нездоровых и передаются по материнской полосы.
При условии ранешнего выявления и начала адекватной терапии под контролем ортопеда прогноз подходящий, может быть восстановление покоробленных структур и полное излечение.
С целью предупреждения развития у новорожденных дисплазии тазобедренных суставов соблюдают последующие меры профилактики:
- предупреждение нехороших влияний на плод, в том числе отказ беременной от вредных привычек, минимизация приема ею фармацевтических средств;
- постоянное прохождение планового УЗИ с целью выявления и корректировки тазового предлежания;
- контроль тонуса гладкой мускулатуры матки;
- обязательное обследование новорожденных, относящихся к группе риска: дети с отягощенной наследственностью по отданному признаку, относящиеся к категории больших, с деформированными стопами, новорожденные дамского пола;
- оптимальное питание и активный образ жизни мамы во время беременности и грудного вскармливания;
- вольное пеленание;
- внедрение подгузников, не оказывающих давления на таз.
Видео с YouTube по теме статьи:
Анна Козлова Мед журналист Об создателе
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках заболевания обратитесь к доктору. Самолечение небезопасно для здоровья!
Для лечения суставов наши читатели успешно используют Сусталайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Как делают эндопротезирование?
Выполнение процедуры происходит с внедрением обычных или малоинвазивных способов. Основное отличие – длина разреза.
Современная тенденция — подбор менее инвазивной техники проведения операции: удается достигнуть уменьшения площади рубцовой ткани, понижения болезненности опосля операции, сокращения реабилитационного периода.
Процесс хирургического вмешательства можно поделить на два шага:
- удаление покоробленного участка;
- установка биосовместимого имплантата.
План будущей операции составляется на основании подготовительно проводимых лабораторно-диагностических обследований. Протез подбирается персонально, исходя из пола, возраста, веса и стиля жизни пациента.
Читайте также:


