Жжение спины как после загара
- Разновидности ощущений
- Причины дискомфорта в спине
- Диагностические мероприятия
- Лечебные мероприятия
- Видео по теме
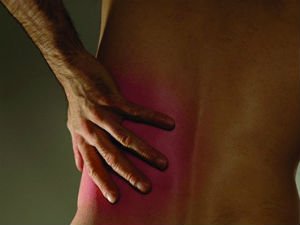
Жжение в спине встречается у большого количества женщин и мужчин, очень часто такой признак формируется из-за резкого движения, поднятия тяжелого груза, спазма в мышцах, повышенной массы тела, сидячего образа жизни, несбалансированного и однообразного питания. Болезненные ощущения имеют периодический характер, они могут внезапно возникать и также неожиданно угасать. Пациент начинает испытывать сильное жжение и паралич в пораженном участке.
Жжение в спине в области лопаток самое ярко выраженное, и интенсивное по ощущениям. В данной ситуации, больной человек не обращает внимания на данное состояние, и использует подручные средства для устранения болевого синдрома. К сожалению, причина, которая привела к развитию болезненных позывов может быть очень серьезной, а порой и смертельной. В итоге, оказывается, что жжение вызвано из-за нарушений функциональной активности сердца и желудка.
Разновидности ощущений
Болевые позывы в области спины могут иметь различную локализацию, и, соответственно, это может говорить о разнообразных патологических процессах. Кроме этого, характер жжения может отличаться, а именно быть:
- локальным, то есть в четко указанном месте;
- постоянным;
- разлитым, болезненные позывы затрагивают сразу несколько участков;
- потерей чувствительности в области жжения;
- с четкими временными промежутками.
Люди могут испытывать болезненность в разных участках спины. Например:
- за грудиной;
- шейно-воротниковой зоне;
- по бокам спины;
- поясничный отдел;
- пространство между ребрами.
В редких случаях возможно небольшое изменение дискомфорт и жжения в спине, приводит к тому, что у пациента развивается эмоциональная нестабильность, а также снижается работоспособность.
Причины дискомфорта в спине
Боль и жжение в спине чаще испытывают люди пожилого возраста. Как уже говорилось выше, болезненные спазмы могут локализоваться в разной части спины, именно поэтому их напрямую связывают с болезнями позвоночника. К основным отклонениям позвоночного столба относят:
- дистрофические изменения в суставных хрящах;
- межпозвоночная грыжа;
- деформация позвоночника (кифоз, сколиоз);
- спондилоартроз;
- ранее перенесенные травмы позвоночника;
- •выячивание стенки межпозвонкового диска.
Все вышеперечисленные патологические состояния возникают из-за повышенной физической нагрузки на определенные участки позвоночника. Данная проблема возникает как у мужчин, так и у женщин, но у первых они развиваются чаще, так как их работа связана с тяжелым трудом. Кроме этого, существует ряд предрасполагающих факторов: сидячая работа, ношение неудобной обуви, неправильно подобранные физические упражнения, миозит, влияние высоких температур.
Жжение в спине – это не самостоятельная болезнь, а симптом, который может говорить о более серьезной патологии. Любому человеку стоит знать, что резкая боль в мышцах спины не возникает просто так. На первых этапах заболевания жжение имеет легкий характер, но с течением времени постепенно усиливается, и для некоторых пациентов, боль становится даже невыносимой. Механизм развития жгучих ощущений основан на том, что позвоночник не может полностью справляться с поставленной нагрузкой, и как следствие происходит перераспределение полномочий, часть мышечных тканей растягивается, а другая половина напрягается, и как результат – жжение.
При ранее перенесенных травмах, или же в ситуации, когда нарушена прочность капсульно-связачного аппарата происходит повреждение мышечных структур. Так как интенсивность болезненных ощущений не утихает, чтобы уменьшить их проявление, больной пытается как-то перераспределить нагрузку на другие мышцы, и как результат, чувство жжение перетекает в хроническое течение.
Кроме патологий позвоночника, боль может возникать и по другим причинам, поэтому при формировании такого состояния, стоит в срочном порядке обратиться к врачу и сделать полное обследование организма. Перед тем как начать лечение необходимо исключить не только патологии позвоночника, но и другие серьезные заболевания, такие как: язвенная болезнь желудка, сахарный диабет, панкреатит и инфаркт миокарда.
К патологиям, которые могут вызывать жжение в грудном отделе позвоночника относят:
- нарушения в работе эндокринной системы;
- заболевания сердечно-сосудистой системы;
- отклонения в работоспособности желудочно-кишечного тракта.
Все люди знают, что боль за грудиной может вызывать инфаркт миокарда. Каждый человек переносит данное состояние по-разному, кто-то может переносить его на ногах, а кто-то при первых признаках отклонений, ощущает сильный дискомфорт в грудине, и хочет принять горизонтальное положение. При первых признаках жжения в груди, стоит в срочном порядке обращаться к доктору.
Доктор рекомендует провести ЭКГ, так как это поможет поставить точный диагноз. Кроме этого, врач должен исключить патологии желудочно-кишечного тракта, которые имеют схожие симптомы. Пациент должен находится под строгим контролем нескольких специалистов, так как в домашних условиях человек может не предавать особого значения симптому, и запустить патологию.
- опоясывающий герпес;
- межреберноепоражение периферических нервов;
- травмирование и переломы ребер;
- развитие невропатий на фоне нездорового питания, и нарушенного метаболизма.
Межреберное поражение периферических нервов (невралгия) – это патологический процесс, при котором отсутствуют кожные высыпания, а также температурные показатели тела не изменяются, но, при этом жжение в межреберном пространстве имеет постоянный характер. Данное состояние связано с тем, что происходит сдавливание нервных окончаний, и со временем этот процесс приобретает хронический характер.
Когда больной меняет положение тела, болезненность может утихать, или полностью уходить, но на короткий промежуток времени. Если болит по бокам, и при этом присутствуют высыпания на кожных покровах, то это может свидетельствовать об опоясывающем герпесе (лишай), который характеризуется проявлениями, с одной стороны.

Когда болит спина в области лопаток, то это свидетельствует о дегенеративных изменениях в мышечных тканях. Жжение в данной области не является самостоятельным заболеванием и может наблюдаться при самых разнообразных патологических состояниях зоны между лопатками. Все офисные работники и люди, чья работа связана с постоянны сидением, очень часто жалуются на болезненность в межлопаточной области.
Кроме этого, не стоит исключать колики в печени и отклонения в работе желчевыводящей системы. Воспалительный процесс под диафрагмой приводит к подобным симптомам и процесс вдоха становится невыносимым. Если боль расположилась в левой части спины, то это может быть признаком язвенной болезни желудка. И можно заметить, что дискомфорт начинает возникать после приема еды. Также это может быть сигналом, об отклонениях в работе почек, печени.
Жжение в позвоночнике может быть симптомом сколиоза, при данной патологии происходит его искривление. Такое состояние может развиваться из-за пребывания в неудобном положении длительное время, подъема тяжелых грузов и резких движений. Мышечные ткани спины испытывают чрезмерное перенапряжение и способны тянуть за собой позвонки.
Сколиоз может иметь различную локализацию, при его появлении в области грудины, боль начинает пульсировать сзади, в районе лопаток. Лечебная физкультура – это один из методов лечения данной патологии, к нему добавляют физиотерапию, плаванье и ношение специальных ортопедических приспособлений. Искривленный позвоночник со временем начинает самостоятельно себя деформировать, как следствие, происходит истончение межпозвоночных дисков, тканевых и костных структур, и стремительное развитие воспалительного процесса.
Перенапряжение или же переохлаждение мышц приводит к тому, что мышцы перестают нормально работать, особенно те, что расположены в шейно-воротниковой зоне. Происходит активное развитие воспаления, и пациент не может нормально совершать вращательные движения головой, а также поднимать лопатку. Данный патологический процесс может вызывать болезненные позывы ноющего характера в лопаточной области, и плечах, иногда возможна иррадиация в грудную клетку. При вращении рук, можно слышать легкое похрустывание.
Диагностические мероприятия
Чтобы определить причину жжения в области поясницы, и спины в целом, необходимо пройти ряд диагностических процедур. При этом стоит посетить специалистов, работа которых не связана с нарушениями в работе опорно-двигательного аппарата, это поможет исключить более тяжелые заболевания. К докторам, которых следует посетить в обязательном порядке, следует отнести: пульмонолога, гастроэнтеролога, кардиолога и травматолога.
Межлопаточное жжение может быть сигналом о развитии остеохондроза, и нарушенной циркуляции крови в мышечных структурах спины. Для остеохондроза характерны боли тянущего или тупого характера, это связано с деформацией межпозвоночных дисков. При заболеваниях легких боль приобретает давящий характер, а при патологических состояниях почек тянущий.
Если были обнаружены патологические изменения со стороны сердечно-сосудистой системы (ССС), то, кроме жжения, пациент будет испытывать сдавливание за грудиной. Это связано с тем, что в район ребер оттают болезненные приступы сердца, так как они воспроизводятся с правой стороны. Боль и жжение в спине могут свидетельствовать о защемление нерва, или смещении органа.
Для более подробной диагностики стоит сдать ряд анализов, и пройти несколько процедур:
- клиническое исследование крови, а также содержание тромбоцитов в ней;
- ультразвуковое обследование органов желудочно-кишечного тракта;
- клиническое исследование мочи;
- магнитно-резонансная томография;
- рентген спины со всех ракурсов;
- флюорография;
- кардиограмма.
После полного обследования организма, доктор сможет вынести вердикт, и сказать, почему горит спина, и на основании этого назначить соответствующее лечение. Самое главное то, что чем раньше обнаружена патология, тем быстрее начнется ее устранение.
Лечебные мероприятия
Для устранения жжение в пояснице, и не только, стоит четко придерживаться схемы лечения и выполнять все рекомендации доктора. В терапию входит прием медикаментов, а также физиотерапевтические процедуры. Специалисты считают, что наилучший эффект наблюдается от лечебной физкультуры.
Поясничную боль, жжение в межлопаточной области можно устранить с помощью медикаментозной терапии, а именно нестероидными противовоспалительными средствам и анальгетикам (Кетонал, Имет, Диклофенак натрия). Эффект от физиотерапии будет более заметен, если совмещать ее с приемом препаратов и лечебной гимнастикой.
К физиопроцедурам относят:
- электрофорез с новокаином;
- ультразвуковое воздействие;
- ударные волны;
- магнитное влияние;
- иглорефлексотерапия.
Можно добавить сеансы массажа, а также диагностику и процедуры у мануального терапевта. К профилактическим мероприятиям для угнетения боли на межлопаточном участке следует отнести махи руками, особенно это касается офисных работников, ведь они постоянно сидят. В большинстве случаев, именно нарушение микроциркуляции крови, с последующим застоем приводит к жжению в спине. Из всего вышеперечисленного можно сделать вывод, что жжение в разных участках спины, может оказаться симптомом достаточно серьезного заболевания. Поэтому не стоит пренебрегать данным признаком и сразу же бежать к доктору.

Многие люди описывают боль в спине образно — спина горит, спину жжет, печет. Если сразу отмести ожог кожи, то причинами этого типа боли, которая может быть постоянной или переменной, могут быть различными и варьируются от остеохондроза позвоночника до инфекции.
Почему моя спина постоянно горит, и как это лечить? Довольно частый вопрос на приеме у невролога.
Обратитесь к врачу, если боль сильно влияет на Вашу жизнь, сопровождается высокой температурой или неврологическими симптомами, такими как онемение в кистях или стопах, слабость в ногах, проблемы с равновесием, а также нарушение контроля за мочевым пузырём или кишечником (недержание мочи или кала).
Боль в спине — распространённая жалоба. Многие люди в определённые моменты жизни страдают от боли в позвоночнике. Растяжение мышц в спине, как правило, характеризуется тупой ноющей болью, которая может перейти в спазм, особенно во время движения. Но горячая или жгучая боль в спине, которая может возникнуть в любой области позвоночника, обычно связана с проблемами с нервами.
Рассеянный склероз является заболеванием, которое вызывает повреждение нервных волокон, идущих от спинного мозга к головному мозгу. Оно также повреждает вещество, которое покрывает эти волокна, называющееся миелином. Это повреждение изменяет способ интерпретации сигналов, идущих от нервов к головному мозгу и другим частям нашего тела.
Рассеянный склероз вызывает целый ряд симптомов, включая слабость и скованность мышц, покалывания и онемение в конечностях, а также боль. Согласно данным Международной федерации рассеянного склероза (МФРС), 55 процентов людей с этим состоянием страдают от значительной боли. Несмотря на то, что боль, которая ощущается как жжение, наиболее часто встречается в руках и ногах, она также может затрагивать и спину.
Лечение рассеянного склероза включает:
- физиотерапию;
- приём мышечных релаксантов;
- приём стероидных и имунных препаратов.
Нервы позвоночника могут быть сдавлены по ряду причин. К этим причинам относятся:
Наш позвоночник состоит из серии костей (позвонков), стоящих друг на друге. Позвоночник насчитывает 7 позвонков в шейном отделе (шее), 12 позвонков в грудном отделе, 5 позвонков в поясничном отделе (пояснице). Межпозвонковый диск располагается между позвонками и имеет неоднородную структуру. Межпозвонковый диск защищает позвонки, поглощая шок во время таких стандартных действий, как бег, поднятие тяжестей и прочих.
Каждый межпозвонковый диск имеет две части: мягкое студенистое содержимое (пульпозное ядро) и твёрдое внешнее кольцо (фиброзное кольцо). Дегенеративные процессы или травма могут привести к тому, что пульпозное ядро начнёт выбухать наружу через трещину в фиброзном кольце. Такое состояние известно как грыжа межпозвонкового диска. Грыжа межпозвонкового диска может вызывать боль и дискомфорт. Если грыжевой материал сдавливает один из позвоночных нервов, то Вы также можете испытывать онемение и боль по ходу защемлённого нерва. В тяжёлых случаях Вам может потребоваться операция по удалению или восстановлению больного диска.
Грыжа межпозвонкового диска может появиться в любой части позвоночника, начиная с шеи и заканчивая поясницей. Межпозвонковая грыжа может оказывать дополнительное давление на нервы и окружающие их мышцы.
Симптомы межпозвонковой грыжи включают:
- боль и онемение, особенно часто — по одной стороне тела;
- боль, которая отдаёт в руку или ногу;
- боль, усиливающуюся в ночное время и во время некоторых движений;
- боль, которая усиливается после долгого пребывания в одной позе;
- боль при ходьбе на короткие дистанции;
- необъяснимая слабость в мышцах;
- покалывания и жжение в затронутой области.
Тип боли может варьироваться от человека к человеку. Обратитесь к врачу, если Ваша боль приводит к онемению или покалывания, которые влияют на Вашу способность контролировать мышцы.
Причины межпозвонковой грыжи включают возраст, травматическое повреждение позвоночника, длительное пребывание в статических позах, поднятие тяжестей и другие.
Наиболее часто эмоциональный характер описания боли (горит спина) встречается в грудном отделе позвоночника, как самом неподвижном отделе позвоночника.
Позвоночник — это столб из костей, называемых позвонками и обеспечивающих стабильность и поддержку верхней части спины. Он позволяет нам поворачиваться и сгибаться. Нервы позвоночника проходят через отверстия в позвонках и проводят сигналы от головного мозга к остальным частям тела. Окружающие кости и ткани защищают эти нервы. Если нервы повреждаются, то это может привести к проблемам с ходьбой, равновесием и чувствительностью.
Стеноз позвоночного канала — это такое состояние, при котором позвоночный канал сужается и начинает сдавливать спинной мозг. Как правило, это постепенный процесс. Если сужение минимально, то человек может не испытывать никаких симптомов. Слишком сильное сужение может привести к сдавлению нервов и вызвать проблемы. Кроме того, первичный или вторичный стеноз позвоночного канала усугубляет течение остеохондроза позвоночника и его осложнений таких как, протрузия и грыжа межпозвонкового диска, спондилоартроз и спондилез позвоночника.
Стеноз может возникнуть в любой области позвоночника.
Симптомы стеноза позвоночного канала прогрессирует со временем. Вы можете испытывать:
- слабость в руке или ноге;
- боль в пояснице в положении стоя и при ходьбе;
- онемение в ногах или ягодицах;
- проблемы с равновесием.
Сидение в кресле, как правило, помогает уменьшить эти симптомы. Тем не менее, потом они могут вернуться.
Причины стеноза позвоночного канала включают:
- врождённый дефект позвоночника;
- врождённый узкий позвоночный канал;
- искривление позвоночника (сколиоз);
- болезнь Педжета;
- костные опухоли;
- ахондроплазию, являющуюся одним из типов карликовости.
- остеохондроз позвоночника, приводящий к вторичному стенозу позвоночного канала.
Ишиас — это комплекс симптомов, связанных с защемлением седалищного нерва. Седалищный нерв начинается в спинном мозге, проходит через бёдра и ягодицы и спускается в ноги. Он является самым большим нервом нашего тела.
Ишиас может проявляться в боли в спине, ягодице и ноге разной степени интенсивности, а также в онемении, покалываниях, жжении, ощущении горячего или холодного и слабости.
Симптомы ишиаса также могут включать:
- боль, усиливающуюся при движениях;
- онемение или слабость в ногах или стопах по ходу седалищного нерва;
- болезненные покалывания;
- в тяжёлых случаях — нарушение мочеиспускания и дефекации.
Несмотря на то, что обычно ишиас является следствием поясничной межпозвонковой грыжи, оказывающей прямое воздействие на нерв, к симптомам ишиаса может привести любое раздражение или воспаление седалищного нерва. Раздражение нерва межпозвонковой грыжей часто называют радикулопатией. Кроме сдавления нерва межпозвонковым диском, другие причины ишиаса включают сдавление нерва близлежащей костью, опухолью, мышцей, внутреннее кровотечение, инфекцию, травму и другие. Иногда ишиас может возникнуть вследствие сдавления седалищного нерва во время беременности.
В зависимости от причины, ишиас может лечиться с помощью:
- безнагрузочного вытяжения позвоночника;
- лечебной физкультуры;
- физиотерапии;
- отдыха;
- прикладывания льда;
- обезболивающих или противовоспалительных средств.
В крайних случаях пациентам с защемлением нерва показано хирургическое лечение.
Опоясывающий лишай — это инфекция нервов нашего тела, вызывающаяся тем же самым вирусом, что и ветряная оспа (варицелла-зостер). Если Вы переболели ветряной оспой, вирус может никак не проявлять себя в течение десятилетий. Мы точно не знаем, почему у некоторых людей вирус активируется повторно, но, если это случилось, то у человека возникает пузырчатая сыпь с сильным болевым синдромом, которая часто опоясывает туловище, включая позвоночник.
Лечение боли при опоясывающем лишае может включать:
- нервную блокаду;
- противовирусные средства;
- обезболивающие средства;
- антидепрессанты;
- стероидные препараты.
Когда болезнь Лайма поражает нервную систему, то иногда она может вызывать воспаление или раздражение нервных окончаний в позвоночнике, приводя к жжению в спине. Как правило, болезнь Лайма лечится с помощью оральных или внутривенных антибиотиков.
Фибромиалгия считается заболеванием головного мозга и центральной нервной системы. Специалисты не до конца уверены, что именно её вызывает. Кажется, что нервные окончания людей с фибромиалгией могут неправильно интерпретировать и усиливать болевые сообщения.
Несмотря на то, что заболевание вызывает боль во всём теле, оно нередко поражает часто используемые мышцы, в том числе, и мышцы спины. Боль может быть ноющей, но её также временами описывают как горячую или жгучую.
Лечение фибромиалгии включает:
- обезболивающие средства;
- противовоспалительные средства;
- миорелаксанты;
- антидепрессанты.

Если обгорела спина, то в первую очень нужно оказать помощь больному: увести в день, напоить чистой водой, если есть дополнительные симптомы (температура, зуд, боль), то необходимо дать препараты (Ибупрофен, Парацитамол, Нароксен – сбить температуру, обезболить, Лоратадин, Диазолин – от зуд, аллергии).
Если у ребенка или взрослого небольшое покраснение, то можно использовать компрессы из народных средств: намазать кисломолочным продуктом низкой жирности, принять прохладную ванну. Если спина сильно обгорела, то поможет Пантенол, Эплан, облепиховое масло, бальзам Спасатель. При высокой температуре, признаках теплового удара лучше обратиться к врачу.
Первая помощь, если обгорела спина
Чтобы облегчить состояние человека, если у него обгорела спина, необходимо выполнить следующие пункты, четко соблюдая их порядок:
А здесь подробнее о том, что делать, если ребенок обгорел на солнце.
Как облегчить состояние ребенка, если обгорела спина на солнце
Если обгорела спина на солнце у ребенка, то важно оказать первую помощь (увести в тень, сбить температуру и дать противоаллергический препарат) и наблюдать за состоянием.
Дело в том, что кожный покров малышей гораздо более чувствителен к вредным факторам окружающей среды, а особенно ультрафиолету, нежели кожа взрослого. У детей еще недостаточно хорошо сформирован защитный слой, поэтому важно как можно скорее увести их в тень или другое место, куда солнечные лучи попасть не могут.
Если малыш жалуется на невыносимую боль в травмированной области, можно дать ему одну таблетку аспирина, который очень скоро снимет неприятные ощущения.
Если же поднялась высокая температура, есть признаки сильного ожога, то нужно обратиться к врачу.
Народные методы от обгоревшей спины
Существуют народные методы от обгоревшей спины, способные облегчить состояние человека:
Что делать и чем помазать, если сильно обгорела спина и зудит
Если сильно обгорела спина, то делать простые компрессы из трав не нужно, необходимо вылечить покров медикаментозным способом, то есть путем использования лекарственных препаратов и мазей:
- Пантенол. Действие этой мази направлено на смягчение и заживление пораженной солнцем области. Препарат способствует образованию нового слоя кожи, благодаря чему процесс восстановления происходит значительно скорее. Для получения эффекта важно применять его до 4 раз в день.
- Эплан – гель, который обезболивает, восстанавливает и смягчает травмированную область. Он также способен обеззаразить и защитить раненый участок. Чтобы как можно скорее выздороветь, надо обновлять нанесенный на кожу слой по мере высыхания предыдущего.
- Облепиховое масло известно своими заживляющими способностями, из-за которых его и применяют в том случае, если необходимо как можно скорее вылечить солнечные травмы. Оно очищает, восстанавливает и укрепляет местный иммунитет. Для восстановления после ожогов нужно нанести его на салфетку или любую другую тканевую поверхность и приложить к пораженному участку.
- Бальзам Спасатель – препарат, в составе которого содержится облепиховое масло. Благодаря ему средство обеззараживает, охлаждает, восстанавливает и снимает неприятные ощущения в пораженной области.
Особенно важно в период реабилитации соблюдать питьевой режим: во время восстановления необходимо увеличить количество употребляемой воды, так как она способствует скорейшему выздоровлению и воссозданию нового слоя покрова.
Частые ошибки
Ожоги, полученные на солнце, — одно из самых распространенных явлений, особенно в летний период.
Те, кто сталкивается с такой проблемой и не знает норм поведения в этой ситуации и оказания первой доврачебной помощи, зачастую совершают такие ошибки, которые еще сильнее ухудшат состояние потерпевшего, к ним относятся:
- применение масла и других жирных продуктов, ведь они не дают коже как следует остыть, закупоривают поры и приводят к более серьезному обезвоживанию;
- использование спирта для обработки пораженного места, так как он способен иссушить покров, то есть усилить обезвоживание, борьба с которым является основополагающим фактором в скорейшем восстановлении;
- прикладывание льда к обгоревшей области, так как резкий перепад температур способствует отмиранию клеток;
- растирание пораженного участка, скрабирование и применение различных видов пилинга, потому что они нарушают естественный процесс заживления;
- лечение мазями на основе вазелина, ведь он, как и различные масла, способствует закупориванию пор, нарушению обменных и регенеративных процессов.
Степени тяжести солнечных ожогов
Солнечные ожоги – довольно распространенное явление в летний период, то есть тогда, когда создаваемое светилом излучение максимально. Обычно они появляются в том случае, если загорающий пренебрегает временем, проводимым на пляже, и необходимой защитой в виде препаратов с фактором протекции от ультрафиолета.
Эти травмы проявляются далеко не сразу, поэтому зачастую трудно проследить за состоянием покрова: очень часто безобидные покраснения способны превратиться в настоящую рану, которая безостановочно болит. Опасность проявляется еще и в том, что они могут повлечь за собой повышение температуры, озноб и тошноту, а в особо тяжелых случаях может быть даже летальный исход.
Существует 4 степени тяжести солнечных ожогов:
Лечить самостоятельно можно только первые две степени, тогда как при наличии последних необходимо незамедлительное обращение за медицинской помощью и постоянное наблюдение врача, который, в случае отрицательной динамики, сможет оказать те действия, которые должны выполняться в столь тяжелой ситуации.
А здесь подробнее о том, что делать, если обгорел нос.
Солнечные травмы – очень неприятное и крайне опасное явление. Однако соблюдение последовательности действий по оказанию первой помощи, применение лекарственных препаратов и выполнение правил, предписанных на время реабилитационного периода, способствует очень быстрому восстановлению после тяжелого поражения.
Полезное видео
Смотрите на видео о том, что делать, если обгорела кожа на солнце:
О том, можно ли загорать, если обгорел, дерматологи говорят однозначно - нет, так как кожа после ожога особенно уязвима. Не стоит забывать, что можно обгореть, если загорел уже до приятного оттенка. Важно знать, как правильно загорать после ожога кожи.
Если знобит после солнца, то это верный признак получения ожога. Если нет более тяжелых симптомов - рвоты, высокой температуры, то можно делать компрессы из средств народной медицины или воспользоваться препаратами. Если после загара они есть, то следует обратиться к врачу.
Если ребенок обгорел на солнце, то важно своевременно заметить признаки ожога, чтобы оказать первую помощь. У детей это температура, краснота, иногда рвота. Что делать и чем помазать, если ребенок сильно опалил щеки, лицо, плечи?
Довольно часто и на море, и просто при прогулках по улицам случается, что обгорел нос. В этом случае первая помощь - применение мазей от ожогов после солнца. Можно еще сделать компрессы, а если нос еще и облазит, то щадящие пилинги.
У девушек бывает ситуация, когда обгорела в солярии. Преимущественно помогают убрать красноту с лица, груди средства на основе пантенола. Что делать, если обгорела кожа? Можно ли и почему получить ожог в солярии?
Интенсивные ультрафиолетовые лучи обладают способностью проникать в глубину эпидермиса, разрушая клетки. В группе риска люди с белоснежной кожей, которые уже через несколько минут пребывания под прямыми солнечными лучами могут легко обгореть. При появлении первых симптомов солнечных ожогов нужно приступить к оказанию первой помощи.
Почему люди обгорают на солнце
Горит кожа после загара по следующим причинам:
- Загорание в полдень, когда наблюдается наибольшая солнечная активность.
- Длительное пребывание под прямыми солнечными лучами.
- Неиспользование или неправильное нанесение солнцезащитной косметики.
- Прием препаратов, повышающих чувствительность кожи к ультрафиолету.
- Неиспользование увлажняющих средств после загара.
- Длительное пребывание в капсуле солярия.
- Несоблюдение принципов питьевого режима в летнюю жару.
- Белая кожа с веснушками обгорает в первую очередь.

Степени солнечных ожогов
Можно выделить следующие стадии солнечных ожогов:
- Первым признаком начала обгорания кожи легкое покраснение.
- На второй стадии ощущается жжение и сухость кожи.
- Дальше появляются волдыри, которые наливаются жидкостью.
- На последней стадии волдыри лопаются, сгоревшее тело облезает кусками, оставляя открытые раны. Кроме того, наблюдается ухудшение общего самочувствия.
Что делать, если обгорел на солнце
При появлении первых симптомов солнечных ожогов нужно сделать следующее:
- В первую очередь нужно прекратить воздействие ультрафиолетовых лучей на кожу. В идеальном варианте рекомендуется спрятаться от солнца в прохладном помещении. Также можно зайти под навес, зонтик или дерево. Главное — прекратить тепловое воздействие на тело.
- Избавиться от жжения и устранить дискомфортные ощущения помогут обезболивающие и противовоспалительные лекарственные препараты. Также они помогут нормализовать температуру тела и давление.
- Снять покраснение и отек помогут холодные компрессы или прохладный душ. При этом температура воды не должна быть ниже 25 градусов. Лучше накрыть тело мокрой простыней или марлей. Компресс нужно менять каждые 2 минуты, чтобы ускорить процесс охлаждения тела.
- После компрессов, когда покраснение и отек немного спали, можно наносить увлажняющие средства, которые восстановят водный баланс и приостановят шелушение кожи. В идеальном варианте нужно использовать медикаментозные средства от солнечных ожогов, например, с содержанием пантенола.
- Кроме того, нужно пить воду небольшими глотками, чтобы восстановить водный баланс кожи и нормализовать температуру тела.
- При наличии открытых ран нужно использовать антибактериальные и противовоспалительные мази со стерильными повязками.
Если кожа обгорела на солнце, то для вас существует ряд ограничений:
- Запрещено тереть кожу мочалками, использовать агрессивные моющие средства и скрабы. Обгоревшие клетки кожи нуждаются в восстановлении, поэтому разрешен только легкий прохладный душ или ванна с лекарственными травами.
- Нельзя обрабатывать обгоревшие участки кожи средствами с содержанием спирта, маслами растительного или животного происхождения, вазелином и щелочным мылом.
- Нельзя использовать декоративную косметику, которая не предназначена для солнечных ожогов, для обработки поврежденных участков.
- Нельзя прикладывать к обгоревшей коже кубики льда. Это приведет к ускорению отмирания пораженных клеток. Лед нужно обернуть в полотенце и только так прикладывать к коже.
Чем лечить кожу, которая обгорела на солнце

При появлении первых симптомов солнечных ожогов нужно сделать следующее:
- В первую очередь нужно оценить состояние пострадавшего, ведь солнечный ожог очень часто сопровождается тепловым ударом. Основными симптомами являются головокружение, тошнота и потеря сознания. В последнем случае следует обратиться к врачу.
- На пораженные участки кожи накладываем холодные компрессы или обрабатываем лекарственными средствами от ожогов.
- Принимаем обезболивающие, противоаллергические и противовоспалительные препараты.
Лечение солнечных ожогов
Лечить солнечные ожоги можно как медикаментозными, так и народными методами. На первых стадиях снять покраснение помогут рецепты народной медицины. Когда уже появились волдыри и открытые раны, то нужно использовать только медикаментозные препараты под контролем врача.
При появлении симптомов солнечных ожогов можно попробовать такие народные средства:
- Кисломолочные продукты обладают способностью снимать легкое покраснение, успокаивать кожу, снимать отек и приостанавливать отмирание обожженных клеток. При этом нужно выбирать только натуральные продукты, не содержащие химии.
- При появлении покраснения взбиваем яичный белок и наносим толстым слоем на ожог. Смываем прохладной водой после высыхания белка.
- Прекрасно устраняет симптомы солнечного ожога сок арбуза. Кроме того, он содержит много воды, поэтому помогает восстановить водный баланс кожи. Свежий сок наносим на поврежденную кожу. Можно делать компрессы на основе сока арбуза несколько раз в сутки или до полного устранения отека.
- Снять покраснение и дискомфортные ощущения поможет сырой картофель. Можно использовать как сок, так и мякоть. Измельчаем овощ, наносим на марлю и прикладываем к поврежденному участку кожи на несколько минут. Можно повторять процедуру несколько раз.
- Сода успокаивает пораженный участок кожи, приостанавливает процесс отмирания клеток. Можно сделать компресс на основе содового раствора или добавить несколько ложек соды в прохладную ванну.
- Отвары лекарственных трав успокаивают кожу, уничтожают болезнетворные бактерии и ускоряют процесс регенерации пораженных тканей. Можно использовать отвары мяты, крапивы или ромашки. Подходят как компрессы, так и прохладные ванны.
- Для того чтобы снять зуд, покраснение и отек, можно использовать косметическую глину. Разбавляем ее с водой до пастообразного состояния и наносим на пораженный участок кожи. Смываем после высыхания глины на коже.

Снять воспаления от загара помогут медикаментозные средства:
- Антигистаминные препараты позволяют снять покраснение, зуд и отек. К этой группе относятся Цетрин, Лоратадин, Тавегил или Фенкарол.
- Противовоспалительные препараты позволяют нормализовать температуру тела, устранить головную боль и приостановить воспалительный процесс. Нурофен, Аспирин, Ибупрофен, Парацетамол.
Чем мазать кожу, мази, кремы, спреи
Препараты от солнечных ожогов для внешнего использования:
- Пантенол. Препарат можно использовать для лечения ожогов любого происхождения. Благодаря действующему веществу декспантенола удается снять отек, приостановить воспалительный процесс и ускорить регенерацию пораженных тканей. Пантенол рекомендуется наносить сразу пораженные участки при появлении первых симптомов солнечного ожога.
- Ливиан, аэрозоль. Средство предназначено для лечения ожогов любой стадии. Обладает прекрасными антисептическими и обезболивающими свойствами, приостанавливает воспалительный процесс.
- Еловера, мазь. В состав входят витамины и экстракт алоэ, позволяет приостановить воспалительный процесс и ускорить восстановление пораженных тканей.
- Винилин, бальзам. Препарат рекомендуется для лечения открытых ран. Прекрасно уничтожает болезнетворные бактерии, не давая им проникнуть в кровь. Восстанавливает пораженные клетки после солнечного ожога.
- Цинковая мазь. Снимает сильное покраснение и отек, приостанавливает воспалительный процесс, восстанавливает пораженные клетки. Можно наносить на сухой участок кожи несколько раз в сутки.
- Облепиховое масло. Обладает антисептическими свойствами и ускоряет заживление ран после ожогов различного характера. Содержит микроэлементы для восстановления упругости и эластичности кожи.
- Каротолин. Защищает кожу от агрессивного ультрафиолетового воздействия, предупреждает преждевременное отмирание клеток, восстанавливает пораженные ткани.
- Солкосерил, гель. Ускоряет рост новой ткани после солнечных ожогов.
- Псило-бальзам. Охлаждает кожу, снимает болевые ощущения, приостанавливает воспалительный процесс, ускоряет процесс регенерации клеток.
- Актовегин, мазь. Улучшает местное кровообращение, ускоряет процесс восстановления тканей.
- Флоцета, гель. В состав входят экстракты лекарственных растений, которые обладают антибактериальными и противовоспалительными свойствами, ускоряют заживление ран.
- Радевит. Препарат позволяет восстановить водный баланс клеток и приостановить процесс образования пузырьков.
- Фенистил. Противоаллергический препарат позволяет снять боль, отек и покраснение.
- Судокрем. Имеет несколько активных веществ, что позволяет использовать его для лечения ожогов различной стадии и характера.

Что делать, если ваша кожа сгорела на солнце
Что делать, если кожа сгорела на солнце?

Нужно приступить к следующим действиям:
- Устраняем источник солнечного света, а именно отводим пострадавшего в тень или в прохладное помещение.
- Оцениваем состояние пострадавшего.
- К пораженным местам прикладываем холодные компрессы или наносим медикаментозные средства от ожогов.
- В середину принимаем лекарственные средства для нормализации температуры тела, снятия болевых ощущений и аллергических реакций.
- При ухудшении общего самочувствия нужно вызвать скорую помощь.
Как снять красноту с лица, если оно обгорело
Что делать при солнечном ожоге лица?

Чтобы снять покраснение и отек лица нужно придерживаться следующих советов:
- Для того чтобы снизить температуру обгоревших участков, нужно приложить холодный компресс. В идеальном варианте наносим мази от ожогов.
- Сок алоэ считается одним из эффективных средств лечения солнечных ожогов. Он снимает покраснение, обеззараживает кожу, ускоряет регенерацию пораженных тканей. Наносим свежий сок на лицо на несколько минут и смываем прохладной водой.
- Можно попробовать компресс из зеленого чая, который обладает противовоспалительными свойствами. Готовим зеленый чай, охлаждаем и наносим на марлю. Прикладываем к лицу на несколько минут. Можно повторять процедуру несколько раз до снятия симптомов солнечного ожога.
Если обгорела кожа, запрещено следующее:
- Принимать горячие ванны.
- Использовать жесткие мочалки или агрессивные моющие средства, в том числе щелочное мыло.
- Наносить на пораженные места декоративную косметику или средства со спиртом.
- Запрещено обрабатывать обгоревшую кожу растительными или животными маслами.
- Выходить на солнце без одежды или стерильной повязки пока полностью не заживет пораженная кожа.
Спина сгорела на солнце, что делать?

Попытаться устранить симптомы солнечных ожогов можно следующими методами:
- Можно попробовать народный метод для снятия покраснения кожи, а именно огурец. Он имеет большое количество воды, которая увлажняет кожу и устраняет отек. Просто измельчаем овощ, наносим его на кожу и фиксируем марлевой повязкой.
- Раствор на основе соды также помогает устранить первые симптомы солнечного ожога. Достаточно в литре воды растворить ложку соды и обработать обгоревший участок кожи.
- На последней стадии солнечного ожога, когда появились пузырьки с жидкостью на коже не обойтись без медикаментозных средств.
Медицинские средства лечения ожога
На последней стадии солнечного ожога, когда появились волдыри и открытые раны необходимо обратиться к врачу, который разработает эффективную схему лечения.
Для лечения солнечных ожогов можно попробовать следующие лекарственные средства:
- Пантенол. Помогает в самом начале снять отек и приостановить воспалительный процесс.
- Парацетамол. Поможет нормализовать температуру тела и давление.
- Цетрин. Снимает покраснение и болевые ощущения.
- Флоцета гель. Ускоряет процесс заживления ран, уничтожает болезнетворные бактерии, обеспечивает регенерацию пораженных тканей.
Профилактика солнечного ожога
Для того чтобы избежать солнечного ожога, следует придерживаться следующих правил:
Читайте также:


