Зарядка 4 месяца после операции установка кейджа в пояснице
Содержание:
Что такое кейдж для позвоночника
Кейдж представляет из себя некую конструкцию, очень напоминающую шайбу маленького размера (хотя бывают достаточно большие — мегакейдж для ХLIF или LLIF), как правило, имеющую полость для заполнения остеоиндуктивным материалом и выполненную из различных материалов — титана, PEEK, керамики и других. Кейдж служит для проведения межтелового спондилодеза (срастания тел позвонков) после удаления межпозвонкового диска и используется во всех отделах позвоночного столба.
Наиболее часто так называемая установка кейджа в позвоночник (кейдж в позвоночнике) проводится на шейном и поясничном уровнях, т.к. они чаще всего подвергаются дегенеративному поражению — остеохондрозу.
Кейджи шейного отдела позвоночника
Существует очень широкий ассортимент кейджей для шейного спондилодеза — от конструктивно довольно простых типа PEZO-T (качественных и надежных)

до гибридных конструкций — кейдж synthes zero-p

или peek prevail совмещающих в себе пластину и кейдж в одном.

На данном рентгеновском снимке представлено сочетание гибридного кейджа peek prevail от Медтроник и 2 простых кейджей.
Преимущество последних в том, что не нужно использовать дополнительную фиксацию пластиной, что делает операцию проще и быстрее.
Кейдж HRC
Существует несколько вариантов данной конструкции для установки в шейном и поясничном отделах позвоночника.

Кейдж HRC в позвоночнике фото

В шейном отделе позвоночника устанавливается не более 3 подобных кейджей. 2 кейджа вполне допустимо.
Кейджи поясничного отдела позвоночника
Примером использования поясничного кейджа может быть T-pal от Synthes.

Для предотвращения миграции данного кейджа и создания надежного этот имплант используется в комбинации с транспедикулярными фиксаторами, например перкутанной системой Viper II.
Фото КТ после установки кейджа T-pal

Данный кейдж может быт установлен как по методике PLIF, т.е. через интерламинэктомию, флавэктомию (наиболее частый доступ при поясничной дискэктомии), так и методом (наиболее приемлемый) TLIF — через резецированный дугоотростчатый сустав и межпозвонковое отверстие.
Почему происходит смещение кейджа в позвоночнике
Чаще всего это бывает по двум причинам:
- Несоблюдение технологии операции, например установка T-pal без транспедикулярной системы;
- Грубое нарушение пациентом лечебного режима и режима иммобилизации — отказ от ношения различных ортезов после операции.
Почему стоит выбрать именно нас:
- мы предложим самый оптимальный способ лечения;
- у нас есть большой опыт лечения основных нейрохирургических заболеваний;
- у нас вежливый и внимательный персонал;
- получите квалифицированную консультацию по вашей проблеме.
В период после операции на позвоночнике требуется длительное время для восстановления организма. В данный период назначают различные физиопроцедуры, ЛФК и массаж, корсетотерапию и другие реабилитационные мероприятия.
Цели и задачи восстановительного периода

Реабилитация после операции на позвоночнике в первую очередь важна для профилактики появления боли и рецидива первичного заболевания, восстановления полного объема движений прооперированной областью, укрепления мышц.
Сам по себе позвоночный столб – пассивная костная структура, подвижность которого обеспечивается благодаря прилегающим мышцам, связкам, фасциям. Они располагаются по периметру позвоночника, способствуют правильному распределению нагрузки на все сегменты.
Для нормального функционирования поддерживающих мышц и профилактики сбоя в работе требуется выполнение назначенных врачом реабилитационных мероприятий. Курс восстановительных процедур в послеоперационный период назначают в индивидуальном порядке, учитывая:
- возраст пациента, вес, образ жизни;
- сопутствующие заболевания, в особенности, хронической формы;
- осложнения, возникшие в ходе операции;
- состояние человека после хирургического лечения.
Хорошо поддаются реабилитации молодые люди, которым была проведена операция на позвоночном столбе. Это можно объяснить сильной иммунной системой, которая быстро справляется с послеоперационными изменениями в организме.
Благодаря проведению комплекса реабилитационных мероприятий удается стимулировать обменные процессы, восстановить кровообращение в прилегающих мягких тканях, включая те, которые травмировались в ходе операции.
Этапы реабилитации

Восстановление после операции на позвоночнике длится примерно до 1 года. Период зависит от того, какой тип вмешательства использовали, возникли ли осложнения после операции, а также от степени ослабленности защитной функции организма. Когда можно прекратить проведение терапевтических мероприятий, определяет врач.
Реабилитация после лечения шейного, грудного или поясничного отдела позвоночника проводится в несколько этапов.
В ранний период после хирургического лечения (в первые 2 недели) пациент проходит реабилитационные мероприятия в стационарных условиях. Требуется ношение ортопедического корсета или компрессионного бандажа, прохождение медикаментозных курсов. Запрещено сидеть, поднимать предметы массой более 3 кг, выполнять упражнения, повышающие нагрузку на позвоночник, массаж.
Поздний реабилитационный период длится от 2 недель до 2 месяцев. В первые 2-6 недель пациент выполняет восстанавливающие мероприятия в стационарно-амбулаторных условиях. К ним относят физиотерапевтические процедуры. Запрещено находиться в положении сидя или стоя на протяжении длительного времени, поднимать предметы массой более 5 кг, выполнять лечебную физкультуру без разминки (или утренней зарядки), переохлаждаться.
В позднем периоде, начиная с 6 недели и до 2 месяцев, назначают сеансы массажа, физиолечение, гимнастику из ЛФК, назначенного врачом. Ограничения те же, что и в первые 2-6 недель.
В отдаленный реабилитационный период (2-6 месяцев) разрешается проводить восстановительные мероприятия в амбулаторных условиях. Показаны сеансы физиотерапии, лечебного массажа, ЛФК. Запрещено поднятие тяжелых грузов и переутомление.
После 6 месяцев рекомендуется пройти курс физических упражнений с использованием специальных тренажеров.

Лечебные и реабилитационные мероприятия, которые назначают в ранний период, помогают снять отечность в прооперированной зоне, устранить болевые ощущения. Кроме основных, назначают процедуры, которые помогают предотвратить осложнения. В первую очередь показано носить ортопедический корсет, который ускоряет заживление швов.
В поздний реабилитационный период проводятся мероприятия, восстанавливающие мышечный корсет. По этой причине запрещено делать резкие движения, чтобы еще больше не усугубить состояние прооперированной области.
В отдаленный период все силы направляют на укрепление мышечного корсета, снижение риска развития осложнений, восстановление подвижности прооперированного отдела.
По истечении 6 месяцев после хирургического вмешательства рекомендуется выполнять упражнения на профессиональных тренажерах медицинского типа. Они имеют множество функций. Некоторые из них:
- возможность проведения компьютерного тестирования симметричности мышц;
- измерение и расчет силы мышц, амплитуды движений;
- контроль хода выполнения упражнений, что позволяет исключить риск травматизации мышц и позвоночника.
Полученные компьютерной программой тренажера данные необходимы для создания индивидуального плана занятий.
По окончании курса реабилитации требуется выполнение профилактических мер, которые позволят избежать рецидива первичного заболевания. Обращаться к врачу в дальнейшем рекомендуется не реже 1 раза в год.
Период восстановления
Лечебная физкультура после операции на позвоночнике поясничного отдела или других сегментов позвонков – не единственное мероприятие, необходимое для восстановления работы столба. Важен комплексный подход.
Чтобы спина восстановилась после операции, больному прописывают медикаменты. Для снятия болевой симптоматики можно принимать обезболивающие препараты (Мильгамма, Найз и др.). Для повышения защитной функции организма и ускорения выздоровления назначают витаминные составы и адаптогены. Среди последних хорошо зарекомендовали себя Женьшень, Пантокрин, Элеутерококк.
Также назначают препараты из группы хондропротекторов, нестероидных противовоспалительных, миорелаксантов. Если была проведена неврологическая операция на позвоночнике, врач может назначить ботулинический токсин для введения в организм методом инъекций. Ботокс-терапия способствует снятию спазмов с мышц, снижая напряжение в прооперированной области.

Лечебные упражнения из комплекса, назначенного лечащим врачом, помогают укрепить мышечные связки в прооперированном отделе, восстановить подвижность столба, тонизировать весь организм. На начальном этапе выполняют легкие упражнения после операции на позвоночнике, постепенно увеличивая амплитуду и тяжесть движений.
Массаж способствует усилению кровообращения в прооперированной зоне, восстановлению обменных процессов, укреплению мышечного корсета, снятию боли и расслаблению организма. Массажные манипуляции – одно из главных мероприятий, входящих в комплексную реабилитацию после вмешательства на позвоночнике. Важно довериться квалифицированному массажисту.
Не менее полезны тренировки, во время которых выполняют дыхательные упражнения.
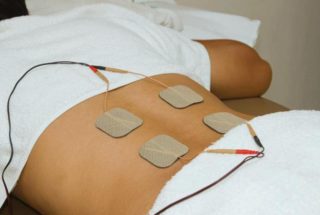
Физиотерапия помогает улучшить кровообращение и нормализовать доставку питательных веществ в прооперированную область. Назначают:
- электрофорез для ускорения проникновения лекарственных компонентов в ткани;
- грязелечение для рассасывания послеоперационных швов, снижения болевого синдрома;
- ультравысокочастотную терапию для тонизирования мышц и ускорения регенерации клеток;
- магнитотерапию для восстановления тканей, подвижности позвоночника, улучшения обменных процессов;
Эффективна иглорефлексотерапия. Воздействие медицинских игл на определенные точки на туловище позволяет ускорить выздоровление и нормализовать общее самочувствие.
После операции на позвоночнике в области шеи или поясницы, а также грудного отдела (по удалению грыжи позвонка или диска и т.д.), восстанавливать организм рекомендуется и путем соблюдения специальной диеты.
Запрещается есть жирные, жареные, острые, соленые блюда. В первое время (на протяжении 2 недель) после вмешательства нужно включать пищу с клетчаткой в составе. Это поможет улучшить работу кишечника и предотвратить запоры.
Полезным будет употребление постного мяса, красной рыбы, творога и твердого сыра, кисломолочной продукции, орехов, сухофруктов, яиц, каш.
При наличии проблем с эмоциональным настроем и психических нарушений может потребоваться помощь специалиста – психотерапевта или психолога. Задача врача – помочь пациенту разобраться в ситуации, настроить его мысли на выздоровление. При необходимости назначают прием лекарственных препаратов из группы антидепрессантов.
Эрготерапия – реабилитационные мероприятия, которые помогают человеку освоить самообслуживание и вернуться к привычному ритму жизни. Лечение включает психологические, педагогические, социологические, биомеханические, физические приемы. Это позволяет улучшить двигательную, когнитивную и эмоциональную сферу организма.
На первое время после операции рекомендуется купить ортопедический корсет, который носят днем, снимая на ночь. Это позволяет исключить большую нагрузку на прооперированную область, тем самым предотвратив осложнения.
В первый день после вмешательства хирурга ставится ограничение на вставание с кровати, запрещено присаживаться и сидеть в постели, ходить в туалет. На второй день убирают дренаж. Через 3-4 часа разрешается вставать, но запрещено лежать на спине до снятия швов. Начинают ходьбу с помощью медперсонала.
Как правильно вести себя дальше, и какой потребуется уход, подскажет врач. Мыться и принимать душ разрешено с 5 дня после операции. Купаются, не снимая корсета, и в положении стоя. Рекомендуется приобрести 2 корсета, один из которых отправится на сушку после принятия душа. Надевают носки и обувь только с поддержкой медработника.
Посещать бассейн и плавать разрешается в среднем спустя 5-6 месяцев после хирургического лечения. Плавание разрешено, когда сформировался рубец, зарубцевалась послеоперационная рана. Это позволит исключить попадание инфекции.
Ездить на велосипеде допустимо спустя 12 недель после операции. Некоторые врачи придерживаются мнения, что езда на таком спортивном атрибуте менее вредна, чем бег. Однако злоупотреблять катанием все же не стоит.
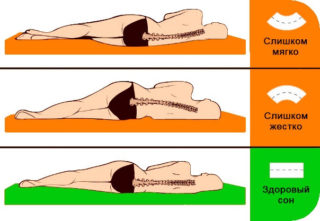
Спать рекомендуется на специально подобранном матрасе. Лучше приобрести ортопедическое изделие или обычный матрас с высокой жесткостью.
Садиться за руль транспортного средства возможно после прохождения полного курса реабилитации на позвоночнике. Заниматься сексом разрешено через 1 месяц после вмешательства.
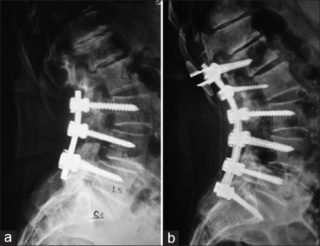
При определенных заболеваниях проводят операцию по установке металлоконструкции, другого типа импланта (пластины, шурупа и др.). Для профилактики неуспешного приживания конструкции и развития осложнений важно соблюдать реабилитационные мероприятия.
В первую очередь это соблюдение постельного режима, который оканчивают примерно через неделю (все зависит от организма пациента). Для профилактики атрофии мышц легкие упражнения выполняют и в положении лежа. Ухаживают за послеоперационной раной только в присутствии медицинского работника.
После того как пациенту разрешили сидеть и ходить, требуется ношение корсета. При замене позвонка или диска искусственной конструкцией назначают физиотерапевтические процедуры, массаж и ЛФК. Медикаменты используют для устранения боли, отечности, профилактики осложнений, вызванных встраиванием импланта.
Восстановительный срок после имплантации в среднем длится 3-4 месяца. В первое время может неметь, болеть и даже отказывать нога (или обе ноги). Это нормальное явление после операции, которое со временем пройдет.
После хирургического лечения позвоночника нужно периодически проходить комплексное обследование прооперированного отдела (рентген, МРТ и т.д.) для своевременного выявления осложнений. Это позволит вовремя начать соответствующее лечение и предотвратить рецидив.

Операции на позвоночнике являются крайней мерой терапии патологий позвоночного столба. Они выполняются при крайней необходимости, когда консервативные методы лечения не эффективны и больной испытывает сильные боли, не может двигаться. Зачастую причиной такого состояния становятся межпозвоночные грыжи или травмы позвоночника. Методики проведения оперативного вмешательства индивидуальны и зависят от состояния больного и степени тяжести заболевания. Весомым звеном процесса выздоровления становятся упражнения ЛФК после операции на позвоночнике.
Физкультура направлена на восстановление подвижности позвоночного столба, укрепление мышц спины. Комплекс разрабатывает врач ЛФК индивидуально для каждого больного. Зависимо от отдела позвоночника, где выполнялась операция (грудной, шейный, поясница), врач подбирает соответствующие упражнения.
Лфк после операции на позвоночнике содержит комплекс упражнений, предназначенных для восстановления конкретного района позвоночного столба, подвергшемуся оперативному вмешательству и является обязательной составной частью реабилитации.
Цели и задачи реабилитации после операции на позвоночнике
После проведенной операции больному становится лучше, поскольку исчезает сильная боль, но до полного выздоровления нужно пройти длинный реабилитационный путь. Его продолжительность варьирует от месяца до года, зависимо от сложности хирургической манипуляции. Этот период требует от больного внимательного и систематического выполнения всех предписаний доктора. Только благодаря такому тандему прогноз заболевания будет положительным и резко снизится риск рецидива. Реабилитация подразумевает выполнение следующих задач:
- стабилизация состояния больного;
- снять ограничения подвижности;
- восстановление нормального функционирования позвоночника;
- полное устранение воспалительного процесса и боли в позвоночном столбе;
- снятие ограничению на физическую нагрузку.
Целью реабилитации является восстановление двигательной функции после операции на позвоночнике, полное снятие болевого синдрома, укрепление мышц спины и предупреждение рецидивов болезни. В первый период после операции пациенту прописывают постельный режим. Его длительность зависит от вида хирургического вмешательства и составляет от 3 до 7 дней.
Более продолжительное ограничение движения (до 2 месяцев) прописывают после спондилолистеза, операции по восстановлению сместившихся позвонков. После манипуляции больному одевают гипсовый корсет, который со временем заменяется на шинно-кожаный съемный. Весь период реабилитации пациент лежит на специально оборудованной кровати.

После операции по поводу исправления сколиоза больного переводят в палату интенсивной терапии и лишь на третьи сутки – в обычную. В первые две недели больному прописывают строгий постельный режим, а по истечению этого срока, разрешают немного ходить. На весь период реабилитации ему назначают ношение корсета, ограничивающего движения, выполнять пешие прогулки, постепенно увеличивать расстояние.
Принципы реабилитации
Период восстановления после операции содержит комплекс мероприятий, которые проходит каждый больной на пути к выздоровлению:
- консультации невролога, хирурга, реабилитолога (других врачей по показаниям);
- медикаментозная терапия (препараты группы НПВС, анестетики);
- физиопроцедуры;
- лечебная гимнастика;
- отдых в санатории.
Это единый комплекс рекомендаций, который нужно выполнять, чтобы быстрее восстановиться после хирургического вмешательства.
Ранний период
Первые 14 дней после проведенной операции на позвоночнике именуют ранним периодом. Для него характерны:
- заживление операционного шва;
- восстановление чувствительности конечностей;
- снижение интенсивности боли.

Больному назначают ношение специального корсета, который рекомендуют использовать и в другие периоды реабилитации. Он ограничивает резкие движения, удерживает в стабильном состоянии позвонки, предупреждает их смещение. Также больному прописывают медикаменты (НПВС, обезболивающие, седативные) и лфк.
Гимнастику выполняют осторожно, в присутствии инструктора. Позже невролог проводит осмотр пациента, определяет чувствительность конечностей, назначает МРТ. По его результатам решает вопрос о переходе к следующему этапу восстановления.
Поздний период
Этот период начинается с момента выписки больного домой. Он продолжается от 3 месяцев до полугода. Врач дает пациенту советы, как вести себя дома, которые он должен выполнять. Это предупредит появление рецидивов заболевания. Главное, что нельзя делать в этот период – это сидеть. Больному предлагается комплекс упражнений, разработанный инструктором лфк, который направлен на укрепление мышц спины, улучшение циркуляции крови в месте повреждения, что способствует быстрому восстановлению тканей.
Зарядку нужно выполнять систематически, а впоследствии она становиться неотъемлемой частью в профилактике повтора заболевания. Такую гимнастику больные выполняют пожизненно. Нельзя долго находиться на ногах. Каждые полтора часа нужно давать позвоночнику отдохнуть (лежать 20-25 мин).
Отсроченный период
Специалисты считают, что после выполнения операции на позвоночнике, восстановительный период длится всю жизнь. Особенно это касается вмешательства в поясничной зоне. Выполнение упражнений, специально подобранных больным после операции на позвоночнике поясничного отдела, нужно постоянно. Это укрепляет поясничные мышцы, препятствует смещению позвонков и появлению протрузий.
В чем польза лечебной гимнастики
ЛФК после операции на позвоночнике, является комплексом упражнений, направленных на восстановление двигательной функции, улучшение микроциркуляции крови и обменных процессов в тканях позвоночника. Систематическое выполнение гимнастики создает мышечный корсет, препятствующий смещению позвонков. Кроме этого, занятия включают дыхательную гимнастику, которая способствует укреплению нервной системы.
Упражнения выполняются медленно и плавно. Больному нужно избегать резких движений, делать зарядку до появления легкой боли, но не нагружать позвоночник. Вначале комплекс упражнений выполняется под контролем инструктора, а позже больной проводит тренировку самостоятельно.
Некоторые простые упражнения для восстановления позвоночника в ранний период
В этот период больному нельзя садиться, поэтому упражнения выполняются лежа на спине. Зарядка проходит в присутствии врача.
![]()
Больному предлагают согнуть ноги в коленях и, опираясь на руки, поднять таз, насколько это возможно. Задержаться в таком положении 10с. Постепенно увеличивать время удерживания до 1 минуты.- Лежа на спине согнуть ноги в коленях, руки скрестить на груди. Напрячь брюшину, удерживать 10 секунд, расслабиться. Количество повторов увеличивать до 15 раз.
- И.п то же. Согнутые в коленях ноги подтягивают к груди, таким образом растягивают мышцы спины и ягодиц.
Позже переходят к более сложным упражнениям.
Особенности лечебной физкультуры в поздний период
В поздний реабилитационный период больному увеличивают нагрузки, упражнения более сложные, выполняют по 1-15 подходов. Они направлены на восстановление тонуса мышц.
Комплекс выполняется утром и дает возможность поддерживать мышечный тонус весь день.
Рекомендуемый комплекс упражнений
Кроме приведенных выше упражнений, больным предлагают выполнять разнообразить комплекс.
Гимнастику нужно делать систематически, постепенно повышая нагрузку и добавляя другие упражнения.
Комплекс упражнений, приведенный выше, больные после операции на позвоночнике должны выполнять всю жизнь. Зарядку делают утром ежедневно. Это поможет укрепить мышцы и избежать дальнейших рецидивов болезни. Правильно подобранный комплекс улучшит кровообращение и снимет спазм мускулатуры. Кроме физкультуры, врач рекомендует больному другие процедуры и занятия, способные предотвратить образование грыж и протрузий.
Дыхательная гимнастика
Такой вид гимнастики очень важен, поскольку он помогает убрать застойные процессы в легких, что образовались во время пребывания больных в лежачем положении. Для этого пациентам дают дуть в наполовину заполненную водой бутылку. Делать это нужно через трубочку. На протяжении дня выполняют 3-4 подхода. Позже дают больному надувать воздушные шарики. При выполнении упражнений следует следить за дыханием: напряжение – вдох, расслабление – выдох.
Кинезиотерапия Бубновского
Методика означает лечение движением. Больным предлагается комплекс упражнений, выполняющихся на специальных тренажерах. Во время тренировки не повышается АД, нет повышенной нагрузки на позвоночник. Гимнастика подбирается для каждого больного индивидуально. Комплекс упражнений направлен на укрепление не только мышц спины, но и суставов. Кинезиотерапия сочетается с дыхательной гимнастикой. Центры доктора Бубновского в Москве:
- ул. Авиамоторная, 10 корп.2;
- Пятницкое шоссе, 6 корп.1;
- ул.Островитянова,10.
Время приема уточняется по телефону.
Плавание

Травматологи рекомендуют людям, перенесшим операции на позвоночнике посещение бассейна. Плавание, а также выполнение упражнений в воде повышает тонус спинных мышц, улучшает кровообращение и успокаивает нервную систему.
Зарядка в воде эффективна и не несет нагрузки на позвоночник, поскольку вода поддерживает тело и снижает мышечное напряжение.
Массаж
Лечебный массаж поводится больным в поздний и отстроченный период реабилитации и включает классический, точечный, сегментарный и другие виды. Направлена методика на укрепление мышечного корсета, а также расслабление нервных спазмов. Во время процедуры разогреваются глубокие мышцы, создается эффект обезболивания. Массаж расслабляет и успокаивает, поэтому его следует выполнять во второй половине дня.
Ограничительные меры
Принципы реабилитации включают в себя не только советы по восстановлению здоровья, но и запреты. Больному нельзя:
- сидеть;
- долго находиться в одном положении;
- поднимать вес более 3 кг;
- длительно носить корсет (более 3 часов);
- физические нагрузки;
- проведение мануальной терапии;
- выполнять скручивающие движения.
Первые полтора месяца больному нельзя садиться, следует избегать резких движений. На протяжении 3 месяцев запрещается ездить в транспорте сидя. Нужно принимать полу лежачее положение и одевать корсет. При переносе тяжести распределять ее на обе руки или класть ношу в рюкзак.
Рекомендации врача
Чтобы предупредить развитие патологий позвоночника врачи рекомендуют:
- избегать физических перенагрузок;
- исключить вредные привычки;
- правильно питаться;
- контролировать свой вес;
- систематически посещать невролога;
- ежегодно делать МРТ позвоночного столба.
Кроме этого следует выполнять предложенный врачом лфк комплекс упражнений, заниматься не активными видами спорта, тренировки проводить в присутствии инструктора.


В настоящее время в нашей стране уделяется большое внимание физкультуре, но нет серьёзного подхода к физическому воспитанию человека ни дома, ни в школе, ни на работе. Нередко уже слышишь от молодых людей о наличии у них межпозвоночной грыжи. При регулярной поддержке мышечного тонуса организма можно избежать появления этого заболевания. Гимнастика для спины будет полезна тем, кто хочет осуществить профилактику заболевания, а также для тех, кто хочет укрепить мышцы спины после операции по лечению грыжи позвоночника.
Особенности болезни
Грыжа позвоночника наиболее распространена в поясничном отделе. Эти пять позвонков – основная двигательная часть спины нашего организма, испытывающая немалые физические нагрузки. Наш позвоночник — это соединение костей позвонков при помощи специфичных амортизирующих дисков. Диск состоит из ядра (студенистая масса) и фиброзного кольца вокруг этой массы. Вся конструкция, состоящая из позвонков и межпозвоночных компонентов, удерживается продольными связками, расположенными спереди и сзади вдоль позвоночника.
Причины и лечение грыжи на позвоночнике:
- Перенесённые травмы в результате аварий.
- Искривление позвоночника. Оно может быть как врождённое — неправильное развитие позвонков с рождения, так и приобретённое – чаще возникает и развивается у детей в возрасте от 5 до 15 лет. Неправильная поза ребёнка во время занятий ведёт к неравномерному распределению нагрузки на позвоночник и на мышцы спины. При этом происходит их утомляемость и ослабление.
- Чрезмерные физические нагрузки. Это может происходить и дома и на работе и в спортивном зале. Часто это не просто взятый лишний груз, но и результат длительных асимметричных нагрузок на мышцы спины.
- Одна из самых важных причин появления грыжи в позвоночнике – слабый мышечный корсет человека. Мышцы спины надо тренировать с детства и держать в тонусе на протяжении всей жизни.
В случае если боль уже случилась и не утихает, придётся пройти ядерно-магнитную резонансную томографию. Врач делает заключение и определяет этапы дальнейшей терапии.
Лечение межпозвоночной грыжи, как правило, проводится в двух направлениях:
- Без оперативного вмешательства. Это физиотерапевтическое лечение (вытягивание позвоночника, массаж, ультразвук), ЛФК (лечебная физическая культура), мануальная и лазерная терапия. Данные методы можно применять в случае размера грыжи не более 6 мм.
- С помощью операции на позвоночнике. В ходе операции под общим наркозом происходит удаление межпозвоночной грыжи, величина которой может достигать полутора сантиметров. После такого вмешательства человеку необходимо пройти сложный восстановительный процесс, он называется реабилитационным периодом.
Начальный этап занятий
После удаления грыжи поясничного отдела позвоночника, больной должен соблюдать строгий постельный режим. В дальнейшем желательно, что бы рядом с больным находился кто-нибудь из родственников. Больному необходимо присутствие рядом близкого человека, который будет помогать делать первые движения и положительно влиять на моральное состояние. Поднять эмоциональный настрой и сконцентрировать внутреннюю энергию больного на выздоровление поможет специальный комплекс гимнастических упражнений.
Процесс лечебной гимнастики начинается уже в постели, спустя несколько дней после операции по удалению грыжи. Больного можно поворачивать то на один, то на другой бок. Дать ему возможность протягивать руки и браться за спинку кровати за головой, лёжа на спине. Необходимо помогать больному переворачиваться на живот. Пациент должен двигать руками, лёжа на спине, боку, на животе. Первые движения надо делать плавно и медленно. При появлении боли гимнастику необходимо прекратить. Необходимо морально подготовить пациента к тому, что процесс восстановления организма будет очень долгим. Важно соблюдать все рекомендации врачей и прислушиваться к своему организму, чтобы не перегрузить его.
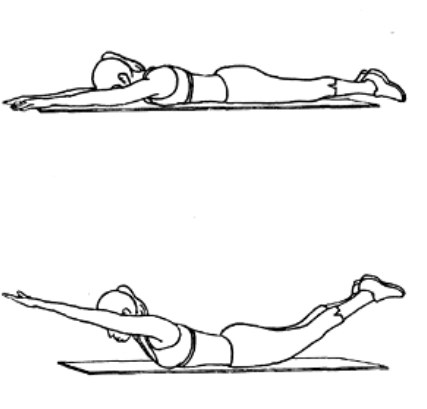
После двух недель послеоперационного периода пациент одевает корсет и встаёт на костыли, чтобы избежать полной нагрузки на позвоночник. Такое снаряжение необходимо для передвижения. Все упражнения гимнастики для спины больной делает без корсета. Больной после операции находится в больнице около месяца. Дальнейшую реабилитацию он проходит в домашних условиях. Врач составляет программу восстановления активности позвоночника.
Лечебная гимнастика после операции на позвоночнике поясничного отдела назначается пациенту со второго месяца послеоперационного периода. Выполняется она в трёхступенчатом подходе к выполнению упражнений. Крайне важно строго придерживаться подобранной системы, начиная курс со щадящего режима (как бы хорошо себя пациент ни чувствовал). Затем в промежуточном этапе увеличить амплитуду и динамичность отдельных движений. Далее можно приступать к сложному блоку, который сочетает простые упражнения, связанные между собой. Запомните: физическую нагрузку на позвоночник увеличивайте только после закрепления простых движений.
Упражнения можно разделить на пять групп — лёжа на спине, лёжа на боку (правый или левый), лёжа на животе, стоя на четвереньках и стоя на коленях. Темп и количество выполняемых упражнений можно варьировать в зависимости от самочувствия больного. В основном это 3 подхода по 8 повторений — сделать упражнение 8 раз, отдохнуть 2-3 минуты, снова сделать упражнение 8 раз, отдохнуть 2-3 минуты, и наконец, выполнить данное упражнение ещё 8 раз. При выполнении всех движений необходимо равномерно дышать и вовремя восстанавливать дыхание. Упражнения выполняются на мягком коврике лежа на полу.
Упражнения
Поставить стопы вертикально. Затем расслабить. Потянуть стопы ног поочерёдно носком на себя, пяткой от себя. Обеими стопами вместе повторить и расслабить ноги.
Потянуться руками вверх, за голову. Вернуться в исходное положение (и. п.). Направить руки к потолку, вернуться в и. п. Направить руки в стороны, параллельно полу, потянуться одной рукой к ладони другой через грудь. Вернуть их в и. п. Поменяли руки, тянемся другой рукой. Возвращаемся в и. п. Направляем и вытягиваем одну руку за голову к стене, а другую – к стопам ног. Потянем руки, вернулись в и. п. Поменяли руки местами и повторяем движение.
Сгибаем одну из ног в колене, оттягиваем носок стопы и подтягиваем колено к груди. Голень подтягиваемой ноги стараемся держать параллельно к полу. Возвращаемся в и. п. и меняем ногу. Усложняя это упражнение, обхватываем колено руками и стараемся подтянуть его к груди. Тянемся сильнее. Меняем ногу.
- И. п. упр. 2. Сгибаем обе ноги в коленях, ставим стопы широко на пол.
Поочерёдно тянем левое колено к правой стопе, правое колено к левой стопе. В усложнённом варианте стараться не отрывать ягодиц от пола, тянуться, добавлять амплитуду наклона коленей.
- И. п. упр. 2. Сгибаем ноги в коленях, ставим стопы вместе на пол.
Поочерёдно отводим каждое колено наружу, стараемся коснуться пола. В усложнённом варианте стараться не отрывать ягодицы от пола, для этого нужно тянуться.
Два колена одновременно разводим и стараемся ими коснуться пола. Усложняя упражнение, давим на колени руками.
- И. п. упр. 2. Согнуть в локтях руки, локти упёрты в пол.
Сжимаем и разжимаем с усилием пальцы рук и ног.
Сгибаем правую руку в локте, левую ногу в колене, при этом стопа левой ноги лежит на полу. Следующим движением меняем руку и ногу в связке. Попеременно сменяющимися движениями делаем имитацию марша. В усложнённом варианте добавляем напряжение в мышцах.
- И. п. упр. 6.
Руки вытягиваем к потолку перед собой. Потянулись вверх, стараясь приподнять верхнюю часть лопаток. Медленно опуститься.
Руки направляем к коленям. Поочерёдно тянемся левой рукой к левому колену, правой рукой – к правому. Затем тянемся к противоположным коленям. В усложнённом варианте стараемся больше тянуться, а не скручивать корпус.
- И. п. упр. 6.
Ладони скользят по полу, тянемся к коленям, приподнимая голову с лопатками, а затем опускаем. В усложнённом варианте необходимо задержаться в приподнятом состоянии.
Поднимаем ногу, согнутую в колене и давим на воображаемый поршень в направлении от себя, выпрямляя ногу почти касаясь, пола. То же движение повторяем другой ногой.
Толкаем тот же самый поршень поочерёдно каждой ногой, при этом стопы скользят по поверхности пола. В усложнённом варианте стопы отрываются от пола.
Руки упираем ладошками в бёдра. Поочерёдно каждое колено свободно тянем к животу и рукой с сопротивлением (с усилием, нужно напряжение мышц) ставим стопу на место.
Поднимаем полусогнутые руки, разворачиваем ладошки к лицу (читаем воображаемую книгу). Одновременно отрываем затылочную часть головы и пятки ног на несколько сантиметров от пола и держим. Затем расслабляем мышцы в исходном состоянии.
Поднимаем корпус вверх, отрываем поясницу от пола, возвращаем корпус на место. В усложнённом варианте делаем упражнение, не касаясь поясницей пола.
Поднять таз вверх и мягко и медленно маршируем, ставя стопу через носок на пол.
Упражнения второй группы выполняются лёжа либо на правом или на левом боку.
В первый блок упражнений входят движения на подъём и мах ногами в стороны и вверх, а так же махи ног с согнутыми коленями. При этом пациент должен занять удобную позицию, подложив одну из рук под голову, а другой упереться в пол.
В третий блок входят движения тела на укрепление боковых мышц при подъёме корпуса, при этом руки упираются в пол.

Упражнения третьей группы выполняются в положении лёжа на животе
Здесь, как правило, корпус приподнят. Руки и ноги двигаются как во время плавания. Это круговые, пружинистые движения и попеременная смена положений рук и ног.
Упражнения четвёртой группы выполняются пациентом, стоя на четвереньках
Выполняются такие движения как, потягивание туловища к правой и левой пятке. Попеременное вытягивание правой руки и левой ноги и наоборот. Вытягивание рук и ног одноимённой стороны тела. Пружинистые, следующие друг за другом, движения ног и рук на весу. В этом тренировочном комплексе пациент усиливает работу мышц спины и ног. Учится держать равновесие на опорных конечностях. Из позы на четвереньках, шагая руками назад, пациент выходит в стойку на коленях.
Упражнения пятой группы выполняются стоя на коленях
- Исходное положение (и. п.): Стойка на коленях. Руки опущены вдоль тела.
Мышцами брюшного пресса, мышцами спины и боковыми мышцами туловища, держим корпус тела ровно и жёстко. Разводим руки в стороны и переводим вес тела то на одну, то на другую ногу. При этом неактивная нога висит в воздухе. Повторяем движение.
- И. п. упр. 1.Руки ставим на пояс.
Мышцы брюшного пресса, мышцы бедра держим в напряжении. Смотря в пол, отклоняемся осторожно назад. Возвращаемся в стойку. Повторяем упражнение (как будто качаемся). При выполнении этого упражнения рядом должен находиться человек, страхующий пациента.
Через сторону достаём и ставим перед собой поочерёдно правую и левую ногу. При этом стопа ставится на пол всей плоскостью.
Руки через стороны поднимаем вверх и тянемся. Опускаем руки.
Поднимаемся, ставим сильную ногу на пол, упираемся обеими руками в бедро — толчок двумя ногами и подъём всего тела. Распределение веса на обе ноги.
После отработки пятой группы упражнений пациент готов самостоятельно встать на ноги и сделать первые шаги, держа равновесие. Полный реабилитационный курс в основном занимает три месяца, но может продлиться и дольше. Во избежание рецидива, следите за своим образом жизни. Не поднимайте руками вес более 3-5 кг в течение года. В дальнейшем этот вес можно увеличить до 9 кг. Для того, чтобы процесс возвращения к обычной жизни не затянулся, будьте внимательны и осторожны в своих действиях. Постарайтесь привыкнуть к физкультурному комплексу, и вы забудете про грыжу.
Читайте также:



