Всд и искривление позвоночника
Сколиоз 2 степени ещё не вызывает серьёзных проблем со здоровьем, но уже заметен невооружённым взглядом. Как вовремя заметить проблему? Что делать, чтоб не допустить дальнейшее развитие болезни и исправить имеющиеся нарушения осанки?
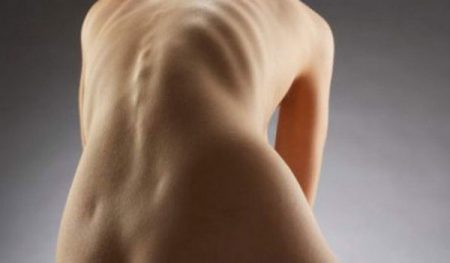
Диагностирование сколиоза 2 степени
Сколиоз 2 степени практически никогда не вызывает тяжелых нарушений в работе внутренних органов. Диагностику можно провести по внешним признакам и жалобам ребёнка.
Некоторые симптомы можно увидеть при осмотре, другие только при рентгенологическом исследовании. Жалобы, которые вызывает сколиоз 2 степени у ребёнка или подростка зачастую неспецифичны и могут только дополнить сведения, полученные при обследовании.
При осмотре ребёнка или подростка с подозрением на сколиоз поясничного или грудного отдела сравнивают симметричность высоты плеч, лопаток, формы и размера треугольников талии (расстояние между туловищем и свободно свисающей рукой), длины конечностей. В большинстве случаев обнаруживается мышечный валик, сформировавшийся из-за неравномерной нагрузки на мышцы и рёберный горб при наклоне вперёд.
Но стоит помнить, что в каждом отдельном случае набор симптомов может отличаться. Например, при S-образном сколиозе 2 степени заметных внешних изменений может не наблюдаться.
В зависимости от того, где наблюдается асимметрия, можно предположить в каком участке позвоночника возникла проблема:
- Разная высота плеч, лопаток – скорей всего, это случай сколиоза грудного отдела. При этом выше будет та часть плечевого пояса, в сторону которой направлено искривление. Также может наблюдаться впадение грудной клетки с одной стороны.
- Асимметрия ягодичных складок – наибольшее внимание стоит обратить на поясничный отдел.
Симптомы сколиоза 2 степени обычно уже хорошо заметны невооруженным глазом, кроме случаев, когда присутствует проблема избыточного веса.
В любом случае для постановки точного диагноза нужно пройти рентгенологическое обследование. При диагнозе сколиоз 2 степени на снимке будет виден изгиб позвонка на 11-25° в шейном, грудном или поясничном отделе.
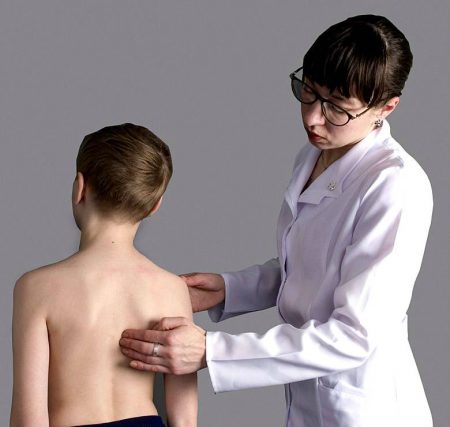
Нередко при осмотре ребёнка или подростка с нарушениями осанки, даже незначительными, можно услышать жалобы на быструю утомляемость, слабость, частые головокружения и головные боли. В некоторых случаях упоминаются боли в различных внутренних органах.
Нежелательно оставлять такие симптомы без внимания. Нужно тщательно обследовать внутренние органы, сдать анализы. В случаях, когда нарушений нет, результаты анализов соответствуют норме, может идти речь о ВСД, или вегетососудистой дистонии. Что это за заболевание и как его вылечить?
Вегетососудистая дистония при сколиозе
Суть ВСД заключается в сбое в организме, при котором все органы работают не очень слажено. Выраженность симптоматики зависит от степени дисбаланса между симпатическими и парасимпатическим отделами вегетативной нервной системы. Симптомами ВСД могут быть небольшие сбои в работе различных систем органов, боли самой разной локализации и интенсивности.
Существует прямая связь между ВСД и сколиозом.
Наиболее часто ВСД диагностируют у людей, имеющих нарушения в развитии костной системы, особенно позвоночника. Сколиоз может быть причиной такой деформации.
Нередко до того, как диагноз ВСД был поставлен, пациентам уже назначалось лечение, которое должно было помочь при их жалобах (например, боли в определённом органе), но принесло лишь временное облегчение. В таком случае облегчения состояния при ВСД можно добиться, только уменьшив степень сколиоза.
Лечение сколиоза 2 степени
Человеку с диагнозом сколиоз 2 степени уже необходима помощь специалистов и комплексный подход к лечению, то есть нужно одновременно использовать несколько методов.
Можно услышать рекомендации относительно таких способов лечения:
- Оперативное вмешательство;
- Ношение корсета;
- Физические упражнения;
- Массаж;
- Мануальная терапия.
Что из этого перечня действительно эффективно? Рассмотрим плюсы и минусы каждой методики.
Хирургическое вмешательство с целью исправления сколиоза обычно назначают при третьей или четвёртой степени заболевания. При второй степени ещё есть возможность исправить деформацию более безопасными способами.
Но в исключительных случаях, когда болезнь очень быстро прогрессирует и не получается даже остановить её развитие, не говоря уже об исправлении, операция может быть назначена.
Если принято решение лечить сколиоз хирургическим способом, нужно позаботиться о том, чтоб у ребёнка или подростка была возможность пройти полную реабилитацию после оперативного вмешательства. Необходимо подготовиться к ограничениям, с которыми он столкнётся после такого лечения.
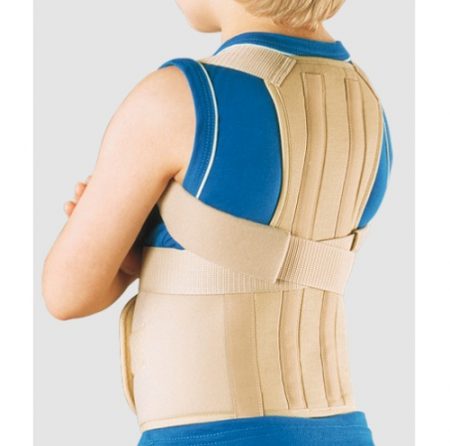
Для детей и подростков, у которых ещё не завершено развитие костной системы и продолжается рост позвоночника, ношение корсета может стать очень эффективным методом лечения. Многим корсет помогает исправить искривление, а замедление или прекращение деформации наблюдается практически во всех случаях.
Но у этого метода также есть свои недостатки:
- Подходит только детям и подросткам. Взрослому человеку, у которого прекратился рост позвоночника и скелет уже окостенел, корсет не поможет вылечить болезнь.
- Значительные ограничения – тот, кто носит корсет, не может самостоятельно выполнять практически все действия, при которых необходимо сгибать спину, наклоняться. Поэтому нужно, чтоб рядом был кто-то, кто мог бы ему в этом помогать, пока он будет лечить позвоночник.
- Большая продолжительность лечения. Корсет нужно носить очень долго – как минимум несколько месяцев. Снимать можно только на время процедур и гимнастики, если она назначена. Некоторые врачи даже спать рекомендуют в корсете.
К физическим упражнениям относят занятия плаваньем и специальной лечебной гимнастикой. Определённая польза от них есть, но всё же только упражнений недостаточно, чтоб исправить деформацию полностью.
Плаванье очень эффективно при первой степени искривления, но при запущенной болезни человек неправильно двигается даже в воде.
Но повредить оно тоже не может, если нет никаких других противопоказаний.
Лечебную физкультуру, которая бы помогла в лечении сколиоза, а не навредила, нужно подбирать совместно с лечащим врачом. Среди упражнений, которые назначают чаще других, чтоб лечить сколиоз, можно выделить такие:
Количество повторений и сам комплекс индивидуален в каждом отдельном случае.
Крайне нежелательны занятия тяжелой атлетикой, спортивной, художественной гимнастикой, футболом, так эти виды спорта создают дополнительную нагрузку на позвоночник и мешают полностью вылечить болезнь.
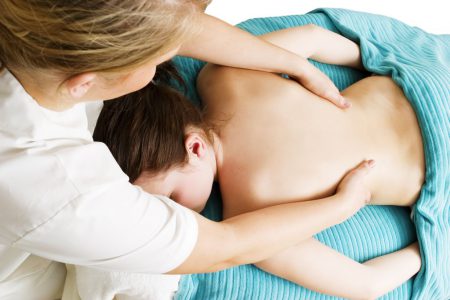
Массаж эффективен как вспомогательная терапия. Его проводят по 8-15 сеансов раз в полгода. Нужно внимательно подойти к выбору массажиста: он должен иметь опыт работы с больными сколиозом, после сеанса не должны возникать боли в спине.
Лучше всего первый сеанс массажа делать после того, как несколько месяцев регулярно проводились занятия лечебной гимнастикой. В мышцах за это время накопится усталость и массаж поможет их расслабить.
Мнения о мануальной терапии в настоящее время очень разнообразные. С одной стороны, эффект практически всегда есть, он заметен. Но, с другой, он краткосрочен, и если не закрепить его с помощью других методов (массаж, гимнастика, корсет), наоборот, может спровоцировать более быстрое прогрессирование болезни.
В любом случае, если вы решили лечить сколиоз с помощью мануальной терапии, не стоит делать ее слишком часто – в идеале не более 2-3 сеансов за полгода. Кроме того, посоветуйтесь с врачом по поводу наличия противопоказаний.
Все эти методы помогут вылечить или исправить сколиоз, 2 степень этой болезни — еще не приговор. Залог успеха — своевременное определение болезни на стадии не позднее второй и ответственный подход к лечению. Более поздние стадии искривления позвоночника поддаются лечению значительно хуже и сильно влияют на качество жизни пациента.
ВСД и шейный остеохондроз тесно связаны между собой. Обе патологии имеют немало схожих признаков. Диагностика и лечение этого сочетания осуществляются под контролем остеопата и невролога.

Общая информация
ВСД и остеохондроз шейного отдела сочетаются на фоне сдавливания одной из позвоночных артерий.
Также связь этих патологий объясняется сжатием обоих сосудистых стволов, которые проходят в каналах, с правой и левой стороны от позвоночника.
Воспалительный отек оказывает давление на позвоночные артерии. Результатом этого является сужение просвета. Кровообращение в головном мозге нарушается, что приводит к появлению специфической симптоматики.
Приток крови в головной мозг снижается, наблюдается нарастание гипоксических симптомов.
Мозговой ствол содержит крупные вегетативные центры. Клиническая картина формируется на фоне нарушения их трофики.
Остеохондроз и панические атаки сочетаются по причине сдавливания шейных артерий, поставляющих мозгу насыщенную кислородом кровь, а также необходимые ему микроэлементы.
По мере развития этой патологии, происходит следующее:
- Мозговое питание нарушается.
- Наблюдается пережатие артериальных стволов.
- Наблюдается образование наростов на костях.
- Диагностируется смещение шейных позвонков.
- Происходит истончение, деформирование межпозвоночных дисков.
Панические атаки при остеохондрозе проявляются не только внешней симптоматикой. Изменяется внутренняя среда организма. Наблюдается нарушение обмена кальция. Происходит изменение аминокислотного профиля, pH крови.
Это приводит к возникновению необъяснимой тревоги, иррационального неконтролируемого страха.
Клиническая картина
Шейно- грудной остеохондроз и ВСД объединяются кардиальными признаками. Сердце начинает биться чаще, иногда замедляется пульс. Возникают болезненные ощущения за грудиной.
Некоторые пациенты жалуются на сосудистую пульсацию в шее, руках, ногах. Возникает страх остановки сердца.
Появляется чувство нехватки воздуха при остеохондрозе. Человек может жаловаться на то, что ему тяжело дышать, или невозможно сделать полноценный вдох. Иногда наблюдается одышка. В запущенных случаях она присутствует даже тогда, когда человек лежит или сидит.
Ощущение нехватки воздуха сочетается с чувством тяжести в груди. Этот признак усугубляется тогда, когда пациент лежит. Симптомы становятся ярче на фоне панических атак.
При ВСД и остеохондрозе появляются следующие признаки:
- вздутие живота;
- тошнота;
- изжога;
- частые позывы в туалет;
- понос.
Если человек сильно волнуется, возникает тошнота, в животе появляются болезненные ощущения.
Эта симптоматика появляется на фоне компрессии корешка грудного отдела позвоночника.
Больной становится слишком эмоционален, его может раздражить любой пустяк. Возникает метеозависимость. Слишком жаркий или пасмурный день может спровоцировать сонливость. Некоторые больные имеют проблемы с засыпанием.
Возникает мучительное жжение в голове при шейном остеохондрозе. Дискомфорт объясняется нарушением венозного оттока. Иногда присутствует дрожь, наблюдаются обмороки.
У женщин наблюдаются проблемы с месячными, у мужчин — с потенцией.
Проявление ПА
ВСД, панические атаки и шейный остеохондроз имеют следующие общие симптомы:
- учащение биения сердца;
- одышка;
- спутанность мыслей;
- нарушение сна;
- сухость во рту;
- болевой синдром в области сердца.
Также для панических атак характерно появление немотивированных страхов, навязчивостей. Человек обычно боится сойти с ума или внезапно умереть. Реже встречается страх за близких. Паника отступает также внезапно, как и появляется.
Когда патология прогрессирует, панические атаки при шейном остеохондрозе имеют более тяжелые симптомы:
- нарушение зрительного восприятия;
- головокружения;
- нарушение слухового восприятия;
- неустойчивость;
- онемение рук или ног;
- судорожное сокращение мышц;
- покалывание в руках или ногах.
Может появиться шаткость походки. Иногда при возникновении новых панических атак чувство страха становится меньше.
ПА могут возникнуть на фоне длительного пребывания в не очень удобном положении. Неблагоприятную роль может сыграть эмоциональное, физическое или интеллектуальное переутомление.
На этом фоне происходит усиление передавливания артерий. Функционирование головного мозга нарушается.
Остеохондроз, сопровождающийся ПА , усугубляется наличием страха перед новыми приступами.
Уточнение диагноза
Взаимосвязь ВСД и остеохондроза устанавливается врачом. Специалист может назначить прохождение:
- УЗИ шейных сосудов.
- МРТ.
- КТ.
В некоторых случаях требуется сделать снимок позвоночника.
Как можно помочь
После того как досконально изучены причины и симптомы лечение предполагает борьбу с шейным остеохондрозом.
Врач принимается лечить остеохондроз:
- гимнастическими упражнениями;
- физиотерапией;
- препаратами.
Если шею тянет не очень сильно, назначаются лекарства, купирующие мышечные спазмы, снимающие воспаление, улучшающие кровоток. Разрешается не только пить таблетки, но и пользоваться специальными гелями, мазями, кремами.
Если тянущие ощущения очень сильны, прописываются болеутоляющие препараты.
Выполняется гимнастика следующим образом:
- вытягиваем шею назад, сохраняя уровень глаз и нижней челюсти;
- растягиваем трапециевидную мышцу;
- делаем осторожное движение шеей вниз;
- делаем сгибания, разгибания;
- выполняем повороты;
- делаем потягивания;
- выполняем боковые сгибания;
- делаем ротацию.
Во время выполнения упражнений шея может не раз хрустнуть. Поэтому делать гимнастику нужно только в присутствии врача.
Также остеохондроз на фоне ВСД лечится седативными медикаментами, антиоксидантами. Если кровоток снижен, назначаются лекарственные средства, улучшающие мозговое кровообращение. Когда повышается артериальное давление, прописываются гипотензивные препараты.
В более легких случаях пациенту назначается прохождение сеансов психотерапии.
Больному назначается прием:
- Антидепрессантов.
- Хондропротекторов.
- Витаминов.
- Минеральных комплексов.
- Нестероидных противовоспалительных медикаментов.
- Болеутоляющих лекарственных средств.
К наиболее эффективным антидепрессантам следует отнести Грандаксин, Афобазол, Белласпон. Из хондропротекторов назначается прием Алфлутопа, Румалона. Из нестероидных противовоспалительных — Ибупрофена, Диклофенака. Из болеутоляющих — Кетанова, Но-шпы.
Лучшими лекарствами, улучшающими обменные процессы и кровообращение, считаются Вазобрал, Винпоцетин.
Вегето сосудистую дистонию, сопровождаемую паническими атаками, лечат при помощи:
- баночного массажа;
- стоун-терапии;
- мануальных манипуляций;
- упражнений ЛФК.
Профилактические мероприятия
Рекомендуется вести здоровый образ жизни, больше заниматься спортом. Нельзя допускать повышения нагрузок на позвоночный столб. Также следует отказаться от спиртных напитков, сигарет.
Вегетососудистая дистония (ВСД) очень часто выставляется врачами в качестве диагноза. Как правило, большинство больных – женщины молодого и зрелого возраста.
Разноплановые жалобы и симптомы заставляют их пройти множество диагностических процедур, прежде чем обнаруживается истинная причина – остеохондроз шейно-грудного отдела позвоночника.
Но связь ВСД и остеохондроза выходит на первый план не сразу. Диагностика и лечение такой сочетанной и взаимосвязанной патологии должна производиться под контролем невролога и, если есть возможность, остеопата.
Рассматривая причинно-следственную связь двух заболеваний – ВСД и остеохондроза – следует начать именно с дегенеративного заболевания позвоночника.
Остеохондроз – это болезнь, поражающая фиброзную ткань межпозвоночных дисков в результате нарушения ее питания. Чаще всего заболевание развивается в результате недостаточной нагрузки на мышцы спины, низкой двигательной активности.
Код ВСД по МКБ-10 выставляется в зависимости от типа болезни.
В шейном отделе позвоночника проходят важные кровеносные сосуды, а именно позвоночные артерии и вены. Первые питают головной мозг кровью, содержащей много кислорода и питательных веществ, вторые уносят использованную кровь, чтобы вновь насытить ее.
При остеохондрозе шейно-грудного отдела позвоночника сужение межпозвоночных промежутков и наличие остеофитов приводит к компресссии позвоночных сосудов. Это и обуславливает симптоматику ВСД.
Жалобы разнообразны и очень часто маскируются другими заболеваниями: сердечными, желудочными, неврологическими.
Для простоты классификации их так и объединили:
- Кардиальные симптомы. Включают в себя приступы сердцебиения или замедления пульса, ощущение перебоев в сердце, боль за грудиной. У некоторых людей возникает чувство пульсации сосудов в шее, конечностях, страх остановки сердца.
- Симптомы со стороны дыхательной системы. Возникают при поражении шейно-грудного отдела позвоночника. Пациент жалуется на нехватку воздуха, на то, что бывает трудно вздохнуть, набрать побольше воздуха в грудь, частую одышку в покое. А также на чувство тяжести в груди, особенно в положении лежа. Данные признаки особенно выражены во время приступа панической атаки.
- Симптомы со стороны пищеварительной системы. Человека беспокоят изжога, тошнота, вздутие живота, частые позывы в туалет, диарея. При сильном волнении может возникнуть рвота, боли в животе. Данные признаки появляются при компресссии корешка грудного отдела позвоночника.
- Неврологические симптомы. В большей степени характерны для шейного остеохондроза. Жалобы заключаются в излишней эмоциональности человека, раздражительности. Больной становится чувствителен к переменам погоды. Часто сонлив либо, наоборот, долго не может уснуть, мучаясь бессонницей.
Пациента мучают головные боли, которые нельзя отнести к мигрени. Они могут возникать из-за нарушения венозного оттока. Иногда случаются обмороки.
Может возникнуть депрессивный синдром, пессимистичность, апатия.
В некоторых случаях происходят так называемые панические атаки – внезапно возникают чувства тревоги, сильного страха, которые могут сопровождаться любыми из вышеописанных симптомов.
- Другие симптомы. В эту группу мы объединили следующие проявления: подъем или снижение температуры тела, снижение или резкое повышение артериального давления, ощущение жара или холода, чувство прилива тепла к лицу или конечностям, повышенное потоотделение.
Иногда в далеко зашедших случаях у женщин могут наблюдаться проблемы с менструальным циклом, а у мужчин – импотенция.
Поэтому лечение и диагностика ВСД так трудна, ведь чтобы обнаружить заболевание, необходимо исключить ряд других болезней.
Лечение ВСД прежде всего заключается в терапии шейно-грудного остеохондроза. Используют методы лечебной физкультуры, массаж, бассейн, мануальная терапия. Из лекарств применяются противовоспалительные препараты, анальгетики, хондропротекторы.
Симптоматическое лечение ВСД предусматривает прием седативных препаратов, успокоительных, антиоксидантов. Также необходимо бросить курение, так как никотин сужает сосуды.
При ярко выраженных панических атаках используют транквилизаторы, в некоторых случаях – антидепрессанты (трициклические или селективные ингибиторы обратного захвата серотонина).
Полезной бывает также консультация психолога или психотерапевта.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
При снижении мозгового кровотока используют препараты, улучшающие мозговое кровообращение. При повышении артериального давления принимают гипотензивные медикаменты.
Из всего вышесказанного ясно, что лечение вегетососудистой дистонии возможно только в том случае, если убрать ее основную причину – остеохондроз. Однако сложность состоит в том, что больной ВСД не всегда находит в себе силы заняться лечебными упражнениями, спортом. Из-за страхов и апатии он предпочитает лечиться таблетками, маскируя симптомы.
Остеохондроз и ВСД прогрессируют, и возникает замкнутый круг. А для того, чтобы его разорвать, необходимо вести здоровый и активный образ жизни.
Зачастую большая часть населения земного шара не обращает внимания на ноющую боль в спине, легкое головокружение, покалывания в груди, нестабильное артериальное давление и прочие симптомы, появление которых списывается на переутомление и невроз. Однако это может быть началом развития очень серьезной болезни – остеохондроза.
Общие сведения про остеохондроз
Остеохондроз – заболевание, обусловленное дистрофическими изменениями в хрящах суставов. В современном обществе принято считать, что данная болезнь может локализоваться только в межпозвоночных дисках. Но это суждение ошибочно, так как остеохондроз поражает абсолютно любой сустав, а запущенная его стадия негативно влияет на нервную систему.
Причины развития заболевания могут быть абсолютно различными. В первую очередь следует отметить, что это воспалительное заболевание хрящей, вызванное различного рода инфекциями. Если речь идет об остеохондрозе позвоночника, то тут основной причиной развития болезни зачастую являются микротравмы, вызванные периодическими сильными нагрузками наряду с неверным питанием.

Основные причины:
- Наследственность;
- Инфекции, нарушение обмена веществ, избыточный вес;
- Травмы позвоночника (микро и макро), перегрузки, поднятие тяжестей, малоподвижный образ жизни;
- Плоскостопие, искривление позвоночника (отсюда аномальное давление на определенные участки позвоночника);
- Неправильное питание, курение, злоупотребление алкоголем, нездоровый образ жизни;
- Возрастные изменения в организме и костных тканях;
- Нервное напряжение, невроз, стрессы, депрессия (как факторы, провоцирующие ведение нездорового образа жизни).
Более подробно рассматривая межпозвонковый остеохондроз, можно выделить следующие его виды, в зависимости от локализации болезни:
- Шейный.
- Грудной.
- Поясничный.

Следует отметить, что экстрасистолия при остеохондрозе случается очень часто. Сам остеохондроз не вызывает физическое нарушение миокарда, но приводит к сдавливанию и защемлению нервных волокон, что провоцирует сильную боль. Поэтому можно утверждать, что на фоне развития остеохондроза увеличивается риск возникновения большего количества экстрасистол.
Симптомы, вызванные сдавливанием спинномозгового нерва, характеризуются нарушением чувствительности и болями в темени, затылке, наружной поверхности плеча, предплечье. Часто шейный остеохондроз вызывает распространяющуюся боль и онемение от шеи к мизинцу.
Связь с ВСД

Является ли вегето сосудистая дистония пусковым крючком для развития остеохондроза? Нет, это одно из самых распространенных заблуждений, так как ВСД и остеохондроз только шагают рука об руку и не являются первопричинами друг друга.
Вегето сосудистая дистония и любые ее проявления (невроз, паническая атака) и симптомы (головокружение, повышенное артериальное давление, тахикардия) – это вегето нарушения, то есть нарушения в работе ЦНС, а конкретно в вегетативной нервной системе. Поэтому любые нарушения в работе позвоночника, спровоцированные остеохондрозом, не оказывают прямое давление на вегето систему и не провоцируют развитие ВСД.
Почему же ВСД и остеохондроз встречаются в паре? Дело в том, что дегенеративные нарушения в позвоночнике влияют на работу внутренних органов. Разрушенный и принявший неправильное положение диск оказывает давление на двигательные нервы, защемляет нервные окончания, а искривление позвоночника оказывает аномальное давление на внутренние органы и вызывает сильную нагрузку на всю опорно-двигательную систему.
Усиленный болевой синдром, вызванный такими нарушениями в организме, провоцирует невроз, панику и другие вегето симтомы: затрудненное дыхание, тахикардия, гипертония (повышенное артериальное давление) и т. д. Вот и проявляются поясничный, шейный или грудной остеохондроз и ВСД одновременно.
Иными словами, негативно влияет на вегетативную нервную систему боль, вызванная остеохондрозом, а не сама болезнь. Добавить к этому такие отрицательные факторы, как депрессия, невроз и стресс, получаются в итоге два заболевания, условно сопутствующие друг другу.
Поставить верный диагноз и назначить правильное лечение может только квалифицированный специалист
Лечение
Если исходить из основ медикаментозного лечения, то вегето сосудистая дистония требует лечения седативными препаратами, успокаивающе действующими на ЦНС (особенно когда у больного наблюдается невроз или депрессия), а остеохондроз – это прежде всего воспаление и лечить его необходимо противовоспалительными препаратами. Главное помнить, что малоэффективно только купировать симптомы, важно избавиться от первопричины возникновения заболевания.
К альтернативным методикам лечения можно отнести лечебную гимнастику, мануальную терапию, иглоукалывание, гидромассаж и лечебную диету.
Видео: связь всд (па) и остеохондроза
Если видео не загрузилось, попробуйте обновить страницу (нажать клавишу F5 на клавиатуре), это может помочь.Болезни позвоночника и спины: их названия, симптомы и лечение
Очень часто при болезнях позвоночника на начальном этапе их путают с другими заболеваниями и начинают подозревать у себя проблемы с сердцем или другими органами.
Это объясняется симптомами, которые сопровождают заболевания позвоночника: постоянная усталость, ощущение скованности между лопатками, боли за грудиной, онемение конечностей, боли в левой лопатке, тахикардия и др.
Содержание статьи:
Остеохондроз
Сколиоз
Ишиас
Спондилез
Грыжа межпозвоночного диска
Болезнь Бехтерева
Заболевания спины довольно распространены и могут возникать у людей разных возрастных групп. При этом обычно никто не спешит к доктору на обследования при появлении болезненности в спине. 
Большинство идет в аптеку за очередными обезболивающими таблетками и мазями. Болезнь при этом прогрессирует, что чревато необходимостью более длительного лечения, иногда и с хирургическим вмешательством.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Разнообразных заболеваний позвоночника довольно много.
Вот список основных и наиболее часто встречающихся:
- остеохондроз;
- сколиоз;
- ишиас;
- спондилез;
- спондилоартроз;
- протрузия диска;
- грыжа межпозвоночного диска;
- радикулопатия;
- пояснично-крестцовый радикулит;
- спондилолистез;
- спондилолиз;
- синдром конского хвоста;
- миелопатия;
- переломы позвоночника;
- опухоли позвоночника;
- болезнь Бехтерева;
- остеопороз;
- лордоз;
- люмбаго;
- дорсопатия;
- межреберная невралгия.
Это заболевание характеризуется дегенеративно-дистрофическими изменениями в тканях позвоночника. При этом поражаются межпозвоночные диски, тела позвонков, прилегающие суставные поверхности и связочный аппарат позвоночника. В зависимости от того, в каком отделе позвоночника развилась болезнь, выделяют поясничный, шейный, грудной и смешанный остеохондроз.
Симптомы этого заболевания зависят от затронутого отдела позвоночника. Так, при грудном остеохондрозе больного будут тревожить:
- приступы боли в области ребер при ходьбе;
- болезненность в груди и между лопатками, усиливающаяся при глубоких вдохах и выдохах, наклонах, поднятии рук;
- онемение некоторых участков кожи;
- ощущение сдавленности груди;
- ощущение холода либо жжения в ногах.
При шейном остеохондрозе больной будет жаловаться на:
Симптомы поясничного остеохондроза:
- острая либо постоянная боль в пояснице, усиливающаяся при нагрузках;
- боль, отдающая в ноги, крестец или органы малого таза;
- человек пытается находиться постоянно в одном положении, при котором боль стихает.

Судя из приведенных симптомов остеохондроза определить самостоятельно его довольно трудно и можно ошибиться. Поэтому при подозрении на это заболевание либо при наличии каких-либо из симптомов, следует отправляться на прием к врачу.
В лечебном учреждении после прохождения необходимых анализов и исследований (МРТ, УЗИ, ЭКГ и др.), будет назначено лечение.
Лечение при остеохондрозе назначается комплексное и включает медикаментозные и немедикаментозные методы. В каждом случае схема лечения подбирается индивидуально и может включать:
- Немедикаментозная терапия:
- лечебная гимнастика;
- мануальная терапия;
- тракционное лечение;
- лечебная диета;
- ультразвуковая терапия;
- изометрическая кинезиотерапия;
- вибростимуляция;
- подводный гидромассаж;
- лазерная терапия;
- магнитостимуляция.
- Медикаментозная терапия:
![]()
- НПВС в виде таблеток, уколов, мазей и гелей ( Диклофенак, Олфен, Мовалис, Кетанов, Ибупрофен, Ортофен, Наклофен, Индометацин и др.);
- спазмолитики (Но-шпа, Миоластан, Сирдалут и др.);
- антиоксиданты (витамин С, токоферол, мексидол и др.);
- стимуляторы микроциркуляции крови (Трентал, Актовегин, Теоникол, никотиновая кислота и т.д.);
- хондропротекторы (Глюкозамина сульфат, Хондроитина сульфат, Алфлутоп, Румалон и др.)
Это заболевание определяется как стойкое боковое искривление позвоночника, которое вызывает нарушения во внутренних органах, вызывает болезненность, уменьшается подвижность позвоночника. Наиболее характерно развитие этой болезни в возрасте от 6 до 15 лет.
Очень важно вовремя обратить внимание на нарушение осанки ребенка, чтобы начать лечение и не запустить болезнь. Так как болезнь появляется в детском возрасте, то заподозрить ее наличие можно при появлении жалоб ребенка на боли в груди, ногах, тазу, постоянную усталость. Визуально можно определить сутулость. В запущенных случаях ребенок начинает ходить боком либо хромать.
При появлении подозрений необходимо сразу же обращаться к доктору, чтобы не позволить болезни прогрессировать. Врач проведет ортопедический осмотр, оценку неврологического статуса и обменных процессов пациента и назначит эффективное лечение.
Лечение сколиоза включает целый комплекс мероприятий, среди которых:
- лечебная физкультура;
- мануальная терапия;
- ношение специальных корсетов;
- занятия на специальных тренажерах;
- медикаментозная терапия при необходимости снятия болевых ощущений, а также при сопутствующих обменных либо нервных нарушениях.
Это заболевание обычно проявляется обострениями 2-3 раза в год и определяется, как воспаление седалищного нерва.

Ишиас – болезнь с очень разнообразными и не постоянными симптомами. Она может проявляться по-разному у разных пациентов.
Основным симптомом является боль, которая может локализоваться в пояснице, а может распространяться в ягодицу и охватывать всю ногу, вплоть до пальцев. При этом ее характеризуют, как:
В запущенных случаях боль становится нестерпимой и появляется приступами при любом движении, а иногда и в неподвижном состоянии.
Врач проводит осмотр пациента. При необходимости может быть назначена компьютерная томография, электромиограция, рентгеноскопия и МРТ.
Лечение ишиаса должно быть комплексным. Оно зависит от состояния больного и особенностей протекания болезни. Могут назначаться:
- мануальная терапия;
- лечебная гимнастика;
- акупрессура;
- вакуумная терапия;
- хирургическое вмешательство;
- прием обезболивающих препаратов группы НПВС ( Диклофенак, Мелоксикам, Кетанов, Ортофен, Ибупрофен, Индометацин и др.);
- новокаиновые блокады.

Заболевание возникает из-за дегенеративных изменений позвоночника, при которых разрастается костная ткань по краям позвонков.
Спондилез в зависимости от места развития подразделяется на грудной, шейный и поясничный. При этом менее всего проявляется симптомами грудной спондилез, из-за чего больные не подозревают о нем длительное время.
Главный симптом заболевания – боли и ограниченная подвижность в месте дегенеративных изменений. Кроме того, боли усиливаются в ночное время, распространяются на весь позвоночник. Больному сложно найти положение тела, при котором боль менее выражена.
Так как симптомы характерны и для других заболеваний спины, за диагнозом следует обращаться к врачу. Для уточнения диагноза понадобится проведение рентгенологического исследования, компьютерной томографии или МРТ.
Лечение спондилеза комплексное и направлено на консервирование процесса разрастания костной ткани и уменьшения проявляемых симптомов.
- массаж;
- иглоукалывание;
- мягкие остеопатические техники;
- гирудотерапия;
- электрофорез;
- ударно-волновая терапия;
- лечебная физкультура;
- прием НПВС (Ибупрофен, Ортофен, Мовалис, Кетанов, Диклофенак и др.).
Это заболевание – начальная степень грыжи диска, которая проявляется выпячиванием межпозвоночного диска без разрыва фиброзного кольца при этом.
Наиболее часто протрузия возникает в поясничном отделе позвоночника.
Симптомы болезни зависят от места локализации протрузии. Ниже приведены основные из них, которые должны побудить обратиться к доктору за постановкой диагноза и назначением лечения:
- боль, возникающая в месте протрузии и усиливающаяся при движениях, длительном пребывании в одной позе, она может распространяться в голову, руку или ноги;
- торакалгия;
- слабость в мышцах;
- онемение;
- ограниченная подвижность.
Лечение протрузии, как и других заболеваний позвоночника, проводится комплексно и включает несколько методик для получения стойкого результата:
- лазерная терапия;
- лечебная физкультура;
- иглотерапия;
- фармакопунктура;
- вакуумная терапия;
- прием НПВС (Диклофенак, Ортофен, Ибутард, Кетанов, Мовалис и др.);
- прием витаминов группы В;
- прием миорелаксантов.

Радикулопатия объединяет состояния при заболевании периферической нервной системы, возникающее из-за защемления, повреждения или воспаления корешков спинномозговых нервов. Чаще всего радикулит развивается на фоне остеохондроза или других заболеваний спины.
Симптомы болезни бывают достаточно разными и зависят от места локализации повреждения корешка. Условно их можно объеденить в 3 группы:
- Боль может быть различной интенсивности и выраженности, постоянная или периодическая, локализированная или отдающая в конечности и другие отделения позвоночника.
- Возникновение онемения, покалывания, жжения в конечностях из-за нарушения чувствительности.
- Слабость мышц.
Если имеются какие-либо из этих симптомов – следует обращаться к врачу. Так как в домашних условиях самостоятельно невозможно дифференцировать заболевания спины, а самолечением заниматься вообще не рекомендуется!
Радикулит необходимо лечить комплексно. Могут применяться:
- лечебная физкультура;
- мануальная терапия;
- тракция;
- прием НПВС (Напроксен, Ибупрофен, Диклофенак, Дексалгин, Нимесулид, Пироксикам, Мелоксикам идр.)
- прием миорелаксантов (Сирдалут, Мидокалм и др.)
- если причиной развития радикулита послужил стресс, то дополнительно назначают антидепрессанты и успокаивающие средства.
Эту болезнь еще называют анкилозирующий спондилоартрит. Проявляется она системным хроническим заболеванием суставов, при котором паталогический процесс локализируется в основном в паравертебральных мягких тканях, крестцово-повздошных сочленениях и суставах позвоночника.
Заподозрить у себя это заболевание можно при наличии следующих симптомов:
- слабость, повышенная утомляемость;
- болезненность всех мышц и суставов;
- поражения глаз;
- боль и чувство скованности в пояснице, усиливающиеся к утру;
- патологический кифоз;
На поздних стадиях болезни отмечается срастание суставов позвонков и формирование межпозвоночных костных мостов.

Врач для постановки диагноза, кроме осмотра и анализов, может назначить МРТ, компьютерную томографию или рентгенологическое исследование позвоночника. Дополнительно назначается анализ на выявление специфического антигена.
К сожалению, это заболевание полностью не излечимо, однако при своевременном обращении к доктору и соблюдении лечения можно замедлить прогрессирование и облегчить общее состояние.
Терапия этой болезни очень длительная и должна быть комплексной. Она включает в себя лечение в стационаре, посещение поликлиники и санаторно-курортный отдых.
Применяются следующие группы лекарственных средств:
- НПВС (Диклофенак, Нимесулид, Напроксен, Аэртал, Адвил, Мовалис, Мелоксикам, Пироксикам и др.).
- Глюкокортикоиды (Преднизолон, Гидрокортизон и др.).
- Ферментные препараты (Вобензим).
- Иммунодепрессанты.
Помимо приема лекарственных средств назначаются физиотерапевтические процедуры и лечебная физкультура.
Выше перечислены и описаны далеко не все заболевания спины. Из-за схожести симптомов самостоятельно отличить одно от другого практически невозможно. Поэтому при появлении болей и ограничения движения в спине необходимо обращаться к врачу.

Вылечить артроз без лекарств? Это возможно!
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Читайте также:



