Воспаленный сустав поясничного отдела

Крестцово-подвздошный сустав является важней анатомической частью опорно-двигательного аппарата человеческого тела. С его помощью происходит крепление тазовых подвздошных костей к позвоночному столбу. В нижней латеральной части подвздошной кости располагается вертлужная впадина, которая является структурной частью тазобедренного сустава. С его помощью к тазу и позвоночнику происходит крепление нижних конечностей.
Теперь понятно, что боль в крестцово-подвздошном суставе может быть спровоцирована как патологиями пояснично-крестцового отдела позвоночника, так и тазобедренного сустава. Довольно часто у беременных крестцово-подвздошный сустав болит на фоне развития симфизита или расхождения тазовых костей на фоне гормональной перестройки и размягчения хрящевой ткани.
Любое заболевание, которое затрагивает крестцово-подвздошный сустав, может потенциально привести к инвалидности и утрате способности самостоятельно передвигаться в пространстве. На это сочленение костей ложится серьезная физическая и амортизационная нагрузка. Оно часто подвергается разрушению в довольно молодом возрасте.
Если у вас крестцово-подвздошный сустав болит и симптомы заболевания еще не сильно выражены, поторопитесь обратиться за медицинской помощью. Дело в том, что ответить на вопрос о том, почему болит крестцово-подвздошный сустав, сможет только опытный врач после проведения диагностических обследований. Необходимо сделать как минимум несколько рентгенографических снимков для того, чтобы определить состояние крестцово-подвздошного сустава и исключить патологии тазобедренного сочленения костей, копчика, крестца и поясничного отдела позвоночника. Также может потребоваться консультация уролога, гинеколога, терапевта для исключения патологий внутренних органов. Иногда при дегенерации мышц тазового дня разрушение крестцово-подвздошного сустава провоцируется опущением внутренних органов. Также заболевания могут быть спровоцированы растущими опухолями, инфекционными воспалительными процессами и т.д.
В статье можно ознакомиться с анатомией этого сустава и местом его расположения. Также рассказано про возможные заболевания и способы их лечения. Если у вас присутствуют клинические симптомы разрушения крестцово-подвздошного сустава, то рекомендуем как можно быстрее посетить врача вертебролога или ортопеда. Эти специалисты смогут поставить точный диагноз и разработать эффективный план лечения. Не рекомендуем заниматься самостоятельно диагностикой и лечением. Без специальных обследований отличить дегенеративные дистрофические изменения в крестцово-подвздошном суставе от остеохондроза пояснично-крестцового отдела позвоночника вы не сможете. А методы лечения у этих патологий могут различаться.
Анатомия крестцово-подвздошного сустава
Сначала ответим на вопрос о том, где находится крестцово-подвздошный сустав в опорно-двигательном аппарате человека. Из названия этого сочленения костей становится понятно, что в суставную капсулу входят поверхности крестца и подвздошной кости. Соответственно располагается этот сустав между латеральными поверхностями крестца и подвздошными костями тазового кольца.
Крепление подвздошных костей происходит с помощью амфиартроза или тугого сочленения. Сустав парный симметричный – располагается с обоих сторон крестцовой кости.
Анатомия крестцово-подвздошного сустава:
- в него входят ушковидные поверхности подвздошных костей и плоские латеральные стороны крестца;
- все суставные поверхности покрыты волокнистым плотным хрящом, защищающим их от растрескивания, истирания и разрушения;
- суставная капсула плотная, практически не растяжимая, внутри неё находится ограниченное количество синовиальной жидкости;
- поддержку оказывают межкостные крестцово-подвздошные связки;
- стабильность сустава обеспечивается мышечным аппаратом;
- за его кровоснабжение отвечают ответвления поясничных и подвздошно-поясничных артерий и одноименных вен;
- иннервация тканей осуществляется за счет ответвлений, исходящих из пояснично-крестцового нервного сплетения.
Анатомически крестцов-подвздошный сустав относится к самым прочным сочленениям костей в организме человека. Отвечает за крепление тазового кольца и нижних конечностей, оказывает помощь в равномерном распределении амортизационной нагрузки, возникающей во время ходьбы, бега и прыжков человека.
Артроз – дегенеративные дистрофические изменения
Артроз крестцово-подвздошных суставов – это заболевание, которым страдают люди в возрасте старше 40-ка лет. Исключение составляют женщины, перенесшие неудачную или осложненную симфизитом беременность. У них заболевания крестцово-подвздошных суставов могут начать развиваться примерно в возрасте 25 – 30 лет. Обычно в течение нескольких лет заболевание протекает без выраженной симптоматики.
Клиническая картина дистрофических изменений крестцово-подвздошных суставов развивается впервые после тяжелой физической нагрузки. Напрмиер, после уборки урожая картофель на даче начинает резко болеть нижняя часть спины. Появляется выраженная мышечная слабость в ногах. При осуществлении движений боль усиливается и появляется хруст.
Дегенеративные изменения крестцово-подвздошных суставов затрагивают в основном хрящевую ткань, которой покрыты суставные поверхности хряща и подвздошных костей. На фоне снижения кровотока и лимфотока начинается обезвоживание гиалиновых хрящей. Они утрачивают свою эластичность и начинают постепенно разрушаться. По мере того, как хрящевая защитная ткань оголяет костные поверхности, они начинают травмироваться друг об друга при движениях.
При отсутствии современного лечения пациента ожидает полное сращение между собой подвздошных и крестцовой костей. Это приведет к жёсткой контрактуре, нарушающей процесс передачи амортизационного импульса от нижних конечностей на межпозвоночные диски поясничного отдела позвоночника. Поэтому они быстро разрушаются и формируется грыжа.
Сакроилеит – воспаление крестцово-подвздошного сустава
Воспаление крестцово-подвздошного сустава может быть инфекционным или асептическим. Проникновение патогенной микрофлоры может произойти следующим путем:
- при распространении из расположенных в брюшной полости или малом тазе очагов инфицирования (у женщин это может быть аднексит, у мужчин – простатит, у представителей обоих полов – цистит, пиелонефрит, колит, дизентерия, сальмонеллез и т.д.);
- распространение с током кров и лимфы – инфекция может быть занесена даже из кариозной полости зуба, воспаленного подчелюстного лимфатического узла, среднего уха и т.д.;
- образовании раневой поверхности в области подвздошно-крестцового сустава (ссадина, проникающее огнестрельное или ножевое ранение, разрыв, открытый тип перелома и т.д.);
- послеоперационное осложнение в случае нарушения правил асептики и антисептики при проведении хирургического вмешательства на пояснично-крестцовом отделе позвоночника;
- проведение пункции или спинальной анестезии с нарушением правил асептики и антисептики.
Сакроилеит крестцово-подвздошного сустава развивается остро. Симптомы воспаления подвздошно-крестцовый сустава:
- острая боль сбоку от крестца;
- повышение температуры тела и общая слабость, снижение работоспособности;
- покраснение кожных покровов в области поражения;
- болезненная пальпация и ощущение флюктуации при надавливании на область пораженного сустава;
- слабость в ноге на стороне поражения.
Все симптомы могут самостоятельно пройти в течение 7-10 дней. Особенно если это асептическая не гнойная форма артрита. Но это не означает полного выздоровления. Вероятнее всего сакроилеит перешел в фазу хронического рецидивирующего течения. Заболевание будет медленно прогрессировать и приведет к разрушению хрящевого защитного слоя. Затем начнет развиваться деформирующий остеоартроз крестцово-подвздошного сустава. Поэтому очень важно при развитии воспаления обращаться за медицинской помощью. Таким образом можно избежать серьезных проблем со здоровьем в будущем.
Симптомы дисфункции крестцово-подвздошного сустава
Дисфункция крестцово-подвздошного сустава возникает как по причине дегенеративных дистрофических изменений, так и в результате травматического воздействия. В процессе проведения дифференциальной диагностики врач также должен исключить вероятность некротического распада тканей и опухолевые процессы, в том числе метастазирование онкологических новообразований, расположенных в других отделах человеческого тела.
Клинические симптомы дисфункции крестцово-подвздошного сустава:
При осмотре видно, что на стороне пораженного сустава напряжены мышцы. При длительном течении заболевания возможно сколиотическое искривление позвоночного столба в поясничном отделе с компенсаторной целью.
Для подтверждения диагноза необходимо сделать рентгенографический снимок пояснично-крестцового отдела позвоночника и пораженного крестцово-подвздошного сустава. При затруднении с постановкой точного диагноза врач может порекомендовать провести МРТ обследование.
Как лечить крестцово-подвздошный сустав
Если крестцово-подвздошный сустав болит, то перед тем, как лечить его, нужно сначала поставить точный диагноз. Нужно определить состояние костной и хрящевой ткани, исключить вероятность гнойного расплавления. Если есть подозрение на инфекционный воспалительный процесс, то для лечения назначается курс антибиотиков широкого спектра действия. Не лишним будет сделать пункцию суставной полости и по результатам бактериологического исследования полученной синовиальной жидкости уже производить подбор антибактериального препарата.
С целью обезболивания можно кратковременно использовать нестероидные противовоспалительные препараты и миорелаксанты. Но они дают очень слабый эффект при подобном заболевании. Чаще всего для обезболивания артроза крестцово-подвздошного сустава официальная медицина предлагает внутрисуставное введение кортикостероидов и анестетиков. Такой блокады хватает примерно на месяц. Затем нужно повторять внутрисуставную инъекцию.
Применение хондропротекторов при данном заболевании даже при внутрисуставном введении в большинстве случаев совершенно бесполезно. Не стоит тратить свои деньги и на покупку витаминных, сосудорасширяющих препаратов. Они практически не проникают в данный сустав и не оказывают абсолютно никакого лечебного эффекта.
Возможно альтернативное лечение крестцово-подвздошного сустава с помощью методов мануальной терапии. Напрмиер, акупунктура (воздействие на биологически активные точки на теле человека) позволяет быстро и безопасно купировать болевой синдром и запустить процесс регенерации тканей за счет использования скрытых резервов организма. А лечебная гимнастики и кинезиотерапия запускают процесс восстановления физиологического строения крестцово-подвздошного сустава. Также можно использовать массаж, остеопатию, электромиостимуляцию, физиопроцедуры, лазерное воздействие и многое другое.
Перед тем, как лечить крестцово-подвздошный сустав, изучайте альтернативные возможности. В официальной медицине на сегодняшний день отсутствуют фармаколочгеиские средства, которые могли бы вернуть здоровье при артрозе крестцово-подвздошного сустава.
Имеются противопоказания, необходима консультация специалиста.
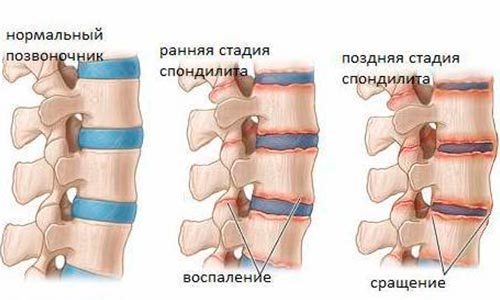
Группа заболеваний позвоночного столба и суставов различной этиологии, которые носят хронический, воспалительный характер – это спондилит. Его характерной особенностью является нарушение плотности костей, и костные деформации различной степени тяжести.
Заболевание относится к редкому типу заболевания, при котором поражается опорно-двигательный аппарат. Нечеткая симптоматика приводит к затруднениям в диагностике или к диагностике на поздних стадиях. Сопутствующим осложнением может быть воспаление межпозвоночного диска и разрушение тел позвонков. Во избежание дальнейших патологий необходимо своевременное и активное лечение.
Симптомы воспаления позвоночника
Признаки различных форм воспаления идентичны, но при этом могут поражаться различные отделы позвоночника. Разницу можно заметить только в степени выраженности патологического процесса и тяжести сопутствующего поражения.
Неврологические нарушения зависят от того, какой отдел подвергся инфицированию. Симптомы воспаления в области позвоночника в шейном отделе приводят к наиболее тяжелым проявлениям, в виде частичного или полного паралича конечностей, парестезии без видимой причины, задержки или недержания кала и мочи.
В грудном и поясничном отделе похожая симптоматика. Она отличается от шейного только нарушениями в нижних конечностях. К числу общих признаков относятся:
- болевые ощущения различной степени и вариабельности проявления,
- снижение подвижности,
- появление скованности движений,
- задержка или недержание естественных нужд,
- нарушения сна,
- состояние перманентного дискомфорта,
- гиперчувствительность или парестезия позвоночного отдела и близлежащих частей костного скелета.
Общность клинических проявлений на ранней стадии и нераспространенность заболевания приводят к тому, что основными симптомами, по которым определяется воспаление в позвоночнике становятся выраженные неврологические нарушения. Они не только влияют на подвижность позвоночника, но и приводят к инвалидизации пациента.
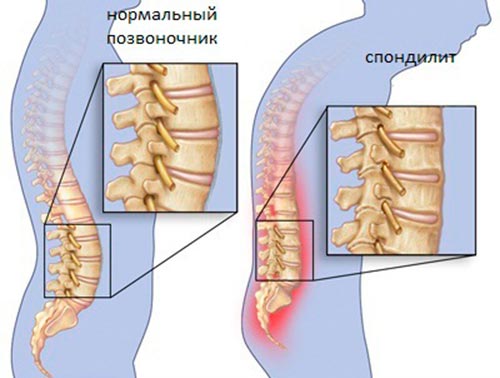
Воспаление шейного отдела позвоночника характеризуется острыми болями часто в виде прострела на пораженной стороне. Для мышц характерен вялый тонус, препятствующий разгибанию конечностей.
Воспаление грудного отдела позвоночника ведет к опоясывающим болям в районе туловища. Нарушение движений в нижних конечностях носит спастический характер. Ниже пораженного позвонка наблюдается отсутствие чувствительности.
Спондилит поясничного отдела позвоночника может давать вялые параличи конечностей, иррадиирующие боли в промежность и истинные недержания мочи или кала из-за отсутствующего тонуса мочевыводящих путей и сфинктеров прямой кишки. На фоне общей интоксикации, вызванной воспалительным процессом инфекционного происхождения, может появиться температура.
Совмещение болей в позвоночнике, температуры и воспалительного процесса должно стать причиной немедленного обращения к специалисту для диагностики. Она может стать решающим фактором в достижении положительного результата лечения.
Факторы развития воспаления позвоночника
Основным фактором, из-за которого возникает спондилит, является наличие в организме инфекционного заболевания. Микроорганизмы, попавшие в кровь человека, разносятся повсеместно. Попадая в позвоночный столб, они становятся причиной поражения одного или нескольких сегментов.
Воспалительный процесс в конкретном сегменте может быть инициирован дополнительными факторами, в число которых предположительно входят:
- травма позвонков,
- генетическая предрасположенность,
- врожденные патологии позвоночника,
- онкологические заболевания,
- постоянно повторяющиеся нехарактерные нагрузки.
Различают два типа инфекций, на фоне которых развивается воспаление позвонков. Первый тип вызывается специфическими бактериями, провоцирующими поражение костной ткани. К таким поражениям в позвоночнике приводит сифилис, туберкулез, бруцеллез, сифилис, гонорея и актиномикоз. Второй тип, неспецифический, вызывается гнойными бактериями. Его причиной может быть стафилококк, гемофильные палочки и условно-патогенные кишечные палочки.
Ревматоидный спондилит возникает после того, как человек переносит заболевание, вызванное гемолитическим стрептококком группы А. В этом случае поражение позвонков является следствием ангины, кардита и пиодермии. На фоне общего выздоровления и отсутствия бактерии в организме наступает асептическое воспаление позвоночника. Это результат того, что антитела организма принимают соединительную ткань позвоночника за стрептококк группы А, который очень на нее похож, и при этом атакуют свои же собственные клетки.

Это повреждение позвоночника может сочетаться со спондилитом или быть одной из причин его возникновения. Часто происходит на фоне деформации фиброзного кольца, его разрыва и попадания инфекции в место травмирования.
Иногда возникшее воспаление позвоночника становится причиной деформации позвонков. Это приводит к повреждению фиброзного кольца и выпячиванию пульпозного ядра. Повреждение, травма и воспаление могут сделать межпозвонковый диск уязвимым при наличии в организме любой инфекции.
Виды спондилита
Диагностика воспаления позвоночника, симптомы и его лечение зависят от того, к какому виду спондилитов относится диагностированный у пациента.
Остеомиелит позвоночника – это острый гнойный воспалительный процесс, поражающий в своем развитии межпозвоночные диски, связки позвоночника, спинномозговые корешки, расположенные рядом мышцы, и далее – спинной мозг. Развивается в теле позвонков. Его начало острое, с повышением температуры, резким ухудшением самочувствия и интенсивными болями в области поражения.
При своевременном обнаружении, и соответствующем лечении этот вид не несет особой опасности. Поэтому при любых схожих симптомах необходимо немедленное обращение к врачу.
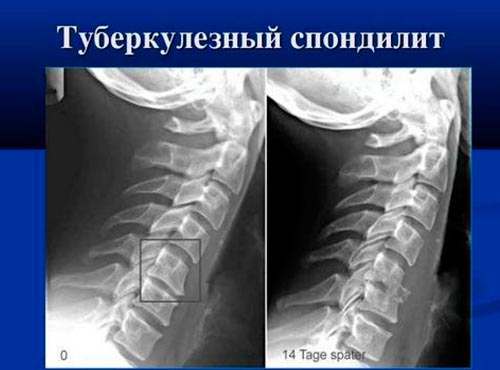
Хроническое воспаление позвонков, возникающее при заражении организма туберкулезной палочкой – это туберкулезный спондилит. Второе название – болезнь Потта. Она появляется при занесении возбудителя гематогенным путем из очага поражения (обычно, легких) в позвоночник. В результате образуется туберкулезный бугорок, который разрушается на фоне ослабления защитных сил организма и приводит к разрушению кортикального слоя и смещению замыкательных пластинок.
Такая разновидность воспаления наступает у людей, которые контактируют с коровами или употребили молоко, зараженное бруцеллезом. Он поражает тела позвонков и протекает с волнообразными приступами, лихорадкой и слабостью. Сильные боли по всему позвоночнику проявляются после прохождения инкубационного периода. В результате поражаются мелкие суставы, диски и пояснично-крестцовые сочленения.
Может развиться у каждого человека с ослабленным иммунитетом, но наиболее часто является следствием перенесенной трансплантации органа, хирургических вмешательств и наличия злокачественных опухолей – паразитарный спондилит. Его причиной могут стать кандиды, криптококки, актиномицеты и эхинококки.
Возникает в молодом возрасте и некоторое время протекает бессимптомно болезнь Бехтерева. Воспалительный процесс начинается в пояснично-крестцовом отделе и постепенно охватывает все диски позвоночного столба. В не вылеченном состоянии нарастают боли, теряется подвижность, наблюдается деформация позвоночника, также возможны появления воспалительных процессов в грудной клетке. В запущенной форме происходит срастание позвоночных дисков между собой.
Лечение воспаления позвоночника
Избавление от любого воспаления производится методом комплексной терапии, в которую входит прием лекарств, устраняющих возможные причины, болевые ощущения и прекращающие воспалительный процесс. Также в курс лечения обязательно включают легкие упражнения, массаж и физиотерапевтическое воздействие. Но в любом случае лечение назначается в зависимости от вида, к которому относится спондилит.
Причины воспалительных процессов в позвоночном столбе при болезни Бехтерева (заболевание суставов) точно неизвестны. Однако установлено, что значимую роль играет наследственность и нарушения в иммунной системе. Болезнь Бехтерева связана с воспалением прод

Безболезненная, уникальная методика доктора Бобыря
Дешевле, чем мануальная терапия
Мягко, приятно, нас не боятся дети
Только с 20 по 30 июня! Записывайтесь сейчас!

Продолжительный аутоиммунный воспалительный процесс ведет к обызвествлению связок позвоночного столба. Болезнь поражает поперечные отростки грудных позвонков, межреберные и межпозвонковые суставы. Воспалительные процессы также приводят к появлению болевых ощущений при глубоком вдохе и уменьшению нормальной подвижности грудной клетки.
Болезнь Бехтерева может привести и к полной неподвижности позвоночника, поэтому, как только появились признаки заболевания (боль в суставах конечностей и позвоночнике, скованность в позвоночном столбе по утрам, изменения изгибов позвоночника) следует немедленно начать лечение.
Лечение болезни Бехтерева (воспаления суставов позвоночника) зависит от степени тяжести заболевания. В первую очередь оно направлено на борьбу с воспалительными процессами, при этом назначаются глюкокортикоиды и нестероидные противовоспалительные препараты, при тяжелой стадии заболевания применяют цитостатики (иммунодепрессанты), в качестве основного средства часто используют сульфасалазин.
Однако главными методиками лечения воспаления суставов являются кинезотерапия (лечение при помощи двигательной активности) и лечебная гимнастика. Благодаря этим методикам уменьшается функциональная недостаточность суставов и позвоночника. Кинезотерапию и лечебную гимнастику нужно проводить ежедневно и систематически до двух раз в день по полчаса.
В лечении воспаления суставов позвоночника применяют и массаж мышц спины. Он позволяет значительно снизить боль в позвоночнике, укрепить мышцы и уменьшить мышечную ригидность. Положительный лечебный эффект дают сеансы миостимуляции. После них мышцы полностью расслабляются, устраняются болевые ощущения, и увеличивается подвижность в воспаленных суставах.
При условии правильно назначенного медикаментозного лечения, частоты проведения кинезотерапии и лечебной гимнастики – остается минимальный риск деформации позвоночника или наступления неподвижности других частей скелета.
Воспаление суставов позвоночника (по-другому эта болезнь называется анкилозирующий спондилоартрит или болезнь Бехтерева) – это серьезное заболевание, тяжелые формы которого могут существенно осложнить жизнь пациента. Причины болезни полностью до сих пор неизвестны, однако главные факторы, влияющие на развитие воспаления, известны, это наследственность и нарушения иммунной системы. Долгий воспалительный процесс в суставах позвоночника может приводить к обызвестлению суставов, следствием чего является прогрессирующая потеря подвижности позвоночника.
Лечение воспаления суставов позвоночника должно быть направлено, в первую очередь, на устранение воспалительного процесса. Показано медикаментозное лечение: прием нестероидных противовоспалительных препаратов, а также иммунодепрессантов. Важным средством в лечении воспаления суставов позвоночника является также лечебная физкультура. Систематические упражнения способствуют снижению функциональной недостаточности позвоночника, возникающей из-за болезни. Необходимы постоянные занятия лечебной физкультурой – желательно ежедневно проводить по 1-2 сеанса по полчаса каждый. Хороший результат дает также применение лечебного массажа и физиотерапевтические процедуры с применением вертебральных тренажеров. Это снимает болевой синдром, а также увеличивает подвижность суставов позвоночника. При достаточном и своевременном медикаментозном и физиотерапевтическом лечении резко снижается риск полного обездвиживания больного.
Артрит поясницы также известен как артрит позвоночника. Это не состояние, а скорее симптом нескольких форм артрита, который влияет на позвоночник. Остеоартрит является наиболее распространенной причиной боли в поясничном артрите. По оценкам, более 50 миллионов россиян живут с той или иной формой артрита, диагностированного врачом. Хотя поясничный артрит не является типом артрита, многие люди, живущие с артритом, испытывают боль в поясничной области позвоночника.

Поясничный артрит заставляет вас испытывать хроническую боль или затяжную боль в костях нижнего отдела позвоночника. Эта область содержит пять или шесть позвонков. Некоторые люди чувствуют жжение после физической активности или просыпаются с жесткостью в этом районе.
Другие симптомы включают:
- Мышечные спазмы.
- Скрипучие звуки из суставов и ощущение боли.
- Уменьшенный диапазон движения.

Боль в поясничном артрите, как правило, развивается в результате:
Артрит поясницы главным образом связан с остеоартритом (ОА). В ОА хрящ, который (подушка) смягчает ваши суставы, изнашивается с течением времени. Грани суставов — это суставы, расположенные с обеих сторон позвонка. Здесь также соединяются позвонки. Это приводит к тому, что кости в позвоночнике измельчаются и давят друг на друга, когда вы двигаетесь. Это приводит к воспалению сустава, что и вызывает боль. Внешние факторы, такие как температура, ожирение и плохое питание, все это может вызвать воспаление, которое вспыхивает и становится хуже.
Другой распространенной причиной поясничного артрита является псориатический артрит. Эта форма артрита влияет только на людей, страдающих псориазом. Псориаз — это аутоиммунное заболевание, которое вызывает повышенные зудящие участки, воспаленной кожи. Около 20 процентов людей с псориатическим артритом испытают боль в пояснице. В некоторых случаях костные разрастания могут привести к смещению позвонков в спине. Это может привести к потере диапазона движения и созданию постоянного ощущения жесткости.
Реактивный или энтеропатический артрит.
Как реактивный, так и энтеропатический артрит связан с симптомами поясничного артрита. Реактивный артрит вызван инфекцией в вашем организме. Обычно это происходит после бактериальной инфекции, такой как хламидиоз или сальмонелла. Энтеропатический артрит обычно связан с воспалительным заболеванием кишечника, таким как язвенный колит и болезнь Крона. Диагностика реактивного артрита.

Как я узнаю, что у меня артрит поясницы
- Если вы испытываете артрит поясницы, возможно, у вас уже был диагностирован псориатический артрит. В большинстве случаев псориатического артрита, диагноз псориаза будет предшествовать любым симптомам артрита, которые возникают.
- Если вы испытываете скованность, скрипы и потеряли диапазон движения в нижней части спины и никогда не диагностировались у врача с артритом, обратитесь к врачу. Он проведет физический осмотр, чтобы проверить воспаление и припухлость на болевом месте.
- Если ваш врач подозревает, что у вас артрит, вам, вероятно, понадобится рентген. Рентген может показать любые проблемы с плотностью кости, потерей хряща и костными шпорами, которые могут вызывать вашу боль.
- Рентген может также быть полезен при отслеживании вашего артрита и оценки того, является ли рекомендуемое вами лечение предотвращением дальнейшего повреждения ваших суставов.
- Ваш врач также закажет анализ крови, чтобы определить, какой артрит у вас есть.
- Вас могут направить к ревматологу, который специализируется на боли в суставах, для дальнейшего обследования.
Лечение поясничного артрита
Типичный план лечения боли в поясничном артрите будет включать:
Лекарства без рецепта.
Нестероидные противовоспалительные препараты (НПВП) являются наиболее часто назначаемыми препаратами для лечения болей в спине, вызванные артритом. Эти лекарства могут помочь облегчить боль и воспаление.
- Аспирин.
- Ибупрофен.
- Напроксен.
Изменения образа жизни и альтернативные методы лечения.
Определенные изменения в образе жизни могут помочь уменьшить давление на позвоночник и улучшить общий взгляд.
К ним относятся:
- Похудение.
- Есть продукты, которые уменьшают воспаление.
- Бросить курить.
- Сокращение потребления алкоголя.
Вы также можете воспользоваться работой с физиотерапевтом. Он может помочь вам выполнить конкретные упражнения, которые могут восстановить потерянный диапазон движения в вашей нижней части спины.
Боль при поясничном артрите также можно лечить с помощью альтернативной или дополнительной медицины, особенно на ранних стадиях. Иглоукалывание и хиропрактика могут помочь облегчить боль в суставах, которая ощущается в нижней части спины, но они не являются долгосрочными решениями. Что такое хиропрактика.
Лекарства и хирургия
Если препараты без рецепта не облегчают ваши симптомы, ваш врач может рекомендовать кортикостероиды или миорелаксанты. Кортикостероиды используются для контроля воспаления, а миорелаксанты используются для минимизации мышечных спазмов. Ваш врач будет рекомендовать хирургию только в крайнем случае. Обычно это необходимо только в случаях, когда кости сливаются вместе или где боль настолько велика, что она препятствует любому диапазону движений.
Перспективы
Почти каждый тип артрита является хроническим, это означает, что он будет продолжать повторяться на протяжении всей вашей жизни. Тем не менее артрит часто можно контролировать с помощью комбинации изменений образа жизни и медикаментов. Ваш индивидуальный прогноз будет зависеть от типа артрита, который у вас есть, и тяжести ваших симптомов. Работайте с вашим врачом, чтобы определить лучший план лечения для вас.
Можно ли предотвратить поясничный артрит
Ваш возраст, семейная история и пол могут способствовать развитию артрита. Хотя эти факторы находятся вне вашего контроля, есть определенные вещи, которые вы можете сделать, чтобы ограничить давление на позвонки. Уменьшение давления может предотвратить вспышки поясничного артрита или другие симптомы.
Чтобы снизить риск возникновения вспышек:
- Поддерживайте здоровый вес. Перенос лишнего веса может привести к лишней нагрузке на суставы.
- Выбирайте упражнения с низким уровнем воздействия. Растяжение, йога и плавание могут снять напряжение на спине. Йога при заболеваниях суставов.
- Двигайтесь с осторожностью. При работе с тяжелыми предметами обязательно поднимайте ногами, а не спиной.
Читайте также:


