Воспаление цервикального канала боль в пояснице
Описание заболевания
В медицине воспаление, локализующееся в цервикальном канале, называется цервицитом или экзоцервицитом. Оно входит в перечень самых распространённых болезней, что обусловливается анатомическими особенностями строения женских половых органов. Цервикальный канал соединяет влагалище с шейкой матки, и воспаление чаще распространяется восходящим путём, попадая извне и следуя непосредственно из влагалища.
Видео от специалиста!
При отсутствии своевременного купирования воспалительных процессов они принимают хроническую форму, меняют нормальную структуру тканей и распространяются в шейку матки, вызывая эндоцервицит, а потом и эрозию.
Причины воспаления
Риски воспаления цервикального канала повышает влияние следующих факторов:
- воспалительные гинекологические заболевания (вульвит, вагинит, кольпит, эндометрит);
- инфекции, передающиеся половым путём (гонорея, трихомониаз, хламидиоз, уреаплазмоз);
- болезни мочевыделительной системы (цистит, уретрит);
- несоблюдение правил личной гигиены (нерегулярные подмывания, редкие смены гигиенических тампонов или прокладок во время критических дней, неправильные вытирания после посещения туалета);
- постоянное или частое использование агрессивных растворов для спринцеваний или подмываний;
- применение спермицидных свечей;
- гормональные сбои и перестройки в периоды климакса или менопаузы, беременности, полового созревания, а также после приёма гормональных средств, медикаментозного прерывания беременности;
- проведённые инвазивные манипуляции, нарушившие целостность тканей цервикального канала (установка внутриматочной спирали, выскабливание или аборт);
- беспорядочные половые связи без использования барьерных контрацептивов;
- грубые половые акты;
- вирус папилломы человека (ВПЧ);
- снижение общего иммунитета;
- сильные стрессы, резкая смена климата.
Как вы успели понять, воспаление, локализующееся в цервикального канале, может проникнуть в него разными путями: извне через наружные половые органы, из соседних органов, а также с током крови или лимфы. В результате происходят изменения во влагалище: в микрофлоре начинают преобладать патогенные микроорганизмы, а среда меняется и становится благоприятной для размножения болезнетворных бактерий. Так или иначе, здоровый и крепкий женский организм способен самостоятельно подавлять воспалительные процессы, но если он ослаблен, ситуация усугубляется.
Симптоматика
Симптомы воспаления цервикального канала зависят от причин патологического состояния. Картина может быть размытой и невыраженной, но при остром течении и присоединении инфекций признаки усиливаются и становятся явными.
Цервицит может вызывать неприятные ощущения во время половых актов или осмотре шейки матки.
Рассмотрим возможные симптомы, характерные для воспаления цервикального канала:
- Изменение характера влагалищных выделений. Меняться могут консистенция, оттенок, количество, запах. Отделяемое нередко становится густым, вязким или пенистым, окрашивается в жёлтый, зеленоватый, серый, коричневый или розовый цвет, неприятно и резко пахнет (кислым или гнилой рыбой).
- Дискомфорт, локализующийся во влагалище: зуд, ощущение присутствия инородного тела, жжение.
- Отёчность слизистых оболочек влагалища, гипертрофия его тканей. Наружные женские половые органы выглядят опухшими, сильно краснеют или приобретают бордовый оттенок.
- Тянущие или ноющие боли, локализующиеся в паховой области, нижней части живота, иногда в пояснице.
- Неприятные ощущения, возникающие во время половых контактов: дискомфорт, болезненность, нестерпимый зуд.
- Учащение актов мочеиспускания, рези, жжение или зуд во время опорожнения мочевого пузыря.
- При острых воспалениях возможны повышение температуры тела, общее недомогание.
Явные и выраженные симптомы обычно проявляются в первые несколько дней после внедрения в ткани возбудителей инфекций или после механических воздействий. Далее признаки сглаживаются и практически исчезают, возникая изредка и почти не беспокоя женщину. Это принимается за самостоятельное излечение, но на самом деле процесс приобретает хроническую форму, в результате чего периодически возникают рецидивы. Обострения вызываются влиянием неблагоприятных или раздражающих факторов: менструациями, переохлаждениями, половыми контактами.
Диагностические меры
Для диагностики гинеколог, в первую очередь, проводит осмотр на гинекологическом кресле с расширителями. При подозрении на воспаление цервикального канала назначаются мазки на флору с целью выявления возможных возбудителей инфекции, а также на цитологию для определения рисков перерождения здоровых клеток.
Врач может назначить общий анализ крови: повышение уровня лейкоцитов подтвердит наличие воспалительного процесса, а при увеличении СОЭ речь идёт о хронической форме. Дополнительно может проводиться кольпоскопия. При выявлении инфекции назначаются анализы на определение чувствительности возбудителей к разным группам антибиотиков.
Терапия
Лечение воспаления цервикального канала будет зависеть от причин заболевания. Терапия может включать следующие направления:
Лечение цервицита. Видео от опытного гинеколога.
Любые препараты назначаются исключительно врачом после проведённого обследования. Самолечение неэффективно, а порой опасно.
Воспаление цервикального канала и беременность
Если воспаление обнаружено при беременности, следует как можно скорее купировать его. Во-первых, возбудители способны проникать через плаценту к плоду. Во-вторых, при воспалении шейки она может стать рыхлой и раскрыться раньше времени, спровоцировав преждевременные роды или выкидыш.
Профилактика
Рассмотрим меры профилактики:
- Соблюдение правил личной гигиены.
- Отказ от беспорядочных половых связей, применение барьерных методов контрацепции.
- Регулярные посещения гинеколога – дважды в год.
- По возможности избегание меха нических воздействий: абортов, установок спиралей.
- Укрепление иммунитета.
Воспаление цервикального канала – распространённая, но решаемая проблема. Своевременное эффективное лечение позволит избавиться от заболевания и избежать последствий.
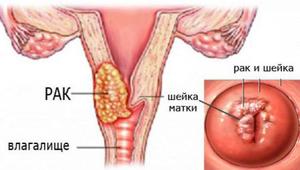
При воспалении шейки матки патологический процесс может локализоваться на всём протяжении её слизистой оболочки или определённой части.
Болезнь очень актуальна, чаще всего встречается у молодых женщин. Она требует лечения, ведь может стать причиной появления проблем с осуществлением функции продолжения рода.

Заключение
- симптомы заболевания зависят от формы течения патологии;
- основная причина развития воспаления шейки матки — проникновение условно-патогенной и специфической флоры;
- диагностируется с помощью гинекологического осмотра, цитологии, ПЦР, ИФА и кольпоскопии;
- лечится применением антибиотиков, противогрибковых препаратов, имуностимуляторов, противовирусных средств;
- снизить риск формирования отклонения можно, необходимо вести здоровый образ жизни, регулярно посещать гинеколога и вовремя лечить заболевания.

Что такое цервицит
Шейка матки выполняет защитную функцию, она препятствует проникновению инородной микрофлоры. Под влиянием ряда факторов, она теряет эту способность, наблюдается развитие цервицита. Он характеризуется появлением патологических выделений, болевых ощущений в нижней части живота и жжения при мочеиспускании.
Причины
Проникновение условно-патогенной флоры происходит контактным путём, а специфической — во время половых отношений.
Спровоцировать воспаление шейки матки может:
- родовая травма;
- наличие выскабливаней в анамнезе, проведённых с диагностической целью;
- аборт;
- постановка и удаление ВМС;
- новообразования шейки матки;
- генитальный герпес;
- папилломавирус;
- эрозия шейки матки;
- вагиноз;
- вульвит;
- глистные инвазии.

Симптомы цервицита
- патологическими выделениями;
- зудом и жжением во влагалище;
- дискомфортом при осуществлении акта мочеиспускания;
- болью внизу живота, которая могут иррадиировать в поясницу;
- выделениями бурого цвета между менструациями;
- болью и появлением кровянистых выделений во время половых отношений.
При переходе воспаления шейки матки в хроническую форму его проявления становятся не такими яркими. Наблюдается появление белых слизистых выделений, боли в нижней части живота.

Может ли цервицит проходить без симптомов
Течение цервицита может быть незаметным, если он спровоцирован инфекциями со стёртым проявлением. Постановка диагноза возможна только после гинекологического осмотра и проведения исследований.
Виды цервицитов и их лечение
В медицинской практике принято выделять несколько видов цервицита, всё зависит от причины его возникновения.
Диагностируется чаще у пожилых женщин. Провоцирует его формирование обычно нарушение гормонального баланса. Редко может проявляться после удаления яичников или проведения химической кастрации.
Формируется в большинстве случаев у молодых женщин в результате бактериального поражения. Возбудитель болезни чаще всего — гонокок. Характеризуется недуг появлением обильных гнойных выделений из половых путей, повышением температуры, общей слабостью.
Провоцирующий фактор — грибки рода Candida. Наблюдается появление творожистых выделений и зуда.

Диагностика воспаления шейки матки
Врач проводит сбор анамнеза, жалоб и осмотр женщины. Особое внимание уделяется состоянию слизистой влагалища и шейки матки. После проводится пальпацию, определяются размеры, консистенция и подвижность органа.
Чтобы подтвердить диагноз необходимо оценить содержимое влагалища и цервикального канала. При воспалении шейки матки будет наблюдаться увеличение количества лейкоцитов и присутствие специфических возбудителей. Может проводиться также:
- Бактериологическое исследование, которое позволяет определить количество возбудителя и его чувствительность к антибактериальным препаратам.
- Метод полимеразной цепной реакции или иммунофлюоресцентного анализа. Считается более точным способом определения типа возбудителя и его количества. Недостатком является его высокая цена и то, что он доступен не во всех медицинских учреждениях.
- Цитологический мазок. Позволяет выявить нарушения клеточного состава тканей спровоцированные воспалительным процессом.
Основной метод диагностики воспаления шейки матки — кольпоскопия. Могут также применяться пробы с нанесением различных химических веществ, например, уксусной кислоты или йода.

Лечение воспаления шейки матки
Независимо от случая запрещается заниматься самолечением, объясняется это тем, что для успешной терапии необходимо установить тип возбудителя. При неправильном применении лекарств симптомы заболевания могут ослабнуть и стать причиной перехода патологии в хроническую форму.
Оправданным считается назначение:
- Антибиотиков, особенно если наблюдается возникновение вторичных заболеваний и осложнений. В тяжёлых случаях они вводятся внутривенно, во всех других — интравагинально. Основные представители данной группы лекарств: Цефокситин, Цефотетан, Клиндамицин.
- Противогрибковых препаратов, таких как Флуконазол, Микофлюкан, особенно если болезнь спровоцирована грибками.
- Иммуностимуляторов и иммуномодуляторов (Иммунал, Иммуномакс).
- Препаратов, которые наделены способностью, восстанавливать микрофлору (Гинофлор, Ацилакт, Бифидумбактерин).
- Противовирусных средств, например Ацикловира.
- Препаратов для местного применения наделённых иммуностимулирующим, обезболивающим и противовоспалительным эффектом — Овестина, Ливарола, Бетедина, Тержинана.

Физпроцедуры при воспалении шейки матки назначаются как дополнение к основному лечению. Они позволяют снизить интенсивность патогенного процесса, ускорить регенерацию тканей шейки матки и улучшить местное кровообращение.
- Электрофорез. С помощью воздействия электроимпульсов исчезает отёчность и боль, совершенствуется регенерация тканей.
- УВЧ. Оправданным считается применение прогреваний при хроническом цервиците. Наблюдается исчезновение болевых ощущений и улучшение кровообращения.
- Грязелечение. Использование органических и минеральных веществ оказывает рассасывающее, противовоспалительное, антибактериальное и ранозаживляющее действие. Подавляется рост и развитие грибков и простейших.

Проведение оперативного лечения считается оправданным при диагностировании хронического воспаления шейки матки, которое не удаётся устранить с помощью консервативной терапии. Может назначаться:
- Диатермокоагуляция. Применение высокочастотного тока приводит к образованию парникового эффекта. В результате наблюдается разрушение изменённых структур и эрозированных желёз, а соединительная ткань со временем регенерируется.
- Лазеротерапия. Осуществляется введение наконечника лазера во влагалище женщины, луч света оказывает влияние на воспалённый участок шейки матки. Поражённые клетки начинают испаряться, а капилляры запаиваются. Благодаря этому процедура считается бескровной.
- Криодеструкция. Инфицированные участки подвергаются воздействию низких температур, патогенные клетки замораживаются.
Лечение воспаления шейки матки рецептами из народных источников нужно согласовывать с врачом, оно должно проводиться в комплексе с традиционной терапией.

1 ст. л. измельчённой травы матки боровой необходимо залить 200 мл кипятка и оставить на 3 часа. Процедить настой и принимать дважды в сутки. Лечение должно продолжаться не менее одного месяца.
Необходимо смешать по 1 ст. л. ромашки, листьев золотого уса, плодов фенхеля, корня солодки и алтея. Взять 1 ст. л. смеси и залить 200 мл.кипятком. Оставить на 20 минут, процедить и использовать для проведения спринцеваний два раза в сутки.
1 ст. л. сушёного перемолотого в порошок шиповника необходимо смешать с 1 ст. л. оливкового масла. Поставить смесь на водяную баню на 3 часа, процедить и остудить. Раствор использовать для постановки тампонов, лучше делать процедуру на ночь. Продолжительность лечения составляет 1 месяц.
Чем опасно воспаление шейки матки
Заболевания требует проведения лечения, ведь может стать причиной внематочной беременности. Патология также опасна:
- тазовыми болями хронического характера;
- развитием злокачественных новообразований;
- вовлечением других органов таза;
- нарушением функционирования матки и придатков;
- бесплодием;
- формированием полипов;
- эрозией шейки матки.
Воспаление шейки матки при вынашивании ребёнка может привести к выкидышу, внутриутробному инфицированию плода и даже нарушения его развития. Присутствует риск формирования отслойки плаценты и преждевременных родов.
В послеродовом периоде болезнь часто приводит к ендометриту. Если цервицит имел хламидиозное происхождение, это может стать причиной слепоты ребёнка и даже формирования воспаления лёгких.
Профилактика
Для уменьшения риска развития воспаление шейки матки рекомендуется:
- избегать половых контактов с незнакомыми людьми;
- следить за личной гигиеной;
- посещать гинеколога не менее 2 раз в год;
- проводить своевременное лечение воспалительных заболеваний органов половой сферы.

Отзывы

Под цервикальным каналом понимают ту часть матки, которая находится между влагалищем и полостью матки и соединяет их. Воспаление слизистой канала называется эндоцервицитом. Наиболее часто этому заболеванию подвержены женщины работоспособного возраста.
Причины возникновения эндоцервита бывают инфекционного и неинфекционного характера. К первым можно отнести инфицирование такими микроорганизмами, как стрептококки, гонококки, кишечная палочка, хламидии, трихомонады, кандиды, уреаплазмы, стафилококки, вирусы герпеса и папилломы. Неинфекционными причинами развития воспаления могут быть травмы, новообразования, радиация, эрозия шейки матки, опущение шейки матки. Однако они встречаются довольно редко.
Наиболее часто заболевание начинается с воспалительного процесса во влагалище, переходящего затем на шейку матки. Часто оно сопровождается кольпитом.
Но не все женщины обязательно заболевают эндоцервитом. Можно назвать несколько факторов, являющихся провоцирующими в развитии заболевания. К ним относятся:
· Деформация шейки матки после аборта, зондирования матки, введения внутриматочной спирали, травмы в родах, диагностическое выскабливание;
· Местное или общее снижение иммунитета после воспаления половых органов;
· Наступление обычной менструации;
В норме в просвете цервикального канала практически всегда находится слизистая пробка, которая защищает полость матки от проникновения патогенных микроорганизмов из влагалища. При различных медицинских манипуляциях пробка разрушается, меняется её физический и химический состав, в результате чего инфекция может свободно проникать в матку через цервикальный канал, вызывая тем самым эндоцервицит, а затем и эндометрит.
Инфекция также может проникать в цервикальный канал с менструальной кровью. Вот почему именно в этот период особенно нужно помнить о правилах личной гигиены.
Какими могут быть симптомы эндоцервицита? С первых дней в области половых органов появляется чувство жжения, зуд, боль внизу живота тянущего характера, дискомфорт при половом акте, выделения обильные или в небольшом количестве. Если лечение не начато своевременно, то острый период переходит в хроническое течение.
Жалоб, конечно, уже не будет, но это не скажет о том, что женщина выздоровела. Просто заболевание перешло в латентный период, и женский организм адаптировался к инфекции. Если её не пролечить, то воспаление распространится на соседние органы и в дальнейшем могут возникнуть осложнения.
В некоторых случаях эндоцервицит протекает бессимптомно и не влияет на здоровье женщины, однако наличие воспаления в цервикальном канале может привести к патологическим изменениям шейки матки и послужит почвой для развития эрозии шейки матки, а потом и её дисплазии. При воспалении канала происходит изменение состава шеечной слизи, что впоследствии может быть одной из причин бесплодия.

В целях профилактики и диагностики заболевания женщина должна посещать гинеколога как минимум раз в году. При появлении каких-либо жалоб также нужно посетить врача для выявления характера заболевания и его лечения. Диагноз ставится в комплексе, после опроса и обследования больной.
Обычно женщинам проводят следующие исследования:
· Осмотр с помощью гинекологических зеркал – при наличии воспаления наблюдаются покраснение, и отек в области цервикального канала, выделения гнойного характера;
· Микроскопию мазка – при её проведении определяется интенсивность воспаления по количеству лейкоцитов и наличие патогенных микроорганизмов в канале;
· Бактериологическое исследование мазков, выявляющее возбудителя болезни;
· Кольпоскопию – она визуально показывает признаки воспаления благодаря использованию специального прибора – кольпоскопа, с особой подсветкой и оптическим увеличением;
· Цитологическое исследование мазка после кольпоскопии – в этом случае исследуются клетки эпителия.
Только после тщательно проведенного обследования и выявления штамма возбудителя врач ставит диагноз и назначает индивидуальное лечение. Оно будет зависеть от причины, вызвавшей заболевание и длительности его течения.
В зависимости от состояния женщины ей назначается соответствующая медикаментозная терапия, которая может быть дополнена иммуностимулирующей терапией для поддержания иммунитета. После лечения проводится противогрибковая терапия, восстановление микрофлоры влагалища. После выздоровления для подтверждения результата женщине рекомендуется через некоторое время повторно сдать анализы.
Эндоцервита можно избежать, если соблюдать простые и эффективные правила: быть уверенной в своем сексуальном партнере или же всегда пользоваться презервативами, соблюдать интимную гигиену и ежегодно проходить профилактический осмотр у врача с обязательной сдачей анализов. Все это поможет женщине быть всегда уверенной в своем здоровье!

Эксперт-редактор: Мочалов Павел Александрович | д. м. н. терапевт
Образование: Московский медицинский институт им. И. М. Сеченова, специальность - "Лечебное дело" в 1991 году, в 1993 году "Профессиональные болезни", в 1996 году "Терапия".
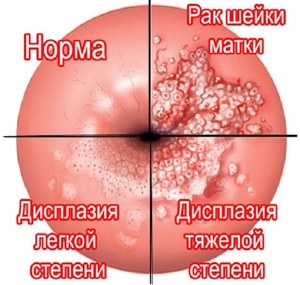
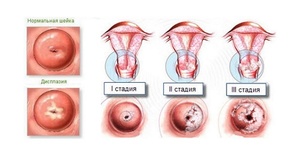
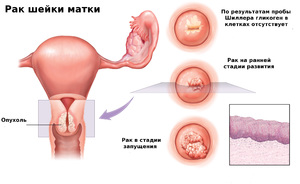
Цервицит, или воспаление шейки матки, (код по МКБ 10 — N72) может привести к тяжелым осложнениям: бесплодию, эрозии шейки, злокачественной опухоли. Важно вовремя диагностировать болезнь и начать профессиональное лечение. Терапия на ранних стадиях дает хорошие результаты: пациентка избавляется от воспаления и других неприятных симптомов патологии.
Причины и виды гинекогологической болезни
Чтобы выявить цервицит, нужно пройти комплексное обследование. Большинство гинекологических болезней не проявляется на ранних стадиях, в связи с этим требуется посещать гинеколога 1 раз в полгода.
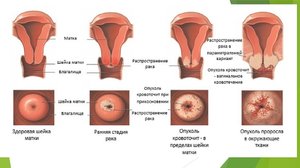
Шейка матки состоит из цервикального канала и влагалищного сегмента. В зависимости от локализации патологического процесса, цервицит подразделяется на 2 вида:
- Эндоцервицит. При такой болезни воспаление находится в цервикальном канале.
- Экзоцервицит. В этом случае воспаляется влагалищный участок шейки.
Патология делится еще на несколько видов. Ее причины:
- инфекционный процесс в матке;
- аборты;
- применение внутриматочной спирали.
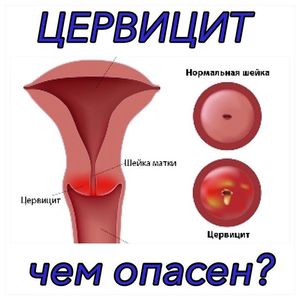
Если иммунитет снижается, в цервикальный канал легко проникает инфекция. Организм становится подверженным не только цервициту, но и другим гинекологическим патологиям. Если женщина подвергается стрессам или часто болеет простудой, возможно развитие цервицита.
Существуют предрасполагающие факторы к болезни. Один из них — погрешности в спринцевании. Не рекомендуется использовать препараты без разрешения врача. Они могут иметь в составе химические вещества, повреждающие слизистые внутренних половых органов. Причиной болезни может быть частое использование средств интимной гигиены.
Цервицит может возникнуть на фоне инфекционных патологий: эндометрита и кольпита. Если инфекция попадает в цервикальный канал, у женщины возникает деформация шейки. Воспалительный процесс приводит к слущиванию эпителия.
Цервицит у беременных женщин
Недуг представляет угрозу для здоровья будущего ребенка. Если инфекция попадает в матку на ранних сроках беременности, плацента отслаивается. Из-за этого происходит прерывание беременности. Если диагностика проводится на поздних сроках и болезнь выявляется на запущенных стадиях, возникает угроза выкидыша или аномального развития плода.
Другие разновидности патологии
Воспаление связано с инфекцией, проникшей в область шейки. В зависимости от типа инфекции различают несколько видов цервицита.
![]()
Неспецифическая инфекция вызвана прогрессированием условно-патогенной микрофлоры. Она проникает к шейке матки из прямой кишки и органов мочеполовой системы. Бактерии неспецифической инфекции — это стрептококки, кишечная палочка, грибы candida .- Специфическая инфекция передается половым путем. Ее представители: хламидии, трихомонады, гонококки.
- Паразитарную инфекцию вызывают микроорганизмы-возбудители дизентерии.
Различают острое и хроническое воспаление шейки. Болезнь также классифицируют по типу возбудителя. Разновидности цервицита:
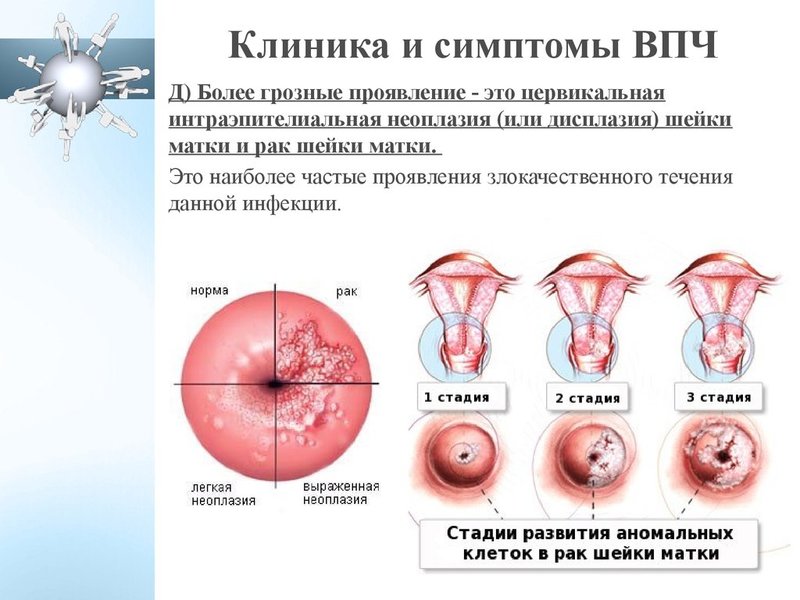
При прогрессировании цервицита слизистая оболочка шейки видоизменяется. Если развивается атрофическая форма болезни, ткани шейки матки становятся тонкими. Этот патологический процесс чаще наблюдается при хроническом цервиците. Атрофическая форма болезни диагностируется у женщин с кандидозом или хламидиозом. Очаговый и воспалительный процесс охватывают отдельные области цервикального канала. Диффузный цервицит — заболевание, при котором поражается весь цервикальный канал.
Клиническая картина воспалительного процесса
Доставляет физический и психологический дискомфорт воспаление шейки матки, симптомы зависят от формы и стадии недуга. При остром цервиците инфекция попадает в половые пути. У пациентки наблюдаются такие клинические признаки.
![]()
пенистые выделения с частичками гноя;- зуд и жжение во влагалище;
- боли в нижней части живота;
- затруднённое, учащённое мочеиспускание;
- коричневые выделения, не связанные с менструацией;
- физический дискомфорт при половом акте.
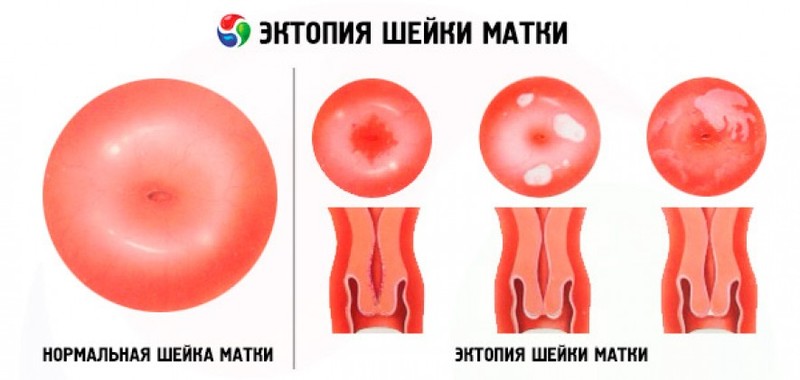
Хроническое воспаление шейки матки возникает при попадании бактерий. У некоторых женщин болезнь связана с опущением матки. Хроническое воспаление также диагностируется у пациенток, которые применяют гормональные противозачаточные средства или не соблюдают правила личной гигиены. Если шейка воспаляется, стенки цервикального канала становятся толстыми, наблюдается сильная гиперемия. В дальнейшем возникает эрозия.
Последствием хронического цервицита могут быть другие патологии органов малого таза.
При такой форме недуга симптомы размыты. Периодически ощущаются боли внизу живота, наблюдается дискомфорт при мочеиспускании. Прогрессирование гнойного цервицита ведет к отеку шейки. В ходе диагностики врач обнаруживает утолщение и покраснение. Он передаётся половым путём. Болезнь возникает в результате гонококковой инфекции, сифилиса или хламидий.
Способы диагностики
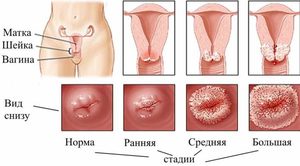
Если пациентка обнаруживает боли внизу живота (или в области поясницы), а также подозрительные выделения, она должна обратиться к врачу. Диагностика предполагает использование лабораторных и инструментальных методик. Врач выясняет все симптомы болезни, осматривает шейку с помощью зеркал. Если участок шейки воспален и гиперемирован, предполагается цервицит.
Чтобы подтвердить диагноз, нужно провести лабораторное исследование. Есть несколько эффективных методик:
- Бактериологическое исследование мазка. Благодаря этой методике, врач выявляет тип инфекции и чувствительность бактерий к антибиотикам.
- Цитологическое исследование. Его цель — определить структуру эпителиальных клеток.
- Анализ мочи. Исследование помогает выявить уровень лейкоцитов.
- Анализ крови. Этот метод обследования позволяет подтвердить или опровергнуть сифилис.
Также требуются обследования на предмет выявления скрытых очагов инфекции. Может быть назначен микоплазмоз. Если необходимо, врач проводит биопсию. Инструментальная диагностика предполагает кольпоскопию. Процедура помогает выявить форму болезни (очаговая или диффузная). Благодаря УЗИ, врач уточняет характер воспаления, также диагностирует сопутствующие болезни, например, кисты в шейке или полипы. Исследование ПЦР необходимо для установления типа инфекции. Эта процедура дает возможность выявить степень бактериального поражения.
Методы лечения недуга
Симптомы и лечение воспаления шейки матки зависят от степени выраженности патологического процесса и особенностей организма пациентки. Терапия назначается после подтверждения диагноза. Если выявлена стрептококковая, стафилококковая, гонококковая или хламидийная инфекция, врач выписывает антибактериальные средства. Перед назначением антибиотиков выявляется степень восприимчивости микроорганизмов к данным препаратам.
Если болезнь вызвана стрептококковой или стафилококковой инфекцией, вводится антибиотик Цефтриаксон. Дозировки индивидуальны. Лекарство может давать побочные эффекты: тошноту диарею, аллергию, нарушение функций почек. Цефтриаксон не назначают в первом триместре беременности. При хламидийном поражении шейки врач выписывает Азитромицин, Доксициклин или Офлоксацин. Лекарства принимают 7 дней. При трихомонадном поражении назначается Эфлоран. Пациента принимает лекарство 6−8 дней.
Лечение шейки матки не обходится без суппозиториев. Популярен препарат Метронидазол. Однако он может давать побочные эффекты: тошноту, затрудненное мочеиспускание, нарушение функций кишечника. Это лекарство не назначают в период беременности, а также пациенткам с патологиями печени и почек.
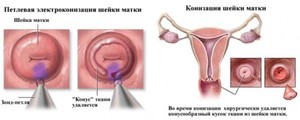
Если воспалительный процесс вызван герпетической инфекцией, врач выписывает Зовиракс. Возможные побочные эффекты: тошнота, боли в животе. Хирургическое лечение назначается не всегда, а только при необходимости. Проводится электрокоагуляция или лазерная терапия. Гинеколог рекомендует операцию, если консервативное лечение оказалось безрезультатным.
Цель применения этих лекарств — устранить воспаление. Они имеют в составе разные действующие вещества, в основном это антисептики, активные в отношении бактерий. Вагинальные суппозитории помогают организму бороться с возбудителями цервицита. Препараты могут быть назначены при других гинекологических патологиях. Преимущество свечей в том, что они не нарушают здоровую микрофлору внутренних половых органов.
Перед тем как назначить вагинальный суппозиторий, врач учитывает особенности организма пациентки и возможные побочные эффекты.
В редких случаях препараты вызывают осложнения — нарушение функций мочеполовой системы. Вагинальные суппозитории нужно использовать с разрешения врача. Самолечение недопустимо, так как может нанести вред здоровью. Если грибы или вирусы проявляют устойчивость к определенному суппозиторию, гинеколог назначает альтернативный препарат.
Она предполагает использование суппозиториев. Чаще всего назначается препарат Метронидазол. Однако если воспаление вызвано трихомонадами, гинеколог рекомендует Трихомонацид. При кандидозном воспалении выписывают свечи Нео-Пенотран. Пациенткам, у которых диагностирована неспецифическая инфекция, рекомендуется суппозиторий Далацин (он содержит антибиотики). Вагинальные таблетки Тержинан могут быть назначены при цервиците. Преднизолон снимает воспаление, но у некоторых пациенток он вызывает жжение. Лекарство не назначают в первый триместр беременности.
Перед тем как использовать отвар, нужно убедиться в отсутствии аллергии на травы. Для спринцевания применяют лекарственный сбор. Он состоит из сушеных цветков календулы, ромашки и зверобоя. Необходимо взять по 100 граммов каждой травы. На это количество требуется 50 г солодки и столько же сушеного спорыша.
Травы перемешивают. Одну столовую ложку сырья заливают стаканом кипятка. Лекарство настаивается 40 минут, после чего необходимо прокипятить 5 минут. Отвар процеживают, используют для спринцевания один раз в день. Максимальная длительность такого лечения — 8 дней.
Чтобы избежать цервицита, необходимо соблюдать гигиену половых органов, но не использовать гели для интимной зоны слишком часто. Профилактика предполагает защищенные половые контакты. Латексное изделие предотвращает попадание инфекции во внутренние половые органы. Также следует своевременно выявлять и лечить заболевания.
Originally posted 2018-03-17 09:53:51.
Читайте также: