Винты для операции на крестце
Педикулярные винты, устанавливаемые в S1 позвонок, на сегодняшний день являются основным средстом фиксации крестца. Техника их введения знакома большинству хирургов и при соблюдении правил введения они способны обеспечить более чем удовлетворительное качество фиксации. Они хорошо интегрируются с конструкциями, фиксирующими вышележащие сегменты поясничного отдела позвоночника, обеспечивают возможность непосредственной фиксации крестца и относительно безопасны в использовании.
Для правильного введения педикулярного винта в S1 позвонок, обеспечения условий для максимальной прочности и безопасности фиксации необходимо помнить о нескольких важных деталях. Техника введения винтов в S1 позвонок во многом похожа на введение педикулярных винтов в поясничные позвонки, однако некоторые анатомические факторы могут сделать идеальное введение в S1 позвонок педикулярного винта несколько более сложным, чем, скажем, на других уровнях.
Широкое межпедикулярное расстояние на уровне S1 позвонка и необходимость значительной медиализации верхушки винта для введения в плотную губчатую костную ткань мыса крестца диктует необходимость значительного наклона винта в медиальном направлении. Иногда препятствием для выбора идеальной траектории введения винта в таком направлении становится гребень подвздошной кости, величина которого может быть довольно значительной, особенно у мужчин.
а) Показания к транспедикулярной фиксации S1:
- Спондилодез L5-S1 при спондилолистезе.
- Репозиция спондилолистеза L5-S1.
- Спондилодез при дегенеративном поражении диска и дугоотростчатых суставов L5-S1.
- Деформации позвоночника, требующие протяженного спондилодеза с включением в него крестца.
- Вспомогательная стабилизация после ALIF или передних корпорэктомий по поводу опухолей или инфекционных поражений.
- Травмы пояснично-крестцового сочленения или каудальных сегментов поясничного отдела позвоночника.
- Задний спондилодез после неудачной ранее выполненной дискэктомии.
- Спондилодез по поводу нестабильности L5-S1 сегмента
- Стабилизация после двусторонней расширенной фасетэктомии L5-S1.
б) Относительные противопоказания для транспедикулярной фиксации S1:
- Абсолютные противопоказания отсутствуют.
- Оскольчатые переломы крестца.
- Перелом S1 позвонка.
- Распространенный остеолиз крестца.
- Распространенные объемные образования крестца с вовлечением корней дуги или тела S1.
- Размер корней дуги менее 4 мм.
в) Оснащение и инструменты для фиксации винтом S1:
- Рентгенпрозрачный операционный стол с подходящими приставками для укладки пациента в положение на животе.
- Оборудование для интраоперационной рентгенографии или флюороскопии.
- Электронож и биполярный электрокоагулятор.
- Самофиксирующиеся ретракторы.
- Педикулярные зонды (Ленке, Стифи и др.).
- Тонкий пуговчатый педикулярный щуп.
- Кусачки Лекселла (малые, средние и большие).
- Кусачки Керрисона (от 2 до 5 мм).
- Гемостатические препараты для местного применения (Gelfoam, Surgicel, Surgifoam, Thrombin).
- Высокоскоростной бор.
- Остеотомы различных размеров.
- Костные ложки различных размеров.
- Система транспедикулярной стабилизации с линейкой моно- и полиаксиальных педикулярных винтов.
г) Предоперационное планирование:
- Для полноценного предоперационного планирования рекомендуется исчерпывающее рентгенологическое исследование, которое должно включать компьютерную томографию (КТ) и магнитно-резонансную томографию (МРТ).
- Планирование позволяет хирургу убедиться в возможности добиться идеальной траектории введения имплантов.
- Измерение размеров корней дуг и относительная оценка качества костной ткани пациента.
- Оценка положения сосудисто-нервных образований, расположенных кпереди от крестца.
- Оценка анатомических факторов, которые могут стать препятствием для интраоперационной локализации необходимых анатомических ориентиров (сакрализация L5 или люмбализация S1).
- Оценка возможных проблем, которые могут затруднить выполнение хирургического доступа на требуемом уровне (spina bifida occulta на уровне L5 или S1, очень крупные или расположенные слишком близко к срединной линии гребни подвздошных костей).
д) Укладка пациента:
- Перед поворотом пациента на живот мочевой пузырь катетеризируют катетером Фолея.
- Пациента поворачивают в положение на животе.
- Под все подвергающиеся давлению костные выступы подкладывают мягкие подушки, верхние конечности укладывают так, чтобы минимизировать риск развития нейропатий.
- Нижние конечности должны быть разогнуты в тазобедренных суставах, во избежание формирования сегментарного кифоза физиологический лордоз поясничного отдела позвоночника должен быть восстановлен до начала операции.
- Для минимизации риска тромбоза глубоких вен на обеих нижних конечностях применяются устройства переменной компрессии нижних конечностей.
- Не лишним дополнением будет интраоперационный мониторинг электромиелограммы (ЭМГ) и соматосенсорных вызванных потенциалов (ССВП).
- Спина пациента обрабатывается и укрывается стерильным бельем каудальней уровня межягодичной складки и латеральней гребней подвздошных костей, краниальная граница операционного поля зависит в первую очередь от характера планируемого вмешательства.
е) Хирургический доступ для фиксации крестца винтом S1:
- Возможно применение нескольких типов доступов: срединного, по Wiltse и малоинвазивного с использованием специальной системы ретракторов.
- Доступ выбирается исходя из характера предполагаемого вмешательства,— он должен обеспечивать возможность доступа латеральней уровня суставных отростков S1.
- Необходимый уровень подтверждают рентгенологически или флюороскопически до того момента, как приступить к этапу стабилизации. Многие хирурги предпочитают локализовать необходимый уровень до выполнения кожного разреза и после, однако для более точной локализации необходим рентгенологический контроль с использованием того или иного инструмента в качестве маркера, установленного непосредственно на костные ориентиры.
- Паравертебральные мягкие ткани необходимо мобилизовать латеральней уровня дугоотростчатых суставов L5-S1 до боковых масс крестца, при этом особую осторожность следует соблюдать при работе в области дорзальных крестцовых отверстий S1, поскольку они могут быть источником значительного кровотечения. Также не забывайте о том, что междужковое пространство на уровне L5-S1 отличается значительной высотой, и слишком агрессивные действия здесь могут привести к проваливанию инструмента в спинномозговой канал и повреждению его содержимого.
- Препятствием для доступа к латеральным отделам крестца и выбору оптимальных точек и траекторий введения имплантов могут стать гребни подвздошных костей.
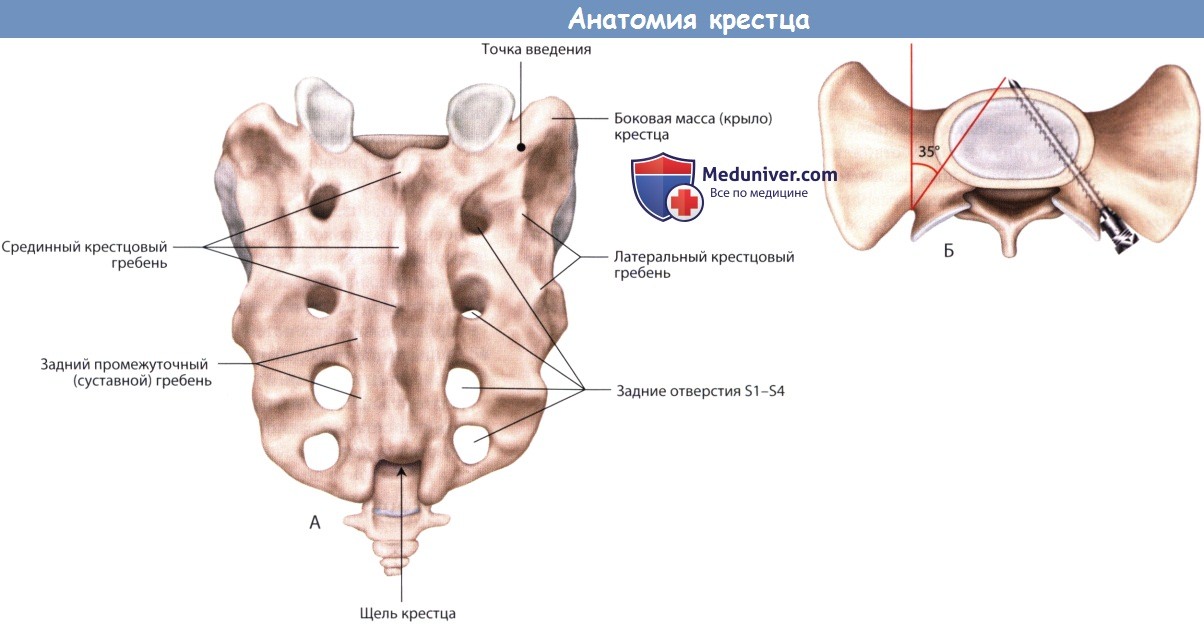
Идеальная траектория введения педикулярного винта в S1 позвонок.
ж) Техника операции фиксации крестца винтом S1:
- После обнажения в пределах доступа дугоотростчатых суставов L5-S1 и боковых масс крестца все необходимые костные ориентиры тщательно освобождаются от всех мягких тканей.
- Дугоотростчатый сустав L5-S1 может быть гипертрофированным за счет остеофитов, сформировавшихся на фоне дегенеративного поражения сустава, в таких случаях для улучшения визуализации остеофиты и гипертрофированные участки сустава резецируют кусачками или остеотомом.
- Декомпрессия на уровне L5-S1, если таковая планируется, может быть выполнена как до, так и после введения винтов в S1.
- После того как станут доступны все необходимые костные ориентиры, в выбранной точке ввода винта с помощью кусачек или высокоскоростного бора формируется отверстие. В идеале точка ввода должна располагаться на границе суставного отростка S1 и боковой массы крестца, непосредственно дистальней и латеральней основания суставного отростка.
- Далее в сформированное отверстие устанавливается педикулярный зонд и направляется под углом 30-35° медиально и 15-25° краниально по отношению к дорзальной оси крестца. Наклону зонда в медиальную сторону, особенно у мужчин крупного телосложения, может препятствовать гребень подвздошной кости. В таких случаях траектория введения зонда выбирается настолько медиально, насколько это возможно.
- Педикулярный зонд при постоянном давлении погружается в глубь крестца, при этом обычно не требуется приложения сколь бы то ни было значимых усилий, даже у молодых пациентов.
- Глубина погружения зонда должна составлять 30-40 мм, если уже вскоре после введения зонда появляется значительное сопротивление его дальнейшему погружению, возможно необходимо изменить направление введения зонда, например, более краниально или медиально.
- После погружения зонда на глубину 30-40 мм, т.е. до передней кортикальной пластинки крестца, последнюю необходимо перфорировать путем аккуратного удара по зонду молотком.
- По извлечении зонда в сформированный канал вводится щуп, который позволяет убедиться в том, что нам действительно удалось сформировать канал.
- С помощью щупа хирург оценивает целостность стенок сформированного канала и определяет его длину.
- После чего при необходимости в сформированном канале нарезается резьба.
- В сформированный канал вводится винт необходимой длины, при этом необходимо постоянно следить за тем, чтобы винт вводился по правильной траектории. Отвертки для педикулярных винтов обычно значительно массивней педикулярных зондов, в результате чего винт может отклоняться латеральнее намеченной траектории. По достижении верхушкой винта передней кортикальной пластинки крестца усилие, прилагаемое при введении винта, может заметно увеличиваться.
- Винты, вводимые под углом 10° и менее по отношению к сагиттальной плоскости, фактически устанавливаются в боковые массы крестца, однако качество их фиксации в кости может быть вполне приемлемым. Отрицательным моментом такой установки винтов является риск повреждения расположенных кпереди от крестца сосудисто-нервных образования, в т.ч. корешков L5 и подвздошных сосудов.
Качество костной ткани боковых масс крестца существенно ниже чем в мысе крестца, поэтому прочность фиксации винтов здесь будет ниже, чем истинно педикулярных винтов S1. Анатомия тела крестца отличается большим постоянством, в отличие от боковых масс крестца, которые у некоторых пациентов могут быть небольшими по размеру или необычной формы, что носит название дисморфизма крестца.
- Излишне каудальное введение винта сопряжено с риском повреждения корешка S1, что возникает достаточно легко, если педикулярный зонд не направлять краниально во время его введения. Излишне краниальное направление винта приведет к введению его в межпозвонковый диск L5-S1, однако выраженная плотность замыкательной пластинки S1 часто препятствует этому. Кроме того, винты, перфорирующие замыкательную пластинку S1, характеризуются достаточно высокой прочностью фиксации, хотя длина их может быть меньше идеальной.
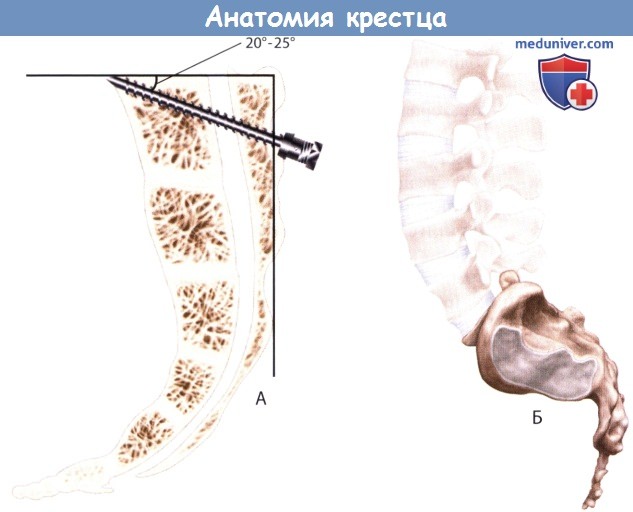
Идеальная траектория введения педикулярного винта в S1 позвонок. Значение угла на рисунке — 25°
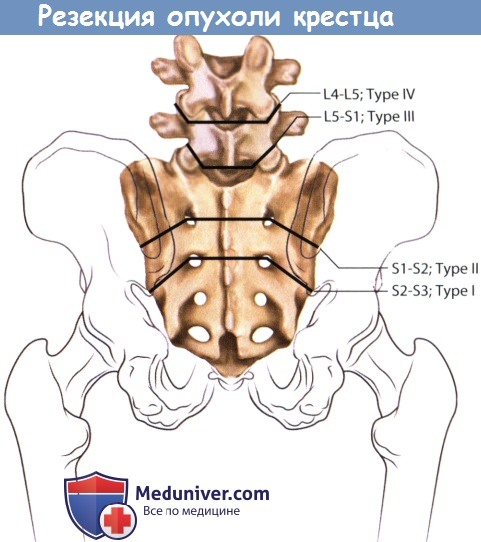
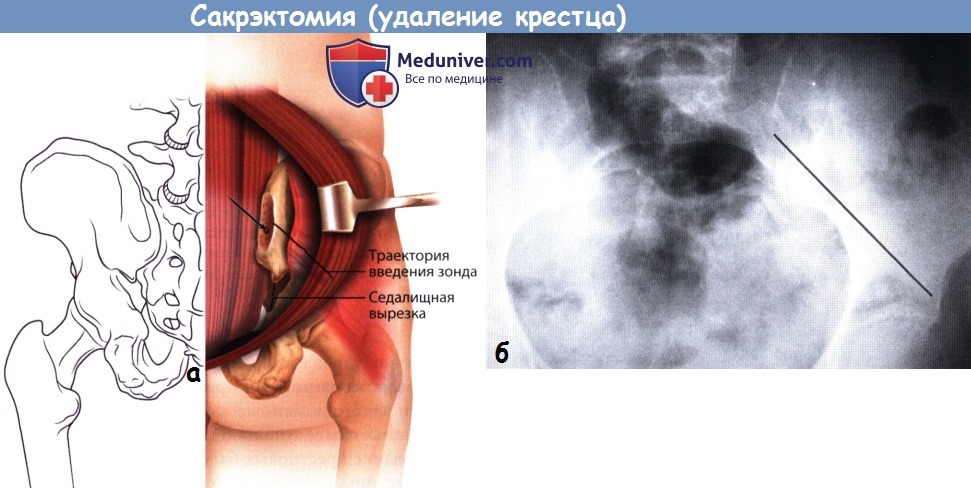
Большинство опухолей крестца являются доброкачественными образованиями с местно-агрессивным ростом — аневризмальные костные кисты, остеобластомы и гигантоклеточные опухоли, либо злокачественными образованиями низкой степени злокачественности, например, хордомы или хондросаркомы. Внутриочаговая резекция образований в виде их кюретажа является исчерпывающим методом лечения при доброкачественных опухолях. Тогда как для радикального избавления от злокачественных образований показаны уже гораздо более обширные вмешательства. Хирургические вмешательства по поводу опухолей крестца в зависимости от распространенности поражения и уровня планируемой резекции можно подразделить на 4 типа.
1. Тип I — низкая ампутация крестца, или сакрэктомия ниже уровня S2
2. Тип II — высокая ампутация крестца, или сакрэктомия на уровне S1 или S1-S2 сегмента
3. Тип III — тотальная сакрэктомия, или сакрэктомия на уровне L5-S1
4. Тип IV — расширенная сакрэктомия, или тотальная сакрэктомия в сочетании с резекциями смежных отделов подвздошных костей, позвонков или органов таза
При низкорасположенных опухолях крестца, т.е. опухолях, располагающихся ниже уровня S2, резекция выполняется из заднего доступа, тогда как при высоких опухолях, расположенных на уровне S1 и S2 позвонков, используется комбинированный передний и задний доступ.
а) Опухоли, расположенные на уровне S3 и ниже. Описанный ниже доступ может использоваться при низкорасположенных опухолях крестца, верхняя граница которых может быть пропальпирована при пальцевом исследовании прямой кишки. Вокруг наружного отверстия анального канала накладывается кисетный шов, пациента укладывают в коленно-локтевое положение и выполняют срединный разрез кожи. Кожно-подкожные лоскуты мобилизуются и отводятся в стороны, открывая доступ к крестцу, при этом такие образования, как крестцово-подвздошная связка, зона прикрепления большой ягодичной мышцы, медиальная точка прикрепления крестцово-бугорной связки и надкостница крестца должны остаться интактными.
Эти связки и мышцы отсекаются с обеих сторон от крестца в непосредственной близости к точкам их прикрепления. Большая ягодичная мышца рассекается в зоне своего прикрепления до крестцово-подвздошного сочленения. Этим обеспечивается доступ к нижним корешкам седалищного нерва, грушевидной мышце и задним границам тазовой части опухоли.
В глубине доступа идентифицируют и рассекают грушевидную мышцу, а затем крестцово-остистую и копчиково-анальную связки. Прямая кишка осторожно мобилизуется от пресакральной фасции и поверхности опухоли, всегда растущей в вентральном направлении. Верхний уровень резекции крестца определяется исходя из данных лучевых методов исследования. На выбранном уровне мягкие ткани, расположенные кпереди от крестца, аккуратно мобилизуют пальцем через большие седалищные отверстия с обеих сторон. Даже крупные опухоли обычно растут поднадкостнично, поэтому аккуратная мобилизация тканей пальцем позволяет предотвратить такое весьма неприятное осложнение, как повреждение ягодичных сосудов.
Выходящие из большого седалищного отверстия и входящие затем в малое седалищное отверстие половые нервы следует идентифицировать, мобилизовать и защитить, исключение составляют лишь те случаи, когда эти нервы оказываются очень интимно спаянными с опухолью и сохранить их невозможно.
Нижние крестцовые корешки, в т.ч. S3, удаляются единым блоком вместе с опухолью. Удаленный массив тканей таким образом будет состоять из крестца, копчика, нижних крестцовых корешков и окружающих мягких тканей. Остеотомия крестца выполняется между задними крестцовыми отверстиями S2 и S3.
Опухоль освобождается от всех окружающих мягких тканей и удаляется единым блоком. Кровотечение из культи крестца останавливают с помощью воска, кроме этого довольно значительное кровотечение может наблюдаться из пресакральных мягких тканей. Основными источниками кровотечения здесь обычно являются срединные и латеральные крестцовые сосуды. При подобного рода резекциях в реконструктивных вмешательствах необходимости нет, поскольку крестцово-подвздошные сочленения остаются интактными. При небольшого объема образованиях средней и дистальной части крестца в резекции крестцово-подвздошных сочленений нет необходимости.3 При закрытии операционной раны также обычно не требуется ротации кожных лоскутов или каких-либо других реконструктивно-пластических вмешательств.
Задний доступ не обеспечивает возможности безопасной мобилизации тканей в верхней части пресакраль-ного пространства. Использование заднего доступа при вмешательствах в области верхней части крестца сопряжено с высоким риском повреждения крупных сосудов или прямой кишки, а также повреждения капсулы образования при остеотомии вентральной кортикальной пластинки крестца и крестцово-подвздошных сочленений сзади. Избежать подобных осложнений позволяет использование комбинированного переднего и заднего доступа, который считается наиболее оптимальным при образованиях, требующих ампутации крестца на уровне крестцово-подвздошных сочленений.
Варианты резекций при опухолях крестца. 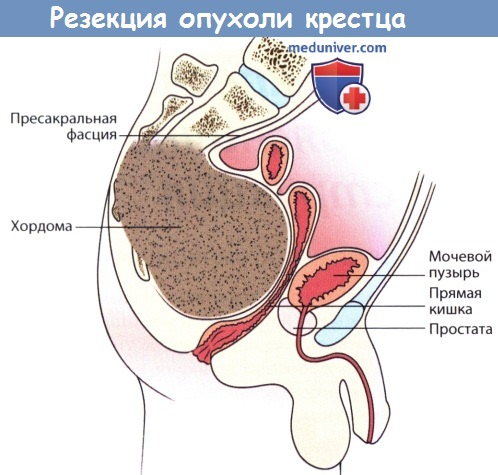
Низкая опухоль крестца. 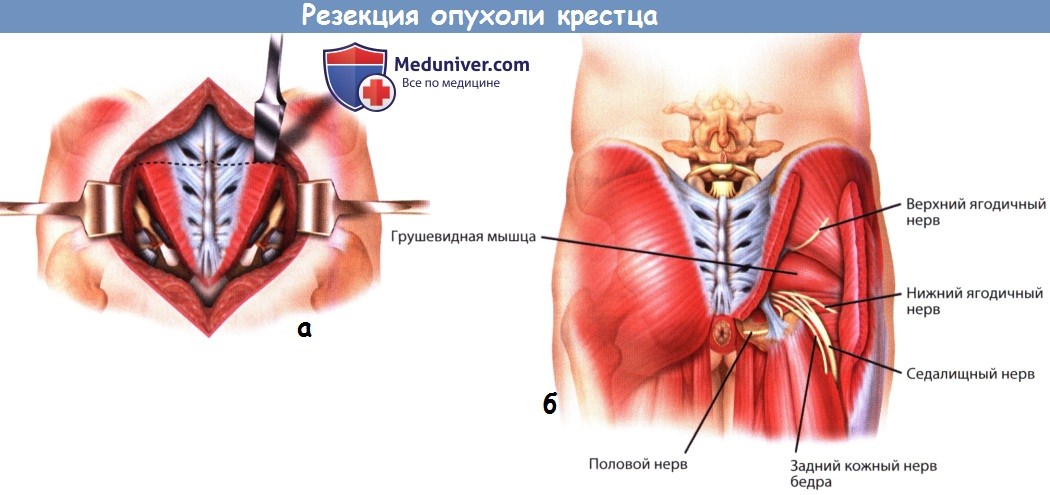
а - Низкая резекция крестца, вид сзади.
б - После отсечения ягодичных мышц в ране становятся видны грушевидная мышца и седалищный нерв.
б) Опухоли проксимального отдела крестца (комбинированный передний и задний доступ):
1. Вентральный этап сакрэктомии. В положении пациента на спине вдоль края прямой мышцы живота через все слои передней брюшной стенки, за исключением брюшины, выполняется передний вертикальный срединный доступ к вентральной поверхности крестца. Внутренние подвздошные артерии вместе со срединными и латеральными крестцовыми сосудами лигируются и пересекаются с обеих сторон. Лигирование внутренних подвздошных вен может привести к депонированию крови в органах таза и венах эпидурального венозного сплетения. В настоящее время лигированию внутренних подвздошных вен предпочитают перевязку по мере обнажения вентральной поверхности крестца сегментарных крестцовых вен в месте их входа в крестцовые отверстия.
Пресакральная фасция не рассекается. Выполняют стандартную дискэктомию L5-S1, сосуды и подвздошно-поясничные мышцы мобилизуют и разводят в стороны, после чего идентифицирует корешок L5 и подвздошно-поясничный ствол. Внутренняя кортикальная стенка крыла подвздошной кости с обеих сторон рассекается долотом в 1 см латеральней крестцово-подвздошных сочленений, ограничивая тем самым зону резекции. Стволы пояснично-крестцового сплетения, берущие начало от L4-L5 корешков, необходимо сохранить. S1-S4 корешки пересекаются по обе стороны от опухоли. Прямая кишка тупо мобилизуется от крестца в пределах пресакрального пространства.
2. Задний этап сакрэктомии. Пациента поворачивают в положение на животе. Выполняется разрез кожи в виде трезубца, пояснично-крестцовые кожно-подкожные лоскуты мобилизуются и отводятся краниально. С обеих сторон обнажают задние отделы гребней подвздошных костей, большие седалищные отверстия и седалищные нервы, а также остистые отростки, дугоотростчатые суставы и поперечные отростки L3-L5 позвонков. После ляминэктомии L3-L5 позвонков пересекают крестцовые корешки спинного мозга. Дуральный мешок пересекается дистальней отхождения L5 корешков и перевязывается нерассасывающейся нитью. Из заднего доступа выполняется завершающий этап дискэктомии L5-S1. Выполняется резекция дутоотростчатых суставов L5-S1.
В поперечном направлении пересекаются крестцово-остистые мышцы, а затем большие ягодичные и грушевидные мышцы. Задняя крестцово-подвздошная, крестцово-бугорная и крестцово-остистая связки отделяются поднадкостнично или пересекаются. Верхние ягодичные сосуды и нервы, нижние ягодичные сосуды и нервы, седалищные нервы, половые нервы и задние кожные нервы бедра необходимо сохранить.
В ходе заднего этапа сакрэктомии задние отделы крыльев подвздошных костей или крестцово-подвздошные сочленения рассекаются долотом или бором уже со стороны их задней поверхности. Линии остеотомии со стороны задней поверхности должны соединиться с ранее выполненными остеотомиями со стороны вентральной поверхности. Для упрощения этого этапа операции можно воспользоваться проволочной пилой. При наличии показаний объем резекции можно расширить, включив сюда необходимый участок подвздошных костей. Объем резекции определяется данными компьютерной (КТ) или магнитно-резонансной (МРТ) томографии. Перед этим граница предстоящей резекции намечается с помощью долота, которым на поверхности крыла подвздошной кости кнаружи от крестцово-подвздошного сочленения формируется неглубокая бороздка.
Если планируется резекция подвздошной кости, то подвздошные сосуды необходимо мобилизовать еще во время вентрального этапа вмешательства.
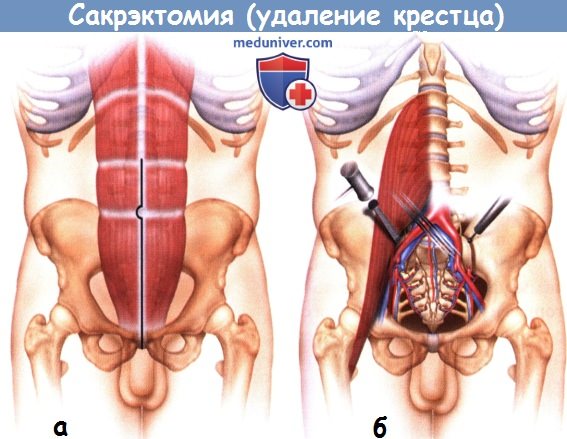
а - Доступ для вентрального этапа сакрэктомии.
б - Вентральный этап сакрэктомии. 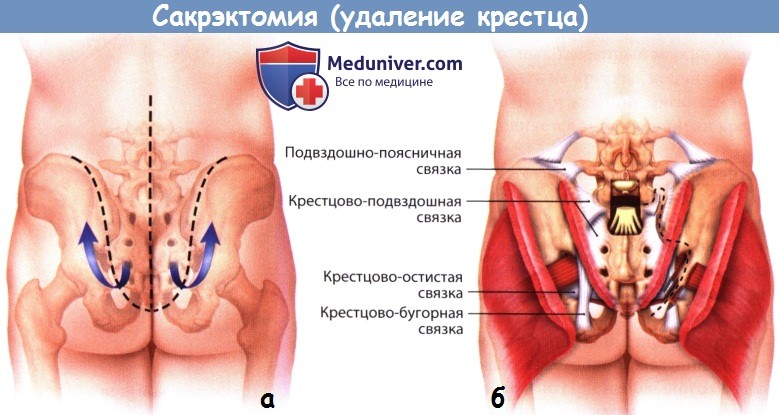
а - Доступ для заднего этапа сакрэктомии.
б - Мобилизация мышц в ходе заднего этапа сакрэктомии. 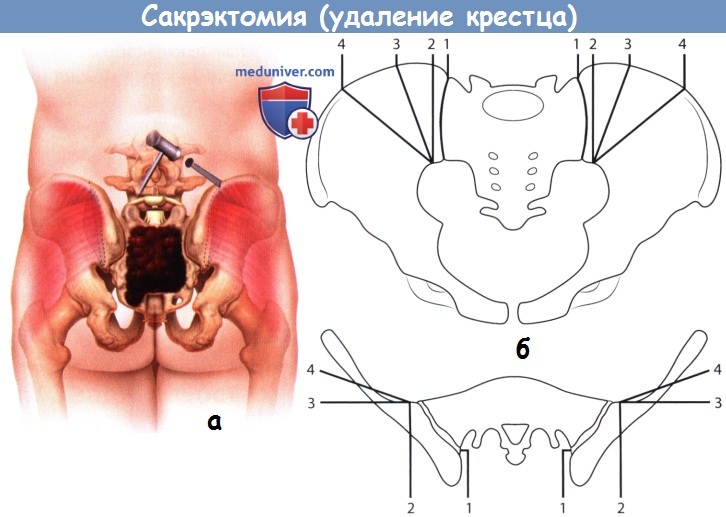
а - Остеотомия в ходе заднего этапа сакрэктомии.
б - Объем резекции подвздошной кости может варьировать от 1 до 4.
в) Реконструкция крестца. Удаление более половины объема крестцово-подвздошного сочленения приводит к нестабильности таза, поэтому для восстановления непрерывности позвоночника и тазового кольца показано реконструктивное вмешательство. Многочисленные методики реконструкции, используемые после тотальной сакрэктомии, включают использование крестцовых балок, соединяющих между собой пластины, вертикальных стержней Галвестон, соединенных поперечными коннекторами с продольными стержнями транспедикулярного фиксатора, резьбовых трансподвздошных стержней или изготовление индивидуального протеза крестца.
1. Модифицированная техника Галвестон. Первым этапом выполняется двусторонняя транспедикулярная стабилизация L3-L5 сегментов. Точкой для введения стержня в подвздошную кость служит задняя верхняя подвздошная ость (ЗВПО), которая располагается сразу латеральней задних отверстий второго крестцового позвонка. ЗВПО удаляется с помощью костных кусачек до формирования костной поверхности, располагающейся на одном уровне с поверхностью крестца. В образованное костное ложе вводится педикулярный зонд и направляется на 1,5 см выше седалищной вырезки в толщу подвздошной кости между ее наружной и внутренней кортикальными стенками, зонд погружается аккуратными ударами молотка на глубину 6-9 см.
Пальпация пальцем наружной кортикальной стенки подвздошной кости и седалищной вырезки позволяет сформировать канал в наиболее мощном надвертлужном костном массиве подвздошной кости. В плотные участки кости зонд погружается вращательными движениями. Угол введения зонда обычно составляет 20° латерально от срединной линии в поперечной плоскости и 30-35° каудально по отношению к горизонтальной плоскости. После того как канал будет сформирован, в него вводится гибкий стержень-шаблон (проволока), используемый в последующем для моделирования стержня.
Моделирование стержня. Стержень Галвестон состоит из трех сегментов: позвоночного, крестцового и подвздошного. С помощью трубчатого изгибателя на границе позвоночного и крестцового сегментов формируется изгиб 90°. Второй изгиб формируется на уровне крестцово-подвздошного сочленения в поперечной плоскости, ориентация его зависит от того, правый это стержень или левый, от направления канала в подвздошной кости и степени изгиба позвоночного сегмента стержня в сагиттальной плоскости. По предварительно отмоделированному шаблонному стержню соответствующим образом моделируют титановый стержень диаметром 6 мм. Стержень вводится в подвздошную кость на глубину 4-5 см и фиксируется в головках педикулярных винтов, установленных в поясничные позвонки, правый и левый стержни соединяются поперечными коннекторами.
2. Двойная стабилизация подвздошной кости винтами в сочетании с сегментарной стабилизацией позвоночника. Точки ввода подвздошных винтов формируют путем резекции с помощью изогнутого остеотома задних верхних подвздошных остей. Задняя часть гребня подвздошной кости должна располагаться на одном уровне с поверхностью крестца, что позволяет разместить базу на подвздошной кости относительно вентрально и оптимизирует ее укрытие мягкими тканями при ушивании раны. Резекция задней верхней подвздошной кости приводит к образованию овальной формы площадки, которая является зоной для установки обоих — верхнего и нижнего — подвздошных винтов.
Хирург помещает кончик пальца одной руки в верхний отдел седалищной вырезки, а другой рукой погружает зонд в нижнюю часть овальной зоны введения, продвигая его вглубь между внутренней и наружной кортикальными стенками подвздошной кости. Зонд, таким образом, будет располагаться между двумя кортикальными стенками подвздошной кости сразу выше седалищной вырезки. После формирования канала в нем нарезается резьба и устанавливается нижний подвздошный винт. Длина этого винта, учитывая приходящуюся на него нагрузку, должна составлять 70-75 мм.
Второй винт вводится в верхней части овальной зоны. Здесь точно так же сначала устанавливается зонд, траектория введения которого выбирается несколько краниально. Зонд аналогичным образом погружается в толщу подвздошной кости, в сформированном зондом канале нарезается резьба и устанавливается верхний подвздошный винт.
3. Реконструкция с использованием треугольной рамы. После транспедикулярной стабилизации L3-L5 сегментов позвоночный столб смещается каудально и L5 позвонок с обеих сторон фиксируется к подвздошным костям, это достигается за счет крестцовых стержней и любых других позвоночных фиксаторов, позволяющих стабилизировать позвоночник и таз. После стабилизации позвоночника и таза выполняется массивная костная реконструкция с использованием аллотрансплантатов из малоберцовых костей и костных чипсов или губчатой аллокости.
4. Введение чресподвздошных стержней. Техника введения чресподвздошных стержней предполагает выполнение доступа к наружным кортикальным пластинкам обеих подвздошных костей. Для этого грудопоясничная фасция рассекается вдоль задней части подвздошного гребня и над задней верхней подвздошной остью. Большая ягодичная мышца отсекается от наиболее медиальных участков задней верхней подвздошной кости и вместе с грудопоясничной фасцией отводится латерально. Точка ввода стержня выбирается примерно в 2 см латеральней вершины ЗВПО в наиболее широкой части подвздошной кости и в 2 см выше большой седалищной вырезки. С помощью ручной рукояти подвздошная балка проводится через оба крыла подвздошной кости, проведение балки необходимо контролировать визуально — балка постоянно должна располагаться кзади по отношению к крестцовым отверстиям. Эта методика предполагает использование двух массивных подвздошных стержней.
Верхний должен располагаться на уровне сочленения L5 и S1 позвонков, а нижний — на уровне S2 позвонка. В качестве таких стержней чаще всего используются резьбовые крестцовые балки из системы Херрингтона, имеющие диаметр 6,3 мм. После проведения обоих стержней со стороны наружных кортикальных пластинок подвздошных костей они фиксируются гайками с шайбами, концы стержней при необходимости обрезаются.
5. Задняя крестцово-подвздошная стабилизация пластиной. Стабилизация пластиной осуществляется с использованием такого же доступа, как и при установке чресподвздошных стержней. В качестве фиксатора используется прямая реконструктивная 3,5- или 4,5-мм пластина на 10-12 отверстий. Пластина фиксируется к каждому из крыльев подвздошных костей винтами, при этом наиболее медиальный винт вводится в косом направлении между наружной и внутренней кортикальными стенками подвздошной кости. Наиболее прочную фиксацию здесь обеспечивает использование 6,5-мм кортикального винта длиной 80 мм и более. С каждой стороны пластина дополнительно фиксируется к подвздошной кости еще двумя винтами.
Винты с каждой из сторон сначала вводятся не на полную глубину и только после введения всех винтов они последовательно затягиваются. Пластина моделируется соответственно задней поверхности крестца и за счет фиксации к обеим подвздошным костям выполняет роль стягивающей пластины. Оптимальным уровнем расположения пластины считается ее расположение сразу же ниже задней верхней подвздошной кости и выше большой седалищной вырезки. Реконструктивная пластина позволяет выполнить ее моделирование непосредственно in situ после первичной фиксации. Пластина может использоваться в качестве дополнения и опоры для чресподвздошных стержней.
а - Точка введения подвздошного стержня.
б - Угол введения подвздошного стержня. 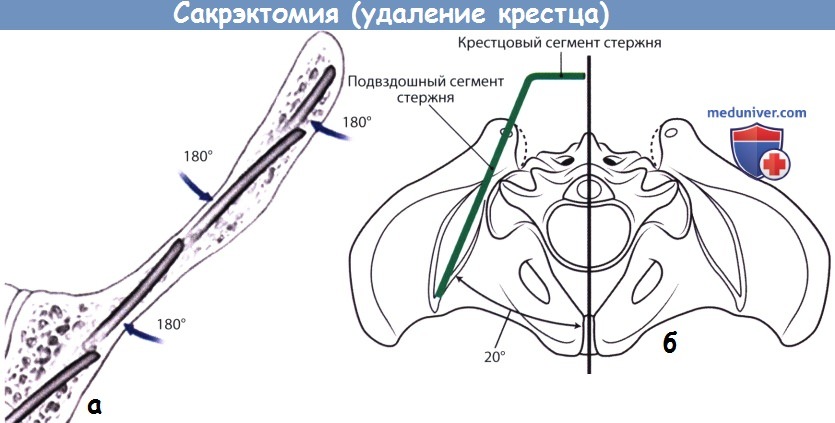
а - Метод введения стержня путем его вращения.
б - Схематичное изображение траектории введения подвздошного стержня, вид сверху. 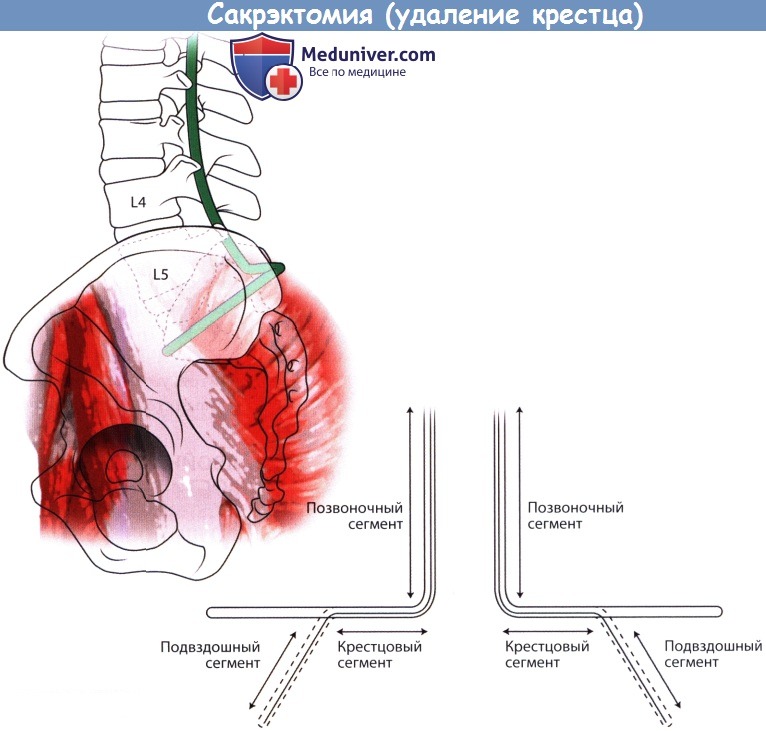
Моделирование стержня Галвестон. 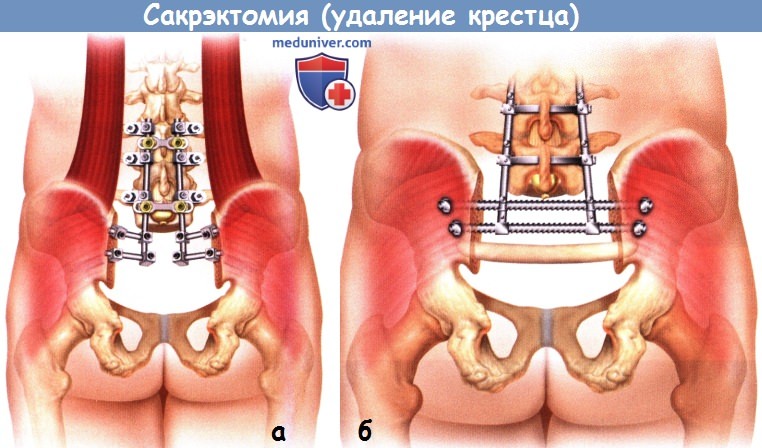
а - Двойная стабилизация подвздошных костей винтами.
б - Треугольная рама. 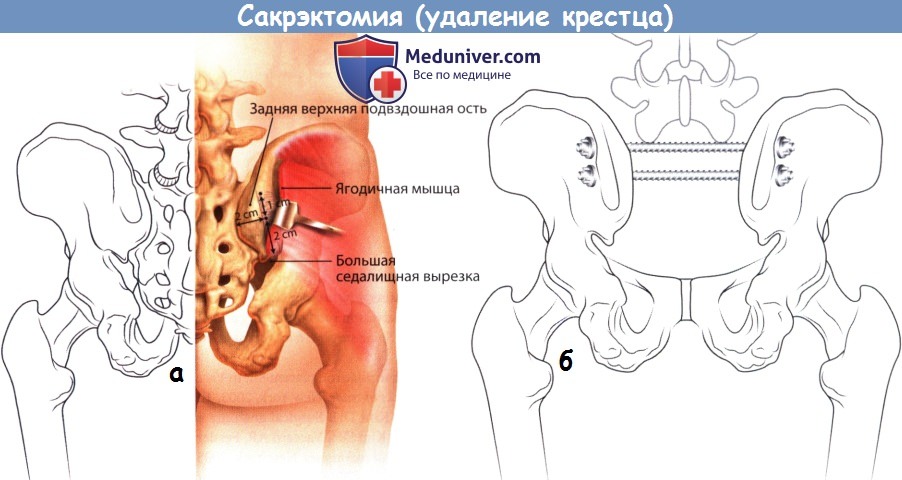
а - Мобилизация тканей для установки чресподвздошных стержней.
б - Схема расположения чресподвздошных стержней. 
То же, вид сверху. 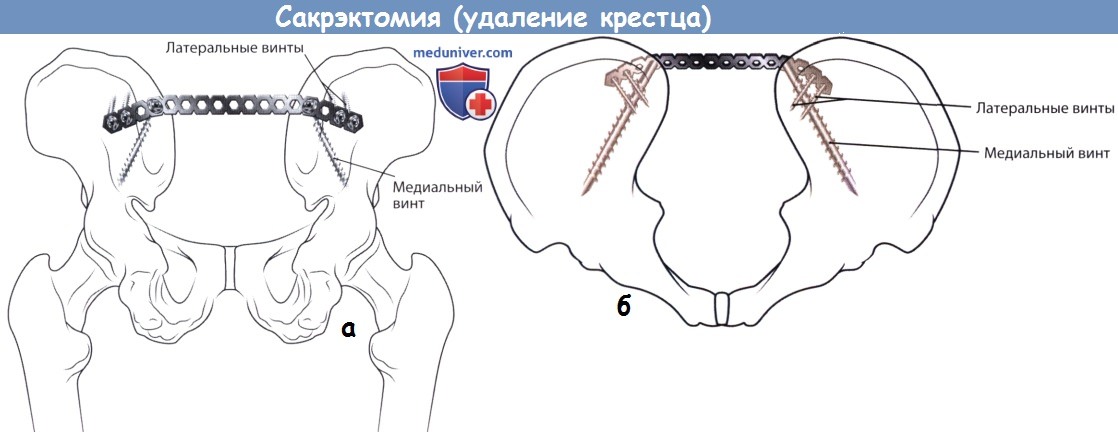
а - Задняя крестцово-подвздошная стабилизация пластиной, вид сзади.
б - То же, вид сверху.
Известные ограничения, связанные с изолированным применением педикулярных винтов S1 или винтов, вводимых в боковые массы крестца, привели к созданию комбинированной стабилизирующей системы, которая первоначально получила название крестцовый блок. Эта система впервые была предложена Шопеном (Chopin) в 1991 году и сочетала в себе педикулярный винт S1 с винтом, устанавливаемым в боковую массу крестца, которые проводились через одну крестцовую пластину с одной единственной точкой фиксации.
Биомеханическая эффективность применения двух дивергентно установленных винтов была подтверждена экспериментально в сравнении с единственным педикулярным винтом S1. Два дивергентных винта обеспечивали более прочную фиксацию, способны были выдержать более значительные нагрузки и обеспечивали большую жесткость всей конструкции в целом. Пластина Шопена послужила прообразом создания системы Колорадо II (Medtronic, Minneapolis, MN), которая стала альтернативой педикулярным винтам S1 и кроме всего прочего может применяться в сочетании с подвздошными винтами.
Недостатками пластины Шопена является необходимость несколько более значительной мобилизации тканей для ее установки и несколько более сложная установка педикулярных винтов в S1 позвонок и винтов в боковые массы крестца. Кроме того, эта пластина отличается достаточно традиционным дизайном (неблокируемая), поэтому при ее использовании сохраняются условия для миграции и вырывания винтов, также как и при использовании этих винтов изолированно без пластины. И тем не менее, прочность фиксации, обеспечиваемая данной системой, превышает таковую при изолированном использовании педикулярных винтов S1 или винтов, устанавливаемых в боковые массы крестца.
а) Показания к использованию крестцовых пластин Шопена, Колорадо II:
- Спондилодез при спондилолистезе L5-S1.
- Репозиция спондилолистеза L5-S1.
- Спондилодез при дегенеративном поражении диска или дугоотростчатых суставов L5-S1 в условиях остеопении крестца.
- Деформации позвоночника, требующие спондилодеза с вовлечением крестца.
- Дополнительная стабилизация после ALIF или передних корпорэктомий по поводу опухолей или инфекционных поражений.
- Травма пояснично-крестцового сочленения или каудальных поясничных позвоночно-двигательных сегментов.
- Спондилодез после неудачной ранее проведенной дискэктомии.
- Спондилодез по поводу нестабильности L5-S1 сегмента
- Стабилизация после расширенной двусторонней фасетэктомии L5-S1 в условиях остеопении крестца.
б) Относительные противопоказания для фиксации крестцовыми пластинами Шопена, Колорадо II:
- Абсолютные противопоказания отсутствуют.
- Оскольчатые переломы крестца.
- Перелом S1 позвонка.
- Перелом боковых масс крестца.
- Распространенный остеолиз крестца.
- Распространенные объемные образования крестца. с вовлечением корней дуги или тела S1.
- Размер корней дуги менее 4 мм.
в) Оснащение и инструменты для операции:
- Рентгенпрозрачный операционный стол с подходящими приставками для укладки пациента в положение на животе.
- Оборудование для интраоперационной рентгенографии или флюороскопии.
- Электронож и биполярный электрокоагулятор.
- Самофиксирующиеся ретракторы.
- Педикулярные зонды (Ленке, Стифи и др.).
- Тонкий пуговчатый педикулярный щуп.
- Кусачки Лекселла (малые, средние и большие).
- Кусачки Керрисона (от 2 до 5 мм).
- Гемостатические препараты для местного применения (Gelfoam, Surgicel, Surgifoam, Thrombin).
- Высокоскоростной бор.
- Остеотомы различных размеров.
- Костные ложки различных размеров.
- Пластины Шопена или система педикулярных винтов Колорадо II.
- Линейка моно- или полиаксиальных педикулярных винтов.
в) Предоперационное планирование:
- Для полноценного предоперационного планирования рекомендуется исчерпывающее рентгенологическое исследование, которое должно включать компьютерную томографию (КТ) и магнитно-резонансную томографию (МРТ).
- Планирование позволяет хирургу убедиться в возможности добиться идеальной траектории введения имплантов.
- Измерение размеров корней дуг и относительная оценка качества костной ткани пациента.
- Оценка положения сосудисто-нервных образований, расположенных кпереди от крестца.
- Оценка анатомических факторов, которые могут стать препятствием для интраоперационной локализации необходимых анатомических ориентиров (сакрализация L5 или люмбализация S1).
- Оценка возможных проблем, которые могут затруднить выполнение хирургического доступа на требуемом уровне (spina bifida occulta на уровне L5 или S1, очень крупные или расположенные слишком близко к срединной линии гребни подвздошных костей).
г) Укладка пациента для операции фиксации крестца пластиной Шопена, Колорадо II:
- Перед поворотом пациента на живот мочевой пузырь катетеризируют катетером Фолея.
- Пациент поворачивают в положение на животе.
- Под все подвергающиеся давлению костные выступы подкладывают мягкие подушки, верхние конечности укладывают так, чтобы минимизировать риск развития нейропатий.
- Нижние конечности должны быть разогнуты в тазобедренных суставах, во избежание формирования сегментарного кифоза физиологический лордоз поясничного отдела позвоночника должен быть восстановлен до начала операции.
- Для минимизации риска тромбоза глубоких вен на обеих нижних конечностях применяются устройства переменной компрессии нижних конечностей.
- Нелишним дополнением будет интраоперационный мониторинг электромиелограммы (ЭМГ) и соматосенсорных вызванных потенциалов (ССВП).
- Спина пациента обрабатывается и укрывается стерильным бельем каудальней уровня межягодичной складки и латеральней гребней подвздошных костей, краниальная граница операционного поля зависит в первую очередь от характера планируемого вмешательства.
д) Хирургический доступ:
- Возможно применение нескольких типов доступов: срединного, по Wiltse и малоинвазивного с использованием специальной системы ретракторов.
- Доступ выбирается, исходя из характера предполагаемого вмешательства,— он должен обеспечивать возможность доступа латеральней уровня суставных отростков S1 и достаточной протяженности, соответствующей размеру пластины Шопена или превышающий его.
- Необходимый уровень подтверждают рентгенологически или флюороскопически до того момента, как приступить к этапу стабилизации. Многие хирурги предпочитают локализовать необходимый уровень до выполнения кожного разреза и после, однако для более точной локализации необходим рентгенологический контроль с использованием того или иного инструмента в качестве маркера, установленного непосредственно на костные ориентиры.
- Паравертебральные мягкие ткани необходимо мобилизовать латеральней уровня дугоотростчатых суставов L5-S1 до боковых масс крестца, обнажив при этом достаточную для установки пластины площадь поверхности боковой массы крестца.
- Препятствием для доступа к латеральным отделам крестца и выбору оптимальных точек и траекторий введения имплантов могут стать гребни подвздошных костей.
е) Техника операции фиксации крестца пластиной Шопена, Колорадо II:
- После обнажения в пределах доступа дугоотростчатых суставов L5-S1 и боковых масс крестца последние для более точной локализации необходимых костных ориентиров тщательно освобождаются от мягких тканей.
- Дугоотростчатый сустав L5-S1 может быть гипертрофированным за счет остеофитов, сформировавшихся на фоне дегенеративного поражения сустава, в таких случаях для улучшения визуализации и освобождения пространства, необходимого для установки пластины, остеофиты и гипертрофированные участки сустава резецируют кусачками или остеотомом.
- Установка пластины начинается со стандартного формирования канала для педикулярного винта S1.
- В выбранной точке ввода винта с помощью кусачек или высокоскоростного бора формируется отверстие. В идеале точка ввода должна располагаться на границе суставного отростка S1 и боковой массы крестца, непосредственно дистальней и латеральней основания суставного отростка.
- Затем в сформированное отверстие устанавливается педикулярный зонд и направляется под углом 15° медиально и 15-25° краниально по отношению к дорзальной оси крестца.
- Педикулярный зонд при постоянном давлении погружается в глубь крестца, при этом обычно не требуется приложения сколь бы то ни было значимых усилий, даже у молодых пациентов.
- После погружения зонда на глубину 30-40 мм, т.е. до передней кортикальной пластинки крестца, последнюю необходимо перфорировать путем аккуратного удара по зонду молотком.
- После извлечения зонда в сформированный канал вводится щуп, который позволяет убедиться в том, что нам действительно удалось сформировать канал.
- С помощью щупа хирург оценивает целостность стенок сформированного канала и определяет его длину.
- После чего при необходимости в сформированном канале нарезается резьба.
- На поверхность крестца укладывается пластина Шопена или Колорадо II, ориентируется продольно таким образом, чтобы она максимально плотно прилегала к поверхности крестца. Проксимальное отверстие пластины должно располагаться непосредственно над точкой введения педикулярного винта S1.
- Через проксимальное отверстие пластины вводится педикулярный винт S1. В избежание изменения положения пластины этот винт не следует затягивать слишком сильно.
- Пластина сама по себе позволяет определиться с ориентацией винта, который будет введен в боковую массу крестца. Для формирования точки ввода используется шило, после чего в этой точке через отверстие пластины вводится педикулярный зонд и погружается в толщу боковой массы крестца.
- Педикулярный зонд следует ориентировать под углом 30-35° в переднелатеральном направлении и погружать при постоянном на него давлении.
- Винт, который вводится в боковую массу крестца, не должен проникать в крестцово-подвздошное сочленение.
- Выбирается винт необходимой длины и вводится через отверстие пластины в боковую массу крестца.
- Винты в S1 позвонке и боковой массе крестца поочередно затягиваются так, чтобы пластина оставалась плотно прилегающей к крестцу.
- После этого этапа пластину можно стандартным образом фиксировать к остальным элементам конструкции.
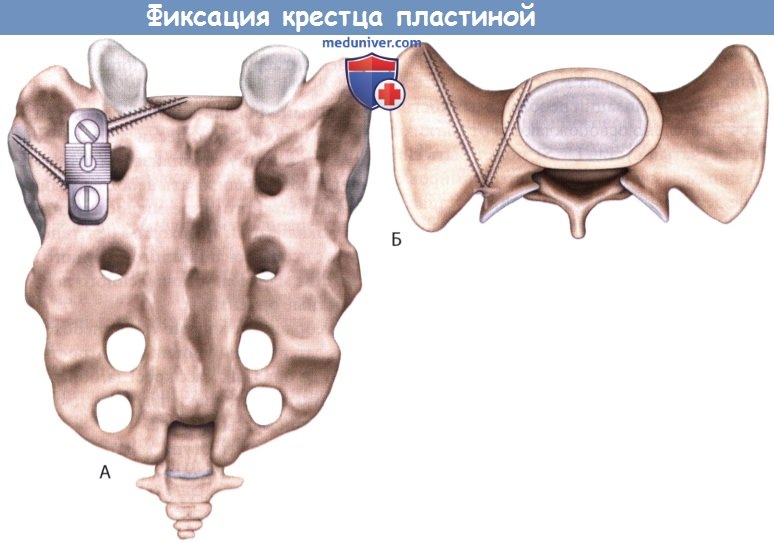
Идеальное расположение пластины Шопена: виды сзади и сверху. 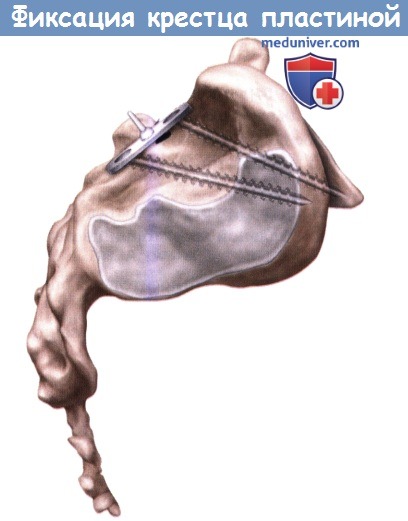
Идеальное расположение пластины Шопена: вид сбоку.
Читайте также:


