Виды грыжа при остеохондрозе
К дегенеративным осложнениям в позвоночном столбе относится межпозвоночная грыжа. Терапевтические занятия при грыже поясничного отдела позвоночника, в отличие от лечебных процедур при остеохондрозе, не дают положительного результата. Надрыв, разрыв и смещение диска между позвонками всегда сопровождается интенсивными болевыми ощущениями, усиливающимися при физической нагрузке. Развитие патологии вызывает необратимые изменения в нервных структурах спины, нарушает работу тазовых органов и может привести к параличу.

Остеохондроз и межпозвоночная грыжа – заболевания схожей природы, которые могут развиваться одновременно или одна из-за другой.
Механизм развития, отличия и взаимосвязь заболеваний
В опорно-двигательной системе возможность двигаться и амортизацию позвоночника обеспечивают межпозвоночные диски. Их структура включает жесткое внешнее фиброзное кольцо и мягкое внутреннее пульпозное ядро. При развитии остеохондроза поясничного или шейного отдела позвоночника происходит разрыв кольца, вследствие чего небольшое количество ядра вытесняется наружу. Крупные смещения дисков сжимают нервные корешки, расположенные вокруг, и вызывают различные боли.
Взаимосвязь остеохондроза шейного или пояснично-крестцового отдела и позвоночной грыжи обуславливается диструктивно-дегенеративными изменениями в костно-суставной системе позвоночника, разрушающими фиброзное кольцо и студенистое ядро дисков. Патологические изменения способствуют потери их эластичности, нарушают амортизацию и систему фиксации, поддерживающую стабильность опорно-двигательного аппарата.
Причины образования
К причинам возникновения грыжи позвоночника при остеохондрозе относятся:
- ухудшение питания дисков;
- остеофиты на позвонках, их суставных отростках;
- артрит;
- малоподвижный образ жизни;
- ушибы, травмы опорно-двигательной системы;
- наследственная предрасположенность;
- чрезмерные физические нагрузки;
- патологии костно-суставного аппарата;
- нарушение микроциркуляции крови, метаболизма;
- возрастные, гормональные сбои;
- лишний вес.
Как проявляется: симптомы
Главным проявлением межпозвоночной грыжи является боль, образующаяся вследствие ее давления на корешки нервных окончаний спинного мозга и раздражения их тканей. Шейный остеохондроз с межпозвоночной патологией характеризуется болями в области сердца, головокружением, спазмами головного мозга. При поражении шейно-грудного отдела появляются болевые ощущения по ходу межреберных нервов. Патологические процессы в пояснично-крестцовой области вызывают радикулит. На фоне развития остеохондроза развиваются такие симптомы недуга:
- потеря чувствительности, онемение в пораженном отделе;
- боль разной интенсивности в пояснице и ниже колена;
- ограничение подвижности;
- нарушение походки;
- слабость ног;
- изменение менструации;
- нарушение половой функции у мужчин;
- недержание мочеиспускания и дефекации.
Своевременная диагностика — шанс предотвратить последствия
Для подтверждения диагноза точного определения места межпозвоночной грыжи проводятся такие диагностические исследования:
- спондилография;
- КТ позвоночника;
- МРТ всех отделов позвоночного столба;
- нейрофизиологическая диагностика.
Лечение болезни
Лечение остеохондроза и межпозвоночной грыжи включает:
- медикаментозную терапию;
- комплекс ЛФК;
- физиотерапевтические процедуры.
В таблице представлены лучшие медпрепараты для устранения признаков и симптомов заболевания:
В 9—10% случаев грыжа межпозвоночного диска удаляется оперативным методом.
При разрушении значительной части диска, наличии значительных неврологических нарушений и необратимых деструктивных изменений необходимо хирургическое удаление позвоночного образования — микродискэктомия. Ее выполнение позволяет удалить грыжу, не повреждая мягкие ткани и нервные волокна вокруг.
Выполнять ЛФК при грыже позвоночника необходимо под постоянным контролем специалиста. В первый месяц после появления боли не рекомендуется заниматься фитнесом, гимнастикой, бегом. При нарастании болевых ощущений во время физической активности, упражнения при грыже необходимо прекратить. В отличие от ЛФК при остеохондрозе, разрешается только специальная лечебная гимнастика, плавание, ходьба или велосипед. Рацион при заболеваниях опорно-двигательной системы имеет большое значение. Для восстановления метаболических процессов в организме следует соблюдать четкий режим еды. Питание при остеохондрозе и межпозвоночной грыжи должно включать фрукты, овощи, рыбу, молочные продукты.
При неэффективности медикаментозной терапии используются следующие способы устранения недуга:
- рентген-контролируемые блокады;
- лазеротерапия;
- инъекции в триггерную область;
- иглоукалывание;
- вытяжение позвоночника;
- остеопатия.
Как предупредить?
Для предотвращения развития остеохондроза и его последствий необходимо вести здоровый образ жизни, совершать ежедневные прогулки, следить за весом, и избегать чрезмерных физических нагрузок. При появлении межпозвоночного образования рекомендуется поддерживать правильную осанку, не переохлаждать организм, использовать физиотерапевтические процедуры. Чтобы эффективно лечить грыжу, и предупредить возникновение ее осложнений, нужно своевременно обращаться к специалистам и не заниматься самолечением.
Классификация грыж по месту локализации
Отдел поясницы более всего страдает от образования грыж, так как подвержен постоянным нагрузкам. На этот отдел позвоночника приходится самое большое количество грыжевых образований. Чаще всего страдает диск между пятым позвонком и крестцом.
Симптоматика выражена болями в поясничном отделе, которые нарастают при нагрузках. Болезненность появляется в ягодичной и бедренной области. Характерно онемение конечностей, мышечная слабость. В запущенной форме, возможны нарушения мочеиспускательной системы. В критических случаях – паралич.
Самое редкое образование. Сопровождается искривлением позвоночника. Образуются при малоподвижном образе жизни, травмах, остеохондрозе, нарушении обменных процессов и чрезмерных нагрузках. Боль, возникает в верхней части спины, плечевом суставе. Возникает ощущение давления в области грудной клетки. По симптомам можно спутать с признаками стенокардии.
Образование грыж шейного отдела происходит реже, чем в пояснично-крестцовом. Страдают в основном люди пожилого возраста. Это обусловлено дегенеративными и возрастными изменениями, последствиями остеохондроза и травматическими повреждениями позвоночника. Наблюдается боль в области шеи, плечевого пояса, частые головные боли, головокружение, немеют пальцы рук, повышается давление.
Отдельно рассматривается грыжа (узел) Шморля. Патология врожденного или наследственного характера. Реже появляется в результате сильного точечного удара в область позвоночника. Отличие в том, что хрящевая ткань выдавливается внутрь тела позвонка. Образуется в любом отделе позвоночника. Классифицируется, как центральная, грудная, шейная и поясничная.
Виды межпозвоночных грыж и особенности их клинических проявлений
Для грыж позвоночника созданы разные классификации. Это нужно для удобства и точности обозначения пораженного участка позвоночника. Хирургам классификация дает информацию о локализации грыжи, что позволяет определить объем и вид оперативного вмешательства, а также предположить возможные осложнения после операции и в периоде реабилитации пациента. Терапевты, занимающиеся консервативным лечением, используют классификацию для определения местонахождения и стадии патологического процесса в диске. Это помогает выбрать соответствующие методики лечения и их объем. Пациентам также нужно знать, какие бывают виды грыж позвоночника, чтобы беречь поврежденный отдел позвоночного столба от излишних нагрузок и резких движений.
Прежде всего, грыжи классифицируют по месту расположения:
- Грыжи шейного отдела позвоночника — 4%. Пациенты отмечают боли в шее с иррадиацией в плечи и руки, онемение пальцев, головные боли, головокружения, повышения артериального давления.
- Грудного отдела позвоночника — 31%. Характерны боли в груди, которые ощущаются постоянно. При физической нагрузке человек принимает вынужденное положение тела. Обычно такие симптомы сочетаются с искривлениями позвоночника.
- Поясничного отдела позвоночника — 65%. Боли в пояснице усиливаются при физической нагрузке, иррадиируют в ягодицы, заднюю часть голени и бедра. В нижних конечностях наблюдаются онемение, нарушение чувствительности, покалывание, мышечная слабость. В тяжелых случаях нарушается мочеиспускание, дефекация, может наступить паралич нижних конечностей.
Частота встречаемости зависит от степени нагрузки, которая приходится на тот или иной отдел позвоночника. Также грыжи бывают первичные и вторичные. Первичные формируются у людей со здоровым позвоночником по причине травм или чрезмерных физических нагрузок. Вторичные являются следствием дегенеративных изменений в межпозвоночных дисках, их усыхания и разрушения оболочек.
Некоторые специалисты считают грыжей выпячивание диска более чем на 50% от его общей окружности и выделяют 2 вида таких образований: локальные, до 25% и диффузные, от 25 до 50%. По направлению выпадающего участка выделяют следующие виды межпозвоночных грыж:
- Переднебоковые — находятся спереди тела позвонка, вызывают боли (симпаталгии), т. к. затрагивают симпатические сплетения и травмируют переднюю продольную связку.
- Заднебоковые — проходят сквозь фиброзное кольцо сзади и подразделяются на медианные — находятся посередине, парамедианные — справа или слева от средней линии, боковые — по бокам от задней продольной связки.
Классификация грыж, в зависимости от размера
- Пролабирование, протрузия — выпячивание тканей на 1-3 мм;
- Пролапс, размер от 3 до 6 мм;
- Протрузия, размеры от 5 до 15мм;
- Сформированные грыжи — от 6 до 15 мм;
- Экструзия – полное выпадение межпозвоночного диска, отвисание части диска в виде капли;
- Секвестрированная грыжа – вещество ядра полностью отделяется от диска.
Для каждого отдела позвоночника существует своя градация размеров. Небольшие размеры грыж поясничного отдела, могут оказаться катастрофическими для шейного отдела позвоночника и требуют проведения операции. Поэтому необходимо классифицировать образование грыж по месту локализации.
Градация размеров грыжи по отделам позвоночника:
| Отдел позвоночника | Величина выпячивания за пределы позвонка, мм | Определение |
| Пояснично-крестцовый и грудной | 1 — 5 | маленькая грыжа — пролабирование, протрузия, пролапс |
| 6 — 8 | средняя грыжа — пролапс, протрузия | |
| 9 — 12 | большая грыжа — протрузия | |
| 12 | протрузия, секвестрированная грыжа, выпадение | |
| Шейный | 1 — 2 | маленькая грыжа — протрузия |
| 3 — 4 | средняя грыжа — протрузия | |
| 5 — 6 | большая грыжа — пролапс, протрузия | |
| 6 — 7 | сформированная грыжа, протрузия |
Операция
При выборе оптимальной хирургической тактики учитываются возможности медицинского учреждения и пожелания пациента, но определяющим фактором является объем ущемления нервных волокон, размер, локализация и структурные особенности межпозвоночной грыжи.
В ходе микродискэктомии хирург получает доступ к поврежденному диску через микроскопические разрезы, а сама операция проводится под контролем микроскопа, что обеспечивает высокую точность при иссечении и минимальный восстановительный период.
Эндоскопической методике отдается предпочтение в том случае, если грыжа имеет небольшой размер и находится в зоне доступа эндоскопа. Эндоскопия проводится в обход спинномозгового канала под рентген-контролем. Эндоскоп вводится через прокол в мягких тканях, через него же извлекается пульпозное ядро поврежденного диска, расплавленное электродом или растворенное специальными препаратами.
Воздействие лазером допустимо при отсутствии секвестрации диска. Лазерная терапия выполняется в двух форматах:
- выпаривание жидкости в поврежденном диске (вапоризация) – процедура, в ходе которой размер грыжи уменьшается за счет усыхания ее тканей;
- реконструкция диска – метод, основанный на способности хрящевых клеток восстанавливаться после нагревания лучами лазера.
Реконструкция диска – метод, основанный на способности хрящевых клеток восстанавливаться после нагревания лучами лазера.
К безусловным преимуществам метода относится краткий восстановительный период, полное отсутствие рубцевания, безопасность и быстрое проведение процедуры.
Если блокада нервных окончаний дает положительный эффект, для устранения болевого синдрома назначается деструкция межпозвонковых нервов. Методика заключается в деактивации болевых рецепторов радиочастотным воздействием. Чтобы инактивировать нервные окончания, к ним на 2 минуты подводится радиочастотный зонд, введенный методом пункции. Процедура осуществляется под местным наркозом и занимает около получаса.
Деструкция межпозвонковых нервов осуществляется под местным наркозом и занимает около получаса.
При рецидивирующих межпозвоночных грыжах рекомендуется вертебропластика – малоинвазивное вмешательство, во время которого для укрепления поврежденного позвонка в его тело пункционным методом вводится пластическая масса (костный цемент). Благодаря пластическим операциям полностью убирается болевой синдром, восстанавливается опорная функция позвоночника, снижается вероятность компрессионного перелома тела поврежденного позвонка.
Анатомическая классификация грыж
Перемещающаяся. Возникает при физических нагрузках, при длительном пребывании в однообразном положении.
Свободная. Ткани ядра выступают в области продольной связки, вертикально поддерживающей позвоночник. Структурность диска и его связь с позвонком сохраняется.
Блуждающая или секвестрированная. Грыжа свободно перемещается в канале спинного мозга с риском повреждения нервных окончаний. Диск частично или полностью разрушается. Представляет наибольшую опасность по последствиям. Требует хирургического вмешательства.
Больше узнать о межпозвонковых грыжах можно в следующих статьях:
- Почему появляется боль в ноге при грыже позвоночника?
- Узнать, что такое дорзальная грыжа диска можно на тут
- Подробнее о присвоении группы инвалидности при грыже диска можно прочитать на странице
Диагностика
Для диагностирования заболевания используется несколько методов. Часто можно услышать вопрос, видно ли грыжу позвоночника на рентгене. Рентгенография действительно используется для диагностики выпячиваний, но сами патологии она не определяет. На снимке врач может увидеть деформацию межпозвоночного промежутка и по нему заподозрить наличие дистрофического процесса.
Основными методами диагностики заболевания являются:
- КТ;
- МРТ (информативный и наиболее точный метод);
- миелография (позволяет оценить степень отклонения спинного мозга от нормы).
По результатам обследования врач принимает решение о методе лечение и необходимости хирургического вмешательства.
Топографическая классификация грыж по локализации
А знаете ли вы, что…
Внутри-спинномозговая. Смещение ядра диска не выходит за пределы спинномозгового канала.
Серединная или медиальная. Появляется на любом уровне позвоночника. Иногда достигает больших размеров, воздействуя на нервные окончания и спинной мозг.
Околосерединная. Направлена внутрь спинномозгового канала. Происходит давление на канал с одной или с двух сторон.
Заднебоковая (дорсально-летеральная). Наиболее распространенный и неблагоприятный вид. По расположению бывают левосторонними, правосторонними, переднелатеральными, заднелатеральными.
Заднебоковые грыжи имеют подразделы:
- Фораминиальные. Выпячивание, при котором происходит сдавливание нервных окончаний, проходящих сквозь межпозвоночное отверстие.
- Экстафораминальнае. Прорыв в фиброзном кольце, с повреждением области сосудов и нервных корешков. Плохо диагностируется.
- Боковые. Наиболее неблагоприятны для шейного отдела. В результате выпячивания тканей происходит ущемление нерва или зажим артерии.
Передние (вентральные). Выпадение диска через переднюю стенку позвоночника. Встречается редко, не имеет осложнений.
Грыжа (узел) Шморля. Выпячивание диска внутрь верхнего или нижнего тела хряща позвонка. Для узла Шморля характерно уменьшение высоты тела хряща и диска, развитие остеохондроза и дегенеративные изменения позвоночника.
Симптомы
Специфическими признаками заболевания являются:
- Болевой синдром. Боли появляются в месте, где расположены сдавленные нервные окончания. Чаще всего болевой синдром имеет тянущий, ноющий характер. Возникает на внутренней стороне бедра, постепенно охватывая всю ногу вплоть до лодыжки.
- Ограниченность в движениях и онемение ноги. Ослабление мышц и нарушение механизма передачи нервных импульсов приводит к сокращению амплитуды движений в суставах нижних конечностей и в пояснице, а также к появлению нечувствительных участков кожи. Больному с межпозвоночной грыжей становится сложно поднимать и сгибать ноги, наклоняться и поворачиваться.
- Кожные изменения. Из-за частичной атрофии мышц кожа на ногах становится бледной и истончается, наблюдаются нарушения в работе сальных и потовых желез, замедляется рост волос.
- Нарушение функций органов таза. Если грыжа сдавливает спинной мозг, присоединяются симптомы со стороны кишечника (запоры, приступы диареи, вздутие живота при неизменном рационе) или мочеполовой системы (недержание мочи, ложные позывы к мочеиспусканию, гинекологические заболевания, простатит, импотенция).
Боли появляются в месте, где расположены сдавленные нервные окончания.
Проявления болезни могут локализоваться в одной точке позвоночника (вертебральный синдром) или распространяться в ягодичные мышцы, стопу, боковые поверхности обеих ног, в область тазового пояса (экстравертебральный синдром).
Классификация грыж по направлению выпадения
Переднебоковые. Выпадение в передней части позвонка. Влияют на симпатические сплетения, травмируют переднюю продольную связку.
Заднебоковые. Проходят через фиброзный диск с тыльной стороны.
Имеют подразделы:
- медианные — центральное расположение;
- парамедианные — выпячивание справа или слева от центра;
- боковые – затрагивают продольные связки, расположенные по бокам задней стенки позвоночника.
Общая симптоматика
Классификация по виду тканей, выступающих за пределы позвонка
Определяют 3 вида тканей выпадения: пульпозные, хрящевые, костные.
Пульпозный вид ткани. Характерно вдавливание ядра наружу через трещины фиброзного кольца. Пульпозное выпадение, частое явление при грыже Шморля.
Хрящевой вид ткани. Фрагменты позвоночного хряща выходят наружу, ущемляя нервные корешки. Причиной являются запущенные воспаления, потеря эластичности тканей позвоночника, травмы, нарушение обменных процессов и кровообращения.
Костный вид ткани. Образуется в пожилом возрасте. Дегенеративно-дистрофические изменения или остеохондроз приводят к образованию остеофитов (костных наростов). Наросты на позвонках часто имеют большие размеры, в результате зажимаются нервные корешки и сужается спинномозговой канал.
Факторы риска
Возникновению межпозвонковых грыж, как правило, предшествуют те или иные причины. Наиболее значимые из них:
- Генетическая предрасположенность.
- Возраст пациента (старше 40–45 лет).
- Постоянная механическая нагрузка в вертикальном положении (ортостаз).
- Изменение обменных процессов (ухудшение кровоснабжения, снижение содержания жидкости в студенистом ядре и др.).
- Травмы.
- Малоподвижный образ жизни.
Некоторые из этих причин скорректировать невозможно (наследственность, возраст, особенности метаболизма), но часть из них поддается нашему влиянию: питание, образ жизни, травматизм. Результат нашего воздействия может положительно повлиять на течение болезни или даже полностью предотвратить ее появление, главное, вовремя начать профилактику.
В большинстве случаев причиной болей в шейном отделе позвоночника является остеохондроз или межпозвоночные грыжи. Как отличить остеохондроз от грыжи, если заболевания имеют схожую симптоматику: болезненность в шее, между лопаток, онемение ноги или руки. Поставить правильный диагноз помогут инструментальные и клинические исследования, а также особенности протекания каждой из болезней.
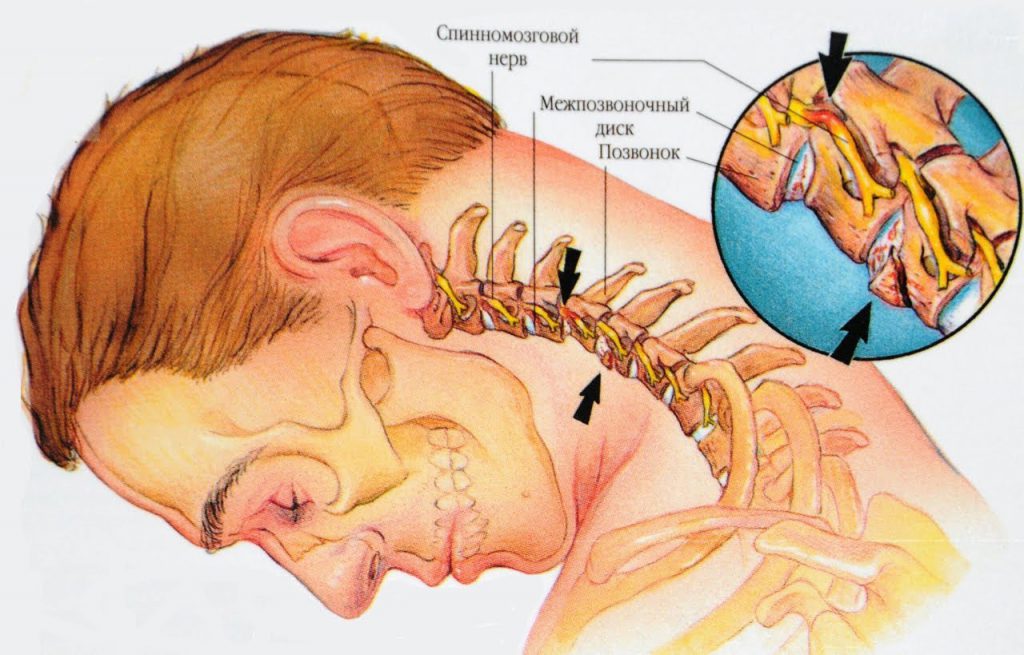
Шейный остеохондроз: клиническая картина и причины возникновения
Остеохондроз представляет собой заболевание дегенеративно-дистрофического характера, при котором происходит поражение дисков позвоночного столба и прилегающих к ним сочленений. Остеохондроз позвоночника классифицируют на шейный, грудной, крестцовый и поясничный в зависимости от локализации патологического процесса. Нарушение метаболизма приводит к деформации межпозвоночных дисков и снижению их эластичности. Расстояние между позвонками сокращается, нервные окончания спинного мозга сдавливаются.
В результате проявляются такие симптомы остеохондроза как:
- фибромиалгия (мышечно-скелетная боль) в руках и шее;
- снижение подвижности;
- мигрень;
- скачки АД (артериального давления);
- хроническая усталость;
- затрудненное дыхание;
- нарушение осанки.
Особенности протекания остеохондроза шейного отдела позвоночника можно узнать из видео.
В группе риска пациенты с плоскостопием или слабыми мышцами спины, а также женщины, предпочитающие туфли на шпильке. Кроме повышенной нагрузки на позвоночник спровоцировать остеохондроз может:
- нарушение метаболизма;
- эндокринные болезни;
- нехватка витамина В, С и D;
- травмы позвоночника.
Обычно первые симптомы проявляются в 25-27 лет, но пациенты не обращают на них внимания. Поэтому диагностируют патологию в 35-40 лет, когда патологический процесс начинает прогрессировать.
Грыжа шейного отдела: симптоматика и провоцирующие факторы
Межпозвоночная грыжа – результат прогрессирования остеохондроза, при котором происходит дегенеративные изменения фиброзного кольца, именуемые протрузией: замена фиброзной ткани на рубцовую, не обладающую необходимой прочностью и эластичностью. Постепенно рубцевание приводит к ослаблению фиброзного кольца и его разрыву, на месте которого образуется грыжа.
Кроме остеохондроза спровоцировать появление грыжи шейного отдела позвоночника могут:
- спондилез;
- спондилартроз;
- травмы позвоночника.
Отличия грыжи от остеохондроза в особенности симптоматики:
- Пациента беспокоит приступообразная боль в задней части шеи, которая усиливается при поворотах головы или чихании.
- Отнимается или немеет рука при защемлении нервных окончаний спинного мозга.
- Наблюдаются частые головокружения.
- Нарушаются координация и походка.
- Ухудшается память.
Разновидностью патологии является грыжа Шморля – проваливание хрящевой ткани диска в губчатую ткань верхнего или нижнего позвонка. Такое заболевание протекает бессимптомно и определяют его при проведении рентгенологического исследования.
Отсутствие адекватной терапии может привести к ущемлению спинного мозга, проявляющемуся дыхательным параличом, спастическим параличом нижних конечностей и предплечий. Такое состояние требует немедленной госпитализации пациента, так как представляет опасность для жизни.
Остеохондроз и грыжа: общие признаки и отличительные особенности
Грыжа является осложнением остеохондроза шейного отдела позвоночника, поэтому заболевания имеют схожую клиническую картину и общие причины возникновения. Распознать образование можно по более яркой симптоматике – пациента мучают постоянные сильные боли, нарушается походка, ухудшается общее самочувствие. Эти признаки позволяют врачу заподозрить переход остеохондроза на новую стадию и появление межпозвоночных грыж.
Поставить окончательный диагноз позволяют инструментальные и клинические методы исследования, общие для обоих патологий.
Методы диагностики
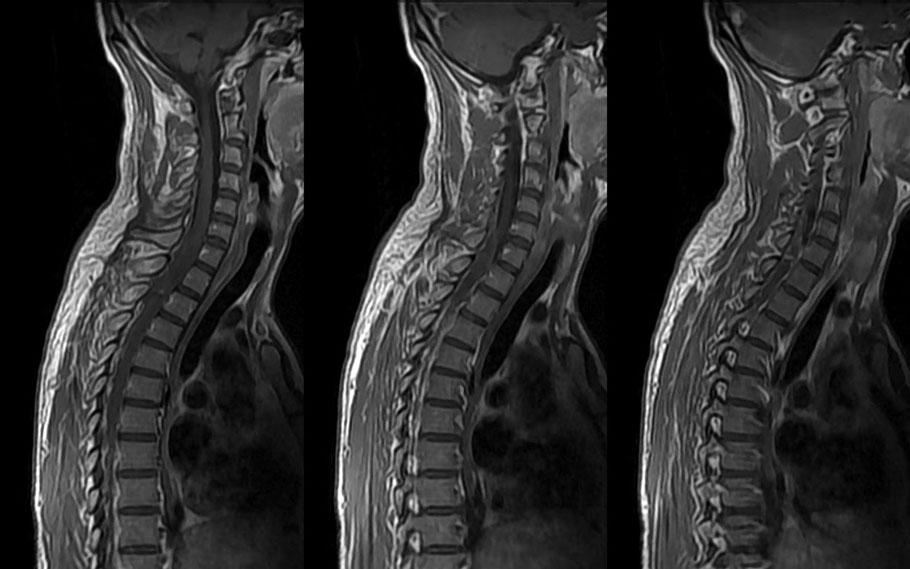
Не стоит заниматься самодиагностикой. Патологии позвоночника требуют консультации у врача хирурга или ортопеда. Врач проводит первичный осмотр, собирает анамнез имеющихся у пациента хронических заболеваний и направляет на:
- УЗИ сосудов шеи;
- МРТ (магнитно-резонансную томографию) шейного отдела;
- КТ (компьютерную томографию).
Клинические анализы крови и мочи не информативны при болезнях позвоночника, но позволяют подтвердить или исключить наличие воспалительного процесса.
Лечение
Лечение болезней позвоночника – комплексное. А количество терапевтических мероприятий зависит от стадии патологии. Чем раньше выявлено заболевание, тем легче с ним справиться.
Терапия патологий направлена на устранение болезненности. Для этого назначают:
- НПВС (нестероидные противовоспалительные средства);
- обезболивающие препараты местного или системного воздействия.
Восстановить метаболизм в хрящевой ткани диска помогают хондопротекторы. Популярным средством лечения остеохондроза шеи является препарат Дона, он стимулирует регенерацию хряща и устраняет воспалительный и деструктивный процесс в сочленении.
Если патология прогрессирует, дополнительно назначают миорелаксанты для снятия мышечного спазма. Сильные болевые приступы при грыжах устраняют при помощи новокаиновой блокады.
В дополнение к медикаментозному лечению показана физиотерапия:
- электрофорез;
- массаж шариками су джок;
- магнитолечение;
- применение лазера и ультразвука;
- аппликации с лечебной грязью.
Массаж, мануальная терапия и физиопроцедуры разрешается использовать только во время ремиссии. В противном случае они могут спровоцировать прогрессирование патологии.
Йога и лечебная гимнастика позволяют ускорить процесс выздоровления. Спортивные методики направлены на восстановление двигательной активности, активизации кровообращения в пораженном участке позвоночника. Все упражнения выполняют в щадящем режиме с минимальной нагрузкой на позвоночный столб. Под запретом резкие повороты и наклоны, которые могут повредить капсулу межпозвоночного диска и привести к резкому ухудшению самочувствия пациента.
Разница в терапии остеохондроза и грыжи шейного отдела позвоночника в том, что в первом случае достаточно консервативного лечения, а грыжи, сопровождающиеся сильным болевым или миелопатическим синдромом, требуют оперативного вмешательства.
Все операции по устранению межпозвоночных грыж классифицируют на:
- Переднюю цервикальную дискэктомию, при которой хирург производит надрез до 4 см на передней части шеи, через который удаляется межпозвоночный диск, заменяя его костной тканью. Спустя короткое время позвонки срастаются. Для усиления прооперированного участка позвоночника может устанавливаться титановая пластина.
- Передняя дискэктомия с искусственным кейджем. Операция аналогична предыдущей, но вместо фрагмента костной ткани устанавливается специальная вставка – кейдж.
- Установка импланта межпозвоночного диска. Искусственный протез, установленный на месте удаленного диска, соответствует функциональности сочленения, что позволяет сохранить подвижность сегмента, минимизировав риск возникновения грыжи соседних дисков.
Возможные осложнения
При соблюдении схемы лечения, назначенной врачом, консервативная терапия практически не вызывает осложнений. А вот риск неблагоприятных последствий при хирургическом вмешательстве сохраняется всегда. Возможны такие проблемы:
- травматизация кровеносных сосудов, трахеи или пищевода;
- повреждение голосовых связок;
- не срастание прооперированных позвонков;
- повреждение корешка нерва спинного мозга;
- попадание инфекции в цереброспинальную жидкость.
Ответы на вопросы
Влияет ли остеохондроз на продолжительность жизни?
Нет, но качество жизни и двигательная активность резко снижается.
Могут ли грыжи привести к параличу?
Да, защемление корешков нерва спинного мозга может стать причиной паралича нижних конечностей.
Влияет ли остеохондроз на беременность?
Да, заболевание осложняет процесс вынашивания малыша. Чтобы этого избежать, женщина должна укрепить мышечный корсет при планировании беременности. В этом поможет плавание, йога, спортивная ходьба.
Заболевания позвоночника – не приговор. Они даже не являются основанием для освобождения от службы в армии. Хрящевая ткань способна к регенерации, поэтому болезни хорошо поддаются лечению. Самостоятельно отличить остеохондроз от грыжи позвоночника очень сложно, в связи с чем при появлении дискомфорта следует обратиться к врачу и строго соблюдать все его рекомендации. Это позволит быстро справиться с недугом и предотвратить развитие опасных осложнений.
Читайте также:


