Важнейшие этиологические факторы в развитии опухолей головы и шеи
Карциномы, которые развиваются в верхнем отделе туловища, принимающем участие в дыхании и приеме пищи, относятся к различным типам и характеризуются своеобразной эпидемиологией. Опухоли головы и шеи занимают шестое место в мире среди онкологических заболеваний, и количество больных этими раками увеличивается. Считается, что ежегодно во всех странах регистрируется свыше 500 000 новых случаев.
В Великобритании около 4% всех карцином относится к числу раков этой локализации, и их лечение представляет собой крайне трудную задачу. Зависимость частоты заболеваемости от возраста представлена на рисунке.
К числу важных этиологических факторов относится неумеренное курение или жевание табака. Последнее распространено во многих частях Азии и в Индии, в результате чего наиболее распространенным видом рака в этих регионах является рак полости рта. Злоупотребление алкоголем, особенно крепкими спиртными напитками, также принадлежит к числу важных провоцирующих факторов, причем табак и алкоголь проявляют выраженное синергическое действие.
Раньше считалось, что сифилитическая лейкоплакия предрасполагает к развитию карциномы языка. Также существенная роль отводилась плохому состоянию зубов и травматическим повреждениям полости рта, однако в настоящее время в связи с распространением общегигиенических правил эти факторы утратили свое значение. Установлено, что синдром Патерсона-Келли (Пламмера-Вильсона), который проявляется хронической анемией и глосситом, а также мембранная диафрагма пищевода предрасполагают к развитию карциномы заперстневидной области, особенно у женщин.
В дальнейшем были описаны случаи назальной аденокарциномы у рабочих мебельных фабрик, занятых на обработке твердых пород древесины. В настоящее время известно несколько групп заболевших.
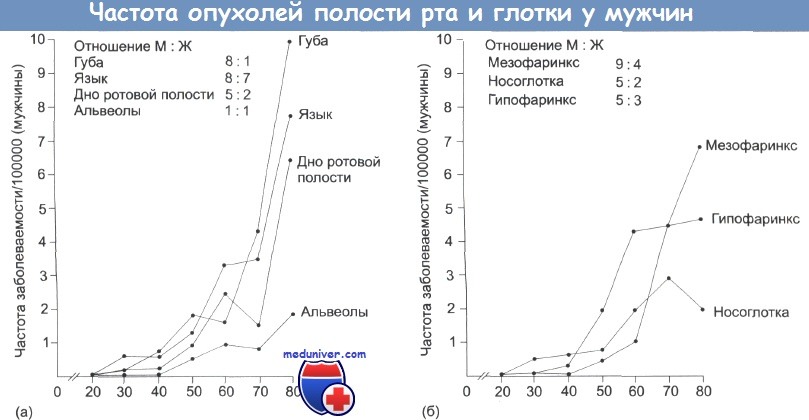
Заболеваемость раками головы и шеи в зависимости от возраста:
(а) Полость рта (мужчины), (б) Глотка (мужчины)
Обнаружены также некоторые антропологические различия, особенно в частоте заболеваемости карциномой носоглоточной полости. Наиболее часто опухоль развивается у жителей Китая, особенно у представителей монгольской расы. Заболевание распространено среди жителей Гонконга и Южного Китая, а у мужчин острова Тайвань карцинома является основной причиной смерти, в три раза превышающей смертность от других онкологических заболеваний. Карцинома распространена на Филиппинах, в Малайзии, Гренландии, на Мальте и в Северной Африке, а также в Саудовской Аравии. Интересно, что опухоль часто начинает развиваться в гораздо более раннем возрасте, чем другие новообразования головы и шеи, причем зависимость заболеваемости от возраста носит бимодальный характер.
У 20% заболевших мужчин, проживающих в областях наибольшего распространения опухоли, карцинома диагносцируется в возрасте до 30 лет.
При раках головы и шеи отмечаются нарушения функционирования гена-супрессора опухолевого роста р53 и соответствующего белка. В здоровых и опухолевых клетках слизистой оболочки полости рта обнаружены мутации в гене р53. С этиологической точки зрения, важная роль отводится факторам окружающей среды, включая рацион. Для многих жителей Китая, инуитов (эскимосов) и обитателей Северной Африки это соленая рыба и овощи. Исследования, проведенные методом случай-контроль на больных в Китае, выявили связь между потреблением населением соленой рыбы и частотой заболевания карциномой носоглоточной области.
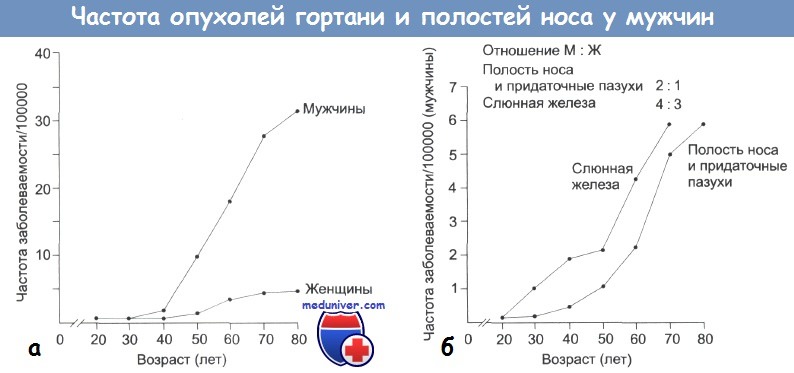
Заболеваемость раками головы и шеи в зависимости от возраста:
(а) Гортань (мужчины и женщины), (б) Полость носа, придаточные пазухи и слюнные железы (мужчины)
Кроме рациона, который влияет на развитие карциномы носоглотки, найден еще один провоцирующий фактор. В клетках эпителиальных опухолей больных обычно обнаруживается геном вируса Эпштейна-Барра (ВЭБ). Также у них отмечено увеличение характерных антител к антигенам капсиды вируса — иммуноглобулина A (IgA), IgG и к его ядерным антигенам.
Все большую роль в возникновении раков головы и шеи отводится вирусу папилломы человека. В настоящее время твердо установлено, что этот вирус принимает участие в развитии сквамозных раков шейки матки и ануса. Однако в отличие от рака шейки матки во многих случаях развитие сквамозных карцином головы и шеи не всегда наблюдается только у лиц с высоким риском заражения HPV. В клетках некоторых первичных опухолей этого типа и в метастазах обнаружена HPV-ДНК (особенно относящаяся к типу 16). Она представлена множеством интегрированных в геном копий и находится в транскрипционно-активном состоянии. Для этих опухолей характерно тонзиллярное происхождение, они состоят из плохо дифференцированных клеток, и обычно обнаруживаются у больных молодого возраста.
По молекулярному профилю сквамозные опухоли головы и шеи, связанные с HPV, отличаются от HPV-негативных новообразований, что указывает на роль вирусных онкогенов в генезе, например шейных раков. Установление факта причастности HPV к развитию некоторых сквамозных карцином головы и шеи оказалось очень важным для их прогноза, профилактики и лечения. К числу важных диагностических методов относится взятие пап-мазка эпителия ротовой полости, подобно тому, как это делается с поверхности шейки матки. В одном из недавних диагностических обследований эта процедура дала положительные результаты у 7% контрольного контингента.
Раки головы и шеи чаще развиваются у мужчин (возможно, за исключением карцином, расположенных за перстневидным хрящом). Примерное соотношение заболеваемости среди мужчин и женщин составляет 3:1. Для некоторых опухолей, например для карциномы гортани, величина этого соотношения может достигать 10:1.
Разработка эффективных методов гигиены полости рта (1960-1980) привела к снижению заболеваемости раками головы и шеи, хотя в настоящее время снова намечается тенденция к росту числа случаев. Согласно американским данным, частота заболеваемости, нормализованная по возрасту, составляет 17,3 на 100 000 для белых мужчин и 5,6 на 100 000 для белых женщин. Примерно в 40% случаев эти опухоли являются причиной смерти больных. Для таких стран, как Великобритания, Скандинавские страны, Германия, Япония и Израиль, эта цифра несколько ниже, однако повсюду в северо-западной Европе (Франция, Швейцария, Италия и Шотландия) она повышается, что, вероятно, связано с повышенным потреблением алкоголя в этих странах.
Подавляющее большинство опухолей головы и шеи представлено сквамозноклеточными карциномами, хотя в зависимости от локализации встречаются опухоли других гистологических типов и степени дифференцировки. Исключение представляет карцинома носоглоточной полости, которая по многим характеристикам отличается от прочих опухолей головы и шеи.
Например, в одном крупномасштабном исследовании было показано, что наиболее частой опухолью носоглотки является анапластическая и сквамозноклеточная карцинома, хотя также были обнаружены лимфоэпителиома (недиференцированная сквамозноклеточная карцинома), злокачественная лимфома, цистаденоидная карцинома (цилиндрома) и плазмоцитома.
Реже среди опухолей этой локализации были диагносцированы меланома и недифференцированная саркома. Вместе эти опухоли относятся к большой группе карцином, отличных от сквамозноклеточных, которые составляют почти 30% всех случаев. Напротив, при обследовании более 2000 больных с карциномой гортани в 95% случаев врачи имели дело со сквамозноклеточным типом опухоли различной степени дифференцировки, причем у 97 больных была обнаружена карцинома in situ.
У 20% больных с карциномами головы и шеи, главным образом в полости рта, присутствовали множественные первичные очаги опухоли.
Злокачественная лимфома может развиваться в любом месте области головы и шеи, однако преимущественно локализуется в кольце Вальдейера. В таких случаях необходимо уделить особое внимание установлению ее точного гистологического типа, поскольку прогноз и методы лечения в случаях лимфомы отличаются от лечения больных с карциномой эпителиального происхождения.
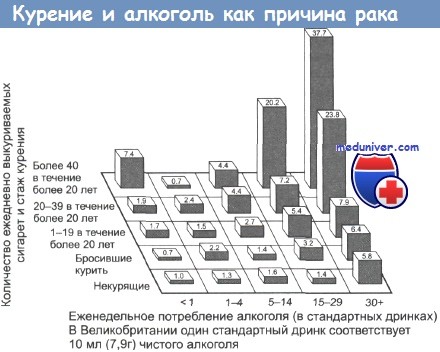
Относительный риск заболевания раком полости рта/ глотки у мужчин в зависимости от потребления алкоголя и курения.
Степень риска развития рака полости рта приведена по данным Cancer Research Campaign Factsheet.
Комплексное лечение опухолей головы и шеи по международным стандартам
Хирургическое лечение любой сложности, включая операции на роботической системе Da Vinci Si HD
Команда высококлассных хирургов, в том числе один из ведущих европейских специалистов в области хирургии головы и шеи профессор Жан Рене Милье
Лучевая терапия опухолей головы и шеи на оборудовании последнего поколения (EDGE, Truebeam, США)
Возможность лечения с сохранением голосовой функции и оптимальным эстетическим результатом
Позвоните нам +7 495 933-66-55 или
- Факторы риска
- Симптомы
- Типы
- Диагностика
- Лечение
оториноларинголог, врач высшей категории, профессор, д.м.н.

К опухолям головы и шеи относят опухоли рта, глотки, гортани, а также встречающиеся реже опухоли носа, синуса, придаточных пазух, слюнных желез и среднего уха – существует всего более 30 возможных мест локализации злокачественных образований органов головы и шеи.
Опухоли полости рта
Рак ротовой полости – один из наиболее частых типов злокачественных образований органов головы и шеи. Опухоль может быть локализована на губе, языке, под языком, внутренней стороне щеки, на твердом небе, на тканях позади зубов мудрости. При раке губы злокачественные образования чаще всего образуются на верхней губе. Наиболее частой локализацией опухоли в полости рта является нижняя стенка (дно полости рта) и боковая часть языка.
Рак глотки и гортани
Выделяют несколько разновидной рака глотки и гортани в зависимости от локализации и типа опухоли.
Рак ротоглотки. Ротоглотка включает мягкое небо, основание (корень) языка, гланды, заднюю и боковые стенки гортани. Чаще всего рак ротоглотки развивается в гландах и корне языка.
Рак голосовых связок. Рак голосовых связок - второй по частоте вид злокачественных образований органов головы и шеи.
К редким видам опухолей головы и шеи относят:
Рак носовых пазух
Рак слюнных желез
Рак среднего уха
Лечение рака щитовидной железы отличается от лечения других опухолей головы и шеи.
Факторы риска
Основными факторами риска развития опухолей головы и шеи являются курение, употребление нюхательного и жевательного табака и злоупотребление алкоголем (3 из 4 случаев заболевания).
Повышенный риск развития опухолей головы и шеи также может быть связан с инфицированием вирусом папилломы человека ВПЧ 16. Чаще всего опухоли головы и шеи развиваются после 50 лет. Мужчины заболевают чаще, чем женщины.
Другие факторы риска:
Диета с высоким содержанием животных жиров.
Солнечное излучение – длительное пребывание на солнце может привести к развитию рака губы.
Длительное воздействие химических веществ – древесная пыль, кожевенная пыль и формальдегид, выделяемый МДФ, связаны с риском развития некоторых видов рака носоглотки и придаточных пазух носа.
Предраковые состояния полости рта, такие как лейкоплакия и эритроплакия, чаще всего связанные с курением.
Симптомы
Общие симптомы опухолей головы и шеи:
Язвочка(рана) в ротовой полости, которая не проходит в течение нескольких недель
Красные или белые пятна на слизистой оболочке ротовой полости или глотки, которые со временем не исчезают
Нарушения глотания, боль при глотании или пережевывании пищи
Постоянная боль в горле или боль в ухе с одной стороны
Припухлость на лице, во рту или на шее
Менее распространенные симптомы:
Заложенность носа или носовые кровотечения
Боль или онемение лица и верней челюсти
Несмотря на то что эти симптомы могут указывать на другие заболевания, важно обратиться к врачу для уточнения диагноза, особенно если они наблюдаются в течение длительного времени.
При прогрессировании заболевания опухоли головы и шеи чаще всего распространяются на шейные лимфоузлы. Увеличение лимфоузлов обычно свидетельствует об инфекционном заболевании, а не о злокачественном процессе. Но если увеличение шейного лимфоузла наблюдается в течение 3-4 недель, необходимо обратиться к врачу!
Типы опухолей головы и шеи
Наиболее распространенным типом опухолей головы и шеи является плоскоклеточный рак. Большинство опухолей головы и шеи (9 из 10 случаев) образуются из клеток плоского эпителия, выстилающих поверхность ротовой полости, носа и носоглотки. Реже среди опухолей головы и шеи встречаются лимфомы, аденокарциномы и саркомы.
Диагностика
Диагностика и лечение опухолей головы и шеи должны проводиться в специализированной клинике при участии врачей нескольких специальностей: радиолога, онколога, оториноларинголога, хирурга. При необходимости могут быть привлечены офтальмологи, челюстно-лицевые хирурги, нейрохирурги.
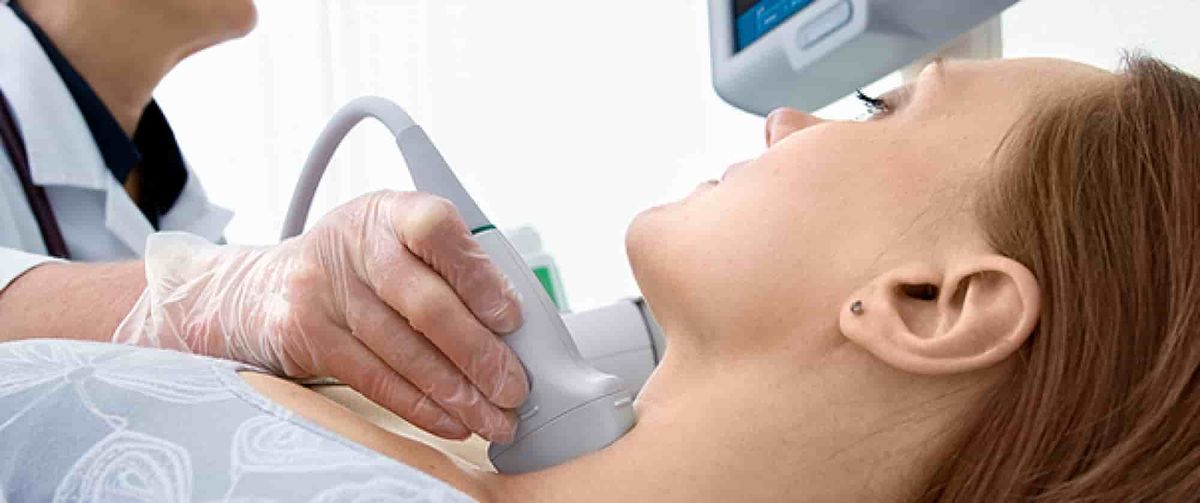
Ультразвуковое исследование шеи и шейных лимфоузлов
Эндоскопическое исследование (осмотр отделов полости носа, носоглотки, гортани).
Для окончательной постановки диагноза проводится биопсия.
Виды биопсии: инцизионная биопсия (иссечение части пораженной ткани), тонкоигольная пункционная биопсия.
Если по результатам биопсии подтверждается диагноз злокачественного образования, проводятся дальнейшие исследования с целью стадирования процесса: рентген, компьютерная и магнитно-резонансная томография, сцинтиграфия, ПЭТ/КТ.
Клиника оториноларингологии и хирургии головы и шеи ЕМС расположена в многопрофильном госпитале ЕМС, где круглосуточно работает лаборатория, отделения лучевой (УЗИ, рентген, КТ, МРТ) и радионуклидной (ОФЭКТ/КТ, ПЭТ/КТ) диагностики что позволяет в кратчайшие сроки установить правильный диагноз и назначить соответствующее лечение.
Лечение
В Институте онкологии Eвропейского медицинcкого центра (Москва) проводится комплексное лечение опухолей головы и шеи. Лечение рака гортани, носоглотки и других опухолей в области головы и шеи проводится с применением методов хирургического лечения, лучевой терапии, химиотерапии, а также сочетания нескольких методов. Каждый случай рассматривается на врачебном консилиуме для определения наиболее успешной тактики лечения.

Начальная стадия опухолей головы и шеи, как правило, предполагает проведение хирургического лечения. В Институте онкологии EMС проводится хирургическое лечение онкологических патологий органов области головы и шеи в полном объеме с применением самых современных методов, включая робот-ассистированную хирургию с использованием системы DA Vinci Si HD последнего поколения при злокачественных новообразованиях ротогортаноглотки (TORS), опухолях слюнных желез (подчелюстных, околоушных), а также проведение робот-ассистированных лимфодиссекций шеи (удаление пораженных лимфатических узлов на шее).
Операции проводит команда высококлассных хирургов, в том числе один из ведущих европейских специалистов в области хирургии головы и шеи профессор Жан Рене Милье, хирург-оториноларинголог, профессор, д.м.н. Геннадий Элькун. Робот-ассистированные операции позволяют добиться радикального лечения опухоли и при этом являются максимально щадящими для пациента. Специалисты EMС проводят успешные операции в том числе в самых сложных случаях.
Лучевая терапия опухолей головы и шеи проводится в Центре лучевой терапии EMC на линейных ускорителях последнего поколения. Применение самых современных методов лучевой терапии позволяет в ряде случаев провести излечение опухоли без операции.
Во всем мире опухоли головы и шеи составляют около 10% злокачественных опухолей. По этиологии, клинике, лечению многие виды опухолей головы и шеи очень схожи между собой.
Например, 90% случаев опухолей головы и шеи это плоскоклеточный рак, исходящий из слизистой рта или глотки, гортани или лимфоидной ткани кольца Вальдейера, у мужчин старше 50 лет.
Первые симптомы опухолей головы и шеи невыразительны. Боли возникают поздно. Поэтому более 50% злокачественных опухолей головы и шеи выявляется в поздних стадиях, а значит, любой симптом длительностью более 3 недель у курильщиков должен быть поводом для тщательного обследования у специалиста.
В течение длительного времени опухоли головы и шеи остаются местнораспространенными, и потому оправдан агрессивный подход к лечению.
Прогноз зависит от инвазии окружающих тканей и поражения лимфоузлов. При отсутствии поражения лимфатических узлов независимо от локализации и размера первичной опухоли пятилетняя выживаемость составляет 50%, при вовлечении лимфоузлов она снижается до 30%, при прорастании капсулы лимфатического узла — до 20%.
Эпидемиология опухолей головы и шеи
Слизистые полости рта, губ, верхних дыхательных путей подвержены прямому воздействию канцерогенных агентов, попадающих в организм с вдыхаемым воздухом и пищей. Табак и алкоголь являются достоверными факторами риска возникновения опухолей этих локализаций. Каждый фактор может вызывать 2-3-кратное увеличение риска, а при их сочетании риск увеличивается более чем в 15 раз. К этиологическим факторам риска развития рака полости рта относят хроническое раздражение слизистой различными видами табака: нюхательно-жевательного или закладываемого за губу (южные штаты Америки, Индия, Средняя Азия). Древесная пыль приводит к раку носовых пазух у рабочих деревоперерабатывающей промышленности. Доказана связь вируса Эпштейна — Барра с лимфомами назофарингеальной зоны, HPV и ионизирующей радиации — с раком слизистой полости рта, слюнных желез, щитовидной железы.
Предраковые заболевания головы и шеи
К предраковым заболеваниям относят белесоватые или белесовато-серые кератозы, гиперкератозы и лейкоплакии (плоские, веррукозные), а также красноватые — эритроплакии. Белые бляшки на слизистой могут быть паракератозом, акантозом или дисплазией, карциномой на месте, что обычно устанавливается после биопсии. До 8% белых патологических образований оказываются малигнизированными, хотя эритроплакия обычно вызывает большее подозрение на рак, чем лейкоплакия.
Обследование и диагностика опухолей головы и шеи
Для полной оценки объективного статуса больного с подозрением на опухоль головы и шеи предлагается следующий порядок обследования — осмотр и пальпация (последняя особенно важна, поскольку многие опухоли могут располагаться интрамурально и быть безболезненными или, наоборот, болезненными при отсутствии первичной опухоли): кожа; губы и полость рта; глотка и гортань; нос и носоглотка; уши; шея и слюнные железы.
Любая болезненность или уплотнение, увеличенные лимфоузлы, изъязвление должны рассматриваться как проявления злокачественности опухоли, если их вероятность не исключается. 25% лимфатических узлов, злокачественное поражение которых может быть установлено гистологически, при обследовании не пальпируются.
Специальные исследования — рентгеновские снимки головы, шеи, грудной клетки, УЗИ щитовидной железы — являются обязательными в плане уточняющей диагностики. КТ эффективна для определения размера и расположения опухоли. Для оценки полостей и полых органов используют эндоскопическое исследование с биопсией. Морфологическая верификация опухоли головы и шеи является обязательной процедурой диагностического процесса.
Перед выбором метода лечения проводится полное клиническое обследование пациента. Во многих случаях состояние здоровья ухудшается в связи с невозможностью или ограничением приема пищи. Нередко для восстановления питания требуется введение через нос желудочного зонда, чтобы наилучшим образом подготовить больного к заживлению хирургической раны и процедурам облучения.
Перед облучением полости рта требуется санация зубов (пломбирование или удаление больных зубов, которые нельзя спасти), назначение флюорида натрия для профилактики кариеса, радиационных свищей и остеонекрозов нижней челюсти.
Лечение опухолей головы и шеи
Хирургическое вмешательство и радиотерапия являются наиболее эффективными и дополняющими методами лечения. Их возможности хорошо известны. Химиотерапия и иммунотерапия в основном применяются для выполнения паллиативных и адъювантных задач. Программа лечения вырабатывается в процессе совместной консультации разных специалистов. В идеале мультидисциплинарный консилиум должен включать хирурга, хирурга-стоматолога, радиолога и лечащего врача-онколога. Больному сообщают об альтернативах и риске лечения. Решение о дооперационном или послеоперационном облучении принимается индивидуально с учетом личного предпочтения и опыта хирурга.
Выбор лечения зависит от: величины первичной опухоли; формы роста (экзофитная или инфильтративная); вовлечения костей и мышц; возможности радикальной операции; состояния пациента; возможности сохранить речь, глотание; профессии пациента; опыта хирурга и радиотерапевта.
Хирургическое лечение опухолей головы и шеи
Предоперационная лучевая терапия опухолей головы и шеи
Ее цель — предотвратить рецидивы, снизить активность заболевания и риск диссеминации, превратить неоперабельную опухоль в операбельную. Комбинированное лечение опухолей головы и шеи (предоперационная радиотерапия + операция) имеет недостатки: во время операции трудно определить границы первичной опухоли; повышается частота послеоперационных осложнений.
Предоперационная лучевая терапия проводится в дозе 45—50 Гр в течение 5 недель с последующей (по прошествии не более месяца) радикальной операцией. Этот метод используют при средних и распространенных опухолях языка, дна полости рта, десен, нижней части глотки и гортани.
Предоперационная радиотерапия может быть также проведена в дозе 60—70 Гр в течение 6—7 недель на опухолевый очаг с сужением полей после 50 Гр. За облучением следует паллиативная операция (удаляется только остаточная первичная опухоль). Так можно избежать значительной утраты функции и косметического хирургического дефекта (увечья) у больных с запущенными формами опухолей ретромолярного треугольника и миндалин с поражением примыкающих к ним мягкого неба, корня языка или десен. В таких случаях более радикальные хирургические вмешательства приводят к высокой частоте послеоперационных осложнений.
Послеоперационная лучевая терапия опухолей головы и шеи
Ее цель — уничтожение остаточных опухолевых компонентов в операционном поле и зоне регионарного метастазирования. Облучение проводят не раньше чем через 4 недели после операции. Если нет клинических и микроскопических доказательств наличия остаточной опухоли, достаточно 55 Гр за 6 недель. Если установлена или подозревается остаточная опухоль, то необходимо подведение более высоких доз сокращенными полями на подозрительные участки.
Химиотерапия опухолей головы и шеи
Химиотерапия имеет теоретическое преимущество при оказании влияния на раковые клетки, вышедшие за пределы регионарной зоны. И общая, и регионарная химиотерапия опухолей головы и шеи не показали необходимой эффективности в плане выживаемости. Ее используют как адъювантную к хирургическому или лучевой терапии при распространенных формах опухолей. Обычно применяют несколько препаратов, таких как метотрексат, цисплатин, блеомицин.
Наблюдение после лечения опухолей головы и шеи
Диспансерное наблюдение и периодические обследования являются обязательными и проводятся:
- в течение первого года после лечения — раз в месяц;
- в течение второго года — раз в два месяца;
- в течение третьего года — раз в три месяца;
- в течение четвертого и в последующие годы — раз в полгода.
Большинство рецидивов плоскоклеточного рака возникает в течение первых 12 месяцев, а метастазы в регионарных лимфатических узлах или отдаленных органах проявляются в течение двух лет после лечения. Следует заметить, что после излечения пациента от одной опухоли головы и шеи имеется выраженная тенденция к появлению множественных первичных опухолей верхних и нижних дыхательных путей.
- Метастатические опухоли головного мозгаЧастота метастатических опухолей головного мозга по отношению к числу умерших от рака колеблется от 10.
- Опухоли пупкаПупок является частым местом развития опухолей.
- Развитие опухоли мозгаРазвитие опухолей мозга может быть инфильтративным (глиальные опухоли) или экспансивным (невриномы).
- Запрокидывание головы у грудничкаЗапрокидывание головы у грудничка определяют так: ребенка приподнимают и придают строго вертикальное положение. Отклонение головы.
- ЭЭГ головыЭлектроэнцефалограмма (ЭЭГ) — это запись колебаний биоэлектрических потенциалов головного мозга. Данный метод диагностики позволяет оценить.
- Энцефалограмма головыЭнцефалограмма головы представляет собой интегральную запись огромного количества биотоков мозга различной частоты и амплитуды.
11 thoughts on “ Опухоли головы и шеи ”
Большая просьба, если имеется личный опыт ( или знакомых), прошу поделиться информацией для подбора клиники за рубежом, еще лучше конкретного оперирующего доктора, для операции по удалению новообразования в околоушной слюнной железе. Возможно кто-то сталкивался с аналогичной проблемой и ее решением, клиник в той же Германии много, посредники направят, но не хотелось бы рисковать, т.к. это лицо и существует опасность повреждения нерва.
Заранее благодарна всем откликнувшимся.
Хочу поделиться своим опытом по удалению опухоли околоушной слюнной железы. Сразу скажу, что операция была проведена в Москве. Однако все трудности начались после операции, а именно при проведении гистологического исследования. В Москве, в лабораториях четырех разных клиник поставили разные диагнозы — от онкоцитомы до карциномы. Пришлось ехать в Берлин. И только там определили вид опухоли, так как у них есть соответствующие маркеры. Клиника называется Charite.
опухаль яремного отверстия 22 24 25 гипервискулярная опухаль неодородная с неровными краями с переходом на сосцевидныи отростокшум пульсирующии в ухе как лечить может быть саркомои
Может быть саркома. Для начала надо установить точный диагноз, а потом лечить.
югулярная опухаль яремного отверстия22 24 40 с дест височ кости с перех на сосц отросток по капсуле и строению на конс много лет как лечить
Я этого шифра не понимаю. Спросите на человеческом языке.
югулярная опухаль яремного отверстия боюсь хедоктома 22 24 36 пульсирующии волнами шум в ухе облучилась на юнексе 11 раз еще 14 но улудшения пока нет
гломусовая опухаль яремного отверстия 22 2 4 36 с дистр вис кости с перех на сосц отросток 25 сеансов облучения на юнике но изнуряющии шум в ухе что делать
я прошу извинение перед Вами у меня диагностировали гломусовую опухаль яремного отверстия 22 24 36 с диструкциеи височнои кости провели 25 облучении на апппарате юник по 2гр сказали ждать 3 месяца зате 6 и проверять мрт а какие прогнозы у Ваших больных с такими опухалями
Для начала — научиться писать без дурацких сокращений.
после облучения 50 гр опухаль не уменьшилась диструкция нижнеи поверхности пирамиды треск в ухе плохо вижу на глаз и все гломусовая опухаль

Наиболее распространенное некожное новообразование - плоскоклеточная карцинома гортани, за которой следуют плоскоклеточная карцинома языка, небных миндалин и дна полости рта.
Реже встречаются опухолевые заболевания слюнных желез, нижней челюсти, носа, уха. Опухоли щитовидной железы, глаз и кожи также описаны в других главах РУКОВОДСТВА.
За исключением кожи и щитовидной железы >90% раковых заболеваний головы и шеи являются плоскоклеточными (эпидермальными) карциномами, 5% меланомами, лимфомами и саркомами. Саркомы и карциномы слюнных желез и околоносовых пазух чаще встречаются в более раннем возрасте, чем плоскоклеточная карцинома.
Причины опухолей (рака) головы и шеи
Большинство пациентов, 85% и более, с раком головы и шеи имеют отягощенный анамнез в виде употребления алкоголя и/ или курения. К другим причинам можно отнести употребление нюхательного или жевательного табака, длительное нахождение на солнце, рентгенографию головы и шеи, некоторые вирусные инфекции, ношение зубных протезов, хронический кандидози недостаточную гигиену полости рта. Рак полости рта очень распространен в Индии, возможно, из-за жевания особого табака (т. н. бездымный табак панмасала, гутка и т.д.). Длительное нахождение на солнце и применение табачных продуктов являются основными причинами плоскоклеточных карцином нижней губы.
Предрасположенность к развитию рака слюнных и щитовидной железы, а также доброкачественным образованиям слюнных желез имеют пациенты, получавшие радиационную терапию для лечения акне, удаления волос на лице,увеличенной вилочковой железы, нёбных миндалин и аденоидов.
Немаловажную роль в развитии рака носоглотки отводят вирусу Эпштейна - Барр. Так, определенные белки вируса Эпштейна - Барр являются маркерами рецидива рака. Описана взаимосвязь вируса папилломы человека с развитием плоскоклеточных карцином головы и шеи, особенно области ротоглотки. Существуют данные о том, что рак, спровоцированный вирусными агентами протекает легче и имеет лучший прогноз, чем рак, вызванный употреблением табака.
Симптомы и признаки опухолей (рака) головы и шеи
Большинство раковых заболеваний головы и шеи манифестируют в виде новообразований, которые не беспокоят пациентов, могут появляться болезненные язвы на слизистой или более обширное поражение слизистой оболочки. Часто появляется оталгия, часто имеющая иррадиирующий характер, первичной причиной которой является опухоль. Потеря веса объясняется сниженным аппетитом и болью при глотании, что также часто встречается.
Диагноз опухолей (рака) головы и шеи
- Клиническая оценка.
- Биопсия.
- Проводится лучевая диагностика и эндоскопия для оценки распространенности процесса.
Для ранней диагностики рака до появления симптомов особенно важно проводить тщательный осмотр пациента (особенно полости рта). Для скрининговой диагностики можно использовать доступные наборы со специальными щеточками для биопсии. При длительном беспокойстве со стороны головы и шеи (например, боль в горле, осиплость, оталгия) более 2-3 нед. необходимо направить пациента к специалисту.
Для точной диагностики необходимо выполнить биопсию. Для получения дополнительной информации можно использовать несколько видов лучевой диагностики (КТ, МРТ, ПЭТ КТ), эндоскопии и пункции образования шеи.
Стадии опухолей (рака) головы и шеи
Рак головы и шеи может оставаться локализованным от месяцев до нескольких лет. Инвазия локальных тканей, как правило, сопровождается метастазированием в регионарные лимфоузлы, что в большей степени зависит от размера и распространенности образования и сокращает продолжительность жизни наполовину. Метастазирование чаще происходит у иммунокомпрометированных больных. Наиболее частыми отдаленными мишенями метастазов являются легкие, печень, кости и головной мозг.
Стадии рака головы и шеи определяются согласно расположению и размеру первичной опухоли (Т), количеству и размеру метастазов шейных лимфоузлов (N), наличию отдаленных метастазов (М). Для выявления стадии, как правило, необходимо проведение КТ и/ или МРТ, но часто выполняется и позитронно-эмиссионная томография (ПЭТ).
Классификация TNM: T1≤2 см в максимальном поперечном размере - 2-4 см или затрагивает 2 зоны в пределах одной области, Т3 >4 см или затрагивает 3 зоны в пределах одной области, Т4 - имеет инвазивный рост и специфические структуры (4а - резекция возможна, 4Ь - резекция не возможна)
N0 - ни одного; N1 - один лимфоузел 6 см. М0 - ни одного; M1 - имеется.
Прогноз опухолей (рака) головы и шеи
Прогноз благоприятный в случае ранней диагностики и адекватного и своевременного лечения. Как правило, чем менее дифференцирован рак, тем больше шансов образования отдаленных и регионарных метастазов. Наличие отдаленных метастазов значительно снижает выживаемость и очень редко излечивается. Локальная инвазия является критерием для развитой Т-стадии, при инвазии мышцы, кости или хряща, что также существенно снижает выживаемость пациентов. При распространении раковых клеток в нервные ткани возникает сильная боль, параличи, онемение, что свидетельствует о наиболее агрессивном процессе, который связан с метастазами в лимфоузлы и имеет наименее благоприятный прогноз.
При адекватном лечении возможно достичь 5-летней выживаемости у 90% больных с I стадией, 75-80% больных с II стадией, 45-75% больных с III стадией и до 40% больных с IV стадией. Летальность во многом зависит от первичного расположения очага поражения. По сравнению с другими локализациями наиболее высокий уровень выживаемости имеют больные с раком гортани I степени.
Лечение опухолей (рака) головы и шеи
Хирургическое лечение и лучевая терапия одинаково эффективны при лечении опухолей 1 степени, вне зависимости от их локализации, что предоставляет выбор терапии (например, предпочтения пациентов). Исходя из этого врачу следует детально проговорить преимущества и риски всех видов лечения с пациентом. Однако при определенных локализациях некоторые виды лечения имеют больше преимуществ. Например, для лечения рака полости рта на ранних стадиях предпочтительнее использовать хирургическое лечение. При хирургическом лечении раковых опухолей головы и шеи эффективность эндоскопической хирургии идентична открытому доступу, но при этом болевой синдром выражен значительно меньше.
Если в качестве основного метода лечения выбрана лучевая терапия, то она направляется непосредственно на первичный очаг поражения и иногда на шейные лимфоузлы. Лечение лимфатических структур зависит от лучевой терапии или хирургического лечения, гистологических критериев и риска поражения лимфоузлов.
При тяжелых стадиях опухолевого процесса (III и IV стадии) зачастую необходимо комплексное лечение. При поражении костной или хрящевой ткани, как правило выполняется хирургическая резекция первичного очага и регионарных лимфоузлов, чтобы снизить риск лимфогенного распространения. Если первичный очаг поражения удален хирургически, то в послеоперационном периоде выполняется лучевая терапия шейных лимфоузлов, что выполняется при высоком риске, например при множественных пораженных лимфоузлов и экстракапсулярном распространении. Недавние исследования показали, что при добавлении химиотерапии к адъювантной терапии шеи повышается выживаемость и улучшается состояние регионарных лимфоузлов. Существует множество значительных рисков при данном подходе, поэтому химиотерапию стоит также рассматривать.
При наличии прогрессирующей плоскоклеточной карциномы без костной инвазии часто применяется сопутствующая химиотерапия и лучевая терапия. Несмотря на то что сочетание химиотерапии и лучевой терапии является органосохраняющим методом лечения, значительно увеличивается интоксикация, особенно выраженная дисфагия. Радиация в виде монотерапии применяется у ослабленных пациентов с прогрессирующим течением заболевания, при непереносимости химиотерапии и высоком риске при общей анестезии.
Химиотерапия в основном используется для химиочувствительных опухолей, таких как лимфома Беркета, или для пациентов с обширным метастазированием (с поражением печени и легких). При неэффективности других методов лечения для уменьшения болевого синдрома и уменьшения размера опухоли с паллиативной целью используют некоторые препараты - ципластин, флуороурацил, блеомицин и метотрексат. Такое лечение дает положительный, но кратковременный эффект, и остановить раковый процесс не поможет.
Рецидивирование опухолей. Профилактика рецидивирования опухоли после проведенного лечения является сложной задачей и имеет ряд потенциальных осложнений. Наличие при пальпации образования плотной консистенции или язвенного очага с отеком и болью на месте первичного очага в значительной степени свидетельствует о наличии рецидива опухоли. Таким пациентам следует выполнять КТ (с тонкими срезами) или МРТ. При локальном рецидиве после хирургического лечения все лоскуты и рубцовая ткань иссекаются вместе с новообразованием. Ограниченный эффект можно достигнуть при лучевой терапии, химиотерапии или их сочетании. При появлениии рецидива у пациентов после проведенной лучевой терапии не рекомендуется ее повторять, наиболее оптимально использовать хирургическое лечение.
Симптоматическое лечение. Боль наблюдается при раковых заболеваниях области головы и шеи, но существует ряд методов купирования болевого синдрома. Благодаря паллиативной хирургии и лучевой терапии удается некоторое время контролировать боль, а в некоторых случаях (30-50%) химиотерапия может оказывать положительный эффект сроком на 3 мес. Для качественного обезболивания необходимо соблюдать ступенчатый подход.
Часто больные жалуются на боль, снижение аппетита, поперхивание слюной и другие проблемы, что значительно помогает в диагностике.
Побочные эффекты лечения. Любой метод лечения рака имеет потенциальные осложнения. Поскольку при многих методах лечения отмечается идентичный результат то необходим лечения, основываясь на возможных последствиях такого лечения.
Несмотря на то что многие полагают, что после хирургического лечения больным требуется длительная реабилитация для восстановления голоса и глотания - это не так. Качественно восстановить голос практически до нормальных характеристик можно, используя протезы, трансплантаты.
К токсическим эффектам химиотерапии относится слабость, сильная рвота и тошнота, мукозит, потеря волос, гастроэнтерит, гемато-поэтическую и иммунную супрессию, а также инфекцию.
Лучевая терапия при раке головы и шеи может вызывать ряд серьезных побочных эффектов. Функциональность слюнных желез в радиусе облучения с интенсивностью 40 Грей, что приводит к ксеростомии. С развитием новых методов лучевой терапии, таких как лучевая терапия низкой интенсивности, позволяет минимизировать или исключить токсическое воздействие на слюнные железы у некоторых пациентов. Также используются радиопротекторы для защиты слюнной железы от радиации (амифостин). Также может возникать нарушение кровоснабжения костей, особенно нижней челюсти, что вызывается при дозировке >60 Грей, а также может возникнуть остеорадионекроз. При таких состояниях возникает разрушение зуба при удалении, а также распад костей и мягких тканей. Таким образом, стоматологическое лечение следует проводить до лучевой терапии. Часто отмечаются потеря вкуса (агезия) и ухудшение обоняния (дисосмия).
Профилактика опухолей (рака) головы и шеи
Важным критерием эффективности лечения является исключение всех факторов риска, пациентам рекомендуется бросить курить и лимитировать употребление алкоголя. Исключение факторов риска также помогает снизить вероятность рецидива у больных, излеченных от рака.
Первичный рак выявляется у 5% пациентов в год (максимально 20%); риск развития рака ниже у пациентов, исключивших факторы риска.
Для предотвращения рака нижней губы необходимо использовать солнцезащитный бальзам для губ и прекратить курение. Учитывая, что в 60% случаев рак головы и шеи выявляется на III и IV стадии, необходимо проводить своевременную тщательную орофарингоскопию, что позволяет уменьшить заболеваемость и смертность.
Читайте также:


