Уплотнения в мышцах при остеохондрозе
Использование в медицине, в частности в мануальной терапии при лечении болезненных мышечных уплотнений при остеохондрозе позвоночника. Сущность предлагаемого изобретения состоит в том, что заранее определяют расположение болезненных мышечных уплотнений, проводят прессуру, начиная с проксимально расположенного уплотнения по порядку расположения во всех мышцах силовой спирали, в которых находятся мышечные уплотнения. При этом прессуру каждого уплотнения начинают с усилия 3 - 4 кг до исчезновения острой боли.
Изобретение относится к медицине, в частности к мануальной терапии.
Известен способ лечения болезненных мышечных уплотнений при остеохондрозе позвоночника с помощью устройства для обезболивания позвоночника [1] Недостатком этого способа является безадресное растяжение не конкретных мышечных уплотнений, а всех мышц, расположенных паравертебрально, а также то, что этот способ не воздействует на мышечные уплотнения другой локализации.
Это устройство принимаем за прототип.
Сущность предлагаемого изобретения состоит в том, что определяют расположение мышечных уплотнений в соответствии со способом диагностирования болезненных мышечных уплотнений при остеохондрозе позвоночника. Смотри, например заявку на патент N 94042002 "Способ диагностирования болезненных мышечных уплотнений при остеохондрозе позвоночника".
После того, как все болезненные мышечные уплотнения определены (найдены), проводят прессуру, начиная с проксимально расположенного уплотнения по порядку расположения во всех мышцах силовой спирали, в которых находятся мышечные уплотнения (триггерные точки). При этом прессуру каждого уплотнения начинают с усилия 3-4 кг через каждые 5-10 с увеличивают силу давления до исчезновения острой боли. В некоторых случаях сила прессуры доходит до 30-40 кг.
В качестве примера можно привести несколько клинических наблюдений.
Больной К. 46 лет, обратился 23.01.95 г. с жалобами на боль в правом плечевом суставе, усиливающуюся при движении, и на головокружение при резком повороте головы. В течение 43 дней находился на лечении у невропатолога по поводу остеохондроза шейно-грудного отдела позвоночника, синдрома плечелопаточного периартрита, синдрома позвоночной артерии. При осмотре обнаружено ограничение движений в правом плечевом суставе при разгибании с внутренней ротацией. Пальпаторно выявлены болезненные мышечные направления в большой и малой прямой мышцах головы слева, справа в мышце, поднимающей лопатку, в задней порции дельтовидной мышцы, в плечевой, в группе мышц сгибателей кисти, начинающихся от внутреннего эпифиза правого плеча. Начат курс миорелаксирующих процедур. В перечисленных мышцах, начиная с проксимально расположенных, находили зону наибольшей болезненности или уплотнение.
Ладонный поверхностью первого или второго пальца мануальный терапевт осторожно придавливал эту триггерную точку. Начальное усилие прессуры было таким, чтобы пациент переносил боль. Через 7-10с пациент отмечал уменьшение интенсивности боли и врач добавлял усилие. Так каждая точка обрабатывалась до тех пор, пока боль не исчезала полностью. Затем прессуру проводили на следующей по спирали мышце. После первой процедуры клинические проявления у больного значительно уменьшились, после второй полностью исчезли. Движения в шейном отделе позвоночника стали в полном объеме без головокружения, движения в правом плечевом суставе в полном объеме и безболезненные. Для закрепления результата больной направлен на лечебную физкультуру и приступил к работе 03.02.95 г.
Больная З. 47 лет, бухгалтер. Обратилась 02.02.95 г. с жалобами на боль в левом плечевом суставе и значительное ограничение движений. Боль беспокоит в течение 9 месяцев, а последние 2,5 месяца лечилась по поводу остеохондроза шейного отдела позвоночника и плечелопаточного периартрита.
Проведен курс медикаментозных блокад, курс витаминотерапии, нестероидных противовоспалительных препаратов, физиотерапии, лечебной физкультуры и массажа. Клинический эффект незначительный. При осмотре: голова наклонена влево, левое предплечье выше правого. Движения в левом плечевом суставе были в объеме 60 o C сгибание, 45 o C отведение, 15 o C разгибание. Попытка увеличить амплитуду движений усиливала боль. При пальпации были обнаружены болезненные напряжения и уплотнения в мышцах подзатылочной области, слева в ременной мышце, в передней лестничной, в большой и малой грудных, в трехглавой мышце плеча, мышцах разгибателях кисти, начинающихся от наружного апофиза плеча. Во второй мышечной спирали обнаружены триггерные точки в трапециевидной, подостной, большой круглой и плечевой мышце слева. Проведен курс релаксирующих процедур. Начиная с проксимально расположенных мышц, находили наиболее болезненную точку концевой фалангой 1 или 2 пальца и осторожно ее придавливали, а при стихании боли добавляли усилие, достигая полного исчезновения острой боли. После процедуры достигли расслабления мышц обеих спиралей, что проявилось увеличением объема активных движений в плечевом суставе. Пятидневный курс лечения полностью купировал болевой синдром, а последующий курс лечебной физкультуры восстановил работоспособность.
Больная Г-на О.С. 31 год, врач, находилась на лечении у невропатолога с 01.11.94 г. в течение месяца по поводу остеохондроза поясничного отдела позвоночника. Получила лечение по классической схеме медикаментозных средств, физиотерапии, курс массажа и лечебной физкультуры. Болевой синдром уменьшился незначительно. При осмотре 14.12.94 г. беспокоили боли в поясничной, правой ягодичной областях, боль в бедре и голени. Боль усиливается в покое и уменьшается во время ходьбы. Ходит, прихрамывая на правую ногу. При глубокой пальпации обнаружены триггерные точки в мышцах двух спиралей. В первую спираль вошли пояснично-подвздошная мышца, короткие аддукторы бедра, медиальная головка двуглавой мышцы бедра, подколенная камбаловидная мышцы справа. Вторая спираль состояла из болезненно напряженных ягодичных, грушевидных мышц и длинных аддукторов бедра. Проведен пятидневный курс миорелаксирующих прессур по вышеописанной методике. Все клинические проявления полностью купированы и для закрепления эффекта больная направлена на лечебную физкультуру.
Преимущества предложенного способа: предлагаемый способ адресно воздействует на болезненно напряженную мышцу; позволяет проводить процедуры в местах, недоступных для прототипа; не требует дополнительного технического оснащения; процедура осуществляется пальцем, при этом возникает эффект.
Способ лечения болезненных мышечных уплотнений (триггерных точек) при остеохондрозе позвоночника путем прессуры, отличающийся тем, что прессуру проводят, начиная с проксимально расположенного уплотнения по порядку расположения во всех мышцах силовой спирали, на которой находятся мышечные уплотнения (триггерные точки), при этом прессуру каждого уплотнения начинают с усилия 3 4 кг, доводя его до 30 40 кг и полного исчезновения острых болевых ощущений.
Лечение в нашей клинике:
- Бесплатная консультация врача
- Быстрое устранение болевого синдрома;
- Наша цель: полное восстановление и улучшение нарушенных функций;
- Видимые улучшения после 1-2 сеанса; Безопасные безоперационные методы.
-
Прием ведут врачи
- Методы лечения
- О клинике
- Услуги и цены
- Отзывы

Уплотнение в мышце может являться триггерной точкой, которая вызывает боль при миофасциальном синдроме. Эти места трудно поддаются расслаблению и могут доставлять огромные страдания человеку. Болезненные уплотнения в мышцах могут быть результатом неправильно поставленной инъекции, введения раздражающего вещества, образования внутренней гематомы, несогласованной работы миоцитов.
При появлении боли и уплотнений в мышцах необходимо как можно быстрее обратиться к врачу. При длительном нарушении иннервации и микроциркуляции лимфатической жидкости и крови могут наблюдаться различные нарушения, в том числе и трофические. Последствия могут быть очень тяжелыми. Напрмиер, если уплотнение возникло после тяжёлой физической нагрузки, то не исключено травматическое нарушение целостности мышечных волокон в толще мускула. Это состояние чревато образованием гематомы. Скопление капиллярной крови спровоцирует воспалительную реакцию и оседание большого количества фибрина. Этот белок является природным клеем – он восстанавливает целостность ткани. Но при его оседании образуется грубая келоидная ткань в виде рубцов. Именно такой келоидный рубец в толще мышцы может быть уплотнений.
При его появлении нарушается функция мышцы: любые сократительные движения приводят к возникновению выраженного болевого синдрома. По мере нарастания физической нагрузки место, деформированное рубцом, может подвергаться дальнейшим разрывам. В результате этого патологического процесса может произойти полный разрыв мышцы.
Правильно проводимая реабилитация после травмы может предупредить риск подобного патологического изменения мышечной ткани. Поэтому важно при наличии любого уплотнения в мышцах своевременно обращаться за медицинской помощью. В нашей клинике мануальной терапии для каждого пациента предлагается первичная бесплатная консультация. В ходе приема доктор проведет осмотр и установит причину образования болезненного уплотнения в толще мышцы. Затем будет разработан курс лечения, который позволит воздействовать на заболевание, а не на его симптомы.
Причины уплотнений в мышцах
Основные причины уплотнений в мышцах связаны с нарушением целостности тканей. Любая мышца состоит из миоцитов. Эти клетки богато иннервированы сенсорными и моторными типами аксонов. С помощью этого нервного волокна проводится импульс. Сенсорные волокна собирают информацию о воздействии на мышцы и передают её в структуры головного мозга. После анализа и обработки двигательный церебральный центр передает по моторным типам аксонов сигнал в миоциты о том, какое движение необходимо осуществить. Так осуществляют все движения человеческого тела.
Кровоснабжение миоцитов осуществляется с помощью разветвленной капиллярной сети. К каждому миоциту подходит отдельный капилляр. Также миоциты обладают уникальной способностью – они накапливают гликоген и таким образом участвуют в углеводном обмене человеческого организма. В случае выраженной физической нагрузки гликоген высвобождается из клеток мышц и расходуется как дополнительный источник энергии. При недостаточно высоком уровне сахара крови гликоген высвобождается и поступает в кровь, выравнивая гликемический баланс.
Потенциальные причины уплотнений в мышцах могут негативно воздействовать не только на миоциты, капилляры и нервные окончания аксонов. Мышца покрыта соединительной тканью (фасцией, которая на концах переходит в сухожилие. Оно отвечает за крепление мышцы к костной ткани. Поражения могут возникать в фасции и сухожилии. Самостоятельно определить локализацию уплотнения достаточно трудно. Для этого нужно отлично знать анатомию опорно-двигательного аппарата человека.
Причины возникновения уплотнений и болезненности в мышцах могут включать в себя:
- нарушение иннервации – при неправильном проведении нервного импульса часть миоцитов не успевает вовремя отреагировать;
- нарушение кровоснабжения – на фоне ишемии возникает изолированный очаг асептического воспаления;
- скопление капиллярной крови или лимфатической жидкости в скрытой полости, образовавшейся на фоне ушиба, разрыва тканей;
- образование рубцовой ткани после травмы или воспалительного процесса;
- гельминтоз;
- инородное тело, попавшее в мягкие ткани во время ранения.
При некоторых заболеваниях уплотнения в мышцах могут быть признаками их повышенного напряжения. Так, остеохондроз позвоночника при обострении и ущемлении корешкового нерва всегда сопровождается синдромом натяжения мышечных волокон. Таким образом организм пытается компенсировать недостаточную амортизационную способность поврежденных межпозвоночных дисков.
Другими потенциальными причинами возникновения уплотнений в мышцах могут быть рубцовые деформации окружающих их соединительных тканей (фасции, сухожилия, связки и т.д.). Для диагностики применяются методы рентгенографического, ультразвукового и магнитно-резонансного топографического исследования.
Уплотнение на мышце шеи сзади
Уплотнение мышцы на шее может быть связано с её перенапряжением, травмой, развитием внутренней гематомы. Напряжение задних мышц шеи также характерно для некоторых форм энцефалита и других опасных инфекций, поражающих структуры головного мозга.
При диагностике следует исключать следующие опасные заболевания:
- лимфаденопатию, возникающую на фоне онкологических и инфекционных процессов в организме человека;
- краснуху и эпидемический паротит;
- опухоли мышечной ткани и расположенной рядом с ней соединительной;
- смещение тела позвонка с его разворотом (в этом случае в качестве уплотнения прощупывается расположенный не на своем месте остистый отросток;
- осткольчатый перелом дугообразного отростка позвонка;
- разрыв мышечной ткани с образованием полостной гематомы;
- расширение кровеносного сосуда в виде аневризмы
Болезненное уплотнение на мышце шеи сзади может быть клиническим признаком развития острого миозита. Это заболевание характеризуется кратковременной ишемией отдельных участков миоцитов. Нарушение кровоснабжения возникает в ответ на воздействие низких температур (переохлаждения). В участках ишемии запускается воспалительный процесс с целью устранения и замещения погибших миоцитов. Этот очаг может некоторое время ощущаться как болезненное уплотнение.
Уплотнения в мышцах руки
Внезапно появившееся уплотнение в мышцах руки может быть признаком сильного перенапряжения и растяжения отдельных волокон сухожильной, связочной или фасциальной ткани. При уплотнении расположенном в толще мышцы, как правило, возникает слабость, невозможность выполнения определённых действий. Требуется помощь врача.
Для диагностики заболевания, при котором возникает уплотнение в мышцах руки, применяются различные подходы. Рентгенографический снимок позволяет оценить состояние костной ткани, исключить оскольчатые переломы, трещины костей, деформирующий остеоартроз, которые не редко провоцирует избыточное напряжение расположенной рядом мускулатуры. Ультразвуковое исследование мягких тканей позволяет своевременно обнаружить опухолевые процесс, участки скопления лимфатической жидкости и капиллярной крови. Для оценки состояния кровеносных сосудов проводится ангиография и дуплексное сканирование. Работоспособность мышечного волокна определяется с помощью электромиографии.
Уплотнение в мышцах верхней конечности может быть спровоцировано поражениями нервного волокна:
- шейный остеохондроз с корешковым синдромом может провоцировать болезненность в любой части руки;
- плечевой плексит характеризуется поражением одной из ветвей иннервации;
- кубитальный туннельный синдром поражает локтевой нерв;
- туннельный синдром запястного канала или карпального клапана обуславливает болезненность и нарушение подвижности в кисти и пальцах руки.
Для постановки правильного диагноза необходимо обратиться за медицинской помощью. В Москве вы можете записаться на бесплатный прием ортопеда и невролога в нашей клинике мануальной терапии. Здесь вам будет предложено первичное обследование, постановка точного диагноза и предоставление исчерпывающей информации о возможностях и перспективах лечения.
Уплотнения в мышцах ноги
Уплотнения в мышцах ноги практически всегда говорят о том, что у человека имеются проблемы с пояснично-крестцовым отделом позвоночника. Болезненный точки возникают на фоне нарушения процесса иннервации. Поражение корешковых нервов на начальных стадиях провоцирует развитие клонических и тонических судорог. После них остаются характерные уплотнения в икроножной мышце – это так называемые триггерные точки. Если они не проходят самостоятельно в течение нескольких дней, то пациенту ставится диагноз миофасциального болевого синдрома. Для лечения этого заболевания применяются методы мануальной терапии. Эффективных фармакологических препаратов не существует.
В ряде случаев уплотнение в мышце бедра может быть связано с сосудистой патологией:
- варикозное расширение вен нижних конечностей часто провоцирует образование тромбов и формирование клинической картины тромбофлебита, а при поражении глубоких вен возникает зона быстро увеличивающегося в размерах уплотнения в мышцах бедра;
- атеросклероз при быстром росте холестериновой бляшки может полностью перекрывать просвет кровеносного сосуда и приводит к развитию некроза мышечной ткани;
- облитерирующий эндартериит провоцирует появление многочисленных очагов трофических нарушений в тканях мускулатуры;
- сердечно-сосудистая недостаточность провоцирует застой жидкости, образование отеков и формирования уплотнений.
Сформировавшееся уплотнение в мышце после ушиба – это тревожный признак нарушения целостности кровеносных сосудов. Внутренняя гематома может рассасываться достаточно долго. Её опасность заключается в том, что образовавшаяся полость будет заполнена не новыми миоцитами, а грубой рубцовой тканью. Фиброзное перерождение мышечной ткани приводит к частичной утрате её функциональности. Повышается риск развития повторной травмы с еще большей площадью поражения.
Травматическое уплотнение внутри мышцы требует проведения полноценного лечения и комплексной реабилитации с применением массажа, физиотерапии, остеопатии, лечебной гимнастики и других методик, которые позволяют быстро восстановить функцию поврежденной мышцы.
Уплотнения в мышцах спины вдоль позвоночника
Чаще всего уплотнение мышц вдоль позвоночника является типичным клиническим симптомом развивающегося дегенеративного дистрофического заболевания хрящевой ткани межпозвоночных дисков (остеохондроза). При нем возникает первичное обезвоживание фиброзного кольца, в результате чего диск утрачивает свою амортизационную способность. Происходит сокращение расстояния между двумя соседними телами позвонков, что провоцирует сдавливание корешковых нервов. С целью компенсировать это организм провоцирует напряжение мышечного каркаса спины. Постоянное статическое напряжение приводит к тому, что возникает уплотнение в мышце спины и оно может быть довольно болезненным.
В официальной медицине для купирования подобного напряжения мышц на фоне остеохондроза используются специальные фармакологические препараты – миорелаксанты. Они действительно эффективно расслабляют мышечную ткань. Но при этом возникает повторное травмирование нервного волокна.
Лечение уплотнений в мышцах
Начинать лечение уплотнений в мышцах необходимо с проведения качественной дифференциальной диагностики. Если уплотнение – это растущая опухоль, то обязательно нужна консультация онколога. Только с помощью гистологии можно определить доброкачественное или злокачественное это новообразование. Затем исключается вероятность воспаления лимфатических узлов и расширение сосудов.
При истинном поражении мышечной, сухожильной, связочной и фасциальной ткани лечение может проводиться с помощью методов мануальной терапии и физиотерапии. При заболеваниях, которые сопровождаются синдромом натяжения мышечных волокон лечение в первую очередь направляется на устранение причин, вызвавших данные болезни.
В нашей клинике мануальной терапии мы используем следующие методы воздействия:
- лазерное лечение направлено на устранение застоя лимфатической жидкости и крови;
- остеопатия и массаж – ускоряющие процессы микроциркуляции в очаге поражения;
- рефлексотерапия – воздействие на биологически активные точки на теле человека;
- лечебная гимнастика и кинезиотерапия;
- тракционное вытяжение позвоночного столба;
- физиотерапия и т.д.
Вы можете записаться на первичный бесплатный прием в нашу клинику мануальной терапии. В ходе консультации доктор выяснит, почему возникло уплотнение в мышцах. Даст рекомендации по лечению основного заболевания.
Помните! Самолечение может быть опасно! Обратитесь ко врачу
Остеохондроз может возникнуть на любом участке позвоночника

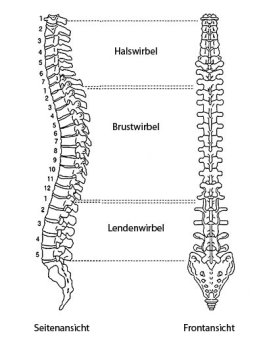
Рис: 1. Шейный отдел 2. Грудной отдел 3. Поясничный отдел позвоночника./. боковой вид - фронтальный вид /
Остеохондроз может появиться на любом участке позвоночника.
Остеохондроз может поражать любой отдел позвоночного столба, т.е. шейный (ШОП), грудной (ГОП), поясничный (ПОП) отделы. Речь идет о процессе, который обычно возникает постепенно, сопровождается болями в спине, изначально появляющимися при физических нагрузках. В пожилом возрасте процессы изнашивания (дегенерации) значительно усиливаются.
Дегенерация позвоночника до определенной степени является нормальным возрастным проявлением. Так, у 90% мужчин после 50-ти лет обнаруживается спондилез, т. е. краевые разрастания тел позвонков. И только определенная часть людей подлежит лечению (при наличии болей и других неврологических симптомов у пациентов). О заболевании можно говорить, если имеют место обширные изменения позвоночного столба и раннее по возрасту возникновение болей в спине.
Остеохондроз является своеобразной платой за цивилизованный образ жизни и возникает в результате слабости мышечно-связочного аппарата спины, сидячего образа жизни, неадекватных физических нагрузок, а также травм и микротравм.
Происходит постепенное изнашивание межпозвонковых дисков, возникает артроз межпозвоночных суставов и спондилез. Происходит усыхание межпозвонковых дисков, образуются костные разрастания тел смежных позвонков. Конечная стадия остеохондроза характеризуется полной неподвижностью пораженных двигательных сегментов.
Остеохондроз: Что это такое?
- Стадия I = образование отёка,
- Стадия II = жировая дегенерация и
- Стадия III = склероз.
Заболевание проявляется стойкими болями, тяжело поддающимися лечебному воздействию в зависимости от отдела позвоночника (шея или поясница). Жалобы могут ограничиваться болями только в области позвоночника или отдавать в ноги (поясничный отдел позвоночника) или в руки (шейный отдел). Симптомы могут появляться в состоянии покоя, при нагрузке или при движениях. Могут присутствовать радикулярные (причиной является давление на корешки нервов) или псевдо-радикулярные симптомы (страдают мелкие фасеточные суставы, связочный аппарат и мышцы). При наличии стеноза канала спинного мозга на пояснично-кресцовом уровне возникают боли в промежности, перемежающая хромота, невозможность ходить на большие расстояния, нарушения функции тазовых органов (недержание мочи, импотенция).
Часто встречается смешанная картина проявлений остеохондроза, т.е. поражён не только двигательный элемент. Известен также дегенеративный синдром поясничного отдела позвоночника или дегенеративный синдром шейного отдела. Здесь также проявляется комплекс неврологических симптомов.
Как появляется остеохондроз?
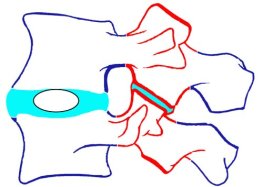
Позвоночные тела (СИНИЙ) / Позвоночные сочленения (КРАСНЫЙ) / Межпозвоночный диск (ГОЛУБОЙ)
Износ межпозвоночного диска начинается после 20-ти лет. Увеличивающиеся потери воды в диске приводят к снижению высоты его участка (хондроз). Теряется поддерживающая (фиксирующая) функция передней и задней продольных связок. Вследствие этого возникает перенагрузка позвоночных сочленений и связок, и быстро развивается нестабильность двигательного сегмента позвоночника (сегмент позвоночника состоит из двух тел позвонков и находящегося между ними позвоночного диска).
Тела позвонков получают больше нагрузки, развиваются краевые уплотнения (склерозы) и краевые костные разрастания (спондилофиты).
Каковы последствия?
Происходит изменение статики позвоночника, сопровождающееся изменениями мышечно-связочного аппарата и высоты межпозвонковых дисков. Сюда относится утрата функциональности и уплотнение мышц (миелогелозы). Кроме того, может произойти смещение позвонков (листез, псевдо-спондилёз). В результате неровного положения суставных поверхностей происходит преждевременное изнашивание межпозвоночного диска. Кроме того, образуются обусловленные изношенностью искривления позвоночного столба на основании общей неустойчивости (сколиозы, кифозы). Канал спинного мозга (стеноз канала спинного мозга) сужается из-за гипертрофированного изнашивания суставов (спондилоартрозы) и за счет выпавших грыж дисков.
Естественное уплотнение участка позвоночника разделяется на следующие стадии:
- Первая стадия: нестабильность
- Вторая стадия: костная реакция
- Прогрессивная стадия: скованность (неподвижность)
Какие факторы риска играют роль при остеохондрозе?
- Генетическая предрасположенность
- Операции межпозвоночных дисков
- Воспаления межпозвоночного диска
- Сколиоз
- Вождение автомобиля, некоторые лекарственные средства
- Курение, хронический бронхит
- Ручные виды работ, поднятие и ношение тяжёлых вещей
- Деятельность в строительной, транспортной отраслях
- Уход за больными
Как определяется остеохондроз?
Основная диагностика состоит из:
- Ведения истории болезни (анамнеза)
- Неврологического и ортопедического осмотра
- Нейровизуализационные методы исследования: рентгенография, компьютерная и магнитно-резонансная томографии, миелография.
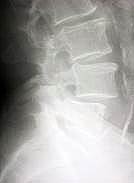
Стадия нестабильности (псевдоспондилёз ст.4 / ст.5)
Рентгеновские снимки участков позвоночника производятся в положении стоя всегда в двух плоскостях, возможны также функциональные снимки в боковой проекции.
МРТ следует отдавать предпочтение относительно КТ. Диагностика позволяет произвести оценку размеров канала спинного мозга и обнаружить патологические процессы, происходящие в нем, а также изменения дисков, нервов, костей, мускулатуры, связок, отёков в теле позвонка ; стеноза спинномозгового канала, а также нестабильности позвонков.
Это исследование проводится с введением контрастных веществ и используется при подозрении на функциональное сужение канала спинного мозга.
Остеохондроз позвоночника. Виды терапии
Лечение проводится в соответствии со степенью тяжести заболевания. На начальной стадии широко используются различные гимнастические упражнения и комплексы.
Мероприятия для стабилизации двигательных сегментов
- Медикаментозное обезболивающее лечение (НПВС, миорелаксанты, противоотечные и десенсибилизирующие средства, опиатные анальгетики и т.п.)
- Физическое обезболивающее лечение (физиотерапевтическое лечение, вытяжение позвоночника, различные виды мануальной терапии и массажа, иглорефлексотерапия и т.п.)
- Инфильтрационные виды терапии (воздействия на триггерные точи, блокады нервов и т.п.)
- Упражнения для спины (для укрепления мышц, растягивания мышц и связок, снятия компрессии в позвоночнике, коррекции осанки, обезболивающие комплексы)
- Трансплантация клеток межпозвоночных дисков, лазерная регенерация диска.
Оперативное лечение остеохондроза позвоночника
Оперативное лечение всегда является последним методом лечения. Бывают случаи, при которых показано исключительно операционное лечение. Так, например, в случае паралича мочевого пузыря или прямой кишки при сужении спинномозгового канала или при больших размерах грыжи межпозвоночного диска и секвестрации.
Операционные техники
- Оперативное удаление грыж межпозвоночных дисков (микродискэктомия)
- Минимально инвазивные операции для расширения спинального канала
- Минимально инвазивная имплантация протеза межпозвоночного диска (HWS и LWS)
- Динамические системы (LWS)
- Инвазивные операции по созданию неподвижности двигательного сегмента позвоночника.
Можно ли предотвратить остеохондроз позвоночника?
Сегодня нет надёжного способа восстановления межпозвоночного диска. Лучшей терапией является своевременная профилактика.
Болезнь миозит шеи – это острый воспалительный процесс, возникающий в шейном отделе позвоночника и плечевом поясе. Заболевание может перерасти в хроническую форму, если отсутствует должное лечение, а также могут возникнуть различные осложнения. Острое воспаление шейных мышц может протекать с периодами обострения и ремиссии.
Шейный миозит является распространенной патологией среди миозитов. Возникает воспалительный процесс в мышечных тканях, окружающие суставы в шейно-плечевом отделе. Болезнь, не имея возрастных и половых ограничений способна появиться у любого человека. Врачи не считают миозит шейного отдела тяжелым заболеванием. Зная причины и симптомы болезни можно быстро снять боль и провести эффективное лечение даже острой формы.
Методы лечения миозита шеи – это применение различных антибиотиков, противовоспалительных и обезболивающих препаратов, лекарств и таблеток. Кроме того, используются сеансы физиотерапии, гимнастика, лечебная физкультура, нетрадиционная медицина, диета, а также народные средства в домашних условиях. В данной статье подробно рассмотрим симптомы и причины шейного миозита, акая нужна диагностика, как и чем, лечить данную патологию.
Миозит шеи, что это за болезнь?
Шейный миозит – воспаление мышц на шее и плечевом поясе, которое проявляется в болезненности пораженной области, ухудшением подвижности и мышечной слабостью. В большинстве случаев боль возникает с одной стороны шеи, появляется отечность, спазм, и человек с трудом может повернуть голову. Болезнь доставляет больному дискомфорт и даже обычные, простые движения шеей и плечами дают сильные болевые ощущения. Если наблюдается тяжелая форма миозита шейного отдела, то происходит постоянное напряжение мышц, трудно держать голову, невозможно спать, так как возникает отек, жжение и спазм шейных мышц.
Данный недуг может появиться, как у взрослых, так и у детей. Если своевременно обратиться к врачу и начать быстрое лечение, то можно легко справиться с болезнью, не допуская каких-либо осложнений.
Внимание!
Если имеется запущенная форма миозита шеи, то это может привести к появлению хронических болей с обеих сторон шеи, которые способны передаваться в височную область головы.
Стоит признать, что практически каждый человек сталкивался или столкнется с миозитом мышц шеи. Как показывает статистика, чаще всего болезнь возникает из-за переохлаждения. Если недуг протекает в легкой форме, то пациент может самостоятельно справиться с возникшим шейным воспалением.
В некоторых случаях, несколько дней, миозит может пройти сам по себе без какого-либо лечения. Но иногда патология не проходит неделю, и воспаление начнет распространяться на соседние ткани, а это может быть уже опасно. Шейный миозит опасен тем, что начнет переходить в гнойную форму, вызывая серьезные осложнения. Чтобы этого не произошло желательно при первых симптомах обраться к врачу-неврологу или терапевту за последующей консультацией.
Следуя международной медицинской классификации болезней, миозиту приписан код M60. При идентификации каких-либо инфекционных агентов медики используют дополнительные коды и шифры. При этом не важно, где именно возникает воспаление. Миозиты любого вида входят в рубрику болезни мышц.
Фото шейного миозита:



Причины развития миозита шеи
От чего бывает миозит? Различные формы миозита шейных мышц могут быть вызваны разными причинами:

Различные формы миозита шейных мышц могут быть вызваны разными причинами
– Заболевания, вызванные инфекцией. К самой распространенной причине развития миозита шейных мышц можно отнести воздействие вирусов. Мышечная ткань может воспалиться при простуде или гриппе, а также при тонзиллите, и ангине. В редких случаях виновником данного недуга могут стать болезнетворные бактерии и грибки;
– Причиной развития миозита шейного отдела позвоночника могут быть некоторые лекарства. В мышцах не всегда могут наблюдаться признаки воспаления, а причиной развития болезни становятся препараты, используемые, к примеру, для снижения уровня холестерина в крови. Сюда также можно отнести альфа-интерферон;
– Болезнь могут вызвать различные отравления. К примеру, наркотиками, алкоголем, интоксикация другими токсическими веществами, а также лекарственными препаратами;
– Проблемы с мускулатурой в шее и плечах могут возникнуть в результате появления травм. Интенсивные спортивные занятия или тяжелые нагрузки могут спровоцировать развитие в шейных мышцах и тканях воспалительного процесса. Сюда можно отнести травмы шеи, растяжение мышц, переломы верхних конечностей;
– Нередко воспаление шеи может возникнуть в результате особых условий труда. Шейно-плечевые мышцы могут болеть у офисных работников, сидящих несколько часов в неудобной однообразной позе, пианистов и скрипачей;
– Уже давно доказано врачами, что миозит шеи могут вызвать стресс и депрессия;
– Различные болезни суставов. Это артроз, спондилез, остеохондроз , грыжа позвоночника и др. Заболевания опорно-двигательного аппарата способны привести к тому, что больной на подсознательном уровне начинает принимать те позы, которые ему максимально удобны. Но вынужденные положения тела в результате суставных болезней сказываются на состоянии не только шейных, но и других мышц. Если мышцы напряжены и находятся длительное время в неудобном для себя положении, то это приводит к воспалению и растяжению;
– Причиной появления шейного миозита могут стать нарушения обмена веществ в организме, подагрой или сахарным диабетом;
– Глистные инвазии. Патология мышечных тканей в шейном отделе будет связана с интоксикацией продуктами жизнедеятельности паразитических червей, которые находятся в организме.
Как видите, этиология миозита шейно-плечевого отдела различна. Если знать факторы развития недуга, то можно назначить максимально эффективное лечение, которое поспособствует быстрому и скорейшему выздоровлению.
Видео о миозите:
Какие симптомы у шейного миозита?
В большинстве случаев у миозита шеи симптомы чаще всего ощущаются в утренние часы, после пробуждения. Если потрогать пальцами шейные мышцы, то они могут отзываться резкими и острыми болями. Болевые ощущения отдают в затылок, в грудную клетку или под лопатку. Боль усиливается в ночное время, а также при резких изменениях погодных условий.
– Выраженная боль в шее. Интенсивные болевые ощущения, которые постепенно усиливаются. Боли особенно выражены, когда человек двигает шеей (наклоны, повороты), во время пальпации воспаленных мышц и соседствующих областей. Боль может иррадировать не только в плечи или голову, но и на всю руку, а также на мышцы лица, уши. Изначально воспаление и боли возникают с одной стороны шеи;
– Наблюдается напряжение мышц и связок шейно-плечевого отдела. Имеется некоторая скованность движений в суставах, если происходит обширный воспалительный процесс;

Одниз из симптомов шейного миозита могут быть отек или припухлость мышц
– Отек мышц, жжение, возникает припухлость в зоне поражения;
– Возможно появление шишки на шее, шум в голове
– Боль при миозите может отдавать в ухо;
– При гнойном миозите может наблюдаться гиперемия кожных покровов, повышается температура тела, боли усиливаются. Может наблюдаться лихорадочное состояние, головокружение;
– Появление головной боли. Как правило, это происходит при негнойном миозите. Болевые ощущения появляются в затылочной области и могут пульсировать в височной зоне. Движения челюсти скованны, напряжены жевательные мышцы. В некоторых случаях больной с трудом принимает пищу;
– Пораженные мышцы могут заметно реагировать на смену погоды. Если заболевание протекает длительное время, то повышается риск появления атрофии шейных мышц (частичная или полная);
– Одышка, кашель, нарушена функция глотания – это характерные симптомы при тяжелой стадии шейного миозита. Если отсутствует должное лечение, то впоследствии воспаление начнет распространяться на соседние здоровые мышцы горла, гортани, пищевода и при этом, нарушая их функции. В запущенных (редких) случаях, миозит шейно-плечевого пояса может привести к удушью;
– При дерматомиозите шеи появляются высыпания. В воспалительный процесс могут быть вовлечены соседствующие группы мышц, а также внутренние органы. Появляется мелкая пурпурная сыпь и могут наблюдаться отеки век и губ;
– Миозит паразитарного характера может привести к повышению общей температуры тела. Боль появляется в шее, груди и плечах. Болезненные ощущения усиливаются по мере роста и размножения таких микроорганизмов, как цистицерков и трихинелл;
– При шейном миозите в хронической стадии возможно появление лихорадки;
– Появляется болезненность языка.
Если болезнь имеет легкую форму, то через несколько дней она проходит сама, но из-за воздействия дополнительных факторов возможен рецидив шейного миозита. Если это хроническая форма, клиническая картина может быть выражена не достаточно сильно.
Больной может жаловаться только на небольшую скованность в движениях или на боли, которые возникают при физических нагрузках. Если симптомы выражены слабо, довольно трудно диагностировать заболевание и патологию могут оставить без внимания, не проводя соответствующую терапию.
Виды шейного миозита, формы и классификация
Патология может иметь различные формы развития. Специалисты проводят классификацию миозита шеи на 5 основных форм в зависимости от этиологии. В основе лежат причины, приводящие к развитию болезненного состояния.
- Инфекционный (негнойный) миозит. Патология возникает в результате попадания в организм патогенных болезнетворных микроорганизмов – вирусов и бактерий. К данному типу можно отнести миозиты, возникающие на фоне ларингита, ангины, тонзиллита и ОРВИ.
- Дерматомиозит. Данный вид болезни имеет особые симптомы. Кроме скованности в движениях на коже шеи появляется сыпь (фиолетовые или красные высыпания). Дерматомиозиты могут быть врожденными или иметь генетическую предрасположенность. Данное состояние в некоторых случаях развивается в результате аутоиммунных заболеваний или гормональных нарушений. На первой стадии миозит затрагивает только участки шеи и впоследствии наблюдается отечность век. Далее сыпь способна распространиться на руки и верхние отделы спины. Возникает слабость и боль в мышцах. Если поражаются глотательная или дыхательная система нужно срочно обратиться к врачу и медлить с этим нельзя.
- Гнойный миозит. Является распространенным состоянием, которое может возникнуть на фоне различных травм, имеющие открытые раны. В этом случае болезнетворные бактерии (стафилококки и стрептококки) легко попадают внутрь организма. Образует воспаление, имеющее большое количество гноя. При данной патологии возникают такие симптомы, как повышение температуры тела и интоксикация организма. Боль может усиливаться при поворотах головы и пальпации. Наблюдается уплотнение кожи, покраснение и отек мягких тканей.
- Нейромиозиты. При данном воспалении имеются проблемы с мускулатурой, которая повреждает находящиеся в ней нервные окончания. Имеются ярко выраженные болевые ощущения, а также наблюдается симптом натяжения.
- Оссифицирующий миозит. Данная форма патологии может быть приобретенной или врожденной. Сопровождается отложением кальция в области суставов. Кроме того болезнь, хоть и редко, может возникнуть по причине травм или инфекций, а также болезней внутренних органов. Оссифицирующий прогрессирующий миозит (болезнь Мюнхмейера) является довольно тяжелым генетическим заболеванием. Чаще встречается у мальчиков. Воспалительный процесс в организме вызывает окостенение сухожилий, апоневрозов и мышц. Небольшие уплотнения в виде пластинок могут прощупываться в области головы, шеи и спины. Сильно ограничивается двигательная активность. Впоследствии заболевание затрагивает брюшные и бедренные мышцы.
Читайте также:


