У 10 летнего ребенка позвонков
особенности анатомического строения и функции детского позвоночника

Позвоночник является сложным в анатомо-функциональном отношении отделом опорно-двигательного аппарата человека. Полноценное осуществление многообразных функций (опорной, двигательной, защитной для спинного мозга) обеспечивается выработавшимся в процессе филогенеза определенным строением позвонков, межпозвоночных дисков и связочного аппарата. Отклонения в строении этих компонентов позвоночного столба сопровождаются выраженными в большей или меньшей степени изменениями функциональных возможностей последнего и снижением порога сопротивляемости воздействию различных повреждающих факторов.
Формирование позвоночника в онтогенезе занимает значительный временной промежуток, заканчиваясь только к 20-22 - летнему возрасту, в силу чего позвоночник ребенка по ряду анатомических и функциональных показателей существенно отличается от позвоночника взрослого человека. Эти отличия обусловливают ряд особенностей патогенеза, клинических проявлений и течения повреждений и заболеваний позвоночника у детей, а также требуют учета при проведении дифференциального диагноза между нормой и патологией.
Основной возрастной особенностью анатомии костной части позвоночного столба является продолжающийся до 15-16 лет процесс оссификации хрящевых элементов позвонков. К моменту рождения ребенка костная ткань сформирована только в центральной части тел позвонков, высота которой составляет немногим более половины вертикального их размера. Задние отделы позвонков оссифицированы в большей степени, хрящевая ткань сохраняется в центральной части дуг (на месте расположения основания остистого отростка), в месте соединения дуг с телом позвонка и у верхушек суставных и поперечных отростков. Хрящевой тканью образован и зуб Сн.
Структура оссифицированной части позвонков недифференцированная, мелкоячеистая. Силовые линии, представляющие собой скопления сближенных, одинаково ориентированных, более мощных костных пластинок, отсутствуют. Силовые линии формируются по направлениям сжатий и растяжений, испытываемых тем или иным участком кости под влиянием статических и динамических нагрузок и натяжения сухожилий мышц в местах их прикреплений, увеличивая прочность наиболее нагружаемых участков кости. Недифференцированная костная структура, характерная для тел и дуг позвонков детей первых лет жизни, обладает меньшей механической сопротивляемостью.
Оссификация хрящевых моделей тел позвонков завершается только к 8-летнему возрасту. Темпы протекания этого процесса убывают в краниальном и каудальном направлениях от III грудного позвонка. Иными словами, раньше всего заканчивается оссификация тел позвонков верхнегрудного отдела, несколько позже - среднегрудного и шейного, затем нижнегрудного, и последними полностью оссифицируются хрящевые модели тел поясничных и крестцовых позвонков. Различаются между собой и темпы оссификации различных отделов тела одного и того же позвонка - в грудном отделе позвоночника оссификация передних отделов тел позвонков, располагающихся в области вершины физиологического кифоза, несколько отстает по времени от оссификации задних их отделов, в поясничном отделе наблюдаются обратные соотношения, т. е. более медленными темпами оссифицируются задние отделы тел позвонков. Различие в темпах оссификации передних и задних отделов тел грудных и поясничных позвонков наблюдается от времени полного оформления физиологической кривизны позвоночника до завершения третьей фазы оссификации хрящевого лимбуса.
Промежуток между правой и левой половинками дуг позвонков выполняется костной тканью к 3-летнему возрасту, между дугами и телами - к 4-6 годам. Исключение из этого правила представляют II шейный позвонок, окостенение дужки которого заканчивается только к 4-6-летнему возрасту (Fiedlihg J., 1981), а также нижепоясничные и крестцовые позвонки, где хрящевая ткань в области расположения основания остистого отростка может сохраняться в норме до 11-12 лет. Последней стадией энхондрального формирования костных компонентов позвоночного столба является оссификация апофизов тел позвонков, начинающаяся в 8-9-летнем возрасте и продолжающаяся до 15-16 лет.
К числу отличительных особенностей анатомического строения позвонков у детей относится также варьирующее в широких возрастных пределах сохранение в их телах центральных питающих артерий, расположенных в отчетливо выраженных каналах, которые начинаются от вентральной поверхности и продолжаются иногда до задней трети сагиттального размера тел позвонков. По мере роста ребенка каналы постепенно облитерируются от центра к периферии.
Возрастной особенностью, характерной только для одного шейного отдела позвоночника, является более горизонтальное, чем у взрослых людей, расположение суставных отростков пяти нижних шейных позвонков. Это создает, по мнению J. Fiedling (1981), условия для более легкого, чем у взрослых, возникновения нарушений анатомических соотношений в межпозвоночных суставах.
Основная отличительная особенность межпозвоночных дисков в период формирования организма заключается в значительно большем по сравнению со взрослыми содержании воды в составе желатинозного ядра. По данным G. Jensen (1980), содержание воды в межпозвоночных дисках детей первого года жизни достигает 85-90 %, а к периоду окончания роста позвоночника оно равняется всего 55-70 %. Данная особенность химического состава желатинозного ядра обусловливает и особенности анатомо-функционального состояния дисков, а именно: более высокую, чем у взрослых, эластичность и одновременно с этим - менее совершенную стабилизирующую функцию. J. Fielding (1981) при исследовании развития шейного отдела позвоночника обнаружил при движениях головы наличие у детей в норме смещений по ширине I позвонка относительно II и тела II по отношению к телу III на величину до 4 мм при сгибании и 2 мм при разгибании.
Отличается по своему химическому составу и функциональному состоянию и связочный аппарат позвоночника у детей, являющийся одновременно и более эластичным, и более растяжимым, чем у взрослых людей. Повышенная эластичность межпозвоночных дисков в сочетании с повышенной эластичностью связочного аппарата обусловливает повышенную подвижность позвоночника ребенка. По нашим данным (Садофьева В. П., 1971), объем подвижности грудного и поясничного отделов в любой из трех плоскостей (фронтальной, сагиттальной и горизонтальной) у детей в возрасте до 8-9 лет превышает объем подвижности этих же отделов позвоночника у взрослого человека на 10° ± 1,1°, т. е. приблизительно на 25 %. Вместе с тем слабая стабилизирующая функция межпозвоночных дисков, сочетающаяся с повышенной растяжимостью связочного аппарата, создает предпосылки для возникновения нестабильности сегментов позвоночника.
Перечисленные выше анатомо-функциональные отличия позвоночника у детей определяют особенности и его рентгено-анатомии, без учета которых невозможны разграничение нормы и патологии и уточнение характера заболевания.
У взрослого человека анатомические параметры позвоночника характеризуются следующими особенностями. Срединная ось позвоночника на переднезадних рентгенограммах прямолинейна, на боковых - отчетливо выявляются три физиологических изгиба (относительно небольшой лордоз шейного отдела, выраженный кифоз грудного и выраженный лордоз поясничного отдела). Тела грудных и поясничных позвонков в обеих стандартных проекциях имеют прямоугольную форму с незначительной вогнутостью всех их контуров. Исключение из этого правила представляет только тело V поясничного позвонка, имеющее на боковой ретгенограмме клиновидную форму с направленным кпереди основанием. Тела шейных позвонков, исключая I и II, на задних рентгенограммах имеют по два обращенных краниально небольших выступа у правого и левого краев, на боковых рентгенограммах - отчетливо выраженный выступ, обращенный каудально. Задние отделы позвонков представляют собой единое целое, контур дуг на боковых рентгенограммах переходит в задний контур тела без какого- либо диастаза. Боковые контуры суставных отростков и концы поперечных выпуклые, в поясничном отделе на верхних суставных отростках нередко выявляется изображение processus mamillaris.
Архитектоника костной структуры тел позвонков характеризуется наличием двух систем силовых линий (вертикальных, занимающих весь поперечник тела позвонка, и горизонтальных, располагающихся только у краниальной и каудальной поверхностей). В структуре дуг также выявляются две системы силовых линий ("аркад"), вершинами обращенных друг к другу и повторяющих очертания верхней и нижней позвоночных вырезок.
Межпозвоночное пространство напоминает по форме двояковыпуклую линзу с одинаковой высотой парных краевых отделов (правого и левого или переднего и заднего). Дисковый коэффициент, т. е. отношение высоты диска к высоте тела вышележащего позвонка, равен в верхнегрудном отделе позвоночника 1/7 - 1/6, в среднегрудном - 1/5 - 1/6, в нижнегрудном - 1/5 -1/4 и в поясничном отделе позвоночника - приблизительно 1/3.
Все линейные размеры позвонков и межпозвоночных дисков равномерно (на одну и ту же величину) нарастают в каудальном направлении, начиная от III грудного позвонка, соответственно посегментному увеличению массы тела (Рохлин Д. Г., Финкельштейн М. А., 1956). Величина этого нарастания индивидуальна и колеблется в пределах от 1 до 2 мм.
По данным литературы и результатам наших исследований, в процессе изменения нормальной рентгеноанатомической картины позвоночника детей могут быть выделены следующие четыре этапа.
Возраст до 2,5 лет. Физиологические изгибы позвоночника на рентгенограммах, произведенных в боковой проекции, практически не выражены. Тела грудных и поясничных позвонков имеют нерезко выраженную бочкообразную форму вследствие выпуклости краниальных и каудальных поверхностей. Верхняя поверхность тел шейных позвонков наклонена книзу и кпереди, вследствие чего они на боковых рентгенограммах имеют умеренно выраженную клиновидную форму. В центральных отделах тел большинства грудных позвонков прослеживаются каналы центральных питающих артерий, отображающихся на боковой рентгенограмме в виде узкой горизонтальной полоски просветления, отграниченной четкими замыкающими пластинками; на рентгенограмме, произведенной в переднезадней проекции, - в виде аналогичной полоски или, чаще, округлого просветления диаметром около 1 мм в центре тела позвонка.
Межпозвоночные пространства имеют форму двояковогнутой (а не двояковыпуклой, как у взрослых) линзы. Высота их составляет в грудном отделе позвоночника примерно 1/3 от высоты тел позвонков, а в поясничном - немногим более половины. Это объясняется двумя причинами: во-первых, большей, чем в более старшем возрасте, высотой самого межпозвоночного диска; во-вторых, приплюсовыванием к диску неокостеневших и потому невидимых в рентгеновском изображении частей тел выше- и нижележащих позвонков. Межпозвоночные пространства выявляются и между всеми крестцовыми позвонками, высота их относительно невелика и составляет примерно 1/5 высоты тел соответствующих позвонков.
Дуги позвонков на переднезадних рентгенограммах состоят из двух половинок, разделенных полоской просветления шириной 1 - 1,5 мм на уровне расположения основания остистого отростка, тень которого не выявляется. На боковых рентгенограммах видна полоска просветления между задней поверхностью тел позвонков и изображением дуг, ширина которой также равна примерно 1,5 мм. Атлант (I шейный позвонок) представлен пятью отдельными частями (двумя половинками передней и задней дуг и точкой оссификации переднего бугорка). Зуб Сн короткий и не достигает верхним концом краниального контура передней дуги атланта, верхушка его имеет V-образную форму. Основание зуба либо непосредственно переходит в тело II шейного позвонка, либо отделено от последнего узкой полоской просветления. Оба варианта ренгеноанатомической картины, отображающие нормальные варианты формирования зуба (либо за счет самостоятельного ядра оссификации, либо за счет тела Сн), встречаются, по данным J. Fielding (1981), в равном числе случаев. Наружные контуры суставных отростков грудных и поясничных позвонков не имеют выпуклостей, концы поперечных отростков как бы обрублены.
Костная структура позвонков равномерно мелкоячеистая без признаков так называемых силовых линий. Нарастание в каудальном направлении линейных размеров позвонков и межпозвоночных дисков практически не выражено. Так, например, разница высот тел двух смежных позвонков равняется, по нашим данным, всего 0,2-0,3 мм.
На рентгенограммах, произведенных в боковой проекции, намечаются физиологические изгибы позвоночника с преобладанием выраженности грудного кифоза. Тела позвонков сохраняют бочкообразную форму, наличие каналов центральных питающих артерий является менее типичным явлением
Дуги шейных и грудных позвонков на задних рентгенограммах непрерывны, и наличие диастаза между их половинками может рассматриваться как признак отставания в развитии костных компонентов позвоночного столба или нарушения целости дуг вследствие деструкции или перелома. В поясничном и крестцовом отделах позвоночника физиологическая spina bifida posterior сохраняется. На рентгенограммах, произведенных в боковой проекции, так же как и у детей предыдущей возрастной группы, прослеживается полоска просветления между задними контурами тел позвонков и изображениями дуг. В углублении верхнего контура зуба II шейного позвонка прослеживается ядро оссификации верхушки. Основание зуба по-прежнему отделено от тела Сн.
В структуре тел позвонков выявляются нежные вертикальные силовые линии, в структуре дуг - зачатки "аркад".
Величина межпозвоночных пространств велика, значения дискового коэффициента аналогичны таковым у детей предыдущей возрастной группы. Точно также практически не выражено и нарастание линейных размеров позвонков и межпозвоночных дисков в каудальном направлении.
Физиологические изгибы позвоночника в сагиттальной плоскости выражены достаточно отчетливо. Тела позвонков имеют почти прямоугольную форму с незначительной выпуклостью краниального и каудального контуров. Каналы центральных питающих артерий прослеживаются в единичных позвонках, в основном среднегрудного отдела позвоночника. На протяжении данного возрастного периода все более суживаются полоски просветления между изображениями дуг и тел позвонков на боковых рентгенограммах и к 6-летнему возрасту исчезают полностью. Исчезает полоса просветления и между основанием зуба и телом II шейного позвонка. Полностью оформляется и верхушка зуба. Физиологическая spina bifida posterior выявляется только в нижнепоясничных и крестцовых позвонках. Формирование архитектоники костной структуры тел и дуг позвонков заканчивается к 5-летнему возрасту, и в последующем отсутствие выраженных силовых линий может рассматриваться уже как признак нарушения функций костной ткани. Остальные рентгеноанатомические показатели идентичны описанным у детей предыдущей возрастной группы.
Тела позвонков на переднезадних рентгенограммах имеют практически прямоугольную форму. Верхний их контур у детей 7-8 лет, как правило, имеет волнистые очертания, характерные для зон роста любой кости в период, предшествующий появлению ядер оссификации, в данном случае для апофизов тел позвонков. Первые точки окостенения появляются в возрасте 8-9 лет симметрично у правого и левого бокового контура. На рентгенограммах, произведенных в боковой проекции, может наблюдаться клиновидность тел позвонков, расположенных в области вершин физиологического кифоза грудного отдела позвоночника и физиологического лордоза поясничного отдела. Основание клина в первом случае обращено кзади, во втором - кпереди. Упомянутая физиологическая клиновидность тел позвонков отличается от патологической, возникающей, например, вследствие компрессионного перелома, незначительной выраженностью, совпадением с вершиной физиологического изгиба, а главным образом - плавностью убывания к вершине изгиба и последующей нормализацией высоты переднего (в грудном отделе) или заднего (в поясничном отделе) контуров тел позвонков. Уменьшение высоты одного из отделов тела позвонка при компрессионном переломе или деструкции носит скачкообразный характер.
Задние отделы позвонков на рентгенограммах непрерывны, разъединенность правой и левой половин дуг может сохраняться в норме только в V поясничном и I крестцовом позвонках. Крестцовые позвонки все еще разъединены, однако величина диастаза между телами не превышает 1,5 мм. Величина последовательного увеличения линейных размеров позвонков и межпозвоночных дисков выражена относительно отчетливо и равняется в среднем 0,5 мм. Величина дискового коэффициента в верхне- и среднегрудном отделах позвоночника снижается до 1/4, но остается равной 1/3 в нижнегрудном и 1/2 - в поясничном. Каналы центральных питающих артерий в телах позвонков относятся к числу редких рентгенологических находок.
Тела позвонков в обеих плоскостях (фронтальной и сагиттальной) имеют форму прямоугольника с незначительной вогнутостью всех их поверхностей и отличаются от рентгеновского изображения позвонков взрослых людей только отображением процесса синостозирования их апофизов. Первой стадией синостозирования (IV стадия процесса оссификации апофизов), наблюдающейся в норме в возрасте 13 лет, является заполнение промежутка между тенью оссифицированного апофиза и контуром тела позвонка в центральной части передней поверхности последнего. Затем синостоз сравнительно быстро распространяется к периферии, и к концу данного возрастного периода на задних рентгенограммах выявляются только узкие клиновидной формы участки просветления между тенью апофиза и боковыми отделами верхней и нижней поверхности тел позвонков.
Слияние правой и левой половинок дуг V поясничного и I крестцового позвонков, а также крестцовых позвонков между собой заканчивается в норме к 12 годам. Сохранение сегментации крестца, так же как рентгенологической разъединенности половинок дуг позвонков любого отдела позвоночника после этого срока, является основанием для заключения о нарушении развития. На рентгенограммах детей 11 - 13 лет могут прослеживаться точки окостенения внесуставной части суставных отростков, расположенные у их верхушек. Величина дискового коэффициента и посегментного увеличения линейных размеров позвонков и межпозвоночных дисков, начиная с 13-летнего возраста, соответствует таковым у взрослых людей.
Отклонения от нормального формирования позвоночного столба весьма разнообразны и в целом встречаются относительно часто. В зависимости от степени выраженности и тяжести вызываемых ими нарушений функций позвоночника и других отделов опорно-двигательного аппарата эти отклонения принято делить на варианты развития (если они не сопровождаются достоверными функциональными нарушениями), аномалии развития и уродства. Наиболее распространенными видами вариантов развития позвоночника являются избыточная выраженность processus mamillaris и processus accessorius поперечных и суставных отростков поясничных позвонков и spina bifida posterior occulta. По данным ряда авторов, а также результатам наших собственных исследований, указанные варианты с равной частотой встречаются как при деформациях позвоночника и проявлениях миелодисплазии, так и у практически здоровых людей.
Аномалии развития компонентов позвоночного столба более разнообразны и в зависимости от области максимального их проявления могут быть подразделены на аномалии развития тел позвонков, задних их отделов, межпозвонковых дисков и аномалии численности позвонков.
Симптомы проблем с позвоночником у ребенка. На приеме у детского ортопеда. Почему позвонки выходят из своего естественного положения.
Первый месяц: на приему у ортопеда
На прием к ортопеду мамы с детьми первых трех месяцев приходят исключительно по настоянию участкового педиатра. На вопрос о жалобах ответ чаще всего отрицательный, или жалуются: малыш плохо спит, капризничает днем, срыгивает, мало прибавил в весе. При этом родители не замечают других вполне очевидных и настораживающих симптомов.
Ребенок родился в тазовом предлежании. У таких детей часто наблюдаются дисплазии тазобедренных суставов. Независимо от того, какими были роды — кесарево сечение или через естественные родовые пути, ребенка не позднее чем в три недели необходимо показать ортопеду.
Ребенок родился в головном предлежании, но незрелый, что в последние годы встречается довольно часто. Мамы обычно об этом знают и беспокоятся о незрелости, а значит, и о неполноценном функционировании любых систем организма — кроме костных структур. А ведь ребенку с незрелыми тазобедренными суставами — даже при физиологическом гипертонусе мышц — угрожает такое заболевание, как подвывих тазобедренных суставов. Вовремя начатое лечение позволяет предотвратить его серьезные последствия.
Осматриваю месячного ребенка. Одна щека чуть больше другой. Глаза еще плохо фиксируют внимание на предметах, а лицо постоянно поворачивается в одну сторону. Переворачиваю на животик. Голову держит уже довольно устойчиво, но мочка одного уха ниже другого и явно виден наклон головы в одну сторону.
Все эти симптомы могут говорить о врожденной кривошее. У меня на приеме мама их замечает впервые. Но ведь чтобы все это увидеть, не нужен ортопед — надо просто раздеть ребенка и внимательно посмотреть на него. Да, только врач может подтвердить диагноз, обнаружив уплотнение в грудино-ключично-сосцевидной мышце. Но для успешного лечения врожденной кривошеи надо заниматься им с месячного возраста: два-три курса массажа, лечебной гимнастики, физиотерапия, ортопедические укладки позволяет без оперативного вмешательства к одному году довести ребенка до полного выздоровления. Все это возможно — если в первые недели жизни мама или папа посмотрят на ребенка внимательно.
- беременность протекала в тазовом предлежании;
- незрелый плод;
- затяжные роды;
- стремительные роды;
- пособие в родах: щипцы, вакуум, ручное пособие;
- ребенок "любит смотреть в одну сторону";
- асимметрия ягодичных и подколенных складок;
- разная длина ног.
Первый год: развитие ребенка
Созревание костно-мышечной системы у ребенка происходит этапно, в индивидуальные сроки. Мы не рекомендуем сажать и ставить малыша раньше, чем он сделает это самостоятельно. Ребенок должен иметь возможность совершать тот стереотип движения, к которому уже готова его костно-мышечная система. Попытки "форсировать события" могут привести к тому, что несостоятельный мышечный корсет не сможет удержать кости в правильном физиологическом положении.
К сожалению, правильному двигательному стереотипу порой препятствует использование различных приспособлений (детские кресла, устройства для переноски младенцев, ходунки и т.п.), которые созданы для безопасности ребенка и облегчения ухода за ним, но часто используются неправильно.
К году ребенок начинает ходить. В идеале множество костей детского организма должны занять правильное положение благодаря сбалансированному действию связочного аппарата и мышц. Мамы обычно знают, что у ребенка могут болеть легкие, сердце, почки, а то, что мышцы и связки болеют тоже, чаще всего является для них открытием. Неблагоприятная экология больших городов, заболевания и вредные привычки родителей, несбалансированное питание, нарушение обмена веществ, неправильный двигательный стереотип ребенка, травмы приводят к тому, что уже к первому дню рождения ребенок может иметь ряд хронических ортопедических заболеваний.
Ребенок с рахитом получал витамин D, но на приеме у ортопеда был только в один месяц. К году имеет рахитическую деформацию грудной клетки ("воронкообразную", или "килевидную"), О-образные или Х-образные ноги. У детей с рахитом мягкие кости, вялые мышцы, несостоятельный связочный аппарат. Если такого малыша рано ставят на ноги, к году часто формируется деформация ног.
Ребенка, которому поставили диагноз "рахит", необходимо наблюдать у ортопеда ежемесячно! Вовремя замеченная деформация скелета и начатое лечение: массаж, гимнастика, лекарственные ванны, физиотерапия, гидромассаж помогут избежать серьезных осложнений.
Ребенку один год, он начал ходить, но при этом "загребает ногами", "косолапит". Если это девочка, в глазах у мамы тревога. А если мальчик, часто слышу: "У нас и папа (дедушка) так ходит и ничего!". Но в человеческом организме не может быть так, что одна кость ушла вправо, а все другие остались на месте! Суставы всего тела и позвоночно-двигательные сегменты при такой постановке стопы вынуждены будут приспосабливаться к тому неправильному двигательному стереотипу, который программирует "косолапая нога". Чуть позже у такого ребенка могут появиться боли в спине, плечевом суставе, шее, и вам совсем не захочется, чтобы сын был похож на дедушку. Не отказывайтесь от лечения "косолапости" в годовалом возрасте!
Внимание: детский позвоночник!
При отсутствии жалоб ребенок должен быть осмотрен ортопедом в один месяц, три месяца, один, три, пять, шесть, восемь, десять, двенадцать и четырнадцать лет. Почему так часто? Подобно тому, как иногда вы не чувствуете, что у вас начинается кариес, вы можете не знать, что у ребенка произошел подвывих позвонков. Поэтому я рекомендую периодически показывать ребенка врачу-ортопеду, чтобы проверить его позвоночник.
Ущемление нервов в позвоночнике, которое называют подвывихом позвонков, обычно происходит в результате незначительной компрессии или смещения позвонков. Через позвоночник проходит спинной мозг, который можно сравнить с кабелем, состоящим из миллиардов нервных волокон. Именно по ним идут "команды" (импульсы) от мозга ко всем органам. Как только в спинном мозгу блокируется один из нервов или происходит его повреждение, в организме начинает развиваться болезнь.
Травмы позвоночника могут произойти во время родов. Например, при длительном стоянии головки в родовых путях, при стремительных родах, а также при использовании щипцов, особенно если малыша вытаскивают за голову или поворачивают ее.
Все дело в том, что голова новорожденного ребенка тяжелая относительно его общей массы, а мышечно-связочный аппарат шейного отдела позвоночника еще не может удержать 7 шейных позвонков в физиологическом положении при растяжении весом. Это может привести к подвывихам в шейном отделе и функциональным блокам в позвоночно-двигательных сегментах.
Именно поэтому ортопеды так протестуют против того, чтобы брать новорожденного за ноги и держать вниз головой. Об этой варварской практике писал знаменитый французский акушер Фредерик Лебуа в своей книге "Рождение без насилия": "Мы слишком мало знаем о своем организме, настолько мало, что забываем, какую важную роль играет в нем позвоночник. Так почему же мы, зная, что неокрепший позвоночник младенца можно легко повредить, упорно продолжаем держать новорожденных вниз головой, да еще и трясем их".
Уже почти сто лет известен ортопедам и так называемый "синдром кнута": если новорожденного резко дернуть, то это может привести к потере зрения, церебральным нарушениям, параличу или судорогам.
Детство — это самая активная пора жизни человека. Прыжки и бег, падения и травмы — все это составляющие детства, и все это может повлечь за собой смещение позвонков. Хронические заболевания с обменными нарушениями, мышечные дистонии неврогенного происхождения, неправильный двигательный стереотип, психологические зажимы и комплексы приводят к нарушению осанки уже к четырем-пяти годам. Если вовремя не лечить нарушение осанки, оно приведет к кифозам, сколиозам и остеохондропатиям.
- хроническая утомляемость;
- одно плечо или бедро выше другого;
- выступающие лопатки;
- искривление шеи;
- одна нога короче другой;
- косолапость;
- боли в суставах;
- неумение стоять неподвижно;
- гиперактивность;
- частые падения;
- треск в суставах при сгибании рук и ног;
- сверхподвижность суставов;
- нервозность.
Все, что нужно родителям, чтобы заподозрить ортопедическую патологию, это раздеть ребенка до трусиков, поставить на твердую поверхность и внимательно посмотреть на выступающие ориентиры тела спереди, сзади и сбоку. Обнаружив малейшее несоответствие между правой и левой стороной, покажите ребенка специалисту-ортопеду, не дожидаясь планового диспансерного осмотра. Помните: если нездоров позвоночник, то нездоров весь организм ребенка.
Людмила Чиркова, ортопед, мануальный терапевт

- Причины повреждения
- Классификация повреждений
- Клинические проявления
- Диагностика болезни
- Подходы к лечению
- Реабилитация после травмы
- Прогноз для ребенка
Причины повреждения
Компрессионный перелом позвоночника у детей: симптомы и лечение
Основная причина развития компрессионного перелома — травма. Травматическое воздействие может быть разной силы. К компрессии позвонков приводят следующие травмы:
- удар головой о воду при нырянии с большой высоты;
- падение с высоты, во время прыжков или бега;
- черепно-мозговая травма в результате удара твердого предмета;
- дорожно-транспортное происшествие;
- травматические повреждения во время занятий спортом.
Повреждения грудного отдела и других частей позвоночного столба развиваются у детей при наличии факторов риска: питание с небольшим количеством витаминов и микроэлементов, метастазы злокачественных новообразований в позвонки, бактериальный остеомиелит и др. Компрессия у новорожденных связана с родовой травмой.
Классификация повреждений
В зависимости от причин повреждения заболевание разделяют на три степени тяжести:
- сдавление первого уровня характеризуется уменьшением высоты тела позвонка менее чем на 30%. Подобная компрессия стабильная и не требует проведения оперативных вмешательств;
- вторая степень характеризуется уменьшением размера позвонка до 50%. Изменения в костной ткани, сопровождающие компрессию, приводят к его смещению;
- сдавление третьей степени — высота позвонка уменьшается более чем на половину. В результате этого возникает сдавление спинного мозга и у пациента развиваются неврологические симптомы.
Врачи устанавливают характер повреждения позвонков: единичный или множественный. Это необходимо для подбора методов лечения и определения прогноза для ребенка.
Клинические проявления
Специфическая черта симптомов при компрессии позвонков — слабая выраженность клинических признаков несмотря на то, что компрессия может быть существенной. Если заболевание не сопровождается повреждением нервных структур и другими осложнениями, болевые ощущения в спине проходят через 2–3 дня. В отсутствие терапии возможен их рецидив и быстрое прогрессирование патологии.
Осложненный компрессионный перелом сопровождается парезами, параличом, появлением чувства покалывания или жжения на руке или ноге. Симптоматика прогрессирует, так как поврежденный позвонок разрушается и смещается по отношению ко всему позвоночнику.
При появлении боли в спине и неврологических симптомов после травмы родителям необходимо сразу обратиться за медицинской помощью. Врач проведет обследование и назначит лечение.
Диагностика болезни
Обычная симптоматика травмы: ребенок жалуется на боль в области позвоночного столба. При внешнем осмотре родители отмечают небольшой отек и покраснение кожи, а также постоянное напряжение околопозвоночных мышц. При любых движениях головой или туловищем болевые ощущения усиливаются. В области травмы может быть гематома.
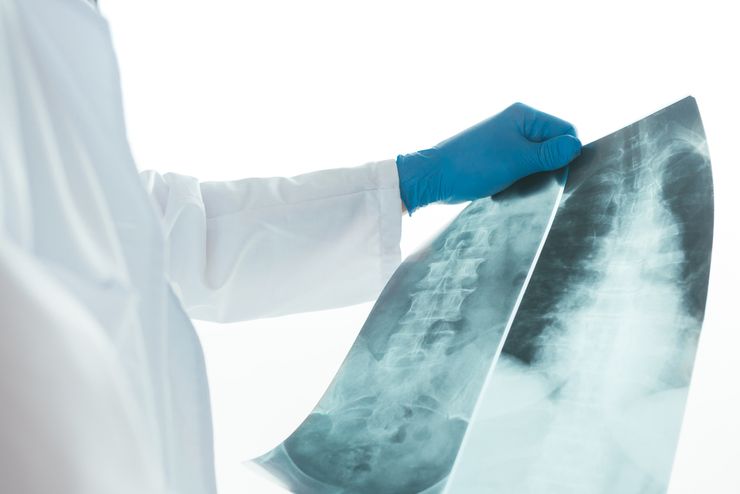
Компрессионный перелом грудного отдела на рентгенограмме
Ребенок с подозрением на компрессионный перелом госпитализируется. Диагноз основывается на жалобах, анамнезе заболевания и внешнем осмотре. Основной метод диагностики — рентгенологическое исследование позвоночника. С этой целью проводят прицельную рентгенографию отделов позвоночного столба или компьютерную томографию. КТ позволяет врачу получить объемное изображение костей и оценить выраженность в них патологических изменений.
При подозрениях на повреждение спинного мозга и его корешков проводят магнитно-резонансную томографию. Дети с неврологической симптоматикой консультируются у врача-невролога. Он исследует функции спинного мозга и выставляет диагноз.
Подходы к лечению
Переломы в детском возрасте срастаются быстрее, так как костная ткань активно кровоснабжается. Если перелом не осложнен повреждением нервных структур, лечение носит консервативный характер. Больному показана полная разгрузка позвоночного столба с первого дня заболевания.
Дальнейшее сдавление и деформацию позвонков предупреждают с помощью ортопедических изделий. При травмах шейного отдела используют петлю Глиссона, а при повреждении грудных костей — кольца Дельбе. У больных используют валики для реклинации, позволяющие уменьшить нагрузку на поврежденные позвонки.

Лечение заболевания комплексное
Негативные последствия для здоровья детей наступают при осложненных переломах. В этих случаях проводят хирургические вмешательства. Они заключаются в правильном сопоставлении костей и высвобождению нервных структур. Кифо- и вертебропластика — малоинвазивные вмешательства, заключающиеся во внутрипозвонковом введении цемента. Это обеспечивает восстановление их прочности и фиксацию.
Реабилитация после травмы
Все дети с компрессионным переломом позвоночника проходят восстановительные процедуры. Они разделены на три этапа и проводятся с первого дня повреждения. Первый период, продолжающийся неделю после травмы, направлен на поддержание нормальной работы легких и других органов грудной клетки. Для двигательной реабилитации пациент в положении лежа сгибает и разгибает стопы, а также кисти.
Второй этап реабилитации (2–3 неделя) позволяет укрепить мышечный корсет туловища и мышцы конечностей. Ребенок под присмотром специалиста по ЛФК пассивно или активно совершает движения в руках и ногах. Лечебная физкультура на заключительном этапе восстановления проводится по 6–8 неделю. Ребенка готовят к переходу из горизонтального в вертикальное положение. Изначально движения в руках и ногах выполняют лежа, затем на четвереньках. Используются специальные поддерживающие корсеты и реабилитационные костюмы, снижающие нагрузку на позвоночник. В поздний реабилитационный период вводят плавание в виде пассивного нахождения в неглубоком бассейне под контролем специалистов.
Самолечение при компрессионных переломах недопустимо. Оно может стать причиной прогрессирования повреждений и неврологических нарушений.
В первые 6 месяцев после травмы детям показан лечебный массаж. Сначала его проводит специалист в больнице, а после выписки родители. Массажное воздействие улучшает кровоснабжение в мышцах, обеспечивает их питание и поддержание нормального мышечного тонуса. В первые недели после травмы используются простые массажные приемы в виде поглаживаний и растирания. Воздействие на глубокие мышцы запрещено. Оно вводится на втором этапе восстановления. Лечебный массаж продолжается от 20 до 30 минут и выполняется 3–4 раза в неделю.
Вспомогательное значение для восстановления целостности позвонков имеют физиотерапевтические процедуры. Они стимулируют кровообращение и ускоряют рост поврежденных тканей. В первые дни после травмы назначают лазеротерапию, воздействие магнитными полями и электрофорез. С 3–4 недели проводят парафинотерапию, озокерит и УВЧ. Данные методы противопоказаны в остром периоде болезни.
Прогноз для ребенка
Прогноз при неосложненном переломе благоприятный. Комплексная терапия позволяет обеспечить сращение фрагментов позвонков. Важное значение при этом имеет реабилитация, так как она определяет эффективность проводимых лечебных мероприятий. Если перелом сопровождался смещением костных фрагментов и другими осложнениями, у ребенка развиваются негативные последствия травмы в виде сколиоза, спондилита, остеохондроза, асептического некроза костной ткани и др. В этих случаях выздоровление зависит от своевременности хирургического лечения.
Компрессионные изменения в позвонках у детей относят к тяжелым патологиям, которые в течение первых дней могут не приводить к выраженным симптомам. Ребенок жалуется на боль в области спины и дискомфорт, возникающий в позвоночнике при движениях. Своевременное обращение к врачу и проведение рентгенологического исследования позволяет выявить перелом костных структур. В зависимости от степени их повреждения назначают терапию. В неосложненных случаях проводят консервативное лечение, а при выраженном разрушении позвоночника и неврологических симптомах — хирургические вмешательства.
Читайте также:
- Перелом 4 шейных позвонков перелом грудной клетки можно ли выжить
- Как убрать сутулость спины в домашних условиях девушке в кратчайшие сроки
- Хруст в шее при открывании рта
- Температура 38 5 без симптомов у взрослого причины голова поясница
- Почему при беременности болит копчик на ранних сроках беременности


