Тяжело писать при остеохондрозе
Одним из осложнений остеохондроза поясничного отдела является нарушение функций мочевого пузыря. Сходство симптомов с урологическими заболеваниями нередко затрудняет диагностику основной патологии. Как связаны между собой остеохондроз и мочеиспускание, может рассказать врач невропатолог.
Механизм нарушения мочеиспускания
Нарушение работы мочевыделительной системы проявляется симптомами, характерными для воспалительного процесса:
- болью (локализация в нижней части живота, в паховой области, мочевом пузыре);
- почечными коликами;
- расстройством мочеиспускания: превышение суточного диуреза или затруднение опорожнения пузыря;
- жжением, неполным опорожнением;
- нейрогенным пузырем;
- низкой потенцией у мужчин;
- нарушениями цикла у женщин;
- недержанием мочи или ее отсутствием.
Накапливаясь, патологические проявления болезни существенно влияют на качество жизни человека. Устранить проблему можно только вылечив основное заболевание, т.е. остеохондроз. Вертеброгенные расстройства подтверждаются на основании клинических симптомов, рентгена позвоночника, одновременного проявления вегетативных и мочеполовых нарушений. Кроме того, при остеохондрозе поясничного отдела отмечается повышенная чувствительность ног, приступы сопровождаются избыточным потоотделением и учащенным пульсом.
Причины развития остеохондроза
Это необратимое состояние дегенеративных нарушений позвоночника, которое прогрессирует с течением времени. Опорно-двигательная система всю жизнь подвержена напряжению, что связано с прямохождением человека. Заболевание может регистрироваться не только в зрелом возрасте, но и у подростков. Чтобы не допустить его развития, необходимо обращать внимание на факторы риска, стараясь свести их к минимуму:
- чрезмерные физические нагрузки, связанные с напряжением позвоночного столба;
- сидячая работа – в таком положении наклон корпуса создает дополнительное напряжение для позвоночника. В качестве разгрузки нужно делать перерывы каждые 20 минут, изменяя положение тела;
- малоактивный образ жизни – при недостатке двигательной активности мышцы спины становятся слабее. Постепенно хрящевая ткань подвергается патологическим изменениям, развивается остеохондроз;
- занятия некоторыми видами спорта, сопровождающимися большими нагрузками для спины;
- искривление осанки приводит к перераспределению нагрузки на межпозвоночные диски;
- нарушение обмена веществ;
- последствие некоторых инфекционных заболеваний (остеомиелит, туберкулез);
- плоскостопие;
- ожирение;
- вредные привычки.
Длительно протекающий корешковый синдром провоцирует появление патологических нервных импульсов. Это приводит к замедлению рефлекторной деятельности спинных нервов, что, в свою очередь, угнетает иннервацию пузыря. При пониженной чувствительности органа развивается его нейрогенное состояние.
Необходимо учитывать, что, прогрессируя в своем развитии, нарушения могут распространяться и на другие отделы (шейный, грудной). Часто встречается комбинированный вид патологии.
Возможные осложнения проблемы
По мере прогрессирования недуга без качественного лечения и коррекции образа жизни на фоне остеохондроза наступает мышечная атрофия, происходят сбои в работе внутренних органов. Поражая межпозвоночные диски в одном участке, патология распространяется и на остальные отделы. В зависимости от места нарушений имеются характерные симптомы. К примеру, остеохондроз шейного отдела опасен не только нестабильностью позвонков, но и развитием мигрени, ишемией головного мозга.
На фоне деформации дисков возникает их выпячивание, приводящее к ущемлению сосудов и нервов. В дальнейшем может развиться грыжа, человек становится инвалидом без радикальной терапии.
Компрессионно-васкуляторная ишемия – еще одно осложнение патологии. В таком состоянии каждое движение позвоночника сопровождается одновременным сжатием и сгибанием его дисков.
Отдельной формой патологии является спондилоартроз, проявляющийся образованием костных наростов в виде шипов. При спондилезе выступы по краям дисков напоминают клюв. Это попытка организма самостоятельно компенсировать изменение нагрузки. Также может возникнуть парез стопы, при котором она не поднимается, а свисает.
Кто специализируется на терапии заболевания
Патология носит неврологический характер и лечится чаще всего в этом отделении. Попутно человеку потребуется помощь физиотерапевта, остеопата. При развитии осложнений со стороны мочевыделительной системы обращаются к нефрологу.
По показаниям может понадобиться консультация травматолога, ревматолога, мануального терапевта, иглорефлексотерапевта. Перед тем как обращаться к нетрадиционному способу лечения, необходимо уточнить у лечащего врача, может ли он быть использован в конкретном случае.
Устранение симптомов
В острой стадии остеохондроз лечат медикаментозными средствами. Препаратами первого ряда являются НВПС, спазмолитики, витамины группы В. В тяжелых случаях могут применяться гормональные лекарства. После улучшения начинают физиотерапию: дарсонвализацию, УВЧ-, магнитотерапию, ЛФК. При отсутствии противопоказаний для усиления кровообращения и оттока лимфы назначают массаж.
Такое осложнение как грыжа может быть показанием к проведению операции.
На дому с профилактической целью допускается выполнять комплексы лечебной гимнастики, подобранные специалистом.
Лечение остеохондроза
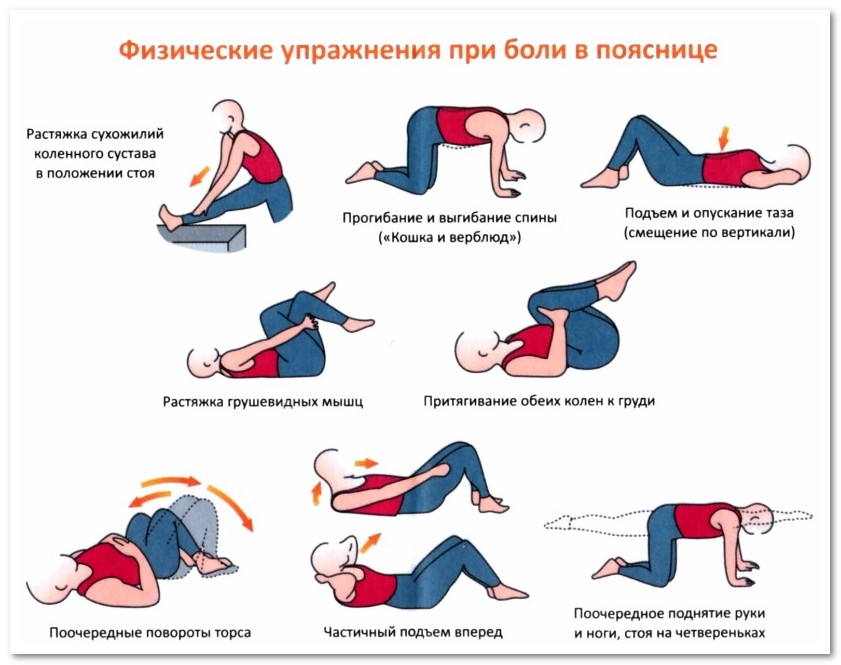
Как правило, приступ начинается с сильных болей. Для их устранения могут использоваться таблетированные противовоспалительные средства, но предпочтительнее лекарства в виде инъекций. Спазм сосудов и зажатость тканей устраняют миорелаксантами и спазмолитиками. Усилить действие средств можно с помощью мазей и гелей. Для восстановления нервной системы могут быть назначены глюкокортикостероиды.
Преимущество внутримышечного введения заключается в минимизации побочных эффектов.
Нарушение мочеиспускания при других заболеваниях
Отклонения в работе мочевыделительной системы нечасто сопутствует течению остеохондроза. Существует ряд других состояний, сопровождающихся этим симптомом:
- болезнь Бехтерева;
- новообразование в позвоночнике;
- ревматоидный артрит;
- сужение позвоночного канала;
- перелом позвоночника.
В урологической практике – это цистит, пиелонефрит, глорумелонефрит, почечная недостаточность.
Профилактические меры
Решающими факторами при возникновении деструктивных нарушений позвоночника являются образ жизни и питание. Для сохранения качеств хрящевой ткани организму необходимы в достаточном количестве микроэлементы, витамины. Поэтому в рационе должны преобладать овощи и фрукты, молочная продукция и зелень. И наоборот, нужно ограничить потребление острых, соленых блюд, копченостей. Полностью исключить фастфуд.
Для укрепления мышечного корсета спины и шеи полезными будут занятия в бассейне, фитнес, йога, ЛФК. При невозможности посещать тренировки стоит чаще бывать на свежем воздухе, совершать пешие прогулки.
Лечение остеохондроза и нарушений мочеиспускания необходимо начинать с устранения проявлений основного заболевания. Симптоматическая терапия заглушит проявления патологии, но ненадолго. Только своевременное посещение врача приостановит развитие дальнейших осложнений.

Одним из симптомов остеохондроза могут служить проблемы с работой ЖКТ и дефекацией. Проблемы усугубляются с развитием патологии, вызывают дискомфорт, мешают наслаждаться жизнью. Предотвратить запор при остеохондрозе поможет специалист, рассказав о правилах питания при заболевании.
- Терапия остеохондроза от Александра Мясникова
- Лечение шейного остеохондроза пиявками: показания к применению
Причины появления запора при остеохондрозе
Остеохондроз считается одним из самых распространенных недугов. Болезнь имеет хронический характер. Сопровождается запорами, головной болью, дискомфортом при выполнении простых действий.
При обнаружении интенсивных болей в поясничном отделе позвоночника следует обратиться к врачу. Он назначит соответствующее лечение, порекомендует комплекс поддерживающей терапии: массаж, специальные физические упражнения.
Вследствие защемления нервов между дисками позвонка появляются боли, запоры, мигрени, рвота и тошнота.
Провоцирующим факторам, который только ускорит негативные процессы, возникновение запора является малоподвижный образ жизни, неправильное питание.
На остеохондроз влияют:
- процессы гиподинамии,
- полученные травмы,
- лишние килограммы,
- подъем тяжелых предметов.
При заболевании происходит деформация позвонков, истончаются ткани, волокна, мышцы, разрушается связки, нарушается работа суставного аппарата. Остеохондроз быстро прогрессирует, перерастает в более тяжелую стадию. Защемление нервных корешков в области таза влияет на запоры, работу кишечника, других внутренних органов. Наблюдаются проблемы с дефекацией, она может проходить с болями, нерегулярно.
Если придерживаться назначений врача, то остеохондроз можно быстро одолеть и никаких проблем с кишечником, запором не возникнет.

Основные симптомы при остеохондрозе
Остеохондроз сопровождается сжатием корешков и выпячиванием дисков. Есть несколько обозначений симптоматики заболевания:
- Л1 и Л2 – нарушена чувствительность в районе талии, ниже.
- Л5 – болевой синдром в виде стреляющих пульсаций, который приводит к трудности или невозможности согнуться.
- С1 – синдром в виде стреляющей боли, которая чувствуется в стопах, нижних конечностях.
- Поражение артерии Депрож-Готтерона является хронической стадией, приводит к параличу ягодиц и голеней.
- Процесс одновременного поражения корешков Л5, С и артерии, который способен вызвать парализацию всех частей тела.
Задержка опорожнения кишечника, запоры наблюдается у большинства пациентов. Это связано с давлением корешков между межпозвоночными дисками. Остеохондроз на данной стадии важно лечит вовремя и надо обратится скорее к вертебрологу. Специалист проведет полнейшее обследование и выявит или не выявит болезнь позвоночника.

Осложнения при заболевании
При запущенных случаях начинается компрессионно-аваскулярная ишемия. Остеохондроз может не проявиться сразу. Человек замечает нарушение функции суставного аппарата и в работе сосудов. Ослабление ткани приводит к появлению остеофитов.
Патология активно развивается у людей, которые часто травмировались (в результате занятий спортом). Зажатые сосуды в любой зоне позвоночника отражаются на работе внутренних органов. Защемление нервных корешков приводит к запорам.
В тяжелых случаях болезнь может проявляться параличом ягодиц, ноги могут не ощущаться, неметь. Остеохондроз с такой патологией достаточно быстро развивается. Больной сразу ощущает проблему с нижними конечностями.
- Алгоритм действий для лечения остеохондроза в домашних условиях
- Устранение остеохондроза при помощи желчи: преимущества
Диагностика заболевания спины и застоя в кишечнике
После того, как врач проведет консультацию с пациентом и выяснит все симптомы, их причины, он назначает лечение запора. Перед посещением доктора больной должен сделать МРТ или рентгеновский снимок для точной постановки диагноза.
Нужно начинать срочное медикаментозное лечение. Интенсивность терапии будет зависеть от стадии остеохондроза и серьезности запора.
Доктор может выписать специальные физиотерапевтические процедуры или отправить на массажи или физические упражнения, гимнастики. Под присмотром доктора процесс выздоровления и избавления от запора происходит гораздо быстрее.
Если остеохондроз на последней стадии заболевания, может понадобиться хирургическое вмешательство. Пациенту нужна скорая медицинская помощь. Из-за защемления межпозвоночных дисков может нарушиться функционирование систем организма, что повлияет на другие внутренние органы.
Соблюдение диеты при запоре во время остеохондроза
Комплексное лечение повышает шансы на выздоровление. Медикаментозную терапию остеохондроза следует сочетать с профилактическими мерами, изменением питания. Если болезнь переросла в хроническую стадию нужно задействовать рефлекторные способы лечения, которые не вызывают побочных эффектов и принесут пользу.
Стоит отметить мануальную терапию при лечении патологии и запора. Она применяется, когда начались грыжи и протрузии. Благодаря мануальной терапии восстанавливается нормализуется микроциркуляция крови. С помощью курса лечения устраняется застойные явления в кишечнике, сосудистые отеки, мышечные спазмы. Улучшаются обменные процессы в позвоночных тканях.
Устранить запор при остеохондрозе поможет соблюдение правил питания, четкое следование рациону питания, обозначенного врачом.
Для нормализации функции ЖКТ исключите из меню:
- жирную, соленую пищу,
- уменьшите потребление сладостей, сдобы,
- газированных напитков,
- уменьшить потребление кофе.
При запорах, наблюдаемых во время обострения остеохондроза, следует включить в меню кисломолочные продукты, зелень, овощи. Полезно пить натуральные травяные настои, чаи.
Питайтесь дробно, разбивая суточную норму пищи на 5 приемов. Обязательно в рационе должны присутствовать белки в виде нежирного мяса, приготовленного на пару. Его следует сочетать с вареными овощами.
Пейте много воды, она ускорит протекание обменных процессов, поможет сохранить молодость тканей, работу суставов.
Запор, возникающий при остеохондрозе , распространенное явление. Но его можно легко контролировать, строго следя за питанием, придерживаясь правил лечения.
Остеохондроз – заболевание позвоночника. При отсутствии квалифицированной терапии патология начинает прогрессировать, и появляются осложнения. Болезнь имеет многочисленные симптомы и один из них – это одышка. Из-за нее человек испытывает нехватку воздуха даже при умеренных физических нагрузках.
Игнорирование проблемы приводит к ухудшению состояния. Чтобы этого не произошло, при возникновении симптомов рекомендуется показаться врачу за назначением терапии.
Причины появления одышки
Одышка при остеохондрозе возникает по нескольким причинам. Вот основные:
- Повреждения в районе груди;
- Проблемы в функционировании диафрагмы;
- Искривление позвоночника;
- Чрезмерные физические нагрузки или отсутствие таковых;
- Неправильные занятия фитнесом и другим спортом;
- Болевой синдром, возникающий во время вдоха;
- Генетическая предрасположенность;
- Проблемы с кровообращением, из-за чего ухудшается доставка кислорода в ткани и к органам, в результате чего и появляется одышка.

Больной, думая, что нехватка кислорода вызвана остеохондрозом, игнорирует ее появление. Это приводит к прогрессированию заболевания и возникновению осложнений. Чтобы такой ситуации не возникло, после появления одышки рекомендуется обратиться к врачу. Специалист назначит соответствующие исследования, на основании которых поставит диагноз. Только после этого он пропишет лечение.
Симптомы
Может ли быть одышка при остеохондрозе грудного отдела позвоночника и может ли быть одышка при шейном остеохондрозе? В этих случаях не исключается появление дефицита воздуха. Одышка при каждом виде остеохондроза имеет свои причины возникновения и симптомы.

Нехватка воздуха при остеохондрозе грудного отдела сопровождается неприятными ощущениями в области горла. Кажется, что там находится какое-то инородное тело, которое затрудняет дыхание. Тяжело дышать и при шейном остеохондрозе. Такое состояние возникает из-за проблем с работой диафрагмы.
Одышка при остеохондрозе сопровождается следующими симптомами:
- Слабость и сонливость даже после продолжительного отдыха, но иногда симптоматика противоположная – отсутствие качественного полноценного сна;
- Головокружение, которое возникает с завидным постоянством;
- Ухудшение зрения, появление звездочек перед глазами;
- Храп во время сна, которого раньше не наблюдалось;
- Сильные боли в голове;
- Появление синего оттенка на ногтях и эпидермисе;
- Ухудшение состояние во время наклонов или повышенной физической нагрузки;
- Обмороки;
- Увеличение артериального давления;
- Ухудшение памяти, невнимательность, помутнение сознания;
- Постоянное зевание, что говорит о дефиците кислорода в организме.

Опасность одышки при остеохондрозе
Проблемы с дыханием при остеохондрозе могут спровоцировать возникновение осложнений:
- Появление патологий сердечно-сосудистой системы – стенокардии, недостаточности, тахикардии, инфаркта;
- Отсутствие хорошего кровообращение, что в целом отрицательно сказывается на состоянии организма;
- Ишемические патологии головного мозга;
- Проблемы с чувствительностью рук и ног;
- Острая пульсирующая боль в области висков;
- Атония мышц;
- Удушье, которое вызывает необратимые нарушения головного мозга;
- Нестабильный эмоциональный фон.
Диагностика
Диагностика патологии начинается с опроса пациента. Чтобы выяснить причину одышки, врач задает больному вопросы. Вот их перечень:
- Когда человек почувствовал нехватку кислорода первый раз;
- Образ жизни: физическая активность, наличие вредных зависимостей, система питания;
- Были ли когда-нибудь заболевания дыхательной системы;
- Есть ли у пациента ближайшие родственники, у которых наблюдалась подобная проблема;
- Какие меры были предприняты больным при возникновении одышки: принимались ли средства народной медицины или медикаментозные препараты;
- Есть ли аллергические реакции на какие-либо аллергены.

На основе ответов на эти вопросы у врача складывается общая картина о заболевании, на основании которой он назначает исследования.
Специалист может определить проблему на ощупь. Если он затрудняется это сделать, назначается томография.
Первая помощь
Если у человека начался приступ удушья, нужно оказать ему первую помощь:
- Пациент удобно усаживается;
- В таз набирается теплая вода и в емкость погружаются ноги больного, предварительно освободив их от обуви и чулочно-носочных изделий;
- На спину и грудь человека кладутся горчичники;
- Дать пациенту принять эуфиллин и эфедрин по одной таблетки.
Если улучшения не произошло, вызывается Скорая помощь. До приезда бригады нельзя покидать пациента.
Традиционная терапия
Что делать, если при остеохондрозе тяжело дышать подскажет только врач. Любое самолечение может спровоцировать ухудшение состояния и развитие осложнений.
Избавиться от одышки при остеохондрозе поможет только комплексная терапия. Врач назначает больному обезболивающие препараты. Они нужны для того, чтобы избавиться от болевого синдрома, спровоцированного гипоксией. Прописываются также блокады позвоночника местного применения точно на пораженную область. Если избавиться от причины, из-за которой возникла одышка, то исчезнет и следствие проблемы.

После улучшения состояния пациента назначаются такие мероприятия, как:
- Физиотерапия;
- Лечебный массаж;
- Специальная гимнастика.
Некоторые специалисты также рекомендуют обратиться к иглоукалыванию и мануальной терапии. Однако эффективность таких методов не доказана, поэтому они не могут использоваться в качестве основных методов терапии.
Лечение народными способами
Нетрадиционная медицина предлагает свои способы решения этой проблемы. Она пользуется большой популярностью у обывателей, поскольку все средства натуральные и не содержат химических веществ.
Чтобы улучшить дыхание выполняют ингаляции с эфирными маслами. Рекомендуется использовать апельсиновое, мятное, эвкалиптовое средство. Для ингаляций также применяют отвары на основе лекарственных растений – ромашки и шалфея. Для этого растение заваривается кипятком, и продукт поводится до кипения. Когда он немного остывает, больной склоняется над емкостью с отваром, накрывается пледом или полотенцем и вдыхает пар средства в течение нескольких минут. Процедура, проводимая утром и вечером, облегчит состояние и улучшит дыхание.

Теплый компресс, приложенный к шее, облегчает дыхание. Наиболее эффективное подобное средство – компресс с морской солью. При отсутствии таковой подойдет любой другой подобный продукт. Большая ложка соли разводится в стакане теплой воды и в полученном средстве смачивается отрез марли. Компресс прикладывается к шее на несколько минут трижды в день.
Чтобы избавиться от проблемы изнутри, принимают отвар, приготовленный на основе березовых листьев. Средство употребляют в утренние и вечерние часы по большой ложке.

Вместо отвара можно использовать продукт на основе лимонного сока. Для его приготовления потребуется сок, выжатый из одного лимона, полголовки измельченного чеснока без кожуры и две большие ложки липового меда. Все ингредиенты соединяются и перемешиваются. Такое средство принимается в утренние часы по маленькой ложке.
Профилактические мероприятия
Любое осложнение легче предупредить, чем потом с ним бороться. Одышка не стала исключением. Не допустить ее возникновения помогут профилактические мероприятия:
- Лечебная гимнастика. Специальные упражнения для мышц груди, шеи и спины не допустят появление проблем с дыханием. Такая физкультура также улучшит кровообращение, что станет препятствием для развития гипоксии.
- Использование ортопедической подушки и матраса. Такие принадлежности будут повторять все изгибы тела. Благодаря этому на позвоночник не будет создаваться нагрузка. Кроме того, ортопедические принадлежности улучшают качество и продолжительность сна.
- Умеренные чрезмерные физические нагрузки. Вечерние и утренние прогулки, плаванье, фитнес – все это положительно подействует на организм.
- Отказ от вредных зависимостей. Спиртные напитки и табак ухудшает состояние сосудов и ухудшает тонус организма. Отказ от этих привычек не только облегчит дыхание, но и положительно подействует на деятельность всех органов и систем.
- Ароматерапия. Раз в неделю рекомендуется зажигать мятные, цитрусовые или эвкалиптовые аромасвечи. Вдыхание таких ароматов улучшит состояние дыхательной системы. Такая ароматерапия также положительно повлияет на состоянии нервной системы, приведет в норму нестабильный эмоциональный фон.
- Правильное питание. Из рациона рекомендуется исключить всю так называемую тяжелую и вредную пищу. В меню должны присутствовать продукты, богатые клетчаткой, витаминами и минералами – каши, свежие сезонные овощи, фрукты и ягоды, орехи, мясо, свежая рыба, молоко и кисломолочные продукты с низкой массовой долей жира.
В современных условиях от остеохондроза нередко страдают и молодые люди. Виной тому малоподвижный образ жизни, ведь даже свободное время мы часто проводим за компьютером — конечно же, сидя. Остеохондроз может доставить массу неприятных ощущений и заметно снизить качество жизни. К счастью, болезнь поддается симптоматическому лечению: сегодня для этого существует множество терапевтических решений.




Симптомы и причины остеохондроза
Остеохондроз — это дегенеративное поражение межпозвоночных дисков и прилегающей костной ткани. Он бывает шейным, грудным и поясничным — все зависит от участка позвоночника, в котором начались патологические изменения. При остеохондрозе страдает в первую очередь межпозвоночный диск. Из-за нарушения обменных процессов он деформируется и теряет упругость, а это приводит к тому, что уменьшается расстояние между позвонками и защемляются нервы, отходящие от спинного мозга. Результат — сильная боль, ограничение подвижности, быстрая утомляемость, изменение осанки, которое приводит к еще большему ухудшению ситуации.
Основная причина развития остеохондроза — несбалансированная и чрезмерная нагрузка на позвоночник, которая возникает, например, при наличии лишнего веса, при сидячей работе, иной необходимости подолгу находиться в неудобном положении. Остеохондроз может быть вызван плоскостопием или ежедневным ношением обуви на слишком высоком каблуке, сном на неудобном матрасе, а также слабостью мышечного корсета. Беременные женщины также находятся в группе риска.
Однако не всегда остеохондроз — результат прямой нагрузки на позвонки. Нередко это заболевание бывает вызвано нарушением обменных процессов, хронической интоксикацией, гормональными и аутоиммунными заболеваниями, дефицитом некоторых витаминов (в частности, D, C и витаминов группы В), травмами и, наконец, возрастными изменениями.
Симптомы остеохондроза во многом зависят от локализации источника заболевания. При остеохондрозе шейного отдела позвоночника болезнь начинается с боли в шее и руках, головных болей и онемения пальцев. При остеохондрозе грудного отдела характерны следующие проявления: острая боль в спине, покалывание в груди, затрудненный вдох. Остеохондроз поясничного отдела сопровождается болью в нижней части спины и ногах, онемением ступней, наблюдаются также расстройства мочеполовой сферы — нарушения мочеиспускания, половая дисфункция у мужчин, неполадки в работе яичников у женщин.
С точки зрения традиционной китайской медицины, перечень проявлений заболевания дополняется следующими симптомами:
- боль, отдающая в ягодицы или ноги;
- тяжесть мышц и их скованность;
- ощущение холода в спине;
- ночное потоотделение;
- жар в ладонях и ступнях;
- шум в ушах;
- боль внизу живота;
- холод в конечностях и нехватка энергии;
- острая боль, локализующаяся в каком-либо одном месте;
- повышение температуры тела;
- отечность в конечностях.
Пульс при этом может быть разным: от глубокого, нитевидного и медленного, до вибрирующего и частого. Симптомы, как и характер пульса, могут зависеть от первопричины заболевания.
Чаще всего люди замечают первые признаки остеохондроза примерно в 25 лет, но долгое время игнорируют их. Поэтому обычно к врачам обращаются пациенты в возрасте 30–35 лет, и у многих из них остеохондроз уже находится в запущенной форме.
Курс лечения остеохондроза должен делиться на несколько этапов, причем каждый из них преследует конкретные цели.
Первый шаг — устранение болевых ощущений. Возможно, вам порекомендуют носить специальный корсет, который будет поддерживать спину и шею в физиологически правильном положении. Назначаются болеутоляющие медикаменты и различные процедуры: как из арсенала физиотерапии, так и те, что относятся к традиционной медицине, например иглорефлексотерапия, которая давно признана официально и входит в Номенклатуру медицинских услуг, утвержденную Минздравом РФ.
Второй этап лечения остеохондроза — восстановление межпозвоночных дисков и профилактика дистрофических изменений. Как правило, показаны лечебная физкультура, массаж, мануальная терапия, иглорефлексотерапия, коррекция рациона, физиотерапевтические процедуры, направленные на улучшение кровообращения и нормализацию обменных процессов.
Врач-невролог может назначить болеутоляющие и противовоспалительные средства. При необходимости прибегают к блокаде новокаином или к более серьезному лечению, направленному на снятие спазма. Однако источник заболевания, оставшийся в организме, через некоторое время приводит к возвращению болезни.
При остеохондрозе грудного отдела позвоночника пациенту придется также пересмотреть свои привычки: чтобы лечение принесло желаемые результаты, необходимо дозировать нагрузки, чередуя прогулки с отдыхом, иногда желательно какое-то время ходить с тростью. Медикаментозное лечение заключается в приеме нестероидных противовоспалительных препаратов, хондропротекторов, релаксантов, витаминов группы В и глюкокортикостероидов.
Помимо классического медицинского массажа, для лечения этого вида остеохондроза применяют точечный массаж, иглорефлексотерапию, а также гирудотерапию, лечебную физкультуру и фитотерапию. Все эти процедуры могут быть проведены как в обычной поликлинике, так и в лицензированном центре восточной медицины.
Шейный остеохондроз крайне распространен, причем даже среди молодых — иногда его диагностируют даже у школьников и студентов, которые проводят слишком много времени за учебниками и компьютером. Этот тип остеохондроза опасен тем, что может привести к таким осложнениям, как ухудшение зрения или повышение внутричерепного давления, которое проявляется сильными головными болями.
Для лечения остеохондроза шейного отдела позвоночника применяют нестероидные противовоспалительные препараты, хондропротекторы и мышечные релаксанты, курс инъекций витаминов группы В.
Также может быть назначен массаж воротниковой зоны, воздействие ультразвуком и электрофорез. Крайне важно вести подвижный образ жизни, выработать правильную осанку, приучить себя делать перерывы в работе и выполнять небольшую разминку в середине рабочего дня.
Из средств традиционной (в том числе восточной) медицины при лечении этого типа остеохондроза широко используются: иглорефлексотерапия, точечный массаж и травяные сборы — фитотерапевтические средства улучшают метаболизм и работу мелких сосудов, снимают воспаления, что благотворно сказывается на состоянии здоровья в целом и опорно-двигательного аппарата в частности.
Во время лечения остеохондроза поясничного отдела позвоночника большую роль играет привычка дозировать нагрузки: не следует проводить слишком много времени на ногах и сидя, необходимо чаще отдыхать в положении лежа. Кроме того, какое-то время придется носить корсет для улучшения осанки.
Как и при шейном остеохондрозе, при поясничном назначаются нестероидные противовоспалительные препараты, хондропротекторы и мышечные релаксанты, витамины группы В, нередко — глюкокортикостероиды, ферменты, а также мази, улучшающие кровообращение и снимающие боль.
Показан массаж, воздействие лечебной грязью и электрофорез c обезболивающими препаратами, иглорефлексотерапия, прогревание, в том числе и горячими камнями — это популярная в последние годы стоунтерапия.
Особого внимания заслуживает подход к лечению различных видов остеохондроза, практикуемый в традиционной китайской медицине. С позиции тысячелетнего опыта китайских врачей, ключевой метод лечения остеохондроза — акупунктура, называемая также иглоукалыванием или иглорефлексотерапией. Первым делом доктор ТКМ определяет для каждого пациента приоритетные сверхчувствительные (акупунктурные) точки. Именно на них он воздействует тончайшими иглами. Это запускает ответную реакцию организма, способствующую восстановлению пораженных хрящей и костей и возвращению подвижности суставов.
После проведенной терапии для закрепления лечебного эффекта и поддержания организма в форме рекомендуется в будущем повторять курсы акупунктуры с определенной периодичностью, но уже с профилактической целью.
На технику постановки игл и длительность сеанса иглоукалывания влияют диагноз и состояние пациента. Как правило, сеансы акупунктуры переносятся хорошо всеми пациентами, хотя ощущения от процедуры у пациентов отличаются. Для некоторых введение иголочек проходит незаметно, у кого-то может появиться ощущение зуда, легкого давления, а кто-то и вовсе засыпает.
Нельзя сказать, что возникновение остеохондроза происходит из-за какого-то одного фактора — чаще всего причиной развития болезни становится в целом неправильный образ жизни. Поэтому и лечение должно быть комплексным. Диета с высоким содержанием витаминов, предполагающая в том числе отказ от жирной еды, алкоголя и курения, точно рассчитанные физические нагрузки в сочетании с терапевтическими и медикаментозными методами позволяют добиться лучшего результата, чем при простом приеме таблеток.
Какое именно количество сеансов будет назначено тому или иному пациенту, врач решает индивидуально, заботясь в первую очередь о достижении наибольшей эффективности лечения. В некоторых случаях достаточно одного курса из десяти сеансов, иногда его необходимо повторить для закрепления полученного результата. Мы дорожим репутацией нашей клиники и избегаем гипердиагностики и назначения лишних процедур, а работающие у нас врачи являются профессионалами высокого уровня, которые непосредственно заинтересованы в скорейшем решении проблемы обратившегося пациента.
*Лицензия на оказание медицинских услуг №ЛО-77-01-000911 от 30 декабря 2008 года выдана Департаментом здравоохранения города Москвы.
Читайте также:


