Травмы спины у футболистов
Статья Планеты Спорта
- Главная
- Академия Планеты
- Распространенные травмы в детском футболе

Чтобы не говорили любители футбола, а этот спорт является одним из самых травматичных видов. Родителям, конечно же, не стоит хвататься за голову и задумываться над тем, а не стоит ли поискать ребенку менее опасный вид спорта. Нет – футбол во всем мире — это спорт №1, самая интересная и зрелищная игра, способная подарить массу положительных эмоций болельщикам, а игрокам неплохой уровень дохода. Кроме того, футболисты имеют крепкое телосложение, развитые мышцы, отлично координированы. Следовательно, этот спорт очень хорошо и всесторонне развивает ребенка.
Сегодня мы затрагиваем тему травматизма в футболе – выясним наиболее часто встречающиеся травмы, способы лечения и их профилактику. Не будем брать в зачет постоянных друзей футболиста – синяки и ушибы, а остановимся на более серьезных неприятностях, которые могут случиться на футбольном поле практически в любом возрасте ребенка.

Основные травмы у детей от 8 до 18 лет в футболе можно классифицировать по частоте возникновения:
- 30% — всех травм футболистов приходятся на коленные суставы;
- 21% — травм связаны с повреждениями голеностопного сустава;
- 12% — травм возникают при растяжении передней или задней поверхности бедра;
- 11% — травмы растяжения паховых мышц и сухожилий;
- 9% — травмы, связанные с повреждением верхних конечностей (кистей, локтей).
На остальные травмы у футболистов отводится 17% — это травмы спины, переломы конечностей, рассечения и другие. Остановимся на самых основных из них и проанализируем механизмы возникновения травм в футболе, способы устранения, предупреждения и восстановления организма.
Основных травм всего три, которые довольно часто встречаются у детей.
а) номер один по серьезности является растяжение или разрыв передней крестообразной связки. Одна из самых распространенных футбольных травм.

Растяжение или разрыв передней крестообразной связки характеризуется очень болезненным ощущением сразу после получения травмы, обширным отеком колена.
Травма, как правило, происходит из-за силы, которая скручивает колено в то время, когда ноги выпрямлены и твердо стоят на земле или при приземлении. Разрыв может случиться и от прямого удара в область колена или падения на колено, что распространено в футболе.
б) на втором месте травм в коленном суставе стоит разрыв мениска.
Возникает также, как и в предыдущем случае из-за скручивания сустава или непосредственного болевого контакта. Сопровождается опухолью сустава в течение нескольких часов после травмы.
В своем строении, коленный сустав имеет два хряща мениска в виде полуколец или серпов. Мениски находятся на внутренней и наружной поверхности берцовой кости. Они являются важными амортизаторами, обеспечивающими необходимую жесткость сустава и распределение нагрузки от бедренной кости к берцовым.
Основными причинами возникновения болезни Шляттера являются перегрузки, микротравмы колена и чрезмерное натяжение связки надколенника при сокращениях четырехглавой мышцы бедра в условиях профессиональных занятий футболом. По статистике, болезнь роста появляется у 45% подростков, активно занимающихся спортом, и лишь у 5% детей, не занимающихся спортом.
Болезнь Шляттера проявляется с неинтенсивных болей в колене при сгибаниях, приседаниях, подъеме или спуске по лестнице и болевые ощущения увеличиваются после повышенных физических нагрузок, интенсивных тренировок, участия в соревнованиях.
Боль возникает в районе прикрепления сухожилия надколенника к бугристости большеберцовой кости. Здесь же происходит отек коленного сустава.
Лечение и восстановление при травмах коленного сустава.

Одна из самых распространенных у детей – это вывих лодыжки, когда ребенок говорит, что подвернул ногу. В состоянии, когда боковые связки голеностопного сустава у ребенка слабы эта травма повторяется снова и снова.
Травма случается от резкого скручивания голеностопного сустава. Сопровождается болью в суставе и при нажатии на боковые связки.
Лечение, в основе своей, медикаментозное. Используют противовоспалительные препараты, компрессионные бандажи или тейпирование, лазерное лечение и лечение ультразвуком, массажи, чтобы снизить болевые ощущения и отёк и ускорить процесс заживления тканей.
Болезненные растяжения мышц бедра возникают вследствие чрезмерных нагрузок на мышечный аппарат. Так, передняя прямая мышца бедра обычно травмируется при выполнении ударов по мячу, а травмы мышц задней поверхности бедра — во время ускорений.
Лечение, как и в предыдущем варианте с помощью мазей и процедур, снижающих воспаление и ускоряющих заживление.
Представляет собой надрыв или полный разрыв одной из пяти приводящих мышц. Внезапная резкая боль проявляется в области паха.
Существуют пять приводящих мышц бедра: длинная приводящая мышца, короткая приводящая мышца и гребенчатая, (идут от таза до бедренной кости), большая приводящая мышца и тонкая мышца (идут от таза до колена).
Функция приводящих мышц – сведение и отведение ног. При недостаточном разогреве мышц повредить такие длинные мышца очень легко. Приводящие мышцы задействуются в движениях, когда необходимо быстро изменить направление движения, при отборе мяча, выпадах.
Лечение при травмах мышц паха назначает врач: от массажа, ультразвуковой и лазерной терапии до хирургического вмешательства.
Футбол – очень контактный вид спорта. Игроки падают при столкновениях, при резких остановках, нарушениях со стороны соперника, при нанесении ударов головой или ногой в падении. Травмы верхних конечностей простираются от растяжения мышц и связок запястья до переломов локтевой или лучевой кости, а также пальцев рук.
Лечение назначает врач и оно полностью зависит от характера травмы.
Анализ возникновения травм у футболистов.
Мы привели список самых распространенных в детском футболе травм и заболеваний. Теперь давайте проанализируем причины их возникновения. Механизм получения повреждений по статистике можно классифицировать на контактные травмы и бесконтактные.
И хотя каждая травма имеет свой процент механизма возникновения, все же можем выделить сухую общую динамику, по которой 41% процент всех травм возникал вследствие контакта с соперником.
Самый большой процент таких травм у коленного сустава – 61%, наименьший процент у травм верхних конечностей – 32%.
В то же время, из-за недостаточной подготовки, недостаточного разогрева мышц, неправильной техники движения, слабых связок отдельных суставов возникает большее количество повреждений и травм. Отдельное место в травматизме играют современные покрытия и обувь футболистов. На это мы обращаем внимание, прежде всего, тренеров, которые обязаны в своей подготовке уделить внимание полноценной разминке, общеразвивающим упражнениям, упражнениям из смежных видов спорта для укрепления опорно-связочного аппарата и мелких мышечных групп.
Основные причины возникновения бесконтактной травмы являются резкие остановки с поворотом и приземление на выпрямленную ногу. Эти технические элементы ведут к травматизации крестообразных связок коленного сустава. Такой характер травмы – одна из самых частых у футболистов. В современных реалиях наши дети, к сожалению, вынуждены тренироваться и играть, в основном, на искусственных полях, при всех прочих преимуществах которых имеющих явный недостаток в сравнении с натуральным травяным полем – мягкость. Поэтому, при возможности, рекомендуем в летний период заниматься на травяных полях, а в зимний период не пренебрегать разминкой. Достаточно большую значимость играет размер и вес мяча, которым тренируется ребенок.
Наши рекомендации.
Мы рекомендуем тренерам проводить теоретические занятия, где раскрывать игрокам основные способы профилактики травм:
- отказ от резкого увеличения тренировочных нагрузок;
- отсутствие пропусков занятий;
- отсутствие лишнего веса;
- своевременное обнаружение и лечение заболеваний опорно-двигательной системы;
- полноценная реабилитация после полученных повреждений с последующим постепенным возвращением к обычным тренировочным нагрузкам;
- правильная обувь – по возможности из натуральных материалов с жестким задником и шипованной подошвой, предотвращающей скольжение;
- использовать щитки и гетры на тренировках;
- не играть в футбол на неоднородной скользкой или твердой поверхности.
Спортсмену необходимо при болевых ощущениях – незамедлительно прекратить игру и обратиться к врачу, пройти необходимые обследования, для исключения рецидивов и более серьезных повреждений.
Итак, мы узнали, какие основные травмы встречаются в детском футболе. Мы также узнали, как лечится та или иная травма. Период и характер лечения и восстановления определяет врач, а входить в тренировочный процесс игрок должен постепенно, выполняя руководство тренера.

Мы узнали, что большинство травм в футболе происходит из-за недостаточно подготовленных мышц и связок, чрезмерных нагрузок, побочных факторов, таких как покрытие поля, вес мяча, размер и состав обуви, в которой занимается футболист. Мы рекомендуем тренеру использовать в своем арсенале упражнения на развитие и укрепление связок и мышц, а также на восстановление организма после нагрузок.
- Упражнение на баланс,
- Упражнения с медболами,
- Упражнения из единоборств,
- Игры в смежные виды спорта – легкая атлетика, хоккей, пляжный футбол, плавание.
- Упражнения на технику бега,
- Упражнения на координацию
- Включение акробатических комплексов.
Использование подобной методики не только укрепит мышцы и связки юных спортсменов, но и прекрасно всесторонне разовьет их.
Тренировочный процесс Академии Планеты и в футбольных лагерях Планета Спорта отвечает всем этим требованиям.

Растяжения и разрывы связок – самые распространенные травмы в футболе. Причем раньше такое повреждение означало для спортсмена длительное лечение и затянувшуюся реабилитацию, что равносильно пропуску важных матчей в течение полугода и более. Частые травмы и вовсе могли поставить крест на карьере футболиста.
С появлением тейпов в мире спорта все изменилось. Во-первых, их применение в профилактических и защитных целях снижает риски получения травмы и тяжесть ее последствий. Во-вторых, после травмы спортсмены восстанавливаются быстрее.
ТОП-6 травм в футболе и их лечение
Основные травмы у футболистов представляют собой различные повреждения ног: разрывы связок, растяжения, вывихи и переломы. По каждому из них предлагается развернутый перечень симптомов, способы лечения и варианты наложения кинезио тейпов.
Растяжение связок лодыжки и ушиб голеностопа – самые распространенные травмы футболистов и регбистов. Такой вид травмы в футболе известен еще как инверсия стопы. Он происходит в следствие растяжения или разрыва связок. Иногда сопровождается переломом. При получении травмы наблюдаются боли в голеностопном суставе и на внешней стороне лодыжки. Иногда появляются отеки, синяки и кровоподтеки.
Первая помощь при травме голеностопа заключается в обеспечении полного покоя ноге и подъема ее выше уровня тела, чтобы уменьшить отек. Кроме того, нужно приложить холод и сделать компресс. Чтобы ускорить процесс выздоровления, лучше всего использовать такой инновационный метод как кинезиотейпирование. Он заменяет собой функцию бандажа, только имеет более эстетичный вид, прост в использовании и не наносит вреда кожным покровам, так как не сдавливает их и обеспечивает контакт с воздухом.
Повреждение колена в футболе чаще всего связано с разрывом передней крестообразной связки (ПКС).
Симптомы разрыва ПКС
- Приглушенный хлопок/треск в области колена
- Нестабильность коленного сустава/деформация
- Резкая острая боль, которая проявляется сразу
- Обширный отек
- Скованность движений/отсутствие возможности полностью выпрямить ногу
ПКС является одной из четырех стабилизирующих связок колена, которые предотвращают его свободное перемещение. Именно передняя крестообразная связка предотвращает движение вперед голени под бедренной костью. Задняя – выполняет ту же функцию, но только в обратном направлении. Вместе они играют жизненно важное значение для колена, особенно в контактных видах спорта.
Причиной разрыва крестообразной связки колена могут стать:
- резкое движение (при прыжке или приземлении);
- прямой удар по колену;
- падение на колено во время бега (особенно если спортсмена толкнули).
Самые популярные тейпы для спорта:















Если произошел разрыв связки – кинезио тейпы такие травмы колена, конечно же, не вылечат. В этом случае придется полностью обездвижить спортсмена, оказать первую помощь в виде криотерапии и обезболивания, после чего показать специалисту. Он определит – требуется ли хирургическое вмешательство. Если диагностируется сильный отек, перед операцией врач отводит время на подготовку и реабилитацию.
Если же использовать кинезио тейп в целях профилактики и наклеивать его перед игрой – можно защитить себя от травмы подколенного сухожилия. В худшем случае, что с Вами может случиться, это растяжение связки, но не ее разрыв. Также тейпы используют в случаях растяжение и после операции на ПКС.
Также относится к травмам колена, так как медиальная коллатеральная связка находится во внутренней подколенной зоне.
При диагностировании последних двух степеней один лишь кинезио тейп не поможет. Необходимо комплексное лечение под наблюдением специалиста. Возможно хирургическое вмешательство.
Но если наложить тейпы перед игрой - травма подколенного сухожилия маловероятна, так как связка будет дополнительно поддерживаться и предохраняться от чрезмерного растяжения.
Происходит, когда нарушается целостность полукруглой амортизирующей ткани в колене. Причиной травмы может быть резкое скручивание и сильный удар.
Список симптом при разрыве мениска у футболистов:
- острая боль во внутренней части колена вдоль сустава;
- опухоль, которая может проявиться не сразу, а на следующие сутки;
- глухой щелчок в колене;
- невозможность согнуть колено.
Лечение травмы мениска может быть и консервативным, то есть без необходимости проведения операции. Однако футболист должен будет ежедневно выполнять целый комплекс мер:
- применять технику R.I.C.E. (покой, холод, компрессы, подъем);
- носить кинезио тейп или бандаж;
- выполнение ряда специальных физических упражнений для укрепления четырехглавой мышцы (когда стихнет боль, то есть через несколько дней после получения травмы);
- принятие специальных добавок, ускоряющих восстановление хрящевой ткани;
- электротерапия;
- прохождение курса массажа с использованием восстанавливающих мазей и гелей;
- мануальная терапия.
Кинезио тейп накладывается по похожей схеме, как в случае с разрывом ПКС.
Паховая зона приводится в движение благодаря пяти приводящим мышцам. На футболе довольно часто можно наблюдать, как игрок потянул паховую мышцу. При этом удара в пах не было – травма была вызвана растяжением, частичным или полным разрывом связки.
Травмы паха происходят в тех случаях, когда ноги должны были вернуться в естественное положение после их разведения, а футболист должен срочно изменить направление или двигаться против сопротивления ног.
Травма паха сопровождается различными симптомами в зависимости от степени тяжести повреждения.
Мышца повреждена не более, чем на 10%
1. Неприятные ощущения (не боль) в паху или внутренней части бедра. Могут быть незаметны до конца тренировки, а возникнуть только в состоянии покоя.
2. Мышца паха продолжает быть напряженной даже после окончания тренировки, не расслабляется.
3. Иногда сопровождается болезненными ощущениями.
4. Походка не меняется при обычной ходьбе.
Повреждение волокон от 10% до 90%.
1. Резкая острая боль при выполнении упражнений.
2. Напряжение паховых мышц, которое обычно ощущается на вторые сутки.
3. Появление незначительных синяков и отеков (обычно на третий день).
4. Ощущение дискомфорта даже при пеших прогулках в спокойном ритме.
5. Ощутимая боль при беге.
Абсолютное повреждение волокон, которое проявляется в полном или частичном разрыве
1. Сильная боль ощущается уже во время тренировки – особенно при изменение направления движения.
2. Неспособность привести паховые связки в обычное положение (соединить ноги).
3. Появление отеков на внутренней части бедра.
4. Тактильно можно нащупать почувствовать шишку или разрыв в области паха.
Что делать в этих случаях лучше всего знает врач. Если он отсутствует, то нужно постараться первое время применить технику R.I.C.E., которая заключается в следующем комплексе мер:
- покой;
- компрессы;
- холод;
- подъем.
Схема наложения кинезио тейпов при такой травме довольно проста – ее можно выполнить и самостоятельно.
Травмы подколенного сухожилия у игроков заметны сразу – они внезапно ощущают острую боль в задней части ноги и больше не могут нормально передвигаться. Само движение возможно, однако оно слишком болезненное и не приносит того результата, на который рассчитывает спортсмен. Поэтому дальнейшая тренировка или даже игра становится бессмысленной.
Как и любая травма в футболе, растяжение подколенного сухожилия подразделяется на несколько степеней.
1. Ощущение напряжения в задней части бедра.
2. Передвижения не вызывают болей.
3. Небольшой отек.
4. Дискомфорт при попытке согнуть колено.
Применение восстанавливающих мазей и гелей. Массажи. Кинезиотейпирование в кабинете у врача или дома после консультации у специалиста.
1. Спортсмен начинает хромать.
2. Внезапные приступы боли во время занятий.
3. Возможен отек.
4. При нажатии на подколенное сухожилие и попытке согнуть колено появляются болевые ощущения.
Абсолютный покой, фиксация мышц в неподвижном состоянии. Используется бандаж или кинезио тейпы. Компрессирование.
2. Появление синяков.
4. Слабость в мышцах.
Считается тяжелой травмой, абсолютным разрывом мышцы или ее отдельного участка. Иногда передвижение возможно только с помощью костылей.
Травмы вратарей в футболе обычно локализируются в районе предплечья и запястья. Хотя статистика показывает, что переломы ног, рук и даже черепа – также не обходят стороной голкиперов.
Какой кинезио тейп используют профессиональные футболисты?
Рекомендуемые статьи
Сегодня многие стали замечать на спортсменах цветные полоски, наклеенные на мышцы и суставы. Впервые такие пластыри появились в 1988 году на Олимпиаде в Сеуле у нескольких спортсменов. С того времени люди узнали о тейпах, предназначенных для предохранения суставов и мышц спортсменов от повреждений.
Еще несколько лет назад только продвинутые спортивные врачи понимали, что это за яркие полоски наклеены на разные части тела атлетов, во время соревнований. Сегодня, понимание, что тейпы спортивные являются незаменимыми, для всех кто активно занимается спортом, уже становится массовым.
Отзывы покупателей
Почитать отзывы реальных покупателей об использовании кинезио тейпов BBTape, Вы можете на странице отзывов:
Оставить свой отзыв можно воспользовавшись формой ниже.
Рейтинг: 5 /5 ( 2 голосов)
Повышенная нагрузка на позвоночник – это естественная плата человека за прямохождение, которое отличает его от животных. Особенно подвергается перегрузкам спина у тех, кто активно занимается такими видами спорта, как футбол, хоккей, теннис, баскетбол, спортивная борьба, пауэрлифтинг, тяжелая атлетика, гимнастика, горнолыжный спорт. Согласно статистическим данным, на травмы спины в спорте приходится до 10% от общего количества.
Причины боли в спине у спортсменов
Итак, почему болит спина или шея после тренировки? Наиболее частыми причинами болей в спине является растяжение мышц и связок, спондилолиз или спондилолистез. Смещение позвонков при поднятии слишком большого веса может стать причиной грыжи межпозвонкового диска. Иногда болевые ощущения в области позвоночника являются сопутствующими симптомами заболеваний других внутренних органов. Окончательный диагноз может установить только врач, поэтому не откладывайте визит в поликлинику или медицинский центр.
Растяжение мышц и связок спины
Чаще все-таки приходится иметь дело с растяжениями мягких тканей в области спины. Такой диагноз ставится после исключения переломов и межпозвоночной грыжи. По счастью, этот вид мягкотканой травмы склонен к регрессу и весьма успешно лечится. Основные принципы лечения – физиотерапия, временное ограничение физической активности на период реабилитации, а также прием препаратов-анальгетиков.

Спондилолиз и спондилолистез
Более серьезной проблемой является спондилолиз, в качестве основной причины появления которого специалисты называют стрессовый перелом ножки позвонка в детском или подростковом возрасте. В зоне риска также находятся спортсмены, занимающиеся гимнастикой, тяжелой атлетикой, а также футболисты и хоккеисты. Дело в том, что перечисленные виды спорта предполагают регулярные повышенные динамические нагрузки на поясничный отдел позвоночника. Симптомами данного заболевания являются боли в пояснице.
При спондилолизе также эффективна консервативная терапия. На начальной стадии полностью обратить процесс может ношение специального ортопедического мышечного корсета. Купировать болевые ощущения помогут также занятия ЛФК для позвоночника. Кроме того, врач может назначить прием противовоспалительных препаратов.
Однако если вовремя не начать лечение, спондилолиз может перерасти в такую патологию, как спондилолистез - соскальзывание вперед тела вышележащего позвонка относительно нижлежащего. В этом случае потребуется более активное вмешательство, вплоть до хирургической операции.
- Ушиб копчика: симптомы и лечение
- Расшифровка показателей ЭКГ
Грыжа межпозвонкового диска
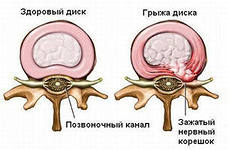
Спортсменам часто приходится иметь дело с сильными наклонами и поворотами тела, прыжками, поднятием тяжестей. Возникающее при этом резкое повышение внутридискового давления может вызвать смещение позвонков и спровоцировать развитие межпозвоночной грыжи. Чтобы не допустить подобной ситуации, не пренебрегайте разминкой перед основной тренировкой, не пытайтесь сразу взять большой вес после длительного перерыва, не делайте слишком резких движений. Подробнее о межпозвоночной грыже Вы можете узнать из статьи на нашем сайте:
К сожалению, спортивная грыжа может проявиться не только в позвоночнике, но и в тазобедренных или локтевых суставах. Особую зону риска составляют футболисты. Ни в коем случае нельзя пренебрегать тщательным осмотром у врача: боли "как при разрыве мышцы" могут свидетельствовать о начале пубалгии.
Что делать при болях в спине после тренировки?
Если после тренировки Вы длительное время ощущаете боли в спине, обязательно обратитесь к специалисту за консультацией. Боязнь врачей может дорого обойтись в этом случае - недооценивать опасность травмы спины очень рискованно. Кроме того боли в спине могут приобрести хронический характер, что повышает вероятность рецидива, и тогда без операции уже не обойтись. Между тем вовремя начатое лечение может полностью избавить спортсмена от болевых ощущений консервативными методами.
Основные безоперационные методы лечения, которые предлагает современная терапия, - это специальный реабилитационный массаж, физиотерапевтические процедуры, комплекс ЛФК для позвоночника. Хороший эффект дают и физиотерапевтические методы, например, биопунктура при болях спине обеспечивает пролонгированный обезболивающий эффект без привыкания. Иногда может потребоваться и медикаментозная терапия, однако назначить ее должен врач.
Основные Ваши усилия должны быть направлены на укрепление мышечного корсета, что, в свою очередь, позволит снизить нагрузку на позвоночный столб и уменьшит вероятность травм во время тренировки. В индивидуальных случаях для укрепления мышц показано ношение корсетного пояса. Универсальным же способом, позволяющим укрепить мышцы спины, является плавание. Если просто плавать по дорожке в бассейне Вам кажется скучно, хорошей альтернативой станет аквааэробика. Вода вообще обладает множеством целебных свойств, особенно морская. Так что выбирая фитнес-клуб, обратите внимание на наличие бассейна – Ваша спина скажет за это спасибо!
Карту фитнес клубов Москвы с бассейном Вы можете посмотреть здесь.
Хотя вся нагрузка во время физических активностей распределяется между всеми отделами позвоночника, оценено, что 5-10% всех спортивных травм связано с поясничным отделом позвоночника. Многие случаи болевого синдрома в пояснице у спортсменов могут быть вызваны определенной травмой, другие являются следствием повторных микротравм.
Для профессионального спортсмена иногда трудно изменять графики тренировок и соревнований. Также трудно принять тот факт, что существует реальная проблема. Все спортсмены, страдающие от боли в позвоночнике, должны быть тщательно обследованы в специализированных медицинских учреждениях. Если не запустить проблемы, то лишь в незначительном количестве ситуаций требуется ослабление или прекращение спортивной нагрузки, пока проблема не решена.
Причины
Даже учитывая то, что боль в пояснице может иногда лечиться и без отрыва от тренировок и соревнований, спортсмены часто отказываются искать медицинскую помощью. Многие из них отрицают или минимизируют жалобы, чтобы избежать последствий, типа необходимости уменьшить активность, чтобы выздороветь, потерять положение или быть удаленным из основной команды, или подвести команду. Некоторые спортсмены просто не хотят проконсультироваться со специалистом, они надеются, что боль пройдет самостоятельно.
Многие спортсмены принимают различные болеутоляющие препараты, или же терпят боль ради результата. Однако уход от медицинской помощи может привести к дальнейшей более серьезной травме. Без медицинской помощи, повреждения позвоночного столба может привести к скорому окончанию спортивной карьеры.
Есть много причин боли в области поясницы. Наиболее частые вызваны растяжением связочно-мышечного аппарата позвоночника, спондилолизом и спондилолистезом, остеохондрозом и грыжей диска.
Растяжение. Термин растяжение связочно-мышечного аппарата позвоночника относится ко всем повреждениям мягких тканей поясничного отдела позвоночника. Мягкие ткани – мышцы, нервы, связки, сухожилия, и кровеносные сосуды вокруг позвоночного столба. Этот тип травмы чаще всего встречается у спортсменов. Этот диагноз обычно выставляется, после того, как исключены любые другие причины болевого синдрома. Эти повреждения редко требуют каких-либо лечебных мероприятий, и достаточно быстро проходят самостоятельно.
Спондилолиз и спондилолистез. Дефект к дужке позвонка называют спондилолизом. Если трещина встречается с обеих сторон дужки, позвоночный столб соскальзывает вперед – спондилолистез. Пока не существует единого мнения о причинах развития спондилолистеза. Большинство врачей сходятся во мнении, что дефект дужки позвонка появляется у детей главным образом из-за спорта, что вызвано повышенной нагрузкой на позвоночный столб. Спондилолиз может проявляться у взрослых как результат чрезмерных нагрузок на позвоночный столб, в конечном счете, происходит так называемый перелом напряжения (или усталости).
Спондилолиз обычно встречается у спортсменов, нагрузки которых вызывают частое перерастяжение поясничного отдела позвоночника, типа гимнастики, прыжка с шестом и футбол. Также спондилолиз часто проявляется у тяжелоатлетов из-за чрезмерных нагрузок на позвоночный столб.
Спондилолиз не всегда проявляется значительным болевым синдромом, чаще это умеренная хроническая боль в пояснице. Боль обычно вызвана механическим давлением на нервные корешки.
Спондилолистез встречается, когда слабость, вызванная спондилолизом, заставляет один позвонок скользить вперед по нижележащему. Большинство случаев спондилолиза у спортсменов не вызывают спондилолистеза, однако, если все-таки это случилось, это заболевание требует более агрессивной тактики лечения, вплоть до операции. Прогрессирование спондилолистеза чаще встречается у подростков, чем у взрослых.
Часто спондилолиз и спондилолистез проходит безсимптомно, не вызывая болевого синдрома. Иногда соскользнувший позвонок может сузить спинномозговой канал, сдавливая спинной мозг и нервные корешки вызывая боли в пояснице, ягодице, нижних конечностях, а также онемение в ногах. Если проблема вызывает вышеперечисленные симптомы, то высока вероятность надобности оперативного вмешательства.
Остеохондроз и грыжа межпозвонкового диска. Большинство спортивных нагрузок производят высокое напряжение на позвоночник. В течение долгого времени эти повторные нагрузки суммируются и вызывают повреждение межпозвонковых дисков позвоночного столба.
Грыжа диска встречается, когда давление на внешние волокна диска достигает критического значения и вызывает его разрыв, а внутренняя часть – пульпозное ядро, выходит наружу. Если этот разрыв происходит со стороны спинномозгового канала, грыжа диска может сдавливать спинной мозг и нервные корешки. Если грыжа велика, то ее фрагмент лежащий в канале вызывает тяжелое раздражение нервов.
Основными симптомами грыжи диска являются: боли в области поясницы, отдающие в нижние конечности, чувство онемения, изменение рефлексов. Кроме того, разорванные диск выпускает химические вещества, раздражающие и вызывающие воспаление нервных корешков, вызывая чувство дискомфорта.
Другие причины
Юные спортсмены также могут пострадать от боли в области поясницы, которые вызваны деформациями позвоночника типа юношеского кифоза Шойермана или сколиоза. Эти проблемы обычно не связаны со спортивной активностью. Но они могут привести к снижению спортивных результатов и невозможности выполнять отделенные нагрузки.
Юношеский кифоз Шойермана-Мао – постепенно нарастающий тип кифоза. Позвонки, формирующие позвоночный столб в норме имеют прямоугольную форму и расположены друг над другом, и разделены между собой мягкими подушечками – межпозвонковыми дисками. В процессе роста они могут приобретать треугольную форму, заставляя позвоночный столб сгибаться кпереди, больше чем в норме, формируя кифоз Шойермана-Мао.
Диагностика
Диагностика обычно включает выполнение МРТ. Реже необходимо выполнение рентгенографии и других методов.
Лечение
Консервативное лечение
Чаще всего боли в пояснице у спортсменов лечатся консервативными средствами. Лечение зависит от причины боли. Обычное перенапряжение может требовать короткого периода ограничения активности. Когда симптомы уменьшаются, спортсмены обычно в состоянии возобновить их спортивную активность.
Спортсменам со спондилолизом и спондилолистезом врач может назначить фиксирующие корсеты наряду со строгим ограничением спортивной активности. Корсет обычно назначают на 3 месяца, после которых спортсмены постепенно возвращаются к тренировкам. Лечение грыжи диска зависит от симптомов и степени раздражение нерва или потеря его функции. Незначительные грыжи часто лечат консервативно, без оперативного вмешетельства.
- Противовоспалительное лечение.Ваш врач может назначить Вам противовоспалительное лечение, чтобы уменьшить боль и отечность.
- Лед.Если травма только произошла, Ваш доктор, наверняка, посоветует Вам прикладывать лед к воспаленной области. Холодные компрессы обычно накладываются на 15-20 мин. Некоторые врачи рекомендуют использование контрастных процедур, что достигается переменой холодных и теплых повязок каждые 5 минут на воспаленной области.
- Отдых.Сразу же после травмы Вам необходим отдых в горизонтальном положении, после которого Вы будете чувствовать себя лучше. Отдых используется, чтобы снять напряжение с позвоночного столба и околопозвоночных мышц. Вы должны отдохнуть лежа на жестком матраце. Врачи обычно не советуют постельный режим более, чем на 2 дня, так как пребывание в кровати дольше может ослабить ключевые мышцы спины.
- Фиксация.Если врач подозревает у Вас истинный усталостный перелом, вызванный спортивной активностью, то Вам необходима фиксация в жестоком фиксирующем корсете в течение нескольких месяцев. Ежемесячно Вам будут делать рентгенографиюя для контроля течения заживления перелома. После появления признаков сращения Вам постепенно будут снимать корсет, и Вы сможете вернуться к полной активности. Как альтернативный вариант рассматривается внутренняя стабилизация позвоночного сегмента.
- Восстановительная терапия.Ваш врач может посоветовать Вам работать с врачом-реабилитологом. Грамотно подобранная всесторонняя программа восстановительного лечения поможет уменьшить боль в спине, улучшить подвижность и прочность позвоночного столба, поможет Вам быстрее вернуться к ежедневной спортивной активности.
- Блокады.Блокады обычно используются для уменьшения выраженного болевого синдрома, вызванного раздражением нервного корешка грыжей межпозвонкового диска. Для блокады используется комбинированный препарат – кортизон (мощный противовоспалительный гормон) и местное анестезирующие средство (лидокаин, новокаин), который вводится паравертебрально, либо эпидурально.
При неэффективности консервативного лечения Ваш врач будет рекомендовать Вам операцию.
Хирургическое лечение
- Спондилолиз и Спондилолистез.Хирургическое лечение спондилолиза и спондилолистеза необходимо только тогда, когда консервативное лечение не в состоянии ослабить болевой синдром.
- Грыжа диска. При выраженной клинической симптоматике, вызванной грыжей межпозвонкового диска и неудачности консервативных мероприятий, Ваш врач будет рекомендовать Вам хирургическое удаление грыжи. На сегодняшний день мы применяем минимально инвазивные методы удаления грыж межпозвонковых дисков, которые не требуют длительной госпитализации и длительного восстановления.
Читайте также:


