Травмы лица и шеи у детей
Травмы мягких тканей лица могут быть закрытыми - без нарушения целости кожных покровов (ушибы) и открытыми - с нарушением целости кожных покровов (ссадины, царапины, раны). Все виды повреждений, кроме ушибов, бывают открытыми и первично инфицированными.К открытым травмам ЧЛО относятся также все виды повреждений, проходящих через зубы, воздухоносные пазухи, полость носа.
Анатомо-топографические особенности строения ЧЛО у детей (эластичная кожа, большой объем клетчатки, хорошо развитое кровоснабжение лица, неполная минерализация костей, наличие зон роста костей лицевого черепа, наличие зубов и их зачатков) определяют общие особенности проявления у них травм. В младшем и дошкольном возрасте травмы мягких тканей лица сопровождаются обширными и быстро нарастающими коллатеральными отеками, кровоизлияниями в ткани (по типу инфильтрата), формированием внутритканевых гематом. Повреждение мягких тканей может сопровождаться типичными для детского возраста повреждениями костей по типу "зеленой ветки", поднадкостничными переломами фрагментов, полными переломами без их смещения. Вывихнутые зубы могут внедряться в мягкие ткани и становиться дополнительным фактором их механического повреждения. Установить в период сменного прикуса "отсутствие" зуба в зубном ряду и найти его визуально или пальпаторно в тканях бывает трудно.Это требует обязательного рентгенологического контроля, ибо в дальнейшем такое "инородное тело" в толще мягких тканей становится причиной развития абсцессов и флегмон мягких тканей лица, этиологию которых установить сложно.
Ушибы, ссадины, царапины. Ушибом называется закрытое повреждение мягких тканей лица без нарушения их анатомической целости с возможным ограничением функции (при повреждении щечной или околоушно-жевательной областей и губ - верхней или нижней).
Клиническая картина. Имеют значение механизм травмы, сила и место приложения повреждающего агента, возраст пострадавшего и его общее состояние в момент повреждения. При ушибах отмечается нарастающая травматическая припухлость в месте повреждения, а в ближайшее время появляется кровоподтек, имеющий синюшную окраску, который затем приобретает темно-красный или желто-зеленый оттенок. В месте ушиба мягких тканей пальпаторно определяется плотноватый, болезненный участок наподобие инфильтрата. Это происходит в результате имбибиции тканей экссудатом (последствие кровоизлияния). Признаки воспаления при ушибах не выявляются или возникают поздно. Внешний вид ребенка с ушибом часто не соответствует тяжести травмы в связи с нарастающим отеком и формирующимися гематомами. Общее состояние при ушибах без особых изменений, но психоэмоциональные нарушения значительны.Ушибы в области подбородка могут приводить к повреждению связочного аппарата ВНЧС (отраженно). В подобных случаях активные и пассивные движения нижней челюсти вызывают у ребенка боль - возникает подозрение на перелом мыщелкового отростка. Для уточнения диагноза обязательно рентгенологическое исследование.
Ссадины, царапины(поверхностные повреждения кожи), даже без повреждения базального слоя дермы, не сопровождающиеся кровотечением, первично инфицированы. КЛИНИКА- боль, нарушение целости кожи, слизистой оболочки полости рта, отеки, гематома (щечная и приротовая области, губы и др.). При обширных отеках может быть ограничение открывания рта. Связь эпидермиса с базальным слоем дермы и клетчаткой у детей еще непрочная, поэтому происходят отслойка кожи или подкожной жировой клетчатки и скопление в этом месте крови (гематома). Наиболее характерным симптомом гематомы является ее флюктуация (зыбление). Пальпация этой области повреждения болезненна. При ушибе мягких тканей лица на уровне зубного ряда, как правило, повреждается и слизистая оболочка губы, рта, может произойти полный вывих зуба (молочного, постоянного с сформированным корнем, постоянного со сформированным корнем).
Обследуя ребенка, даже при ушибах, ссадинах, царапинах необходимо исключить черепно-мозговую травму и травму костей лица. Это вызывает затруднения, так как в момент травмы отсутствуют свидетели, а ребенок не может ответить на вопросы врача и уточнить, были ли головокружение, потеря сознания, тошнота, рвота, что характерно для черепно-мозговой травмы.
Лечение. Ушибы, не сопровождающиеся переломами лицевых костей и сотрясением головного мозга, а ограничивающиеся только подкожными кровоизлияниями и образованием гематом, довольно быстро излечиваются. Этому способствует местное применение холода в сочетании с давящей повязкой, особенно в первые часы после травмы. В дальнейшем эффективны сухое тепло, физиотерапевтические процедуры (УФО, УВЧ, лазеротерапия и др-), гирудотерапия. Образовавшуюся гематому следует пунктировать с тщательным соблюдением правил асептики и наложить на нее давящую повязку.
Мелкие поверхностные повреждения кожи лица (ссадины, царапины) заживают быстро, без нагноения. После антисептической обработки 0,1 % раствором хлоргексидина, 1 - 2 % спиртовым раствором йода такие повреждения быстро эпителизиру-ются под струпом.
Раны. Раной называют нарушение целости кожных покровов и слизистых оболочек с повреждением подлежащих тканей.
Различают раны: неогнестрельные - ушибленные и их комбинации, рваные и их комбинации, резаные, укушенные, рубленые, колотые; огнестрельные - оскольчатые, пулевые; компрессионные; электротравму; ожоги; отморожения. Раны бывают также касательными, сквозными, слепыми (в них в качестве инородных тел могут быть вывихнутые зубы.
В быту у детей младшего возраста наиболее часто встречаются раныязыка, губ, неба; у старших - раны более разнообразной локализации, но также чаще всего наблюдается поражение приротовой области, слизистой оболочки рта и альвеолярного отростка, подбородочного отдела лица, носа, лба, надбровных дуг и др.
Все раны инфицированы, либо бактериально обсеменены, в ЧЛО быстро контаминируется инфекция полости рта, зубов, зева и др.
Лечение ран лица у 80 % детей проводят в условиях поликлиники, но более чем в 20 % случаев требуется госпитализация в специализированные челюстно-лицевые стационары. Если дети попадают в детское общехирургическое отделение (чаще при сочетанных и множественных травмах), их не всегда осматривает челюстно-лицевой хирург в ранний период, и травмы ЧЛО могут остаться нераспознанными.
Клиническая картинараны зависит от области ее расположения (голова, лицо, шея). Основные признаки нарушения функции - боль, кровотечение, инфицированность. Раны ЧЛО часто проявляются как сочетанные и множественные. При множественных и сочетанных черепно-челюстно-лицевых повреждениях могут наблюдаться признаки черепно-мозговой травмы и переломов костей черепа. Своевременная диагностика повреждений ЧЛО и раннее оказание специализированной помощи в полном объеме являются профилактикой шока, кровопотери, инфицирования других областей, иных осложнений.
При ранах ЧЛО ребенок сразу и обязательно должен быть осмотрен детским челюстнолицевым хирургом совместно с другими специалистами.
Клинические проявления ран лица у детей отличаются большим разнообразием. Чаще всего раны могут быть отнесены к ушибленным, рваным, резаным и др. Раны характеризуются быстронарастающим коллатеральным отеком, сопровождаются значительным кровотечением и в связи с функциональными особенностями мимической мускулатуры имеют зияющий вид, что не всегда соответствует тяжести повреждения.
При ранах приротовой области, губ и языка, помимо кровотечения и зияния ран, у детей нарушен прием пищи, отмечаются слюнотечение, невнятная речь, что отягощает состояние ребенка. Появляются условия для аспирации кровяных сгустков, слюны и обрывков тканей, что угрожает жизни ребенка развивающейся дыхательной недостаточностью.
Раны области носа сопровождаются значительным кровотечением и отеком, что затрудняет распознавание переломов костей носа. Для ран околоушно-жевательной области характерны повреждения околоушной слюнной железы, что может проявляться обильным кровотечением, травмой лицевого нерва.
Раны дна полости рта опасны из-за быстро распространяющегося отека, кровотечения, что способствует развитию нарушений дыхания, бронхолегочных осложнений. Чем меньше возраст ребенка, тем быстрее нарастают эти явления и требуют экстренной помощи. Раны языка могут сопровождаться обильным артериальным кровотечением (при ранении язычной артерии), способствуют западению языка, всегда зияют.
Диагностика ран, как и любых травм: установление времени повреждения, вида травмирующего фактора, определение соматического состояния, психоэмоциональных особенностей ребенка. Кроме клинического, всегда показано рентгенологическое исследование. Необходимо проведение консультаций невропатолога, нейрохирурга, окулиста, оториноларинголога, детского травматолога.
Лечение. При ранах кожных покровов лица первичную хирургическую обработку и наложение первичного шва проводят с учетом сроков от начала развития раневого процесса. При первичной хирургической обработке ран следует учитывать косметические требования, степень развития раневой инфекции и фазы течения раневого процесса.
При этом виде ран выделяют фазу воспаления, когда развиваются сосудистые реакции и происходит некробиотическое очищение раны; фазу репаративных процессов; фазу формирования рубца и эпителизации. Пофазовое воздействие на рану способствует раннему выздоровлению, улучшает исход и сокращает срок и степень бактериального загрязнения ран, активизирует репаративные процессы в ней.
Первичную хирургическую обработку ран лица часто из-за экстренности проводят нестандартно, что отличает ее от любого планового оперативного вмешательства. Одно из основных требований при обработке ран ЧЛО у детей - максимально щадящий подход к некротомии. Необходимо при этом стараться максимально сохранить ткани, что безопасно у детей благодаря высоким регенеративным возможностям тканей ЧЛО.
При обширных ранах лица, сопровождающихся повреждением костей лицевого скелета, первая помощь чаще заключается в наложении повязки на рану и доставке ребенка в специализированную стоматологическую клинику.
Угроза асфиксии связана с попаданием в верхние дыхательные пути кровяного сгустка, свободно лежащего лоскута поврежденных мягких тканей, вывихнутого зуба, костного осколка, другого инородного тела, а также со смещением языка (что часто бывает при травмах языка, дна рта и подбородка). У детей возможны развитие ларингоспазма (при крике, плаче), обтурация верхних дыхательных путей избыточной продукцией слизи, ибо слизистая оболочка верхних дыхательных путей у них очень ранима и быстро реагирует на психоэмоциональное состояние спазмом и увеличением секреции.
Первая помощь должна быть экстренной. В любой обстановке нужно придать ребенку положение сидя, лицом вниз или лежа, повернув его на бок, освободить полость рта пальцем, тампоном, отсосом от содержимого, прошить язык и выдвинуть его из полости рта. Если указанные мероприятия неэффективны, следует провести интубацию, менее желательна трахеотомия.
Кровотечение может быть диффузным (в этом случае эффективна тугая, давящая повязка с последующим ушиванием в ране или на протяжении), из артериальных стволов (язычной, нижнечелюстной, лицевой, височных, сонных). Нужно четко определить кровоточащий сосуд, прижать его пальцем, наложить давящую повязку до оказания экстренной помощи (остановка кровотечения в ране или на протяжении). При кровотечении из костной раны (перелом челюстей) показаны тугая тампонада, остановка кровотечения местным прижатием сосуда или на протяжении, затем фиксация и иммобилизация костей при первичной хирургической обработке.
При кровотечениях из носа чаще проводят заднюю и реже переднюю тампонаду. Дети очень чувствительны к кровопотере, поэтому важно (немедленно!) возместить объем и качество циркулирующей крови.
Кровопотеря - один из главных факторов в развитии шока у ребенка за счет резкого уменьшения объема циркулирующей крови и изменения ее качественных характеристик.
Травматический шок. На развитие шока влияют сильнейшая эмоциональная реакция на боль, генерализация возбуждения ЦНС без условий к ее адаптации в связи с незрелостью структур головного мозга у ребенка. Шок сопровождается нарушением функции дыхания, деятельности сердечно-сосудистой и дыхательной систем, изменением водно-солевого обмена и др. Чем меньше возраст ребенка, тем быстрее может развиться травматический шок.
Принципы борьбы с шоком - ранняя помощь в виде надежного обезболивания, остановки кровотечения, возмещения и нормализация объема и качества циркулирующей жидкости путем переливания крови, перфторана, реополиглюкина, плазмы, прецепитатов и др.
Транспортировка такого ребенка в специализированное лечебное учреждение должна быть экстренной, даже переход из поликлиники в стационар необходимо осуществлять в положении ребенка лежа на каталке (независимо от расстояния).При диагностировании черепно-мозговой травмы независимо от ее вида и тяжести, возраста ребенка лечение должно осуществляться только в стационарных условиях с участием нейрохирурга и невропатолога.
Однако значительная часть детей в возрасте 6-7 лет и старше при ранах небольшойпротяженности,безопасных для развития осложнений, могут находиться на лечении в поликлинике. При ранениях лица допустимы более широкие, чем при ранениях других областей, сроки первичной (24-36 ч) и первично отсроченной хирургической обработки ран с наложением глухого шва и профилактическим введением антибиотиков (до 72 ч).
1.При первичной хирургической обработке ран лица щадяще относятся к мягким тканям и иссекают только размозженные и явно нежизнеспособные ткани. Туалет раны - важная врачебная процедура, так как способствует деконтаминации пиогенной флоры и механическому очищению раны; ирригационные мероприятия проводят слабыми растворами перманганата калия, фурацилина, хлоргексидина, диоксидина, ферментов и др.
2.При ранах челюстно-лицевой области, проникающих в полость рта, носа и др., в первую очередь следует ушить рану со стороны слизистой оболочки с целью предотвращения дальнейшего инфицирования тканей.
3.Раны на лице, для получения хороших косметических результатов, всегда следует ушивать послойно с обязательным ушиванием мимической мускулатуры и подкожно-жировой клетчатки.
4.Во время первичной хирургической обработки ран на лице особо тщательно следует сопоставлять края раны в области естественных отверстий (красная кайма губ, крыло носа и т.п.).
5.При одновременном повреждении мягких тканей лица и переломах костей лицевого скелета (или зубов), в первую очередь проводят первичную хирургическую обработку костной раны с фиксацией отломков кости. Во вторую очередь проводят ПХО ран мягких тканей.
Для ушивания ран кожи лица следует применять тонкий (4/0 или 5/0) монофиламентный шовный материал с атравматической иглой (этилон, мирален и др.), что позволяет получить хороший косметический результат. При лечение детей с травмой помимо первичной хирургической обработки раны часто используется противовоспалительная терапия. Использование антибактериальных препаратов показано при наличии обширных повреждений мягких тканей, для профилактики нагноения раны. С этой же целью, в течение нескольких суток после операции, применяют УФО раны, лазеротерапию и др.
В дальнейшем, после снятия швов, для получения хороших косметических результатов, на область послеоперационных рубцов назначают физиотерапевтическое лечение: массаж, парафинотерапию, электрофорез лидазы или ронидазы, фонофорез гидрокортизона, лазеротерапию, магнитотерапию.
Нельзя допускать натяжения кожи при наложении швов. При необходимости проводят иммобилизацию кожи для более легкого сближения краев раны. Особенно тщательно соединяют края раны в окружности естественных отверстий на лице (губы, крылья, кончик и перегородка носа, веки, брови, ушные раковины).
При ранениях с дефектами тканей, когда ушить края раны без натяжения невозможно, а проведение пластических операций нерационально, для уменьшения объема образующегося впоследствии дефекта или рубца накладывают пластинчатые швы. Во время хирургической обработки ран лица с дефектом тканей, если позволяют местные условия, можно проводить пластические операции: пластику местными тканями, лоскутами на ножке, свободную пересадку кожи и др.
Для наблюдения за ребенком и уточнения показаний к проведению плановых реабилитационных мероприятий дети должны быть поставлены на диспансерный учет.
Ожоги лица и шеи.
Ожоги I степени характеризуются гиперемией кожи, отеком тканей и болью. При ожогах I степени поражается только эпидермис кожи. После ожогов I степени заметных рубцов не остается, лишь иногда изменяется пигментация пораженных участков кожи.
Ожоги II степени характеризуются более глубокими поражениями кожи, но с сохранением сосочкового слоя. Помимо симптомов, характерных для ожогов I степени отмечается образование пузырей, заполненных серозной жидкостью. Если при ожогах II степени не происходит инфицирование раны, поверхность ожога через 14-16 дней эпителизируется.

Папиллярные узоры пальцев рук - маркер спортивных способностей: дерматоглифические признаки формируются на 3-5 месяце беременности, не изменяются в течение жизни.

Поперечные профили набережных и береговой полосы: На городских территориях берегоукрепление проектируют с учетом технических и экономических требований, но особое значение придают эстетическим.

Общие условия выбора системы дренажа: Система дренажа выбирается в зависимости от характера защищаемого.
Травма — внезапное воздействие на ткани и органы ЧЛО фактора внешней среды, приводящего к нарушению анатомической целостности, функции и физиологических процессов травмированного отдела или органа.
Травмы, встречающиеся в различные периоды детского возраста, классифицируют как детский травматизм.
Факторы внешней среды, определяющие причину детского травматизма, разнообразны, однако по условиям и обстоятельствам воздействия их подразделяют на следующие виды.
Родовая травма. Этот вид травмы наблюдается у новорожденного при патологическом родовом акте, особенностях проведения акушерского пособия или реанимационных мероприятий. При родовой травме нередко встречаются повреждения ВНЧС и нижней челюсти, которые довольно часто у новорожденных сразу не диагностируются, а к концу первого года жизни выявляются в виде нарастающего ограничения открывания рта, недоразвития нижней челюсти и патологии ВНЧС.
Бытовая травма. Это наиболее частый вид детского травматизма, составляющий более 70 % от других видов травм. Данный вид травмы превалирует в раннем детском и дошкольном возрасте, снижается в школьном возрасте по мере накопления ребенком жизненного опыта. Предупреждение бытовых травм зависит от правильной организации ухода и воспитания детей. Такие травмы чаще связаны с падением ребенка, ударами о разные предметы, воздействием горячих и ядовитых жидкостей, открытого пламени,
электроприборов, игрой со спичками и другими факторами.
Уличная травма (транспортная, нетранспортная) как разновидность бытовой наблюдается чаще у детей школьного возраста.
Транспортная травма. Это самая тяжелая, как правило, сочетанная травма. К этому виду травмы относятся черепно-челюстно-лицевые повреждения, которые нередко приводят к инвалидности и могут быть причиной гибели ребенка. Она обусловлена безнадзорностью детей, плохим знанием правил дорожного движения. Основой ее профилактики должны быть воспитание в семье, в школе (уроки по правилам дорожного движения, чтение специальной литературы, просмотр видеоматериалов, компьютерные игры), организация специальных мест для уличных игр (парк, двор).
Травма при неорганизованном досуге. Причины — нарушение правил спортивных уличных игр, агрессивное катание на роликовых коньках, мотоциклах и др. Требуются организация игровых мест и наставничество.
В детском возрасте нередко наблюдается учебно-производственный травматизм как следствие нарушения правил охраны труда, которым педагог обязан обучить детей до
включения их в занятия в школьных мастерских, лабораториях и т.д.
Все профилактические мероприятия эффективны при систематическом обучении правилам учебно-производственной работы и надлежащем надзоре за выполнением правил по охране труда.
Травмы подразделяются на изолированные — повреждение одного органа — вывих зуба, травма языка, перелом нижней челюсти;множественные — разновидности однонаправленного действия (вывих зуба и перелом альвеолярного отростка);сонетанные одномоментные функционально-разнонаправленного действия (перелом нижней челюсти и черепно-мозговая травма);комбинированные — при сочетании разных повреждающих факторов (термическое и механическое повреждение).
Сочетанные травмы — частый вид повреждений. К сожалению, черепно-мозговая травма нередко остается не диагностированной в раннем периоде.
Детям со всеми видами повреждений ЧЛО помощь оказывают в травматологических пунктах, специализированных поликлиниках и стационарах стоматологического профиля. При травмах ЧЛО начальная (первичная) помощь должна быть экстренной, а при устранении последствий плановой.
Настоящее время характеризуется увеличением частоты сочетан-ных и множественных травм, что требует комплексной оценки состояния ребенка челюстно-лицевыми хирургами, стоматологом, офтальмологом, травматологом, нейрохирургом, реаниматологом и обязательного участия этих специалистов в оказании ургентнои помощи в условиях специализированного стационара и реаниматологического отделения.
Участились травмы вследствие укусов животными.
При всех видах повреждений необходимо проводить вакцинацию непривитых детей и ревакцинацию — привитых. При укушенных травмах следует контролировать состояние животного.
Основной задачей лечения является восстановление анатомической целости и функции поврежденных органов и тканей (одномоментно) — первичная хирургическая обработка.
В раннем возрасте (до 5—6 лет) превалируют повреждения мягких тканей, после 5—6 лет — раны и травмы костей лицевого черепа. Наиболее часто при травме костей лица возникают повреждения зубов и альвеолярного отростка верхней челюсти, переломы нижней челюсти, переломы мыщелкового отростка.
В условиях мирного времени повреждения челюстно-лицевой области у детей составляют 6-13% от общего числа травм. В период с 1984 по 1988 г. дети с травмами составили 4.1%. Почти половина из них (47%) была доставлена машиной скорой помощи; 5.5% направлялись медучреждениями, а 46.8% обращались самостоятельно. Городских жителей было 96.6%, сельских - 2.5%, иногородних - 0.9%. Мальчики оказывались травмированными чаще девочек - в среднем в 2.2 раза. В 59.1% случаев имела место бытовая травма, в 31.8% - уличная, в 2.4% - дорожно-транспортная, в 3.2% - школьная, в 3.5% - спортивная. Детей с укушенными ранами было 1.2%. Повреждения по своему характеру распределялись следующим образом: травмы мягких тканей наблюдались в 93.2% случаев, повреждения зубов - в 5.7%, переломы костей лицевого скелета - в 0.6%, травмы височно-нижнечелюстного сустава - в 0.5%.
Все повреждения челюстно-лицевой области у детей можно разделить на следующие группы:
повреждения мягких тканей (ушибы, ссадины, разрывы кожи, мышц лица и языка, слизистой оболочки, нервов, слюнных желез и их протоков);
повреждения зубов (нарушение целостности их коронки, корня; вывих зуба из альвеолы);
повреждения челюстей (перелом тела или отростков верхней и нижней челюстей, перелом обеих челюстей);
перелом скуловой кости, скуловой дуги;
повреждения мягких тканей, костей лица и зубов;
сочетание повреждений челюстно-лицевой области с закрытой черепно-мозговой травмой;
повреждения височно-нижнечелюстных суставов;
сочетание повреждений челюстно-лицевой области с повреждениями конечностей, органов грудной клетки, брюшной полости, малого таза и позвоночного столба. Переломы челюстей и зубов у детей возникают главным образом в результате случайного падения и ушиба (при стремительном беге, занятиях спортом, во время игры с копытными или рогатыми животными), при попадании под уличный транспорт.
В раннем детском возрасте дети чаще падают и ушибаются, однако переломы костей лица у них возникают сравнительно редко; у детей старшего возраста переломы челюстей и костей носа происходят чаще, что обусловлено уменьшением слоя подкожной клетчатки в области лица, увеличением силы удара при падении (благодаря увеличению роста и более стремительному перемещению), снижением эластичности костей (за счет постепенного увеличения их неорганического компонента), уменьшением устойчивости костей к травматическим воздействиям, так как в связи с рассасыванием молочных зубов и прорезыванием постоянных уменьшается костная пластинка компактного вешества кости.
Для правильного оказания помощи детям при травме челюстно-лицевой области необходимо учитывать ее анатомо-топографические особенности.
Анатомо-физиологические и рентгенологические особенности челюстно-лицевой области у детей, влияющие на характер и исход повреждения
Непрерывный, но скачкообразный рост детского скелета и прилежащих мягких тканей (в периоды временного замедления роста происходит интенсивная дифференцировка тканей и органов и их формообразование).
Значительные различия в анатомическом строении лица и челюстей (особенно у новорожденных и детей раннего возраста).
Наличие на лице выраженной подкожной клетчатки большой массы (особенно жирового тела щеки).
Более поверхностное, чем у взрослых, расположение лицевого нерва, особенно между шилососцевидным отверстием и околоушной железой.
Низкое расположение протока околоушной железы, его непрямой ход.
Отсутствие смыкания десен верхней и нижней челюстей у новорожденных и маленьких детей, что обусловлено недоразвитием альвеолярных отростков и пролабированием в щель между деснами слизистой оболочки и жирового тела щеки. Со временем при прорезывании зубов указанное несмыкание челюстей постепенно ликвидируется.
Слабое развитие верхней челюсти по вертикали (по горизонтали она растет соответственно темпам развития основания черепа), вследствие чего полость рта граничит с нижней стенкой орбиты.
Сравнительно слабое развитие нижней челюсти (своего рода физиологическая микрогения), из-за которого она как бы не поспевает за темпом развития мозгового отдела черепа и тесно примыкающей к нему верхней челюсти.
Постепенное прорезывание молочных зубов, начиная с середины первого года, а затем смена их постоянными. Благодаря этому объем и высота альвеолярных отростков постепенно увеличиваются.
Частые воспаления десен в связи с прорезыванием зубов (гиперемия, отечность, инфильтрация), которые сами по себе могут иногда осложнять травму.
Помимо перечисленных анатомо-топографических особенностей следует учитывать также особенности рентгенологической характеристики челюстно-лицевой области у детей.
Альвеолярный отросток верхней челюсти у новорожденных и детей раннего детского возраста проецируется на одном уровне с нёбными отростками.
Зачатки верхних зубов у детей грудного возраста расположены на рентгенограмме непосредственно под глазницами, а по мере роста верхней челюсти в вертикальном направлении они постепенно проецируются ниже.
Верхний контур верхнечелюстных пазух у детей до 3 лет определяется в виде узкой щели, а нижний контур теряется на фоне зубных зачатков и прорезавшихся зубов. До 8-9 лет дно пазух проецируется на уровне дна полости носа, т. е. нижнего края грушевидной апертуры.
Учитывая, что зубной зачаток в процессе своего развития способен перемещаться не только по вертикали, горизонтали, но и вокруг своей продольной оси, не следует расценивать обнаруженное на рентгенограмме смещенное положение как постоянное и патологическое.
Касаясь темпов изменения рентгенологической характеристики зубов у детей, Е. А. Абакумова (1955) различает две стадии: несформированной верхушки зуба и незакрытой верхушки. Первая характеризуется тем, что на снимке четко видны параллельно идущие стенки канала корня зуба, которые у верхушки истончены и расходятся в виде раструба, образуя воронкообразное расширение и без того широкого отверстия верхушки зуба. Во второй стадии стенки канала корня зуба, хотя и полностью сформированы по своей длине, на верхушке еще не сомкнулись, поэтому в таких случаях четко видно довольно широкое отверстие верхушки зуба.
В возрасте 6-7 лет на рентгенограмме у ребенка видны обе генерации зубов (20 молочных и 28 постоянных), расположенные в 3 ряда (первый - прорезавшиеся молочные, второй - непрорезав-шиеся постоянные зубы, третий - клыки).
Процесс смены молочных зубов постоянными заканчивается в 12-13 лет, однако рентгенографическое изображение постоянных зубов еще долго отличается несформированностью верхушки корня зуба или незакрытием отверстия верхушки зуба.
Классификация острой травмы зубов
а) без смещения зуба;
б) со смещением в сторону соседнего зуба;
в) с поворотом зуба вокруг продольной оси;
г) со смещением коронки в вестибулярном направлении;
д) со смещением коронки в сторону полости рта;
е) со смещением коронки в сторону окклюзионной плоскости.

Рубрика: 6. Клиническая медицина
Дата публикации: 20.04.2016
Статья просмотрена: 4644 раза
Проблема лечения ран насчитывает не одно столетие. За последние годы отмечается рост количества укушенных ран лица, полученных в дорожно-транспортных происшествиях, бытовых условиях. В работе изучена структура ран мягких тканей лица у детей, выделены некоторые особенности клинических проявлении данной патологии.
Ключевые слова: раны лица, раны у детей.
Лечение ран лица относится к актуальным проблемам оказания медицинской помощи детям и находится на стыке ряда специальностей — детской хирургии, стоматологии, травматологии, челюстно-лицевой хирургии [1, 3, 7]. Отмечено, что дети имеют значительно больший риск травмы челюстно-лицевой области, чем взрослые, что приводит к серьезным анатомическим, функциональным и неврологическим нарушениям, требует выполнения ряда реконструктивных операций [2, 4].
Дети с обширными ранами лица относятся к проблемной категории пациентов. Большинство травм челюстно-лицевой области у детей сопровождаются появлением посттравматических деформаций, обусловливающих задержку развития мягких тканей и роста лицевого скелета, что нередко становится причиной инвалидности ребенка [5, 6].Повреждение лица в большей или меньшей степени сопровождается обезображиванием, приносящим ему нередко тяжелые переживания. В течение 5 дней после получения травмы лица 98 % детей имеют симптомы посттравматического стрессового расстройства, депрессию, нервное истощение. Эти признаки сохраняются у 82 % пациентов в течение 1 месяца, у 44 % — в течение года [8].
Травматические повреждения мягких тканей лица имеют высокий риск развития гнойно-воспалительных осложнений. Это связано с первоначальным инфицированием ран при травмах, а также возможностью присоединения вторичной инфекции из полости рта, с кожи лица, расположенных рядом очагов хронической инфекции (тонзилогенных, риногенных, одонтогенных и др.). Длительное течение раневой инфекции, развитие гнойно-воспалительных осложнений, способствует грубому рубцеванию раны, необходимости отсрочки восстановительных операций и снижает их эффективность. Все это усугубляет психоэмоциональные расстройства у ребенка и нарушает социальную адаптацию.
С целью оптимизации оказания специализированной помощи пациентам данной категории нами была изучена частота встречаемости и структура ранений мягких тканей лица у детей и выделены некоторые особенности клинических проявлений указанной патологии.
Материалы иметоды исследования. Проведен ретроспективный анализ 183 историй болезни пациентов, наблюдавшихся в отделении челюстно-лицевой хирургии ДГКБ № 9 по поводу инфицированных ран мягких тканей лица.
Результаты. В период 2013–2014г.г. в отделении под наблюдением находилось 183 ребенка с различными ранениями лица и полости рта. Из них 109 (59,5 %) мальчиков и 74 девочки (40,5 %). Возраст детей от 8 месяцев до 14 лет. Распределение больных по возрасту представлено в таблице 1.
Частота встречаемости инфицированных ран лица удетей взависимости от возраста
Возрастной период
Количество детей (абс.)
Количество детей (%)
Наиболее часто инфицированные раны лица встречались в младшей возрастной группе от 0 до 3 лет, наиболее редко данная патология встречалась у детей в возрасте от 12 лет и старше.
Во всех случаях раны были получены в быту, дома или во время прогулки ребенка на улице, а также при ДТП. Укушенные раны были нанесены в подавляющем большинстве собаками, в одном случае — грызунами.
В зависимости от характера раны наиболее часто встречались ушибленные — 106 человек (58 %), второе место по частоте составляли укушенные раны — 52 ребенка (28,4 %), рваные раны составили 7,1 %, колотые и скальпированные раны составили 3,3 % и 3,1 % соответственно (рис. 1).
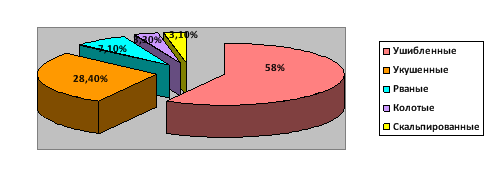
Рис. 1. Частота встречаемости различных ран лица у детей
Наиболее часто повреждения локализовались в области лба, нижней и верхней губы, височной области. Редко встречаемой локализацией по нашим данным являлись затылочная область, область носа (таблица 2).
Локализация инфицированных ран лица удетей
Локализация
Количество случаев (абс.)
Количество случаев (%)
Клинические проявления ран челюстно-лицевой области и у детей многообразны и зависят от характера и локализации ранения.
В процессе наблюдения пациентов данной категории нами были выявлены следующие особенности.
Резаные раны имели различную протяженность и глубину, в зависимости от этого отмечалось кровотечение большей или меньшей выраженности. Для резанных характерны ровные края, незначительный коллатеральный отек, слабовыраженная воспалительная реакция окружающих тканей. Такие раны, как правило, редко нагнаиваются и относительно, хорошо заживают без грубого рубца.
Ушибленные раны локализовались в лобной, щечной, подбородочной, затылочной областях. Во всех случаях такие раны имели незначительную глубину, но у 13 детей из 106 наблюдаемых (12 %) по поводу ушибленных ран, они занимали значительную площадь, распространяясь на две и более анатомические области. Характерным для ушибленных ран являлось наличие выраженной гематомы, отека окружающих тканей, размозжения краев раны, наличие множественных ссадин в области повреждения.
Рваные раны у всех наблюдаемых пациентов также не были очень глубокими, но всегда имели неровные края, неправильную форму, что в последующем может приводить к грубому рубцеванию, вызывая значительные косметические нарушения.
Наиболее тяжелое течение отмечалось при скальпированных ранах, имеющих значительную площадь и глубину, рваные неровные края, выраженную кровоточивость (рис. 2).
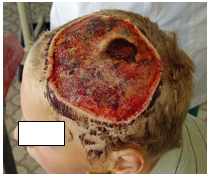
Рис. 2. Скальпированная рана теменной области
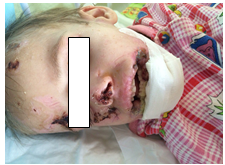
Рис. 3. Множественные укушенные раны лица. Дефект нижней губы и кончика носа
Наибольшую сложность представляли укушенные раны. Более чем в половине наблюдаемых случаев они были обширными и глубокими, в 11 % сопровождались образованием истинного дефекта — части носа, губы, подбородка. Все укушенные раны имели значительное микробное загрязнение, что усугубляло тяжесть течения и ухудшало прогноз (рис. 3).
При ранах приротовой области, губ и языка, помимо отека и кровотечения, у детей наблюдались функциональные нарушения. Так в 2 наблюдаемых случаях укушенных ран языка отмечались затруднения речи, приема пищи, слюнотечение (рис. 4), при ранении мягкого неба отмечалось затруднение глотание, в 3 случаях — дыхания, звукообразования (рис. 5).
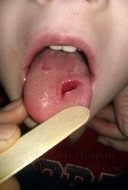
Рис. 4. Укушенная рана языка
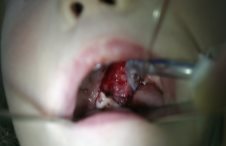
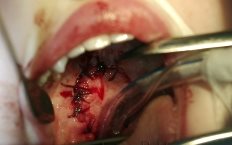
Рис. 5. Ранение мягкого неба до и после ПХО
Раневой процесс протекал у наблюдаемых детей многообразно. Укушенные раны в большинстве случаев (87 %) имели признаки гнойного воспаления, резаные и ушибленные раны практически не нагнаивались. Длительность периодов раневого процесса различалась в зависимости от сроков проведения первичной хирургической обработки, тяжести ранения, применяемых средств местного лечения. Очищение ран от гнойного экссудата и некрозов в среднем наблюдалось к 3–4 суткам от начала лечения, признаки гранулирования и эпителизации определялись в срок от 3 до 14 дней, в среднем на 9 сутки. Ранних тяжелых осложнений (развитие распространенных флегмон, тромбофлебита лицевых вен и синусов твердой мозговой оболочки, медиастинита, сепсиса) и летальных исходов среди исследуемой группы больных не наблюдалось. Длительность госпитального лечения составила от 4 до 18 суток, в среднем 8,2 суток.
Таким образом, ранения мягких тканей лица у детей на сегодняшний день является достаточно частой и сложной по структуре патологией. Раны лица встречаются наиболее часто у детей младшей возрастной группы (до 3 лет), и количество их уменьшается с возрастом. Среди инфицированных ран чаще всего встречаются ушибленные и укушенные раны, наиболее редко колотые и скальпированные. Чаще травмируются лобная и височная области, язык, губы. В зависимости от локализации и характера раны имеют особенности клинического течения и требуют дифференцированной лечебной тактики.
Ключевые слова
Похожие статьи
Раны мягких тканей лица у детей. Структура и особенности. ребенок, рана, челюстно-лицевая область, височная область, затылочная область, частота встречаемости, инфицированная рана лица, младшая возрастная группа, значительная.
Велика доля их встречаемости (41,38–75,86 %) в челюстно-лицевой области (ЧЛО) именно у детей с преобладанием новообразований, возникающих из производных мезенхимы.
верхняя губа, ребенок, расщелина, челюстно-лицевая область, небо, врожденная расщелина губы, Ошская область, Южный регион, врожденная патология, гнойный отит.
Фибромы челюстно-лицевой области у детей. Велика доля их встречаемости (41,38–75,86 %) в челюстно-лицевой области (ЧЛО) именно у. Пациенты наблюдают медленный и, в основном, бессимптомный рост опухоли, оттесняющий кнаружи.
Вследствие давления отростка на наружную сонную артерию боли иррадиируют по ее ветвям в область виска, темени, лица.
Причины и частота встречаемости больных с переломами.
Располагаясь в челюстно-лицевой области (ЧЛО), они зачастую приводят к эстетическим недостаткам или нарушению функции [1, 2, 3, 7, 8, 10].
Поэтому целью нашего исследования стало установление частоты встречаемости, изучение
Верхняя губа.
Раны покровов черепа, совпадающие с участком повреждения кости, имели место у 7 детей.
Хирургическое вмешательство при ДС включает резекцию лобно-височно-теменной области черепа диаметром не менее 12 см с.
Интенсивность травматизма челюстно-лицевой области в последние два десятилетия возросла с 3,2 % до 5,8 %. Доля переломов нижней
Вместе с тем, практически неизученным остается характер повреждений элементов височно-нижнечелюстного сустава (ВНЧС) при.
У детей старшей возрастной группы медиальный конец края в месте его соединения с
Основные термины (генерируются автоматически): врожденная расщелина неба, ребенок, верхняя челюсть, мягкое небо.
Причины и частота встречаемости больных с переломами.
- Как издать спецвыпуск?
- Правила оформления статей
- Оплата и скидки
Похожие статьи
Раны мягких тканей лица у детей. Структура и особенности. ребенок, рана, челюстно-лицевая область, височная область, затылочная область, частота встречаемости, инфицированная рана лица, младшая возрастная группа, значительная.
Велика доля их встречаемости (41,38–75,86 %) в челюстно-лицевой области (ЧЛО) именно у детей с преобладанием новообразований, возникающих из производных мезенхимы.
верхняя губа, ребенок, расщелина, челюстно-лицевая область, небо, врожденная расщелина губы, Ошская область, Южный регион, врожденная патология, гнойный отит.
Фибромы челюстно-лицевой области у детей. Велика доля их встречаемости (41,38–75,86 %) в челюстно-лицевой области (ЧЛО) именно у. Пациенты наблюдают медленный и, в основном, бессимптомный рост опухоли, оттесняющий кнаружи.
Вследствие давления отростка на наружную сонную артерию боли иррадиируют по ее ветвям в область виска, темени, лица.
Причины и частота встречаемости больных с переломами.
Располагаясь в челюстно-лицевой области (ЧЛО), они зачастую приводят к эстетическим недостаткам или нарушению функции [1, 2, 3, 7, 8, 10].
Поэтому целью нашего исследования стало установление частоты встречаемости, изучение
Верхняя губа.
Раны покровов черепа, совпадающие с участком повреждения кости, имели место у 7 детей.
Хирургическое вмешательство при ДС включает резекцию лобно-височно-теменной области черепа диаметром не менее 12 см с.
Интенсивность травматизма челюстно-лицевой области в последние два десятилетия возросла с 3,2 % до 5,8 %. Доля переломов нижней
Вместе с тем, практически неизученным остается характер повреждений элементов височно-нижнечелюстного сустава (ВНЧС) при.
У детей старшей возрастной группы медиальный конец края в месте его соединения с
Основные термины (генерируются автоматически): врожденная расщелина неба, ребенок, верхняя челюсть, мягкое небо.
Причины и частота встречаемости больных с переломами.
Читайте также:


