Транспедикулярная фиксация позвоночника презентация
- Показания для проведения операции
- Передоперационная подготовка
- Преимущества и риски
- Реабилитационный период
- Противопоказания и ограничительные мероприятия

Транспедикуляная фиксация (ТПФ) представляет собой методику восстановления пораженных позвоночных сегментов с помощью специальных винтов из металлического материала.
Достаточное сложное хирургическое вмешательство помогает достаточно крепко зафиксировать позвоночный столб с целью восстановления последнего на фоне травмирования, а также понизить нагрузку. Методика ТФП на современном этапе является достаточно молодой, она все время усовершенствуется с учетом опыта предыдущих лет.
Сама процедура основана на установлении титановых винтов в тело позвонка сквозь ножку (или педикулу). Металлические приспособления взаимосоединяются посредством специальных креплений. Так производится достаточно надежное фиксирование части позвоночника, при котором у больного появляется возможность регенерирования после травмирования. В некоторых случаях применяется костный трансплантат.
В конце 20 века ТПФ позвоночного столба считалась крайне трудновыполнимой оперативной манипуляцией, даже при хорошем исходе пациент вынужден был пройти продолжительную реабилитацию. Ранее частым осложнением являлись гемопотеря, присоединение вторичной инфекции. Оперативное вмешательство продолжалось достаточно долго, причем при этом специалист-хирург должен обладать высоким профессионализмом.
На современном этапе в помощь хирургам пришла КТ, рентгенисследование, а это позволило проводить операции без тяжелых осложнений миниинвазивным методом.
Инновации позволяют применять метод радикального лечения в детском организме с трехлетнего возраста.
Суть транспедикулярной фиксации заключена в том, что в позвонковое тело вкручивается титановый винт на глубину 80% собственной длины. Больной располагается брюшной поверхностью вниз, под торакальный отдел подкладывают валик, поскольку именное такое положение позвоночника считается физиологическим. Весь процесс происходит под контролем соответствующей аппаратуры. Особое внимание уделяется сосудистой сети, нейрокорешкам и самой спинномозговой ткани, поскольку необходимо не допустить их повреждение. Поперечный стабилизатор устанавливается на окончаниях винтовой системы.
Если планируется фиксирование участка с большой площадью, тогда проводят укрепление всех позвонков винтами, что не позволяет допустить перегрузку и последующую поломку применяемых приспособлений.
Широкое использование эта методика получила в травматологической практике повреждении целостности позвоночного столба. Так как такое вмешательство позволяет предотвратить смещение дисков, оно используется и в иных вариантах. Надежное фиксирование позвоночного столба показано при:
- спондилолистезе;
- стенозировании спинального канала;
- переломе по компрессионному и травматическому типу;
- переломовывихах;
- малоподвижности позвоночника и его нестабильность;
- дегенеративные трансформирования;
- сколиоз III стадии, кифоз;
- псевдоартроз;
- деструкция позвонковых дисков.
При онкологических заболеваниях с повреждением позвоночника тоже в некоторых ситуациях показана эта операция. Процедура выполняется на некрупных областях торакального либо люмбального отделов.
До проведения хирургического вмешательства пациент должен пройти стандартные лабораторные обследования и подготовительные меры.
Далее хирург скрупулезно осматривает позвоночный столб с учетом всех индивидуальных тонкостей, поскольку необходимо подобрать длину и диаметр винтов.
В случае планирования фиксации ряда позвоночных сегментов производится специальный проволочный каркас, который в последующем становится шаблоном. По последнему дополнительно и определяются необходимые винтовые параметры.
Как правило, в ходе оперативной манипуляции фиксируется один-два сегмента посредством 4-6 винтов.
При ожидаемом исходе ТПФ через несколько суток больному позволяется подниматься с постели, а спустя 30 дней пациент может возвратиться к обычному образу жизни. В случае положительной динамики спустя год формируется срастание пораженных костных структур.
Крайне необходимым условием для полного восстановления пациента с целью поддержания и дополнительного фиксирования выступает ношение специального корсета.
К положительным моментам ТПФ следует отнести надежное фиксирование, достаточно небольших размеров разрез (от двух до двух с половиной сантиметров), высокая частота положительных исходов, относительно недлительный период реабилитации после хирургического вмешательства. Существенное преимущество методики состоит в избавлении больного от болевого синдрома за достаточно короткий период.
Недостаток метода заключен в возможном осложнении, которые могут произойти в случае допуска ошибок в планировании операции и в период самой манипуляции. С целью избегания такого рекомендуется внимательно отнестись к выбору оперирующего специалиста.
Как и при любой оперативной манипуляции существуют риски:
- риск повреждения нейрокорешков, сосудистой сети либо спинномозговой ткани вследствие неправильной постановки совмещения и прободения тела позвонка;
- воспалительный процесс в точке винтового соединения и дальнейшее присоединение гноеродной флоры;
- нарушение целостности стрежня, которая иногда развивается спустя 4-5 месяца после манипуляции.
При последнем риске опасность заключена в еще не до конца сросшемся переломе. При этом неустойчивость может привести к длительному альгическому синдрому.
Современные методы диагностирования и выполнения оперативных манипуляций позволяют не допустить ошибки и сильно облегчают процедуру.
Реабилитация в стационарных условиях длится в течение 5-7 дней. Даже на первые сутки после операции пациенту разрешается совершать определенные движения.
На третий день он может встать с постели. В более тяжелых вариантах постельный режим может продлиться до 5 суток. В домашних условиях реабилитационный период длится на протяжении 30 дней. Больному следует носить особый корсет нескольких месяцев.
Спустя месяц после ТФП пациент возвращается к обычной для него жизни. Особые советы может дать только лечащий хирург. Как правило, для полного восстановления необходимо выполнять ЛФК.
На протяжении полугода-год происходит полное сращение костных структур позвоночника.

Противопоказаниями для транспедикулярной фиксации выступают достаточно условные состояния, определяются они в индивидуальном порядке:
- беременность;
- разной стадии ожирение;
- истощенность костной ткани на фоне остеопороза;
- поражение верхних областей торакального отдела позвоночного столба (по причине небольших величин поврежденной области отсутствует возможности произвести установку винтовой системы);
- инфекционные заболевания, тем более, если в этот процесс вовлечены сегменты, на которых планируется операция;
- индивидуальная непереносимость.
- Экструзия межпозвоночного диска
- Как можно определить грыжу позвоночника?
- Причины развития и лечение анокопчикового болевого синдрома
- Искривление позвоночника — какими видами спорта можно заниматься?
- Лечение спондилеза пояснично крестцового отдела позвоночника
- Артроз и периартроз
- Боли
- Видео
- Грыжа позвоночника
- Дорсопатия
- Другие заболевания
- Заболевания спинного мозга
- Заболевания суставов
- Кифоз
- Миозит
- Невралгия
- Опухоли позвоночника
- Остеоартроз
- Остеопороз
- Остеохондроз
- Протрузия
- Радикулит
- Синдромы
- Сколиоз
- Спондилез
- Спондилолистез
- Товары для позвоночника
- Травмы позвоночника
- Упражнения для спины
- Это интересно
-
03 мая 2019
- Боль в ягодице и икре, лечение практически не помогает
Боли в пояснице, перешли в ногу — как лечиться?
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Боль в левой стороне спины с тошнотой
Боль в пояснице — может ли быть причиной периневральная киста на уровне S1 слева?

Особенно активно технология ТПФ развивалась в последние 20 лет, в течение которых было досконально изучены не только особенности монтажа металлоконструкций в позвоночник, но и точно определен перечень показаний и противопоказаний к ее применению. Поскольку транспедикулярная фиксация используется уже более полувека, современные хирурги обладают большой накопленной базой знаний, касательно возможных осложнений и степени ее эффективности в разных клинических случаях.

ТПФ выполняется под рентгеновским контролем, что позволяет хирургу точно контролировать каждое движение и избежать повреждения близкорасположенных анатомических структур. Чаще для этого используется ЭОП или КТ.
Очень важно при установки винтов соблюсти следующие моменты: отсутствие пространства между костью и винтом, исключение травматизации нервных и сосудистых структур или смежных дугоотросчатых суставов. Импланты устанавливаются согласно размерной линейки каждого позвонка и винта, бикортикально не касаясь замыкательных пластин.
Межтеловой кейдж для фиксации позвонков
Чтобы операция дала наилучший результат, часто используется межтеловой кейдж, который должен отвечать таким требованиям:

- обеспечивать стабильность тел позвонков;
- гарантировать сохранение нормальной высоты межпозвоночных дисков, что позволяет избежать компрессии нервов;
- быть изготовленным со специальным пространством через которое, можно вводить костный цемент , искусственную костнозамещающую крошку или препаратов увеличивающих рост костной ткани ;
- Корригировать и фиксировать боковой (сагиттальный) и передний (фронтальный) баланс позвоночника;
- Удерживать нагрузку которая ложиться на ось позвоночника.

Безусловно, предельно качественное выполнение ТПФ обеспечивается при применении устройств 3-го поколения. Современные имплантируемые кейджи позволяют надежно зафиксировать патологически измененный сегмент позвоночника и устранить болевой синдром, обусловленный его остаточной подвижностью.
Размер закрепляющих винтов для каждого больного подбирается индивидуально. Различают моноаксиальные и полиаксиальные винты, также разработаны варианты с боковой фиксацией стержня. Они вводятся по конвергентной монокортикальной методике, подразумевающей перфорацию позвонка только в точке входа винта.
Винты изготавливаются из титана, что гарантирует их высокую стойкость к различным деформирующим нагрузкам. Они оснащены поверхностными колпаками, обеспечивающими стабильность положения конструкции и ее защиту от перекоса. Все винты установленной системы объединяются специальными пружинистыми металлическими механизмами, что равномерно перераспределяет нагрузку на них.
Точка установки винта в корень дуги подбирается на основании расположения двух анатомических ориентиров – поперечного и суставного отростков позвонка. Непосредственно позвонок перфорируют с помощью специального зонда.
Операция — показания, противопоказания и реабилитация
Прежде чем приступить к операции, спинальный хирург осуществляет сбор анамнеза, назначает проведение КТ или МРТ для подбора оптимальной конструкции металлической системы. На основании полученных данных он планирует каждый шаг предстоящей операции. Пациент госпитализируется в клинику как минимум за сутки до хирургического вмешательства. В течение 12 часов до нее нельзя есть и пить. Непосредственно перед началом операции медперсонал устанавливает пациенту венозный катетер, предназначенный для введения препаратов и погружения больного в общий наркоз. Пациента переводят в операционный блок и просят лечь на стол на живот. Для обеспечения сохранения природного лордоза и устранения давления на органы грудной и брюшной полости перед процедурой под грудь больного укладывают валики. Это снижает давление в венах позвоночного канала, что приводит к уменьшению кровопотери.
Анестезиолог вводит наркоз, после чего хирург:
- делает разрез мягких тканей;
- отделяет паравертебральные мышцы от остистых отростков и дуг позвонков;
- при необходимости добиться спондилодеза выделяет поперечные отростки и укладывает костный имплантат;
- ввинчивает самонарезающие винты выбранного размера и формы;
- устанавливает поперечный стабилизатор;
- ушивает рану.

После операции пациент остается под наблюдением в стационаре 5–7 дней. На протяжении этого времени, он начинает проходить следующий этап лечения — реабилитацию, завершение которой уже будет происходить в домашних условиях.

Подобное хирургическое вмешательство широко используется для лечения огромного числа заболеваний и повреждений позвоночника в любом отделе. В основном оно проводится в тяжелых ситуациях, когда возможности других методов исчерпаны или отсутствуют альтернативные варианты помощи пациенты.
Показаниями для ТПФ служат:
- нестабильные переломы;
- дегенеративные заболевания, в том числе остеохондроз ;
- деформации позвоночника, в особенности сколиоз 3 и 4 степени;
- спондилолистез ;
- стеноз позвоночного канала;
- повышенная подвижность сегментов позвоночного столба;
- псевдоартроз.

Практика показывает, что именно техника ТПФ имеет значительные преимущества над остальными при необходимости лечения переломов позвоночника. Она обеспечивает замыкание лишь короткого сегмента, перемещение в анатомически правильное положение и стабильную фиксацию за счет монтажа только одной конструкции. Это гарантирует возможность ранней мобилизации больного, при этом не требует внешней иммобилизации.
Нестабильность позвоночника считается одним из распространенных заболеваний и основным методом лечения является транспедикулярная фиксация подвижного сегмента, декомпрессивная ляминэктомия , дискэктомия с установкой между телами позвонков кейджа который фиксирует сегмент на 360 градусов (золотой стандарт). В подобных ситуациях метод обеспечивает надежный спондилодез у 80– 95% пациентов. ТПФ является одним из наиболее часто применяемых методов оперативного лечения заболеваний и травм в связи с тем, что современные хирурги стараются добиться спондилодеза на 360°. Достичь этого позволяет сочетание ТПФ с межтеловым спондилодезом, что обеспечивает высокую частоту костных сращений и отсутствие остаточной незначительной подвижности в передних отделах прооперированного сегмента. Поэтому при успешном завершении операции и правильном восстановлении пациенты гарантировано избавляются от болевого синдрома.
Транспедикулярная фиксация отличается:
- Малой травматичностью;
- Наличие быстрого сращения костей и возникновения спондилодеза. Данный фактор способствует надежной фиксации позвоночника и гарантирует отсутствие поломок в будущем ;
- невысоким риском повреждения нервов, кровеносных сосудов и дугоотросчатых суставов при правильности выполнения;
- малыми сроками госпитализации и последующей нетрудоспособности;
- легкостью реабилитации;
- возможностью ранней активизации.
При правильном проведении техника обеспечивает ярко-выраженные положительные результаты лечения в подавляющем большинстве ситуаций. С ее помощью возможно частичное или даже абсолютное восстановление функциональной способности позвоночника после перенесения серьезных травм, приведших к параличу. Она же позволяет устранить болевой синдром, сопровождающий заболевания, включая сколиоз.
Транспедикулярная фиксация относится к числу сложных хирургических вмешательств, требующих ювелирной точности от хирурга. Малейшая ошибка может спровоцировать череду осложнений, включая: воспаление в области установки винтаповреждение нервов и сосудов, что может привести к потере чувствительности тех частей тела, за который отвечал данный корешок и поломку имплантата. По этому при выборе нейрохирурга стоит обратить внимание на опыт и отзывы пациентов!
ТПФ не рекомендуется выполнять при:
- ожирении 4 степени;
- тяжелом остеопорозе, сопровождающимся сильным истощением костной ткани;
- беременности на любом сроке
- индивидуальной повышенной чувствительности к материалам кейджей и винтов.
ТПФ не всегда может быть проведена при травмах верхних сегментов грудного отдела позвоночника, так как они отличаются малыми размерами.
До полного восстановления пациенты должны отказаться от подъема тяжелых предметов и повышенной физической активности. Допускается выполнение легкой бытовой работы, пешие прогулки. Впоследствии с разрешения врача подключаются сеансы лечебной физкультуры. Специально подобранный комплекс упражнений поможет закрепить достигнутый результат и ускорить восстановление организма.
Транспедикулярная фиксация – сложное хирургическое вмешательство, методикой проведения которого досконально владеют только спинальные хирурги. Мы проводим операции на все отделы позвоночника включая L5-S1 и L4-L5.
Стоимость транспедикулярной фиксации от 410 000 руб и зависит от:
— Фирмы производителя имплантов;
— Клиники (где будет проведена операция) и класса палаты.
Цена включает в себя:
— Прибывание в клинике до и после операции;
— Импланты.
— Операцию;
— Наркоз;
— Послеоперационное наблюдение.
— Наблюдение и консультация на период реабилитации.
Все услуги клиники и стоимость приведены в прайсе

- Скачать презентацию (2.06 Мб) 14 загрузок 5.0 оценка
































- 1
- 2
- 3
- 4
- 5
Рецензии
Аннотация к презентации
Содержание

Кафедра нейрохирургии РМАПО Искендеров Ф.З. 2015 г.
Это патологическое состояние, характеризующееся возникновением и прогрессированием нефизиологических смещений и деформаций в патологически измененных позвонках и позвоночных сегментах
травмы (спортивные, автодорожные и т.д.); дегенеративно-дистрофические патологии (остеохондроз позвоночника ) спондилолистезы врождённое неполноценное состояние межпозвонкового диска; операции, в результате чего пострадали опорные соединения.
Под клиническими симптомами нестабильности поясничного, пояснично- крестцового отдела понимают неспособность позвоночного сегмента(-ов) переносить привычные амортизационные нагрузки без возникновения локальных болей в пояснице при перемене положения тела и при физической нагрузки.
Локальная боль Радикулярнаяболь Миофасциальная боль
Диагностика нестабильности сегментов различных отделов позвоночника базируется на основании жалоб пациента, истории болезни, осмотра, неврологического статуса, результатов инструментальных методов исследования.
Рентгенография: • обзорная; • функциональная; Компьютерная томография; МРТ (выявление повреждений мягкотканного компонента).
Артроз (разрастание) фасеточных суставов. Гипертрофия (утолщение) желтой связки. Спондилез (образование костных разрастаний тел позвонков внутри позвоночного канала - остеофитов). Спондилолистез (смещение одного позвонка относительно другого). Межпозвонковая грыжа диска (очень редко изолированно, чаще в сочетании с артрозом фасеточных суставов). Компрессионный перелом позвонка со смещением центрального фрагмента в позвоночный канал. Опухоль позвонка. Спондилит (воспаление позвонка)
Декомпрессия нервных структур для оптимизации условий максимального неврологического восстановления; Коррекция посттравматической деформации; Восстановление стабильности позвоночника путём формирования межтелового сращения. Оперативное лечение должно обеспечивать первичную стабилизацию позвоночника и раннюю мобилизацию пациентов для предотвращения или уменьшения последствий длительного постельного режима.
Повреждение среднего столба или двух столбов позвоночника Смещение позвонка более 25% Угловая деформация позвоночного столба на поясничном уровне более 25% Снижение высоты тела вышележащего позвонка более 50%
Больная В., 64 лет. Боли в поясничном отделе позвоночника отмечает в течение многих лет. Последнее обострение около 4-х месяцев, когда появились боли в левой ноге. Затем присоединилась слабость в сгибателях и разгибателях левой стопы. Консервативная терапия без эффекта. Объективно: в клинической картине преобладает вертебральный и корешковый синдром слева, парез в левой стопе до 4 баллов.
Пациент, 35 лет. Жалобы не боли в пояснице усиливающиеся при нагрузке. Лечился несколько лет консервативно - мануальная терапия, массаж, иглорефлексотерапия, физиолечение. Обратился в связи с усилением болей и неэффективностью проводимой терапии.
Нет возможности удалить достаточно ткани межпозвонкового диска при заднем доступе. Передний доступ дает больше возможности удаления ткани межпозвонкового диска, что увеличивает поверхность для спондилодеза. При переднем доступе можно имплантировать костный фрагмент большего объема, чем при заднем. В случае деформации позвоночника (например, истмическийспондилолистез) задний доступ затрудняет исправление такой деформации. Есть маленький риск того, что при заднем доступе может быть смещение костного фрагмента или кейджа назад в спинномозговой канал, что вызовет сдавление спинного мозга или нервного корешка.
при этом доступе мышцы спины и нервы остаются интактными, то есть, они не травмируются. при переднем доступе имплантированный костный фрагмент на место удаленного межпозвонкового диска бывает как бы под большим давлением, чем при заднем спондилодезе, что ускоряет процесс сращения двух позвонков. И наконец, при переднем доступе для спондилодеза можно имплантировать больший по размеру костный фрагмент, чем при заднем доступе, что лучше для стабильности позвоночника.
Передний поясничный спондилодез с установкой протеза тел позвонков и фиксацией пластиной при осложненном взрывном переломе тел второго и третьего поясничных позвонков
Неполный взрывной перелом тела L3-позвонка (А 3.1). Выполнена стабилизация костным материалом и пластиной GoldenGate TM .
Неполный взрывной перелом тела Th12-позвонка (А 3.1). Тело позвонка Th12 замещено имплантомObeliskPro и выполнена фиксация пластиной GoldenGate
Стабилизацией называется хирургическая установка специальных приспособлений на позвоночник, которые фиксируют части позвонка или смежные ниже- и вышележащие тела, препятствуя их смещению по отношению друг к другу и ликвидируя деформирование хребтовой оси. Проще говоря, стабилизирующая операция предполагает коррекцию положения, предотвращение нестабильности и повышение опороспособности позвоночного столба на любом из его сегментарных уровней. Процедура сложная, длится от 2,5 до 4 часов, выполняется под общим наркозом.
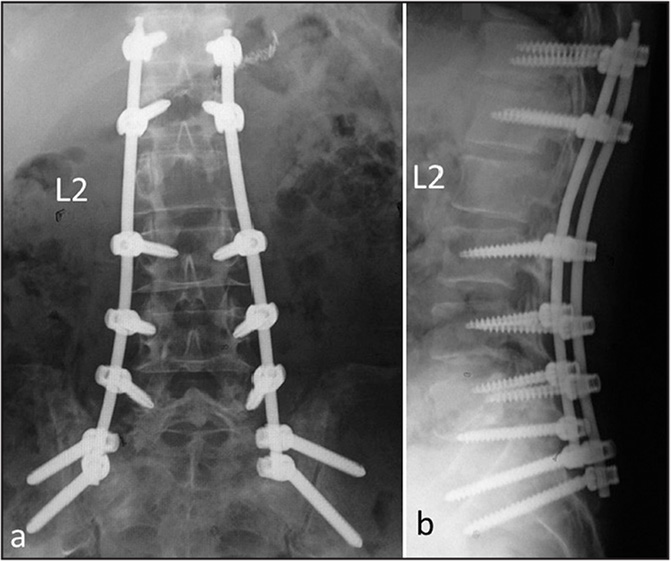
Стабилизационная система на рентгене.
В большинстве случаев проблемный сегмент стабилизируют с помощью металлоконструкций, чаще представленных транспедикулярными системами и пластинами с винтами из высокотехнологичных сплавов металла. В хирургии такая техника называется инструментацией позвоночника. Кроме металлоконструкций, для стабилизации также могут быть применены полимерные устройства, сделанные, например, из углеводородного волокна или резорбирующегося высокомолекулярного биополимера. К отдельной разновидности стабилизирующих вмешательств, которые не причисляют к инструментации, относят установку кейджей имплантатов межпозвоночных дисков.
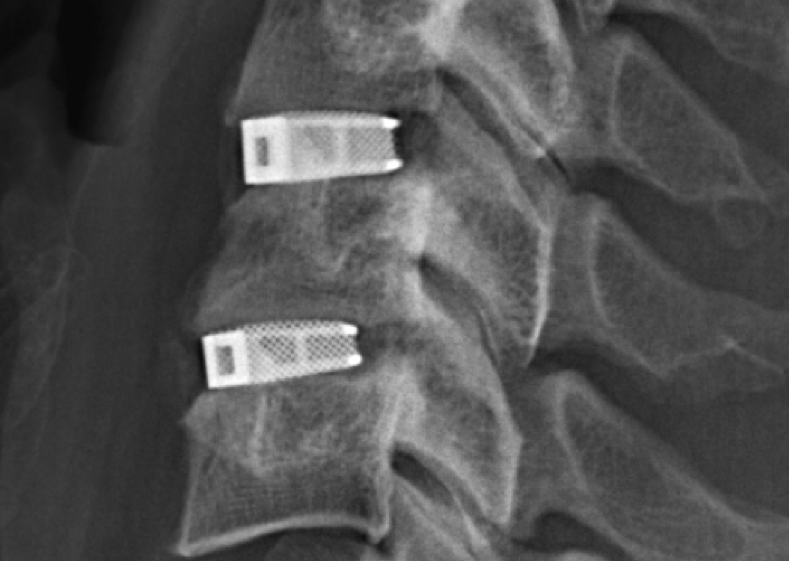
Кейджы межпозвоночных дисков поясничного отдела.
В преобладающем количестве подобные операции заключаются в достижении полного обездвиживания патологических уровней за счет прочного скрепления двух или более позвонков ригидными конструкциями. Это позволяет позвонкам с течением некоторого времени (от 3 до 6 месяцев) срастись между собой и образовать единый неподвижный костный блок. То есть, на прооперированном поле подвижность между позвонками будет заблокирована, а человек сможет нормально двигаться и ходить, не испытывая при этом боли и прочих неврологических расстройств.
Если выполняется одноуровневая фиксация, искусственно созданная обездвиженность будет неощутимой. При многоуровневой технике стабилизации, что требуется не так уж и часто, позвоночник в определенных местах утратит гибкость, из-за чего некоторые элементы движений станут выполняться несколько в ограниченной амплитуде.
Современные достижения в области методов спинальной фиксации не ограничиваются сугубо на жестком соединении и полном сращении позвонковых тел. Сегодня благополучно ставят различных форм и размеров динамические стабилизаторы без создания спондилодеза, цена на них выше, чем на традиционные неподвижные конструкции. Внутренние динамические системы дают возможность максимально сохранить движения между поверхностями тел позвонков, при этом полностью ограничивают их выход за пределы физиологических значений подвижности.
Информацией о том, сколько стоит процедура стабилизации позвоночника, располагают форум в интернете. Однако важно учесть, что цена на нее, приближенная к истине, устанавливается специалистом только после очного осмотра пациента и оценки результатов полной диагностики. Исключительно после четкого понимания клинической ситуации хирург определяет, нужна ли вообще операция, сколько сегментов нужно укрепить и какую именно систему по техническим параметрам выгоднее поставить. Примерный диапазон расценок (акцент на Россию) на интересующий вас вид хирургии, возможно, найдете в этой таблице.
| Наименование услуги (без учета имплант-систем) | Стоимость, руб. |
| Межтеловый спондилодез (классика) | 60000-103000 |
| Инструментация спондилолистеза | 50000-75000 |
| Транспедикулярная инструментация кифоза | 120000-165000 |
| Коррекция сколиоза по методике Сук-Ленке | 158000-237000 |
| Межпозвонковая фиксация кейджем | 18000-25000 |
| Удаление опухоли/грыжи+стабилизация отдела | 120000-170000 |
| Трансфораминальный поясничный межтеловый спондилодез | 73000-100000 |
| Междужковый спондилодез (винтовой способ) | 45000-105000 |
| Стабилизация динамическим имплантом (1-ой кат. сложности) | 58000-90000 |
| Имплантация растущей спинальной системы | от 160000 и выше |
Системы стабилизации позвоночника жесткого типа
Жесткие, или неподвижные металлоконструкции подразумевают закрепление позвонков в постоянном фиксированном положении. Устанавливаются они из заднего доступа (со стороны спины) под контролем КТ и рентген-аппаратуры. Крепятся к позвонкам резьбовыми винтами, которые погружают в костные тела на глубину до 80%. Рекомендуют ставить подобного плана системы сугубо в безальтернативных случаях, если ни один другой вид лечения не сможет решить проблему с поврежденным отделом позвоночника.


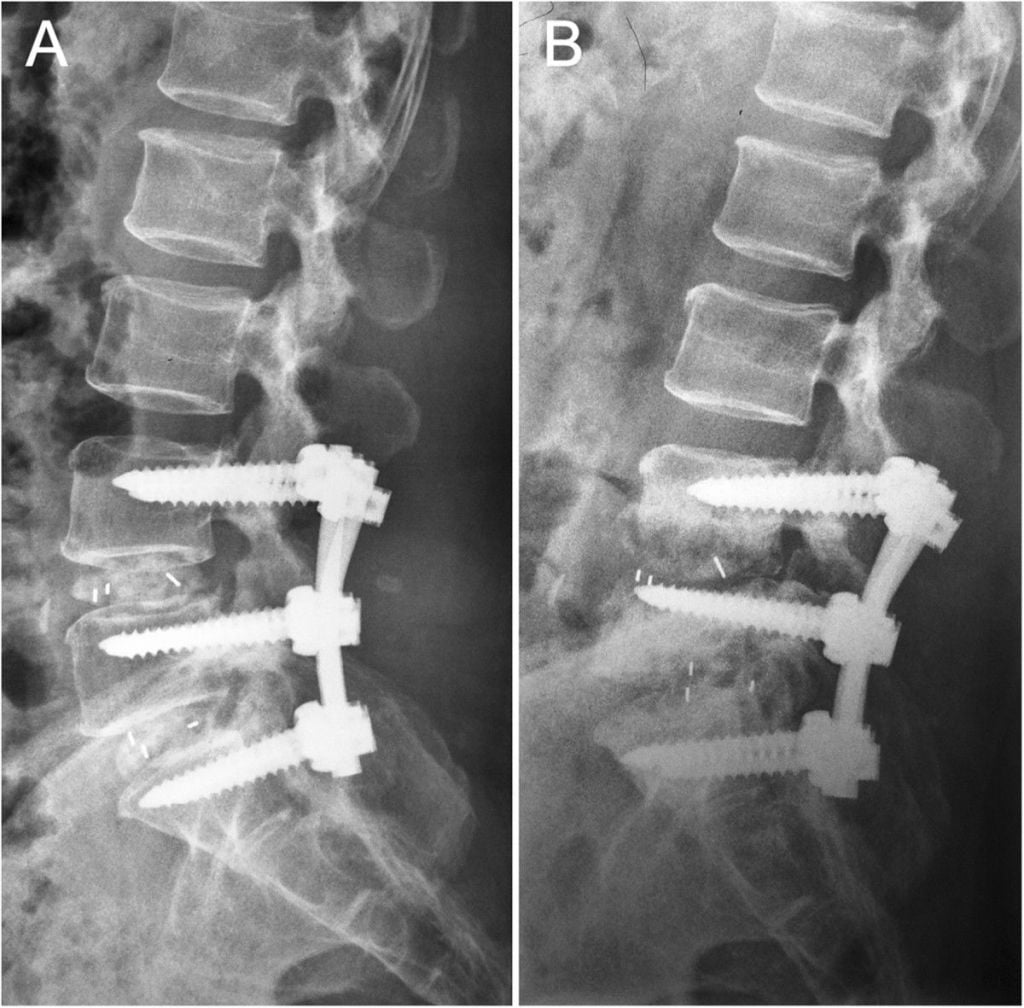
Стабилизация поясничного отдела.
Показаниями к вживлению ригидных конструкций транспедикулярной фиксации, в том числе и Krypton®, служат практически все случаи позвоночной нестабильности:
- выраженный листез позвонков;
- травмы позвоночника (вывихи, переломы и пр.);
- спинальные новообразования;
- дегенеративные патологии, сопровождающиеся неврологическим дефицитом, например, межпозвоночные поясничные грыжи;
- сколиотическая болезнь и кифоз;
- несостоявшийся артродез;
- последствия неудачно выполненных вмешательств и др.
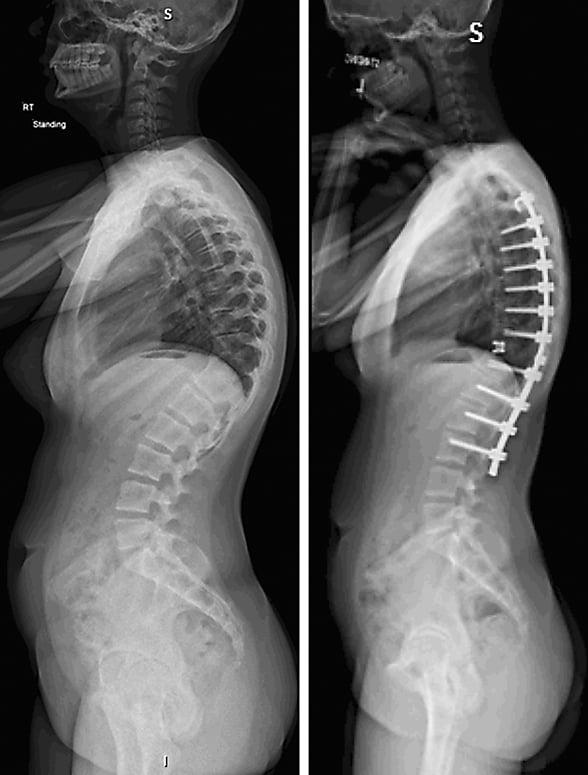
Коррекция кифоза грудного отдела.
Абсолютными противопоказаниями являются локальная деградация костной ткани (остеопения и остеопороз), местный инфекционно-воспалительный процесс, непереносимость металлов.
Динамическая стабилизация позвоночника
Динамическая стабилизация (ДС) – вживление всевозможных модификаций протезов, которые фиксируют определенную область позвоночника, не блокируя полностью ее функциональную подвижность. Подвижные имплантаты контролируют двигательную амплитуду в стабилизированном отделе в пределах физиологической нормы. Клинические наблюдения и отзывы свидетельствуют о том, что динамическая фиксация в отличие от стандартной ТПФ дает больше перспектив на положительный исход. Почему?
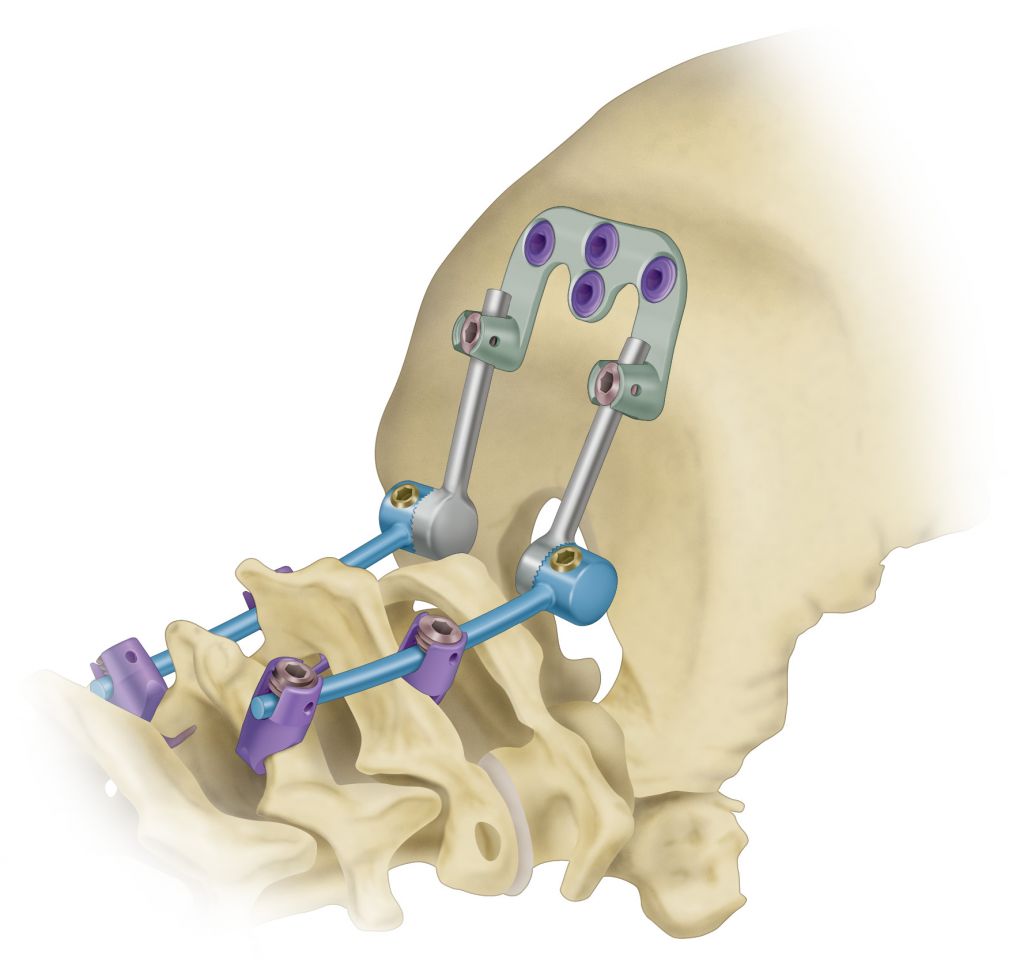
Классический транспедикулярный метод предполагает полное обездвиживание фиксируемой зоны за счет слияния (сращения) позвонков в единую кость, что может стать причиной возникновения и ускоренного прогрессирования дегенераций смежного уровня выше или ниже стабилизированной области (встречается у 10-15% пациентов спустя 6-12 месяцев), неправильного сращения костных элементов и формирования ложного сустава. Подобные патологические признаки ведут к возвращению болевого синдрома, серьезным неврологическим нарушениям, проблемам с передвижением, образованию вторичных деформаций спины и, как следствие, к необходимости проведения повторной операции.
Динамическая стабилизация практически не приводит к таким последствиям, потому что сориентирована одновременно на восстановление опоропрочности и выгодное сохранение естественной биомеханики позвоночника с грамотным перераспределением нагрузки. В отдельных случаях, когда без межтелового спондилодеза никак нельзя обойтись, его уместно сочетать с ДС. Это необходимо для того, чтобы разгрузить выше- и/или нижестоящие позвоночно-двигательные элементы и предупредить преждевременное развитие и прогрессию дегенеративно-дистрофических процессов в них.
Ассортимент стабилизаторов, сохраняющих подвижность, представлен следующими вариантами приспособлений для внутренней фиксации позвоночника:
- тотальными протезами межпозвоночного диска;
- протезами для замены только пульпозной части диска с сохранением биологического единства фиброзного кольца;
- имплантатами для замещения дугоотростчатых суставов;
- подвижными устройствами межостистой стабилизации;
- динамическими транспедикулярными системами.
Перечисленные системы и импланты для создания декомпрессивно-стабилизирующего эффекта производятся из нитинола, титана, термопластичных полимеров, полиамида, силикона, лавсана. Есть и гибридные модели, где определенные детали выполнены из инновационного сплава металла, а другие – из высокомолекулярных органических материалов. Все они наделены идеальными параметрами биосовместимости с организмом человека и оптимально приближенным к позвоночным структурам модулем упругости.
К динамической стабилизации прибегают дегенеративных изменениях диска и стенозах позвоночного канала, вызывающих сильную болевую симптоматику в результате сдавливания спинномозговых корешков и компрессии спинного мозга, когда осуществлять обычный артродез еще рано.
Отзывы об операции по стабилизации позвоночника
Пациенты, которым была проведена стабилизация поясничного отдела (моно- или многоуровневая), шейного или грудного отдела, оповещают в отзывах об определенных трудностях в процессе восстановления. Распространенная беда – это появление таких послеоперационных осложнений, как:
- поломка, смещение имплантированного стабилизатора (стержня, пластины, винтов, кейджей и т.д.);
- развитие местных воспалительных или инфекционных реакций;
- усиление болей в месте установленной конструкции;
- нарастающая мышечная слабость в руках или ногах.
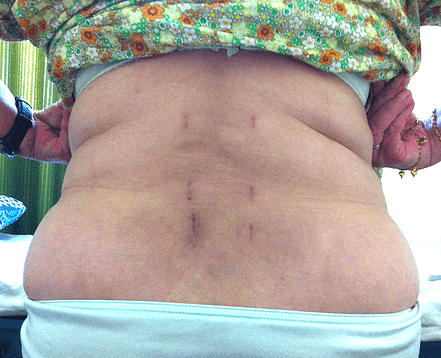
3 месяца после операции.
Самое печальное, что часто виновниками неблагополучных операций становятся ошибки малоопытных специалистов, которые плохо спланировали ход процедуры, допустили грубые погрешности в технической части ее реализации. К негативным результатам нередко приводит также неправильно составленный и безответственно пройденный курс реабилитации.
- Болевой синдром и потеря чувствительности конечностей, по сути, если и были в дооперационном периоде, после стабилизации должны иметь тенденцию к сокращению. В противном случае, их появление вполне может говорить о том, что в процессе ответственного сеанса врач поранил нерв, сосуд или даже спинной мозг при создании доступа или в ходе соединения и перфорации позвонков. Эти осложнения нередко носят необратимый характер и чреваты параличом.
- Поломка, разболтанность, миграция компонентов имплантата сопровождаются тоже болезненными ощущениями, чувством инородного тела в спине. Причиной тому довольно часто является плохо произведенная фиксация установочной системы или же вообще ненужное назначение операции, несмотря на наличие явного противопоказания – низкая плотность костной ткани. В некоторых случаях к таким явлениям приводит неадекватная реабилитация или несоблюдение пациентом необходимых ограничений по физической активности. Исправить ситуацию реально только путем переустановки или полного извлечения устройства.
- Инфекционные процессы в зоне операции развиваются из-за несоблюдения норм антисептики в операционной, то есть по причине занесения в рану инфекции хирургическими инструментами. Патогенез способен развиться и на почве недостаточно правильно составленного курса антибиотикотерапии, плохого ухода за раневой зоной. При глубоком распространении инфекционного процесса нужно выполнять ревизионную операцию, широкую санацию очага с применением сильного антибактериального агента.
Отсюда следует, что в осуществлении крайне сложного оперативного вмешательства на позвоночнике, в разработке восстановительной программы после стабилизирующей операции принимать участие должны только профессионалы экстра-класса. В России хорошие специалисты есть, но их мало этим и объясняется факт неудовлетворительных исходов у пациентов. Поэтому многие люди предпочитают так не рисковать, а пройти лечение за границей.
Среди зарубежных стран в сфере ортопедии, спинальной имплантации, хирургического лечения позвоночника и послеоперационной реабилитации развита Чехия. Чешские клиники – эталон современного нейрохирургического и ортопедического лечения на международном уровне. Довольные отзывы пациентов являются лучшим доказательством тому.
Читайте также:


