Транспедикулярная фиксация позвоночника что это такое и лечение

Особенно активно технология ТПФ развивалась в последние 20 лет, в течение которых было досконально изучены не только особенности монтажа металлоконструкций в позвоночник, но и точно определен перечень показаний и противопоказаний к ее применению. Поскольку транспедикулярная фиксация используется уже более полувека, современные хирурги обладают большой накопленной базой знаний, касательно возможных осложнений и степени ее эффективности в разных клинических случаях.

ТПФ выполняется под рентгеновским контролем, что позволяет хирургу точно контролировать каждое движение и избежать повреждения близкорасположенных анатомических структур. Чаще для этого используется ЭОП или КТ.
Очень важно при установки винтов соблюсти следующие моменты: отсутствие пространства между костью и винтом, исключение травматизации нервных и сосудистых структур или смежных дугоотросчатых суставов. Импланты устанавливаются согласно размерной линейки каждого позвонка и винта, бикортикально не касаясь замыкательных пластин.
Межтеловой кейдж для фиксации позвонков
Чтобы операция дала наилучший результат, часто используется межтеловой кейдж, который должен отвечать таким требованиям:

- обеспечивать стабильность тел позвонков;
- гарантировать сохранение нормальной высоты межпозвоночных дисков, что позволяет избежать компрессии нервов;
- быть изготовленным со специальным пространством через которое, можно вводить костный цемент , искусственную костнозамещающую крошку или препаратов увеличивающих рост костной ткани ;
- Корригировать и фиксировать боковой (сагиттальный) и передний (фронтальный) баланс позвоночника;
- Удерживать нагрузку которая ложиться на ось позвоночника.

Безусловно, предельно качественное выполнение ТПФ обеспечивается при применении устройств 3-го поколения. Современные имплантируемые кейджи позволяют надежно зафиксировать патологически измененный сегмент позвоночника и устранить болевой синдром, обусловленный его остаточной подвижностью.
Размер закрепляющих винтов для каждого больного подбирается индивидуально. Различают моноаксиальные и полиаксиальные винты, также разработаны варианты с боковой фиксацией стержня. Они вводятся по конвергентной монокортикальной методике, подразумевающей перфорацию позвонка только в точке входа винта.
Винты изготавливаются из титана, что гарантирует их высокую стойкость к различным деформирующим нагрузкам. Они оснащены поверхностными колпаками, обеспечивающими стабильность положения конструкции и ее защиту от перекоса. Все винты установленной системы объединяются специальными пружинистыми металлическими механизмами, что равномерно перераспределяет нагрузку на них.
Точка установки винта в корень дуги подбирается на основании расположения двух анатомических ориентиров – поперечного и суставного отростков позвонка. Непосредственно позвонок перфорируют с помощью специального зонда.
Операция — показания, противопоказания и реабилитация
Прежде чем приступить к операции, спинальный хирург осуществляет сбор анамнеза, назначает проведение КТ или МРТ для подбора оптимальной конструкции металлической системы. На основании полученных данных он планирует каждый шаг предстоящей операции. Пациент госпитализируется в клинику как минимум за сутки до хирургического вмешательства. В течение 12 часов до нее нельзя есть и пить. Непосредственно перед началом операции медперсонал устанавливает пациенту венозный катетер, предназначенный для введения препаратов и погружения больного в общий наркоз. Пациента переводят в операционный блок и просят лечь на стол на живот. Для обеспечения сохранения природного лордоза и устранения давления на органы грудной и брюшной полости перед процедурой под грудь больного укладывают валики. Это снижает давление в венах позвоночного канала, что приводит к уменьшению кровопотери.
Анестезиолог вводит наркоз, после чего хирург:
- делает разрез мягких тканей;
- отделяет паравертебральные мышцы от остистых отростков и дуг позвонков;
- при необходимости добиться спондилодеза выделяет поперечные отростки и укладывает костный имплантат;
- ввинчивает самонарезающие винты выбранного размера и формы;
- устанавливает поперечный стабилизатор;
- ушивает рану.

После операции пациент остается под наблюдением в стационаре 5–7 дней. На протяжении этого времени, он начинает проходить следующий этап лечения — реабилитацию, завершение которой уже будет происходить в домашних условиях.

Подобное хирургическое вмешательство широко используется для лечения огромного числа заболеваний и повреждений позвоночника в любом отделе. В основном оно проводится в тяжелых ситуациях, когда возможности других методов исчерпаны или отсутствуют альтернативные варианты помощи пациенты.
Показаниями для ТПФ служат:
- нестабильные переломы;
- дегенеративные заболевания, в том числе остеохондроз ;
- деформации позвоночника, в особенности сколиоз 3 и 4 степени;
- спондилолистез ;
- стеноз позвоночного канала;
- повышенная подвижность сегментов позвоночного столба;
- псевдоартроз.

Практика показывает, что именно техника ТПФ имеет значительные преимущества над остальными при необходимости лечения переломов позвоночника. Она обеспечивает замыкание лишь короткого сегмента, перемещение в анатомически правильное положение и стабильную фиксацию за счет монтажа только одной конструкции. Это гарантирует возможность ранней мобилизации больного, при этом не требует внешней иммобилизации.
Нестабильность позвоночника считается одним из распространенных заболеваний и основным методом лечения является транспедикулярная фиксация подвижного сегмента, декомпрессивная ляминэктомия , дискэктомия с установкой между телами позвонков кейджа который фиксирует сегмент на 360 градусов (золотой стандарт). В подобных ситуациях метод обеспечивает надежный спондилодез у 80– 95% пациентов. ТПФ является одним из наиболее часто применяемых методов оперативного лечения заболеваний и травм в связи с тем, что современные хирурги стараются добиться спондилодеза на 360°. Достичь этого позволяет сочетание ТПФ с межтеловым спондилодезом, что обеспечивает высокую частоту костных сращений и отсутствие остаточной незначительной подвижности в передних отделах прооперированного сегмента. Поэтому при успешном завершении операции и правильном восстановлении пациенты гарантировано избавляются от болевого синдрома.
Транспедикулярная фиксация отличается:
- Малой травматичностью;
- Наличие быстрого сращения костей и возникновения спондилодеза. Данный фактор способствует надежной фиксации позвоночника и гарантирует отсутствие поломок в будущем ;
- невысоким риском повреждения нервов, кровеносных сосудов и дугоотросчатых суставов при правильности выполнения;
- малыми сроками госпитализации и последующей нетрудоспособности;
- легкостью реабилитации;
- возможностью ранней активизации.
При правильном проведении техника обеспечивает ярко-выраженные положительные результаты лечения в подавляющем большинстве ситуаций. С ее помощью возможно частичное или даже абсолютное восстановление функциональной способности позвоночника после перенесения серьезных травм, приведших к параличу. Она же позволяет устранить болевой синдром, сопровождающий заболевания, включая сколиоз.
Транспедикулярная фиксация относится к числу сложных хирургических вмешательств, требующих ювелирной точности от хирурга. Малейшая ошибка может спровоцировать череду осложнений, включая: воспаление в области установки винтаповреждение нервов и сосудов, что может привести к потере чувствительности тех частей тела, за который отвечал данный корешок и поломку имплантата. По этому при выборе нейрохирурга стоит обратить внимание на опыт и отзывы пациентов!
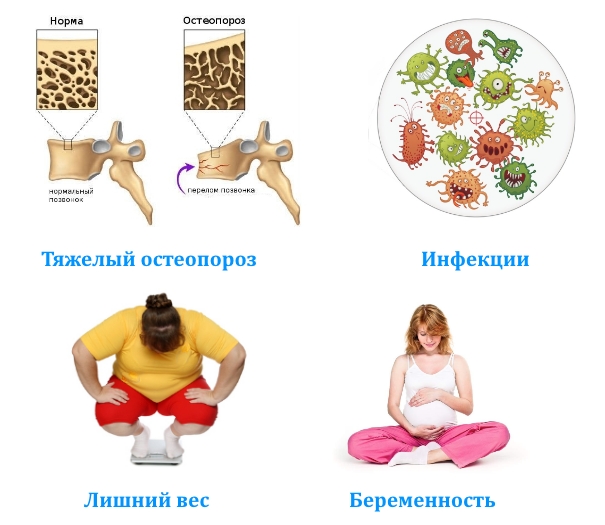
ТПФ не рекомендуется выполнять при:
- ожирении 4 степени;
- тяжелом остеопорозе, сопровождающимся сильным истощением костной ткани;
- беременности на любом сроке
- индивидуальной повышенной чувствительности к материалам кейджей и винтов.
ТПФ не всегда может быть проведена при травмах верхних сегментов грудного отдела позвоночника, так как они отличаются малыми размерами.
До полного восстановления пациенты должны отказаться от подъема тяжелых предметов и повышенной физической активности. Допускается выполнение легкой бытовой работы, пешие прогулки. Впоследствии с разрешения врача подключаются сеансы лечебной физкультуры. Специально подобранный комплекс упражнений поможет закрепить достигнутый результат и ускорить восстановление организма.
Транспедикулярная фиксация – сложное хирургическое вмешательство, методикой проведения которого досконально владеют только спинальные хирурги. Мы проводим операции на все отделы позвоночника включая L5-S1 и L4-L5.
Стоимость транспедикулярной фиксации от 410 000 руб и зависит от:
— Фирмы производителя имплантов;
— Клиники (где будет проведена операция) и класса палаты.
Цена включает в себя:
— Прибывание в клинике до и после операции;
— Импланты.
— Операцию;
— Наркоз;
— Послеоперационное наблюдение.
— Наблюдение и консультация на период реабилитации.
Все услуги клиники и стоимость приведены в прайсе
Транспедикулярная фиксация позвоночника представляет собой специальный метод восстановления позвонков после повреждения. Проводится с использованием винтов из титана. Фиксация проводится посредством оперативного вмешательства. Благодаря чему снижается нагрузка на позвоночник. Фиксируется именно те позвонки, где было повреждение.
Что представляет собой?
Сама процедура относится к сложным операциям. Он обеспечивает надёжную фиксацию в поврежденном участке. Именно поэтому его широко используют при травмах и различных заболеваниях позвоночника. Основная суть заключается в постановке титановых винтов. Такая металлическая конструкция устанавливается в позвонок через специальную ножку или по-другому педикулу. Сами титановые винты впоследствии соединяются между собой. Глубина, на которую вкручивают винт, составляет 70% от его длины.

Такая конструкция обеспечивает необходимый уровень фиксации позвоночника. Позволяет снизить нагрузку. При травмах помогает надежно фиксировать поврежденные участки. Это способствует более быстрому сращению костей. Применяется при повреждении грудного, шейного или поясничного сегмента. Так как такой способ фиксации является сложным вмешательством, то она проводится в случае отсутствия альтернативных методов.
Когда проводится данная процедура?
Транспедикулярная фиксация (ТФП) позвоночника проводится при серьезных повреждениях позвонков. К ним относят:
- травматическое повреждение любых отделов позвоночника;
- выраженные ушибы;
- искривление позвоночного столба 3 степени;
- в случае перелома позвоночника;
- повышенное разрушение дисков;
- вывихи;
- сужение в области канала позвоночника;
- наличие смещения и сформировавшаяся нестабильность позвоночного столба;
- заболевания, приводящие к разрушению тканей вокруг позвонков.
Наиболее часто такой метод используют в травматологии. Он обеспечивает полноценную фиксацию, что облегчает и ускоряет процесс лечения. В некоторых случаях, данный метод используют при опухолях позвоночника.
Также проводят такую процедуру в случае превышения объема движения более 5 или 7 градусов. Это приводит к защемлению нервных окончаний и повышению нагрузки на позвонки.
В каких случаях не проводят такую процедуру?
Фиксация позвоночника не проводится при тяжелой степени остеопороза. Это такое заболевание, при котором резко ограничивается движение в суставах позвонков. Сопровождается ограничением движений. Не проводится при инфекционном поражении. Противопоказанием так же является беременность и избыточная масса тела.
Что даёт такой вид фиксации?

Процедура сопровождается внедрением в тело позвонков металлическую конструкцию. В первую очередь это обеспечивает надёжную фиксацию. Благодаря чему появляется восстановить функции позвоночника, в случае серьезного повреждения. При правильном проведении и соблюдение рекомендации по реабилитации, наблюдается хороший эффект от лечения. Важно в послеоперационный период придерживаться рекомендации врача.
Различные заболевания сопровождаются появлением болевых ощущений. Данный тип фиксации избавляет от длительных болей по ходу позвоночника. Особенно у пациентов с искривлением 3 степени.
Из чего состоит сама система?
Вся система состоит из специальных винтов и стабилизаторов. Весь материал прочный, многослойный и представляет собой единую металлическую конструкцию. На самих винтах находятся колпаки, которые предотвращают их от свинчивания. Вся система скрепляется между собой благодаря пружинам и различным механизмам. Существует несколько разновидностей винтов. Выбор зависит от конкретной ситуации.
Обязательным условием является стабилизация всей системы винтов. Этот этап проводится в конце операции. Позволяет уменьшить вероятность смещения системы.
Подготовка
Транспедикулярная фиксация (ТФП) позвоночника начинается с этапа подготовки. Перед процедурой пациенты проходят все необходимые исследования. После чего хирург проводит обследование позвоночного столба. Данный этап необходим для правильного подбора размера винтов.
С учетом типа повреждения подбирается диаметр и длина самих титановых винтов. В случае необходимости фиксации нескольких участков, тогда собирают специальный каркас. Он изготавливается из проволоки и служит в качестве шаблона. На основании этого каркаса изготавливаются титановые винты.
В ходе вмешательства фиксации подлежат несколько сегментов. Для этих целей применяют от 4 до 6 винтов. После подготовки проводится сама операция.
Как проходит операция?
После этапа подготовки проводится сама процедура. Пациента располагают на специальном столе. При этом необходимо лечь животом на опоры, это снизит давление на органы брюшной полости и уменьшит объём кровопотери. В ходе самой операции позвоночник занимает нейтральную позу. То есть он должен находиться в физиологически выгодном положении. Этому этапу всегда уделяют большое внимание. Так как правильное расположение позвоночника обеспечивает сохранение естественной биомеханики, снижению вероятности появлению болевых ощущений.

Доступ к операции проводится в необходимой области позвоночника. Поочередно от позвонков отделяются мышцы. Уделяют внимание в процессе операции сохранению связок между отростками позвонков.
Вся конструкция устанавливается с учетом особенностей анатомии и по заранее разработанному шаблону. Весь процесс вмешательство осуществляется под четким контролем со стороны рентгена.
При проведении вмешательства решается вопрос о глубине введение винта. Допускается не более 70% от его длины. Так как при более глубоком введении можно повредить нервные сплетения и спинной мозг.
После установки титановых винтов проводится стабилизация конструкции. Она необходимо для снижения риска смещения винтов в боковую проекцию.
После операции пациенту разрешается вставать через несколько дней. Разрешено занимать вертикальное положение и ходить по стационару. В некоторых случаях пациента могут отпустить домой. Спустя месяц после процедуру пациент возвращается к своей привычной жизни. В течение года происходит полное сращение костей.
Что делать после операции?
После выписки необходимо соблюдать рекомендации врача. Не стоит нагружать позвоночный столб. Следует выполнять специальные упражнения в соответствии с предписанием специалиста. При необходимости и возможности можно обратиться в центр реабилитации. Дома рекомендованы пешие прогулки и не интенсивные упражнения.
Реабилитация
После операции пациенту требуется этап реабилитации. Он состоит из нескольких направлений. К ним относят:
- ЛФК;
- проведение массажа;
- использование физиотерапии;
- механотерапия.
Цель реабилитации это восстановление функции позвоночника и возвращение к привычной жизни. Продолжительность зависит от степени вмешательства и причины проведения операции.
К лечебной гимнастике прибегают уже со второго дня после проведения процедуры. Важно, что комплекс упражнений определяет лечащий врач. Проводится ЛФК под полным контролем со стороны медицинского персонала. Соответственно в первые недели упражнения не интенсивные и щадящие. Затем комплекс гимнастики строится таким образом, что все упражнения направленны на укрепления мышц спины. Это обеспечивает снижение нагрузки на позвоночник.

Желательно после этапа реабилитации продолжать делать упражнения.
Сразу после операции ЛФК проводится в больнице. Рекомендованы изначально только дыхательные упражнения. Так же можно прибегать к обычному сжиманию и разжиманию пальцев. Аналогичные движения проводят и в локтевом и коленном суставе. Рекомендовано выполнить круговые движения в области стоп. Количество повторение не более 15 раз.
Начинания со второй недели включается комплекс, направленный на укрепления мышц спины. На этом этапе проводится усложнение движений. Увеличивают количество повторение до 25 раз.
Спустя месяц можно прибегать уже к более серьёзным комплексам. Разрешено поднимать гантели с небольшим весом. Как правило, все подбирается врачом с учетом особенностей. Ко 2 месяцу весь комплекс уже должен быть из 30 видов различных упражнений. Рекомендовано проводить их дома по несколько раз в день.
Реабилитации включается в себя поседение мануального терапевта. Массаж направлен на улучшение кровообращения. Снимает чувство дискомфорта. Продолжительность и вид массажа определяет специалист.

Напоминает по своему виду ЛФК. Отличие в том, что проводится с использованием специальных тренажеров. Все упражнения проходят под контролем инструктора. Рекомендованы короткие, но регулярные занятия. Они более эффективны. Если на момент проведения упражнений появляются боль в области позвоночника, следует сообщить об этом врачу. В целом процесс реабилитации занимает не больше одного месяца.
Сколько стоит и где можно сделать ТПФ?
Стоимость по Москве составляет от 20 до 200 тыс. рублей. Стоимость зависит от места, где будет проводить операция. По ОМС цена на процедуру меньше.
Транспедикулярная фиксация проводится в следующих клиниках Москвы:
- Клинический центр МГМУ им. Сеченова. Данный центр оснащён персоналом с большим опытом работы и высокой квалификацией. Операция проводится на современном техническом оборудовании. Стоимость 40 тыс. рублей.
- Клиника Семейная. Относится к центрам с многопрофильным направлением. Выполняются операции различных уровней сложности. ТПФ проводят хирурги с большим опытом работы. В центре предоставлены все удобства для прохождения послеоперационного периода. Стоимость 65 тыс. рублей.
- Открытая клиника на ул. 1905 года. Оснащённый центр по лечению болезней опорно-двигательного аппарата. Работает под руководством В.И Дикуля. Стоимость 90 тыс. рублей.
Транспедикулярная фиксация позвоночника — это хирургическая операция, которая представляет собой установку специального металлофиксатора на поврежденный участок позвоночного столба. Ее цель — обездвижить один или несколько позвоночно-двигательных сегментов. Метод разработан в середине прошлого века. За прошедшее время на смену нержавеющей стали пришли особые титановые сплавы — фиксаторы из таких материалов совместимы с магнитно-резонансной томографией, важнейшим методом исследования позвоночника.

Показания к операции
Метод ТПФ применяют для фиксации грудных, поясничных, пояснично-крестцовых сегментов в тех случаях, когда позвоночник нестабилен. Раньше стабилизация с помощью металлоконструкций была показана в основном при травмах позвоночника. Сейчас список показаний включает широкий спектр повреждений, деформаций, дегенеративно–дистрофических поражений, которые сопровождаются сильной болью в спине. Среди них:
- травма, перелом, вывих позвонков;
- сколиотическая деформация, кифоз;
- остеохондроз межпозвоночных дисков;
- спондилез (разрастание костной ткани вокруг тела позвонка);
- спондилоартроз;
- грыжа дисков;
- стеноз (сужение) позвоночного канала;
- спондилолистез (смещение позвонков относительно друг друга).

Монтаж фиксатора при ТПФ не является самоцелью.
Главное — создать условия для восстановления поврежденных тканей, сращивания суставов позвонков. Часто в ходе оперативного вмешательства выполняется трансплантация костной ткани, установка имплантов.
Противопоказания
ТПФ противопоказана при следующих состояниях:
- поражения верхних грудных позвонков, так как их размер в этом отделе позвоночника слишком мал;
- дистрофия костной ткани при тяжелом остеопорозе;
- инфекции, системные и местные;
- ожирение III–IV степени;
- беременность;
- индивидуальная непереносимость материала фиксатора.
Предрасположенность к аллергиям рассматривается индивидуально и чаще всего не является противопоказанием.
Ход процедуры
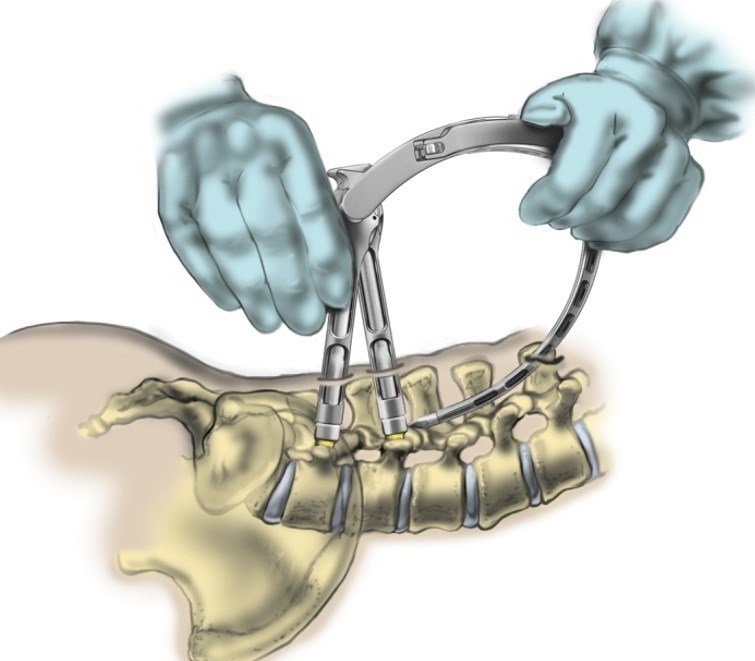
Система фиксации состоит из стержней, которые проводятся вдоль позвоночного столба, и винтов, имплантируемых в тело позвонков. Винты подбираются максимальных длины и диаметра, чтобы добиться наилучшего закрепления. Но в то же время их размер рассчитывают так, чтобы не задеть сосуды и нервы.
Если операция выполняется на участке, где есть физиологический лордоз, например в поясничном отделе, то фиксатор устанавливается в таком же естественном положении. Системы ТПФ изготавливаются с учетом того, чтобы при монтаже было возможно их адаптировать к изгибам позвоночника.

Современные конструкции предполагают установку под кожей без разрезов, через проколы (перкутанный способ). Есть разные возможности проконтролировать точность монтажа винтов — механические, ультразвуковые щупы, навигация и другие. Часто применяют цементирование: в тело позвонков вводят специальный костный цемент, который дополнительно фиксирует винты. Эта опция особенно важна при остеопорозе.
Перед хирургическим вмешательством проводится тщательная подготовка. Врачи изучают анатомические особенности пораженного участка позвоночника, так как нормальное строение позвонков и анатомия при различных патологических процессах отличаются. Собирают сведения о состоянии костной ткани, оценивают степень остеопороза, возможность введения винтов в стандартные точки. Большую часть информации получают в результате МРТ и КТ.
Недостатки и возможные осложнения
Главный недостаток метода ТПФ — это вероятность осложнений. Основные из них можно разделить на две группы:
- Возникающие из-за нарушения стабильности фиксатора.
- Не связанные с металлоконструкцией.

Осложнения первой группы обусловлены ошибками планирования и исполнения операции. Это:
- неучтенные сопутствующие патологии у пациента (тяжелая степень остеопороза, спастический синдром и др.);
- недостаточное количество винтов при фиксации двух и больше сегментов;
- неточный выбор места входа винтов;
- неправильный подбор элементов фиксирующей конструкции.
В случаях перелома винтов, стержней, узлов металлофиксатора пациенты получают дополнительные травмы позвоночника и окружающих тканей.
Вторую группу осложнений составляют глубокие воспалительные процессы, которые могут охватывать как мягкие ткани (свищ, абсцесс, флегмона), так и твердые ткани позвоночника (спондилит). Иногда расходится края послеоперационных ран.
Что касается отторжения металлоконструкции организмом больного, то это осложнение сведено к минимуму. Одно из главных требований к качеству новейших фиксаторов — биологическая инертность. Это значит, что они должны хорошо приживаться в организме человека и обеспечивать возможность пожизненного использования без удаления.
Таким образом, тщательная подготовка и планирование операции позволяют избежать негативных последствий и самого страшного из них — перелома элементов фиксирующей системы.
Для исключения осложнений важно также соблюдать технику трансплантации костной ткани. Имеет значение качество трансплантатов, достаточное количество материала, подготовка места для его укладки.
Реабилитационные мероприятия
После хирургического лечения больные проходят реабилитацию, которая включает лечебную физкультуру, массаж, физиотерапию, механотерапию. Простейшие упражнения показано начинать уже в стационаре, в первые дни после операции. Реабилитационные мероприятия проходят под контролем специалиста по ЛФК, так как требуется дозированная физическая нагрузка, возрастающая по мере выздоровления.

Дома пациент выполняет рекомендованные упражнения самостоятельно. С десятого дня начинается проработка мышц спины и пресса, рук и ног. В течение второго месяца тренировка продолжается с большей активностью.
Механотерапия — это занятия на специальных тренажерных комплексах. Проводятся только с инструктором.
Применение всего комплекса реабилитационных средств приводит к восстановлению организма уже через два месяца.
ТПФ возобновляет опорную функцию позвоночника быстро, безболезненно, с минимальным периодом нетрудоспособности. Уже через 1 день после операции пациент может принимать вертикальное положение, через 7 дней покидает больницу, через месяц готов полностью себя обслуживать. Боли в спине сразу уходят, регрессируют неврологические расстройства. Суставы срастаются через 6–12 месяцев.
Транспедикулярная фиксация позволяет пациентам со сколиозом, переломами позвонков, стенозом, нестабильностью позвоночника значительно улучшить качество жизни в короткие сроки. Задача метода заключается в том, чтобы создать надежную опору для позвоночника. В него с помощью педикулы добавляется титановый винт.
За счет такой прочной конструкции удается достичь прекрасных результатов. Заживление происходит быстро, кости сращиваются правильно. Однако существуют определенные противопоказания к проведению данной операции. Кроме того, после нее возможны осложнения.
Что такое транспедикулярная фиксация позвоночника
Под данной операцией подразумевается осуществление фиксации позвоночника при помощи специальных титановых конструкций, которые обеспечивают его стабильность. Чаще такое лечение необходимо для пояснично-крестцового отдела, но может осуществляться и транспедикулярная фиксация шейного отдела позвоночника, однако на этой области операция проводится реже.
Минус метода состоит в том, что он может приводить к серьезным последствиям: могут развиться различные воспаления, из-за неправильного роста и функционирования позвоночника появляются сильные боли в спине.
Однозначным плюсом является то, что при правильном планировании и проведении операции пациент быстро встает на ноги и может вернуться к своей обычной жизни. Методика является малотравматичной. Очень важно выбрать хорошего специалиста.
Показания
Транспедикулярная фиксация позвоночника (ТПФ) применяется строго по показаниям. Как и при любом оперативном вмешательстве, данный метод способен привести к различным осложнениям в виде воспалительного процесса окружающих тканей, периодически появляющихся болей.
По этим причинам перед принятием решения о проведении операции необходимо взвесить все плюсы и минусы.
Однако имеется ряд патологий, при которых без транспедикулярной фиксации не обойтись. Выглядят они следующим образом:
- Искривление и дегенеративные изменения позвоночника, которые ведут к выраженному стойкому болевому синдрому, неврологическим патологическим проявлениям (парезы, параличи, нарушения функций тазовых органов).
- Переломы позвонков и другие травмы позвоночника.
- Компрессия спинного мозга.
- Нестабильность различных отделов позвоночника вместе со смещением позвонков относительно друг друга.
Что касается последнего пункта, то операция показана в случае смещения структур на 5-7 градусов. В таких ситуациях происходит сдавление нервных корешков и кровеносных сосудов, что клинически проявляется парезами (и даже параличами), пациентов также могут беспокоить недержание мочи или кала, синкопальные состояния или транзиторные ишемические атаки (при поражении шейного отдела).
Читайте как лечить сколиоз 3 степени
Противопоказания
Данное оперативное вмешательство не проводится при наличии сопутствующих патологий костной ткани инфекционного характера: при остеомиелите либо обострениях остеоартрита (носит аутоиммунный характер). Также противопоказаниями являются беременность, наличие лишнего веса, непереносимость инородных деталей (без которых транспедикулярная фиксация невозможна).
Данный метод хирургического лечения противопоказан при выраженном остеопорозе, поскольку в таких ситуациях позвоночный столб не способен удержать металлоконструкции. Это приведет только к дополнительным осложнениям.
Описание применяемой системы
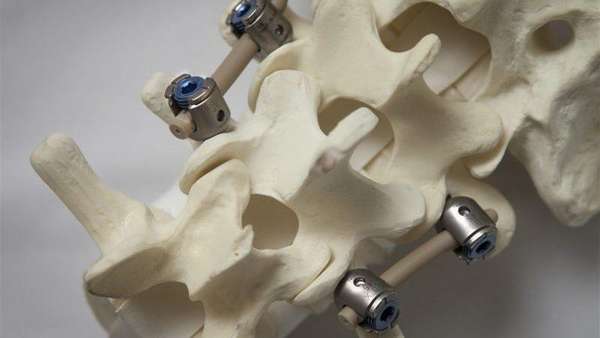
Фиксаторы позвоночника выпускаются фирмами, специализирующимися на производстве медицинского оборудования. Системы для транспедикулярной фиксации позвоночника включают в себя штангу, к которой при помощи гаек крепятся винты.
При операциях требуется 2 штанги, которые соединяются между собой несколькими поперечными стабилизаторами.
Врачи предпочитают использовать вращающиеся винты, так как это облегчает саму операцию, позволяет проводить даже самые сложные вмешательства.
Чтобы контролировать установку винтов, специалисты используют механические щупы, благодаря которым можно проверить глубину и направление траектории винта, а также ультразвуковой щуп, установку винтов под навигацией или роботизированную установку.
Как узнать, есть ли искривление позвоночника?
Современные межтеловые импланты обязательно должны отвечать следующим требованиям:
- Обеспечение стабильности тел позвонков.
- Поддержание высоты межпозвонкового диска для предупреждения компрессии нервных структур.
- Содержание в них костного материала для успешного костного сращения.
- Восстановление и сохранение сагиттального и фронтального баланса позвоночника.
- Выдерживание осевой нагрузки, особенно в процессе перестройки трансплантата.
Как проходит операция
Вмешательство производится в несколько этапов, каждый из которых имеет свои особенности. Следует схематично описать операцию: пациент должен четко представлять, через что ему придется пройти.
В период подготовки пациенты проходят рентгенографию, компьютерную и магнитно-резонансную томографию, миелографию. Тактика напрямую зависит от индивидуальных особенностей конкретного больного.
Также врачи скрупулезно подбирают конструкцию, при помощи которой будут стабилизировать позвоночный столб.
Во время операции пациент лежит на животе, ему делается анестезия. Врачи проводят разрез, при помощи которого они могут обнажить операционное поле – тот отдел позвоночного столба, фиксацию которого необходимо выполнить.
Техника операции в дальнейшем достаточно сложная. В тела позвонков вводятся винты ТПФ. Важно отметить, что хирургическое вмешательство проводят строго под рентген-контролем.
Винты скрепляются штангами, а после – гайками. Затем происходит окончательное укрепление поперечными фиксаторами. В процессе операции можно менять длину и ширину между элементами конструкции.
Последний этап – дренаж раны и наложение шва. Пациент должен быть готов к тому, что могут возникнуть различные послеоперационные осложнения: болевой синдром, нагноение раны, нестабильность самой конструкции (обычно связано с низким качеством материала).
Бывает это не так часто, но никто не даст стопроцентной гарантии благополучного протекания периода восстановления.
Реабилитация
Реабилитация после операции имеет очень важное значение. Грамотно проведенное восстановление обеспечит пациенту быстрое возвращение к полноценной жизни без каких-либо последствий.
Реабилитация комплексная, включает в себя определенный перечень процедур, направленных на возвращение функций позвоночника на прежний уровень (до развития болезни).
Восстановление и ЛФК после транспедикулярной фиксации позвоночника тесно друг с другом связаны, поскольку лечебная гимнастика способствует быстрому заживлению, препятствует возникновению осложнений.
Упражнения проводятся под контролем опытных инструкторов, которые следят за правильностью их выполнения. В течение первых недель пациент делает дыхательные упражнения, также можно осуществлять сгибания и разгибания суставов верхних и нижних конечностей, вращать кистями и стопами.
Кратность определяется индивидуально, обычно рекомендовано выполнять гимнастику до наступления усталости.
В среднем после 2-3 недель с момента операции можно увеличивать кратность для каждого упражнения. К ним добавляется гимнастика, предназначенная укрепить мышцы спины и брюшного пресса. Интенсивность упражнений также постепенно наращивается.

По прошествии 1-2 месяцев после операции пациенту разрешается работать с гантелями и другими гимнастическими приспособлениями. Рекомендовано выполнять около 30 упражнений в сутки, кратность данного комплекса должна составлять 2-3 раза в день —, только такая нагрузка обеспечит полноценное восстановление после проведенного вмешательства.
Узнайте, какими видами спорта можно заниматься при сколиозе.
Массаж имеет важное значение при лечении позвоночника после операции. Он обеспечивает активацию кровотока и обмена веществ в тканях. Также массаж способствует релаксации мышц, уменьшает выраженность болевого синдрома.
Обычно требуется 10 процедур, после чего делается перерыв. По истечении необходимого количества времени рекомендован повторный курс массажа в качестве реабилитационного метода.
Механотерапия – это методика, способствующая улучшению подвижности суставов, а также функциональности мышечного корсета. Проводится она с использованием тренажеров или других аппаратов.
Программа механотерапии подбирается только врачом-реабилитологом, упражнения выполняются под контролем инструктора. Выраженность нагрузки увеличивается постепенно. Специалисты советуют прибегать к коротким, но интенсивным тренировкам. Они дают лучший результат, чем длительные и изматывающие упражнения.
Механотерапия показана далеко не всем пациентам. Она запрещена при возникновении резкого болевого синдрома во время выполнения упражнений, а также при наличии склонности к тромбообразованию, нарушениях свертываемости крови, заболеваниях почек.
Механотерапия противопоказана в случае воспалительных процессов в суставах и костной ткани, а также в тех случаях, когда сращение после операции произошло не полностью.
Отзывы
Отзывы большинства пациентов положительны.
Кристина, 46 лет: «,У меня были огромные проблемы со спиной. Врачи выявили нестабильность шейного отдела спины. Было принято решение о проведении операции. После нее я как будто заново родилась. Спина гнется, как до болезни, я живу полноценной жизнью»,.
Алексей, 38 лет: «,Мне провели ТПФ поясницы 2 года назад. До этого мучали сильные боли, слабость в ногах. После операции я чувствую себя отлично, могу работать, заниматься спортом без каких-либо ограничений»,.
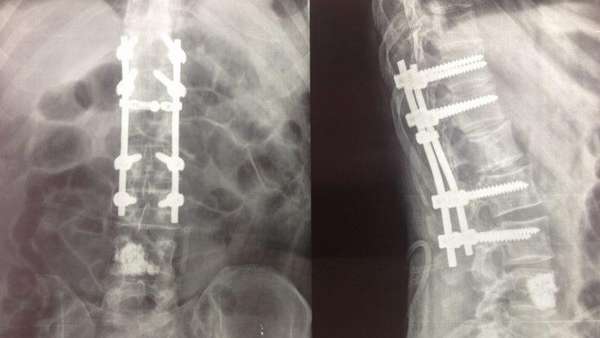
Заключение
Важно иметь представление о данном оперативном вмешательстве: как, для чего оно проводится, какими осложнениями грозит. В большинстве случаев пациенты довольны этой операцией, но каждому необходимо взвесить все аргументы (как положительные, так и отрицательные) перед принятием решения, а также прислушаться к мнению врача.
Если вовремя не принять меры, любая патология может прогрессировать, будь то сколиоз, остеохондроз или перелом, а качество жизни будет ухудшаться.
Читайте также:


