Топографическая анатомия копчика операции
Учебное пособие представляет собой полный курс лекций по оперативной хирургии и топографической анатомии для студентов специальностей "лечебное дело" и "педиатрия" высших медицинских учебных заведений. Наряду с классическими вопросами дисциплины рассмотрены и современные хирургические технологии: видеоэндохирургические операции, рентгеноэндоваскулярная хирургия. Уделено внимание развитию трансплантологии в Республике Беларусь. Для студентов специальности "педиатрия" даны особенности топографии областей тела новорожденных и детей, основные аномалии и пороки развития, принципы их хирургической коррекции.
Учебное пособие рекомендуется для студентов III, IV курсов и субординаторов-хирургов.
Лекция №1. Топографическая анатомия и операции на мозговом отделе головы 1
Лекция №2. Топографическая анатомия и операции на лицевом отделе головы. Топографическая анатомия лицевого отдела головы 4
Лекция №3. Топографическая анатомия шеи и операции в области шеи. Топографическая анатомия шеи 5
Лекция №4. Топографическая анатомия и операции на грудной клетке и органах грудной полости. 10
Лекция №5. Топографическая анатомия передней брюшной стенки. хирургия грыж 14
Лекция №6. Топографическая анатомия верхнего этажа брюшной полости. Операции на желудке 18
Лекция №7. Топографическая анатомия нижнего этажа брюшной полости. операции на тонкой и толстой кишках 22
Лекция №8. Топографическая анатомия и операции на паренхиматозных органах 25
Лекция №9. Топографическая анатомия поясничной области и забрюшинного пространства. Операции на почках и мочеточниках 29
Лекция №10. Топографическая анатомия малого таза. операции на органах малого таза 32
Лекция №11. Топографическая анатомия верхней конечности 37
Лекция №12. Топографическая анатомия нижней конечности 42
Лекция №13. Операции на сосудах, нервах и сухожилиях операции на сосудах 46
Лекция №14. Операции на костях и суставах. ампутации и экзартикуляции конечностей 49
Лекция №15. Эндохирургия как новая медицинская технология. понятие о трансплантации органов 52
Игорь Георгиевич Жук
Топографическая анатомия и оперативная хирургия
Введение
Оперативная хирургия – учение о технологии выполнения хирургических операций
Топографическая анатомия - прикладная наука, изучающая взаимное расположение органов, сосудов, нервов, тканей в различных областях человеческого тела.
Название предмета происходит от двух греческих слов: "topos" – место, и "grapho" – пишу. Синтезируя анатомические знания, она дает четкое представление о взаимоотношениях различных образований, о связях одних органов с другими, и является тем фундаментом, который позволяет на практике решать сложные задачи диагностики и лечения различных заболеваний.
Изучение топографической анатомии производится по топографо-анатомическим областям. В каждой области изучаются: границы; послойное строение; проекции сосудов, нервов и органов; фасции, межфасциальные пространства; клетчаточные пространства; лимфатические узлы.
Топографическая область - это часть тела человека, имеющая четкие границы и отличающаяся по строению от других областей.
Проекция - точка, линия или геометрическая фигура, соответствующая глубжележащим образованиям.
Ориентиры – постоянные для данной области образования.
1. наружные – видимые (костные выступы, рельефы мышц, кожные складки и др.)
2. внутренние – пальпируемые (костные образования, межмышечные борозды и др.) ориентиры.
Топография внутренних органов изучается по отношению к поверхности тела человека (голотопия), к скелету (скелетотопия) и к окружающим тканям и органам (синтопия).
Оперативная хирургия изучает и разрабатывает технические средства, доступы и приемы хирургического вмешательства, посредством которого врач стремится устранить или, по крайней мере, уменьшить болезненные расстройства в человеческом организме. Целью хирургических операций является также и восстановление взаимоотношений органов и тканей, нарушенных из-за патологического процесса, или исправления порока развития.
Любое хирургическое вмешательство состоит из трех моментов: оперативного доступа, оперативного приема и восстановления целостности разъединенных тканей.
Оперативный доступ – это первая часть хирургической операции, направленная на обнажение органа или патологического очага, подлежащего вмешательству. Оперативный доступ зависит от особенностей строения каждой конкретной области, анатомических особенностей больного, инструментария, которым располагает хирург. Однако основная задача при этом – не нанести большего повреждения, чем то, которое создается самим заболеванием.
Общие требования к оперативному доступу.
1. Доступ должен быть малотравматичным (травматичность достута оценивается повреждением нервов, сосудов и мягких тканей).
2. Доступ должен быть достаточной величины для осуществления поставленной задачи.
3. Доступ должен находиться в проекции патологического очага, т. е. обеспечить к нему подход по кратчайшему расстоянию.
4. Доступ должен быть косметичным.
Оперативный приём – это вторая часть операции, включающая манипуляции на оперируемом органе или патологическом очаге. Техника операции определяется степенью подготовки хирурга. Чем опытнее хирург, тем легче он найдет рациональный для данного случая приём.
Требования к оперативному приему:
1. Должен быть радикальным.
2. Должен быть малотравматичным.
3. Должен быть, по возможности, бескровным.
4. Минимально нарушать жизнедеятельность организма.
Лекция №1. Топографическая анатомия и операции на мозговом отделе головы
Граница между головой и шеей проходит по нижнему краю нижней челюсти, верхушке сосцевидного отростка, верхней выйной линии, наружному затылочному бугру.
В топографо-анатомическом отношении голлову принято делить на два основных отдела – лицевой и мозговой. Граница между этими отделами проходит по верхне-глазничному краю, скуловой кости и скуловой дуге до наружного слухового прохода. Все, что лежит книзу и кпереди от этой границы, относится к лицевому отделу, а что лежит кверху и кзади, относится к мозговому отделу головы. Топографическая анатомия мозгового отдела головы
Мозговой отдел делится на свод черепа и основание черепа, причем в каждом из них различают внутреннюю и наружную поверхности. Граница между основанием и сводом черепа проходит по наружному затылочному бугру, верхней выйной линии, основанию сосцевидного отростка, подвисочному гребешку.
В пределах свода черепа выделяют следующие области: лобно-теменно-затылочная – непарная; височная и область сосцевидного отростка – парные. Область сосцевидного отростка относится к основанию черепа, но по характеру и расположению слоев она почти не отличается от других областей свода черепа и из практических соображений, а именно, в отношении наружного исследования и выполнении оперативных вмешательств, разбирается вместе с областями свода черепа.
Лобно-теменно-затылочная область
Границы. Спереди область ограничена надглазничным краем лобной кости и глабеллой, сзади – верхней выйной линией, с боков – верхней височной линией.
Послойная топография
1. Кожа плотная, покрыта волосами с большим количеством потовых и сальных желез. Подкожно-жировая клетчатка выражена хорошо и разделена на отдельные ячейки вертикальными перемычками, содержащими соединительно-тканные волокна, идущими от кожи к нижележащему слою – сухожильному шлему. Гематомы и воспалительные процессы резко ограничены и выступают кнаружи.
2. Сухожильный шлем (надчерепной апоневроз) представляет собой сухожильную пластинку, расположенную между лобным и затылочным брюшками затылочно-лобной мышцы. Направляясь в боковые отделы головы, сухожильный шлем значительно истончается, переходя в поверхностную фасцию височной области. Прочная связь кожи с сухожильным шлемом, который легко подвижен, так как отделен от надкостницы слоем рыхлой клетчатки, обусловливает нередко скальпированный характер ран этой области.
3. Подапоневротическая клетчатка рыхлая, не имеющая перемычек и возникающие в ней нагноительные процессы или гематомы носят разлитой характер, распространяясь в пределах данной области.
4. Надкостница рыхло соединена с костями черепа за исключением линии швов, где она сращена с ними.
5. Поднадкостничная клетчатка хорошо выражена и надкостница вследствие этого легко отслаивается от кости. Здесь также возможны субпериостальные абсцессы, ограниченные пределами одной кости, так как сращённая со швами надкостница не дает возможности распространяться гною.
Иссечение копчикового хода – самый результативный метод лечения кисты копчика (эпителиального копчикового хода). Это дефект мягких тканей, представляющий узкий, выстланный эпителием капсуловидный канал под кожей, имеющий один или несколько наружных отверстий.
Хирургическое удаление эпителиального копчикового хода в центре проктологии GMS Hospital проводится с помощью малоинвазивных методов, что позволяет минимизировать операционную травму и существенно сократить время полного восстановления.
Подробнее о заболевании
Копчиковый ход – довольно распространенное заболевание, которое встречается у мужчин в 3 раза чаще, чем у женщин. В основном эпителиальным копчиковым ходом болеют молодые люди от 15 до 26 лет. По статистике, реже всего копчиковый ход встречается у афроамериканцев, чаще у арабов и кавказских народов, отличающихся повышенным оволосением.
По одной теории, эпителиальный копчиковый ход – это дефект кожи, который образовался в результате нарушения внутриутробного развития.
По другой версии, копчиковый ход возникает из-за неправильного роста волос, которые врезаются в подкожную клетчатку в области копчика.
Эпителиальный копчиковый ход (киста копчика) – это аномальный проход в мягких тканях крестцово-копчиковой области. Он представляет узкий канал длиной 2-3 см, выстланный эпителием, расположенный под кожей межъягодичной складки. Внутри трубки копчикового хода (кисты копчика) находится эпителий, имеющий свойства обычной кожи (здесь имеются волосяные фолликулы, волосы, также сальные и потовые железы). Канал обычно имеет один или несколько выходов на поверхность кожи.
В эти отверстия может попадать инфекция. Забитость протоков или попадание в них инфекции, а также травма способствуют задержке содержимого в просвете копчикового хода и приводят к развитию воспаления.
Воспаление может спровоцировать расширение эпителиального копчикового хода, разрушение его стенки и вовлечение окружающей клетчатки в воспалительный процесс.
Копчиковые кисты в медицине называют по-разному:
- пилонидальная киста – развивается в межъягодичной складке в результате аномального врастания волосков под кожу;
- дермоидная киста – возникает в поверхностных слоях кожи при смещении элементов зародышевых листков, которые включают в себя волосяные фолликулы, сальные железы, частички эктодермы и т.д.;
- свищ копчика – образуется в результате длительного (хронического) воспалительного процесса в кистозном образовании;
- эпителиальный копчиковый ход (ЭКХ) – формируется в результате аномального нарушения развития плода, возникает в подкожных слоях кожи и представляет собой трубку (ход), внутренние стенки которого выстланы эпителием.
Особенность копчиковый кисты в том, что она на протяжении долгих лет может вообще никак не беспокоить пациента. Кроме того, он даже может не подозревать о наличии у себя данной патологии. И только ближе к 20-40 годам из-за постоянных микротравм и чрезмерных нагрузок, в кисте начинает развиваться воспаление, приводящее к выраженной клинике, которая может характеризоваться следующими признаками:
- боли в области поясницы и копчика;
- отечность мягких тканей;
- покраснение кожи в проекции нахождения кисты;
- болезненные ощущения тупого или острого характера (зависит от тяжести заболевания) в проекции копчика во время сидения или быстрой ходьбы, бега.
Важно, как можно быстрее обратиться за помощью к специалисту, иначе воспалительный процесс прогрессирует, киста нагнаивается, развивается абсцесс.
При этом к вышеуказанным жалобам присоединяются гнойные выделения из свищевого отверстия, повышается температура тела, появляются признаки общей интоксикации организма (головные боли, тошнота, слабость и т.д.)
Важно понимать насколько серьезной является данная патология и к каким последствиям она может привести, если своевременно не начать лечение. Копчиковые кисты не обладают способностью саморассасываться, поэтому консервативные методы лечения в этом случае неэффективны. Они могут способствовать лишь временному облегчению состояния пациента, однако избавиться от кисты нет.
Воспалительные процессы в кисте быстро принимают хроническую форму и могут легко спровоцировать таких осложнений, как:
- воспаление мягких тканей вокруг кисты (флегмона);
- инфицирование тканей;
- вскрытие оболочки кисты с дальнейшим распространением ее гнойного содержимого в анальный канал и в малый таз;
- инфицирование крови с развитием сепсиса;
- развитие гнойных процессов в костных структурах копчика и крестца.
При нагноении кисты – абсцесс начинает развиваться и достигает такой величины, что вскрывается наружу в виде гнойного свища. Так появляется вторичное отверстие.
NB! В некоторых случаях копчиковые кисты могут провоцировать развитие плоскоклеточного рака.
Единственным способом избежать осложнений и дальнейших рецидивов болезни, является вскрытие копчикового хода и его хирургическое удаление.
Почему нужна операция
Специалисты рекомендуют удалять копчиковый ход, как только он был диагностирован, даже при отсутствии воспаления. Лишь при этом условии можно гарантировать отсутствие осложнений в дальнейшем, ведь киста может воспалиться в любой момент. Радикальное вмешательство также устранит возможность перерождения хронического воспаления в плоскоклеточный рак.
Эпителиальный копчиковый ход – это потенциальный очаг воспаления с формированием гнойных инфильтратов и свищей. Отсутствие лечения влечет переход болезни в хроническую стадию с периодическими рецидивами и формированием свищей не только в крестцово-копчиковой области, но и в зоне паха, на брюшной стенке. Операция занимает около 20 минут (при отсутствии осложнений) и не требует сложной подготовки. В клинике GMS такие вмешательства выполняют опытные хирурги с помощью современных микрохирургических методов.
Стоимость иссечения кисты копчикового хода
Цены, указанные в прайс листе, могут отличаться от действительных. Пожалуйста, уточняйте актуальную стоимость по телефону +7 495 104 8605 (круглосуточно) или в клинике GMS Hospital по адресу: г. Москва, ул. Каланчёвская, 45.
| Название | Обычная цена | Цена со скидкой 30% |
| Иссечение кисты эпителиального копчикового хода | 182 860 руб. | 128 002 руб. |
| Иссечение кисты эпителиального копчикового хода с использованием ботулотоксина | 228 580 руб. | 160 006 руб. |
Прайс-лист не является публичной офертой. Услуги оказываются только на основании заключенного договора.
В нашей клинике принимаются к оплате пластиковые карты MasterCard, VISA, Maestro, МИР.
Воспаление околопрямокишечной клетчатки (парапроктит) — одно из самых частых про-ктологических заболеваний. При профилактических осмотрах населения на 1000 здоровых людей приходится 5 больных, страдающих свищами прямой кишки. Чаще болеют парапрок-титом мужчины (соотношение мужчин и женщин среди больных равно 7:3). Около 90% больных парапроктитом приходится на возраст 20-60 лет.
В зависимости от активности воспалительного процесса и первичной локализации гнойника острый период заболевания может продолжаться 2—10 дней. Затем, если не проводят адекватное лечение, воспаление распространяется на соседние клетчаточные пространства таза, происходит опорожнение гнойника в прямую кишку или гной прорывается наружу, чаще всего на кожу промежности. После вскрытия гнойника возможно три исхода острого пара-проктита.
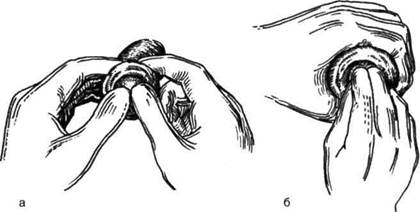 |
Рис. 14-50. Методы (а, б) бескровного вправления головки полового члена при парафимозе.(Из: Чухривн-ко Д.П., Люлько А.В. Атлас операций на органах мочеполовой системы. — М., 1972.)
Оперативная хирургия органов таза и промежности ♦ 399
 |
 |
 |
В г
Рис. 14-51. Операция при парафимозе,а— рассечение крайней плоти, б— линия разреза по выпуклой поверхности ущемляющего конца, в — выделение лоскута из наружного листка ущемляющего конца, г — наложение узловых швов на рану. (Из: Чухривнко Д.П., ЛюлькоА.В. Атлас операций на органах мочеполовой системы. — М., 1972.)
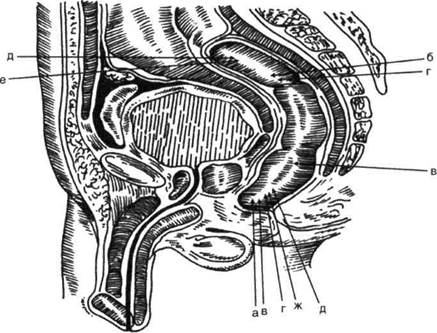
Рис. 14-52. Оперативные доступы к прямой кишке,а — промежностный, б— крестцовый, в— промежностно-копчико-вый, г — промежностно-крестцовый, д — брюшно-промежностный, е — брюшной, ж - промежностно-брюшинный. (Из: Рыжих А.Н. Атлас операций на прямой и толстой кишках. — М., 1968.)
В нашей стране принята классификация острого парапроктита, основанная на первичной локализации воспалительного процесса, предложенная A.M. Аминевым. Согласно данной классификации, выделяют подслизистый, подкожный, седалищно-прямокишечный, та-зово-прямокишечный и позадипрямокишеч-ный острый парапроктит (рис. 14-53).
• Подкожный парапроктит — самая частая форма заболевания (50% всех форм острого парапроктита).
• Подслизистый парапроктит встречается в 2—6% случаев острого парапроктита. Иног-
да он проникает через кольцо сфинктера наружу; в таких случаях седалищно-прямокишечный абсцесс соединяется с абсцессом, расположенным под слизистой оболочкой.
• Седалищно-прямокишечный парапроктит встречается в 35—40% случаев острого парапроктита. Для седалищно-прямокишечной локализации воспаления, переходящего на кишку, характерна инфильтрация стенки нижнеампулярного отдела прямой кишки и заднепроходного канала выше гребешковой линии.
• Тазово-прямокишечный парапроктит — наи-
более редкая и самая тяжёлая форма острого парапроктита. Гнойный очаг при этой форме заболевания локализуется над мышцей, поднимающей задний проход. Вероятность того, что гной преодолеет толстый слой мышцы, поднимающей задний проход, и прорвётся наружу, мала, чаще гной прорывается через тонкую брюшину в брюшную полость с развитием перитонита.
• Позадипрямокишечный парапроктит рас
сматривают как разновидность тазово-пря-
мокишечного парапроктита (1,5—2,5% всех
форм парапроктита).
Процесс может быть ограниченным в какой-либо одной области или распространённым по клетчатке соседних анатомических областей. Определённое значение для выбора
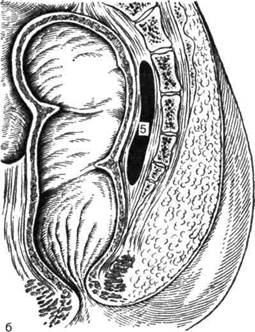 |

Рис. 14-53. Локализация гнойников в клетчаточных пространствах таза: переднезадняя (а) и боковая (б) проекции.1 — подкожная, 2 — подслизистая, 3 — седалищ-но-прямокишечная, 4 — тазово-прямокишечная, 5 — позадипрямокишечная локализация. (Из: Фёдоров В.Д., Дульцев Ю.В. Проктология. — М., 1984.)
Оперативная хирургия органов таза и промежности ♦ 401
метода оперативного лечения имеет отношение свища к наружному сфинктеру заднего прохода (рис. 14-54).
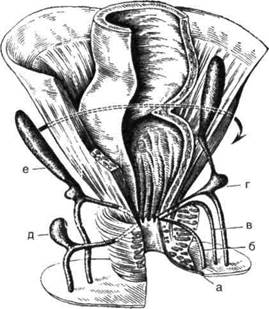
Рис. 14-54. Расположение свищевого хода по отношениюк волокнам сфинктера,а — интрасфинктерное, 6 — транс-сфинктерное, в—экстрасфинктерное, г — экстрасфинктерное с тазово-прямокишечным затёком, д — транссфинктерное с седалищнс-лрямокишечной полостью, е — экстрасфинктерное с седалищно-прямокишечной полостью. (Из: Дульцев Ю.В., Саламов КН. Парапроктит. — М., 1981.)
Прогноз острого парапроктита во многом зависит от условий оттока. Если гнойник хорошо дренируется через широкое сообщение с прямой кишкой или имеет выход на кожу, оправданно ожидать минимальных поражений клетчаточных пространств таза. Если таких условий нет, вокруг прямой кишки может образоваться множество гнойных ходов с затёками в различные клетчаточные пространства. Возможны также прорывы гнойника на кожу в различных участках (наружные свищевые отверстия). Не исключена вероятность прорыва абсцесса в просвет кишки на уровне её ам-пулярного отдела и даже в брюшную полость.
ОСНОВНЫЕ ЭТАПЫ ОПЕРАЦИИ ПРИ ОСТРОМ ПАРАПРОКТИТЕ
Первый этап операции — вскрытие и дренирование гнойника. Для этой цели обычно
применяют два типа разрезов: радиальные и
• Радиальный разрез обычно применяют при подкожных и подслизистых формах острого парапроктита, когда свищевой ход располагается интрасфинктерно (рис. 14-55).Такой разрез, рассекая свищевой ход, не травмирует мышечные волокна сфинктера заднего прохода.

Рис. 14-55. Разрезы при парапроктите.1 — радиальный разрез, 2 — полулунный. (Из: Шабанов В.А., Кушхабиев В.И., Вели-Задв Б.И. Оперативная хирургия. Атлас. — М., 1977.)
• Полулунный разрез применяют при тазово-прямокишечных, позадипрямокишечных и седалищно-прямокишечных абсцессах. Второй этап — ликвидация внутреннего отверстия свища, соединяющего полость гнойника с прямой кишкой.
ОПЕРАТИВНОЕ ЛЕЧЕНИЕ ПОДСЛИЗИСТЫХ ОСТРЫХ ПАРАПРОКТИТОВ
Техника.Подслизистый острый парапроктит вскрывают со стороны просвета прямой кишки радиальным разрезом до мышечной оболочки, идущим от прямокишечно-заднепроходной линии (linea anorectalis) через поражённые заднепроходные пазухи на кожу. Затем иссекают края разреза на всём протяжении от верхнего до нижнего угла раны, а также поражённую заднепроходную пазуху с внутренним отверстием свища. После иссечения краёв рана приобретает эллипсоидную форму. Полость абсцесса рыхло тампонируют, а в просвет прямой кишки вводят дренажную трубку.
402♦ ТОПОГРАФИЧЕСКАЯ АНАТОМИЯ И ОПЕРАТИВНАЯ ХИРУРГИЯ ♦ Глава 14
Чаще всего для лечения подкожных острых парапроктитов используют способ Рыжиха— Бобровой.
Техника.Отступив от края заднего прохода не менее чем на 3 см (во избежание повреждения наружного сфинктера заднего прохода), непосредственно над очагом размягчения делают радиальный разрез длиной 5 см. Эвакуируют гной, из раны в просвет кишки через внутреннее отверстие свища проводят желобоватый зонд и рассекают свищевой ход по зонду. Кожу и слизистую оболочку иссекают в виде треугольника, вершина которого расположена в заднепроходном канале, а основанием служит разрез на коже промежности. Тщательно иссекают слизистую оболочку с поражённой заднепроходной пазухой в области внутреннего отверстия свища. Рану рыхло тампонируют, в просвет прямой кишки вводят дренажную трубку.
ОПЕРАТИВНОЕ ЛЕЧЕНИЕ СЕДАЛИЩНО-ПРЯМОКИШЕЧНОГО ОСТРОГО ПАРАПРОКТИТА
Седалищно-прямокишечный парапроктит чаще всего бывает транссфинктерным или эк-страсфинктерным. В случае экстрасфинктерного расположения свищевого хода, когда между ним и просветом прямой кишки располагается вся толща мышечных волокон сфинктера заднего прохода, могут быть использованы способы Рыжиха—Бобровой или лигатурный.
Операция Рыжиха-Бобровой
Техника.Полулунным разрезом вскрывают гнойник на высоте инфильтрата между седалищным бугром и заднепроходным отверстием, отступив от последнего на 4 см. Удаляют гной, в полость вводят указательный палец и разрывают перегородки, что создаёт благоприятные условия для заживления раны. Указательным пальцем другой руки определяют локализацию свищевого отверстия со стороны просвета прямой кишки. Желобоватым зондом находят эк-страсфинктерный свищ, соединяющий полость гнойника с прямой кишкой, продлевают полу-
лунный разрез кожи до средней линии кзади от заднего прохода, если внутреннее отверстие свища находится в задней крипте, или кпереди, если внутреннее отверстие располагается в передней стенке кишки (рис. 14-56).

Рис. 14-56. Этапы вскрытия седалищно-прямокишечногои окалозадмелроходного абсцессов в просвет кишки,а —
полулунный разрез над абсцессом, введение желобоватого зонда в сторону просвета прямой кишки, б — рассечение кожи вокруг заднепроходного отверстия и слизистой оболочки прямой кишки в просвете кишки, в — конечный вид раны после вскрытия абсцесса в просвет кишки. (Из: Рыжих А.Н. Атлас операций на прямой и толстой кишках. — М., 1968.)
Оперативная хирургия органов таза и промежности ♦ 403
Затем производят временное выключение функции наружного сфинктера заднего прохода путём дозированной сфинктеротомии через внутреннее отверстие свища. У мужчин сфинктер рассекают на глубину до 1,2 см по переднему (мошоночному) или заднему (копчиковому) промежностному шву. У женщин рассечение сфинктера производят только по копчиковому шву на глубину 1 см (переднюю стенку прямой кишки у женщин ввиду близости влагалища рассекать не следует). Если свищ расположен транссфинктерно, рассекают свищевой ход в просвет кишки по зонду, а затем производят клиновидное иссечение внутреннего отверстия свища с криптами.
В прямую кишку к ране подводят марлевый тампон с мазью Вишневского и вставляют резиновую трубку для эвакуации газов. В этом случае рана наружного сфинктера заднего прохода заживает с полным восстановлением его функции.
Лигатурный метод практически вытеснил сфинктеротомию.
Техника.После вскрытия и дренирования гнойника при помощи желобоватого зонда находят экстрасфинктерный свищ, соединяющий полость гнойника с прямой кишкой. Продлевают полулунный разрез кожи до средней линии кзади от заднего прохода, если внутреннее отверстие свища находится в задней крипте, или кпереди, если внутреннее отверстие располагается в передней стенке кишки. В заднепроходный канал вводят ректальное зеркало, внутреннее отверстие свища иссекают окаймляющим разрезом на глубину до мышечного слоя. Верхний угол раны в просвете кишки должен находиться примерно на 1 см выше внутреннего отверстия свища, нижний угол соединяют с медиальным углом промеж-ностной раны. В указанных пределах иссекают слизистую оболочку. Через внутреннее отверстие свища с помощью зажима проводят толстую шёлковую лигатуру. Её укладывают строго по средней линии впереди или позади заднепроходного канала в зависимости от расположения внутреннего отверстия свища и затягивают. Все проктологические операции, как правило, заканчивают рыхлой тампонадой раны мазью Вишневского с оставлением в просвете прямой кишки дренажной трубки.
ОПЕРАТИВНОЕ ЛЕЧЕНИЕ ТАЗОВО-ПРЯМОКИШЕЧНОГО ОСТРОГО ПАРАПРОКТИТА
Вскрытие тазово-прямокишечного острого парапроктита, сочетающегося обычно с экст-расфинктерным расположением свища, представляет более трудную задачу. При данной локализации абсцесса также рекомендуют использовать способ Рыжиха—Бобровой или лигатурный метод.
Техника.Обычно проводят полулунный разрез на высоте инфильтрата между седалищным бугром и заднепроходным отверстием, отступив от последнего на 4 см. В полость вводят указательный палец и разрывают перегородки, отделяющие различные карманы, что создаёт благоприятные условия для заживления раны. После этого указательный палец вводят в просвет прямой кишки и нащупывают место расположения абсцесса, пунктируют скальпелем последовательно перианальное и седалищ-но-прямокишечное пространства до нижней поверхности мышцы, поднимающей задний проход. Далее прокалывают мышцу, поднимающую задний проход, по направлению кверху и попадают в полость тазово-прямокишечного абсцесса (рис. 14-57)
| Рис. 14-57. Вскрытие тазово-прямокишечного (а) и седа-лищно-лрямокишечного (б) абсцессов.(Из: Оперативная хирургия / Под ред. И. Литтманна. — Будапешт, 1981.) |
У женщин тазово-прямокишечный гнойник вскрывают через задний свод влагалища. В полость вскрытого абсцесса вводят дренажную трубку.

404 о ТОПОГРАФИЧЕСКАЯ АНАТОМИЯ И ОПЕРАТИВНАЯ ХИРУРГИЯ о Глава 14
ОПЕРАТИВНОЕ ЛЕЧЕНИЕ ПОЗАДИПРЯМОКИШЕЧНОГО ОСТРОГО ПАРАПРОКТИТА
Позадипрямокишечный острый парапрок-тит, как правило, сочетается с экстрасфинк-терным расположением свища, и полость гнойника чаще всего сообщается с просветом кишки через заднюю крипту. Операцию проводят в два этапа (рис. 14-58).

Рис. 14-58. Этапы операции при позадипрямокишечном абсцессе,а — полулунный разрез справа или слева от прямокишечно-копчиковой связки, б — тампонада раны. (Из: Рыжих А.Н. Атлас операций на прямой и толстой кишках. — М., 1968.)
Первый этап — дренирование гнойника. Дренировать абсцесс можно через полулунный разрез кожи длиной до 5 см между проекцией верхушки копчика и задним краем заднепроходного отверстия справа или слева от средней линии (чтобы не пересечь прямокишечно-копчиковую связку) или через полулунный разрез по средней линии (с пересечением прямокишечно-копчиковой связки).
Второй этап — проведение лигатуры через внутреннее отверстие свища с пересечением прямокишечно-копчиковой связки на расстоянии 1 см от верхушки копчика.
Дата добавления: 2015-08-27 ; просмотров: 8254 . Нарушение авторских прав
Читайте также:


