Точки при крестцовом радикулите
Характерными признаками этого заболевания являются боли в пояснично-крестцовой, ягодичной областях и в ноге. При пояснично-крестцовом радикулите наблюдаются следующие явления — мышцы спины напряжены, а мышцы ягодиц, бедра, голени гипотоничны, гипотрофичны. Паравертебральные точки, остистые отростки и точки по ходу седалищного нерва при проведении пальпации весьма болезненны.
План массажа предполагает воздействие на паравертебральные зоны нижнегрудных, поясничных и крестцовых спинномозговых сегментов: D12 -D4, L5-L1, S3-S1.
1. Достижение уменьшения боли.
2. Способствование более интенсивному кро-во- и лимфообращению в поясничной области и конечностях.
3. Снижение гипотрофии мышц задней поверхности бедра, голени и ягодичных мышц.
1. Массаж спины.
Первоначально делается поглаживание (прямолинейное, попеременное) и выжимание (продольное, клювовидное), после чего массируется сторона с ярко выраженным напряжением.
На следующем этапе проводится разминание на длинных мышцах спины. При этом применяются следующие приемы разминания — кругообразное подушечкой большого пальца, кругообразное подушечками четырех пальцев, кругообразное фалангами согнутых пальцев, кругообразное подушечками больших пальцев, кругообразное буграми больших пальцев.
На стороне спины, пораженной болезнью, выполняются те же самые приемы.
2. Массаж тазовой области.
Массаж данного участка тела состоит из массажа ягодичных мышц, крестца и гребней подвздошных костей. В первую очередь делается массаж на здоровой половине, затем на больной. Массаж ягодичных мышц включает поглаживание, выжимание и разминание — ординарное, двойной гриф, двойное кольцевое, кругообразное фалангами согнутых пальцев, кругообразное клювовидное. При массировании крестца делается растирание — прямолинейное подушечкой большого пальца, кругообразное подушечками четырех пальцев, кругообразное фалангами согнутых пальцев, кругообразное ребром ладони. В конце массажа проводится выжимание на спине, которое осуществляется от поясничной области до нижних углов лопатки, и поглаживание.
3. Массаж поясничной области.
Делается растирание — прямолинейное подушечкой большого пальца по трем линиям, кругообразное подушечкой большого пальца, кругообразное подушечками четырех пальцев, кругообразное фалангами согнутых пальцев, кругообразное клювовидное. При этом нужно помнить, что на здоровом участке выполняется одна серия приемов, а на больном две-три. Они должны перемежаться с поглаживанием и выжиманием на нижней части спины.
4. Массаж нижней конечности на стороне поражения (задней и передней поверхности)
Очередность выполнения приемов следующая: задняя поверхность бедра, голень — передняя группа мышц, голеностопный сустав, тыльная поверхность стопы. Массаж задней поверхности бедра включает приемы поглаживания, выжимания, разминания — ординарное, двойное кольцевое, комбинированное, ординарно-продольное, кругообразное клювовидное. При массаже седалищного нерва применяется метод вибрации.
Выполняя массаж икроножной мышцы, нужно применять приемы поглаживания, выжимания, разминания — ординарное, двойное кольцевое продольное, кругообразное фалангами согнутых пальцев, кругообразное клювовидное.
Массаж на передней поверхности бедра включает приемы поглаживания, выжимания, разминания — ординарное, двойное кольцевое, двойное ординарное, двойное кольцевое продольное, кругообразное клювовидное.
Приемы массажа на передних группах мышц голени — поглаживание, выжимание, разминание — кругообразное подушечками четырех пальцев, кругообразное фалангами согнутых пальцев, кругообразное клювовидное, кругообразное основанием ладони. На подколенный нерв следует оказать вибрационное воздействие.
Отличительные особенности пояснично-крестцового радикулита — наличие болевых точек. С особой тщательностью нужно проводить приемы воздействия на эти точки и нервные стволы. Чтобы точно выяснить местонахождения болевых точек, делается пальпация в паравертебральных зонах, в межостистых промежутках, у гребней подвздошных костей и на бедре по ходу седалищного нерва. Вначале проводятся приемы поглаживания, затем более основательная пальпация вокруг этих мест и, наконец, непосредственно в болевых точках.
Массаж достигнет максимального лечебного эффекта, если будет сочетаться с такими лечебно-профилактическими мероприятиями, как лечебная физкультура и тепловые процедуры.
Применение лечебной гимнастики способствует улучшению лимфо- и кровообращения, делает более крепким мышечно связочный аппарат позвоночника и конечностей, благодаря ей возрастает объем движений в суставах позвоночника, происходит восстановление нервов. Нельзя делать упражнения в период обострения болезни,
наоборот, в это время нужно обеспечить больному покой, не исключающий, однако, проведения дыхательной гимнастики и легких упражнений для непораженных конечностей. После проведения нескольких сеансов массажа возможно его комбинирование с активными и пассивными движениями. Перед выполнением активных движений больному нужно принять одно из простых исходных положений: лежа на спине, на животе, на боку, стоя на четвереньках.
Применение перед массажем тепловых процедур способствует максимальному расширению сосудов, более значительному притоку питательных веществ к тканям, исчезновению спазма мышц. После их проведения уменьшается боль, улучшаются обменные процессы. Рекомендуется применять следующие тепловые процедуры — аппликации озокерита, парафина, различные ванны (наиболее полезны радоновые, сероводородные), сухое тепло, баня. Всего должно быть проведено 12-14 процедур, которые нужно выполнять каждый день или через день. Причем, их длительность должна быть не более 25 минут.
В этой статье рассмотрим точечный массаж для снятия болевых ощущений.

Точечный массаж акупунктурных точек, который мы рассмотрим, в самом деле обладает чудесным воздействием, и обезболивает эффективнее, чем известные лекарственные препараты. При этом не наносится вреда печени и почкам, как при приеме обезболивающих препаратов. Кроме того, все лекарства только снимают симптом, но не устраняют причины болей. Точечный массаж восстанавливает движение энергии ци и крови, снимает блоки, открывает доступ этих субстанций к мышцам, чем снимает их спазмирование.
Итак, далее мы рассмотрим точки, массируя которые можно быстро устранить боль, восстановить кровообращение и циркуляцию жизненной энергии, а также оказать лечебный эффект.
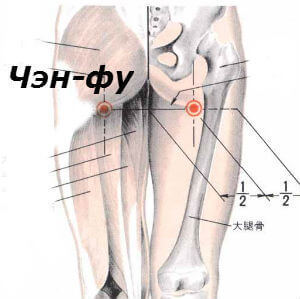
Массаж точки Чэн-фу.
Точка Чэн-фу относится к каналу Мочевого пузыря.
Точка симметричная и находится по центру нижней ягодичной складки.
На рисунке видно, как её найти.
Массажное воздействие на данную точку избавляет от боли в пояснично-крестцовом отделе, другими словами в области поясницы и копчика, при радикулите и люмбаго, при невралгии седалищного нерва.
Как делать массаж?
Массаж делается надавливанием на точку большим пальцем (хотя для меня удобнее конкретно эти точки массировать указательным пальцем).
Затем круговыми движениями как следует разотрите найденную точку.
Воздействовать надо на точку, которая расположена с той стороны, где сильные болевые ощущения.
Дополнительно к массажу точки Чэн-фу воздействуйте пальцем вдоль линии, которая соединяет данную точку с точкой Инь-мэнь (это следующая точка в для массажа).
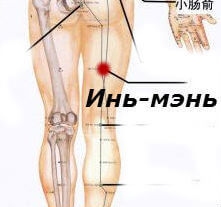
Массаж точки Инь-мэнь.
Она находится симметрично на задней поверхности бедра, ниже точки чэн-фу на 4 цуня.
Массажирование точки Инь-мэнь устраняет боль в пояснице и спине, существенно облегчает состояние и даёт лечебный эффект при невралгии седалищного нерва.
Надавливайте на точки слева и справа одновременно двумя большими пальцами в течение 1-2 минут, периодически то усиливая, то ослабляя нажим.
Дополнительно нажимайте на область вдоль линии, которая идет от точки Чэн-фу кточке Вэй-чжун .
Массаж точки Вэй-чжун.
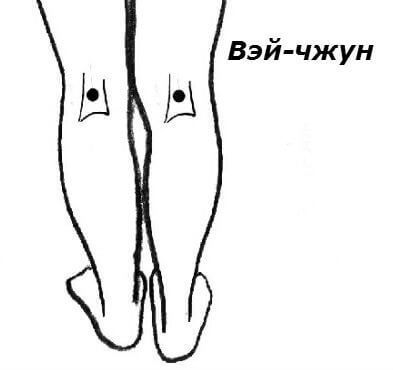
Точка Вэй-чжун также принадлежит меридиану Мочевого пузыря. Она расположена симметрично на задней поверхности ноги под коленом.
Массаж этой точки позволяет избавить от острых и хронических болей в пояснице, оказывает лечебное воздействие при невралгии седалищного нерва, а также помогает существенно облегчить болевые ощущения в коленных суставах.
В течение 1-2 минут надавливайте на обе точки, на левую и на правую.
Точка Вэй-чжун — это уникальная точка.
Если на неё регулярно воздействовать, то стимулируется циркуляция лимфы.
А плохой отток лимфы часто является причиной болей вследствие того, что не выводятся шлаки лимфой, развивается воспаление.
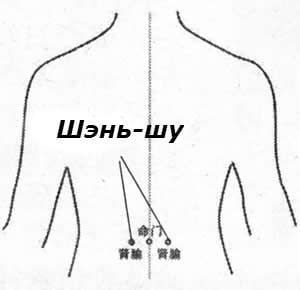
Массаж точки Шэнь-шу.
Точка Шэнь-шу также относится к меридиану Мочевого пузыря.
Она расположена симметрично на спине, на линии, проходящей между вторым и третьим поясничными позвонками.
Просто эту линию определить, спроецировав пупок на спину.
Массаж точек Шэнь-шу в области поясницы позволяет справиться с болями в спине и пояснице, с люмбаго, с ишиасом, снять спазмы позвоночника и мышц спины.
Массаж лучше выполнять в положении сидя.
В данном случае он выполняется кулаками. Тыльными сторонами кулаков массируйте точки Шэнь-шу в течение 1 минуты по часовой стрелке, затем столько же времени против.
Затем разогрейте ладони друг о друга и приложите теплые ладошки по обе стороны поясницы, на углубления.
Сделайте 3–5 полных дыхательных движения, передавая энергию, и сильно потрите ладонями спину сверху вниз до копчика.
Повторите это движение тридцать шесть раз.
Можно непосредственно воздействовать на точки Шэнь-шу , массируя их большими пальцами с небольшим надавливанием.
Важное замечание!
Будьте внимательны при выполнении давлений, вращений, растираний.
Лучше начинать с небольших усилий, постепенно увеличивая силу.
Не заканчивайте массаж резко, снижайте силу воздействия постепенно.
Никогда не делайте массаж при опухолях, при травмах и механических повреждениях , при неуверенности в диагнозе.
Помните, что боли в спине могут быть вызваны заболеваниями внутренних органов. Тогда Вам необходима консультация врача. опубликовано econet.ru
Понравилась статья? Напишите свое мнение в комментариях.
Подпишитесь на наш ФБ:

Лечение в нашей клинике:
- Бесплатная консультация врача
- Быстрое устранение болевого синдрома;
- Наша цель: полное восстановление и улучшение нарушенных функций;
- Видимые улучшения после 1-2 сеанса; Безопасные безоперационные методы.
-
Прием ведут врачи
- Методы лечения
- О клинике
- Услуги и цены
- Отзывы

У современного человека истинный крестцовый радикулит может развиваться в возрасте до 25 – 27 лет. В дальнейшем происходит полное сращивание крестцовых позвонков между собой. Межпозвоночные хрящевые диски атрофируются, корешковые нервы фиксируются в фораминальных отверстиях тел позвонков.
Дискогенный радикулит крестцового отдела – это заболевание дегенеративного дистрофического характера. При его развитии нарушается диффузное питание хрящевых тканей фиброзного кольца межпозвоночного диска. Оно истончается и обезвоживается, теряет свою способность к распределению амортизационной нагрузки.
Вертеброгенный не дискогенный радикулит крестцового отдела позвоночника – это патология, при которой патологическое изменение межпозвоночного диска или фасеточного сустава развивается в другом отделе позвоночного столба, а не в области крестца. При этом под влиянием воспалительных факторов происходит напряжение мышечного каркаса спины и поясницы. Может возникать синдром грушевидной мышцы, которая оказывает компрессионное давление на корешковые нервы, отходящие в крестцовом отделе. Это тоже вызывает острое или хроническое воспаление.
Третий тип крестцового радикулита может быть спровоцирован грыжевыми выпячиваниями пульпозного ядра в районе межпозвоночного диска L5-S1. На него приходится условный центр тяжести человеческого тела. Пульпозное ядро содержит большое количество аминокислот, которые иммунная система при их попадании в межклеточное пространство может определить как чужеродные. Для их деактивации в области повреждения усиливается капиллярный кровоток. Начинается воспаление с выраженной отечностью мягких тканей. Они оказывают давление на корешковые нервы, расположенные в области крестца. Развивается клиническая картина радикулита.
Узнать больше информации про симптомы и лечение крестцового радикулита можно из предлагаемого материала. Здесь рассказано о том, на какие признаки стоит обратить внимание и к каким врачам нужно обращаться за качественной и безопасной медицинской помощью. Также рассказано про вероятные причины этого заболевания позвоночника и возможные отдаленные последствия.
Если у вас есть признаки крестцового радикулита и вы находитесь в Москве, то можете записаться на бесплатный прием невролога или вертебролога прямо сейчас. В нашей клинике мануальной терапии первичная консультация предоставляется бесплатно для всех пациентов. В ходе её проведения доктор осмотрит пациента, поставит точный диагноз и даст необходимые индивидуальные рекомендации по проведению лечения.
Причины дискогенного и вертеброгенного радикулита
Дискогенный крестцовый радикулит — это самая распространенная форма заболевания у лиц в возрасте до 27-ми лет. У них крестец еще не приобрел форму монолитной кости без разделяющих позвонки межпозвоночных хрящевых дисков. Примерно в возрасте 22 – 23 лет начинается процесс постепенного сращивания. В это время хрящевые диски уменьшаются по высоте, пульпозное ядро внутри них деградирует и рассасывается. Именно на этом этапе чаще всего возникают клинические признаки крестцового радикулита.
Причинами, которые его вызывают могут быть:
- ведение малоподвижного образа жизни, в результате чего происходит дистрофия мышечного каркаса спины и поясничной зоны;
- сидячая работа, провоцирующая застой крови в полости малого таза и нарушающая кровоснабжение костей таза;
- нарушение обмена веществ, ведущее к увеличению массы тела и снижению гликогенной активности мышечного волокна;
- нарушение толерантности к глюкозе и повышение уровня сахара в крови, что негативным образом влияет на кровоснабжение и иннервацию мягких тканей тела человека;
- неправильная постановка стопы в виде плоскостопия и косолапости;
- искривление голеней и шеек головок бедренной кости по вальгусному или варусному типу;
- расхождение костей таза и развитие симфизита;
- нарушение осанки с уплощением или усилением естественных изгибов позвоночного столба;
- болезнь Бехтерева;
- сколиоз;
- некоторые патологии внутренних органов брюшной полости и малого таза.
Вертеброгенный крестцовый радикулит – это вторичная форма заболевания. В её основе лежат патологические процессы, происходящие в грудном и поясничном отделах позвоночника. Причинами воспаления корешковых нервов могут быть остеохондроз, спондилез, спондилоартрит грудного и поясничного отделов позвоночника. Часто эта разновидность крестцового радикулита провоцируется миелитом, туберкулезом и сифилисом спинного мозга, опухолевыми процессами, защемлением седалищного нерва, синдромом грушевидной мышцы и т.д. Эта разновидность развивается у пациентов в возрасте старше 40-ка лет. После достижения возраста в 50-т лет крестцовый радикулит может быть спровоцирован остеопорозом на фоне климактерической менопаузы, деформирующим остеоартрозом тазобедренных суставов, старческим искривлением костей нижних конечностей.
Симптомы хронического крестцового радикулита
Хронический крестцовый радикулит отличается рецидивирующим течением. Он может протекать с чередованием периодов обострений и ремиссий. Если возникли первичные клинические проявления, то без своевременного лечения в дальнейшем будет продолжаться усугубление патологических изменений в хрящевых тканях межпозвоночных дисков.
Обращаться за комплексным лечением необходимо к неврологу или вертебрологу. Участковый терапевт в городской поликлинике не обладает достаточной компетенцией для правильного ведения подобной патологии.
Крестцовый радикулит – это целый комплекс клинических симптомов. Они возникает при раздражении, сдавливании и воспалении корешковых нервов. Подразделяются на функциональные и нейрогенные. Первичный признак заболевания – боль в области ущемления корешкового нерва. Она может быть острой, простреливающей, тупой, ноющей, тянущей. При длительном течении патологии происходит постепенное распространение болевого синдрома по внешней и внутренней боковой поверхности бедра.
Общие клинические симптомы крестцового радикулита могут включать в себя следующие проявления:
- боль, локализованная в области крестца и ягодиц;
- нарушение подвижности в пояснично-крестцового отделе позвоночника (любые наклоны, повороты туловища вызывают напряжение и усиление болевых ощущений);
- напряжение передней мышечной стенки живота или сильный кашель отдаются болевыми толчками в области крестца и расположенных рядом мышц;
- в утренние часы ощущается скованность движений;
- может определяться синдром натяжения мышц в области поясницы.
Неврологическая группа симптомов крестцового радикулита включает в себя:
- ощущение онемения в области крестца и ягодиц;
- парестезии по ходу крупных нервных окончаний (они могут возникать в области ягодичных и бедренных мышц);
- мышечная слабость и быстрая утомляемость ног при ходьбе;
- боль в крупных суставах нижних конечностей, которая возникает после длительного статичного положения;
- дистрофия мышечного волокна в области бедер и ягодиц;
- нарушение кровоснабжения органов малого таза и нижних конечностей.
Поражение корешковых нервов L5-S1 провоцирует нарушение иннервации мягких тканей нижних конечностей. В этом случае боль может распространяться до пятки. Возникает ощущение онемения ступни и голени.
Течение болезни – хроническое с постоянными рецидивами. Период обострения обычно длится до 20 дней. Период ремиссии может достигать 3 – 6 месяцев.
При функциональной диагностике опытный врач невролог обращает внимание на следующие специфические симптомы крестцового радикулита:
- синдром Бехтерева – пациент ложится на спину и пытается сесть, при этом у него рефлекторно сгибается нога в коленном суставе на стороне поражения корешкового нерва;
- сглаживание кожной складки, отделяющей ягодицу от бедра, носит название синдрома Бонне;
- синдром Ласега определяется следующим образом – пациент ложится на спину и поднимает прямую ногу перпендикулярно телу, боль при этом резко усиливается в области крестца;
- если пациента в положении сидя попросить наклонить подбородок к грудине и у него при этом возникнет боль в области крестца, то можно говорить о положительном синдроме Нери.
При внешнем осмотре вино характерное изменение осанки. Происходит выпрямление поясничного лордоза за счет перенапряжения мышечного каркаса спины. Компенсаторно увеличивается грудной кифоз. Наблюдается сколиотическое искривление в грудном отделе с заваливанием тела на сторону, противоположную поражению корешкового нерва.
При появлении общих признаков интоксикации, таких как головные боли, ломота в крупных мышцах тела, повышение температуры, следует исключать вероятность инфекционного поражения корешковых нервов. Это может быть распространение сифилиса, туберкулеза, полиомиелита, клещевого энцефалита, бруцеллеза, гриппа и малярии.
Диагностика крестцового радикулита
Комплексная диагностика крестцового радикулита начинается с осмотра пациента и проведения функциональных тестов. При появлении клинических симптомов следует записаться на прием к неврологу или вертебрологу. Доктор проведет осмотр и поставит предварительный диагноз.
Для того, чтобы его подтвердить или опровергнуть, потребуется сделать рентгенографический снимок позвоночника в нескольких проекциях. При невозможности поставить точный диагноз врач может порекомендовать провести МРТ обследование и УЗИ.
Лечение радикулита крестцового отдела
Для лечение крестцового радикулита на любой стадии воспалительного процесса можно использовать методы мануальной терапии. Быстро снять боль и воспаление можно только при условии, если устранена компрессия корешкового нерва. Поэтому при первом осмотре врач определяет потенциальную причину возникшего воспаления. Если это остеохондроз, то назначается несколько процедур тракционного вытяжения позвоночного столба. В ходе процедуры увеличиваются межпозвоночные промежутки, восстанавливается нарушенная форма фиброзного кольца.
Если компрессия спровоцирована избыточным натяжением мышечных волокон, то назначается курс остеопатии, массажа и рефлексотерапии. Эти приемы позволяют вернуть эластичность мышечной ткани, восстановить микроциркуляцию крови и лимфатической жидкости.
Для комплексного лечения радикулита крестцового отдела необходимо соблюдать все рекомендации лечащего врача. Они могут касаться изменения режима питания, распорядка дня, внедрения в свою жизнь определённой физической активности, организации спального и рабочего места.
Определённую роль в лечении крестцового радикулита играет лечебная физкультура и кинезиотерапия. Они позволяют восстанавливать тонус мышц и нарушенное диффузное питание хрящевой ткани. Тем самым достигается эффект комплексного и эффективного лечения остеохондроза позвоночного столба не только в крестцовом, но и в других отделах.
Если вам требуется безопасное и быстрое лечение крестцового радикулита, вы можете записаться на прием в нашу клинику мануальной терапии. В ходе первичной консультации врач проведет осмотр и расскажет возможностях и перспективах применения методик мануальной терапии в вашем индивидуальном случае.
Пояснично-крестцовый радикулит — клинический симптомокомплекс, обусловленный дегенеративно-дистрофическими изменениями и вторичным воспалением спинномозговых корешков в поясничном и крестцовом отделах позвоночника. Проявляется вариабельными болевыми синдромами: люмбалгией, люмбаго и люмбоишиалгией. Диагностика базируется на жалобах, результатах осмотра и пальпации поясничной области, наличии положительных симптомов Ласега, Нери, Бехтерева и типичных триггерных точек, данных рентгенографии позвоночника. Терапия осуществляется противовоспалительными, обезболивающими, витаминными, вазоактивными фармпрепаратами и физиопроцедурами.
- Причины
- Патогенез
- Симптомы пояснично-крестцового радикулита
- Диагностика
- Лечение пояснично-крестцового радикулита
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Пояснично-крестцовый радикулит является наиболее часто встречающейся формой радикулита. Второе место после него принадлежит шейному радикулиту. Заболевают преимущественно лица после 35-летнего возраста, пик заболеваемости приходится на возрастной период 40-50 лет. Пояснично-крестцовый радикулит связан с неадекватными статико-динамическими нагрузками на позвоночник и занимает первое место среди причин временной нетрудоспособности в связи с поражением периферической нервной системы.
Наиболее подвержены заболеванию лица, которые в силу своей профессиональной деятельности вынуждены поднимать тяжести, находиться в положении наклона или длительно сидеть, т. е. работники сельского хозяйства, грузчики, сварщики, строители, водители и т. п. Пояснично-крестцовый радикулит отличается, как правило, продолжительным ремиттирующим течением с рецидивами от 1 раза в 2-3 года до нескольких раз в год. В связи с широкой распространенностью радикулита пояснично-крестцовой локализации вопросы его эффективного лечения являются актуальной проблематикой современной неврологии, вертебрологии и мануальной терапии.

Причины
Согласно общепринятым представлениям патогенетическую основу радикулита составляют дегенеративно-дистрофические процессы (остеохондроз, спондилоартроз, поясничный спондилез), происходящие в позвоночном столбе. Основными факторами, способствующими развитию этих процессов, выступают:
- гиподинамия;
- расстройства обмена веществ (ожирение, сахарный диабет);
- травмы позвоночника (перелом поясничного отдела позвоночника, ушиб позвоночника);
- чрезмерная статическая или динамическая нагрузка на позвоночный столб;
- аномалии развития позвоночника или нарушения осанки, приводящие к искривлению позвоночника с образованием сколиоза или поясничного гиперлордоза.
К триггерам, провоцирующим обострение радикулита пояснично-крестцовой локализации относятся: подъем тяжести, резкий поворот или наклон в пояснице, переохлаждение, общие инфекционные заболевания (ОРВИ, грипп, бронхит), длительная статическая нагрузка на поясницу (например, у водителей-дальнобойщиков), интоксикация. Возможно сочетанное воздействие указанных факторов.
Патогенез
В результате дегенеративных процессов в межпозвонковых дисках уменьшается высота последних, ослабляется связочный аппарат, дополнительная нагрузка ложится на мышцы, удерживающие позвоночник. Мышечное перенапряжение приводит к возникновению болевого синдрома. Кроме того, разрастающиеся остеофиты могут раздражающе воздействовать на выходящие из позвоночника нервные корешки, также провоцируя болевой синдром. Болевая ирритация, в свою очередь, обуславливает спазм позвоночных сосудов поясничного отдела.
В условиях ухудшенного кровоснабжения и венозного застоя возникает вторичное воспаление. Спровоцировать пояснично-крестцовый радикулит способна межпозвоночная грыжа поясничного отдела. На первых порах симптомы радикулита обусловлены раздражающим воздействием межпозвоночной грыжи на спинномозговой корешок. По мере увеличения грыжи, она сдавливает корешок, обуславливая нарушение его функций.
Симптомы пояснично-крестцового радикулита
Для каждого из клинических синдромов характерны в той или иной мере выраженные объективные изменения, фиксируемые неврологом или вертебрологом в ходе первичного осмотра. В первую очередь обращают на себя внимание произвольное ограничение подвижности в поясничном отделе позвоночника и анталгическая поза пациента. При осмотре поясницы может отмечается перекос туловища в здоровую сторону, тоническое сокращение длинных мышц спины. Пальпаторно мышцы напряжены и болезненны.
Существует целый ряд триггерных точек, надавливание на которые вызывает болезненность. Основное клиническое применение получили точки Гара и точки Балле. К первым относятся точка в области крестцово-подвздошного сочленения, точки над остистыми и поперечными отростками IV-V поясничных позвонков, точка над задне-верхней остью подвздошной кости. Вторые представлены паравертебральными точками поясничного отдела, крестцово-ягодичной, бедренной, подколенной, а также точками на голени и стопе. Возникновение боли при нажатии на точки ягодичной области и ноги характерно для люмбоишиалгии и не наблюдается при люмбаго и люмбалгии. Также для люмбоишиалгии типично распространение боли по ходу нервов дистально от места надавливания.
В остром периоде пояснично-крестцовый радикулит характеризуется также наличием ряда специфических симптомов. Отмечается усиление боли в пояснице при кашле и чихании (симптом Дежерина), сглаженность подъягодичной складки (симптом Бонне), непроизвольное сгибание ноги на пораженной стороне, когда пациент садится из положения лежа на спине (симптом Бехтерева), боль пояснице при подъеме прямой ноги в положении лежа на спине (симптом Ласега), усиление боли при резком наклоне головы вперед (симптом Нери).
Диагностика
Как правило, выше указанные клинические симптомы позволяют врачу диагностировать пояснично-крестцовый радикулит. Проведение электромиографии или электронейромиографии дает возможность подтвердить уровень поражения нервно-мышечного аппарата. Обязательно выполняется рентгенография позвоночника в 2-х проекциях. Зачастую она выявляет признаки остеохондроза, подвывих позвонков, искривление позвоночника, аномалии его развития (люмбализацию, сакрализацию и пр.).
Необходимым моментом является исключение таких серьезных причин люмбоишиалгии и люмбалгии как опухоли спинного мозга и позвоночника, нарушения спинального кровоснабжения, межпозвоночная грыжа, менингомиелит. Насторожить врача должен выраженный корешковый синдром, протекающий с чувствительными и двигательными нарушениями, плохо поддающийся терапии. При наличии показаний пациентам назначается МРТ позвоночника, при невозможности ее выполнения — КТ. МРТ дает возможность диагностировать грыжу, опухоль, воспалительные изменения спинального вещества; определить размеры очага поражения, стадию развития грыжи; оценить степень компрессии позвоночного канала.
Лечение пояснично-крестцового радикулита
Лечебная тактика базируется на купировании болевого синдрома и всех его составляющих (воспалительного, мышечно-тонического, компрессионного компонента). Фармакотерапия комплексная, состоит из назначения противовоспалительных и обезболивающих препаратов (амидопирин+бутадион, метамизол натрия, диклофенак, нимесулид и пр.), миорелаксантов ( толперизона гидрохлорид, баклофен), витаминов гр. В (тиамина, пиридоксина, цианокобаламина), улучшающих местное кровообращение средств (никотиновой к-ты). При интенсивном болевом синдроме целесообразны лечебные паравертебральные блокады с введением глюкокортикостероидов. Противовоспалительным и обезболивающим эффектом обладает местное применение УФО, электрофорез, УВЧ, магнитотерапия. Для купирования боли может использоваться рефлексотерапия.
Эффективных средств, позволяющих устранить или остановить происходящие в позвоночнике дегенеративные процессы, пока не существует. Некоторый эффект отмечается при применении хондропротекторов (глюкозамина, Хондроитинсульфата, экстракт из морских рыба и др.). С целью устранения подвывихов позвонков и для увеличения межпозвонкового пространства может проводиться мануальная или тракционная терапия. При межпозвоночной грыже, обуславливающей стойкий к терапии болевой синдром или компрессию корешка с выпадением его функции, возможно хирургическое удаление грыжи с диском (дискэктомия, микродискэктомия).
После стихания острого периода, в котором пациентам рекомендован покой, постепенно приступают к занятиям лечебной физкультурой в сочетании с миофасциальным массажем пояснично-крестцового отдела позвоночника и физиолечением. Регулярная гимнастика способствует укреплению мышц позвоночника и поясницы, что позволяет избежать дальнейших рецидивов. Пациентам также рекомендованы занятия плаваньем, водо- и грязелечение.
Прогноз и профилактика
В большинстве случаев пояснично-крестцовый радикулит хорошо поддается терапии. Острый период удается купировать в течение 5-7 дней. Вопрос последующих рецидивов зависит от того, насколько получается устранить провоцирующие их факторы (перегрузки, подъем тяжестей, избыточный вес и т. п.), а также от выполнения пациентом рекомендаций о регулярных занятиях ЛФК, посещении бассейна, периодическом прохождении курсов массажа.
Профилактика пояснично-крестцового радикулита сводится к соблюдению адекватного режима трудовой деятельности, избеганию подъема чрезмерных тяжестей и других нагрузок на позвоночник, ведению активного образа жизни, рациональному питанию, своевременной коррекции нарушений обмена веществ и т. п.
Читайте также:


