Сжатие в пояснице что это может быть

Скованность в пояснице – это клинический симптом многих заболеваний. Он может говорить о том, что перенапряжены мышцы, повреждены связки, сухожилия и межпозвоночные диски, подвергаются повышенной нагрузке межпозвоночные суставы и т.д. Предлагаем в этой статье узнать про наиболее вероятные причины появления ощущения скованности движений, способы проведения дифференциальной диагностики лечения.
В молодом возрасте скованность в пояснице может появляться после тяжелой физической работы, длительного нахождения на ногах, перенесенной стрессовой эмоциональной ситуации и т.д. Этот признак может появляться при заболеваниях внутренних органов, у женщин – во время беременности.
В пожилом возрасте скованность в области поясницы практически всегда связана с дегенеративными дистрофическими процессами, происходящими в хрящевой ткани межпозвоночных дисков. Примерно 15 - 20 % случаев скованности у пожилых пациентов приходится на случаи множественных компрессионных переломов на фоне прогрессирующего остеопороза или остеомаляции. Эти два заболевания связаны с вымыванием кальция из структуры костной ткани. При этом кости становятся ломкими и подверженными появлению трещин и переломов. На фоне нарушения целостности костной ткани позвоночного столба окружающие мышцы напрягаются и создают ощущение общей скованности.
Скованность может проявляться в виде ощущения невозможности повернуться, выпрямиться, наклониться. Пациенты описывают этот симптом как приступ временной беспомощности, когда мышцы отказываются подчиняться. Некоторые больные ощущают при это онемение, другие – мышечную слабость. Но в подавляющем большинстве случаев скованность ощущается как невозможность совершить то или иное действие из-за страха того, что появится острый болевой синдром.
При проведении первичной диагностики важно учитывать, в какое время суток появляется скованность в области поясницы и что предшествует этому состоянию. Правильно собранный полный анамнез и осмотр позволяет поставить предварительный диагноз. Но не стоит заниматься самостоятельной диагностикой и лечением. При появлении ощущения скованности в пояснице необходимо постараться как можно быстрее обратиться на приём к врачу. В городской поликлинике можно записаться на прием к терапевту. Но лучше всего попытаться попасть на прием к вертебрологу или неврологу. В 90 % случаев причиной появления скованности в области поясницы является патология позвоночного столба и паравертебральных тканей. Поэтому ожидать эффективной и быстрой профессиональной помощи можно от вертебролога и невролога. Терапевт в городской поликлинике, вероятнее всего, по жалобам пациента поставит стандартный диагноз поясничного остеохондроза и назначит курс лечения, состоящий из нестероидных противовоспалительных средств, витаминов группы В, миорелаксантов, никотиновой кислоты и хондропротекторов. Подобное лечение не помогает даже при остеохондрозе. Что уж говорить про более серьезные заболевания.
Поэтому не рискуйте своим здоровьем. Если появились признаки неблагополучия позвоночного столба, не медлите, ищите опытного вертебролога или невролога. Эти доктора смогут помочь вам восстановить утраченное здоровье позвоночника.
Причины скованности в пояснице
Скованность в пояснице могут вызывать самые разнообразные причины. Это могут быть патологические изменения тканей позвоночного столба и их окружающих связок, сухожилий, мышц, сосудов и т.д.).
Чтобы понять причины скованности в пояснице, нужно немного узнать про строение позвоночного столба и потенциальные патологические изменения в нём. Начнем с того, что поясница – это не только поясничный отдел позвоночника, состоящий из пяти независимых тел позвонков, разделенных между собой хрящевыми межпозвоночными дисками. Сюда также отнесен крестец и копчик. Эти два отдела позвоночника представляют собой структуры, состоящие из пяти сросшихся между собой тел позвонков. Между крестцом и копчиком располагается сустав с небольшой амплитудой подвижности. По боковым поверхностям крестца располагаются суставы, соединяющие его с подвздошными костями таза.
До уровня второго крестцового позвонка внутри позвоночного столба располагается спинной мозг. От него отходят корешковые нервы, отвечающие за иннервацию органов брюшной полости им алого таза, нижние конечности. Веточки корешковых нервов формируют поясничное, крестцовое и копчиковое нервное сплетение. Эти структуры обеспечивают проведение нервного импульса.
Между телами позвонков поясничного отдела позвоночника располагаются фасеточные и дугоотросчатые суставы. Они обеспечивают гибкость позвоночного столба и способность человека совершать наклоны, повороты и сгибание-разгибание туловища.
Стабильность положения тел позвонков обеспечивается амортизационными способностями межпозвоночных дисков и связочным аппаратом. Он включает в себя короткие межпозвонковые и длинные связки. Окружающие позвоночный столб мышцы не только поддерживают его, но и обеспечивают диффузное питание всех межпозвоночных дисков, так как они не имеют собственной кровеносной сети и могут получать жидкость и питание только таким образом. Если диффузный обмен нарушается, то межпозвоночные диски обезвоживаются, утрачивают свою функциональность и разрушаются. Это приводит к тому, что развивается остеохондроз, а на его фоне – протрузия, экструзия или грыжа диска.
Основные причины боли и скованности в пояснице можно подразделить на следующие группы:
- травмы (сюда включаются компрессионные переломы тел позвонков и их остистых отростков, вывихи и подвывихи, растяжения и разрывы связок, сухожилий и мышц);
- ревматические процессы (системная красная волчанка, ревматоидные остеоартрит, болезнь Бехтерева, подагра и т.д.);
- воспаления (артрит, миозит, тендинит, хондрит, радикулит и т.д.);
- дегенеративные дистрофические изменения в межпозвоночных дисках (остеохондроз, дорсопатия, протрузия и грыжевое выпячивание пульпозного ядра);
- ортопедические (сколиоз, сглаживание или усиление физиологического изгиба поясничного отдела позвоночного столба, нестабильность положения тел позвонков, их соскальзывания в виде ретролистеза и антелистеза, перекос костей таза);
- внешнее негативное воздействие (холодный и горячий воздух, давление, удары в области поясницы, подъемы тяжестей и т.д.);
- инфекционные (туберкулез, полиомиелит, сифилис, клещевой энцефалит и т.д.);
- опухоли позвоночника, окружающих его тканей, органов брюшной полости и малого таза;
- стеноз спинномозгового канала поясничного отдела позвоночника;
- остеопороз и остеомаляция (особенно в пожилом возрасте).
Также болевые ощущения, сопровождающиеся скованностью движений могут присутствовать при почечной патологии, развитии желчнокаменной болезни, нарушении работы кишечника. В ряде случаев симптом указывает на развитие синдрома грушевидной мышцы или разрушение подвздошно-крестцовых суставов.
Причины скованности в пояснице по утрам — это болезнь Бехтерева, рубцовые изменения в связочном аппарате и остеопороз. При остеохондрозе подобный клинический признак появляется редко. Но он может также указывать на деформирующий остеоартроз межпозвоночных суставов.
Утренняя скованность – опасный сигнал
Утренняя скованность в пояснице является опасным сигналом организма о том, что происходит патологическое нарушение целостности тканей позвоночника, связочного и мышечного аппарата. Для того, чтобы понять, чем опасна скованность в пояснице по утрам, нужно разобраться с механизмом развития данного клинического проявления:
- скованность появляется при наличии препятствий для совершения того или иного движения;
- причиной может быть нарушение проводимости нервного импульса, статическое напряжение мышечного волокна, образование рубцовой ткани, соединение между собой отдельных подвижных частей, входящих в сустав (анкилоз);
- пи движении в течение дня усиливается микроциркуляция крови и лимфатической жидкости, происходит устранение причин скованности;
- за время ночного сна происходит обратное развитие (накапливаются соли, происходит рубцевание, образование анастомозов и т.д.).
Соответственно, можно сделать вывод о том, что утренняя скованность является показателем того, что в организме протекает хронический прогрессирующий процесс, который усугубляет состояние человека во время ночного сна.
Боль и скованность в пояснице – это параметр, который показывает, насколько восстановится организм за время ночного отдыха. В нормальном состоянии после пробуждения у человека не должно возникать никаких неприятных ощущений в теле. Если есть ощущение скованности, значит в пояснице присутствует очаг патологического изменения тканей. Необходимо как можно быстрее проводить диагностику и устранять причину появления болевых ощущений.
Если вовремя не начать лечить болезнь Бехтерева, системную красную волчанку или ревматоидный спондилоартрит, то в течение нескольких лет позвоночный стол полностью утратит свою подвижность и гибкость. Это скажется на его амортизационных свойствах. Человек может стать инвалидом.
Скованность в ногах и пояснице после сидения
Как уже говорилось выше, скованность в ногах и пояснице может быть связана с нарушением проводимости нервного импульса от двигательного центра в структурах головного мозга к миоцитам. Нарушение проводимости может развиваться по следующим причинам:
- миофасциальный болевой синдром (в толще мышц образуются очаги, через которые не проходит нервный импульс, они становятся триггерными точками);
- компрессия корешкового нерва на уровне его выхода через фораминальные отверстия позвонков при остеохондрозе, протрузии и грыже диска;
- воспаление или дистрофия, дегенерация нервного сплетения на уровне поясничного, крестцового или копчикового отделов позвоночника;
- компрессионные туннельные синдромы (грушевидной мышцы, тарзальный, пахового кольца и т.д.);
- патологии спинного мозга, в том числе стеноз, при котором наблюдается неработоспособность отдельных сегментов этого отдела вегетативной нервной системы.
Скованность в пояснице после сидения является характерным признаком дегенеративного дистрофического процесса в тазобедренных и подвздошно-крестцовых суставах. У женщин, перенёсших тяжелую беременность, может развиваться симфизит, с постепенным расхождением костей таза. Это заболевание провоцирует появление боли и скованности в пояснице после длительного сидения.
Обратите внимание! Скованность в ногах и пояснице после видения может быть обусловлена протекающими воспалительными и опухолевыми процессами в полости малого таза. Они сдавливают нервные окончания, провоцируют чрезмерное напряжение мышечного каркаса спины. Поэтому, когда человек переходит из состояния сидя в состояние стоя, то возникает ощущение скованности.
Не занимайтесь самостоятельной диагностикой и лечением. Обязательно обратитесь на прием к доктору при появлении подобного симптома. С помощью рентгенографического снимка, УЗИ и МРТ можно исключить разные патологии и поставить точный диагноз. В этом случае своевременное адекватное лечение практически всегда приводит к полному выздоровлению. Исключение составляют лишь возрастные дегенеративные процессы. Но и в этой ситуации течение заболевания можно остановить и добиться стойкой длительной ремиссии.
Имеются противопоказания, необходима консультация специалиста.
Боль в спине в области поясницы – частое явление. Согласно статистике, минимум 65 % населения земного шара страдают от болезненных ощущений в правой или в левой стороне спины. Даже если речь идет не об острой боли, качество жизни существенно снижается.
Исходя из данных медицинской практики, в 80 % случаев причина кроется в патологиях позвоночника, 20 % — является симптомом заболевания внутренних органов. Боли, отдающие в спину и в ноги, могут возникать в результате банальной усталости и исчезать бесследно, но могут быть и сигналом прогрессирования недуга внутренних органов или проблем с позвоночником. Своевременное обращение к специалисту поможет предупредить развитие болезни и избежать тяжких последствий.
Причины возникновения болей в пояснице
Боль – сигнал организма об опасности. И игнорировать признаки начала или развития заболевания чревато потерей здоровья. Все признаки болей в спине и пояснице можно разделить на две группы:
- Первичные – вызванные патологиями позвоночного столба;
- Вторичные – провоцируемые болезнями внутренних органов.

Говоря о причинах, нельзя не учитывать факторы, которые не только усиливают, но и провоцируют болевой синдром. К ним относятся:
- Избыточная масса тела;
- Малоподвижный образ жизни;
- Специфика профессиональной деятельности – тяжелые физические нагрузки или, наоборот, сидячая работа;
- Злоупотребление алкоголем, прием наркотических веществ, никотиновая зависимость;
- Несбалансированное питание.
Для предупреждения проявления болезненных ощущений в области поясницы рекомендовано свести к минимуму или полностью исключить из жизни факторы, которые могут ее спровоцировать.
В подавляющем большинстве случаев дискомфорт в нижней части спины сигнализирует о дегенеративно-дистрофическом процессе в позвоночнике. Рассмотрим самые распространенные причинные факторы.
- Остеохондроз – патологические преобразования межпозвоночных дисков и хрящей, в результате которых происходит изменение формы самого диска и образование грыж;
- Спондилез – разрастание костной ткани с поражением позвонков. Патологии подвержены люди, деятельность которых связана с повышенными физическими нагрузками. Увеличение объема костной ткани провоцирует сжатие и/или травмирование спинных мышц;
- Грыжи межпозвоночных дисков – при смещении дисков теряется целостность фиброзного кольца;
- Спондилолистез – изменение просвета позвоночного канала вследствие смещения дисков. Приводит к травмам спинномозговых корешков;
- Спондилоартроз – разрушение позвонков пояснично-крестцового отдела, влекущее за собой смещение дисков и нарушения подвижности.
Не всегда боли в спине слева или справа вызваны именно одной из перечисленных болезней, патологий позвоночного столба очень много и каждая из них сопровождается возникновением неприятных ощущений.
Иногда причиной дискомфорта в области поясницы являются воспалительные или патологические процессы органов брюшной полости и малого таза. Чаще всего речь идет о:
- Нарушении обменных процессов. Вследствие недостатка макро-или микроэлементов в организме начинается дегенерация костного скелета;
- Рост новообразования непосредственно вблизи позвоночника или появление метастазов в нем;
- Искривление или травмы позвоночника;
- Недуги аутоиммунного характера (ревматизм, артрит и т.д.);
- Болезни органов желудочно-кишечного тракта;
- Психогенные факторы;
- Заболевания органов малого таза.
У женщин боли в спине и пояснице при беременности, менструации и в предменструальный период не являются патологическим явлением. Причина их проявления – изменения гормонального фона, прилив крови к органу малого таза, увеличение нагрузки на позвоночник при росте массы плода.

Симптомы проявления болей в области поясницы
Если говорить о болезненных ощущениях в нижней части спины, то они могут быть двух типов:
- Острая боль – обычно, возникает внезапно, проявляется сильно и имеет стреляющий характер;
- Тупая хроническая боль – может длиться от нескольких месяцев до нескольких лет, имеет ноющий характер.
Чаще всего боль в спине в области поясницы, спровоцированная разными факторами, проявляется при усугублении заболевании или патологии, симптомом каких она является. В этом случае говорят о рецидивирующем течении.
Виды боли в спине и пояснице
Болезненные ощущения проявляются во второй половине дня или непосредственно после физической активности. Отдых и покой помогают снизить или полностью устранить дискомфорт. Причины явления кроются в нарушении структуры спины. В группе риска – люди старшего возраста.
Проявляется утром после подъема с кровати или после дневного отдыха (долгого сидения). Вместе с дискомфортом может наблюдаться скованность движений. Симптомы становятся менее явными после приема нестероидных таблеток от боли в спине и пояснице и/или выполнения физических упражнений. Провоцируется воспалительными процессами в позвоночнике. Группа риска – молодые люди от 18 до 30 лет.
В зависимости от того, какие структуры подверглись поражению, боль в пояснице классифицируют на группы:
- Локальная – возникает при наличии разрушительных или воспалительных процессов в позвонках поясничной зоны. Болезненные ощущения четко локализированы, при резком изменении положения тела могут усиливаться;
- Рефлекторная – отраженная в поясничный отдел позвоночника из-за наличия заболеваний внутренних органов. Неприятные ощущения могут распространяться в паховую область, на зону бедер и ягодиц. Особенность боли – не проходит в состоянии покоя.
- Корешковая – является результатом раздражения корешков спинномозговых нервов. Очень сильная боль, отдающая не только в спину, но и в нижние конечности. Физиологические явления как кашель или чихание способствуют ее усилению;
- Мышечная – является симптомом заболеваний позвоночника. Мышечный спазм – это естественная реакция организма на протекание болезни.
Появление такой боли может сигнализировать как о болезнях внутренних органов, так и патологиях позвоночного столба. Сила болезненных ощущений наращивается постепенно, и усугубляться при сочетании определенных факторов может модифицироваться в острую.
Ноющие боли в спине и в области поясницы у женщин при беременности часто являются симптомом развития инфекции в мочеполовой системе. После родов такое явление может быть вызвано растяжение мышц таза – со временем мышечный корсет придет в норму и неприятные ощущения исчезнут.
Методика терапии должна разрабатываться специалистом на основании полной дифференциальной диагностики. Самостоятельно установить диагноз по имеющимся признакам просто невозможно, так как совершенно разные по природе заболевания имеют схожую симптоматику.
В подавляющем большинстве случаев острая боль возникает внезапно и приносит немало мучений. Обычно катализатором возникновения болевых ощущений является резкая смена положения тела и подъем тяжестей. Резкий дискомфорт сигнализирует о серьезных расстройствах и является призывом к незамедлительному посещению врача.
Причинами такого явления могут быть:
- Прогрессирующая инфекция мочеполовой системы;
- Травма позвоночника;
- Заболевание суставов, поразившее позвонки;
- Смещение дисков;
- Обострение межпозвоночной грыжи;
- Растяжение или травма спинных мышц;
- Эпидурит
При приступе острой боли в спине сразу же нужно вызвать врача, человек должен принять горизонтальное положение на ровной твердой поверхности.
Поза, – в которой болевые ощущения приносят минимум мук. Пренебрежение данными рекомендациями может повлечь за собою тяжёлые последствия, а также частичную или полную потерю возможности двигаться.
Локализация болей
Может быть связанна с патологией внутренних органов:
Болезненные ощущения справа и слева, отдающие в поясницу, могут являться признаками недугов почек, печени, органов малого таза и брюшины, легких. Но нельзя исключать и патологии позвоночного столба.
У людей, имеющих заболевания нервной системы, достаточно часто бывают боли в зоне поясницы, это связано со сдавливанием нервных окончаний или сбоями в функционировании периферической нервной системы.
Диагностика
Чтобы установить истинную причину болезненных ощущений, следует для начала обратиться к неврологу или вертебрологу. Составление анамнеза включает в себя следующие мероприятия:
- Изучение истории болезни;
- Выявление предрасполагающих факторов;
- Непосредственно осмотр пациента – пальпация, оценка неврологического и ортопедического статуса, определение общего состояния здоровья.
По окончании первичного осмотра назначаются дополнительные исследования, позволяющие выявить скрытые патологии и факторы:
- Рентгенография проблемной зоны;
- МРТ позвоночного столба;
- Компьютерная томография позвоночника;
- Общие анализы.
Если же по итогу проведения вышеперечисленных мероприятий диагноз пациента вызывает сомнения, могут назначаться такие виды исследований, как миелография или сцинтиграфия костей.
Дополнительно может понадобиться консультация следующих специалистов – гинеколог, уролог, проктолог, хирург, онколог и т.п.
Случаи, когда обратиться за медицинской помощью нужно незамедлительно:
- Острая боль сопровождается повышением температуры тела;
- Появляется сильная головная боль, тошнота;
- Боль отражается в грудную клетку, наблюдается нарушение сердцебиения;
- Проявление слабости в нижних конечностях, онемение половых органов и ягодиц;
- После механического воздействия на позвоночник (удар, падение) случилось непроизвольное мочеиспускание или дефекация.
Лечение боли в спине в области поясницы
Терапию болезненных ощущений в спине всегда нужно начинать с постановки диагноза. Если речь идет о разрушительном процессе в позвоночном столбе, сопровождающихся острой болью, то началом лечения станет устранение дискомфорта, а восстановительная терапия начнется при вводе пациента в состояние ремиссии.
Для устранения болевого синдрома пациенту показан постельный режим и медикаментозная терапия:
- Противовоспалительные средства нестероидной природы;
- Препараты против спазма мышц;
- Анальгетики;
- Успокаивающие препараты.
Медикаменты могут назначаться в разных формах – инъекции, таблетки или мази. Выбор зависит от индивидуальной ситуации и выбранной специалистом терапии.
При очень сильной боли показана медикаментозная блокада, позволяющая в короткие сроки устранить дискомфорт.

Перечень препаратов может дополняться или меняться в зависимости от диагноза и особенной протекания заболевания. Например, в некоторых случаях нестероидные противовоспалительные средства заменяются обычным ибупрофеном, так как он имеет меньше противопоказаний и более мягкие побочные эффекты.
Терапия направлена на облегчение состояния пациента и предупреждения развития недуга. Комплексное лечение состоит из нескольких направлений и зависит от конкретного диагноза и запущенности болезни.
Распространенные методы лечения поясницы:
- Прием средств, лекарственных или пищевых добаво, способствующих замедлению и остановке дегенеративных процессов костной и хрящевой ткани, а также активизирующих восстановление поврежденных органов;
- Массаж – мануальное воздействие на спину способствует восстановлению структуры позвоночника, укреплению мышц спины, устранению проявление невралгических расстройств. Стандартный курс терапии включает в себя минимум 15 сеансов массажа, повтор курса – через три месяца. Процедуру должен выполнять профессионал, ознакомленный с историей болезни пациента;
- Физиотерапия – это может быть посещение бассейна, лечебные ванны, грязевое лечение, воздействие на проблемную зону низкочастотным током. Цель мероприятий – снизить дискомфорт и улучшить общее состояние здоровья;
- Лечебная гимнастика – комплекс упражнений пациенту расписывает лечащий врач. На начальном этапе занятия физкультурой проходят под наблюдением врача. Благодаря правильно подобранному комплексу упражнений можно достичь формирования крепкого мышечного корсета, улучшить кровоток, нормализовать работу иных органов и систем;
- Иглотерапия – метод лечения, способствующий нормализации кровообращения непосредственно в зоне позвоночного столба.
- Дополнительно пациентам с болями в области поясницы рекомендовано ношение специального пояса или корсета – эта мера исключает деформацию позвонков и снижает в целом нагрузку на спину.
Если консервативное лечение не приносит желаемого результата, может быть показано хирургическое вмешательство.
Операбельным путем лечат такие заболевания, как деформация позвонка, грыжа и тому подобное.
Избавляемся от болей в спине и пояснице народными методами. Рецепты народной медицины при лечении болей в спине и пояснице могут быть использованы, но только в том случае, когда установлен точный диагноз и лечащий врач одобрил самостоятельное лечение.
Если пациент получил травму в виде растяжения мышц спины, облегчить состояние поможет холодный компресс – на спину положите грелку со льдом или полотенце, смоченное в ледяной воде. Эти действия помогут снизить боль. Далее можно сделать компресс из отвара лечебных трав или туго замотать спину пуховым платком.
При радикулите эффективно ношение пояса из шерсти, ванны с добавлением морской соли и эфирных масел, растирание согревающими настоями или животным жиром.
Людям, страдающим от болей в спине и пояснице или имеющим предрасположенность к их появлению, будет полезной лечебная гимнастика. Выполнять упражнения желательно каждый день или через день.
В следующем видео вам представленны 20 основных упражнений профессора Сергея Бубновского
Любую болезнь проще предупредить, чем полностью излечить. Поэтому следует вырабатывать в себе привычку внимательно относиться к здоровью, регулярно проходить медицинские осмотры и не игнорировать сигналы, которые подает тело.
Говоря о профилактике болезней позвоночника, можно выделить следующие моменты:
- Контроль массы тела;
- Занятия спортом;
- Исключение вредных привычек;
- Ношение поддерживающего пояса при сильных физических нагрузках;
- Сон на ортопедическом матрасе;
- Ношение удобной обуви;
- При сидячей работы каждые 60 минут нужно делать небольшую разминку.
Лечение патологий позвоночника подразумевает не только прием медикаментов, терапию и спорт, но и здоровый образ жизни, базирующийся на правильном питание, отказе от никотина и алкоголя, ношении ортопедического корсета или пояса. А также, выполнении профилактических мер.
Эта простая 30-минутная тренировка поможет исправить гиперлордоз поясничного отдела позвоночника — нарушение осанки, которое может обернуться болью и напряжением.
Излишний прогиб в пояснице, или гиперлордоз поясничного отдела, — это неправильное положение позвоночника, при котором поясничный изгиб становится слишком глубоким. При таком положении живот выдаётся вперёд, а таз уходит назад. И вы начинаете напоминать фитоняшку, которая хочет показать, какую попу она накачала.
Почему возникает и чем опасен гиперлордоз
В числе распространённых причин приобретённого гиперлордоза поясничного отдела — лишний вес, беременность, остеопороз, спондилолистез, сидячий образ жизни.
Также причиной гиперлордоза часто называют хождение на каблуках. Однако учёные Measurement of lumbar lordosis in static standing posture with and without high-heeled shoes не подтвердили эту зависимость.
Деформация и смещение позвонков при поясничном гиперлордозе грозят защемлением нервных корешков, межпозвоночными грыжами, воспалением мышц, окружающих позвоночник, и прочими осложнениями.
Что происходит с мышцами
При любом нарушении осанки наблюдается чрезмерная жёсткость одних мышц и слабость других. И поясничный гиперлордоз не исключение.
Вот список жёстких мышц, которые тянут за собой позвоночник:
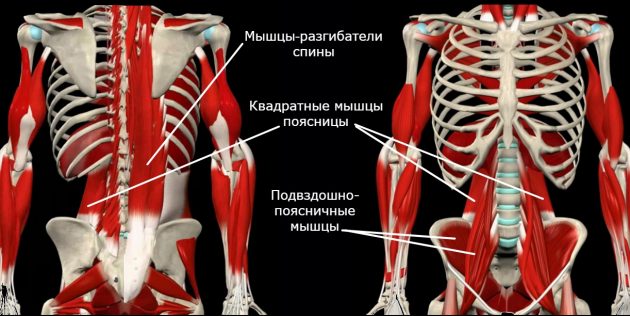
А вот слабые мышцы, которые постоянно находятся в растянутом положении:
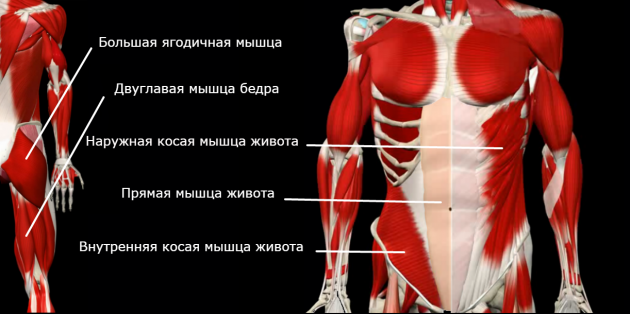
Как определить, есть ли у вас излишний прогиб в пояснице
При гиперлордозе может болеть поясница, особенно при ходьбе и других физических нагрузках, а также если спать на животе.
Если вас мучает боль в пояснице, обратитесь к врачу. Врач-ортопед определяет наличие гиперлордоза и тяжесть заболевания по рентгеновским снимкам позвоночника, а также при визуальном осмотре.
Тяжёлые формы поясничного гиперлордоза (если у вас именно это нарушение) лечатся с помощью препаратов, физиотерапии, мануальной терапии, массажа и ЛФК. Комплекс мер позволяет эффективно воздействовать на мышцы вокруг позвоночника и восстановить правильную осанку.
Если же у вас нет боли и ограничения подвижности, однако вы подозреваете искривление осанки, вот несколько тестов для проверки.
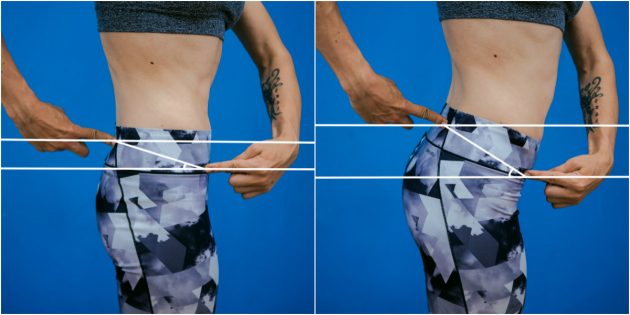
Для этого теста вам понадобится мел или карандаш, вертикальная плоскость, линейка и транспортир.
Нащупайте спереди и сзади выступающие косточки таза — переднюю и заднюю верхнюю ость подвздошной кости.
Отметьте на плоскости уровень передней верхней ости, а затем уровень задней. Проведите две параллельные линии, а затем соедините отметки и измерьте угол. В норме угол наклона таза должен составлять от 7 до 15 градусов.
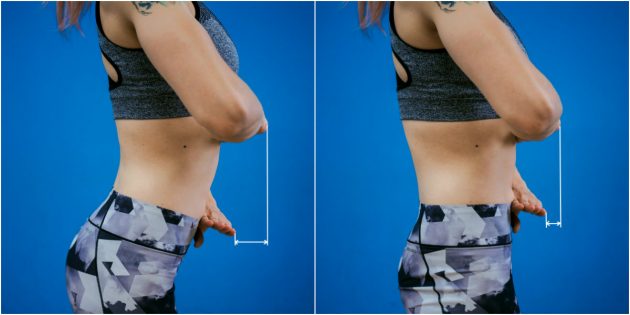
Это более простой тест, который не требует измерений. Просто приложите ребро одной ладони к диафрагме, а другой — к нижней части живота. В идеале одна ладонь должна располагаться над другой.
Если верхняя рука выдаётся вперёд относительно нижней, у вас есть излишний прогиб в пояснице.
Как исправить гиперлордоз
Чтобы исправить осанку, нужно привести в тонус слабые мышцы и одновременно снять напряжение с жёстких. Начнём с расслабления зажатых мышц.
Поскольку закрепощённые мышцы расположены глубоко, раскатать их на массажных роликах или мячах невозможно. Поэтому мы будем расслаблять их с помощью растяжки.

Это упражнение хорошо разогревает и растягивает мышцы-разгибатели спины.
Встаньте на четвереньки. Выгибайте спину вверх, начиная с поясницы. Старайтесь почувствовать, что спина поднимается позвонок за позвонком.
А теперь постепенно, позвонок за позвонком, прогнитесь вниз, начиная с грудного отдела и заканчивая поясничным.
Повторите 5–8 раз.

Это упражнение поможет вам хорошо растянуть квадратные мышцы поясницы и мышцы-разгибатели спины. Можете использовать секундомер или просто считать про себя.
Сядьте на пол, вытяните вперёд прямые ноги. Наклонитесь, не сгибая коленей, и тянитесь вперёд 10 секунд, округлив спину, как на фото слева.
Теперь, напрягая мышцы-разгибатели спины, выгнитесь в другую сторону, как на фото справа. Удерживайте это положение 10 секунд.
Снова склонитесь к ногам и тянитесь ещё 40 секунд.
Выполните 3–5 таких циклов. За счёт небольшого сокращения мышц вы сможете углубить позу и получше растянуть глубокие мышцы.

Сядьте на пол, правую ногу оставьте впереди, левую заведите назад. Угол в обоих коленях — 90 градусов.
Наклоните корпус вправо, правую руку поставьте на пол, левой тянитесь в сторону и вперёд, растягивая весь левый бок.
Старайтесь во время растяжки тянуть левое бедро вниз и назад. Удерживайте позу в течение 30 секунд, а потом повторите всё в другую сторону.

Опуститесь на одно колено. Между бедром и голенью, бедром и корпусом должны быть прямые углы.
Напрягите ягодицы, подкручивая таз. Опустите плечи, сведите лопатки, напрягите пресс. Сохраняйте напряжение до конца упражнения.
Из этого положения немного раскачивайтесь вперёд-назад. Продолжайте раскачиваться 1 минуту, а затем поменяйте ногу и повторите.
В этом упражнении важно держать ягодицы напряжёнными, а таз — подкрученным. Если вы всё делаете правильно, почувствуете напряжение в паху у опорной ноги.

Лягте на пол на живот. Согните правую ногу в колене, поднимите голень и возьмитесь правой рукой за лодыжку.
Подкрутите таз и поднимите корпус вверх. Поднимается только грудной отдел, взгляд направлен вниз, шея прямая. Задержитесь в этой позе на секунду, а затем опуститесь на живот и поменяйте ногу.
Повторите по 5 раз на каждую ногу.
Эти пять упражнений займут у вас не больше 12–15 минут. После них пропадёт чувство усталости, спина будет ощущаться более гибкой.
Однако растяжки недостаточно, чтобы исправить осанку. Вам необходимы и силовые упражнения, которые приведут в тонус слабые мышцы.
Лягте на пол на спину, вытяните руки над головой. Начинайте медленно скручивать спину, поднимая сначала руки и шею, затем грудной отдел позвоночника и только после этого — поясничный. В крайней точке вы сидите, угол между ногами и корпусом — 90 градусов, руки вытянуты вверх.
Начинайте так же медленно опускаться, пока не примите исходное положение. Выполните упражнение 10 раз.
Каждый подъём и опускание должны совершаться не быстрее чем за 20 секунд — считайте про себя или смотрите на секундомер.
Старайтесь больше времени проводить в самых сложных положениях, не задерживайтесь в крайних точках: как только коснулись пола, сразу же поднимайте корпус снова.

Встаньте в классическую планку на руках на 30 секунд. Развернитесь в сторону и оторвите одну руку от пола, выходя в боковую планку. Удерживайте позу ещё полминуты.
Снова вернитесь в прямую планку на 30 секунд. Теперь выйдите в боковую планку в другую сторону на 30 секунд.
Выполните столько циклов, сколько сможете.
Это упражнение помогает привести в тонус поперечную мышцу живота, которая поддерживает внутренние органы.
Лягте на спину, согните ноги в коленях, поставьте стопы на пол. Положите руку на живот ниже пупка, чтобы контролировать движение.
Сделайте вдох так, чтобы живот надулся, а рука, лежащая на нём, приподнялась. Выдохните воздух и представьте, что вам нужно достать пупком до пола или до позвоночника. При этом живот сильно втянется. Задержитесь в таком положении на 3–5 секунд.
Повторите упражнение 10 раз.
Есть много упражнений на укрепление больших ягодичных мышц и бицепсов бедра:
- Любые приседания: с гантелями, штангой, эспандерами, выпрыгиваниями.
- Выпады: на двух или одной ноге, в движении по залу или на месте, со свободными весами или без.
- Становая тяга: со штангой или с гантелями, на двух или одной ноге.
Варианты и технику исполнения упражнений для бёдер смотрите в этой статье. Здесь — упражнения для ягодиц, если вы ненавидите приседания, а в видео ниже — если любите их.
Выберите четыре упражнения — два для ягодиц и два для бицепса бедра — и включите их в свою тренировку.
Как часто тренироваться
Эта простая тренировка займёт у вас не больше получаса. Если после первого занятия у вас с непривычки болят мышцы, выполняйте силовые упражнения через день, а растяжку — каждый день.
Когда тело привыкнет к нагрузке, делайте все упражнения каждый день. Особенно полезно это будет для тех, кто ведёт сидячий образ жизни. Полчаса лёгких нагрузок после работы помогут избавиться от лишних калорий и со временем исправить осанку.
Читайте также:


