Стеноз сосудов шеи инвалидность
Главная причина приобретённого слабоумия и различных психических отклонений в зрелом возрасте – это атеросклероз сосудов головного мозга. Опасность церебросклероза в том, что недуг протекает бессимптомно и, как правило, заканчивается инвалидностью. Как распознать коварного врага, можно ли от него избавиться и кому грозит инвалидность?
Церебральный атеросклероз
Главные поставщики крови для головного мозга – парные позвоночные и сонные артерии. Дальше они дробятся на небольшие сосуды и капиллярную сеть длиной в полторы тысячи километров!
Церебросклероз – это нарушение проводимости сосудов, которое приводит к инсульту или аневризме (расширению стенок сосудов). Последствия этих заболеваний – самые серьезные.
Можно выбрать метро, район и город где было бы удобно сделать МРТ 3 Тесла в СПБ.
Стенки сосудов пропитываются жироподобным веществом – холестеролом (при его избытке в организме), потом появляются нерастворимые пятна. Вокруг них разрастается соединительная ткань, в которую откладываются соли кальция – атеросклеротические бляшки.
Различают 3 стадии церебросклероза:
- Ишемическую – от первых симптомов до дискуляторной энцефалопатии. У нее 3 степени развития:
![]()
- Умеренно-выраженная, с псевдо неврастеническими симптомами;
- Выраженная субкомпенсированная энцефалопатия с эмоциональной нестабильностью;
- Резко-выраженная, с признаками слабоумия.
- Тромбонекротическую.
- Склеротическую.
Проявляется болезнь неспецифическими признаками – головной болью, потерей работоспособности, шумом в голове, потерей кратковременной памяти. Ее развитие сопровождается усилением перечисленных симптомов, а также обидчивостью, некритичностью, неусидчивостью. В дальнейшем для патологии характерно увеличение проявления изменений концевых мозговых сосудов. При остром НМК недуг переходит в тромбонекротическую стадию.
Особенности мозгового кровоснабжения – на этом ролике
Лечение церебрального атеросклероза
В зависимости от локализации бляшки и степени нарушения НМК доктор назначает диету №10, включающую один из 15 видов столов.
Основной орган, участвующий в церебросклерозе, – это печень, где происходит выработка холестерола различной фракции.
Для воздействия на печень разработаны 3 основные группы препаратов:
- Статины, тормозящие синтез холестерола и всасывание его в печени из ЖКТ и уменьшающие отложения ХС в сосудах;
- Гепатопротекторы, улучшающие обмен веществ в печени и нормализующие функцию синтеза ХС;
- Антиагреганты, замедляющие процесс оседания бляшек на сосудах (Клопидогрел, Аспирин, Кардиомагнил);
- Сосудорасширяющие препараты в этом случае малоэффективны.
О хирургических методах лечения церебрального атеросклероза – на этом ролике
Атеросклероз и инвалидность
Среди причин смертности церебросклероз в мире на одном из первых мест. Опасность заболевания в том, что инвалидность больной зарабатывает не столько из-за своего склероза, сколько из-за его осложнений, которые не заставляют себя ждать при отсутствии адекватного лечения и профилактики.
Нередко церебросклероз провоцирует экстрапирамидный тремор рук, тогда недоступна точная работа с мелкими деталями. На базе подобных ограничений медико-социальная экспертиза присваивает третью группу инвалидности. Направление для освидетельствования можно попросить у своего доктора или представителей ЛПУ.
Инвалидность назначают при диагностировании стеноза сосудов, когда малейшее перенапряжение может спровоцировать инсульт и другие тяжелые последствия. Степень вероятности получить осложнения зависит от иммунной системы, генетической склонности и наличии факторов риска. Без постоянного врачебного контроля и профилактики болезнь будет только прогрессировать.
При атеросклерозе сосудов головного мозга дают инвалидность:
- При транзиторных (микроинсультах) и устойчивых НМК;
- Острых расстройствах коронарного кровотока;
- Облитерирующем атеросклерозе;
- Стенозе и аневризме аорты.
Каждая из этих патологий трудноизлечима, поэтому в запущенных стадиях приводит к инвалидизации. После инсульта больной получает инвалидность в связи с параличами
парезами, снижением активности конечностей, сокращением умственных возможностей.
Медико-социальная экспертиза
С помощью томографии можно выявить еще одну опасную проблему мозговых сосудов – аневризму. Выглядит она как мешочек на стенках сосудов, растет долго и незаметно. Разрыв аневризмы в половине случаев приводит в мгновенной смерти.
В отличие от церебросклероза, аневризма проявляется даже у молодых и часто заканчивается тяжелой инвалидностью. Сложности диагностики и бессимптомная особенность протекания недуга послужили предпосылкой того, что болезнь распознают уже на стадии кровоизлияния.
Принимая решение о назначении инвалидности при атеросклерозе сосудов головного мозга и аневризме, экспертиза должна учитывать:
- Вид патологии;
![]()
- Ее расположение;
- Периодичность приступов эпилепсии, психических расстройств;
- Характер очаговых и общемозговых нарушений;
- Особенности течения болезни;
- Состояние и компенсаторный потенциал церебральной гемодинамики;
- Степень эффективности хирургических методов.
Анализируя трудоспособность в индивидуальном порядке, учитывают социальные условия: профессию, характер труда лица, подлежащего освидетельствованию. В острой фазе болезни пациенты обычно требуют лечения в стационаре с сохранением временной нетрудоспособности на 2-4 месяца. В зависимости от тяжести поражения и социальных факторов срок нетрудоспособности может быть и большим.
Пациентов после геморрагии при благоприятном исходе и без осложнений и противопоказаний в их сфере деятельности могут признать трудоспособными.

Процедура оформления инвалидности
Инвалид с медицинской точки зрения – это больной с устойчивыми дисфункциями организма, которые ограничивают жизнедеятельность и требуют соцзащиты. Наличие отдельных признаков при атеросклерозе сосудов головного мозга не дает оснований для получения группы инвалидности.
Инвалидизация проводится после медико-социальной экспертизы. Показатели здоровья оценивают в комплексе, анализируя все аспекты: клинико-функциональные, социально-бытовые, профессионально-трудовые и психологические. При этом используют общепринятую классификацию и критерии.
Направляет больного медицинское учреждение после обследования, лечения и реабилитационного курса, если 
имеется в том необходимость. Органы социальной и пенсионной защиты населения также имеют полномочия при наличии у претендента на руках необходимых медицинских документов и признаков ограничения жизнеспособности.
Если медучреждение отказало в выдаче направления, можно получить справку, с которой пациент будет проходить экспертизу самостоятельно после подачи заявления и документов, а также бумаг с характеристикой социального и трудового статуса лица.
В последнем варианте показатели здоровья подтверждают заключением ЛПУ. При необходимости предлагается программа дополнительного обследования для выявления степени ограничения жизнеспособности, возможностей реабилитации.
Решение комиссия принимает путем подсчета большинства голосов, в присутствии всех членов его сообщают освидетельствованному. Претендент получает справку об инвалидности и отметку в листке о временной нетрудоспособности. Предлагается персональная программа реабилитации.
Отказ также можно оформить в письменном виде. За 2 месяца до окончания срока инвалидности проводится переосвидетельствование. Для инвалидов первой группы установлен срок 2 года, второй и третьей – один год.
Согласно медицинской статистике частота смертности от инсульта в РФ уступает только кардиальной патологии. С 
выраженным сужением просвета церебральной артерии в течение первого месяца погибает 15% больных.
У половины наблюдается мозговое кровоизлияние, у 40% — субарахноидальное кровотечение, 10% пострадавших при этом теряют былую трудоспособность, а 20% становятся инвалидами, требующими постороннего ухода. Всем категориям требуется пожизненное дорогостоящее лечение.
Регулярно посещайте кардиолога, контролируйте свое давление, избегайте стрессов, переедания и переутомлений. Патологии сосудов головного мозга угрожают жизни, поэтому победить атеросклероз можно только при помощи врача. Не увлекайтесь самолечением!
Рекомендации невропатолога доктора М.М. Шперлинга по улучшению качества жизни при церебральном атеросклерозе – на этом видео
Как показывает практика и утверждают специалисты, больным людям присваивается инвалидность при атеросклерозе сосудов головного мозга. То же самое происходит и при поражении сосудов нижних конечностей. Если говорить об атеросклерозе как таковом, то он представляет собой патологическое состояние в хронической форме, при котором на внутренней стороне стенок сосудов происходит отложение холестерина и других жиров, которые представлены в виде налетов и бляшек. При этом происходит уплотнение и потеря эластичности самих стенок артерий. В результате происходит сужение просвета артерий и затруднение кровотока.

Это приводит к тому, что ткани недополучают необходимые питательные вещества, а какие-то органы и вовсе перестают нормально функционировать. В более сложных случаях у больных людей происходит закупорка сосудов, что приводит к омертвению тканей.
Подобное заболевание, как правило, свойственно лицам среднего и преклонного возраста. Тем не менее бывают случаи, когда подобные процессы развиваются и у маленьких детей, а также новорожденных. Наверняка людям, столкнувшимся с подобным диагнозом, а также их близким, интересно знать, дают ли инвалидность по причине атеросклероза сосудов.
Причины заболевания артерий

Специалисты выделяют следующие факторы, способные спровоцировать развитие данного заболевания:
- Курение можно назвать главной причиной атеросклероза. Никотин, который содержится в табаке, способствует развитию спазмов сосудов и мешает нормальному кровотоку. Этот путь является самым прямым к развитию тромбофлебита и атеросклероза.
- Излишняя масса тела.
- Частое употребление продуктов с высоким содержанием животных жиров и высокий уровень холестерина.
- Сахарный диабет, понижение уровня половых гормонов и гормонов щитовидной железы.
- Наследственная предрасположенность.
![]()
Хроническое состояние стресса.- Гипертония.
- Возраст.
- Пол пациента, при поражении артерий нижних конечностей основная доля пациентов, как правило, приходится на мужчин.
- Невысокая двигательная активность.
- Чрезмерные психоэмоциональные нагрузки.
Инвалидизация при церебросклерозе
Указанное заболевание считается наиболее распространенным в наше время. И при атеросклерозе сосудов головного мозга страдает весь организм. Главная опасность подобного заболевания заключается в том, что оно протекает бессимптомно, вследствие чего выявить недуг на ранних стадиях и предотвратить инвалидизацию больного не всегда удается.
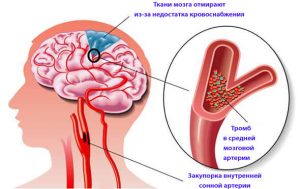
К тому же среди причин летального исхода атеросклероз сосудов головного мозга занимает одно из первых мест в мире. При данном патологическом состоянии пациент становится инвалидом не по причине самого поражения сосудов, а вследствие развития осложнений, которые при отсутствии соответствующего лечения и профилактики очень скоро начинают проявляться.
Пациент может получить инвалидность в том случае, если был выявлен стеноз сосудов, при котором даже самое незначительное перенапряжение способно привести к инсульту и прочим серьезным последствиям. Вероятность подобного развития событий будет зависеть от состояния иммунной системы пациента, генетической предрасположенности и существующих факторов риска. Если пациент не будет находиться под постоянным наблюдением врачей, то заболевание будет только прогрессировать.
При развитии церебросклероза группа инвалидности присваивается в следующих случаях:
- при развитии микроинсульта;
- в случае развития острого расстройства коронарного кровотока;
- в случае стеноза и аневризмы аорты.

Каждое из приведенных заболеваний трудноизлечимо и при запущенной форме приводит к инвалидизации пациента. После перенесенного инсульта пациент становится нетрудоспособным по причине паралича конечностей, снижения их активности, а также сокращения возможностей головного мозга. Оформление инвалидности пациентам осуществляется на основе результатов медико-социальной экспертизы.
Атеросклероз ног и инвалидизация
В случае инвалидности при атеросклерозе нижних конечностей возможно несколько групп. И провоцирует это развитие осложнений заболевания отсутствие своевременного лечения.
Но нельзя списывать со счетов, что рискует получить инвалидность и осложнения тот пациент, у которого таковы индивидуальные особенности организма и генетическая предрасположенность. Если состояние больного человека не контролируется лечащим врачом, то дальнейшего развития патологии не избежать. А это чревато самыми тяжелыми последствиями. При развитии болезни определить инвалидность позволяют такие патологии, как микроинсульт и инсульт, облитерирующий атеросклероз, инфаркт миокарда, аневризма и стеноз аорты.
В свою очередь, при развитии инсульта пациент может получить инвалидность при облитерирующем атеросклерозе. Последнее подразумевает паралич либо парез нижних конечностей в результате поражения сосудов нижних конечностей. Если не заняться лечением заболевания и игнорировать его симптомы, то в итоге это может привести к ампутации ног.
Таким образом, пациенты с атеросклерозом сосудов получают группу инвалидности. Однако это является свидетельством того, что патологический процесс развился до такой степени, что привел к тяжелым осложнениям, выраженным в частичной утрате некоторых способностей человека.
Стеноз шейного отдела позвоночника – это процесс уменьшения просвета позвоночного канала вследствие развития различных патологических структур. Как правило, склонность к образованию стеноза чаще всего проявляется у людей старше 55 лет. В четверти случаев развития заболевания диагностируют стеноз шейных позвонков. При отсутствии своевременно принятых мер, спинальный стеноз является причиной нетрудоспособности и инвалидности.
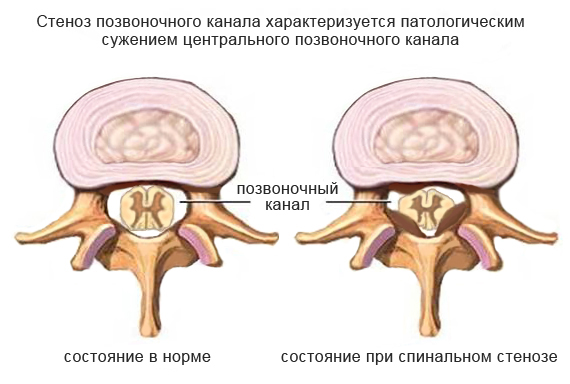
Виды стеноза шейного отдела
Данная патология представлена следующими группами.
- Врожденный (первичный) стеноз, когда заболевание развивается вследствие врожденных отклонений в строении позвоночника.
- Дегенеративный, приобретенный или вторичныйстеноз сосудов шеи является следствием деструктивно-дегенеративных приобретенных изменений.
- Комбинированный, или смешанный стеноз определяют при наличии различных причинных факторов развития.
По площади поражения различают относительный стеноз и абсолютный (площадь менее 75 мм² или более 75мм² соответственно).
Латеральный стеноз определяют при сужении межпозвоночного отверстия до 0,4 см и менее.
Термином саггитальный стеноз обозначают сужение канала в одноименной плоскости.
Анатомически выделяют следующие типы шейного стеноза спинномозгового канала:
- боковой или латеральный, когда место выхода корешков (корешковый канал) спинного мозга уменьшается в объеме;
- центральный, когда на дужке шейного позвонка (в месте выхода корешков) расстояние от задней поверхности до боковой – уменьшается.
Почему возникает шейный стеноз?
Стеноз позвоночного канала шейного отдела развивается по нескольким причинам:
- Перелом позвоночника со сдавлением позвонков (компрессионный);
- Врожденные патологические изменения в строении позвонков;
- Воспалительные заболевания позвоночника;
- Болезнь Бехтерева;
- Опухолевые процессы;
- Грыжа межпозвоночного диска;
- Хронические заболевания суставных поверхностей позвоночника;
- Спайки после операции;
- Избыточный вес;
- Смещение межпозвоночного диска;
- Костные разрастания и остеофиты;
- Нарушение строения задней желтой связки;
- Остеохондроз.
Стеноз сосудов шеи развивается вследствие уменьшения полости, где находится спинной мозг, нервы и сосуды позвоночника. Сначала жалобы возникают при определенных поворотах и наклонах, затем нарушается кровоток и положение усугубляется.
Со временем давление спинномозговой жидкости повышается, провоцируя застойные и воспалительные процессы.
Симптомы
Симптомы абсолютного сагиттального стеноза определяются тем, какие структуры подвергаются сдавливанию. Заболевание медленно прогрессирует.
- Возникают боли в шее – сначала в определенном положении, постепенно переходящие в постоянные, могут отдавать в руки, плечи, затылок или лопатки.
- Кружится голова при резких наклонах и поворотах, возможны обмороки.
- Головные боли в висках и в затылке.
- Чувствительность кожи головы, рук и шеи нарушается.
- В руках чувствуется дискомфорт и слабость.
- Тонус верхних конечностей и мышечного каркаса повышается.
- Наблюдаются изменения работы органов таза: поносы чередуются с запорами, недержание кала и мочи.
- Слабость в ногах.
- Дыхание затрудненное, поверхностное или учащенное.
- Паралич конечностей или полная обездвиженность.
Особенности диагностики
Врач начинает с беседы с пациентом, в ходе которой выясняет:
- жалобы на момент обращения;
- предрасполагающие к заболеванию факторы;
- перенесенные ранее заболевания.
Для врача важно положение тела, которое вынужден принимать пациент, он пальпирует позвоночник с целью определения пораженного отдела.
Пациенту назначают дополнительное обследование:
- рентген позвоночника в двух проекциях для определения костных наростов, выявления разрушенных и сросшихся позвонков, нарушения структуры суставов, наличия новообразований, определения их размера, расположения и структуры;
- КТ позвоночника, чтобы найти причину развития болезни с учетом мельчайших изменений;
- МРТ (при отсутствии противопоказаний), чтобы обнаружить изменения хрящей, нервов и сосудов;
- миелограмма, чтобы найти изменения структуры спинного мозга, проходимости канала и состояния спинномозговой жидкости.
Как лечат стеноз шейных артерий?
Стеноз артерий шейного отдела лечат с использованием консервативных методов (физиотерапевтических процедур и медикаментов) и при помощи оперативного вмешательства.
Курс лечение подбирается для каждого пациента, с учетом особенностей его состояния:
- обезболивающие средства (НПВП) с анальгезирующим и противовоспалительным действием;
- инъекции гормональных средств внутрь позвоночника для уменьшения отечности, сдавления тканей и болевого синдрома;
- мочегонные средства для уменьшения давления спинномозговой жидкости и снятия отечности;
- электрофорез с новокаином для обезболивания пораженного отдела;
- магнитотерапия для уменьшения отечности и обезболивания;
- при напряжении мышечного каркаса используют массаж;
- лечебная физкультура – специальные упражнения при стенозе помогают укрепить сердечнососудистую систему, мышцы рук и шеи;
- мануальная терапия;
- иглорефлексотерапия;
- тракция позвоночника.
Хирургические методы используются, если консервативный подход не дает стойкого эффекта или развитие заболевания ставит под вопрос жизнь пациента и его трудоспособность. Сегодня существует множество способов оперативного лечения, но максимальную эффективность дают три операции:
- декомпрессивная ламинектомия – операция по удалению структуры, вызывающей сужение канала (грыжевые выпячивания, опухоли, межпозвоночные диски и дуги, остеофиты;
- установка стабилизирующих систем;
- установка импланта после удаления пораженного фрагмента.
Возможные осложнения
Стеноз позвоночного канала шейного отдела вызывает следующие последствия:
- паралич и парез;
- нарушение работы тазовых органов;
- обездвиженность пациента;
- инсульт;
- смерть.
Профилактика стеноза шейного отдела
Для предотвращения развития заболевания следует использовать профилактические мероприятия:
- разминание шеи - исключение гиподинамии;
- ЛФК;
- правильная осанка, в том числе во время работы за компьютером;
- правильное питание;
- при необходимости своевременное обращение к специалисту.
Отзывы пациентов говорят о том, что при обращении в медицинское учреждение на ранних стадиях в течение 6-12 недель болевой синдром у большинства из них исчезает. В запущенных случаях, как правило, стеноз позвоночной артерии шейного отдела требует стационарного лечения в течение длительного времени.
Нарушение кровообращения может быть спровоцировано различными факторами: от повреждения самого кровеносного сосуда до аномалий развития. Поэтому далее подробно разберем особенности возникновения и терапии синдрома сужения позвоночной артерии.
Характеристика болезни
Стеноз позвоночной артерии шейного отдела —, патологическое явление, при котором происходит сужение либо закупоривание сосудистого просвета.
Именно позвоночная артерия (ветвь подключичной артерии) является главным источником кровоснабжения шейного сегмента позвоночного столба. Она кровоснабжает тела 6 из 7 шейных позвонков.
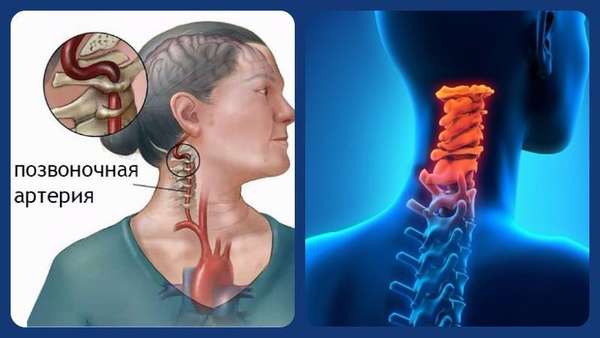
Справка. Также имеются и второстепенные источники кровоснабжения (восходящая и глубокая шейные артерии).
При развитии недуга происходит нарушение снабжения мозга необходимыми веществами и кислородом, что в свою очередь грозит развитием ишемической болезни и инсульта мозга.
Диагностирование патологии осложняется тем, что на начальных стадиях ее развития симптомы практически отсутствуют.
Справка. Характерные признаки стеноза появляются в случае сужения сосуда больше чем на 50-55%.
Развиться может как сужение левой позвоночной артерии, так и правой. Бывают случаи, когда стеноз поражает сразу оба сосуда.
Недуг является серьезным, поскольку может привести к инвалидности и смерти больного. Поэтому во избежание последствий к лечению следует приступать немедленно.
Симптомы и диагностика
Симптоматика не будет зависеть от того произошло сужение левой позвоночной артерии либо правой. Общая клиническая картина в обоих случаях состоит из таких проявлений:

Также могут возникнуть дополнительные проявления: ухудшение слуха, кровотечения из носа, тошнота и рвота, частые перепады настроения.
Симптомы и лечение стеноза позвоночной артерии взаимосвязаны между собой, ведь от характера и особенностей патологического процесса будет зависеть терапевтическая тактика.
Поэтому пациент проходит тщательное обследование, в ходе которого применяются следующие диагностические методики:

- Оценивание состояние, сбор анамнеза.
- УЗИ сердца.
- Ангиография —, позволяет оценить состояние сосудистых стенок и исследовать их диаметр.
- Ультразвуковая допплерография —, для определения характеристик кровотока.
- Рентгенография —, применяется для определения состояния сосудов и степени их стеноза.
- КТ, МРТ —, для выявления причин патологии.
По результатам обследования специалист подбирает схему терапии, ориентируясь на особенности поражения, возраст и индивидуальные особенности пациента.
Причины
Развитие недуга может произойти под влиянием различных отрицательных факторов.
В медицине классифицируют причины сужения позвоночной артерии на несколько групп:
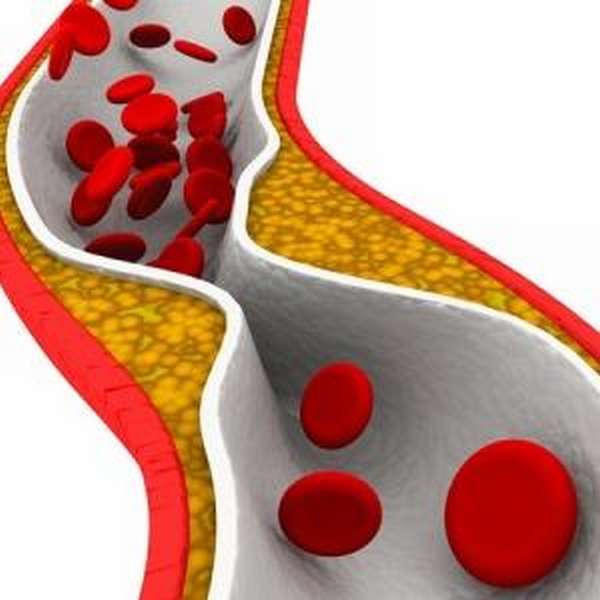
- врожденные —, наследственная предрасположенность может привести к врожденным изменениям в развитии сосудов. Если патология не развивается, то люди ведут полноценный образ жизни,
- приобретенные —, атеросклероз, нарушение метаболизма, сахарный диабет. Требуют обязательной терапии,
- травматические —, ушиб с формированием гематомы, перелом. При слабом регенеративном процессе происходит сужение просвета вплоть до полной закупорки.
К группе риска можно отнести людей, чья профессиональная деятельность связна с чрезмерными умственными нагрузками, спортсменов (недостаточность кровоснабжения при гипертонусе лестничных мышц), а также людей, страдающих от ожирения, артериальной гипертензии.
Лечение
Как лечить сужение правой позвоночной артерии? Терапия недуга осуществляется с учетом причины развития патологического недуга, его разновидности и характера протекания.
Справка. В основном применяется медикаментозная и хирургическая терапевтическая методика.
При лекарственной терапии применяются следующие виды препаратов:
- НПВС —, Ибупрофен, Вольтарен.
- Антидепрессанты —, Амитриптилин.
- Нейротрофические средства —, Церебролизин, Ноотропил.
- Сосудистые лекарства —, Актовегин, Кавинтон.
- Симвастатины —, Акталипид.
- Антиоксиданты —, комплексы витаминов и микроэлементов.
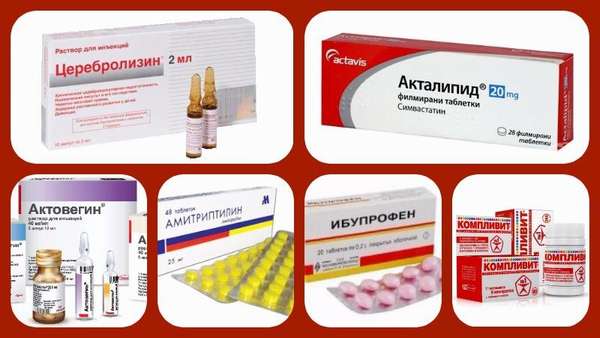
Хирургическое вмешательство применяется в тех случаях, когда болезнь вызвана травмированием либо при достижении стеноза 70%.
Операция может быть выполнена одной из хирургических методик:
- каротидная эндартерэктомия —, удаление холестериновых бляшек и восстановление сосудистого просвета,
- эндартерэктомия —, удаление пораженного сосудистого участка с дальнейшей установкой импланта,
- ангиопластика —, расширение просвета катетером либо проволочным каркасом.
Выбор хирургической методики зависит от причины возникновения недуга, также учитываются имеющиеся противопоказания.

Лечение стеноза позвоночной артерии народными средствами на сегодняшний день не способно устранить проблему.
Различные отвары, настойки на основе лекарственных растений способствуют укреплению сосудистых стенок, нормализации их тонуса, регулирования АД, нормализации кровообращения.
А вот повлиять на уже суженные сосуды и восстановить их просвет они не могут.
Поэтому применять народные средства при данном заболевании целесообразно в качестве профилактики.
Профилактика
Специфических профилактических мероприятий данного патологического явления не существует, однако следует придерживаться таким рекомендациям:

- избегать травмирований,
- не перенапрягаться умственно и физически,
- выполнять дыхательные упражнения,
- заниматься физкультурой,
- правильно и полноценно питаться,
- исключить употребление спиртных напитков.
Также следует посещать врача при возникновении первых симптомов, чтобы обеспечить своевременное лечение и предотвращение опасных последствий.
Заключение
Нарушение кровообращения в любых проявлениях является опасным состоянием, поскольку кровь в организме человека является своеобразным транспортом по доставке питательных веществ и кислорода к тканям и органам.
Без этой функции может развития гипоксия и отмирание клеток тканей. Поэтому возникновение характерной симптоматики должно побудить человека к немедленному посещению врача.
Читайте также:





