Стабилизация позвоночника шейный отдел
Стабилизацией называется хирургическая установка специальных приспособлений на позвоночник, которые фиксируют части позвонка или смежные ниже- и вышележащие тела, препятствуя их смещению по отношению друг к другу и ликвидируя деформирование хребтовой оси. Проще говоря, стабилизирующая операция предполагает коррекцию положения, предотвращение нестабильности и повышение опороспособности позвоночного столба на любом из его сегментарных уровней. Процедура сложная, длится от 2,5 до 4 часов, выполняется под общим наркозом.
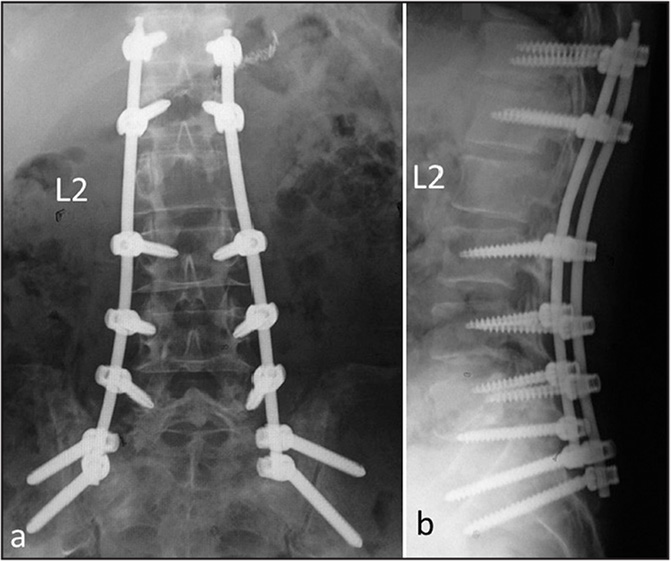
Стабилизационная система на рентгене.
В большинстве случаев проблемный сегмент стабилизируют с помощью металлоконструкций, чаще представленных транспедикулярными системами и пластинами с винтами из высокотехнологичных сплавов металла. В хирургии такая техника называется инструментацией позвоночника. Кроме металлоконструкций, для стабилизации также могут быть применены полимерные устройства, сделанные, например, из углеводородного волокна или резорбирующегося высокомолекулярного биополимера. К отдельной разновидности стабилизирующих вмешательств, которые не причисляют к инструментации, относят установку кейджей имплантатов межпозвоночных дисков.
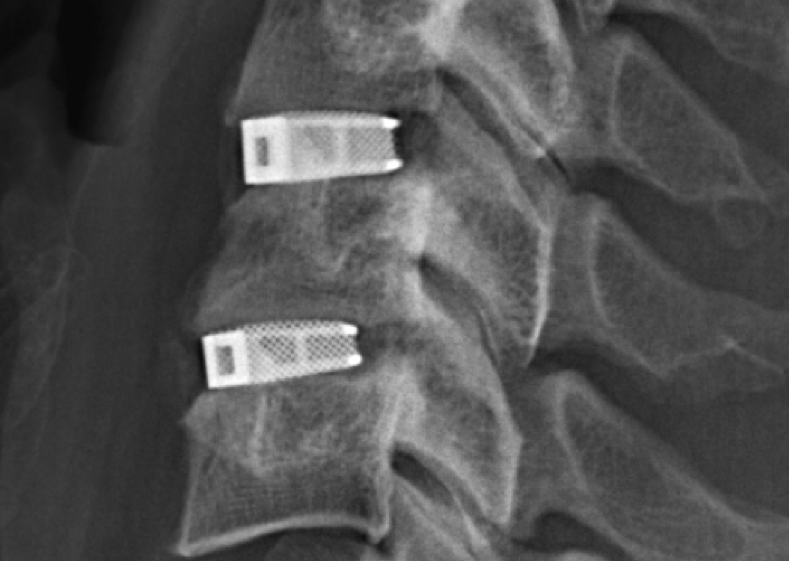
Кейджы межпозвоночных дисков поясничного отдела.
В преобладающем количестве подобные операции заключаются в достижении полного обездвиживания патологических уровней за счет прочного скрепления двух или более позвонков ригидными конструкциями. Это позволяет позвонкам с течением некоторого времени (от 3 до 6 месяцев) срастись между собой и образовать единый неподвижный костный блок. То есть, на прооперированном поле подвижность между позвонками будет заблокирована, а человек сможет нормально двигаться и ходить, не испытывая при этом боли и прочих неврологических расстройств.
Если выполняется одноуровневая фиксация, искусственно созданная обездвиженность будет неощутимой. При многоуровневой технике стабилизации, что требуется не так уж и часто, позвоночник в определенных местах утратит гибкость, из-за чего некоторые элементы движений станут выполняться несколько в ограниченной амплитуде.
Современные достижения в области методов спинальной фиксации не ограничиваются сугубо на жестком соединении и полном сращении позвонковых тел. Сегодня благополучно ставят различных форм и размеров динамические стабилизаторы без создания спондилодеза, цена на них выше, чем на традиционные неподвижные конструкции. Внутренние динамические системы дают возможность максимально сохранить движения между поверхностями тел позвонков, при этом полностью ограничивают их выход за пределы физиологических значений подвижности.
Информацией о том, сколько стоит процедура стабилизации позвоночника, располагают форум в интернете. Однако важно учесть, что цена на нее, приближенная к истине, устанавливается специалистом только после очного осмотра пациента и оценки результатов полной диагностики. Исключительно после четкого понимания клинической ситуации хирург определяет, нужна ли вообще операция, сколько сегментов нужно укрепить и какую именно систему по техническим параметрам выгоднее поставить. Примерный диапазон расценок (акцент на Россию) на интересующий вас вид хирургии, возможно, найдете в этой таблице.
| Наименование услуги (без учета имплант-систем) | Стоимость, руб. |
| Межтеловый спондилодез (классика) | 60000-103000 |
| Инструментация спондилолистеза | 50000-75000 |
| Транспедикулярная инструментация кифоза | 120000-165000 |
| Коррекция сколиоза по методике Сук-Ленке | 158000-237000 |
| Межпозвонковая фиксация кейджем | 18000-25000 |
| Удаление опухоли/грыжи+стабилизация отдела | 120000-170000 |
| Трансфораминальный поясничный межтеловый спондилодез | 73000-100000 |
| Междужковый спондилодез (винтовой способ) | 45000-105000 |
| Стабилизация динамическим имплантом (1-ой кат. сложности) | 58000-90000 |
| Имплантация растущей спинальной системы | от 160000 и выше |
Системы стабилизации позвоночника жесткого типа
Жесткие, или неподвижные металлоконструкции подразумевают закрепление позвонков в постоянном фиксированном положении. Устанавливаются они из заднего доступа (со стороны спины) под контролем КТ и рентген-аппаратуры. Крепятся к позвонкам резьбовыми винтами, которые погружают в костные тела на глубину до 80%. Рекомендуют ставить подобного плана системы сугубо в безальтернативных случаях, если ни один другой вид лечения не сможет решить проблему с поврежденным отделом позвоночника.


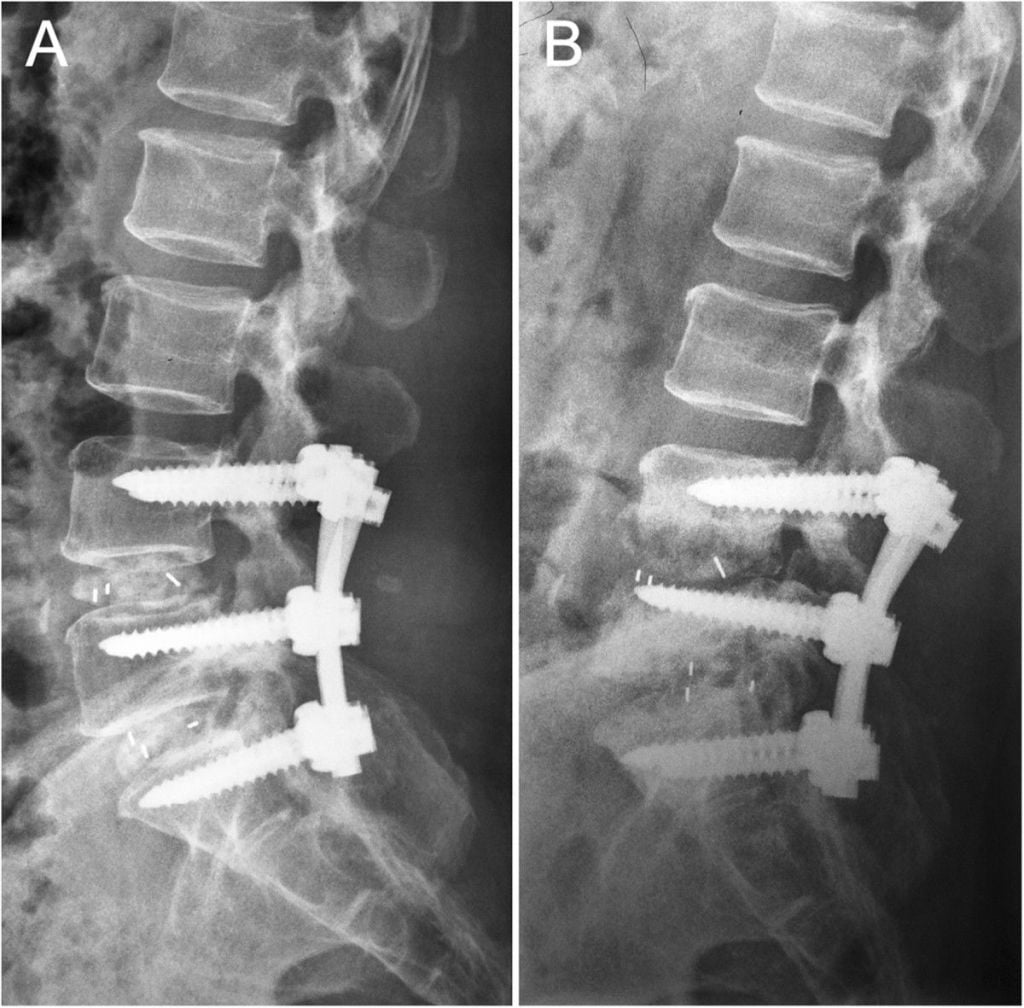
Стабилизация поясничного отдела.
Показаниями к вживлению ригидных конструкций транспедикулярной фиксации, в том числе и Krypton®, служат практически все случаи позвоночной нестабильности:
- выраженный листез позвонков;
- травмы позвоночника (вывихи, переломы и пр.);
- спинальные новообразования;
- дегенеративные патологии, сопровождающиеся неврологическим дефицитом, например, межпозвоночные поясничные грыжи;
- сколиотическая болезнь и кифоз;
- несостоявшийся артродез;
- последствия неудачно выполненных вмешательств и др.
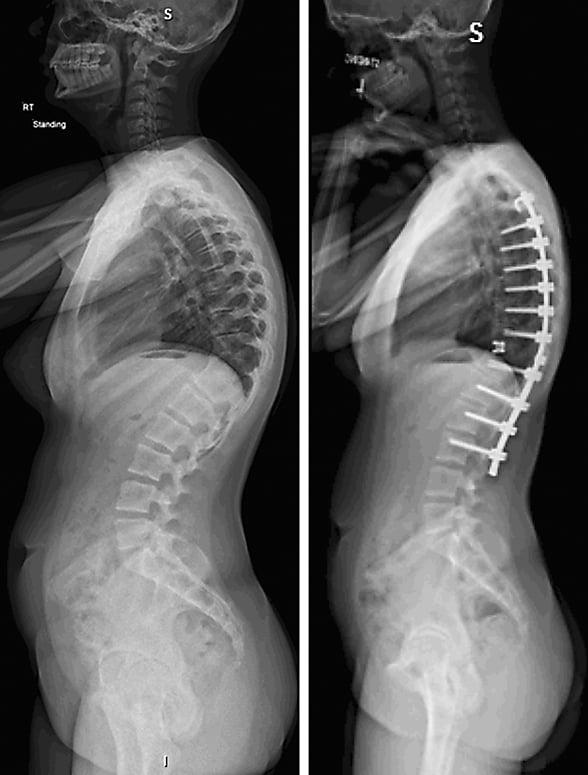
Коррекция кифоза грудного отдела.
Абсолютными противопоказаниями являются локальная деградация костной ткани (остеопения и остеопороз), местный инфекционно-воспалительный процесс, непереносимость металлов.
Динамическая стабилизация позвоночника
Динамическая стабилизация (ДС) – вживление всевозможных модификаций протезов, которые фиксируют определенную область позвоночника, не блокируя полностью ее функциональную подвижность. Подвижные имплантаты контролируют двигательную амплитуду в стабилизированном отделе в пределах физиологической нормы. Клинические наблюдения и отзывы свидетельствуют о том, что динамическая фиксация в отличие от стандартной ТПФ дает больше перспектив на положительный исход. Почему?
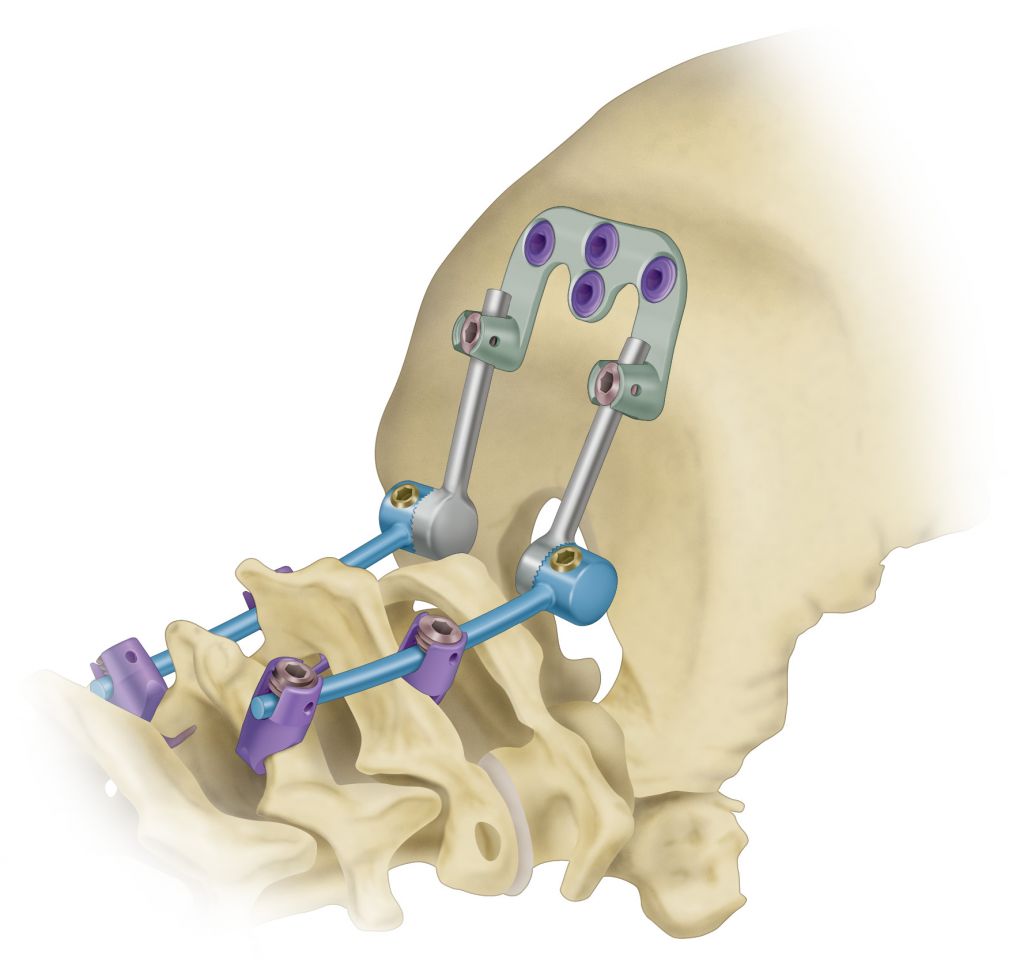
Классический транспедикулярный метод предполагает полное обездвиживание фиксируемой зоны за счет слияния (сращения) позвонков в единую кость, что может стать причиной возникновения и ускоренного прогрессирования дегенераций смежного уровня выше или ниже стабилизированной области (встречается у 10-15% пациентов спустя 6-12 месяцев), неправильного сращения костных элементов и формирования ложного сустава. Подобные патологические признаки ведут к возвращению болевого синдрома, серьезным неврологическим нарушениям, проблемам с передвижением, образованию вторичных деформаций спины и, как следствие, к необходимости проведения повторной операции.
Динамическая стабилизация практически не приводит к таким последствиям, потому что сориентирована одновременно на восстановление опоропрочности и выгодное сохранение естественной биомеханики позвоночника с грамотным перераспределением нагрузки. В отдельных случаях, когда без межтелового спондилодеза никак нельзя обойтись, его уместно сочетать с ДС. Это необходимо для того, чтобы разгрузить выше- и/или нижестоящие позвоночно-двигательные элементы и предупредить преждевременное развитие и прогрессию дегенеративно-дистрофических процессов в них.
Ассортимент стабилизаторов, сохраняющих подвижность, представлен следующими вариантами приспособлений для внутренней фиксации позвоночника:
- тотальными протезами межпозвоночного диска;
- протезами для замены только пульпозной части диска с сохранением биологического единства фиброзного кольца;
- имплантатами для замещения дугоотростчатых суставов;
- подвижными устройствами межостистой стабилизации;
- динамическими транспедикулярными системами.
Перечисленные системы и импланты для создания декомпрессивно-стабилизирующего эффекта производятся из нитинола, титана, термопластичных полимеров, полиамида, силикона, лавсана. Есть и гибридные модели, где определенные детали выполнены из инновационного сплава металла, а другие – из высокомолекулярных органических материалов. Все они наделены идеальными параметрами биосовместимости с организмом человека и оптимально приближенным к позвоночным структурам модулем упругости.
К динамической стабилизации прибегают дегенеративных изменениях диска и стенозах позвоночного канала, вызывающих сильную болевую симптоматику в результате сдавливания спинномозговых корешков и компрессии спинного мозга, когда осуществлять обычный артродез еще рано.
Отзывы об операции по стабилизации позвоночника
Пациенты, которым была проведена стабилизация поясничного отдела (моно- или многоуровневая), шейного или грудного отдела, оповещают в отзывах об определенных трудностях в процессе восстановления. Распространенная беда – это появление таких послеоперационных осложнений, как:
- поломка, смещение имплантированного стабилизатора (стержня, пластины, винтов, кейджей и т.д.);
- развитие местных воспалительных или инфекционных реакций;
- усиление болей в месте установленной конструкции;
- нарастающая мышечная слабость в руках или ногах.
3 месяца после операции.
Самое печальное, что часто виновниками неблагополучных операций становятся ошибки малоопытных специалистов, которые плохо спланировали ход процедуры, допустили грубые погрешности в технической части ее реализации. К негативным результатам нередко приводит также неправильно составленный и безответственно пройденный курс реабилитации.
- Болевой синдром и потеря чувствительности конечностей, по сути, если и были в дооперационном периоде, после стабилизации должны иметь тенденцию к сокращению. В противном случае, их появление вполне может говорить о том, что в процессе ответственного сеанса врач поранил нерв, сосуд или даже спинной мозг при создании доступа или в ходе соединения и перфорации позвонков. Эти осложнения нередко носят необратимый характер и чреваты параличом.
- Поломка, разболтанность, миграция компонентов имплантата сопровождаются тоже болезненными ощущениями, чувством инородного тела в спине. Причиной тому довольно часто является плохо произведенная фиксация установочной системы или же вообще ненужное назначение операции, несмотря на наличие явного противопоказания – низкая плотность костной ткани. В некоторых случаях к таким явлениям приводит неадекватная реабилитация или несоблюдение пациентом необходимых ограничений по физической активности. Исправить ситуацию реально только путем переустановки или полного извлечения устройства.
- Инфекционные процессы в зоне операции развиваются из-за несоблюдения норм антисептики в операционной, то есть по причине занесения в рану инфекции хирургическими инструментами. Патогенез способен развиться и на почве недостаточно правильно составленного курса антибиотикотерапии, плохого ухода за раневой зоной. При глубоком распространении инфекционного процесса нужно выполнять ревизионную операцию, широкую санацию очага с применением сильного антибактериального агента.
Отсюда следует, что в осуществлении крайне сложного оперативного вмешательства на позвоночнике, в разработке восстановительной программы после стабилизирующей операции принимать участие должны только профессионалы экстра-класса. В России хорошие специалисты есть, но их мало этим и объясняется факт неудовлетворительных исходов у пациентов. Поэтому многие люди предпочитают так не рисковать, а пройти лечение за границей.
Среди зарубежных стран в сфере ортопедии, спинальной имплантации, хирургического лечения позвоночника и послеоперационной реабилитации развита Чехия. Чешские клиники – эталон современного нейрохирургического и ортопедического лечения на международном уровне. Довольные отзывы пациентов являются лучшим доказательством тому.
Нестабильность шейного отдела позвоночника – состояние, при котором позвонки приобретают патологическую (ненормальную) подвижность и смещаются по отношению друг к другу.
По мере того, как смещение усиливается, позвонки оказывают все более сильное давление на спинной мозг и позвоночные артерии, что приводит к развитию симптомов.
Причинами этого состояния могут стать самые разные факторы – от травм до наследственных заболеваний, но без лечения нестабильность шейных позвонков способна привести к крайне тяжелым последствиям.
Причины
Причины нестабильности шейного отдела позвоночника кроются, прежде всего, в особенностях строения и функций этого сегмента.

Шейный отдел – самый подвижный участок позвоночника, благодаря которому человек может делать повороты головой, наклоны, отведение головы назад и пр.
Но шейные позвонки отличаются от позвонков других отделов своими небольшими размерами и невысокой прочностью. В сочетании с высокими нагрузками, которые приходятся на шею, это становится основной проблемой.
Кроме того, мышечный корсет позвоночника в его шейном отделе достаточно слаб и неспособен в полной мере амортизировать нагрузки и поддерживать правильное положение позвонков.
При некоторых обстоятельствах позвонки, в норме образующие устойчивый и относительно жестко зафиксированный ряд, с ровным просветом спинномозгового канала, теряют свое стабильное положение. В этом случае спинной мозг и позвоночные артерии оказываются пережатыми, что существенно нарушает нервную регуляцию головного мозга и его кровоснабжение.
Основными причинами, по которым развивается нестабильность в шейных позвонках, являются:
- травмы шейного отдела позвоночника (в том числе, полученные при родах), при которых происходят повреждения тел позвонков и их связочного аппарата;
- дегенеративные и дистрофические изменения в тканях позвонков, при которых нарушается фиксирующая способность межпозвонковых дисков (протрузии, межпозвонковые грыжи, остеохондроз);
- наследственные заболевания связочного аппарата;
- послеоперационный период, в ходе которого могут наблюдаться временные нарушения стабильности позвонков;
- нарушения формирования костных и хрящевых тканей во внутриутробном периоде развития.
Факторы риска
К факторам риска, повышающим вероятность нарушений стабильности в шейном отделе и усугубляющим течение уже возникшей патологии, относятся:
- недостаточное питание тканей позвоночника, что может быть обусловлено ухудшением кровоснабжения при атеросклерозе, малоподвижном образе жизни, а также авитаминозом, нарушениями обмена веществ;
- искривления позвоночника (кифоз, сколиоз, привычная сутулость), повышающие нагрузки на шейный отдел;
- несоблюдение рекомендаций врача по восстановительному периоду после хирургического вмешательства на позвоночнике;
- эндокринные нарушения.
Симптомы

Симптомы нестабильности шейных позвонков могут широко варьироваться в зависимости от степени смещения позвонков, ущемления позвоночных артерий, спинного мозга и нервных корешков, возраста и общего состояния здоровья человека и многих других факторов.
- боль в шейном отделе позвоночника, которая усиливается при неудобной позиции головы (например, после сна на высокой подушке), резких поворотах и наклонах, продолжительном вертикальном положении тела;
- тупая, давящая головная боль различной интенсивности в области затылка и у основания черепа;
- ощущение скованности в плечах, лопатках, периодическое онемение пальцев рук.
По мере того, как подвижность позвонков повышается, и они все сильнее смещаются по отношению друг к другу, тяжесть симптомов нарастает, и к ним присоединяются:
Важно: перечисленные симптомы, развивающиеся внезапно и с быстрым нарастанием степени тяжести, требуют незамедлительного обращения к врачу: они могут свидетельствовать об остром нарушении мозгового кровообращения – состояния, при котором необходима неотложная медицинская помощь и госпитализация.
Как врач ставит этот диагноз
Первым этапом диагностики является сбор анамнеза и осмотр пациента. Комплекс симптомов и жалобы больного в сочетании с результатами физикального обследования позволяют поставить предварительный диагноз и определить дальнейшее направление диагностики.
Рентгенографическое исследование, МРТ, КТ и миелография обеспечивают точные данные касательно состояния и взаиморасположения позвонков. При выявлении на снимках специфических признаков нарушения стабильности позвонков, диагноз считается подтвержденным.
Учитывая множество патологий, которыми часто сопровождается нестабильность в шейном отделе, могут быть назначены дополнительные методы диагностики для определения причин заболевания и выявления возможных осложнений.
Осложнения
Спектр последствий при нестабильном положении шейных позвонков очень широк. Но еще более вариативна степень тяжести осложнений. Так, наиболее распространенными патологиями, к которым приводит нестабильность в позвонках шейного отдела, являются синдром позвоночной артерии (у которого множество собственных осложнений) и хронический болевой синдром.

Но последствия могут быть совершенно другого порядка: острое нарушение кровообращения в головном мозге, кровоизлияние в мозг, неспособность контролировать естественные нужды организма (недержание мочи и кала), снижение зрения вплоть до его полной потери и пр.
Такие серьезные последствия обусловлены сдавливанием позвонками спинного мозга и позвоночных артерий и нарушением работы главных органов центральной нервной системы, которые регулируют абсолютно все процессы в организме.
Но есть и хорошие новости: при своевременном обращении к специалисту, проведении комплексной диагностики и назначении лечения становится возможной не только стабилизация позвонков, но и устранение последствий, вызванных их смещением.
Лечение
Лечение нестабильности шейного отдела позвоночника – продолжительный процесс, который требует участия высококвалифицированных специалистов (ортопеда, невролога, хирурга, физиотерапевта и пр.) и самого пациента. Комплексный подход к решению проблемы позволяет на начальном этапе лечения существенно облегчить симптомы и не допустить осложнений, а вспомогательные методы лечения помогают восстановить качество жизни пациента.
Использование лекарственных препаратов при нестабильности шейного отдела позвоночника ограничено приемом нестероидных противовоспалительных средств (Кетанов, Индометацин, Нурофен, Диклофенак и пр.), которые облегчают болевой синдром и купируют воспалительные процессы.

Медикаментозное назначение может дополняться другими группами препаратов, если выявлены причины патологии, и лечащий врач видит возможности для их устранения.
Так, например, при остеохондрозе шейного отдела, вызвавшего смещение и высокую подвижность позвонков, применяются схемы лечения остеохондроза, дополненные препаратами для устранения синдрома позвоночной артерии, гипоксии головного мозга и других выявленных последствий.
Также медикаментозное лечение используется при осложнениях нестабильности позвонков. В этом случае назначаются различные группы препаратов, в зависимости от заболевания — от спазмолитиков и анальгетиков до средств, нормализующих артериальное давление и кровообращение в головном мозге.
В процессе лечения нестабильности шейных позвонков часто используется ношение специального воротника, фиксирующего шею в правильном положении. При вовлечении в патологический процесс других отделов позвоночника воротник может дополняться корсетом – оба ортопедических устройства необходимо носить определенное количество часов в сутки, и согласно рекомендациям врача.
Важно: следует помнить, что ношение корсета и/или воротника не является в буквальном смысле лечебной процедурой.
Это способ фиксации позвонков в определенном положении и равномерного распределения нагрузки, что позволяет облегчить симптомы и предупредить ряд осложнений. Таким образом, ортопедические устройства – вспомогательный, но не основной метод лечения.
При лечении нестабильности шейного отдела широко используется физиотерапевтическое лечение. Ценность физиотерапии заключается в ее способности улучшать кровоснабжение необходимых участков позвоночника и поступление в них питательных веществ.
Кроме того, такие методы как электростимуляция мышц обеспечивает пассивное укрепление мышечного корсета шейного отдела, без необходимости в физических нагрузках, которые часто противопоказаны при нестабильности позвонков.
Лечебная физкультура при смещении и нестабильности позвонков в шейном отделе назначается с осторожностью и только после детального обследования и оценки степени подвижности шейных сегментов.
Комплекс ЛФК подбирается только в индивидуальном порядке, с учетом особенностей заболевания у конкретного пациента, наличия сопутствующих заболеваний и других факторов.
Важно: занятия ЛФК при нестабильном положении позвонков шейного отдела должны проводиться под наблюдением и контролем врача. Только по мере того, как мышечный корсет укрепляется, а позвонки стабилизируются, можно переходить к самостоятельным занятиям в домашних условиях, но с обязательным выполнением всех рекомендаций врача.
Хирургическое восстановление положения позвонков остается наиболее надежным и эффективным методом лечения. Стабилизация позвонков проводится с помощью специальных конструкций, которые фиксируют каждый позвонок в физиологическом положении, выравнивая, таким образом, весь шейный отдел.
Операция проводится в ограниченном количестве случаев, и ее назначение должно быть обосновано определенными показаниями:
- Отсутствие эффекта (малая эффективность, непродолжительный результат) после консервативного, физиотерапевтического или другого лечения.
- Развитие осложнений (парезы, дисфункция тазовых органов и пр.), если их причина точно определена как нестабильность шейного отдела позвоночника.
- Быстрое нарастание степени тяжести симптомов и болевой синдром, не устраняемый лекарственными препаратами.
- Прогрессирование патологии с повышением риска ущемления спинного мозга и/или позвоночных артерий.
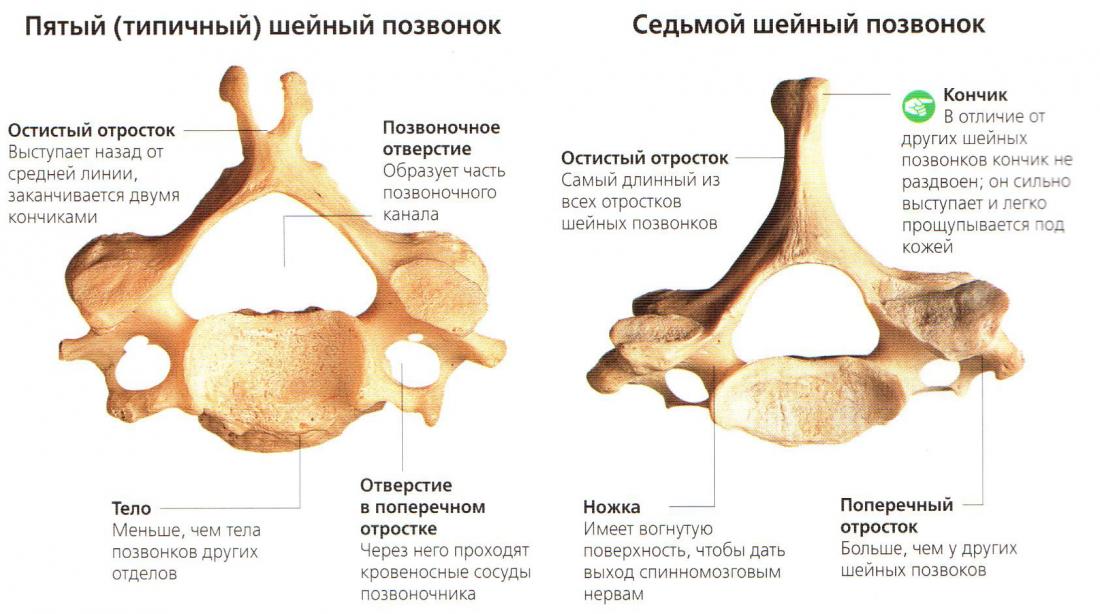
Шейный отдел позвоночника — это 7 сочленяющихся между собой позвонков, выполняющих определенную функциональную нагрузку в системе костного образования человека. Разбалансировка в подвижности и смещении пропорций может определяться как нестабильность шейного отдела позвоночника.
Симптомы и лечение патологического состояния, затрагивающего мобильность и/или стабильность позвоночных дисков позвоночного хребта, могут быть знакомы людям разной возрастной категории.
Шейный позвоночник: причины нестабильности
Позвоночные сегменты в шейном отделе представляют собой сложнейшую систему костных и хрящевых структур, взаимодействие между которыми обеспечивает стабильное состояние связочного аппарата. Благодаря наличию хрящевых суставов в межпозвоночных дисках происходит подвижность шейного отдела.
Как только появляется пропорциональная разбалансировка в костной структуре, вызванная несоответствием габаритных соотношений между сегментами позвоночника, возникает нестабильность шейного отдела позвоночника. Симптомы и лечение клинической патологии определяются, исходя из причинно-следственных факторов, вызывающих такое состояние.
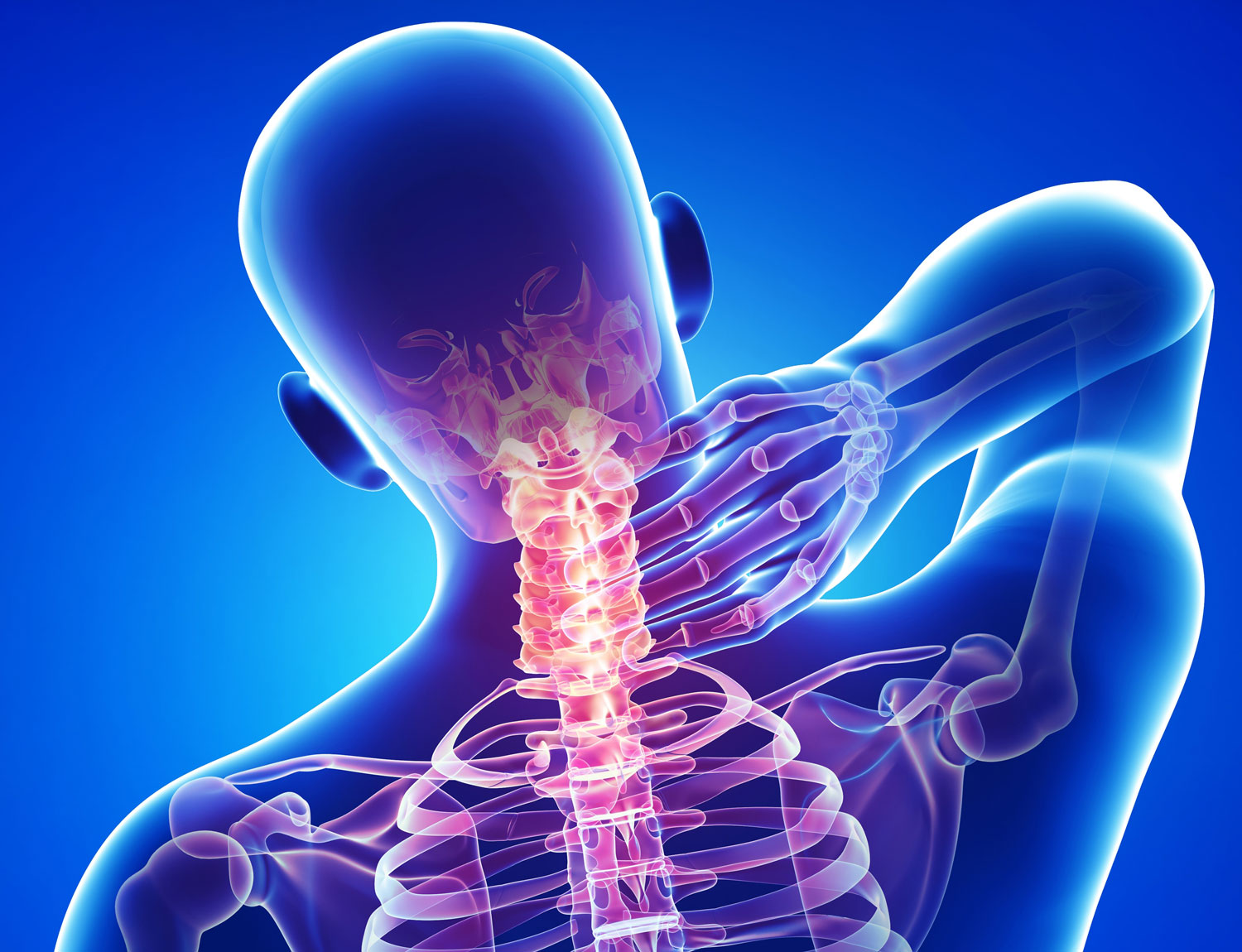
Основными причинами нестабильности хрящевого сегментального аппарата шейного отдела принято считать следующие факторы:
- генетически обоснованную врождённую несостоятельность суставного шейного аппарата межпозвоночного диска к повышенным перегрузкам;
- подвывихи и/или вывихи суставных сегментов шеи;
- хрупкость позвоночных суставов из-за нарушения минерализации;
- ослабление шейного отдела из-за разрушительных процессов дегенеративно-дистрофического характера;
- инфекционное костное поражение, вызванное туберкулёзом или остеомиелитом позвоночника;
- системные заболевания, обеспечивающие воспалительные процессы в соединительных тканях;
- межпозвоночная грыжа в шейном отделе.
Диагностировать нестабильность шейного отдела позвоночника можно лишь при помощи специального оборудования, позволяющего определить выраженность смещения сегментальных участков относительно друг друга. Для этого используются современные способы рентгенологического сканирования, ультразвукового исследования и магнитно-резонансная томография. Очень важно определить нестабильность шейного отдела в самом начале его проявления.
Развитие кривошеи в детском и юношеском возрасте происходит именно по причине сбоя работы позвоночных элементов.
Как определить первые признаки?
При нестабильности шейного отдела позвоночника симптомы патологии проявляются в болевых ощущениях. Острая сдавливающая боль имеет проникающий характер за счёт сжимания нервных окончаний смещенными позвонками шейного отдела. Болевой синдром усиливается при любых движениях головы. Сгибание и разгибание шеи доставляет человеку большой дискомфорт, обеспечивающий усиление болевых ощущений.
Лишь при наклоне головы болевая интенсивность уменьшается благодаря расхождению сочленяющихся суставных элементов в шейном отделе. Больные вынуждены поддерживать такое неудобное положение головы, так как это приносит им некоторое облегчение и избавляет от мучительных болей, которые иррадиируют в плечевую область.
Жалобы на шум в ушах, головную боль и головокружение объясняется сдавливанием спинно-мозговых нервных корешков смещенными сегментами позвоночника. Иногда при пережиме позвоночной артерии больные жалуются на потерю зрительной остроты. На все симптомы и жалобы пациентов необходимо реагировать и принимать срочные меры.
Как лечится шейная нестабильность позвоночника?
Сам факт проявления нестабильности говорит о том, что у человека уже развивается клиническая патология. Лечение нестабильности шейного отдела позвоночника начинается после установления предварительного диагноза, который может свидетельствовать о начальной стадии проявления межпозвоночной грыжи или патологического сужения центрального канала позвоночника, диагностируемый как стеноз.

Как правило, при лечении патологии вполне достаточно консервативной комплексной терапии, которая включает в себя весь арсенал возможного медикаментозного воздействия, физиотерапевтического лечения, методов рефлексотерапии, массажа и комплекса специальных гимнастических упражнений, позволяющих восстановить мышечно-связочные элементы шейных отделов позвоночника.
Хирургическая коррекция шейных отделов позвоночника проводится крайне редко. Для этого, необходимы веские основания, одним из которых, является безрезультатность комплексного терапевтического лечения.
Лечебная физкультура при шейной нестабильности
Предлагаемый комплекс гимнастических упражнений можно использовать в качестве лечебной профилактики нестабильности шейного отдела, когда дегенеративные процессы ещё не вступили в активную фазу. Кроме того, этот комплекс ЛФК поможет в стабилизации и других сегментарных отделов позвоночной системы:

- Упражнение № 1. Обеспечить подвижность шейных позвонков, позволят повороты головы в крайнее левое, а затем в крайнее правое положение. Исходное положение, стоя или сидя на стуле.
- Упражнение № 2. Опуская голову максимально вниз, необходимо коснуться подбородком грудной выемки. Это упражнение позволяет улучшить гибкость шейных позвонков и обеспечить их мышечную растяжку.
- Упражнение № 3. Исходное положение лёжа на спине с разведенными в сторону руками. На выдохе поднимаем голову, тем самых растягивая заднюю поверхность шейного отдела. На входе опускаем голову.
- Упражнение № 4. Исходное положение на левом боку с поджатыми в коленях ногами, руки вытянуты вперед. Растягиваем боковую поверхность шейного отдела, поднимая голову на выдохе вверх и опуская на вдохе вниз. После десяти повторов меняем исходное положение на правую сторону. Всё повторить.
- Упражнение № 5. Исходное положение, сидя по-турецки. Спина выпрямлена, соблюдая прямую линию от копчика до макушки головы. Поворачивая голову вправо, затем влево растягиваем мышечную поверхность шейного позвонка. Не меняя исходного положения, проделать упражнения наклона головы.
- Упражнение № 6. Исходное положение, сидя на полу с поджатыми ногами. Выполнять круговые движения головой с максимально допустимой амплитудой. Если возникает боль, то следует прекратить лечебные упражнения.
В дальнейшем, когда при очередном визите к лечащему врачу будут зафиксированы улучшения состояния, рекомендуется пройти повторный курс лечебной гимнастики, которая состоит из силовых упражнений на растяжение.

Профилактика нестабильности шейного отдела позвоночника
Лечебно-профилактические мероприятия следует проводить с самого раннего возраста. При нестабильности шейного отдела позвоночника у детей грудного возраста может возникнуть мышечно-тонический синдром, который в дальнейшем вызовет проблемы в костной системе. Поэтому лечебный массаж и физкультура очень важны в раннем возрасте. Для взрослых людей защита от нестабильности шейного позвоночника ничем не отличается от детских лечебно-профилактических мероприятий. Только массаж и активная подвижность хрящевых суставов помогут избежать патологического состояния. Немаловажное значение имеет соблюдение норм питания.
Читайте также:




