Способы фиксации шейного отдела позвоночника
Область шеи имеет особую анатомическую структуру и функционал. Небольшое повреждение способно сильно усложнить человеку жизнь, а неловкий поворот привести к травме, которая не совместима с жизнью.
Важна здесь и грамотно оказанная доврачебная помощь. Иногда неумелые попытки облегчить состояние пострадавшего способны привести к внезапной смерти или параличу. В статье рассмотрим, какие бывают травмы шейного отдела позвоночника, какие принципы первой помощи существуют, и что категорически запрещено делать, если человек повредил шею.
Повреждения связок и дисков
Повреждения связок и дисков
Самостоятельные, т.е. не совмещенные с другими травмами, разрывы связок возникают при резких, спонтанных или не координированных движениях. В таких ситуациях контроль со стороны мускулатуры минимален и возникает травма.
Симптомы могут различаться. Это зависит от степени отрыва связки шеи. Выделяют полный, частичный разрыв и отрыв некоторых волокон. Частыми признаками повреждения выступает боль и скованность в движениях. Нередко под разрывом связки могут маскироваться другие, более тяжелые травмы позвоночника.
Повреждение дисков характерно для людей зрелого и старшего возраста. Этому способствуют возрастные изменения, которые негативно влияют на состояние костной и хрящевой ткани. В более молодом возрасте разрыв межпозвоночного диска возникает в результате непрямой травмы, поднятия тяжестей или быстрых движений шеей.
При повреждении диска болезненные ощущения зависят от уровня и локализации разрыва, степени выпадения или разрушения полинозного ядра.
Обратить внимание следует, если:
Такие травмы человек часто не замечает. Симптомы появляются спустя некоторое время после повреждения (2-3 недели). Однако при появлении болевых ощущений рекомендуется зафиксировать шейный отдел и обеспечить ему полный покой. При сильной боли приложить холодный компресс.
Хлыстовая травма шеи
Хлыстовая травма шеи
Название травмы ввел американец Н. Сrowe. Суть заключается в том, что при резком движении вперед и быстром разгибании назад, движения шеи похожи на взмах хлыста. В результате происходит травмирование межпозвонковых суставов и связок шейного отдела.
Довольно распространенная травма. Ее легко можно получить в таких обычных ситуациях, как ныряние в воду, занятия спортом, неожиданное падении. При резком ударе в автомобильных авариях также существует большая вероятность получения хлыстовой травмы шеи.
Повреждения могут быть легкой и тяжелой степени тяжести:
- При тяжелой травме болевая симптоматика возникает мгновенно. Пострадавший чувствует резкую, пронизывающую боль, которая может распространяться по всему позвоночнику. Появляется головокружение, тошнота, рвотные позывы. Возможны ухудшения зрения. В некоторых случаях боль человек может ощущать в грудной клетке или в пояснице, так называемый блуждающий симптом.
- При незначительной силе удара возникает травмирование шейного отдела легкой степени. Часто пострадавший в момент травмы не ощущает никаких неприятных симптомов. Дискомфорт, боль, тошнота могут возникнуть через несколько часов или дней после травмирующего воздействия. Иногда пострадавший чувствует онемение и снижение чувствительности в конечностях.
В легких случаях первая помощь направлена на устранение неприятных ощущений. Для этого подойдут любые анальгетики. В случае тяжелой хлыстовой травмы необходимо зафиксировать шейный отдел, используя специальный воротник. Возможен прием обезболивающих и противовоспалительных препаратов.
Перелом тела позвонка
Перелом тела позвонка
Причиной такой травмы является сильное сжатие (сдавливание) этой области или сильный спонтанный удар.
Характеризуется такими симптомами:
- при переломе 1 позвонка (атлант) боль ощущается в месте травмы, а также переходит на затылок и теменную область;
- повреждение 2 позвонка характеризуется дискомфортом при поворачивании головы из стороны в сторону. Возможны онемение пальцев рук или временные параличи;
- травма 3 позвонка приводит к болевому синдрому и сильной ограниченности в движениях;
- мышцы в области перелома часто отекают, становятся твердыми и опухшими.
- в редких случаях возможны трудности с дыханием, появление головных болей, учащение сердцебиения и головокружения.
Наиболее сложным считается перелом с возникновением осколков. В таком случае трогать голову, тянуть или поворачивать запрещается. Следует положить пострадавшему на твердую, горизонтальную поверхность. Сделать фиксацию шеи в том положении, в котором находится голова. Под шею можно положить валик по типу воротника.
Ушиб шейного отдела позвоночника
Ушиб шейного отдела позвоночника
Ушиб отличается от других вид травм тем, что возникают только внешние повреждения. Сам орган не получает сильного травматического воздействия.
Характеризуется он следующими признаками:
- боль часто носит ноющий и тупообразный характер. Возникает она в месте ушиба, и распространяется на затылок. Это происходит из-за повреждения нервных волокон или корешков шейного отдела;
- из-за кратковременного нарушения связи органа с ЦНС могут присутствовать неврологические нарушения (параличи, снижение силы в мышцах);
- сбои в дыхании;
- ослабевает мышечный рефлекс;
- спутанность сознания, слуховые нарушения;
- временное нарушение координации. Часто после сильного ушиба у пострадавшего можно наблюдать нечеткую походку и несогласованность движений.
Опасность такой травмы заключается в том, что в результате удара возможно развитие гематомы. Она способна привести к инсульту из-за сдавливания артерий. В таких случаях рекомендуется приложение льда или бутыли с холодной водой. Впоследствии обращение и обследование у специалиста.
Вам также будет интересно почитать подготовленный материал:
Общие правила первой доврачебной помощи
- Проведите осмотр пострадавшего. Даже если внешних повреждений не видно, это не показатель отсутствия травмы. Определите место удара, уточните возможную силу и направление травмирующей силы.
- Положите пострадавшего на твердую и ровную поверхность.
- Обездвижение шейного отдела проводится с помощью корсета. Среди подручных средств можно изготовить воротник Шанца – специальная шина, у которой высота передней части больше задней. Для этого подойдет картон и мягкая тряпка или вата. Фиксация производится с помощью бинта. Неподвижность в области шеи уменьшит болевые ощущения, а также позволит избежать серьезных осложнений в случае наличия осколков при переломе.
- Вызвать бригаду медицинских работников.
Человек, который оказывает доврачебную помощь, должен также знать, что категорически запрещено делать при травмах шейного отдела позвоночника.
- Самостоятельно пытаться повернуть голову или потянуть шею в случае неестественного положения.
- Пытаться придать человеку сидячее положение.
- Ставить на ноги.
- При нарушении акта глотания нельзя давать медикаменты, включая жидкую форму.
- Тянуть за конечности.
- Осуществлять перемещение пострадавшего в положении сидя.
Незнание таких вещей может привести к внезапной смерти пострадавшего или, как минимум, пожизненной инвалидности.
Длинный и полезный лонг рид для профи
РЕКОМЕНДАЦИИ WILD MEDICINE SOCIETY 2019 ПО ИММОБИЛИЗАЦИИ ШЕЙНОГО ОТДЕЛА ПОЗВОНОЧНИКА. ЧТО НОВОГО?
Данные рекомендации – апгрейд публикаций WMS 2014 года по этой теме. Переводить я их дословно не буду, возьму наиболее интересные моменты и перескажу своими словами, не меняя при этом сути. Итак, поехали. На протяжении десятилетий мы используем одинаковые подходы при извлечении и транспортировке пострадавших с потенциальной травмой позвоночника. Все они основаны на том, чтобы не нанести дополнительные повреждения любыми дополнительными движениями. Однако так получилось, что не существует никаких доказательств пользы полного ограничения движений пострадавшего. В то же время появляется все больше доказательств вреда такого подхода. Особенно критично это в автономных условиях, когда иммобилизация пострадавшего многократно усложняет его эвакуацию, создавая дополнительные проблемы и даже угрозу жизни как самому страдальцу, так и спасателям.
Немного статистики: частота травм шейного отдела позвоночника в Соединенных Штатах оценивается в 54 случая на миллион человек в год, что составляет 3% от всех травм, потребовавших госпитализации. Национальный научный статистический центр обнаружил, что 38% эти травм произошли вследствие ДТП, 32% от падений с высоты и 14% от насильственных действий. Норвежское эпидемиологические исследование выявило частоту переломов шейного отдела позвоночника, как 12 на 100 000 в год. Из этих травм, 60% были следствием падений, а 21% из-за ДТП. Частота открытых операций для этих травм была 3 на 100 000 в год. Предыдущие исследования показали, что от 2 до 10% пациентов с травмой шейного отдела позвоночника имеют прогрессирование неврологического дефицита после первого обследования. Связанные факторы включают: раннее ухудшение (до 24 часов) - начальная тракция и полное обездвиживание шейного отдела позвоночника, интубация трахеи. Прогрессирование неврологического дефицита с 2 до 7 дней – устойчивая гипотензия, поздний дефицит (более 7 дней) – повреждение позвоночной артерии (от автора: вероятно, речь о диссекции артерии). Эффективность догоспитального лечения и выбранный метод иммобилизации и транспортировки не были связаны с изменением неврологического статуса. Также отмечено, что за последние 30 лет произошло значительное уменьшение случаев тяжелого повреждения позвоночника. Однако нет данных, что это связано с усовершенствованием протоколов скорой помощи. Скорее, с качеством и надежностью автомобилей и их систем безопасности.
Выделим 5 принципиальных видов травм позвоночника: 1) неповрежденный позвоночник 2) стабильная травма позвоночника без неврологического дефицита 3) нестабильный или потенциально нестабильный позвоночник без явных неврологических симптомов. 4) нестабильный позвоночник с неврологическим дефицитом 5) травмированный пациент с неизвестным состоянием позвоночника. Исторически сложилось, что в иммобилизации шеи нуждаются пациенты с травмами типов 3,4,5. В условиях доступа медицинской помощи проблем это не вызывает, а вдали от цивилизации? Возникает закономерный вопрос, так ли иммобилизация необходима, если серьезно усложнит эвакуацию пострадавшего? Согласно современной концепции, стремиться стоит к ОГРАНИЧЕНИЮ движений в позвоночнике, но не к ОБЕЗДВИЖИВАНИЮ. При этом ограничение движений – это желаемая цель, но не обязательный пункт к выполнению. Казалось бы, эти понятия очень похожи. Однако ограничение предполагает отсутствие излишних движений, разрешая физиологические. Исследования на трупах показали, что небольшие физиологические движения на могут нанести дополнительных травм. При этом, чем больше мы стараемся максимально обездвижить позвоночник, тем больший вред наносим. Это утверждение противоречит всем принципам неотложной медицины последних десятилетий, однако похоже, что это правда.
1. Положение головы и шеи пострадавшего. Во всех случаях стоит придать нейтрально выпрямленное положение головы, если это действие не вызывает выраженного сопротивления, сильной боли, усиления неврологического дефицита. КЛАСС 1С.
2. Методика извлечения пострадавшего с травмой позвоночника. Анализ с помощью 6-позиционной камеры показал, что при одетом шейном корсете наименьшие движения в шейном отделе достигались, если пострадавший сам выходил из автомобиля, чем любые иные средства извлечения. При этом хорошо инструктированный пострадавший и без шейного корсета неплохо выполнял ограничение движений шеи. Какие же устройства показали себя лучше всего? Лучше всего оказалось сочетание устройства Кендрика и филадельфийского воротника. Но мы помним, что наша главная цель – ограничение движений, поэтому любое устройство с этой задачей справляется, даже самодельное.
3. Перемещение пострадавшего с реальной или потенциальной травмой позвоночника. Ручная тракция является стандартной техникой для перемещения пациента с известной травмой позвоночника в условиях стационара. Это делается для того, чтобы сохранить позвоночник в анатомическом состоянии. Однако следует помнить, что излишняя тяга способна нанести тяжелый вред. Поэтому используйте легкую или среднюю по силе тракцию. Касательно перекладывания со щита на носилки, методика “подъем и скольжение” более безопасна по сравнению с методом log-roll. Для фиксации головы используйте прием trap squeeze, при котором ладони захватывают трапециевидные мышцы, а предплечья сжимают голову. Кстати, насчет поворота на бок и транспортировки в таком положении. Это допустимо, потому как проходимость дыхательных путей всегда приоритетна перед травмой позвоночника. Может ли это нанести дополнительную травму? В исследовании на трупах с нестабильными позвонками С5-С6 выполнялись приемы log-roll и перевода в устойчивое боковое положение. Только при переводе в устойчивое боковое положение были обнаружены смещения позвоночника до 1,4 мм. Таким образом, прием log-roll безопасен даже при нестабильной травме позвоночника, а перевод в устойчивое боковое положение – альтернативная процедура с низкой степенью опасности дополнительных травм. КЛАСС 1С.
4. Эффективность иммобилизации позвоночника для улучшения неврологических исходов. Основной проблемой и вероятной причиной смерти при иммобилизации шейного отдела позвоночника является непроходимость дыхательных путей. В одном исследовании сравнивали пациентов в Малайзии, где ни один из 120 пострадавших с травмой шейного отдела позвоночника по пути в больницу не был иммобилизирован, и пациентов одного из госпиталей США, где 334 пациента с аналогичными травмами были иммобилизированы. Так вот, в США неврологические исходы были хуже. Используйте ОГРАНИЧЕНИЕ движений, но не не ИММОБИЛИЗАЦИЮ. КЛАСС 2С.
5. Эффективность шейного корсета в иммобилизации шейного отдела позвоночника. Хотя использование шейного воротника считается золотым стандарт в иммобилизации шейного отдела позвоночника, существует мало доказательств его эффективности. Существует предположение, что нейтральное анатомическое положение желательно для поврежденного позвоночником, и шейный воротник помогает достичь этой цели. Тем не менее, одно исследование продемонстрировало, что более 80% взрослых требуют от 1 до 5 см подкладки под затылочную кость при использовании воротника для придания нейтрального положения. Также есть предположение, что шейный воротник серьезно ограничивает движения в шейном отделе позвоночника. При изучении, использование шейного воротника был лучше, чем отсутствие иммобилизации, но не эффективно уменьшало движение в нестабильном позвоночнике. В другом исследовании сравнивалось использование жесткого и обычного шейных корсетов в сочетании со спинальным щитом. Продемонстрировано ограничение подвижности в шейном отделе до 34%, притом жесткий шейный корсет не имел преимуществ, но существенно ограничивал открывание рта. При использовании фиксаторов головы на щите подвижность головы и шеи сокращалась до 12%. В других исследованиях продемонстрировано, что жесткий шейный корсет способствует статистически значимому удлинению шеи, повышая вероятность прогрессирования травмы. Также показаны частые ошибки при его использовании. Независимо от степени эффективности корсета, есть осложнения, непосредственно связанные с его использованием. Это повышение вероятности аспирации, иных видов нарушения проходимости дыхательных путей, повышение внутричерепного давление, нарушение венозного оттока от головы, пролежни, скрытие повреждения мягких тканей, нарастающего смещения трахеи, эмфиземы. В одном из исследований показано снижение ОФВ1 на 15% при использовании шейного воротника и длинного спинального щита (либо устройства Кендрика). Все эти факторы могут значительно усложнять процесс эвакуации пострадавшего в автономных условиях. Кроме того, у пациентов с анкилозирующим спондилоартритом использование шейного корсета может быть опасным вследствие давления на неповрежденные отделы позвоночника, способствуя дополнительному смещению в поврежденных отделах. Используйте мягкий шейный корсет (коммерческий или импровизированный) у всех категорий пострадавших. Нет никакой необходимости использования обычного или жесткого корсетов в условиях дикой природы. КЛАСС 2В.
6. Использование спинального щита. Вакуумный матрас имеет бесспорное преимущество перед спинальным щитом по всем аспектам. Старайтесь использовать только его, если есть возможность. КЛАСС 1С.
7. Иммобилизация шейного отдела позвоночника. Проведенный метаанализ показал, что у пациентов без неврологических симптомов или отвлекающей травмы осмотр по критериям NEXUS может помочь избежать ненужной иммобилизации шейного отдела позвоночника и рентгенографии шеи. Чувствительность метода 98%, специфичность 35%, отрицательная прогностическая ценность 100%, положительное прогностическое значение 4%. При использовании критериев NEXUS оценивается 5 параметров: отсутствие выраженной болезненности по средней линии шеи, отсутствие парезов и парестезий, отсутствие отвлекающей травмы, нарушений сознания, в т.ч. интоксикации. В одном из исследований по этой теме было обследовано приблизительно 34 000 пациентов. Травмы шейного отдела позвоночника были выявлены у 818, из них 578 были клинические проявления. Все кроме 8 из 818 пациентов были отсеяны с использованием критериев NEXUS (чувствительность 99%; специфичность 13%; отрицательное прогностическое значение 100%; положительное прогностическое значение 3%). Только 2 из 8 имели клинически значимые проявления травмы, одна из которых потребовала хирургического вмешательства. Положительное прогностическое значение указывает на то, что 97% пациентов до сих пор подвергаются ненужным иммобилизациям и визуализациям. В остальных исследованиях продемонстрированы сходные данные. Исследования также подтвердили эффективность догоспитального использования Канадского протокола по шейному отделу позвоночника. Настоящий протокол предполагает 3 вопроса, относящиеся к тому, требуется ли пациенту рентгенограмма шейного отдела позвоночника и иммобилизация: 1) присутствует фактор высокого риска (возраст >65 лет, опасный механизм травмы, парестезия)? 2) Присутствует ли фактор низкого риска, что позволяет безопасно оценивать диапазон движения (несильное ДТП, с момента травмы пациент не потребовал экстренной госпитализации, сидячее положение в отделении неотложной помощи, отсроченное начало боли в шее, отсутствие сильной боли по средней линии шейного отдела позвоночника)? 3) Может ли пациент активно двигать головой на 45 градусов влево и вправо? Сравнивалась эффективность протоколов NEXUS и Канадского: Канадский протокол оказался более чувствительным (99% против 91%; р
Одним из ортопедических приспособлений является воротник Шанца, предназначенный для мягкой фиксации шейного отдела. Его также называют шиной, шейным бандажом или фиксатором. Он используется при комплексном лечении различных состояний у детей и взрослых.
Что такое воротник Шанца?
Воротник Шанца – это съемная мягкая конструкция, состоящая из полипеноуретановой (или поролоновой) основы средней жесткости и чехла. Он выглядит как полоса или валик, сворачивающиеся в кольцо вокруг шеи и занимающие впереди пространство от подбородочной области до грудино-ключичных сочленений.

Для фиксации 2 концов воротника имеется застежка, а удобство ношения обеспечивается наличием анатомических вырезов для подбородка и надплечий. Используемые материалы являются гипоаллергенными и не вызывают раздражения кожи даже при длительном ношении.
Но эта фиксация является мягкой и не влияет на возможность поворотов головы. Этим воротник Шанца отличается от жестких ортезов для удержания шейного отдела позвоночника .
Когда рекомендуется носить воротник Шанца

Показания для ношения воротника Шанца у детей и взрослых:
После травм шейного отдела позвоночника вначале может потребоваться жесткая фиксация при помощи ортеза, который лишь в реабилитационном периоде будет заменен на более свободный ортопедический воротник Шанца.
Как работает воротник Шанца
Правильно подобранный воротник Шанца выполняет несколько задач:
Как выбрать
Воротник Шанца бывает взрослым и детским, каждая категория выпускается в нескольких размерах. Изделие подбирается индивидуально, причем для ребенка по мере роста нужно приобретать воротник следующего размера.

Для определения нужно размера следует измерить расстояние от ключицы до угла нижней челюсти. Голова при этом должна располагаться прямо, чтобы глаза находились на одной горизонтальной линии с ушными раковинами. Этот показатель соответствует требуемой высоте воротника. Вторым необходимым параметром является обхват шеи, который будет определять необходимую длину бандажа. После измерений нужно сравнить полученные результаты с размерной сеткой производителя, указанной на упаковке.
Размер по длине у воротников для взрослых может быть фиксированным или универсальным, что зависит от особенностей крепления и возможности небольшой регулировки объема.

Чаще всего размерность следующая:
После выбора размера нужно определить нужную высоту воротника, она может составлять 8–13см. У бандажей разных марок могут отличаться глубина вырезов и толщина. Поэтому при покупке стоит примерить несколько вариантов изделия одного размера, так как подбирать воротник Шанца взрослым нужно тщательно, ориентируясь на необходимость его длительного ношения.
Воротник не должен натирать, мешать глотанию и движениям нижней челюсти, сдавливать шею или препятствовать поворотам головы. Между кожей шеи и внутренней поверхностью бандажа должен свободно помещаться 1 палец.

В то же время подобранный воротник Шанца не может быть абсолютно комфортен, ведь его задачей является ограничение наклонов головы и легкое вытяжение шейного отдела позвоночника. Нижняя челюсть должна упираться в край специальной выемки по верху бандажа, а низ изделия будет упираться в ключицу. Поначалу основное неудобство при ношении будет заключаться в затруднениях при наклоне головы вперед и попытке взглянуть под ноги. Это является нормальным и не требует замены воротника.
Правила ношения
Когда врач рекомендует использовать шину Шанца для шеи, следует уточнить примерную схему его ношения. Важно выяснить, можно ли спать в воротнике Шанца взрослому, когда лучше надевать и сколько по времени его следует носить, в каких ситуациях он является обязательным.
Воротник обычно надевается сразу после сеанса лечебного массажа , физиотерапии или л ечебной физкультуры .
От этого поддержка позвоночника ухудшится, а проблемы усугубятся. В некоторых случаях врач рекомендует спать в воротнике. При этом следует использовать подобранную ортопедическую подушку.

Воротник Шанца предназначен для продолжительного ежедневного применения, обычно курс лечения составляет не меньше 1 месяца. При появлении во время ношения бандажа головной боли, тошноты, слабости в руках и других признаков ухудшения состояния нужно как можно скорее проконсультироваться с врачом. Это позволит выяснить причину таких симптомов и определиться с возможностью и необходимостью дальнейшего использования шины Шанца.
Противопоказания
Воротник Шанца оказывает скорее поддерживающую, чем корректирующую функцию и хорошо переносится. Тем не менее даже у этого мягкого изделия есть некоторые противопоказания к применению.
Появление аллергических реакций на материалы изделия требует прекращения его использования.
Воротник Шанца следует применять по назначению врача, не стоит заменять им рекомендованные более жесткие средства фиксации. При правильном ношении он оказывает должную поддержку и разгрузку шейного отдела позвоночника, что благоприятно влияет на течение основного заболевания.
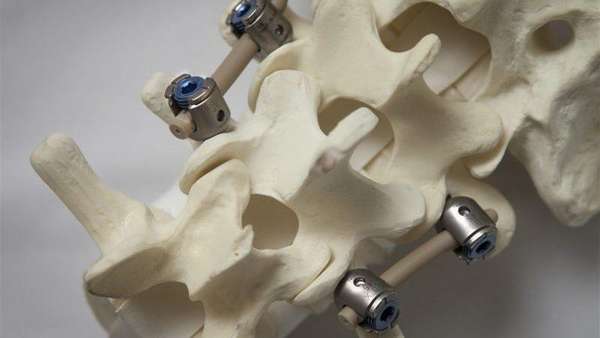
Транспедикулярная фиксация позволяет пациентам со сколиозом, переломами позвонков, стенозом, нестабильностью позвоночника значительно улучшить качество жизни в короткие сроки. Задача метода заключается в том, чтобы создать надежную опору для позвоночника. В него с помощью педикулы добавляется титановый винт.
За счет такой прочной конструкции удается достичь прекрасных результатов. Заживление происходит быстро, кости сращиваются правильно. Однако существуют определенные противопоказания к проведению данной операции. Кроме того, после нее возможны осложнения.
Что такое транспедикулярная фиксация позвоночника
Под данной операцией подразумевается осуществление фиксации позвоночника при помощи специальных титановых конструкций, которые обеспечивают его стабильность. Чаще такое лечение необходимо для пояснично-крестцового отдела, но может осуществляться и транспедикулярная фиксация шейного отдела позвоночника, однако на этой области операция проводится реже.
Минус метода состоит в том, что он может приводить к серьезным последствиям: могут развиться различные воспаления, из-за неправильного роста и функционирования позвоночника появляются сильные боли в спине.
Однозначным плюсом является то, что при правильном планировании и проведении операции пациент быстро встает на ноги и может вернуться к своей обычной жизни. Методика является малотравматичной. Очень важно выбрать хорошего специалиста.
Показания
Транспедикулярная фиксация позвоночника (ТПФ) применяется строго по показаниям. Как и при любом оперативном вмешательстве, данный метод способен привести к различным осложнениям в виде воспалительного процесса окружающих тканей, периодически появляющихся болей.
По этим причинам перед принятием решения о проведении операции необходимо взвесить все плюсы и минусы.
Однако имеется ряд патологий, при которых без транспедикулярной фиксации не обойтись. Выглядят они следующим образом:
- Искривление и дегенеративные изменения позвоночника, которые ведут к выраженному стойкому болевому синдрому, неврологическим патологическим проявлениям (парезы, параличи, нарушения функций тазовых органов).
- Переломы позвонков и другие травмы позвоночника.
- Компрессия спинного мозга.
- Нестабильность различных отделов позвоночника вместе со смещением позвонков относительно друг друга.
Что касается последнего пункта, то операция показана в случае смещения структур на 5-7 градусов. В таких ситуациях происходит сдавление нервных корешков и кровеносных сосудов, что клинически проявляется парезами (и даже параличами), пациентов также могут беспокоить недержание мочи или кала, синкопальные состояния или транзиторные ишемические атаки (при поражении шейного отдела).
Читайте как лечить сколиоз 3 степени
Противопоказания
Данное оперативное вмешательство не проводится при наличии сопутствующих патологий костной ткани инфекционного характера: при остеомиелите либо обострениях остеоартрита (носит аутоиммунный характер). Также противопоказаниями являются беременность, наличие лишнего веса, непереносимость инородных деталей (без которых транспедикулярная фиксация невозможна).
Данный метод хирургического лечения противопоказан при выраженном остеопорозе, поскольку в таких ситуациях позвоночный столб не способен удержать металлоконструкции. Это приведет только к дополнительным осложнениям.
Описание применяемой системы
Фиксаторы позвоночника выпускаются фирмами, специализирующимися на производстве медицинского оборудования. Системы для транспедикулярной фиксации позвоночника включают в себя штангу, к которой при помощи гаек крепятся винты.
При операциях требуется 2 штанги, которые соединяются между собой несколькими поперечными стабилизаторами.
Врачи предпочитают использовать вращающиеся винты, так как это облегчает саму операцию, позволяет проводить даже самые сложные вмешательства.
Чтобы контролировать установку винтов, специалисты используют механические щупы, благодаря которым можно проверить глубину и направление траектории винта, а также ультразвуковой щуп, установку винтов под навигацией или роботизированную установку.
Как узнать, есть ли искривление позвоночника?
Современные межтеловые импланты обязательно должны отвечать следующим требованиям:
- Обеспечение стабильности тел позвонков.
- Поддержание высоты межпозвонкового диска для предупреждения компрессии нервных структур.
- Содержание в них костного материала для успешного костного сращения.
- Восстановление и сохранение сагиттального и фронтального баланса позвоночника.
- Выдерживание осевой нагрузки, особенно в процессе перестройки трансплантата.
Как проходит операция
Вмешательство производится в несколько этапов, каждый из которых имеет свои особенности. Следует схематично описать операцию: пациент должен четко представлять, через что ему придется пройти.
В период подготовки пациенты проходят рентгенографию, компьютерную и магнитно-резонансную томографию, миелографию. Тактика напрямую зависит от индивидуальных особенностей конкретного больного.
Также врачи скрупулезно подбирают конструкцию, при помощи которой будут стабилизировать позвоночный столб.
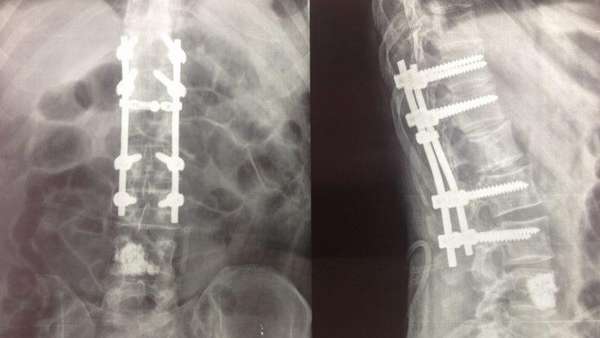
Во время операции пациент лежит на животе, ему делается анестезия. Врачи проводят разрез, при помощи которого они могут обнажить операционное поле – тот отдел позвоночного столба, фиксацию которого необходимо выполнить.
Техника операции в дальнейшем достаточно сложная. В тела позвонков вводятся винты ТПФ. Важно отметить, что хирургическое вмешательство проводят строго под рентген-контролем.
Винты скрепляются штангами, а после – гайками. Затем происходит окончательное укрепление поперечными фиксаторами. В процессе операции можно менять длину и ширину между элементами конструкции.
Последний этап – дренаж раны и наложение шва. Пациент должен быть готов к тому, что могут возникнуть различные послеоперационные осложнения: болевой синдром, нагноение раны, нестабильность самой конструкции (обычно связано с низким качеством материала).
Бывает это не так часто, но никто не даст стопроцентной гарантии благополучного протекания периода восстановления.
Реабилитация
Реабилитация после операции имеет очень важное значение. Грамотно проведенное восстановление обеспечит пациенту быстрое возвращение к полноценной жизни без каких-либо последствий.
Реабилитация комплексная, включает в себя определенный перечень процедур, направленных на возвращение функций позвоночника на прежний уровень (до развития болезни).
Восстановление и ЛФК после транспедикулярной фиксации позвоночника тесно друг с другом связаны, поскольку лечебная гимнастика способствует быстрому заживлению, препятствует возникновению осложнений.
Упражнения проводятся под контролем опытных инструкторов, которые следят за правильностью их выполнения. В течение первых недель пациент делает дыхательные упражнения, также можно осуществлять сгибания и разгибания суставов верхних и нижних конечностей, вращать кистями и стопами.
Кратность определяется индивидуально, обычно рекомендовано выполнять гимнастику до наступления усталости.
В среднем после 2-3 недель с момента операции можно увеличивать кратность для каждого упражнения. К ним добавляется гимнастика, предназначенная укрепить мышцы спины и брюшного пресса. Интенсивность упражнений также постепенно наращивается.

По прошествии 1-2 месяцев после операции пациенту разрешается работать с гантелями и другими гимнастическими приспособлениями. Рекомендовано выполнять около 30 упражнений в сутки, кратность данного комплекса должна составлять 2-3 раза в день —, только такая нагрузка обеспечит полноценное восстановление после проведенного вмешательства.
Узнайте, какими видами спорта можно заниматься при сколиозе.
Массаж имеет важное значение при лечении позвоночника после операции. Он обеспечивает активацию кровотока и обмена веществ в тканях. Также массаж способствует релаксации мышц, уменьшает выраженность болевого синдрома.
Обычно требуется 10 процедур, после чего делается перерыв. По истечении необходимого количества времени рекомендован повторный курс массажа в качестве реабилитационного метода.
Механотерапия – это методика, способствующая улучшению подвижности суставов, а также функциональности мышечного корсета. Проводится она с использованием тренажеров или других аппаратов.
Программа механотерапии подбирается только врачом-реабилитологом, упражнения выполняются под контролем инструктора. Выраженность нагрузки увеличивается постепенно. Специалисты советуют прибегать к коротким, но интенсивным тренировкам. Они дают лучший результат, чем длительные и изматывающие упражнения.
Механотерапия показана далеко не всем пациентам. Она запрещена при возникновении резкого болевого синдрома во время выполнения упражнений, а также при наличии склонности к тромбообразованию, нарушениях свертываемости крови, заболеваниях почек.
Механотерапия противопоказана в случае воспалительных процессов в суставах и костной ткани, а также в тех случаях, когда сращение после операции произошло не полностью.
Отзывы
Отзывы большинства пациентов положительны.
Кристина, 46 лет: «,У меня были огромные проблемы со спиной. Врачи выявили нестабильность шейного отдела спины. Было принято решение о проведении операции. После нее я как будто заново родилась. Спина гнется, как до болезни, я живу полноценной жизнью»,.
Алексей, 38 лет: «,Мне провели ТПФ поясницы 2 года назад. До этого мучали сильные боли, слабость в ногах. После операции я чувствую себя отлично, могу работать, заниматься спортом без каких-либо ограничений»,.
Заключение
Важно иметь представление о данном оперативном вмешательстве: как, для чего оно проводится, какими осложнениями грозит. В большинстве случаев пациенты довольны этой операцией, но каждому необходимо взвесить все аргументы (как положительные, так и отрицательные) перед принятием решения, а также прислушаться к мнению врача.
Если вовремя не принять меры, любая патология может прогрессировать, будь то сколиоз, остеохондроз или перелом, а качество жизни будет ухудшаться.
Читайте также:


