Спинномозговая иннервация нижних конечностей
Каждый спинномозговой нерв дает начало своей возвратной ветви, которая обеспечивает твердую мозговую оболочку, заднюю продольную связку позвоночника и межпозвонковый диск механорецепторами и рецепторами боли. Каждый синовиальный фасеточный (межпозвонковый) сустав (сустав между суставными отростками позвонков) иннервируют три близлежащих спинномозговых нерва. Боль, вызванная прямым повреждением или заболеванием перечисленных выше структур, проецируется на участок кожи, иннервируемый соответствующими задними ветвями.
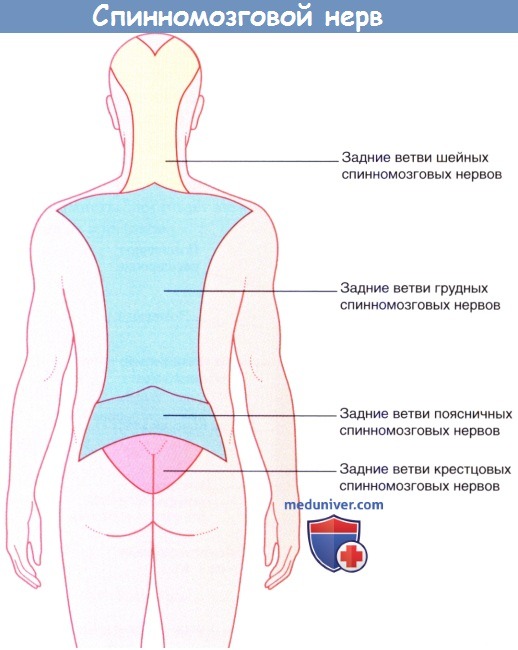
Иннервация кожи задними ветвями спинномозговых нервов.
Спинномозговые нервы сегментов L2-S2 спинного мозга идут в нижнюю конечность, поэтому дерматом L2 в области над ягодицами примыкает к дерматому S3. Схемы, подобные представленной на рисунке ниже, не отражают смешанную иннервацию кожи в области, иннервируемой несколькими следующими друг за другом задними нервными корешками.
Так, например, кожа на туловище над межреберными промежутками получает дополнительную импульсацию от спинномозговых нервов, находящихся сразу над и под основным иннервирующим нервом.
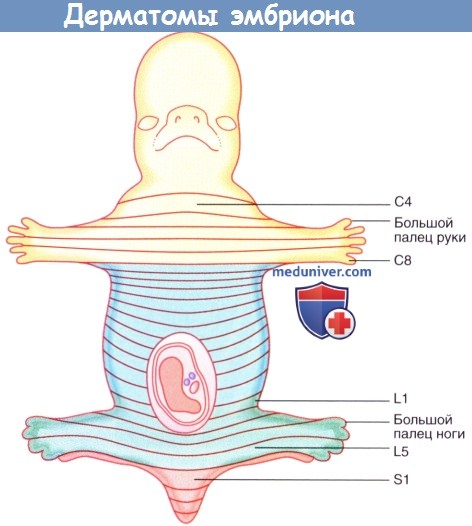
Дерматомы эмбриона. Дерматомы взрослого человека.
б) Зоны сегментарной двигательной иннервации. Каждая мышца верхней или нижней конечности получает иннервацию более чем от одного спинномозгового нерва, что обусловлено взаимным обменом импульсации в плечевом и пояснично-крестцовом сплетениях. Изменение сегментарной иннервации конечностей в зависимости от движений человека представлено на рисунке ниже.
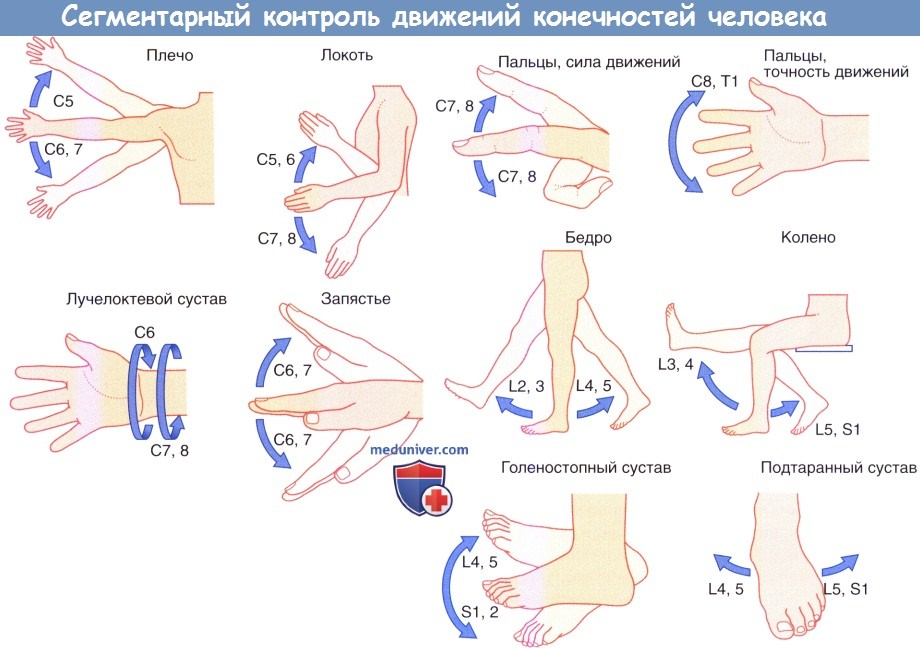
Сегментарный контроль движений конечностей человека. 
в) Сгибательный рефлекс нижней конечности. На рисунке ниже показан сгибательный рефлекс нижней конечности при перекрестной тяге разгибателей.
(А) Начало опорной фазы движения с правой ноги.
(Б) Контакт ноги с острым предметом вызывает сгибательный рефлекс нижней конечности, одновременно с которым происходит перекрестный ответ мышц-разгибателей, необходимый для поддержки всей массы тела.
1. Импульсы идут от подошвенных ноцицепторов по афферентным большеберцово-седалищным путям к телам ганглиев задних корешков, находящимся в межпозвонковых отверстиях на уровне L5-S1. Импульсация поднимается по конскому хвосту (б) и попадает в сегмент L5 спинного мозга. Часть импульсов распространяется вверх и вниз по тракту Лиссауэра (в) для активации сегментов L2-L4 и S1 спинного мозга.
2. Во всех пяти сегментах первичные ноцицептивные афференты возбуждают вставочные нейроны дуги сгибательного рефлекса, находящиеся в основании задних рогов (2а). Между ноцицептивными афферентами и конечными мотонейронами может существовать цепочка из нескольких последовательных вставочных нейронов. При этом аксоны медиально расположенных вставочных нейронов пересекают спинной мозг в его комиссуре, тем самым делая возможным переход возбуждения на контралатеральные вставочные нейроны (2б).
3. На стороне возбуждения α- и γ-мотонейроны сегментов L3-S1 спинного мозга осуществляют сокращение подвздошно-поясничной мышцы (а), мышц задней поверхности бедра (б), а также мышц, отвечающих за тыльное сгибание голеностопного сустава (г). При этом происходит активация ипсилательных ингибиторных вставочных нейронов 1а (не показаны на рисунке), отвечающих за ингибирование импульсации по мотонейронам антигравитационных мышц.
4. На контралатеральной стороне α- и γ-мотонейроны сегментов L2-L5 спинного мозга осуществляют сокращение большой ягодичной мышцы (не указана здесь) и четырехглавой мышцы бедра (в).
Обратите внимание: на рисунке не указаны переключающие нейроны спиноталамического тракта. Данные нейроны получают возбуждение в тракте Лиссауэра от ноцицептивных афферентных волокон, перенаправляя поток импульсации к участкам мозга, способным определить локализацию и природу первоначальных импульсов.
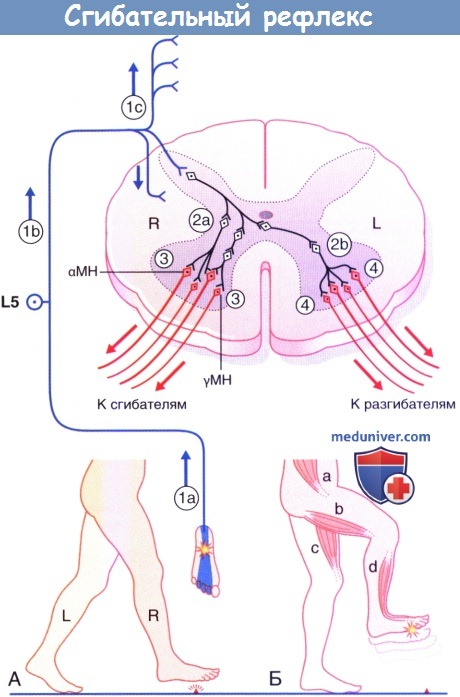
Сгибательный рефлекс. МН—мотонейрон.
в) Синдромы сдавления нервных корешков. Самые частые места возникновения сдавления нервных корешков внутри позвоночного канала — области наибольшей подвижности спинного мозга, т.е. нижний шейный и нижний поясничный уровни. Сдавление нервного корешка может проявляться пятью следующими симптомами.
1. Боль в мышцах, иннервируемых соответствующими спинномозговыми нервами.
2. Парестезии (онемение или покалывание) в области соответствующего дерматома.
3. Потеря кожной чувствительности, особенно при совпадении двух видов иннервации при поражении двух соседних дерматомов.
4. Двигательная слабость.
5. Потеря сухожильных рефлексов при поражении иннервации на соответствующем уровне.
г) Компрессия нервных корешков:
1. Компрессия шейных нервных корешков. У 50 % пациентов в возрасте 50 лет и у 70 % пациентов в возрасте 70 лет межпозвонковые диски и синовиальные суставы шеи становятся мишенью для такого дегенеративного заболевания, как шейный спондилез Несмотря на то, что заболевание может поражать любые шейные межпозвонковые суставы, чаще всего дегенеративные патологические процессы развиваются на уровне шейного позвонка С6—центра вращения при сгибательных и разгибательных движениях шеи.
Располагающийся над позвонком С6 спинномозговой нерв и находящийся под позвонком С7 спинномозговой нерв могут сдавливаться в области межпозвонкового сустава при экструзии межпозвонкового диска или образовании костных выростов (остеофитов). При ситуациях, представленных на рисунках ниже, а также в таблице ниже возможно возникновение чувствительных и двигательных нарушений, а также нарушений рефлексов.
2. Компрессия пояснично-крестцовых нервных корешков. Стеноз позвоночного канала поясничного отдела позвоночника — термин, означающий сужение позвоночного канала поясничного отдела позвоночника из-за внедрения в него остеофитов или межпозвонкового диска (при его пролапсе). Место локализации 95 % пролапсов межпозвоночного диска — уровень сразу над или под последним поясничным позвонком. Типичное направление грыжеобразования—заднелатеральное, при котором происходит компрессия нервных корешков, идущих к следующему межпозвонковому отверстию.
При этом возникают такие симптомы, как боль в спине, обусловленная разрывом фиброзного кольца, и боль в ягодицах/бедре/ноге, обусловленная сдавлением задних нервных корешков (идущих к седалищному нерву). Боль усиливается при растяжении поврежденного корешка, например, если врач поднимает выпрямленную ногу пациента.
Пролапс межпозвонкового диска на уровне L4-L5 вызывает боль или парестезии в области дерматома L5. Двигательную слабость можно диагностировать при тыльном сгибании большого пальца ноги (а позднее—всех пальцев и лодыжки) и при эверсии стопы. Кроме того, двигательную слабость можно диагностировать при отведении бедра (тест проводят в положении пациента на боку).
При пролапсе межпозвонкового диска на уровне L5-S1 (наиболее частый вариант) симптомы субъективно ощущают в области задней поверхности ноги и подошвенной поверхности стопы (дерматом S1). Также можно выявить двигательную слабость при подошвенном сгибании стопы, снижение или отсутствие ахиллова рефлекса.
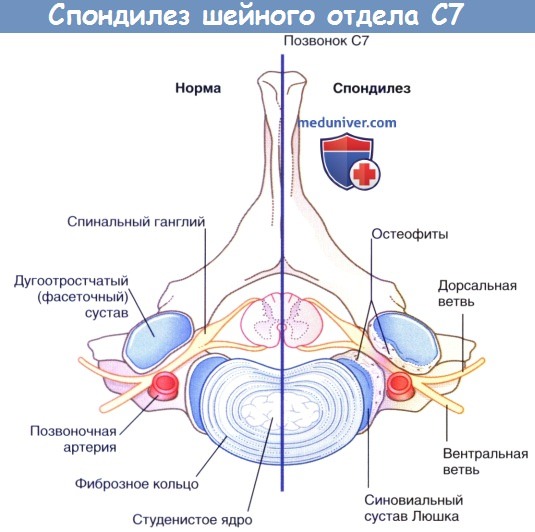
Спондилез шейного позвонка С7 справа.
Компрессия ствола спинномозгового нерва С7 остеофитами. 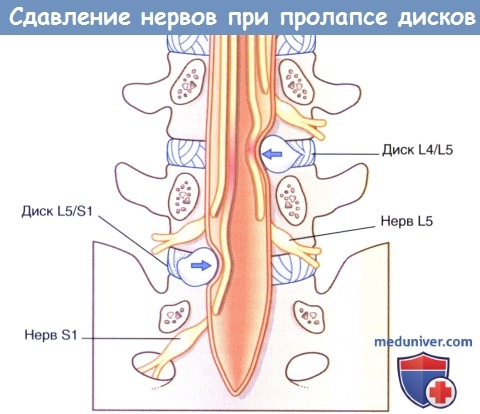
Сдавление нервов (стрелки) при заднелатеральном пролапсе двух нижних межпозвонковых дисков. 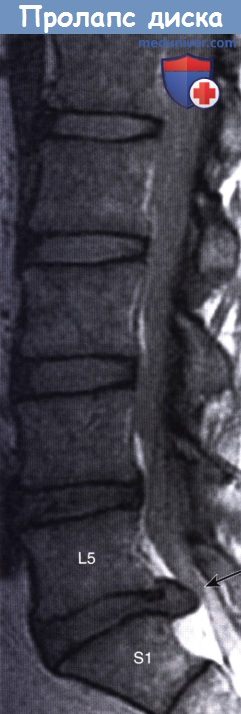
МРТ, сагиттальная проекция.
Определяется пролапс диска L5/S1 с компрессией cauda equina (стрелка).
д) Резюме. В эмбриогенезе нейроэпителиальные клетки спинного мозга митотически делятся в вентрикулярной зоне нервной трубки. После этого дочерние клетки переходят в промежуточную зону и дифференцируются до нейробластов или глиобластов. Аксоны развивающихся задних рогов спинного мозга образуются из спинальных ганглионарных клеток нервного гребня. Передние рога спинного мозга образуют аксоны, которые позднее формируют передние нервные корешки. Внешняя зона нервной трубки (маргинальная) содержит аксоны развивающихся нервных путей.
Каудальный конец спинного мозга развивается отдельно, из клеток каудальной зоны, связанной нервной трубкой. После 12-й недели развития начинается быстрый рост позвоночника, за счет которого нижний край спинного мозга перемещается выше в позвоночном канале; при рождении он соответствует уровню L2-L3, а еще через восемь недель—находится на уровне поясничных позвонков L1-L2. Результатом данного смещения становится прогрессирующее несоответствие между уровнем сегмента, от которого отходит нервный корешок, и уровнем межпозвонкового отверстия, через которое он выходит из позвоночного канала. Рефлекторные дуги представляют собой дорсальные нервные волокна мезенхимы позвонков; в норме расщепленное строение нервной трубки исчезает за счет объединения этих нервных волокон в спинномозговые нервы.
Спинной мозг и нервные корешки взрослого человека, находящиеся в субарахноидальном пространстве, покрыты мягкой мозговой оболочкой и прикреплены к твердой мозговой оболочке зубчатыми связками. В экстрадуральном пространстве расположены вены, по которым происходит отток крови от красного костного мозга позвонков. Данные вены не обладают клапанами, что делает возможным перемещение по ним раковых клеток. На уровне окончания спинного мозга расположен конский хвост, образованный парами спинномозговых нервов сегментов L3-S5.
По мере выхода через межпозвонковое отверстие (в котором расположен ганглий заднего корешка) спинномозговой нерв дает начало своей возвратной ветви, отвечающей за иннервацию связок и твердой мозговой оболочки.
Сегментарная чувствительная иннервация в норме проявляется дерматомным характером иннервации кожи задними корешками (посредством смешанных периферических нервов). Сегментарная двигательная иннервация проявляется в форме двигательной активности, осуществляемой специфическими группами мышц. Сдавление нервного корешка (например, при пролапсе межпозвонкового диска) может проявляться на сегментарном уровне мышечной болью, парестезиями в области определенных дерматомов, потерей кожной чувствительности, двигательной слабостью, потерей сухожильных рефлексов.
Поясничная (спинномозговая) пункция — процедура, при которой осуществляют аккуратное введение иглы в промежуток между остистыми отростками позвонков L3-L4 или L4-L5. Проведение данной процедуры противопоказано при подозрении на повышение внутричерепного давления. Спинальную анестезию осуществляют путем введения местного анестетика в поясничную цистерну; при эпидуральной анестезии анестетик вводят в поясничное эпидуральное пространство; при каудальной анестезии анестетик вводят через крестцовую щель.
Видео урок анатомии спинномозговых нервов и шейного нервного сплетения
- Вернуться в оглавление раздела "Неврология."
Редактор: Искандер Милевски. Дата публикации: 14.11.2018
В иннервации нижней конечности участвуют два нервных сплетения:
1) поясничное сплетение;
2) крестцовое сплетение.
Поясничное сплетение получает основные волокна из корешков L1, L2 и L3 и имеет сочленение с корешками Тh12 и L4. Из поясничного сплетения отходят нервы: мышечные ветви, подвздошно-подчревный нерв, подвздошно-паховый нерв, бедренно-половой нерв, латеральный кожный нерв бедра, бедренный нерв и запирательный нерв.
Мышечные ветви — короткая ветвь для квадратной мышцы поясницы и большой и малой поясничных мышц.
Подвздошно-подчревный нерв (Тh12, L1) является смешанным нервом. Он иннервирует мускулатуру брюшной стенки (косые, поперечные и прямые мышцы) и кожными ветвями (латеральная и передняя кожные ветви) пах и бедро.
Подвздошно-паховый нерв (Тh12, L1) снабжает двигательными ветвями поперечную и внутреннюю косую мышцы живота и чувствительными паховую область, у мужчины мошонку и пенис, у женщин лобок и часть половых губ (срамных губ).
Бедренно-половой нерв (L1, L2) иннервирует мышцу, поднимающую яичко, в дальнейшем мошонку, а также малую выемку кожи ниже пахового сгиба.
Латеральный кожный нерв бедра (L2, L3) практически полностью чувствительный нерв, снабжает кожу в области наружной поверхности бедра. Моторно он причастен к иннервации мышцы, напрягателя широкой фасции бедра.
В животе около передней верхней ости подвздошной кости
Чувствительные волокна идут, как передняя кожная ветвь, к передней и внутренней стороне бедра и, как подкожный нерв ноги, к передней и внутренней стороне коленного сустава, в дальнейшем к внутренней стороне голени и стопы.
Паралич бедренного нерва всегда приводит к значительному ограничению движений в нижней конечности. Сгибание в тазобедренном и разгибание в коленном суставах вследствие этого невозможны. Очень важно, на какой высоте имеется паралич. В соответствии с этим чувствительные изменения происходят в зоне иннервации его ветвей.

Рис. 2-3. Нервы нижних конечностей
Запирательный нерв (L2—L4) иннервирует следующие мышцы: гребенчатую мышцу, длинную приводящую мышцу, короткую приводящую мышцу, тонкую мышцу, большую приводящую мышцу, малую приводящую мышцу и наружную запирательную мышцу. Чувствительно он снабжает область внутренней стороны бедра.

Рис. 4. Запирательный нерв и латеральный кожный нерв бедра (иннервация мышц)

Рис. 5-6. Иннервация кожи латеральным кожным нервом бедра (слева) / Иннервация кожи запирательным нервом (справа)
Крестцовое сплетение состоит из трех частей:
а) седалищное сплетение;
б) половое сплетение;
в) копчиковое сплетение.
Седалищное сплетение снабжается корешками L4—S2 и делится на следующие нервы: мышечные ветви, верхний ягодичный нерв, нижний ягодичный нерв, задний кожный нерв бедра и седалищный нерв.

Рис. 7. Разделение седалищного нерва

Рис. 8. Конечные ветви седалищного и большеберцового нервов (иннервация мышц)
Таблица 1.43. Седалищное сплетение (иннервация корешков L4—S3)


Рис. 9-10. Глубокий малоберцовый нерв (иннервация мышц) / Глубокий малоберцовый н (иннервация кожи)
Мышечными ветвями являются следующие мышцы: грушевидная мышца, внутренняя запирательная мышца, верхняя близнецовая мышца, нижняя близнецовая мышца и квадратная мышца бедра.
Верхний ягодичный нерв (L4—S1) иннервирует среднюю ягодичную мышцу, малую ягодичную мышцу и напрягатель широкой фасции бедра.
Нижний ягодичный нерв (L5—S2) является моторным нервом для большой ягодичной мышцы.
Задний кожный нерв бедра (S1—S3) снабжен чувствительными нервами, идет к коже нижней части живота (нижние ветви ягодиц), промежности (промежности ветви) и задней части бедра вплоть до подколенной ямки.
Седалищный нерв (L4—S3) является самым большим нервом в человеческом теле. В бедре он разделяется на ветви для двуглавой мышцы бедра, полусухожильной, полуперепончатой и части большой приводящей мышцы. Затем в центре бедра он делится на две части — общий малоберцовый нерв и большеберцовый нерв.

Рис. 11-12. Поверхностный малоберцовый нерв (иннервация мышц) / Поверхностный малоберцовый нерв (иннервация кожи)
Общий малоберцовый нерв делится на ветви для коленного сустава, латеральный кожный нерв — для передней стороны икры и ветвь общего малоберцового нерва, который будет после сочленения с медиальным кожным нервом икры (из большеберцового нерва) идти к икроножному нерву, а затем делиться на глубокий и поверхностный малоберцовые нервы.
Глубокий малоберцовый нерв иннервирует переднюю большеберцовую мышцу, длинный и короткий разгибатели пальцев, длинный и короткий разгибатели большого пальца стопы и снабжает чувствительно малоберцовую часть большого пальца ноги и большеберцовую часть второго пальца ноги.
Поверхностный малоберцовый нерв иннервирует моторно обе малоберцовые мышцы, затем делится на две концевые ветви, которые снабжают кожу тыла стопы и пальцев ноги, за исключением части глубокого малоберцового нерва.
При параличе общего малоберцового нерва сгибание назад стопы и пальцев ноги невозможно. Больной не может стоять на пятке, при ходьбе не сгибает нижнюю конечность в тазобедренном и коленном суставах, вместе с тем при ходьбе волочит стопу. Стопа трамбует грунт и неэластична (степпаж).
При шаге на грунт сначала ложится основание стопы, а не пятка (движение установки последовательного шага). Вся стопа слабая, пассивная, подвижность ее значительно ограничена. Чувствительные нарушения наблюдаются в области иннервации по передней поверхности голени.
Большеберцовый нерв делится на ряд ветвей, самые важные перед разделением:
1) ветви для трехглавой мышцы голени, подколенной мышцы, подошвенной мышцы, задней большеберцовой мышцы, длинного сгибателя пальцев, длинного сгибателя большого пальца стопы;
2) медиальный кожный нерв икры. Он является чувствительным нервом, объединяет ветвь общего малоберцового нерва к икроножному нерву. Обеспечивает чувствительную иннервацию тыльной стороны голени, малоберцовой стороны пятки, малоберцовой стороны подошвы и 5-го пальца ноги;
3) ветви к коленному и голеностопному суставам;
4) волокна к коже внутренней стороны пятки.
Затем он делится на конечные ветви:
1) медиальный подошвенный нерв. Он снабжает мышцу, отводящую большой палец стопы, мышцу короткий сгибатель пальцев, мышцу короткий сгибатель большого пальца стопы и червеобразные мышцы 1 и 2. Чувствительные ветви иннервируют большеберцовую сторону стопы и подошвенную поверхность пальцев ноги от 1-го вплоть до большеберцовой половины 4-го пальца ноги;
2) латеральный подошвенный нерв. Он иннервирует следующие мышцы: квадратную мышцу подошвы, мышцу, отводящую мизинец стопы, мышцу, противопоставляющую мизинец, короткий сгибатель мизинца стопы, межкостные мышцы, червеобразные мышцы 3 и 4 и мышцу, приводящую большой палец стопы. Чувствительно снабжает почти всю область пятки и подошвы.
Вследствие тяжелого повреждения при параличе большеберцового нерва стоять на кончиках пальцев ноги нельзя и движения стопой затруднительны. Супинация стопы и сгибание пальцев ноги невозможны. Чувствительные нарушения отмечаются в области пятки и стопы, за исключением большеберцовой ее части.
При параличе всех стволов седалищного нерва симптомы суммируются. Половое сплетение (S2—S4) и копчиковое сплетение (S5—С0) снабжают дно таза и кожу гениталий.
Спинномозговые нервы ПНС представлены 31 парами, из них:
- шейные ─ 8;
- грудные ─ 12;
- поясничные ─ 5;
- крестцовые ─ 5;
- копчиковый ─ 1.
Связь спинного мозга с любым из нервных окончаний осуществляется благодаря переднему корешку, являющемуся двигательным с симпатическими волокнами и заднему, который считается чувствительным.
Район, где соединяются корешки, представлен чувствительным узлом, считающегося спинномозговым, а межпозвоночное отверстие ─ то место, где он лежит. Сам по себе он представлен сконцентрированными телами чувствительных нервных клеток.
При небольшой удалённости, где образованы спинномозговые нервы, они разделяются ветвями.
Чувствительные и симпатические волокна составляют одну из ветвей, называемую менингеальной.
Спинномозговой нерв, эта ветвь, возвратившись к межпозвоночному отверстию, иннервирует спинномозговые оболочки, также происходит их сосудистая иннервация. Задние ветви спинномозговых нервов и передние по волоконному составу смешаны. Ими выполняется кожная, мышечная иннервация туловищной области с конечностями: задними ветвями ─ спинальный район, отчасти шея, задняя тазовая область; передними ─ передняя шейная часть, туловище с конечностями.
Формируя шейное, поясничное с крестцовым сплетением, участие принадлежит передним ветвям. От нервных окончаний спинного мозга с восьмых шейных сегментов и третьих поясничных, наблюдается отхождение белой соединяющей ветви, оканчивающейся в ганглиях, находящихся в симпатическом стволе.
Из них к стволу спинного мозга приходит серая соединяющая ветвь, состав которой представлен симпатическими волокнами. Они в свою очередь потом составляют переднюю с задней и менингеальную ветви. Задние ветви спинномозговых нервов проходят кзади между поперечно расположенных отростков, осуществляя огибание суставных.
Сплетения
Рассмотрим каждое подробно.

В образовании шейного сплетения участвуют верхние шейные нервные окончания спинного мозга, всего их 4, между собой они соединены в виде дугоподобных петель. Это сплетение связано с нервами, выполняющими иннервацию языка, парной цепочкой симпатических ганглиев и 11 парой черепных нервов.
Волоконный состав представлен чувствительными с двигательными и смешанными ветвями, располагающиеся в этом сплетении. Иннервация мышечными ветвями спинномозговых нервных окончаний проходит в глубоких шейных мышцах и тех, которые лежат пониже кости os hyoideum и мышцы musculus geniohyoideus. Зоны иннервации чувствительных ветвей спинномозговых нервов представлены шейной областью, районом выше ключицы, ушной мочкой. Зоны иннервации смешанной ветви спинномозговых сегментов в данном сплетении иннервируется диафрагма диафрагмальным нервом, при этом идёт отдача к чувствительным перикардиальным веткам, плевральной и брюшинной области.

При образовании плечевого сплетения участвуют передние ветки от пятого до восьмого нервов шеи и отчасти первого грудного спинальных периферических нервных окончаний. Спинномозговые нервы надключичного района представлены в виде 3 пучков, которые окружают a. аxillaris. Это медиальный, латеральный, задний пучки.
Это сплетение характерно ветвями надключичного и подключичного района. Надключичный район иннервируется ветвями из 3 пучков, ими обеспечивается иннервация плечевых мышц, грудной и спинной области: дорсальным лопаточным нервом иннервируется мышца, которая поднимает лопаточную кость с ромбовидными мышцами. Область, иннервирующая спинальный район надлопаточной области, идёт в районе лопаточной вырезки к musculus supraspinatus и musculus infraspinatus. Подлопаточным нервом выполняется иннервация подлопаточной и круглой мышц. Грудоспинным нервом иннервируется широчайшая спинальная мышца.

Волоконный состав медиального кожного образован чувствительными и симпатическими типами волокон. Ним выполняется иннервация соответствующего района и подмышечной впадины.
Такой же нерв предплечья содержит идентичный волоконный состав, иннервация обеспечивается кожной области, переднюю и медиальную предплечевую зоны.
Нерв локтевой зоны является смешанным, в предплечевой области идёт с локтевой артерией и веной. Им обеспечивается иннервация капсулярного аппарата одноимённого сустава, запястного сгибателя и срединную область m. flexor digitorum profundus. На кистевой зоне обеспечивается иннервация кожи наружной поверхности пятого, четвёртого и со стороны локтя третьего пальцев. А на ладонном районе иннервируется пятый и со стороны локтя четвёртый пальцы с гипотенарными, межкостными мышцами, третья и четвёртая musculi lumbricales, несколько тенарных мышц.
Формирование срединного происходит из срединного и бокового корешков срединных пучков, расположенных в плечевом сплетении. На плечевой области входит в сосудистый нервный пучок. Участвует в иннервировании локтевого сустава, отдача ветвей происходит к большему количеству передних предплечевых мышц. Крупной его ветвью обеспечивается иннервация лучезапястного сустава, глубоких передних предплечевых мышц. Потом идёт на область кисти, иннервируя тенарные мышцы, первую и вторую musculi lumbricales ─ глубокой ветвью. Поверхностной веткой обеспечивается иннервация кожи ладони ─ первого, второго, третьего, боковой части четвёртого пальцев.
Кожно-мышечным нервом иннервируются сгибательные плечевые мышцы с кожей боковой предплечевой области. Он является смешанным. Его начало ─ из бокового пучка plexus braxialis.
Нерв подмыешечной области является смешанным. Задний пучок plexus braxialis ─ это его начало. Идёт сквозь отверстие, являющееся четырёхсторонним, с огибанием шейки плеча. Подаёт ветки к мышцам: musculus deltoideus, musculus teres minor с иннервацией капсульного аппарата плеча, кожи заднебокового плечевого района верхнего отдела.
Лучевой также является смешанным. Его началом служит задний пучок plexus braxialis. В плечевой области идёт сперва с артерией плеча, потом ним сопровождается глубокая плечевая артерия, местом расположения которой является плечемышечный канал. Двигательными ветками, идущими к разгибательным мышцам, делится на плечевой области. Чувствительными ветками разделяется к кожным покровам заднебоковой плечевой поверхности. Предплечевая зона иннервируется ветками разгибательные мышцы, musculus brachioradialis. Иннервация кожных покровов наружной кистевой поверхности проходит к первому, второму и боковой части третьего пальцев.
К межрёберным промежуткам идут передние ветки грудных спинальных мозговых нервов, которые считаются межрёберными. Они составляют сосудистый нервный межрёберный пучок. Двенадцатый грудной нерв передней ветки является подреберным, согласно его расположения. Верхние спинномозговые нервы в колличестве, 6 штук, располагаются между рёбрами, идут к грудине, разветвление их конечных веток происходит в кожных покровах переднегрудной стенки. А 5 нижних нервов, располагающихся между рёбрами вместе с подрёберным, сообщаются с переднебрюшной стенкой. Ими обеспечивается чувствительная иннервация кожных покровов грудной клетки и живота, затем происходит их деление на двигательные ветки к грудным мышцам и мышц, находящихся в зоне живота.
Женские молочные железы иннервируются третьим, четвёртым нервными окончаниями, расположенных между рёбрами.

Это сплетение образуют передние ветки двенадцатого грудного нерва, с первого по четвёртый поясничные. Располагается под толщей musculus psoas major и передней области musculus quadratus lumborum, к которым идёт направление двигательных веток. Из этого сплетения выходят:
- nervus iliohypogastricus;
- nervus ilioinguinalis;
- nervus genitofemoralis;
- nervus cutaneus femoris lateralis;
- nervus obturatorius;
- nervus femoralis.
Подвздошно-подчревным и подвздошно-паховым иннервируется мышцы и кожа зоны живота. А n. ilioinguinalis обеспечивает иннервацию кожи внешних половых органов. Мышца, которая поднимает яичко, иннервируется бедренно-половым нервом, бедренной ветвью обеспечивается иннервация бедренных кожных покровов.
Латеральным кожным бедренным нервом осуществляется иннервация боковой кожной бедренной поверхности.
Запирательным иннервируется медиальная мышечная группа зоны бедра с кожей срединной бедренной поверхности.
У бедренного нерва, являющегося самым крупным, из малотазовой зоны идёт сквозь мышечную лакуну, делится на много веток, основная половина которых идёт к передним бедренным мышцам и кожным покровам передней бедренной зоны.
Крупной его ветвью иннервируется срединная зона коленных суставов с голенями и стопами.

Передние ветки поясницы, крестца и копчика формируют данное сплетение, располагающегося на передней области musculus piriformis. Двигательными ветками иннервируется основные тазовые мышцы. Верхний с нижним нервом ягодицы самые крупные. Чувствительная ветка представлена задним кожным бедренным. Им иннервируется задняя бедренная область кожных покровов с зоной ягодицы.
Смешанными нервными ветками представляются половой и седалищный нерв. Подгрушевидное отверстие ─ то место где выходит половое волокно, его направление ─ к седалищной прямокишечной ямке. Выполняет иннервацию промежностной зоны с кожей внешних половых органов.
Из сплетения области крестца начинается седалищный, расположенный в задних бедренных мышцах, иннервацию которых он выполняет. Подколенная ямка считается местом разделения седалищного нерва на больше- и малоберцовый нервы. Путь бедренного нерва лежит через канал, расположенный под коленом и голенью. Оканчивается срединным и боковым нервными окончаниями подошвы. От него идёт отдача двигательных веток к задним голенным мышцам, иннервируя суставы колена и голени.
В верхнем мышечном малоберцовом канале происходит разделение малоберцового нерва, залегающий глубоко и располагающийся поверхностно. Глубоким иннервируется передние голенные мышцы, тыльная стоповая поверхность с голеностопным суставом и кожных покровов стоповой межпальцевой зоны. Поверхностным иннервируется боковые голенные мышцы и кожные покровы тыловой зоны стопы.
Из зоны ямки, расположенной под коленом, больше- и малоберцовых нервных окончаний идут срединный с боковым кожным нервом икр, где соединяясь в нижней голенной части образуют икроножный нерв. Ими обеспечивается чувствительная иннервация кожных покровов задней голенной зоны и боковых участков стоп.
Читайте также:


