Спинальные нарушения у новорожденных
а) Повреждение спинного мозга у новорожденного ребенка. Повреждения спинного мозга все еще встречаются у новорожденных детей (Gould и Smith, 1984). Частоту оценить сложно. Towbin (1969) обнаружил повреждения спинного мозга более чем в 10% аутопсий. Этот показатель, конечно, слишком высок возможно, сюда включены случаи избыточного скопления или геморрагического вида эпидуральной жировой ткани, что является распространенной находкой (Friede, 1989). Большинство очагов поражает как нижний шейный, так и верхний грудной отделы спинного мозга с ягодичными родами или верхнюю шейную область с головным предлежанием (MacKinnon et al., 1993).
Повреждения позвоночника не характерны. Может обнаруживаться разрыв мозговых оболочек и тяжелое разрушение ткани мозга, с последующим выраженным глиозом, кавитацией и деструкцией проводящих путей или клеток, которые могут оказать влияние на весь мозг или его часть. Наблюдались вторичные некрозы в результате циркуляторных расстройств (Adams et al., 1988а).
Патология спинного мозга в основном встречается при ягодичном предлежании и при накладывании акушерских щипцов. Основными механизмами являются чрезмерная продольная тракция или ротация. Важным фактором явлется переразгибание головки плода. При пренатальной постановке диагноза показано проведение кесарева сечения, что помогает избежать травмати-зации спинного мозга. Caterini et al. (1975) обнаружили, что 15 из 73 детей с переразгибанием головки в ягодичном предлежании при вагинальных родах, умерли или имели тяжелое повреждение спинного мозга, тогда как ни у одного из 35 таких новорожденных посредством кесарева сечения проблем выявлено не было. Впрочем, есть сообщения и о нескольких случаях параплегии вследствие фетального переразгибания шеи у новорожденных при оперативных родах (Maekawa et al., 1976, Weinstein et al., 1983).
В таких ситуациях повреждения являются пренатальными и, вероятно, обусловлены сосудистой недостаточностью из-за растяжения спинномозговых сосудов (Young et al., 1983).
Клинические проявления разнообразны. Случается быстрая смерть от респираторной недостаточности. Наиболее характерная картина включает параплегию с выраженной гипотонией, имитирующей нервно-мышечные расстройства, иногда в сопровождении парадоксальных дыхательных движений и дыхательной недостаточности. Живот мягкий и вздутый, мочевой пузырь растянут, опорожняется при мягком надлобковом нажатии. Однако отмечаются симптомы повреждения пирамидного тракта (иногда только вторично) и прослеживается уровень нарушения чувствительности. Могут поражаться верхние конечности, особенно самые нижние корешки плечевого сплетения. Гипотония может сохраняться или трансформироваться в мышечную спастичность.
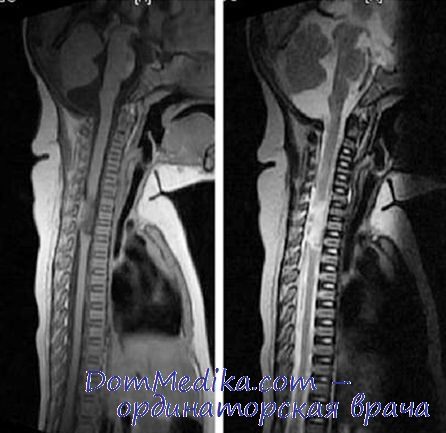
МРТ при родовой травме спинного мозга
Диагноз определяется не сразу (Rehan и Seshia, 1993), поскольку чрезмерная компрессия, врожденные опухоли, нервно-мышечные заболевания и вторичные некрозы спинного мозга из-за интраартериальной пупочной катетеризации (Munoz et al., 1993) могут иметь схожие симптомы. Соматосенсорные вызванные потенциалы помогут найти решение при неоднозначном сенсорном дефиците (Bell и Dykstra, 1985). Нейровизуализация подтверждает диагноз с возможностью уточнения. Для ультрасонографии не требуется транспортировки новорожденного, этот метод исследования позволяет выявить и большинство повреждений (Babyn et al., 1988, MacKinnon et al., 1993, Rehan и Seshia, 1993). MPT обладает лучшей разрешающей способностью (Lanska et al., 1990, Rossitch и Oakes, 1992, Minami et al., 1994) и безусловно превосходит КТ миелографию с метризамидом (Adams et al., 1988а).
Прогноз неблагоприятный при сохранении дефицита, появлении респираторных осложнений и затрудений мочевыведения (De Leon et al., 1995). Наличие дыхательных движений в первый день ассоциировалось с легкой инвалидностью, в то время как отсутствие дыхательных движений в первый день и слабое или незаметное восстановление моторной функции в первые три месяца сопровождались стойкой тотальной зависимостью от механической вентиляции и тетраплегией (MacKinnon et al., 1993). В редких случаях более ограниченные повреждения могут вызывать неполные неврологические признаки, т.е. лишь легкую спастичность конечностей. Такие случаи могут прогрессировать до истинной сирингомиелии (Yamano et al., 1992). Поскольку эффективного лечения не существует, основное внимание направлено на профилактику.
При параплегии необходим постоянный уход и реабилитация. Доказательств эффективного использования метилпреднизолона у взрослых со спинномозговыми повреждениями получено не было (Hurlbert, 2001).
б) Инфаркт спинного мозга. Инфаркт спинного мозга вследствие катетеризации пупочной артерии (очень редко пупочной вены) с или без введения лекарств и жидкостей, является очень редким, но драматическим событием (Munoz et al., 1993), вероятно связанным с прогрессирующим тромбозом или спазмом, затрагивающим главные ветви передней спинномозговой артерии. Такой несчастный случай описан после небрежного интраартериального введения вязкого материала во время внутримышечной инъекции. Отмечен случай нетравматичного внутримозгового кровоизлияния (Mutoh et al., 1989, De Leon et al., 1995).
в) Повреждения нервов, сплетений и корешков. Патология плечевого сплетения, наиболее характерного повреждения периферических нервов в неонатальном периоде, описана в главе 20. Другие поражения нервов, также описанные в главе 20, являются редкими в период новорожденности. Типичным примером может служить повреждение срединного нерва как результат попыток катетеризации лучевой или плечевой артерии на запястье или локте для контроля за газами крови (Раре et al., 1978). Другие примеры — повреждение лучевого нерва в результате подкожного жирового некроза плеча (Koenigsberger и Moessinger, 1977) и паралич гортанного нерва, возможно, связанный с патологией внутриутробного положения с ротацией и латеральной флексией головы, вызвавшей сдавление верхней ветви нерва между щитовидным хрящем и щитовидной железой и возвратного нерва перстневидным хрящом (Chappie, 1956). Паралич области иннервации правого гортанного нерва описан после экстракорпоральной мембранной оксигенации у новорожденных с тяжелым респираторным дистрессом (Schumacher et al., 1989).
Диафрагмальный паралич связан с повреждением плечевого сплетения в 80-90% случаев. Если паралич изолированный, то диагностируется как причина неонатального респираторного дистресса по результатам рентгенологического исследования органов грудной клетки, при котором выявляют подъем одного или обоих куполов диафрагмы (Alvord et al., 1990, Zifko et al., 1995). Часто требуется искусственная вентиляция и позже показана пликация диафрагмы.
Редактор: Искандер Милевски. Дата публикации: 27.11.2018
Похожие темы научных работ по клинической медицине , автор научной работы — Прусаков В. Ф., Зайкова Ф. М.
10 . Тема номера: неврология и психиатрия 'з (8) декабрь 2004 г.
Для оценки показателей мозгового кровотока больным с различными вариантами эпилептических припадков проведена транскраниальная допплерография (ТКДГ). У 94,1% больных обнаружены изменения церебральной гемодинамики, у 69,5% пациентов — изменения реактивности и сосудистого тонуса. С помощью метода ТКДГ реально констатировать состояние сосудистого тонуса и нарушения регуля-торных механизмов мозгового кровообращения, проявляющихся расстройствами цереброваскулярной реактивности. Это особенно актуально, учитывая рост цереброваскулярной патологии, являющейся одним из ведущих факторов риска развития эпилептических припадков, особенно в старших возрастных группах. Возможность выявления изменений мозговой гемодинамики у конкретных пациентов полезна для проведения адекватной комплексной терапии, включающей корректоры церебральной гемодинамики.
У больных эпилепсией с отсутствием структурных церебральных изменений (20,7%) выявлены нарушения функционального состояния мозга (эпилептиформная или медленная волновая очаговая активность — в 52,4%, нарушения акустических стволовых вызванных потенциалов — в 7,0%) и нарушения церебральной гемодинамики — в 76,2%.
После комплексного обследования больных с различными типами эпилептических припадков, включавшего неврологический осмотр, проведение магнитно-резонансной и компьютерной томографии, электроэнцефалографии, транс-
краниальной допплерографии, акустических стволовых вызванных потенциалов, были установлены факторы риска развития эпилепсии (табл. 2).
Все выявленные факторы риска эпилепсии объединены в следующие группы: цереброваскулярная патология (28,1%), опухоли мозга (14,3%), резидуальные энцефалопатии (24,1%), пороки развития мозга (11,8%) и его сосудов (7,4%).
Учитывая результаты проведенного нами комплексного обследования больных с впервые выявленными эпилептическими припадками во взрослом состоянии, можно констатировать, что обследование пациентов с приступами обязательно должно включать электроэнцефалографическое исследование и нейровизуализацию головного мозга и сосудов. Кроме этих методов, в комплекс инструментальных исследований желательно включать проведение акустических стволовых вызванных потенциалов и транскраниальной допплерографии.
Комплексное обследование больных с эпилептическими припадками, развившимися у взрослых, дает возможность осуществить нозологическую диагностику, получить информацию о функциональном состоянии больших полушарий и ствола головного мозга, о тонусе мозговых сосудов и состоянии регуляторных механизмов мозгового кровообращения в межприступном периоде. Безусловно, комплексное обследование больных с разными типами эпилептических припадков необходимо для проведения адекватного лечения.
Перинатальная спинальная патология у новорожденных
В. Ф. ПРУСАКОВ, Ф. М. ЗАЙКОВА.
Казанская государственная медицинская академия. Детская клиническая больница № 8, г. Казань.
Проблемы перинатальной медицины в последние годы становятся все актуальнее и широко освещаются в публикациях. В какой-то мере стираются резкие границы в понимании патологических состояний у детей и взрослых. Многие заболевания, начавшись в перинатальном периоде, предопределяют будущее взрослых людей. В то же время успехи перинатальной неврологии достаточно скромны, взгляды на этиологию неврологических симптомов и их оценка порой диаметрально противоположны, неоднократно предлагаются лишь варианты рабочих классификаций перинатальных поражений ЦНС. Отсюда и отсутствие какой-либо статистики.
Частота неврологических находок колеблется, по данным разных авторов, от 0,2% до 32%, что ставит практических неврологов в весьма сложное положение (Ратнер А. Ю., 1995).
В процессе родового акта наибольшая опасность возникает именно для позвоночных артерий плода вследствие чрезмерных тракций, поворотов головки его во втором периоде родов при фиксированном плечевом поясе. Меньше всего при этом страдает головной мозг, тогда как на шейный отдел спинного мозга, позвоночник падает значительная нагрузка (Ратнер А. Ю., Бондарчук С. В., 1992, Хасанов А. А, 1992). В силу особенностей спинального кровоснабжения наиболее чувствительными к ишемии оказываются двигательные клетки и двигательные пути спинного мозга. В связи с этим при натальных спи-нальных повреждениях в клинической симптоматике проявляют себя, главным образом, нарушения функции сегментарного аппарата клеток передних рогов спинного мозга. В то же время, наряду с вялыми парезами и параличами рук в клинике можно выявить спастические тетрапарезы, стволовые нарушения, гипоталамические синдромы.
Для уточнения характера поражения и его времени — антенатальные, интранатальные, необходимо подробно знать
детали акушерских манипуляций, проводимых в каждом конкретном случае. Однако отсутствие указаний на родовую травму еще не означает, что ее не было.
Уточнение локализации поражения ЦНС в период новорожденное™ представляет немалые трудности. Именно этим можно объяснить бытовавшее довольно долго представление, что топическая диагностика у детей до 1 года невозможна, а отсюда склонность к обобщающим диагностическим терминам. Более того, диагноз должен быть поставлен в первые 1-2 дня и отражать, какой участок центральной нервной системы поврежден — головной или спинной мозг? Вовлечен ли в процесс позвоночник? Имеет место геморрагия, или преобладают ишемические нарушения. Терапевтическая тактика в каждом конкретном случае будет разная. Без целенаправленной, эффективной терапии, с учетом локализации повреждения шансы на успешное восстановление утраченных функций с каждым месяцем уменьшаются.
■з (в) декабрь 2004 г. Тема номера: неврология и психиатрия
Весьма ценную информацию дает оценка состояния брюшной стенки. У многих новорожденных живот дряблый, распластанный. Причин для этого симптома вероятно много. Однако необходимо исключить парез мышц брюшной стенки, в результате повреждения грудного отдела спинного мозга на уровне Э7-012 сегментов. Эта симптоматика особенно демонстративна при односторонней локализации поражения, когда паретичная половина брюшной стенки выпячивается, смещается при дыхании, крике. Понятно, что у таких детей
функция кишечника может быть значительно нарушена.
При натальных поражениях поясничного утолщения спинного мозга развивается нижний вялый парапарез, при отсутствии нарушений поверхностной и глубокой чувствительности. Такая Избирательность поражения по поперечнику и значительная протяженность его по длиннику спинного мозга не могут быть объяснены гематомой и указывают на ишемический характер спинального очага (7и1сЬ К., 1962).
С течением времени развиваются в ногах трофические нарушения — гипотрофии мышц, асимметрия складок на бедрах, сглаженность ягодичных складок. Симптомы эти к 2-3 месяцам становятся очевидными. Нередко вышеперечисленные симптомы ошибочно считают признаками врожденного вывиха бедра. Исследования Лариной Г. П. (1978) показали, что среди детей с натальными повреждениями поясничных сегментов спинного мозга при наличии достаточно выраженного вялого парапареза в 10% случаев выявляется вывих или подвывих в тазобедренном суставе. В таких случаях речь идет не о врожденных, а о паралитических вывихах бедра. Кроме того, в 40% случаев подвывихи в тазобедренных суставах обнаружены спустя 1-2 месяца после рождения ребенка. У новорожденных в наиболее тяжелых случаях можно обнаружить и нарушения функции тазовых органов. Речь идет, в первую очередь, о недержании мочи, типичном для поражения 52-55 сегментов спинного мозга. У ребенка постоянно по каплям выделяется моча, что особенно заметно у мальчиков.
При выраженных родовых повреждениях поперечника спинного мозга у новорожденных можно обнаружить зияние ануса. Мы считаем этот симптом прогностически весьма неблагоприятным, как и приапизм — спонтанную эрекцию полового члена. В классической неврологии приапизм при грубых тренссекциях спинного мозга у взрослых хорошо известен, но сложившееся разобщение неврологии взрослой и детской привело к тому, что и этот характерный неврологический признак спинальной травмы не нашел должного освещения применительно к новорожденным.
Оптикомиелит Девика (описание клинического случая)
Оптикомиелит Девика (ОМД) — идиопатическое воспалительное демиелинизирующее заболевание ЦНС, характеризующееся поражением зрительных нервов и спинного мозга. Поражение зрительных нервов обычно носит двусторонний характер. Механизмы, ответственные за подобную избирательность повреждения структур нервной системы, неизвестны.
С момента описания оптикомиелита в 1894 г. ведутся дебаты по поводу этиологии процесса. Многие авторы полагают, что ОМД является вариантом поствирусного острого рассеянного энцефаломиелита, некоторые исследователи выявляли фоновое системное заболевание соединительной ткани, легочный туберкулез. Представления о самостоятельной аутоиммунной природе оптикомиелита служат доминирующей гипотезой, в связи с чем ОМД рассматривается авторами в качестве одного из редких вариантов рассеянного склероза (РС). Иммунологический механизм повреждения при ОМД несомненен, серологически определяется большая значимость гуморального звена иммунитета.
Патоморфологически выявляют грубую демиелинизацию, острую аксонопатию в пределах нескольких сегментов спин-
ного мозга, которые сочетаются с некрозами как белого, так и серого вещества. В пределах поражения выражена гибель олигодендроцитов. Воспалительные очаги характеризуются обширной макрофагальной инфильтрацией, периваскулярным скоплением гранулоцитов и эозинофилов, низким числом СОЗ(+) и СЭ8(+) — Т-лимфоцитов. Кроме этого определяется периваскулярное депонирование иммуноглобулинов (преимущественно ^О) и комплемента С9, выраженный фиброз и гиалиноз сосудов. Причем, расширенная активация комплемента, эозинофильная инфильтрация и сосудистый фиброз выражены много грубее, чем таковые изменения при рассеянном склерозе.
Дебютирует ОМД обычно с острого воспаления зрительных нервов, как правило, двустороннего. В это же время или через несколько дней, недель, а иногда и месяцев присоединяется клиника тяжелого поперечного миелита, как правило, поражаются нижне-шейные и верхне-грудные сегменты спинного мозга. Лишь в 20% наблюдений острое поражение спинного мозга предшествует воспалению оптических нервов.
Спинальная мышечная атрофия или СМА – генетически обусловленная патология, обнаруживаемая у младенцев, детей дошкольного возраста, подростков и взрослых и сопровождающаяся равносторонней атрофией нейронов спинномозговых передних рогов и корешков периферических нервов, что приводит к снижению мышечного тонуса и прогрессирующему параличу. В первом случае медики вынуждены констатировать тот факт, что ребенок никогда не сможет самостоятельно стоять, сидеть и ходить. В остальных он будет постепенно утрачивать эти способности и однажды окажется прикованным к инвалидному креслу.


Что такое спинальная мышечная атрофия и ее виды
Под этим термином объединяется несколько различных видов наследственных заболеваний, сопровождающихся ограничением двигательных способностей. Этим и объясняется тот факт, что в части случаев нарушения обнаруживаются не в младенческом возрасте, а у подростков или уже зрелых людей.
Впервые заболевание было описано в 1891 г. Г. Верднигом и в 1892 г. было выделено в отдельную нозологическую единицу Дж. Хоффманом, благодаря стараниям которых и получила свое второе название. Примерно через полвека Е. Кугелбергом и Л. Веландером была открыта другая подобная болезнь, развивающаяся в более позднем возрасте и отличающаяся более благоприятным течением.
Различают следующие формы патологии:
- СМА 0;
- СМА 1 (тяжелая форма);
- СМА 2 (промежуточная форма);
- СМА 3 (легкая форма);
- СМА 4 (поздняя форма).
Все их объединяет то, что причина их возникновения кроется в мутации рецессивного гена 5 хромосомы SMN. Это приводит к сбоям в продукции протеинов в организме, являющихся строительным материалом всех клеток. В результате страдают мотонейроны спинного мозга и постепенно разрушаются. Поскольку без них невозможна передача нервных импульсов к мышечным волокнам, они постепенно атрофируются, что становится причиной утраты способности двигаться.

К счастью, даже при наличии у обоих родителей мутации гена SMNу них с 75% вероятностью может родиться здоровый ребенок. Но практически всегда он также будет носителем этого гена. Поэтому при планировании беременности стоит проходить генетическое исследование, особенно при наличии случаев СМА в семье.
Это врожденная болезнь, признаки которой обнаруживаются обычно еще в роддоме. Она встречается редко и ее часто объединяются со СМА-1. Для этого вида типично абсолютное отсутствие подвижности, слабость мышц, отсутствие сухожильных рефлексов и ограничение функциональности коленных суставов. С первых дней жизни ребенок страдает от нарушения дыхания.
Спинально-мышечную атрофию важно дифференцировать с перинатальной энцефалопатией и родовыми травмами, но если при них состояние детей постепенно улучшается, то при СМА оно не меняется. Более того часто присоединяются осложнения, которые практически всегда приводят к смерти младенцев в течение первого месяца жизни.

Этот тип течения спинальной мышечной атрофии характеризуется очень тяжелым протеканием. Обычно она обнаруживается до 6-ти месяцев и сопровождается слабостью мышц, периодическими спазмами, что сложно заметить в связи с особенностями анатомии детей первого года жизни (присутствия ярко-выраженной подкожно-жировой клетчатки).
Также заболевание проявляется регулярно пробегающей по языку дрожью, снижением рвотного, сосательного, глотательного рефлексов. Это приводит к возникновению серьезных трудностей при кормлении. Присутствует нарушение слюноотделения, кашель. Ребенок часто громко кричит.
Эта форма спинально-мышечной атрофии может сопровождаться олигофренией и врожденными пороками сердца. Дети подвержены тяжелым нарушениям дыхания, развитию воспаления легких. В связи с этим более половины детей не доживает до 2 лет и только 10% могут отметить свой 5-летний юбилей. Причиной смерти становятся пневмония, остановка сердца или дыхательная недостаточность.
Заболевание обнаруживается у детей от 6 месяцев до 1,5–2 лет. Поэтому такую форму СМА часто называют поздней младенческой. Для нее типично:
- слабость и дрожь в мышцах;
- тремор пальцев, языка;
- скованность движений, обусловленная ограничением подвижности конечностей;
- задержка развития;
- недобор веса.
Дети с таким диагнозом способны самостоятельно сидеть, играть, есть, но стоять и передвигаться нет. К сожалению, патология склонна прогрессировать, что приводит к постепенному ослаблению мышц груди и шеи, следствием чего становится невозможность удерживать голову прямо и часто она безвольно свисает. Затем пропадают сухожильные рефлексы, слабеет голос и отмечаются нарушения акта глотания.
Длительность жизни при таком диагнозе составляет около 10–12 лет. Но треть больных погибает в возрасте до 4-х лет.
Спинальную мышечную атрофию этого вида диагностируют обычно после 2 лет. Она так же проявляется слабостью мышц, но не в такой степени как при СМА 1 или даже СМА 2. Больные могут самостоятельно стоять, но только в течение короткого периода времени. В связи с атрофией мышц это дается им с трудом.
Несмотря на имеющееся заболевание, до 10–12 лет ребенок развивается нормально, что может ввести его родных в заблуждение и вызвать сомнения в правильности поставленного диагноза. Но, достигая этого временного рубежа, возникают первые признаки СМА. Ребенок начинает спотыкаться чаще обычного, падает и не может выполнять физическую работу или заниматься спортом, часто сталкивается с переломами. Постепенно бег, а затем и ходьба даются все сложнее из-за возникновения ограничения подвижности суставов. Впоследствии подросток теряет способность передвигаться без инвалидного кресла.
Прогрессирование патологии приводит к возникновению тяжелого сколиоза, что влечет за собой изменение формы грудной клетки и появление трудностей при дыхании. Именно в этом таится главная угроза болезни для жизни.
К этому типу заболевания относят несколько разных не влияющих на продолжительность жизни, но приводящих к инвалидизации амиотрофий:
- бульбоспинальную Кеннеди;
- дистальную Дюшена-Арана;
- перонеальную Вюльпиана.
Их объединяет то, что первые клинические признаки заболевания проявляются в период от 16 до 60 лет, чаще в 35–40 лет. Это сопровождается угасанием сухожильных рефлексов и заметными спазмами мышц. При атрофии Дюшена-Арана сильнее всего страдают кисти, а для болезни Вюльпиана характерно изменение формы лопаток на крыловидную.
Симптомы СМА
Различные разновидности заболевания объединяет череда общих проявлений, хотя каждая из них имеет и специфичные симптомы. К числу общих признаков принадлежат:
- нарастающая мышечная слабость и постепенная атрофия;
- при тех видах спинальной мышечной атрофии, что обнаруживаются после года или двух лет, наблюдается деградация имеющихся физических достижений, к примеру, способности бегать, ходить;
- тремор пальцев, языка;
- искривление позвоночника;
- частое сохранение нормального психического развития и умственных способностей.
Статистика показывает, что чаще СМА поражает мальчиков.
Диагностика
Предельно информативным методом диагностики СМА считается генетический анализ. Его можно проводить ребенку и взрослому в любом возрасте, а с целью ранней диагностики его выполнение возможно еще на этапе внутриутробного развития. При невозможности проведения анализа ДНК и для окончательного подтверждения диагноза назначаются:
- биохимический анализ крови;
- гистологический анализ мышечных волокон;
- МРТ;
- электромиография;
- микроскопия спинного мозга;
- тандемная масс-спектрометрия.

Лечение спинально-мышечная атрофия
Больным назначается комплексная консервативная терапия, направленная на улучшение способности нервных импульсов проходить к мышцам и работы головного мозга. В этих целях рекомендуется прием:
- ноотропов;
- препаратов α-липоевой кислоты, ацетил-L-карнитина, α-глицерофосфохолина;
- витаминных комплексов, включающих, прежде всего, витамины группы В;
- средств, улучшающих обмен веществ.

Сегодня в разработке находятся специфические лекарственные средства, способные воздействовать на причину развития СМА – дефицит ряда белков. Но в данный момент они находятся на стадии испытаний. Пока что единственным способом хотя бы частично обеспечить организм необходимыми белками является соблюдение специальной диеты. Она подразумевает употребление продуктов, богатых на аминокислоты, а именно зерновых культур, орехов, кисломолочных продуктов, рыбы, мяса. Весьма полезно включение в меню шпината, брокколи, грейпфрутов. Особенно ценны блюда из бурого риса и овса.
Для поддержания мышечного тонуса рекомендованы:
- занятия ЛФК;
- массаж;
- физиотерапевтическое лечение;
- нейромышечная стимуляция.
Современная медицина способна помочь пациентам с СМА за счет выравнивания позвоночника. Вы можете существенно повысить качество жизни и избавиться от болей с помощью хирургического лечения нейромышечного сколиоза. Наши спинальные хирурги способны грамотно провести операцию с учетом всех особенностей пациента и добиться предельно высоких результатов. Цены наших услуг приведены в прайсе.
Суть хирургического лечения нейромышечного сколиоза заключается в выполнении многоуровневой фиксации позвоночника с помощью специальных конструкций. Это предполагает изменение и закрепление в максимально приближенном к нормальному положению каждого сегмента искривленной части позвоночного столба.
Многоуровневая фиксация реализуется за счет установки многочисленных опорных элементов и выбора в качестве опорных точек крестца и таза и позвонков верхнегрудного отдела. Но часто ее проведение требуется практически по всей длине позвоночника, так как у больных спинальной мышечной атрофией сколиотические деформации достигают предельно тяжелых форм.
Она позволяет не только практически полностью выровнять позвоночник, но и равномерно распределить нагрузку на него, а также надежно удерживать его в новом положении. Благодаря этому больной избавляется от выраженного комфорта во время сидения и лежания, решаются психологические проблемы, спровоцированные выраженной деформацией позвоночного столба. Но главное достоинство операции заключается в устранении негативного влияния сколиоза на легкие и другие внутренние органы.
Стоимость коррекции сколиоза при СМА от 640 000 руб и зависит от:
— Тяжести заболевания (сколько времени пациент проведен в стационаре после операции)
— Фирмы производителя имплантов;
— Клиники (где будет проведена операция) и класса палаты.
Цена включает в себя:
— Прибывание в клинике до и после операции;
— Импланты.
— Операцию;
— Наркоз;
— Нейрофизиологический мониторинг
— Наблюдение и консультация на период реабилитации.
Все услуги клиники и стоимость приведены в прайсе.
На первичной консультации ответим на все интересующие вас вопросы, точно определим возможные риски и потенциальную пользу хирургического лечения и подарим вашему ребенку если не возможность ходить, то уверенно сидеть без болей и психологического дискомфорта.
Если же повреждающее воздействие было оказано на ребенка после 28 недель внутриутробного развития, то у ребенка никаких пороков не будет, но может возникнуть какое-либо заболевание у нормально сформированного ребенка. Очень трудно выделить воздействие вредного фактора раздельно в каждый из этих периодов. Поэтому чаще говорят о воздействии вредного фактора в целом в перинатальный период. А патология нервной системы этого периода называется перинатальное поражение центральной нервной системы.
Неблагоприятное влияние на ребенка могут оказать различные острые или хронические заболевания матери, работа на вредных химических производствах или работа, связанная с различными излучениями, а также вредные привычки родителей — курение, алголизм, наркомания.
На растущем в утробе матери ребенке могут неблагоприятно сказываться тяжелые токсикозы беременности, патология детского места — плаценты, проникновение инфекции в матку.
Роды являются очень важным событием для ребенке. Особенно большие испытания приходятся на долю младенца, если роды происходят преждевременно (недоношенность) или стремительно, если возникает родовая слабость, рано разрывается плодный пузырь и истекают воды, когда малыш очень крупный и ему помогают родиться специальными приемами, щипцами или вакуум-экстрактором.
Основными причинами повреждения центральной нервной системы (ЦНС) наиболее часто являются — гипоксия, кислородное голодание различной природы и внутричерепная родовая травма, реже —внутриутробные инфекции, гемолитическая болезнь новорожденных, пороки развития головного и спинного мозга, наследственно обусловленные нарушения обмена веществ, хромосомная патология.
Гипоксия занимает первое место среди причин повреждения ЦНС, в таких случаях врачи говорят о гипоксически-ишемическом поражении ЦНС у новорожденных.
Гипоксия плода и новорожденного — это сложный патологический процесс, при котором уменьшается или совсем прекращается доступ кислорода в организм ребенка (асфиксия). Асфиксия может быть однократной или повторяться, различной по продолжительности, в результате чего в организме накапливается углекислота и другие недоокисленные продукты обмена, повреждающие в первую очередь центральную нервную систему.
При кратковременной гипоксии в нервной системе плода и новорожденного возникают лишь небольшие нарушения мозгового кровообращения с развитием функциональных, обратимых расстройств. Длительно и неоднократно возникающие гипоксические состояния могут приводить к резким нарушениям мозгового кровообращения и даже к гибели нервных клеток.
Такое повреждение нервной системы новорожденного подтверждается не только клинически, но и с помощью ультразвукового допплерографического исследования мозгового кровотока (УЗДГ), ультразвукового исследования головного мозга — нейросонографип (НСГ), компьютерной томографии и ядерно-магнитного резонанса (ЯМР).
На втором месте среди причин повреждения ЦНС у плода и новорожденного стоит родовая травма. Истинное значение, смысл родовой травмы — это повреждение новорожденного ребенка, вызванное механическим воздействием непосредственно на плод во время родов.
Среди разнообразия родовых травм в процессе рождения младенца наибольшую нагрузку испытывает шея ребенка, следствием чего являются различные повреждения шейного отдела позвоночника, особенно межпозвоночные суставы и место соединения первого шейного позвонка и затылочной кости (атланто-заты-лочное сочленение).
Могут быть сдвиги (дислокации), подвывихи и вывихи в суставах. При этом нарушается кровоток в важных артериях, снабжающих кровью спинной и головной мозг.
Функционирование мозга в значительной степени зависит от состояния мозгового кровоснабжения.
Часто первопричиной подобных травм является слабость родовой деятельности у женщины. В таких случаях вынужденно применяемая родостимуляция меняет механизм прохождения плода через родовые пути. При таких стимулированных родах ребенок появляется на свет не постепенно, приспосабливаясь к родовым путям, а быстро, что создает условия для смещения позвонков, растяжения и разрыва связок, вывихов, нарушается мозговой кровоток.
Травматические повреждения ЦНС во время родов наиболее часто возникают при несоответствии величины ребенка размерам таза матери, при неправильном положении плода, при родах в тазовом предлежании, когда рождаются недоношенные, маловесные дети и, наоборот, дети с большой массой тела, большими размерами, так как в этих случаях используются различные ручные родовспомогательные приемы.
Обсуждая причины травматических поражений ЦНС, отдельно следует остановиться на родах с использованием наложения акушерских щипцов. Дело в том, что даже при безукоризненном выполнении наложения на головку щипцов далее следует интенсивная тяга за голову, особенно при попытке помочь рождению плечиков и туловища. При этом вся та сила, с которой происходит вытягивание головки, передается туловищу через шею. Для шеи такая огромная нагрузка необычно велика, именно поэтому при извлечении младенца при помощи щипцов наряду с патологией головного мозга возникают повреждения шейного участка спинного мозга.
Особого внимания заслуживает вопрос о повреждениях ребенка, возникающих при операции кесарева сечения. Почему же это происходит? В самом деле, нетрудно понять травмирование ребенка в результате прохождения его через родовые пути. Почему же операция кесарева сечения, призванная как раз обойти эти пути и свести к минимуму возможность родовой травмы, заканчивается родовой травмой? Откуда же при кесаревом сечении возникают подобные травмы? Дело в том, что поперечный разрез при кесаревом сечении в нижнем сегменте матки теоретически должен бы соответствовать наибольшему диаметру головки и плечиков. Однако получаемая при таком разрезе длина окружности равна 24-26 см, тогда как окружность головки среднего ребенка — 34-35 см. Поэтому извлечение головы и особенно плечиков ребенка потягиванием за голову при недостаточном разрезе матки неизбежно приводит к травме шейного отдела позвоночника. Именно поэтому наиболее распространенной причиной родовых травм является сочетание гипоксии и повреждений шейного отдела позвоночника и находящегося в нем спинного мозга.
В таких случаях говорят о гипоксически-травматическом поражении ЦНС у новорожденных детей.
При родовой травме нередко возникают нарушения мозгового кровообращения вплоть до кровоизлияний. Чаще это мелкие внутримозговые кровоизлияния в полости желудочков мозга или внутричерепные кровоизлияния между мозговыми оболочками (эпидуральные, субдуральные, субарахноидальиые). В этих ситуациях врач диагностирует гипоксически-геморрагическое поражение ЦНС у новорожденных детей.
При рождении младенца с поражением ЦНС состояние может быть тяжелым. Это острый период болезни (до 1 месяца), затем следует ранний восстановительный (до 4 месяцев) и далее — поздний восстановительный.
Важное значение для назначения наиболее эффективного лечения патологии ЦНС у новорожденных имеет определение ведущего комплекса признаков болезни — неврологического синдрома. Рассмотрим основные синдромы патологии ЦНС.
Основные синдромы патологии ЦНС
Гипертензионно-гидроцефальный синдром
При обследовании больного младенца определяется расширение желудочковой системы головного мозга, выявляемое с помощью УЗИ головного мозга, и регистрируется повышение внутричерепного давления (поданным эхо-энцефалографии). Внешне в тяжелых случаях при данном синдроме отмечается непропорциональное увеличение размеров мозговой части черепа, иногда асимметрия головы в случае одностороннего патологического процесса, расхождение черепных швов (более 5 мм), расширение и усиление венозного рисунка на волосистой части головы, истончение кожи на висках.
При гипертензионно-гидроцефальном синдроме может преобладать либо гидроцефалия, проявляющаяся расширением желудочковой системы головного мозга, либо гипертензионный синдром с повышением внутричерепного давления. При преобладании повышенного внутричерепного давления ребенок беспокоен, легко возбудим, раздражителен, часто громко кричит, сон чуткий, ребенок часто просыпается. При преобладании гидроцефального синдрома дети малоактивны, отмечаются вялость и сонливость, иногда задержка развития.
Прогрессирование гидроцефального синдрома проявляется усилением мышечного тонуса, особенно в ногах, при этом рефлексы опоры, автоматической ходьбы и ползания снижены.
В случаях тяжелой прогрессирующей гидроцефалии могут возникать судороги.
Синдром двигательных нарушений
Синдром двигательных нарушений диагностируется у большинства детей с перинатальной патологией ЦНС. Двигательные расстройства связаны с нарушением нервной регуляции мышц в сочетании с повышением или понижением мышечного тонуса. Все зависит от степени (выраженности) и уровня поражения нервной системы.
При постановке диагноза врач должен решить несколько очень важных вопросов, главный из которых: что это — патология головного мозга или патология спинного мозга? Это принципиально важно, поскольку подход к лечению этих состояний различен.
Во-вторых, очень важна оценка мышечного тонуса в различных группах мышц. Врач пользуется специальными приемами для выявления снижения или повышения тонуса мышц, для того чтобы правильно выбрать лечение.
Нарушения повышенного тонуса в различных группах приводит к запаздыванию появления новых двигательных навыков у ребенка.
При повышении мышечного тонуса в руках задерживается развитие хватательной способности рук. Это проявляется тем, что ребенок поздно берет игрушку и захватывает ее всей кистью, тонкие движения пальцами формируются медленно и требуют дополнительных тренировочных занятий с ребенком.
Синдром вегетативно-висцеральных дисфункций
Этот синдром проявляется следующим образом: мраморность кожи, обусловленная кровеносными сосудами, нарушение терморегуляции со склонностью к беспричинному понижению или повышению температуры тела, желудочно-кишечные расстройства — срыгивание, реже рвота, склонность к запорам или к неустойчивому стулу, недостаточная прибавка в весе. Все эти симптомы чаще всего сочетаются с гипертензионно-гидроцефальным синдромом и связаны с нарушением кровоснабжения задних отделов мозга, в которых расположены все главные центры вегетативной нервной системы, обеспечивающей руководство важнейшими жизнеобеспечивающими системами — сердечно-сосудистой, пищеварительной, терморегуляционной и пр.
Судорожный синдром
Склонность к судорожным реакциям в период новорожденности и в первые месяцы жизни ребенка обусловлена незрелостью мозга. Судороги возникают только в случаях распространения или развития болезненного процесса в коре головного мозга и имеют множество самых разных причин, которые должен выявить врач. Для этого нередко требуется проведение инструментального исследования работы мозга (ЭЭГ), его кровообращения (допплерография) и анатомических структур (УЗИ мозга, компьютерная томография, ЯМР, НСГ), биохимических исследований.
Судороги у ребенка могут проявляться по-разному: они могут быть генерализованными, захватывающими все тело, и локализованными — только в какой-то определенной группе мышц.
Судороги различны и по характеру: они могут быть тоническими, когда ребенок как бы вытягивается и застывает на короткое время в определенной позе, а также клоническими, при которых происходит подергивание конечностей, а иногда и всего туловища, так что ребенок во время судорог может получить травму.
Существует множество вариантов проявлений судорог, которые выявляет врач-невропатолог по рассказу и описанию поведения ребенка внимательными родите-
лями. Правильная постановка диагноза, то есть определение причины возникновения судорогу ребенка, чрезвычайно важна, так как от этого зависит своевременное назначение эффективного лечения.
Необходимо знать и понимать, что судороги у ребенка в период новорожденно-сти, если на них вовремя не обратить серьезного внимания, могут стать началом эпилепсии в будущем.
Симптомы, с которыми следует обращаться к детскому неврологу
Подводя итог всему сказанному, кратко перечислим основные отклонения в состоянии здоровья детей, с которыми необходимо обратиться к детскому неврологу:
• если ребенок вяло сосет грудь, делает перерывы, устает при этом. Отмечается поперхивание, вытекание молока через нос;
• если у ребенка слабый крик, а голос имеет гнусавый оттенок;
• если новорожденный часто срыгивает, недостаточно прибавляет в весе;
• если ребенок малоактивный, вялый или, напротив, слишком беспокойный и это беспокойство усиливается даже при незначительных изменениях окружающей среды;
• если у ребенка имеется дрожание подбородка, а также верхних или нижних конечностей, особенно при плаче;
• если ребенок часто беспричинно вздрагивает, с трудом засыпает, при этом сон поверхностный, короткий по времени;
• если ребенок постоянно запрокидывает голову, лежа на боку;
• если отмечается слишком быстрый или, наоборот, медленный рост окружности головы;
• если снижена двигательная активность ребенка, если он очень вялый, а мышцы дряблые (низкий тонус мышц), или, наоборот, ребенок как бы скован в движениях (высокий тонус мышц), так что даже затруднено пеленание;
• если какая-то одна из конечностей (рука или нога) менее активна в движениях или находится в необычной позе (косолапость);
• если ребенок косит глазами или таращит глазки, периодически видна белая полоска склеры;
• если младенец постоянно пытается поворачивать голову только в одну сторону (кривошея);
• если ограничено разведение бедер, или, наоборот, ребенок лежит в позе лягушки с бедрами, разведенными на 180 градусов;
• если ребенок рожден путем кесарева сечения или в тазовом предлежании, если в родах применялись акушерские щипцы, если младенец родился недоношенным или с крупным весом, если отмечалось обвитие пуповины, если у ребенка в родительном доме были судороги.
Точная диагностика и своевременное и правильно назначенное лечение патологии нервной системы чрезвычайно важны. Поражения нервной системы могут быть выражены в разной степени: у одних детей с рождения они очень выражены, у других даже сильные нарушения постепенно убывают, однако исчезают не полностью, и на долгие годы остаются негрубые проявления — это так называемые остаточные явления.
Поздние проявления родовой травмы
Бывают и такие случаи, когда при рождении у ребенка были минимальные нарушения, либо вообще никто их не заметил, но спустя время, иногда годы, под влиянием тех или иных нагрузок: физических, умственных, эмоциональных — эти неврологические нарушения проявляются с разной степенью выраженности. Это так называемые поздние, или отсроченные, проявления родовой травмы. Детские неврологи в повседневной практике имеют дело чаще всего с такими больными.
Какими признаками проявляются эти последствия?
К 10-15 годам у некоторых детей с признаками травмы шейного отдела позвоночника в периоде новорожденное развиваются типичные признаки раннего шейного остеохондроза, наиболее характерным признаком которого у детей являются головные боли. Особенность головных болей при щейном остеохондрозе у детей заключается в том, что несмотря на их разную интенсивность боли локализуются в шейно-затылочиой области. По мере взросления боли нередко становятся более выраженными с одной стороны и, начинаясь в затылочной области, распространяются ко лбу и вискам, иногда отдают в глаз или ухо, усиливаются при поворотах головы, так что может даже произойти кратковременная потеря сознания.
Головные боли у ребенка порой бывают так интенсивны, что могут лишить его возможности заниматься, делать что-нибудь по дому, вынуждают лечь в постель и принимать анальгетики. При этом у некоторых детей с головными болями обнаруживается снижение остроты зрения — близорукость.
Лечение, проводимое по поводу головных болей, направленное на улучшение кровоснабжения и питания мозга, не только снимает головные боли, но при этом также улучшается зрение.
Следствиями патологии нервной системы в периоде новорожденное могут быть кривошея, отдельные формы сколиотических деформаций, нейрогенная косолапость, плоскостопие.
У некоторых детей энурез — недержание мочи — тоже может быть следствием родовой травмы — так же, как эпилепсия и другие судорожные состояния у детей.
В результате гипоксической травмы плода в перинатальном периоде в первую очередь страдает головной мозг, нарушается нормальный ход созревания функциональных систем мозга, которые обеспечивают формирование таких сложных процессов и функций нервной системы, как стереотипы сложных движений, поведение, речь, внимание, память, восприятие. У многих таких детей обнаруживаются признаки незрелости или нарушений отдельных высших психических функций. Самым частым проявлением является так называемый синдром дефицита активного внимания с гиперактивностью и синдром гиперактивного поведения. Такие дети чрезвычайно активны, расторможены, неуправляемы, у них отсутствует внимание, они ни на чем не могут сосредоточиться, постоянно отвлекаются, не могут усидеть на месте несколько минут.
Такой ребенок труден как для родителей, так и для учителей. Поведенческие и школьные проблемы нарастают как снежный ком. В подростковом же периоде у этих детей значительно возрастает риск формирования стойких нарушений поведения, агрессивности, трудностей во взаимоотношениях в семье и школе, ухудшение школьной успеваемости.
Функциональные нарушения мозгового кровотока особенно дают о себе знать в периоды ускоренного роста — на первом году, в 3-4 года, 7-10 лет, 12-14 лет.
Очень важно как можно раньше заметить первые признаки, принять меры и провести лечение уже в раннем детском возрасте, когда процессы развития еще не закончены, пока велика пластичность и резервные возможности ЦНС.
В последние годы стало ясно, что многие болезни детей старшего возраста и даже взрослых имеют истоки в детстве и нередко являются поздней расплатой за нераспознанную и нелеченную патологию периода новорожденности.
Вывод должен быть сделан один — внимательно относиться к здоровью малютки с момента его зачатия, по возможности вовремя устранять все вредные влияния на его здоровье, а еще лучше — не допускать их совсем. Если же случилась такая беда и у ребенка при рождении выявлена патология нервной системы, необходимо вовремя обратиться к детскому неврологу и сделать все возможное, чтобы младенец полностью поправился.
Читайте также:


