Спинальные нарушения мочеиспускания лечение
Р.В. Салюков 1, 2 , Ф.А. Бушков 2 , И.Н. Новоселова 3 , И.С. Юрасов 4
Нарушения мочеиспускания возникают практически у 90 % пациентов со спинальной травмой (СТ). В основе механизма развития таких нарушений лежит обрыв коммуникаций между сакральным центром мочеиспускания и вышележащими, например, стволовыми и корковыми центрами микции или нижележащими спинномозговыми и периферическими нервными структурами
Европейская ассоциация урологов (2018) предлагает разделить возможные нарушения мочеиспускания в зависимости от уровня поражения спинного мозга. Выделяют расстройства мочеиспускания при поражении спинного мозга выше сакрального центра микции (супрасакральный тип) и расстройства при поражении на уровне сакрального центра мочеиспускания или ниже его (инфрасакральный тип). Для нейрогенной дисфункции мочеиспускания (НДМ) при СТ характерен клинический полиморфизм, который как раз и связан с возможными различиями в уровне, глубине и характере повреждения центров мочеиспускания и нервных проводников, а также с продолжительностью восстановительных процессов после травмы.
В остром периоде СТ, сопровождающемся спинальным шоком, чаще возникает полное нарушение проводимости спинного мозга ниже уровня повреждения. Для НДМ этого периода характерна арефлексия детрузора и нарушение его афферентации, которая может сохраняться в раннем (до 1 месяца) и промежуточном (до 3 месяцев) периодах СТ.
В последующий восстановительный период, длящийся от 3 месяцев до 3 лет, может нормализоваться рефлекторная активность тазовых органов в 65,5 % случаев. Важно понимать, что для полноценного мочеиспускания необходимо восстановление его произвольного контроля, а это возможно не более чем у 20 % этих пациентов. Чаще наблюдаются развитие автоматизмов на уровне тазовых органов при супрасакральном типе СТ и сохраняющееся нарушение сократительной способности детрузора при инфрасакральном типе СТ. В этот период складывается клиническая форма НДМ, которая не является окончательной, так как зависит от многих факторов, к которым можно отнести вторичные репаративные изменения нервной ткани в месте повреждения, а также вторичные и стойкие анатомо-функциональные изменения нижних мочевыводящих путей. По нашим наблюдениям, охватывающим более 1420 больных СТ, у более чем 15 % пациентов возможно изменение клинической формы НДМ в отдаленном (более 3 лет) периоде СТ.
Для НДМ при супрасакральном типе СТ характерны как симптомы накопления, так и симптомы опорожнения. При этом уровне СТ характерны такие уродинамические феномены, как детрузорная гиперактивность (ДГ) и детрузорно-сфинктерная диссинергия (ДСД). В нашем исследовании из 98 пациентов в возрасте от 16 до 68 лет с высоким уровнем повреждения спинного мозга ДСД была достоверно установлена у 44,0 % пациентов, при этом у 35,7 % она сопровождалась наличием более чем 100 мл остаточной мочи. В 47 % случаях при уродинамическом обследовании нами была установлена ДГ без четких признаков ДСД.
Клинические проявления НДМ при инфрасакральном повреждении характеризуются симптомами опорожнения, а уродинамически — признаками нарушения сократительной активности детрузора с проявлениями сфинктерной недостаточности или без нее. На практике такие проявления тоже зависят от сохранности нервной ткани. При таком уровне повреждения может диагностироваться как полная арефлексия детрузора, так и сохранение его сократительной способности, достаточной для самостоятельного мочеиспускания.
Большое значение в построении тактики ведения пациента с НДМ при СТ имеет не только определение клинической формы нарушений мочеиспускания, но и уточнение ее при уродинамическом обследовании. Именно уродинамическое обследование позволяет детализировать функциональные расстройства сфинктера и детрузора. Признанным стандартом в диагностике НДМ при СТ является видеоуродинамика, однако при ее недоступности Европейская ассоциация урологов рекомендует проводить цистометрию наполнения и исследование давление/поток. Исследование можно проводить начиная с 3 месяцев после СТ. Его следует повторять каждые 1–2 года или при изменении клинической картины течения НДМ.
К вспомогательным методам диагностики НДМ можно отнести и ультразвуковое исследование, позволяющее диагностировать ретенционные изменения верхних мочевыводящих путей, структурные изменения детрузора и наличие остаточной мочи. Обязательным считаем заполнение всеми пациентами дневников катетеризации и/или мочеиспускания, которые входят в стандарт нейроурологического обследования.
Лечебная тактика зависит от периода течения СТ и клинических проявлений НДМ, наличия осложнений. Построение лечебной тактики основывается на нескольких принципах: профилактика осложнений со стороны верхних мочевыводящих путей, обеспечение функции мочевого пузыря как резервуара низкого давления, обеспечение достойного качества жизни и социализация пациента через компенсацию нарушенной функции мочевыделения, в том числе и за счет подбора технических средств реабилитации
При нарушении опорожнения мочевого пузыря основным методом лечения является адекватное дренирование мочевого пузыря. При этом не важно, с чем связано нарушение опорожнения мочевого пузыря — с арефлексией детрузора или ДСД. Оптимальным методом дренирования мочевого пузыря при НДМ является периодическая катетеризация. Длительное дренирование мочевого пузыря (от 3 до 6 месяцев) постоянным уретральным катетером или эпицистостомическим дренажем сопровождается высоким риском развития вторичных осложнений, который превышает 24 %.
При ДГ и ДСД с нарушением функции опорожнения мочевого пузыря предпочтение следует отдавать методам медикаментозного подавления ДГ холинолитиками или инъекциями ботулинического токсина в стенку мочевого пузыря. В большинстве случаев, а это не менее 86 %, требуется перевод пациентов на периодическую катетеризацию мочевого пузыря.
Таким образом, нарушения мочеиспускания при СТ имеют достаточно разнообразную клиническую картину, которая может не укладываться в привычные классификационные характеристики и требует проведения уродинамической диагностики. Полученные на основании уродинамических исследований и клинического обследования данные позволяют выработать лечебную тактику, основными направлениями которой являются адекватная терапия высокой ДГ и/или обеспечение оптимального дренирования мочевого пузыря.
Если причиной расстройства мочеиспускания служит заболевание головного мозга, происходит нарушение тормозных влияний коры и наблюдается непроизвольное опорожнение мочевого пузыря с различной частотой. Объем мочи в этом случае больше, чем при рефлекторном спинальном пузыре (автоматический мочевой пузырь), остаточной мочи не выявляется. Эта форма нарушения мочеиспускания встречается редко, наблюдается преимущественно у пациентов с тяжелой формой сенильной деменции. Ее признаком служит также психоорганический синдром, который может сопровождаться эпилептическими припадками, нейропсихическими нарушениями или очаговыми неврологическими симптомами.
Характерные проявления недержания мочи наблюдаются и при арезорбтивной гидроцефалии.
Если наблюдается выраженный синдром поперечного поражения спинного мозга, именно он, а не нарушение мочеиспускания является ведущим в клинической картине.
Дискретные признаки поперечного поражения и расстройство мочеиспускания.
Последние соответствуют в этом случае автоматическому мочевому пузырю, т.е. наблюдается частое мочеиспускание (которое может провоцироваться, например, похлопыванием по нижней части живота) с непроизвольным выделением относительно малого объема мочи. Необходимо выявлять признаки спастического пареза, пирамидные знаки и уровень нарушений чувствительности. Среди причин следует упомянуть:
• компрессию спинного мозга вследствие объемного интраспинального процесса;
• миелит;
• рассеянный склероз.
Рассеянный склероз особенно часто сопровождается императивными позывами на мочеиспускание, которые иногда бывают ранним симптомом заболевания. Они служат признаком надъядерного нарушения: при появлении позыва пациент должен немедленно бежать в туалет, иначе происходит непроизвольное мочеиспускание. Таким больным приходится планировать свою повседневную жизнь таким образом, чтобы всегда находиться недалеко от туалета. О подобных нарушениях всегда необходимо подробно расспрашивать пациента, они очень характерны для рассеянного склероза, но изредка могут носить и функциональный характер.
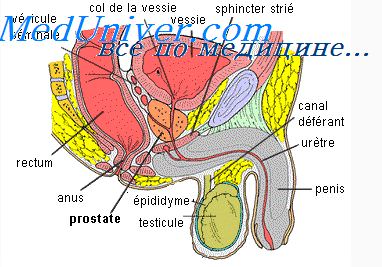
При относительно остром появлении нарушений мочеиспускания, сопровождающемся болью в крестце и ишиалгией, возникает подозрение:
• на грыжу межпозвонкового диска на поясничном уровне, особенно срединную;
• быстро прогрессирующую интраспинальную опухоль (злокачественную опухоль или метастазы) на пояснично-крестцовом уровне, а также канцероматозный менингоз;
• поражение корешков при боррелиозе.
Если нарушение развивается быстро, но не сопровождается болью, можно предполагать:
• объемный процесс самого конского хвоста
• или воспалительный процесс в этой области (например, синдром Элсберга).
Полирадикулоневрит (синдром Гийена—Барре) не сопровождается нарушением мочеиспускания.
Нарушение мочеиспускания нарастает постепенно.
Если нарушения прогрессируют в течение нескольких месяцев или даже лет и сопровождаются признаками поражения корешков конского хвоста, причиной может быть прежде всего медленно развивающийся объемный процесс в поясничном отделе спинального канала, например, дермоид, эпендимома, невринома и т.п. (характерны повышение содержания белка в спинномозговой жидкости, расширение канала при рентгенологическом исследовании, решающими методами являются КТ, МРТ, миелография).
Если наблюдаются признаки нарушения, например, секреции потовых желез, пилорических реакций, регуляции артериального давления, частоты сердечных сокращений или потенции, они могут сопровождаться вегетативной денервацией мочевого пузыря, его увеличением, растяжением, вялыми стенками. Причинами могут служить две группы нарушений:
• хроническая полиневропатия, особенно при сахарном диабете и первичном амилоидозе;
• некоторые заболевания с преимущественным поражением вегетативной нервной системы, например, пандизавтономия, семейная дизавтономия Рейли, ортостатическая гипотензия при синдроме Шая— Дрейджера, другие мультисистемные атрофии.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Корковая иннервация спинальных центров мочевыделения и дефекации является двусторонней; при одностороннем поражении коркового центра симптомы нарушения мочеиспускания и дефекации не наблюдается, так же как и при одностороннем поражении бокового столба. Так называемые центральные симптомы нарушения мочеиспускания и дефекации развиваются только при двустороннем поражении корковых центров или боковых столбов.
Двустороннее поражение корковых центров мочевыделения и дефекации любой этиологии вызывает стойкие симптомы нарушения мочеиспускания: в начальном периоде отмечается задержка мочевыделения и дефекации, которая в позднем периоде сменяется автоматическим действием. Поражения корковых центров могут вызвать преходящее затруднение мочевыделение. Дефекация при этом не страдает. Пузырные нарушения по типу кратковременной задержки наблюдаются при поражении подкорковых центров, особенно в гипоталамической области. При церебральных поражениях в отличие от спинальных вне задержки мочеиспускания опорожнение мочевого пузыря бывает почти полным, без остаточной мочи, в связи с чем уросептические осложнения встречаются редко. Причины церебрального поражения: атрофический процесс, опухоли, травма, инсульт, церебральный артериосклероз.
Наиболее тяжелые симптомы нарушения мочеиспускания возникают при поражении проводников и ядер спинного мозга, когда акты мочевыделения и дефекации перестают быть произвольными. При этом эти расстройства сочетаются с другими клиническими синдромами поражения нервной системы соответствующего уровня. Такие нарушения возникают при острых поперечных поражениях шейного и грудного отделов спинного мозга обычно инфекционного или травматического генеза, реже они возникают при интрамедуллярных кровоизлияниях, опухолях, лейкозных очагах. При сдавлении спинного мозга экстрамедуллярными опухолями, гематомой, абсцессом или деформированным позвонком нарушения мочевыделения и дефекации наступают в поздние сроки, при развитии полной спинальной компрессии.
Нарушение связей церебральных центров со спинальными ведет к тяжелым расстройствам мочевыделения и дефекации центрального типа. Больной не может произвольно воздействовать на мочевыделение, исчезают позывы, чувство прохождения мочи по мочеиспускательному каналу. Возникает полная задержка мочи (полная ретенция). В начальном периоде заболевания, когда угнетается вся рефлекторная деятельность спинного мозга, исчезают и спинальные рефлекторные функции мочевого пузыря. При этом исчезает рефлекс опорожнения - сфинктеры находятся в состоянии сокращения, а детрузор расслаблен и не функционирует. Моча, накапливаясь в пузыре и не имея выхода, может растянуть его до больших размеров, когда верхняя граница в брюшной полости определяется на уровне пупка и выше. Без катетеризации возможен разрыв стенки пузыря.
В дальнейшем развивается так называемая парадоксальная ишурия, когда в результате постоянного высокого внутрипузырного давления начинается пассивное растяжение шейки мочевого пузыря и пузырных сфинктеров с периодическим выделением мочи каплями или небольшими порциями. Небольшое количество мочи выделяется и при давлении через брюшную стенку на область пузыря. Симптомы нарушения мочеиспускания в виде парадоксального мочевыделения, особенно при присоединении цистита, могут перейти в постоянное недержание с остаточной мочой в пузыре, что способствует присоединению уросептической инфекции.
Спустя 2-3 нед., а иногда и в более отдаленные сроки по мере растормаживания спинальной рефлекторной дуги задержка мочи сменяется ее недержанием. При этом моча выделяется в небольшом количестве, что определяется как периодическое (перемежающееся) недержание. В основе этого синдрома лежит автоматическое опорожнение пузыря на базе спинальной рефлекторной дуги, когда определенная степень наполнения вызывает расслабление гладкомышечного сфинктера и сокращение детрузора.
Рефлекторное мочевыделение может быть вызвано и другими раздражителями с периферии, например при сгибательном защитном рефлексе ног или длительном вызывании клонуса стоп.
Произвольное влияние на мочевыделение в этой фазе по-прежнему отсутствует. В более поздние сроки при полном поперечном поражении спинного мозга отмечается угасание рефлексов, в том числе автоматического мочевыделения, и наступает полное недержание мочи.
При частичном двустороннем спинальном поражении на уровне шейных и грудных сегментов симптомы нарушения мочеиспускания заключаются в ощущении позывов, но произвольно задержать его больной не в состоянии, так как одновременно с позывом наступает опорожнение пузыря - императивные позывы. По существу в их основе лежит усиление рефлекса опорожнения, что сочетается с другими клиническими проявлениями растормаживания спинальных рефлексов (высокие сухожильные рефлексы с расширением рефлексогенных зон, клонусы стоп, защитные рефлексы и т. д.).
Нарушения дефекации при полном поперечном поражении спинного мозга шейной и грудной локализации аналогичны расстройствам мочевыделения. Больной перестает ощущать позывы на дефекацию, наполнение прямой кишки, отхождение кала. Оба сфинктера прямой кишки находятся в состоянии спазма. Возникает стойкая задержка кала. При значительном скоплении каловых масс возможно пассивное растяжение сфинктера с выхождением незначительного количества кала.
Нарушения функций тазовых органов периферического типа возникают при миелитах поясничной и крестцовой локализации, травматических, сосудистых, опухолевых и других процессах в области спинальных центров, а также при поражении спинномозговых корешков области конского хвоста и периферических нервов, идущих к мочевому пузырю, прямой кишке и их сфинктерам. Хронические заболевания, такие, например, как сахарный диабет, амилоидоз, могут привести к поражению вегетативных нервов.
При остром выключении функции спинальных центров или поражения корешков и нервов в начальной фазе возникают более тяжелые симптомы нарушения мочеиспускания, чем при подостром или хроническом развитии заболевания. В остром периоде вследствие паралича детрузора и сохранения эластичности шейки мочевого пузыря может наблюдаться полная задержка мочи или парадоксальное мочевыделение с выделением мочи каплями или небольшими порциями. При этом в пузыре определяется большое количество остаточной мочи. Однако вскоре шейка пузыря теряет свою эластичность. Поскольку оба сфинктера при периферическом парезе раскрыты, возникает истинное недержание с постоянным выделением мочи по мере поступления в пузырь. Иногда пузырь опорожняется автоматически, но не за счет спинальной рефлекторной дуги, целостность которой остается стойко нарушенной, а в связи с сохранением функции пузырных интрамуральных ганглиев.
При патологических процессах в области конского хвоста, а также по ходу подчревных нервов (абсцессы, травмы, рубцы) могут отмечаться частые болезненные позывы даже при накоплении в пузыре незначительного количества мочи. Причиной этого является раздражение афферентных волокон подчревных нервов и корешков.
Расстройства дефекации при поражении спинальных центров в области конуса, спинномозговых корешков конского хвоста и периферических нервов прямой кишки и ее сфинктеров имеют тот же механизм, что и симптомы нарушения мочеиспускания. При их остром выключении возникает паралич сфинктеров периферического типа с полной или частичной невозможностью произвольной дефекации. Анальный рефлекс выпадает, рефлекторная перистальтика прямой кишки отсутствует. В дальнейшем формируется истинное недержание кала с его отхождением небольшими порциями при поступлении в .прямую кишку. Внутренний сфинктер может частично компенсировать функцию поперечнополосатого наружного сфинктера. Однако эта компенсация бывает весьма ограничена. В более отдаленный период наступает автоматическое функционирование прямой кишки за счет интрамурального сплетения - возникает легкая ее перистальтика. Произвольное управление актом дефекации при автоматическом действии прямой кишки отсутствует.
При раздражении спинномозговых корешков и периферических нервов вследствие их сдавления могут наблюдаться ректальные тенезмы, весьма мучительные для больного; обычно они сочетаются с тенезмами пузыря в едином пароксизме или возникают раздельно.
Симптомы нарушения мочеиспускания психогенного характера
Особая, хотя бы в силу своей очевидности, роль психики в реализации функции мочеотделения никогда никем не оспаривалась. Однако на практике не всегда учитывается возможность дисфункции мочевыделения психогенной природы.
Чисто психогенный характер может иметь и рефлекторное недержание мочи. Подобные симптомы нарушения мочеиспускания встречаются в повседневной практике не только при грубых расстройствах сознания или старческом маразме, но и в клинике аффективной патологии. В основе психогенного недержания мочи может лежать тот же механизм, что и при развивающейся в детстве патологии, описываемой как снижение чувствительности мочевого пузыря.
Патологическое самонаблюдение и ипохондрические представления по поводу, например, предполагаемого сахарного диабета могут привести к учащению мочевыделения до 20-50 раз в день, но без увеличения суточного объема мочи. Симптомы нарушения мочеиспускания при невротических расстройствах заключаются в развитии преимущественно (как и при камнях мочевого пузыря) дневной поллакиурии, хотя конкрементов в мочевыводящих путях у этих больных не обнаруживают. Чисто психогенный характер (вне всякой связи с аденомой предстательной железы) может иметь также учащенное (до 5-10 раз) мочевыделение по ночам (ощущение императивных позывов вследствие все тех же специфических забот и тревог, не оставляющих больного ни в бодрствовании, ни во сне) при нормальном суточном объеме мочи.
На сегодняшний день не существует прямых методов исследования, с помощью которых можно было бы непосредственно оценить состояние нервных приборов мочевого пузыря и прямой кишки. Однако разработаны и достаточно широко используются некоторые урологические методики, которые, хоть и косвенным образом, позволяют проанализировать симптомы нарушения мочеиспускания, определить тип нарушений и уровень поражения нервной системы, а также подтвердить или исключить урологическую патологию.
![]()
Что такое недержание мочи?
Недержание мочи – это состояние, при котором происходит нарушение физиологических механизмов опорожнения мочевого пузыря, проявляющееся непроизвольным выделением мочи. Недержание мочи часто приводит к гигиеническим и социальным проблемам.
Причины недержания мочи у женщин, мужчин, детей, виды недержания мочи
Неврологи, невропатологи, психиатры, рефлексотерапевты выделяют 2 основных вида недержания мочи : истинное недержание мочи и ложное недержание мочи . При истинном - непроизвольное выделение мочи происходит естественным путем. При ложном – выделение мочи происходит из противоестественных отверстий в мочевых путях. Ложное недержание мочи встречается при врожденных и приобретенных урологических заболеваниях с наличием свищей на различных участках мочевыделительной системы, в том числе созданных хирургическим путем. Это очень распространенное заболевание. В нашей стране симптомы недержания мочи отмечаются по данным различных авторов у 23 – 67% женщин. Основными видами являются стрессовое, ургентное и смешанное недержание мочи .
Какие причины недержания мочи?
Механизм мочеиспускания, почему возникает неудержание мочи
![]()
Классификация недержания мочи
Существуют разнообразные классификации недержания мочи. Основными видами недержания мочи являются ургентное, стрессовое, постоянное, смешанное недержание мочи, дневной или ночной энурез.
Симптомы недержания мочи
Недержание мочи характеризуется специфичными симптомами . При гиперактивном недержании мочи отмечаются учащенное мочеиспускание, императивные повелительные позывы, ноктурия. При ургентном недержании мочи наблюдается непроизвольная утечка мочи.
Симптомы недержания мочи у женщин
У женщин отмечается ряд характерных симптомов - ощущение неполного опорожнения мочевого пузыря, императивные повелительные позывы к мочеиспусканию, недержание мочи при физической нагрузке, ощущение инородного тела во влагалище, недержание мочи при императивном позыве, 2 и более мочеиспускания за ночь (ноктурия). Частый симптом – подтекание мочи.
Недержание мочи у детей, симптомы, признаки
Недержание мочи у детей носит различный характер, что обусловлено 
локализацией и характером поражения иннервационных механизмов мочевого пузыря. Наиболее тяжелые расстройства мочеиспускания возникают при поражении спинальных центров мочеиспускания или соответствующих корешков. В таких случаях наступает вялый паралич сфинктера и детрузора. Такой мочевой пузырь имеет особое название – автономный децентрализованный мочевой пузырь. При этом возникает полное расслабление сфинктера и детрузора. Моча постоянно выделяется по каплям по мере ее поступления в мочевой пузырь, этот процесс называется истинное недержание мочи. Латинское название истинного недержания мочи – incontinentia vera. При нем в мочевом пузыре всегда имеется остаточная моча. Другое состояние имеет название – парадоксальная ишурия , или по-латински ischiuria paradoxa. При парадоксальной ишурии происходит задержка мочи и недержание мочи. При двустороннем нарушении связей корковых центров мочеиспускания со спинальными центрами, что обычно встречается при поперечном поражении шейного или грудного отделов спинного мозга, наступают специфические нарушения мочеиспускания. При полном или почти полном поперечном поражении спинного мозга первоначально в острой стадии заболевания происходит угнетение всех рефлекторных функций спинного мозга, что вызывает задержку мочи. Мочевой пузырь сильно растянут, даже может разорваться. В этом случае необходима экстренная катетеризация. У пациента нет позыва к мочеиспусканию, он не чувствует прохождения мочи по мочеиспускательному каналу. Позже происходит растормаживание и повышение возбудимости спинальных рефлекторных центров, что сопровождается сменой задержки мочи на недержание мочи по мере накопления небольших порций мочи. Такое состояние имеет название – перемежающееся, периодическое недержание мочи, по-латински incontinentio intermittens. При более легком двустороннем поражении спинного мозга возникают позывы на мочеиспускание. Больной при этом должен помочиться немедленно, как только почувствует позыв, иначе произойдет непроизвольное отделение мочи. Больные при этом могут сгибать туловище, скрещивать ноги, зажимать ноги. Такие позы уменьшают повелительный императивный позыв.
Ночное недержание мочи, детское недержание мочи во сне у девочек, у мальчиков, подростков ночью, по ночам, в течение ночи
Сарклиник проводит лечение ночного недержания мочи , лечение детского недержания мочи, лечение недержания мочи во сне, лечение недержания мочи у мальчиков, лечение недержания мочи у девочек, лечение недержания мочи у подростков, лечение подросткового недержания мочи в России, в Саратове, в Поволжье.
Нейрогенный мочевой пузырь у детей, лечение, нейрогенная дисфункция мочевого пузыря, как лечить нерогенные расстроства мочеиспускания
Нейрогенный мочевой пузырь у детей – это состояние, при котором нарушена функция мочеиспускания вследствие изменений нервной регуляции мочевого пузыря. Отмечается неспособность управлять мочеиспусканием.
Нейрогенный мочевой пузырь у взрослых
Развитию такого заболевания, как нейрогенный мочевой пузырь у взрослых способствуют различные супраспинальные поражения, связанные с такими заболеваниями, как болезнь Альцгеймера, рассеянный склероз, инсульт, болезнь Паркинсона, нейропатия дисциркуляторная, а также супрасакральные поражения – остеохондроз различных отделов позвоночника, спондилез, спондилоартроз, спондилолистез, межпозвонковые грыжи Шморля, травмы позвоночника, осложнения и последствия хирургических операций.
Незаторможенный корковый мочевой пузырь
При незаторможенном корковом мочевом пузыре происходит поражение коркового центра мочеиспускания, отмечается следующие симптомы - императивный повелительный позыв, иногда неудержание мочи.
Рефлекторный спинальный мочевой пузырь
При рефлекторном спинальном мочевом пузыре отмечается поражение спинного мозга выше спинальных центров мочевого пузыря. Наблюдается непроизвольное спинальное мочеиспускание, полное отсутствие позыва или эквивалент. Остаточной мочи нет.
Неадаптированный мочевой пузырь
Неадаптированный мочевой пузырь отмечается при поражении нижних поясничных сегментов симпатического ствола или постганглионарных симпатических волокон. Наблюдается недержание мочи, чувство позыва отсутствует или незначительно сохранено. Остаточной мочи нет или она имеется в небольшом количестве. Чувство позыва на мочеиспускание отсутствует или оно незначительно сохранено. Неврологи, рефлексотерапевты, урологи выделяют 2 вида неадаптированного мочевого пузыря – спинальный и ганлионарный.
Арефлекторный мочевой пузырь
Неврологи, невропатологи, рефлексотерапевты выделяют 3 основных вида арефлекторного мочевого пузыря : спинальный, ганглионарный, интрамуральный.
Спинальный арефлекторный мочевой пузырь встречается при поражении крестцовых парасимпатических сегментов спинного мозга. Сохраняется слабое чувство позыва, большое количество остаточной мочи, вплоть до полной задержки. При вторичном недержании мочи отмечается растяжение сфинктера, парадоксальное недержание мочи.
Ганлионарный арефлекторный мочевой пузырь встречается при периферической парасимпатической денервации, поражении пузырного сплетения и его симпатических ветвей. Отмечается задержка мочи, в дальнейшем растяжение сфинктера и недержание мочи.
Интрамуральный арефлекторный мочевой пузырь встречается при интрамуральной денервации. Остается частичное сохранение чувства позыва, постепенно развивается задержка мочи.
Смешанный мочевой пузырь, неадаптированный мочевой пузырь
При смешаннам мочевом пузыре (неадаптированный мочевой пузырь) наблюдается поражение нижних поясничных и верхних крестцовых сегментов спинного мозга. Характерно резкое ослабление позыва на мочеиспускание, недержание мочи при умеренном наполнении мочевого пузыря, неполное опорожнение и накопление умеренных количеств остаточной мочи.
Сморщенный спастический мочевой пузырь
Сморщенный спастический мочевой пузырь наблюдается, как осложнение, при поперечном повреждении спинного мозга, а также в результате интерстициального цистита и тотального поражения нервно-мышечного аппарата мочевого пузыря.
Миелодисплазия и нейрогенный мочевой пузырь
Сарклиник проводит лечение нейрогенного мочевого пузыря в Саратове, России, в том числе и при миелодиспазии. Разнообразные рефлексотерапевтические методы лечения нейрогенного мочевого пузыря при миелодисплазии обеспечивают высокую эффективность.
Почему недержание мочи происходит часто? С чем связано недержание мочи? Причины
Недержание мочи может наблюдаться при стрессовых ситуациях, подъеме тяжестей, при кашле, смехе, что сопровождается повышением внутрибрюшного давления и внутрипузырного давления. Отдельным заболеванием является ночное недержание мочи – ночной энурез. Недержание мочи можно подразделить на первичной и вторичное. Первичное недержание мочи может наблюдается до выработки навыка опрятности. Вторичное недержание мочи отмечается после выработки навыка опрятности. Недержание мочи наступать вследствие глубокого врожденного слабоумия с недоразвитием всех функций, при рано начавшихся психических заболеваниях (синдром Каннера, эпилепсия, шизофрения). В этом случае недержание мочи является проявлением неопрятности вследствие психического дефекта. Недержание мочи часто бывает у больных в коматозном состоянии, во время судорожного припадка, при различных экстремальном состоянии, алкогольном опьянении. Недержание мочи часто является одним из проявлений врожденного анатомического дефекта или травматических повреждений урогенитальной области. Недержание мочи может наблюдаться при таких заболеваниях, как цистит, уретрит.
Спина бифида, лечение спина бифида в Саратове, России, как лечить spina bifida и нейрогенный мочевой пузырь у детей
Сарклиник проводит в Саратове лечение нейрогенного мочевого пузыря у детей даже при наличии такой врожденной патологии, как spina bifida . Спина бифида – это врожденный порок развития позвоночника. При открытой спина бифида ткани спинного мозга выходят наружу через дефекты костной ткани позвоночника. При скрытой спина бифида дефект закрытия позвоночника и спинного мозга покрыт кожей и не наблюдаются видмые признаки заболевания. Внешими кожными признаками могут быть повышенный рост волос на этом месте, изменение цвета кожи, впадина на коже, подкожный жир. Основными причинами развития спина бифида являются наследственная предрасположенность, недостаток фолиевой кислоты во время беременности у матери, сахарный диабет у матери, прием медикаментов во время беременности. Часто никаких отрицательных факторов выявить не удавалось. Какие основновные симптомы спина бифида? При spina bifida нарушения мочеиспускания, по данным Сарклиник, встречались в 47% случаев. У детей часто встречается spina bifida occulta (спина бифида без спинномозговой грыжи).
Нейрогенный мочевой пузырь у детей, лечение, нейрогенная дисфункция мочевого пузыря
Новые эффективные безболезненные методы лечения нейрогенной дисфункции мочевого пузыря, нейрогенного мочевого пузыря позволяют за короткий срок избавиться от нарушений мочеиспускания, даже при спина бифида. Предупредительное превентивное лечение мочевого пузыря уменьшает риск серьезного поражения почек и мочевого пузыря, что, в свою очередь, уменьшает необходимость последующего хирургического оперативного лечения. Не доводите ребенка до операции, лечите консервативно нейрогенный мочевой пузырь и spina bifida на ранних стадиях.
Недержание мочи диагностика, дифференциальная диагностика
Для постановки диагноза “недержание мочи” иногда требуется полное неврологические и урологическое обследование. Необходимо вести дневник мочеиспусканий в течение минимум трех дней. Информативными методами исследования являются определение остаточной мочи, сфинктерометрия, цистометрия, цистоскопия, микциография, экскреторная урография, профиль уретрального сопротивления, рентгенография позвоночника, УЗИ (ультравуковое исследование), урофлуометрия, комплексное уродинамические исследование (КУДИ), оценка прифиля уретрального давления. У женщин необходим осмотр гинеколога, информативна трансвагинальная ультрасонография. Проводится клинический анализ мочи, посев мочи на микрофлору. В случае нейрогенного мочевого пузыря устанавливается топика и характер поражения нервной системы. Часто необходима консультация таких специалистов, как рефлексотерапевт (рефлексолог), психолог, невролог, невропатолог, эндокринолог, уролог, андролог, сексолог, сексопатолог.
В дифференциальной диагностике недержания мочи используются кашлевая проба, проба с натуживанием (проба Вальсальвы), одночасовой прокладочный тест, проба с тампоном аппликатором, который вводится во влагалище в область шейки мочевого пузыря.
При гиперактивном мочевом пузыре отмечаются частые позывы к мочеиспусканию от 8 и более раз в сутки, часто наблюдается острое внезапное желание совершить акт мочеиспускания, ночной сон часто прерывается за счет позывов к мочеиспусканию, отсутствует способность вовремя добежать до туалета во время позыва, недержание мочи отсутствует при смехе, чихание, кашле, оргазме.
При стрессовом недержании мочи частые позывы к мочеиспусканию отсутствуют, нет императивных повелительных позывов к мочеиспусканию, ночной сон редко прерывает позывами к мочеиспусканию, после позыва человек успевает дойти до туалета, возникает при оргазме, во время секса, после секса, при кашле, при смехе, при чихании.
Народное лечение недержание мочи
К сожалению, народное лечения недержания мочи , заговоры, лечение недержания мочи народными средствами, народные методы, способы лечения, лекарства, препараты, средства, таблетки, свечи, прокладки от недержания мочи, зарядка, физкультура редко дают положительные результаты.
Недержание мочи лечение в Саратове
Сарклиник проводит лечение недержания мочи у детей (детское – у мальчиков и девочек), подростков, взрослых (мужчин и женщин) в Саратове, в пожилом возрасте (возрастное, у стариков), проводит лечение недержания мочи у пожилых женщин (женское) и мужчин (мужское), у девушек и парней с помощью эффективных рефлексотерапевтических методик. Также успешно лечится легкое и тяжелое дневное (днем) и ночное недержание мочи (ночью), постстрессовое и стрессовое недержание мочи, нервное недержание мочи, недержание мочи после родов (после родовое, или послеродовое), при беременности (у беременных), после операции, после удаления матки, при кашле, при оргазме, во время секса или смеха, после секса, во сне, во время сна, после алкоголя (у пьяных, при алкогольном опьянении), при климаксе, после инсульта, после простатэктомии, при сахарном диабете. Лечение недержания мочи направлено на устранение причины заболевания, нормализацию функции детрузора и сфинктера мочевого пузыря, на борьбу с осложнениями, прежде всего с воспалительными заболеваниями мочеполовой системы, урепляются мышцы брюшного пресса, тазового дна, промежности.
Как лечить недержание мочи, избавиться от недержания мочи, как лечить подтекание мочи?
Что делать при недержании мочи? Как бороться с недержанием мочи?
Многие пациенты задают один и тот же вопрос: “Что делать при недержании мочи?” Международное общество по диагностике и лечению недержания мочи и мы отвечаем: “Идти к доктору, выснять причину и проходить комплексное лечение!” Полностью уберите ложное чувство неловкости и стыда, приходите лечиться.
Читайте также: