Спинальная анестезия при герпесе
Спинальная анестезия является одной из самых популярных и широко используемых анестезирующих процедур. Но, иногда могут возникнуть осложнения разной степени тяжести. Итак, какие из них самые распространенные?
Это простая, экономически выгодная и эффективная методика, обеспечивает полную сенсорную и моторную блокаду, а также послеоперационную анальгезию с высокой частотой успеха. Среди преимуществ спинальной анестезии стоит отметить:
- снижение частоты тромбозов глубоких вен,
- снижение интраоперационной кровопотери,
- предотвращение легочной аспирации.
Но, реальную проблему при использовании спинальной анестезии представляют сопутствующие заболевания, операции по поводу запущенных злокачественных новообразований, пациенты с нарушенной иммунной системой, а также случаи инфицирования. Пациенты с дегенеративными аномалиями позвонков или перенесшие ранее операции на позвоночнике также относятся к группе риска и требуют дальнейшей оценки и усилий для правильного выполнения интратекальной (эндолюмбальной) анестезии.
Самые распространенные осложнения спинальной анестезии
Из-за инвазивного характера спинальной анестезии существует несколько типов осложнений, которые могут возникать с различной частотой.
Гипотония является частым осложнением спинальной анестезии, которое возникает, когда симпатическая цепь блокируется. Падение артериального давления может вызвать тошноту и рвоту, что указывает на ишемию спинного мозга, это, в свою очередь, вызывает нежелательное состояние для пациента.
В случае беременности снижение артериального давления на критическом уровне может повлиять как на мать, так и на ребенка и привести к более серьезным последствиям в течение более длительного периода.
Факторы риска развития гипотонии при спинальной анестезии:
- наличие артериальной гипертензии,
- пожилой возраст,
- повышенный индекс массы тела.
Снижение температуры тела обычно наблюдается после нейроаксиальной анестезии. Расширение сосудов из-за симпатической блокады усиливает кровообращение в коже, что приводит к снижению температуры тела. При подготовке кожи к операции с антисептическими растворами, особенно при выполнении операций на большой площади, или инфузия жидкости с более высокой скоростью может также способствовать гипотермии во время операции.
Снижение температуры внутри тела может вызвать дрожь, особенно в послеоперационный период, что увеличивает потребление кислорода. Известно, что гипотермия вызывает гиперкоагуляцию и инфекции. Особое внимание следует уделить снижению этого физиологического стресса у детей и пациентов пожилого возраста. Поскольку он может привести к серьезным последствиям, включая низкую перфузию жизненно важных органов, коронарную ишемию и инфекцию.
Очень важно согреть пациента с помощью одеял, хирургических термоматрасов, внутривенных растворов и препаратов крови, чтобы уменьшить тяжесть этого осложнения.

Постуральная пункционная головная боль (ППГБ) - это осложнение, которое чаще всего наблюдается у женщин среднего возраста и у пациентов, которым были проведены оперативные вмешательства по гинекологии и акушерству.
Среди факторов риска стоит отметить:
- Низкий индекс массы тела,
- Постуральная пункционная головная боль в анамнезе;
- Наличие хронических головных болей.
ППГБ требует дифференциации от других причин головной боли. Как правило, она локализируется в лобно-затылочной области с жесткостью затылочной мышцы. Начинается при переходе из положения лежа на спине в положение сидя или стоя. Боль может варьироваться от легкой до тяжелой, быть тупой, пульсирующей или острой. У некоторых пациентов может наблюдаться головокружение, тошнота и рвота.
Головная боль обычно появляется на второй день после дуральной пункции и может длиться от одного до семи дней, но может наблюдаться уже через 20 минут после дуральной пункции.
Утечка спинномозговой жидкости через дуральное отверстие может стать причиной постуральной пункционной головной боли.
Пневмоцефалия с последующей ППГБ является редким, но хорошо описанным осложнением непреднамеренной пункции твердой мозговой оболочки. Она имеет поздние клинические проявления и может вызывать длительную головную боль в результате случайного входа в твердую мозговую оболочку, когда эпидуральная анестезия выполняется с помощью техники потери сопротивления с использованием воздуха.
Растяжение мочевого пузыря в послеоперационный период вызывает дискомфорт у пациентов и, если его не устранить, приводит к более серьезным осложнениям, включая постоянное повреждение мышцы детрузора. Спинальная анестезия влияет на мочеиспускание, блокируя все афферентные нервные волокна, делая пациента неспособным чувствовать растяжение мочевого пузыря или срочность мочеиспускания. Катетеризация мочевого пузыря не безобидна; она несет в себе риск травмы мочеиспускательного канала и более серьезных осложнений, включая инфекцию и гематологическое распространение, которое может достигать места операции.
Некоторые хирургические факторы риска могут увеличить частоту задержки мочи, такие как аноректальная хирургия, паховая грыжа, ортопедическая (особенно тазобедренная) хирургия, абдоминальная хирургия, инструментальные роды, гинекологическая хирургия. Характеристики пациентов показали, что предрасположенность к задержке мочи имеют мужчины в возрасте 50 лет и старше.
Спинальная гематома после спинальной анестезии является серьезным осложнением, которое требует раннего хирургического вмешательства для предотвращения постоянного неврологического повреждения.
Факторы риска данного осложнения:
- пожилой возраст,
- женский пол,
- пациенты, принимающие препараты, влияющие на коагуляцию,
- трудности в выполнении блокады и размещение постоянного эпидурального катетера.
Присутствие гематомы часто подозревается в случае неожиданного увеличения продолжительности моторного блока или задержки при выздоровлении. Нейрохирургия в течение восьми часов после эпидуральной гематомы обязательна для восстановления двигательных функций без неврологического вреда.
Хотя бактериальный менингит после спинальной анестезии является редким осложнением. Если это происходит, то оно может привести к серьезным последствиям, включая постоянную неврологическую инвалидность и смерть. Наличие лихорадки и неврологических нарушений может обеспечить дифференциацию от постуральной пункционной головной боли.
Эпидуральный абсцесс обычно вызывается флорой кожи; чаще всего поражаются бактериями S. Aureus (Золотистый стафилокоокк). Другими менее распространенными причинами инфекции являются аэробные и анаэробные стрептококки и анаэробные грамотрицательные бациллы. Точный механизм того, как микроорганизм достигает спинного мозга, остается спорным.
Пациенты с ранее существовавшими неврологическими заболеваниями, такими как рассеянный склероз, боковой амиотрофический склероз или состояние после полиомиелита, ранее рассматривались как относительные противопоказания для нейроаксиальной анестезии.
Нейроаксиальная анестезия у пациентов с патологией позвоночного канала, включая заболевание поясничного диска, стеноз позвоночного канала или предыдущую операцию, является еще одной проблемой, которая требует особого внимания. В ретроспективном обзоре обнаружили, что у пациентов с ранее существовавшей патологией позвоночного канала был более высокий уровень неврологических осложнений. Однако отсутствие контрольных групп, получающих общую анестезию, затрудняет описание результатов, связанных с тем, возникают ли осложнения из-за хирургического вмешательства или из-за естественного прогрессирования заболевания.
Аннотация научной статьи по клинической медицине, автор научной работы — Успенская Ольга Александровна, Спиридонова Сания Ахмедовна, Плишкина Анна Александровна
В статье рассматривается связь активации герпес-вирусной инфекции с последующими клиническими проявлениями на слизистой оболочке полости рта после проведения инфильтрационной и проводниковой анестезии при стоматологических вмешательствах.
Похожие темы научных работ по клинической медицине , автор научной работы — Успенская Ольга Александровна, Спиридонова Сания Ахмедовна, Плишкина Анна Александровна
Clinical manifestations of herpes - virus infection on the background of anesthesia in the mouth
The article discusses the relationship of activation of herpes virus infection and subsequent clinical manifestations of the mucous membrane of the oral cavity after the infiltration and conduction anesthesia during dental procedures.
The ¡nurral o(;cicntilic iirtidcs
УДК 616.31+616.513.7:615.27 (021)
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ ГЕРПЕС-ВИРУСНОЙ ИНФЕКЦИИ НА ФОНЕ ПРОВЕДЕНИЯ ОБЕЗБОЛИВАНИЯ В ПОЛОСТИ РТА
O.A. Успенская, С.А. Спиридонова, A.A. Плишкина
ГБОУ ВПО Нижегородская государственная медицинская академия МЗ РФ г. Нижний Новгород, Россия, 603005
Аннотация. В статье рассматривается связь активации герпес-вирусной инфекции с последующими клиническими проявлениями на слизистой оболочке полости рта после проведения инфильтрационной и проводниковой анестезии при стоматологических вмешательствах.
Ключевые слова: герпес-вирусная инфекция, анестезия, иммуннаяреакция.
Герпес — самая распространенная вирусная инфекция человека. По данным ВОЗ заболевания, вызываемые вирусом простого герпеса, занимают 2-е место (15,8%) после гриппа (35,8%), как причина смерти от вирусных инфекций. На территории России от хронических герпетических инфекций страдает не менее 22 млн человек. По одним данным, герпетическая инфекция проявляется клинически у 20—25% инфицированных, а по другим — в 60—70% случаев [1].
По данным литературы около 90% городского населения во всех странах мира инфицировано одним или несколькими вирусами этой группы, а рецидивирующие герпетические заболевания наблюдаются у 2—12% жителей разных стран. Ин-фицированность и заболеваемость из года в год растут, опережая прирост населения Земли. Особенно быстро увеличивается число зарегистрированных случаев генитального герпеса. В связи с этим герпетические заболевания стали одной из ведущих медицинских проблем.
Многочисленные сероэпидемиологические исследования показали значительную разницу между уровнем инфицированности вирусом простого
герпеса и клиническими проявлениями заболевания. По данным исследователей, только 20% инфицированных вирусом простого герпеса имеют диагностированный симптоматический гениталь-ный герпес, 60% — нераспознанный симптоматический герпес (атипичную форму) и 20% — бессимптомный герпес.
По данным официальной статистики России в 2005 году инфицировано 30 млн человек, а заболеваемость генитальным герпесом в 1995 году составила 8,8%, в 2001 году — 19%, в 2004 году — 20,2%.
Активность клинических проявлений герпес-вирусной инфекции имеет прямую зависимость от состояния иммунной системы макроорганизма. И, наоборот, у пациентов, страдающих данным за-
Since 1999 ISSN 2226-7425
Успенская O.A., Спиридонова СЛ., Плишкина A.A. Клинические проявления герпес-вирусной инфекции.
болеванием, находят те или иные проявления иммунодефицита. Это позволяет рассматривать герпетическую инфекцию как болезнь иммунной системы [4].
Предметом дискуссии на данный момент остается иммуносупрессирующее действие анестетиков.
Проведение анестезии существенно влияет на иммунную систему, приводя к еще большему ее угнетению. Ряд препаратов вызывает угнетение системы комплемента, подавление фагоцитоза и ан-тителозависимой цитотоксичности, снижая потенциал антибактериальной защиты. В результате воздействия анестетиков в крови больных увеличивается скорость синтеза ФНО-а, что вызывает гиперактивацию лимфоцитов, а значит усиливает проявление воспаления.
Действие анестетиков на иммунную систему носит кратковременный характер, однако не исключает, что такое влияние может приобрести клиническое значение, особенно у иммунокомпро-метированных больных, а также после травматических и продолжительных вмешательств. Следовательно, в отношении иммунной системы анестезия играет двоякую роль, при этом ее защитная составляющая обусловлена степенью обеспечения анестезиологической защиты при различных манипуляциях стоматологических для снижения стрессовой составляющей данного вмешательства [2].
Можно выделить два возможных механизма развития иммуносупрессии, вызываемой проведением анестезии: прямое цитотоксическое воздействие и опосредованное воздействие через изменения в других системах.
Наиболее значимым показателем является уменьшение содержания КК-клеток (естественных киллеров), осуществляющих противоопухолевую и противовирусную защиту, поскольку именно они являются наиболее чувствительным звеном этого воздействия и считаются самыми информативными критериями реактивности организма после различных вмешательств.
Цель нашего исследования — выявить связь активации герпес-вирусной инфекции с последующими клиническими проявлениями после проведения инфильтрационной и проводниковой анестезии в полости рта.
Материал и методы. Обследовано 32 пациента (26 женщин и 6 мужчин), страдающих герпетическим стоматитом, в возрасте 18—65 лет.
Критерии включения в исследование: пациенты в возрасте от 18 до 65 лет с диагнозом герпес-вирусная инфекция; согласие пациента на обследование и лечение. Критерии исключения из исследования: возраст пациента до 18 лет, тяжелая соматическая патология, острые инфекционные заболевания, злоупотребление алкоголем, наркотическая зависимость, отказ от участия в предлагаемом обследовании.
Частота рецидивирования заболевания составила от 2 до 8 обострений в год. Диагноз был поставлен на основании характерного поражения слизистой оболочки полости рта, а также с помощью полимеразной цепной реакции, позволившей выявить в слюне ВПГ-1 и ВПГ-2.
У всех пациенты, принявших участие в исследовании, выполнялись различные стоматологические манипуляции (проведение инфильтрационной и проводниковой анестезии, лечение кариеса зубов и его осложнений, удаление зубов). Осмотр проводился дважды: до проведения стоматологических манипуляций и на следующий день. При проведении анестезии использовали анестетики артикаинового ряда: Ультракаин Д-С форте и Ультракаин Д-С.
Результаты исследования и обсуждение. Результаты исследования показали, что проведение различных стоматологических манипуляций, сопровождающихся выполнением анестезии, в 35% случаев влечет за собой появление герпетических высыпаний на слизистой оболочке полости рта в месте проведения анестезии. У оставшихся 65%, обследованных нами пациентов, никаких изменений в полости рта после проведенного лечения не выявлено.
Выявлено, что у пациентов с клиническими проявлениями герпес-вирусной инфекции повышалась экспрессия мРНК ИФН-а, ИЛ-ф, ИЛ-8, ИЛ-4 (75,5 ± 2,3, 70,8 ± 5,4, 23,6 ± 3,2, 24,1 ± 2,5 соответственно), р
СПИНАЛЬНАЯ И ЭПИДУРАЛЬНАЯ АНЕСТЕЗИЯ: ПРЕИМУЩЕСТВА
В этой статье мы подробнее остановимся на отдельных видах регионарной анестезии, которые являются наиболее популярными и востребованными на сегодняшний день.
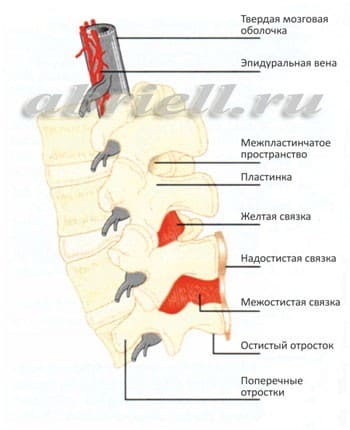
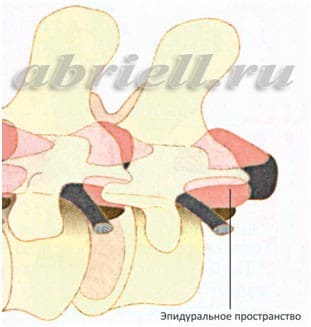
В этой части Вам встретятся некоторые медицинские термины, без которых, к сожалению, невозможно обойтись. Для начала хотим показать Вам некоторые рисунки, на которых отражено строение нашего позвоночника. Обратите внимание на два сектора, субарахноидальное пространство и эпидуральное пространство, и как они располагаются по отношению к спинному мозгу:
Спинномозговой канал имеет три соединительнотканные оболочки, защищающие спинной мозг: твердую мозговую оболочку, паутинную (арахноидальную) оболочку и мягкую мозговую оболочку. Непосредственно спинной мозг и его корешки укрывает хорошо васкуляризированная мягкая мозговая оболочка, а субарахноидальное пространство отграничено двумя прилегающими друг к другу оболочками – паутинной и твердой мозговой.
СПИНАЛЬНАЯ АНЕСТЕЗИЯ
Спинальная анестезия – является одним из наиболее популярных на сегодняшний день методов анестезии. Для спинальной анестезии применяются препараты, хорошо знакомые вам по стоматологической практике: лидокаин, маркаин. При этом виде обезболивания происходит блокада всех видов чувствительности (в первую очередь болевые сигналы), которая вызывается введением анестетика (препарат, блокирующий чувствительность) в ликвор, заполняющий субарахноидальное пространство спинномозгового канала. Во время манипуляции местный анестетик вводится в область, располагающуюся близко к спинному мозгу. Однако, спинной мозг не затрагивается, так как используется очень тонкая игла, которая вводится в субарахноидальное пространство ниже его окончания, то есть только на поясничном уровне и ниже второго поясничного позвонка. Показательны следующие рисунки:
В зависимости от вида вводимого местного анестетика, при спинальной анестезии можно добиться разного по распространённости и продолжительности обезболивания. Мы используем препараты, вызывающие те же эффекты, что и эпидуральная анестезия, но на уровне от нижних отделов живота (ниже уровня пупка) до стоп. Поэтому, при данном виде обезболивания можно выполнять следующие операции:
- липосакция в области ног;
- эндопретезирование ягодиц и др.
(а) затрачивается меньше времени на проведение;
(б) намного быстрее развивается сегментарная блокада;
(в) по качеству обезболивания блокада лучше.
ЭПИДУРАЛЬНАЯ АНЕСТЕЗИЯ
Эпидуральная анестезия – так же является одним из самых популярных методов анестезии. Для эпидуральной анестезии применяются препараты: лидокаин, маркаин, наропин. Анестетик вводят в пространство над твердой мозговой оболочкой спинного мозга. При этом блокируются все виды чувствительности от отделов, которые расположены в зоне действия анестетика. Чаще всего, при эпидуральной анестезии, в область прокола вводят сначала иглу, а по ней мягкую гибкую трубочку – катетер, по которому в случае необходимости можно добавлять лекарство, иглу же вынимают.
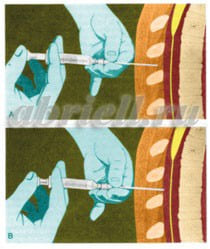
Процедура установки эпидурального катетера выполняется в стерильных условиях под местным обезболиванием, практически безболезненна, могут быть только неприятные ощущения при продвижении иглы или катетера.
Учитывая анатомические особенности расположения эпидурального пространства (отделено от спинного мозга несколькими мозговыми оболочками – твердой, паутинной и мягкой), введение катетера может выполняться, как на грудном, так на поясничном уровне. Структуры спинного мозга при этом абсолютно не затрагиваются.
Поэтому, для пластических операций эпидуральная анестезия может выполняться на верхнем уровне (например, для выполнения абдоминопластики) и заканчивая нижним уровнем (липофиллинг голеней). В послеоперационном периоде может продолжаться постоянное обезболивание многочасовым введением препарата специальным дозирующим устройством, при этом пациент активен, ведёт удобный для него образ жизни до выписки из клиники.
- значительно меньше риск развития головных болей;
- способность удлинить блок, вводя дополнительные дозы препарата через установленный в эпидуральное пространство катетер во время операции;
- есть возможность использовать катетер после операции для дальнейшего обезболивания в палате.
- Нарушение свёртывающей системы крови
- Инфекция в месте пункции
- Боль в спине и пояснице. По сравнению со спинальной анестезией, боль в спине после эпидуральной анестезии возникает чаще и продолжается дольше. Интенсивность болей не значительная, но в одном из исследований упоминается, что боль в спине становится наиболее частой причиной отказа пациентов от эпидуральной анестезии в будущем. Причина этого осложнения чётко не выяснена, хотя в качестве объяснения выдвигаются следующие предположения: травма окружающих тканей иглой, растяжение связочного аппарата позвоночника. В течение нескольких дней боли проходят самостоятельно, можно 3-5 дней принимать найз, индометацин, диклофенак, посоветовавшись предварительно с врачом.
- Головные боли. Чаще возникает после спинальной анестезии. Характеризуются умеренными проявлениями или вообще их отсутствием в положении на спине и значительным усилением в лобно-затылочной области при подъёме головы. У большинства пациентов головные боли проходят самостоятельно от нескольких дней до недели. Лечение же включает постельный режим, обильное питьё, по необходимости обезболивание, дополнительное введение растворов в вену. Установлено положительное влияние от кофеина.
- Неврологические повреждения. Возникают редко и связаны с введением местных анестетиков высокой концентрации, которые не применяются в нашей клинике.
- Эпидуральная гематома. Очень редкое осложнение, в основном связанное с патологией свёртывающей системы крови или приёмом пациентами некоторых препаратов, которые увеличивают кровоточивость.
СПИНАЛЬНАЯ И ЭПИДУРАЛЬНАЯ АНЕСТЕЗИЯ: вместо заключения
Абсолютных показаний для спинальной и эпидуральной анестезии не существует, то есть, нет таких ситуаций, когда могут применяться только эти виды анестезии и ничего более. Но есть положения (например, предпочтения пациента, общее состояние его здоровья, место операции), при которых спинальная и эпидуральная анестезия становятся методами выбора (то есть, желательно проводить именно их). В эстетической хирургии, эти методы являются методами выбора, учитывая цели анестезии, о которых уже упоминалось ранее:
- Прекрасное обезболивание во время операции;
- Используется мало препаратов для наркоза;
- Меньшее воздействие анестезии на функцию различных систем органов;
- Значимо меньше кровопотеря;
- Меньше тромбоэмболических осложнений;
- Ранняя активизация;
- Снижение частоты малых осложнений анестезии: тошнота, рвота, сонливость;
- Возможность проводить более качественное обезболивание после операции.
Показательными примерами являются операции на ягодицах, когда пациентка во время операции лежит на животе. Спрашивается, зачем создавать неудобства, которые непременно придётся испытывать всем членам бригады и самой пациентке, если проводить общую анестезию с установкой трубки в дыхательные пути, когда есть прекрасным метод спинальной анестезии?
Данные методики анестезии могут улучшить результаты эстетических операций, так как способствуют снижению кровопотери во время операции, уменьшению частоты тромбозов, что наиболее актуально при липосакции, абдоминоплатике, особенно когда эти операции выполняются в комбинации.
На сегодняшний день, с совершенствованием дизайна игл, структуры катетеров, материалов из которых изготовляются эти приспособления, обширной техникой слежения за состоянием пациента в операционной, методика спинальной и эпидуральной анестезии стала практически безопасной.
В настоящей памятке по подготовке к операции подробно описано как готовится к общему наркозу, какие соблюдать правила и условия.
Такой опросник Вы будете заполнять вместе с анестезиологом при подготовке к операции либо на предварительной консультации или непосредственно перед операцией. Здесь для Вашего спокойствия перечислены основные важные вопросы, на которые необходимо четко и верно отвечать для определния наилучшего анестезиологического пособия хирургической операции.
Еще раз остановимся на том как подготовится к наркозу, какие есть важные особенности и рекомендации.
В этой памятке для пациентов перечислены все основные лабораторные исследования и обследования у врачей специалистов, которые необходимо выполнить при подготовке к операции, как для местной анестезии так и для общего наркоза.
Для Вашего удобства при подготовке к операции Вы можете пройти все необходимые лабораторные исследования в клинике "Абриелль". Вы можете сделать это в любое удобное для Вас по предварительной записи с 9.00 до 21.00 ежедневно. Вся процедура займет у Вас не более 15- 20 минут. Результаты исследований будут готовы в течение 1 - 3 дней, их сразу оценивает врач-анестезиолог. Если понадобится дополнительные обследования с Вами свяжутся и запишут на консультацию.
В статье рассмотрим последствия спинальной анестезии и отзывы.
Любые оперативные вмешательства и процедуры, которые вызывают боль, проводятся в современной медицине под наркозом. Разновидность анестезии определяется типом, длительностью операции, состоянием пациента в целом. Есть два вида обезболивания – общий наркоз и анестезия спинномозговая, при которой определенная область тела утрачивает чувствительность.
По отзывам, спинальная анестезия более предпочтительна в некоторых случаях.
Описание
Если во время операции нужно лишить нижнюю часть человеческого тела чувствительности, то делают спинномозговой наркоз. Сущность данного способа заключается во введении в определенную область около спинного мозга анестетика (в спину – поэтому данный метод стал называться именно так). Это субарахноидальное пространство, которое располагается между спинным мозгом и мозговой оболочкой, оно наполнено ликвором – спинномозговой жидкостью.
Через ликвор проходит огромное количество больших нервов, передачу или болевых сигналов в мозг необходимо заблокировать. Делается спинальная анестезия в зоне поясничного отдела, область ниже поясницы обезболивается. Анестезиологу следует пройти иглой к позвоночнику, связкам между позвонками, эпидуральному отделу и мозговой оболочке, затем ввести выбранный анестетик.
Имеются многочисленные отзывы о кесаревом сечении со спинальной анестезией.
Техника осуществления спинальной анестезии
Для проведения данного метода обезболивания пользуются особой (спинальной) иглой, очень тонкой, подобранным анестетиком и шприцем. Очень значимый момент – это правильное расположение тела пациента. Акцентируется внимание на этом при спинальном и эпидуральном обезболивании во избежание неправильных проколов.
Спинальная анестезия имеет следующую технику: в позвоночник наркоз делают в таком положении: пациент сидит (необходимо согнуть спину, подбородок прижать к груди, руки согнуть в локтях) или лежит на боку. Предпочтительнее сидячее положение, лучше просматривается спинальная область. Требуется полная неподвижность во избежание осложнений при проведении спинального наркоза. Перед проведением анестезии в спину специалист с помощью пальпации установит оптимальный участок для укола (это зона между третьим, четвертым и пятым позвонками).
Для предотвращения инфицирования либо заражения крови обрабатывают специальными препаратами место, где будет осуществляться субдуральная анестезия, требуется полная стерильность. Делается местное обезболивание в зоне введения спинальной иглы. Для данной процедуры игла отличается своей длиной (примерно тринадцать сантиметров) и небольшим диаметром (примерно один миллиметр), поэтому местная анестезия в некоторых случаях не делается. Вводится игла очень медленно, преодолевая все кожные слои, слой эпидермиса, твердую мембрану оболочки спинного мозга. Траектория иглы останавливается при входе в субарахноидальную полость, из нее вытаскивают мандрен (то есть проводник, который закрывает ее просвет). Если действие выполнено правильно, то ликвор вытекает из игловой канюли; вводится анестетик, извлекается игла, место введения прикрывается стерильными материалами.
Сразу после применения лекарства человек может почувствовать побочный эффект: покалывание в ногах, разлитие тепла (оно будет длиться еще некоторое время – естественное влияние обезболивания). В отличие от эпидуральной совершенное обезболивание при анестезии спинного мозга настает через десять минут, разновидность препарата определяет время функционирования анестезии, зависит от периода продолжительности вмешательства.
Средства для спинальной анестезии
Адъюванты: адреналин (удлиняет время блока), фентанил (усиливает анестетический эффект); в некоторых случаях в качестве добавки применяют морфин или клофелин.
Спинальная анестезия при проведении кесарева сечения
Такая операция, как кесарево сечение, – это извлечение малыша с отделением плаценты вручную. Обязательно обезболивание пациентки. Спинальная анестезия при кесаревом сечении позволяет исключить вероятность влияния препарата на ребенка. В первый раз при кесаревом сечении спинальный наркоз был использован Крайсом в 1900 году. Эпидуральный и спинальный наркоз применяются почти везде, когда нет каких-либо противопоказаний. По отзывам, кесарево со спинальной анестезией абсолютно безболезненно.
Отличие от эпидуральной анестезии
Укол делается при нейроаксиальном наркозе разовый (в чем главное отличие от эпидуральной методики, при которой катетер вставляется для ввода лекарства). Противопоказания к применению такого метода следующие: сниженная степень тромбоцитов в составе крови, плохая кровяная свертываемость, нарушение ритма сердца, инфекционные процессы в зоне введения препарата. Быстро происходит восстановление. Отличия и основное преимущество, если сравнивать с наркозом общим, – чрезвычайно низкая вероятность появления опасных осложнений для матери и ребенка, относительно небольшая кровопотеря.
С отзывами о последствиях спинальной анестезии при кесаревом сечении следует ознакомиться заранее.
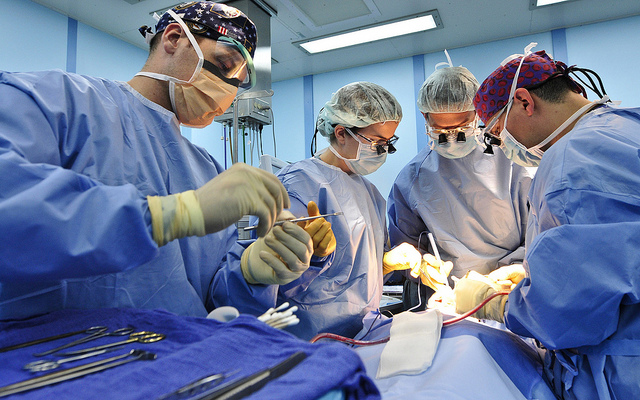
Во время родов
Наиболее распространенный способ обезболивания родов – это спинальная анестезия. Ее главное предназначение – ликвидация боли во время родовой деятельности, создание безопасности и комфорта ребенку и роженице. Препарат вводят в зону поясницы, подавляя болевой синдром. При этом время рассчитывается таким образом, чтобы эффект средства снизился к периоду потуг, единственное исключение – высокая степень близорукости у женщины и пороки сердца. Люмбальный наркоз желательно делать:
- если женщина психологически не готова к родам;
- если крупный плод;
- при рождении первого ребенка;
- при преждевременных родах;
- для стимуляции: когда родовая деятельность отсутствует после отхода околоплодных вод.
По отзывам, спинальная анестезия при родах просто незаменима. Весь процесс проходит намного легче благодаря ей.
Противопоказания спинальной анестезии
У спинальной анестезии разнообразные противопоказания, их можно разделить на два типа: относительные и абсолютные. В число относительных противопоказаний входят:
- экстренные ситуации, когда нет времени для проведения требуемых подготовительных процедур с больным;
- неустойчивое настроение пациента (лабильность);
- аномальные дефекты позвоночного строения;
- пороки развития малыша или гибель плода;
- высокое давление внутри черепа;
- вероятность появления кровотечения, а также неопределенное время оперативного вмешательства;
- гипоксия, патологии центральной нервной системы.
Абсолютными противопоказаниями у такого типа обезболивания являются:
- категорическое нежелание пациента;
- аллергическая реакция на анестетики;
- отсутствие реанимационных условий и недостаточное освещение;
- инфекции кожи: менингит, герпес, сепсис;
- внутричерепная гипертензия.
Отзывы о спинальной анестезии рассмотрим ниже, а пока рассмотрим ее последствия.
Последствия анестезии
Подобно любому другому наркозу, спинальная анестезия имеет ряд естественных последствий. Наиболее масштабное исследование их проводилось во Франции в течение пяти месяцев. Анализировались осложнения и результаты спинальной анестезии свыше, чем у 40 тысяч человек. Количество значительных осложнений следующее: 0,01% – летальный исход (от общего количества – 6 человек); 0 – судороги; 0,06 – асистолия (26); 0,06 – травма спинного мозга или корешков (24); 0,01 – синдром конского хвоста (5); 0,05 – радикулопатия (19).
Также отрицательными последствиями становятся:
- Замедление ритма сердца, способное привести к остановке, если не принять меры.
- Брадикардия.
- Повышение давления внутри черепа.
- Гематома на спине.
- Задержка мочеиспускания (преимущественно у мужчин).
- Тошнота.
- Головные боли после спинальной анестезии. По отзывам, это самое распространенное осложнение.
Данный наркоз применяется очень часто. Узнаем, что говорят о нем пациенты.
Отзывы о спинальной анестезии
Для ее проведения требуется профессиональный и опытный врач. Отзывы о спинальной анестезии имеются в большом количестве.
Пациентам нравится то, что от такого наркоза нет тяжелого воздействия на организм. Многие люди переносят его очень легко. При этом оказывается меньшее воздействие на головной мозг. Радует и то, что во время операции можно быть в сознании, роды можно частично видеть. Восстановление после операции проходит быстрее по сравнению с общим наркозом.
Имеются и негативные мнения. В особенности, такие отзывы оставляют женщины, которым применяли такую анестезию в процессе естественных родов. Пациентки отмечают существенное замедление схваток.
К минусам также относят то, что нельзя садиться и вставать сутки, наблюдаются боли в спине, психологический шок, тяжелый период после анестезии, сильные головные боли, рвота и тошнота.
Читайте также:


