Спинальная анестезия при двойней


Спинальная или эпидуральная? Я перенесла обе! Как все проходило, мои личные ощущения.
Здравствуйте!
Решила написать отзыв о перенесенной мной спинальной анестезии, пока еще свежи воспоминания.
Первый мои роды в 2013 году закончились экстренным кесаревым сечением, которое происходило под эпидуральной анестезией.
Вторые роды закончились аналогично, только уже под спинальной в 2016.
Так как я далека от медицины, то опишу просто свои личные ощущения.
Первые роды начались в 41,5 недель. В это время я находилась уже две недели в патологии, легла туда с небольшими отеками, и до родов меня решили не отпускать.
Сначала начались схватки, потом мне решили сделать амниотомию или попросту прокол пузыря. Т.к. пузырь был плоский и сам бы не лопнул. Схватки были беспорядочными, то чаще, то реже, то сильнее, то слабее. Врачами было решено поставить мне эпидуральную анестезию. Благодаря ей, мышцы должны были расслабиться и шейка матки раскрыться.
Но почему-то этого не произошло, раскрытие было всего 3см., ребенок начал страдать. И меня экстренно прокесарили через 9 часов после прокола пузыря.
Эпидуральная анестезия была уже сделана, стоял катетер, анестезиолог просто через катетер добавила лекарство и меня сразу же перенесли на операционный стол и быстро достали дочку. Подробнее о своих ощущениях я лучше расскажу в отдельном отзыве на эпидуральную анестезию.

Вторые мои роды начались в 40,4 недель. В это время я также находилась в отделении патологии, но только потому, что у меня рубец на матке после первого КС.
Врачи настаивали на самопроизвольных родах, но я очень этого боялась.
1. рубец на матке был 1,9 мм. рожать самостоятельно рекомендуется, если он не менее 2,5 мм.
2. вес ребенка по УЗИ был 3500гр., самостоятельно рожать рекомендуют, если вес не более 3 кг.
3. я очень боялась, что во время родов рубец может разойтись, и придется спасать и меня и ребенка.
4. и еще, я в принципе боялась рожать, боялась, что снова не будет раскрытия, а КС уже пережила достаточно легко, и хотела снова КС. (Можете меня осуждать, но у каждого свой путь, пока сам через все не пройдешь - не поймёшь).
В общем, схватки начались, раскрытия все также, как и в первый раз, нет. Вернее, те же самые 3 см.
А при рубце на матке стимулировать роды нельзя, большая вероятность того, что шов разойдется.
И я запаниковала и начала просить КС. Меня долго уговаривали, но я стояла на своем.
Врачи решили сделать спинальную анестезию, объяснили это тем, что на утро стоит несколько плановых операций, я всех задерживаю. А спинальная анестезия действует быстрее.
Сначала анестезиолог и оперирующий врач помогли мне надеть компрессионные чулки, это обязательно при операции!
Потом меня полностью раздели, на ноги я надела бахилы. Села на операционный стол и согнулась головой к коленям, позвоночник надо прогнуть буквой С.
Анестезиолог обработала практически всю спину антисептиком, поставила обезболивающий укол, это совсем не больно, просто немного неприятно.
затем врач вводит в межпозвоночное пространство очень тонкую иглу. При этом прокалывается твердая мозговая оболочка, и анестетик вводится в спинномозговую жидкость. Через 5-10 минут будущая мама, как правило, уже не чувствует нижнюю часть туловища и ноги – можно начинать операцию.
Самое трудное для меня было выдержать именно обезболивающий укол, потому что началась схватка. Пришлось ее пережидать, но меня при этом постоянно подгоняли и поторапливали.
После того, как лекарство ввели, мне сказали лечь на спину, привязали руки, воткнули капельницы. Как поставили мочевой катетер, я не поняла))
Стали спрашивать чувствую ли я тепло в ногах. Но я ничего не ощущала. Раз 5 меня переспрашивали. Я все твердила "нет".
Анестезиолог нервничала, говорила, что такого не может быть. Натянули ширму перед моим носом и что-то начали делать, я почувствовала, что живот обрабатывают чем-то холодным.
Вот здесь началась паника, я боялась, что я все чувствую, а меня разрежут.
Начались рвотные спазмы, но меня не вырвало, потому что на часах было 10 утра, а ела я последний раз в 10 вечера. Анестезиолог пояснила, что это от лекарств и сейчас пройдет. Около минуты спазмы продолжались.
Оказалось, что живот уже разрезали. На самом деле, никакой боли или даже неприятных ощущений не было.
А вот когда начали доставать ребенка, меня прям дергали туда-сюда по столу. Это было не очень приятно, но ни капельки не больно.
Воды оказались зелеными, по словам врачей, я поняла, что это очень плохо. Они начали обсуждать то, что я просила КС, а его не хотели делать, что врач, который сейчас меня оперирует, окажется во всем виноватым. В общем, неприятно было все это слушать, тем более, что именно оперирующий меня врач и настаивала на естественных родах.
Ребенок наглотался вод и его быстренько унесли в реанимацию. Потом в итоге, все, слава богу, закончилось хорошо и без серьезных последствий для малыша.
А меня начали зашивать. Я снова ничего особенного не чувствовала, но стало ломить ключицы. Мне очень хотелось пошевелить плечами, было неприятно, казалось, что не получается вздохнуть полной грудью. Анестезиолог сказала, что это ничего страшного, надо потерпеть.
После того, как все зашили, сняли ширму, и я увидела свои ноги. Такое странное ощущение, видишь их, смотришь, как их поднимают, но ничего не чувствуешь примерно до груди, все остальное как будто вообще не твое.
Переложили меня на каталку и прикатили в палату интенсивной терапии. Там я находилась 6 часов.

Анестезия закончила свое действие постепенно, сначала я начала ощущать свой живот, достаточно болезненные сокращения матки, потом ноги до колен, потом ниже. И часа через 4 чувствовала уже свое тело полностью.
Через 5 часов после операции я встала и ходила вокруг кровати. Так положено.
Было очень больно, я помню, что лежала и думала, что больше никогда не захочу ребенка)) После первого КС я чувствовала себя прекрасно, сокращений матки не ощущала, просто как будто болел пресс, три дня после операции очень болела спина, я сильно уставала, была слабость. Все это быстро прошло и забылось.
Но в этот раз было больно!
Я спросила у врача, почему в первый раз я не чувствовала сокращений матки и мне не было больно. Она пояснила, что каждые последующие роды более болезненные, чем предыдущие. И не важно, естественные роды или КС, матка после каждого раза сокращается интенсивней и болезненней.
Три дня после операции утром и вечером ставили обезболивающие уколы. Мне из-за зеленых вод назначили дополнительно антибиотики совместимые с грудным вскармливанием.
Восстановление было тяжелее, чем после первого КС, в этот раз я только на 5 день чувствовала себя хорошо, до этого все ныло, ломило, но спина, как в первый раз не болела.
Добавлю такую мелочь, немного неприятную, но это важно знать тем, кому предстоит операция.
После обоих операций, первые два дня меня ужасно пучило и отходили газы, очень неприятно, но что поделать. Врачи так и спрашивали:"Пукаете?" Приходилось отвечать утвердительно.
Первые два дня после операции у меня были ужасные отеки, во время беременности я не была настолько отекшей. Ноги сильно распухли. Врач сказал, что это нормально после родов, не именно после операции, а вообще даже после естественных родов.
Я не заметила большой разницы между спинальной и эпидуральной анестезией, но
- во время операции при спинальной анестезии ломило ключицы, очень неприятно.
- после спинальной не болела спина.
Недостатки спинальной анестезии:
- ограниченный срок действия (примерно 2 часа), хотя для проведения кесарева со спинальной анестезией этого бывает достаточно;
- резкое понижение артериального давления – как следствие появляется головокружение и тошнота;
- постпункционные головные боли могут длиться месяцами – связаны с частичной потерей спинномозговой жидкости и нарушением внутричерепного давления;
- неврологические осложнения.
К счастью, никаких негативных последствий я не ощутила.
Рекомендовать или нет не могу, все остается на усмотрение врача. Но в любом случае, если вам предстоит эта операция, не переживайте, все не так страшно.
Надеюсь, что отзыв оказался полезным! Я постаралась по максимуму описать свои ощущения. Если будут вопросы - задавайте.
Ну и немного не в тему, просто повеселю вас, так кормили в роддоме, это первое и второе, что называется, найди пять отличий)))

Здоровья вам и вашим близким!
СПИНАЛЬНАЯ И ЭПИДУРАЛЬНАЯ АНЕСТЕЗИЯ: ПРЕИМУЩЕСТВА
В этой статье мы подробнее остановимся на отдельных видах регионарной анестезии, которые являются наиболее популярными и востребованными на сегодняшний день.
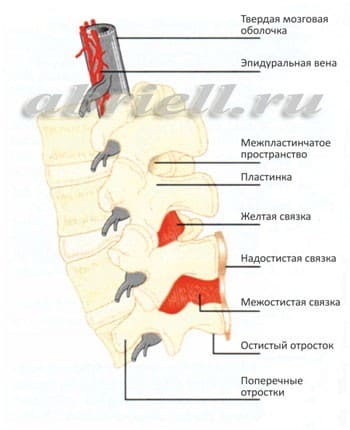
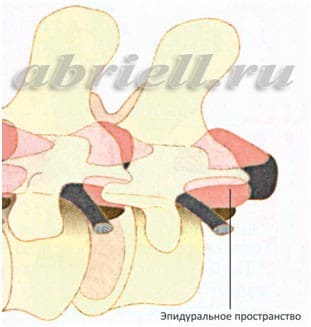
В этой части Вам встретятся некоторые медицинские термины, без которых, к сожалению, невозможно обойтись. Для начала хотим показать Вам некоторые рисунки, на которых отражено строение нашего позвоночника. Обратите внимание на два сектора, субарахноидальное пространство и эпидуральное пространство, и как они располагаются по отношению к спинному мозгу:
Спинномозговой канал имеет три соединительнотканные оболочки, защищающие спинной мозг: твердую мозговую оболочку, паутинную (арахноидальную) оболочку и мягкую мозговую оболочку. Непосредственно спинной мозг и его корешки укрывает хорошо васкуляризированная мягкая мозговая оболочка, а субарахноидальное пространство отграничено двумя прилегающими друг к другу оболочками – паутинной и твердой мозговой.
СПИНАЛЬНАЯ АНЕСТЕЗИЯ
Спинальная анестезия – является одним из наиболее популярных на сегодняшний день методов анестезии. Для спинальной анестезии применяются препараты, хорошо знакомые вам по стоматологической практике: лидокаин, маркаин. При этом виде обезболивания происходит блокада всех видов чувствительности (в первую очередь болевые сигналы), которая вызывается введением анестетика (препарат, блокирующий чувствительность) в ликвор, заполняющий субарахноидальное пространство спинномозгового канала. Во время манипуляции местный анестетик вводится в область, располагающуюся близко к спинному мозгу. Однако, спинной мозг не затрагивается, так как используется очень тонкая игла, которая вводится в субарахноидальное пространство ниже его окончания, то есть только на поясничном уровне и ниже второго поясничного позвонка. Показательны следующие рисунки:
В зависимости от вида вводимого местного анестетика, при спинальной анестезии можно добиться разного по распространённости и продолжительности обезболивания. Мы используем препараты, вызывающие те же эффекты, что и эпидуральная анестезия, но на уровне от нижних отделов живота (ниже уровня пупка) до стоп. Поэтому, при данном виде обезболивания можно выполнять следующие операции:
- липосакция в области ног;
- эндопретезирование ягодиц и др.
(а) затрачивается меньше времени на проведение;
(б) намного быстрее развивается сегментарная блокада;
(в) по качеству обезболивания блокада лучше.
ЭПИДУРАЛЬНАЯ АНЕСТЕЗИЯ
Эпидуральная анестезия – так же является одним из самых популярных методов анестезии. Для эпидуральной анестезии применяются препараты: лидокаин, маркаин, наропин. Анестетик вводят в пространство над твердой мозговой оболочкой спинного мозга. При этом блокируются все виды чувствительности от отделов, которые расположены в зоне действия анестетика. Чаще всего, при эпидуральной анестезии, в область прокола вводят сначала иглу, а по ней мягкую гибкую трубочку – катетер, по которому в случае необходимости можно добавлять лекарство, иглу же вынимают.
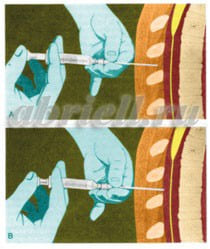
Процедура установки эпидурального катетера выполняется в стерильных условиях под местным обезболиванием, практически безболезненна, могут быть только неприятные ощущения при продвижении иглы или катетера.
Учитывая анатомические особенности расположения эпидурального пространства (отделено от спинного мозга несколькими мозговыми оболочками – твердой, паутинной и мягкой), введение катетера может выполняться, как на грудном, так на поясничном уровне. Структуры спинного мозга при этом абсолютно не затрагиваются.
Поэтому, для пластических операций эпидуральная анестезия может выполняться на верхнем уровне (например, для выполнения абдоминопластики) и заканчивая нижним уровнем (липофиллинг голеней). В послеоперационном периоде может продолжаться постоянное обезболивание многочасовым введением препарата специальным дозирующим устройством, при этом пациент активен, ведёт удобный для него образ жизни до выписки из клиники.
- значительно меньше риск развития головных болей;
- способность удлинить блок, вводя дополнительные дозы препарата через установленный в эпидуральное пространство катетер во время операции;
- есть возможность использовать катетер после операции для дальнейшего обезболивания в палате.
- Нарушение свёртывающей системы крови
- Инфекция в месте пункции
- Боль в спине и пояснице. По сравнению со спинальной анестезией, боль в спине после эпидуральной анестезии возникает чаще и продолжается дольше. Интенсивность болей не значительная, но в одном из исследований упоминается, что боль в спине становится наиболее частой причиной отказа пациентов от эпидуральной анестезии в будущем. Причина этого осложнения чётко не выяснена, хотя в качестве объяснения выдвигаются следующие предположения: травма окружающих тканей иглой, растяжение связочного аппарата позвоночника. В течение нескольких дней боли проходят самостоятельно, можно 3-5 дней принимать найз, индометацин, диклофенак, посоветовавшись предварительно с врачом.
- Головные боли. Чаще возникает после спинальной анестезии. Характеризуются умеренными проявлениями или вообще их отсутствием в положении на спине и значительным усилением в лобно-затылочной области при подъёме головы. У большинства пациентов головные боли проходят самостоятельно от нескольких дней до недели. Лечение же включает постельный режим, обильное питьё, по необходимости обезболивание, дополнительное введение растворов в вену. Установлено положительное влияние от кофеина.
- Неврологические повреждения. Возникают редко и связаны с введением местных анестетиков высокой концентрации, которые не применяются в нашей клинике.
- Эпидуральная гематома. Очень редкое осложнение, в основном связанное с патологией свёртывающей системы крови или приёмом пациентами некоторых препаратов, которые увеличивают кровоточивость.
СПИНАЛЬНАЯ И ЭПИДУРАЛЬНАЯ АНЕСТЕЗИЯ: вместо заключения
Абсолютных показаний для спинальной и эпидуральной анестезии не существует, то есть, нет таких ситуаций, когда могут применяться только эти виды анестезии и ничего более. Но есть положения (например, предпочтения пациента, общее состояние его здоровья, место операции), при которых спинальная и эпидуральная анестезия становятся методами выбора (то есть, желательно проводить именно их). В эстетической хирургии, эти методы являются методами выбора, учитывая цели анестезии, о которых уже упоминалось ранее:
- Прекрасное обезболивание во время операции;
- Используется мало препаратов для наркоза;
- Меньшее воздействие анестезии на функцию различных систем органов;
- Значимо меньше кровопотеря;
- Меньше тромбоэмболических осложнений;
- Ранняя активизация;
- Снижение частоты малых осложнений анестезии: тошнота, рвота, сонливость;
- Возможность проводить более качественное обезболивание после операции.
Показательными примерами являются операции на ягодицах, когда пациентка во время операции лежит на животе. Спрашивается, зачем создавать неудобства, которые непременно придётся испытывать всем членам бригады и самой пациентке, если проводить общую анестезию с установкой трубки в дыхательные пути, когда есть прекрасным метод спинальной анестезии?
Данные методики анестезии могут улучшить результаты эстетических операций, так как способствуют снижению кровопотери во время операции, уменьшению частоты тромбозов, что наиболее актуально при липосакции, абдоминоплатике, особенно когда эти операции выполняются в комбинации.
На сегодняшний день, с совершенствованием дизайна игл, структуры катетеров, материалов из которых изготовляются эти приспособления, обширной техникой слежения за состоянием пациента в операционной, методика спинальной и эпидуральной анестезии стала практически безопасной.
В настоящей памятке по подготовке к операции подробно описано как готовится к общему наркозу, какие соблюдать правила и условия.
Такой опросник Вы будете заполнять вместе с анестезиологом при подготовке к операции либо на предварительной консультации или непосредственно перед операцией. Здесь для Вашего спокойствия перечислены основные важные вопросы, на которые необходимо четко и верно отвечать для определния наилучшего анестезиологического пособия хирургической операции.
Еще раз остановимся на том как подготовится к наркозу, какие есть важные особенности и рекомендации.
В этой памятке для пациентов перечислены все основные лабораторные исследования и обследования у врачей специалистов, которые необходимо выполнить при подготовке к операции, как для местной анестезии так и для общего наркоза.
Для Вашего удобства при подготовке к операции Вы можете пройти все необходимые лабораторные исследования в клинике "Абриелль". Вы можете сделать это в любое удобное для Вас по предварительной записи с 9.00 до 21.00 ежедневно. Вся процедура займет у Вас не более 15- 20 минут. Результаты исследований будут готовы в течение 1 - 3 дней, их сразу оценивает врач-анестезиолог. Если понадобится дополнительные обследования с Вами свяжутся и запишут на консультацию.
Современная медицина проводит операции и болезненные процедуры под анестезией. Вид наркоза зависит от сложности и длительности хирургического вмешательства. Общий наркоз и спинномозговая анестезия проходят под контролем врача-анестезиолога.
Спинальная анестезия — это способ, позволяющий временно отключить чувствительность некоторых нервов. Методика технически проста, включает в себя стойкий обезболивающий эффект, имеет низкий процент осложнений, устраняет послеоперационную боль.
Что такое спинальный наркоз и в чем его преимущества перед общим
Рассмотрим, зачем проводится наркоз в спинной мозг и что это такое. Спинальный наркоз — наркоз в позвоночник при операции. Это частый метод обезболивания в нижней части туловища. Лекарство вводят через специальную иглу в область поясничного отдела позвоночного столба близко к нерву. Анестезиолог проходит иглой через позвоночник, межпозвоночные связки, эпидуральный отдел и оболочку спинного мозга и вводит анестетик.
Пациент испытывает только дискомфорт, так как место пункции ранее обезболивают. После больной чувствует онемение с нижних конечностей до пояса. Болевые сигналы блокируются, происходит расслабление мышц, пациент теряет меньше крови.
Какой наркоз лучше во время операции — общий или спинной — решает врач. Техника спинномозговой анестезии сложная и небезопасная, но вероятность опасных последствий меньше, чем при общем наркозе. Выбор методики зависит от ситуации и наличия противопоказаний. Спинальная анестезия безопаснее и дешевле, человек легче переносит период реабилитации после наркоза.
Спинальная анестезия имеет преимущества перед другими методами:
- мгновенный болеутоляющий эффект при меньшей дозировке анестетиков,
- уменьшение количества теряемой крови,
- риск развития тромбообразования ниже,
- применима при хронических и острых легочных заболеваниях, помогает избежать удушья,
- подходит для обезболивания во время родов, кесарева сечения, при этом медикаменты не поступают в организм ребенка,
- снижает мышечный тонус тонкого кишечника при операции на этом участке,
- расслабляет гладкую мускулатуру стенок сосудов, поэтому подходит для пациентов с сердечной недостаточностью,
- нет ограничений по приему напитков и пищи в послеоперационный период,
- пациент в сознании, общается с анестезиологом и хирургом до, в течение хирургического вмешательства и сразу после операции,
- быстрое восстановление самочувствия, отсутствие слабости,
К недостаткам спинальной анестезии относят:
- тошноту, рвоту, судороги,
- головную боль, боли в спине,
- неврологические осложнения,
- гематомы, спинномозговой абсцесс,
- аллергию.
Современная медицина использует два основных вида наркоза:
- Общий. Больного переводят в искусственный сон. Сознание и болевая чувствительность отключены во всем теле.
- Эпидуральный. Отключается чувствительность только на определенном участке тела, непосредственно в области операции, человек находится в сознании.
Спинальный наркоз — одна из разновидностей эпидуральной анестезии. Такое обезболивание медицина использует при родах и кесаревом сечении, при этом роженица находится в сознании. Спинальную и эпидуральную анестезии проводят в одном месте, но они имеют различия.
Чем отличается эпидуральный наркоз от спинального:
- Одинаковый набор для пункции, но игла для спинномозговой анестезии более тонкая.
- Доза анестетика для спинальной анестезии меньше, чем для эпидуральной. Анестетик вводят ниже уровня спинного мозга в область, содержащую ликвор (спинномозговую жидкость). Практически мгновенно после введения препарата развивается чувство онемения ниже укола.
Главные отличия спинальной анестезии от общего наркоза: меньше требований к проведению, меньше осложнений, быстрое восстановление самочувствия — человек передвигается самостоятельно уже в первые сутки после процедуры. Пациенты, перенесшие общий наркоз, первые сутки нуждаются в длительном сне, у них часто развивается тошнота, депрессия, забывчивость, апатия.
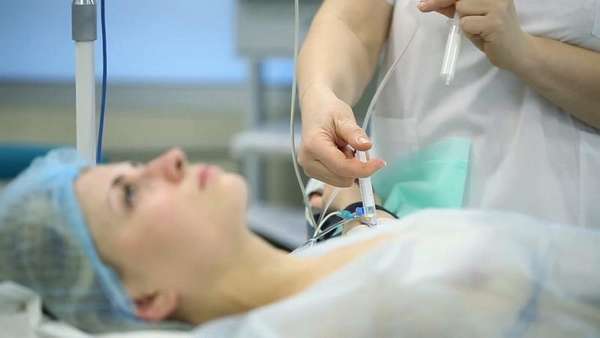
Показания
Спинномозговую анестезию используют в гинекологической, урологической сфере, в операциях, затрагивающих область промежности, половых органов, ног.
Справка. Метод не используют в операциях по ампутациям, потому что это негативно отражается на психике пациента. При таких операциях хирург выбирает общий наркоз.
Спинальную анестезию делают в следующих ситуациях:
- хирургическое вмешательство в органах, располагающихся в нижней части туловища,
- проведение операций в гинекологии и урологии,
- оперирование нижних конечностей (варикоз),
- операции на промежности,
- блокирование боли во время родов, кесарева сечения,
- наличие противопоказаний у пациента к другим способам обезболивания.
С учётом достоинств и недостатков для операции КС наиболее предпочтителен люмбальный наркоз. Спинная анестезия рекомендуется в случае психологической неподготовленности женщины к родам, рождения крупного ребенка, преждевременных родов, стимуляции слабой родовой деятельности. Общий наркоз врач выбирает при наличии противопоказаний к спинальной анестезии.
Противопоказания
Анестезия, как любое вмешательство, подразумевает ввод в организм веществ, которые в некоторых случаях ухудшают состояние пациента, вызывают неприятные последствия во время операции и после наркоза.
Выделяют противопоказания эпидурального наркоза:
- недавняя кровопотеря, обезвоживание,
- низкая свертываемость крови,
- пороки сердца, нарушение сердечного ритма,
- в родах — отклонения в развитии у ребенка или гипоксия плода,
- проблемы с позвоночником,
- неврологические или психологические расстройства.
К абсолютным противопоказаниям относятся:
- категорический отказ пациента о процедуры,
- отсутствие условий для реанимации, плохое освещение,
- аллергия на анестетики,
- повышенное внутричерепное давление,
- кожные инфекционные процессы на месте укола: сепсис, герпес, менингит.
Подготовка
Врач обсуждает с пациентом, как проводится спинальная анестезия, до начала операции. Пациенту необходимо сообщить врачу-анестезиологу о хронических заболеваниях, перенесенных операциях, аллергических реакциях. Эта информация необходима для предупреждения возможных осложнений во время анестезии.
Перед операцией необходимо подготовиться:
- за 6-8 часов до операции запрещается кушать, пить и курить,
- перед операцией удалить съемные зубные протезы, контактные линзы,
- исключить косметику и не красить ногти,
- снять ювелирные украшения и парики.
Важно! Соблюдение правил необходимо, чтобы снизить риск развития осложнений.
Как делают спинальную анестезию
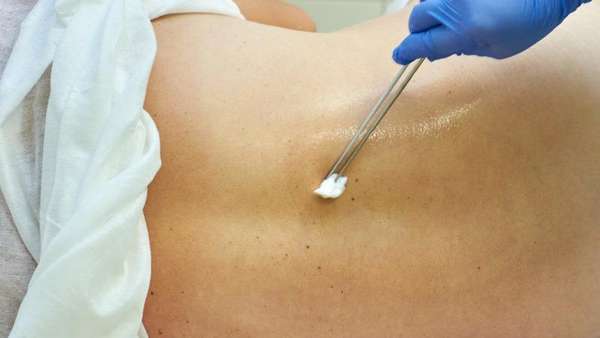
Проведение спинальной анестезии проходит почти безболезненно и занимает 10–15 минут. Врач выполняет процедуру, подсказывает пациенту, как занять правильное положение — лежа или сидя. Для быстрого и безопасного выполнения наркоза врач просит не двигаться и не менять положение тела во время процедуры. Затем после обработки места инъекции специальным дезинфицирующим раствором делает обезболивающий укол с анестетиком специальной тонкой иглой в месте пункции — между вторым и пятым позвонками.
В завершение иглу извлекают, место введения закрывают стерильной повязкой. После выполнения спинальной анестезии пациент ощущает легкое покалывание в ногах, тяжесть, чувство разливающегося тепла. Ощущение боли пропадает в оперируемой области при прикосновении острыми предметами.
В современной медицине анестезиологи используют местные анестетики:
- «,Лидокаин», совместно с «,Фентанилом»,. Подходит для недолгих операций от 30 до 45 минут.
- «,Прокаин», с «,Фентанилом», 5% раствор. Препарат короткого срока действия.
- «,Бупивакаин»,. Срок действия блокады —, до часа. Допустимо использовать в большей дозе.
- «,Наропин»,. Применим при длительных операциях. Если делать 0,75% раствором — от 3 до 5 часов действия, 1% — 4-6 часов.
- Адъюванты: «,Адреналин», — удлиняет время анестезии, «,Фентанил», — усиливает эффект обезболивания.
Справка. Иногда в качестве добавки врачи применяют «,Морфин», или «,Клофелин»,.
Возможные последствия
Эпидуральный наркоз вредит организму меньше, чем общий. Значение имеет квалификация врача, делающего анестезию. Эффект обезболивания и осложнения спинального наркоза зависят от правильности проведения пункции.
Немаловажную роль имеет заболевание, которое устраняют хирургическим методом. Необходимо обратить внимание на тяжесть и стадию заболевания, общее состояние здоровья пациента, образ жизни до операции. Перед процедурой узнайте у своего доктора, какие последствия спинномозговой анестезии после операции могут проявиться у вас.
Побочные действия спинномозгового наркоза:
- тошнота и головная боль в первые сутки после операции, боль в горле,
- после наркоза болит спина, поясница, мышцы,
- артериальное давление понижено, головокружение,
- незначительная боль в месте пункции несколько дней,
- проблемы с мочеиспусканием у мужчин,
- неврологические нарушения — покалывания на определенных участках кожи, кожные покровы частично теряют чувствительность, слабость мышц ног, спутанность сознания, дрожь,
- аллергия, зуд.
Заключение
Любая анестезия – сложная процедура. Спинальный и эпидуральный наркоз используют при отсутствии противопоказаний к применению. Этот метод обезболивания часто применяют при родах и кесаревом сечении, что исключает риск воздействия препарата на младенца, снижает риск осложнений для матери и ребенка.
Хирургическое вмешательство, в процессе которого врач контролирует общее состояние пациента, поддерживает его дыхательные функции и наблюдает за кровообращением, все же может иметь последствия. Многие пациенты боятся спинного наркоза. Однако осложнения после спинной анестезии встречаются редко, проходят быстро и не требуют специального лечения.
Читайте также:


