Спина при движении нерв боль

Причины
Главный причинный фактор, в ходе которого проявляется защемление нерва в позвоночнике, заключается в высоком уровне нагрузки при прогрессирующем остеохондрозе. Но также есть несколько других причин.
- Чрезмерная физическая работа, представленная комплексом повторяющихся движений, совершаемых преимущественно руками и туловищем.
- Неправильное положение осанки – распространенная причина защемления нерва.
- Воспаление суставов.
- Вынашивание ребенка (увеличение веса, который ведет к изменениям в скелете).
- Присутствие наростов на позвонках из-за фоновых заболеваний.
- Генетическая предрасположенность к ущемлению нерва.
- Лишняя масса тела, создающая высокую нагрузку на позвонки.
Заметим, что защемление позвоночного нерва – результат влияния многочисленных факторов. Чтобы не возникло осложнений, важно определить природу заболевания и пройти курс терапии.
Симптомы и признаки
Защемление нерва в позвоночнике имеет несколько признаков. Главным признаком, свидетельствующим о проблеме, является формирование сильной боли в месте поражения. В медицинской практике рассматриваются следующие симптомы защемления нерва в спине:
- сопровождается напряжением шейных мышц;
- при поражении чувственного нерва болевое ощущение имеет различную степень интенсивности – бывает: жгучей, колющей, режущей, стреляющей, постоянной и приступообразной;
- симптомы участвуют в формировании межреберной невралгии, для диагностики которой, стоит пройти медицинское обследование;
- при защемлении седалищного нерва пациенты часто страдают от болей, локализующихся в нижней части спины, при этом они отдают: в бедра, ягодицы, ноги, включая пятки;
- признаки защемления лучевого нерва заключаются в отсутствие возможности нормально двигать руками и кистями, симптоматика зависит от места пережатия;
- компрессия с нарушением чувствительности пальцев и кистей на верхних конечностях, при этом страдает система кровообращения, боли идут в мизинцы;
- в месте компрессии возникает отечность, краснота и болезненность;
- мышечные судороги.
Классические симптомы защемления нерва часто дают о себе знать в ночное время. И также когда человек кашляет, смеется, чихает, волнуется и переохлаждается.
Как определить?
Медицинское обследование нужно для того, чтобы впоследствии было проведено грамотное лечение защемления нерва. Врач назначает обследование для определения природы заболевания, причин и особенностей. Оно включает комплекс мероприятий:
- ОАК;
- КТ;
- МРТ;
- исследование мануального типа;
- тест на электрическую проводимость;
- проведение рентгена.
Полученные снимки помогут определиться с тем, в каком состоянии находится позвоночник в текущее время, присутствуют ли прочие заболевания в скелете и мышечных структурах. После того как подведены итоги патологии, назначается лечение защемления нерва.
Как лечить?
Если возник болевой синдром, а также проявились прочие неприятные признаки заболевания, важно их устранить и сделать это своевременно. Чтобы вылечить защемление нерва, нужно применить комплекс правил и рекомендаций.
- Обеспечить полный покой. Не нагружать область, которая подвержена болезни. Важно, чтобы больной человек не поднимал тяжести и как можно чаще находился в лежачем положении. Восстановление позвоночника происходит во сне.
- Наложение повязки. Вылечить защемленный нерв можно с помощью специальной лечебной повязки, пропитанной содержимым народного состава. А также помогут термические компрессы холодного или горячего типа. Призванные улучшить кровяную циркуляцию. Продолжительность одного сеанса не должна превышать 15 минут, что позволит снять воспаление и нормализовать кровоток.
- Горячие ванны. Если защемило нерв в спине, стоит обратить внимание на этот способ, который поможет мышцам расслабиться, а кровотоку – прийти в норму. Для улучшения результата стоит добавлять в воду отвары лекарственных трав – зверобоя, ромашки, тысячелистника, календулы.
- Массаж при защемлении нерва – наиболее эффективный способ борьбы с патологией. Важно, чтобы это мероприятие выполнялось специалистом. Если нет возможности делать массаж самостоятельно или посетить массажиста, как вариант вызвать на дом. После прохождения курса мышцы станут расслабленными, напряжение исчезнет, и болевой синдром уменьшится. Массаж делают не только на месте поражения, но и в области других телесных участков.
Категорически запрещено принимать меры для глубокого массажа, сопровождающемуся сильным давлением.
Вот мы и рассмотрели, как лечить защемление в домашних условиях, и какие мероприятия относятся к первой помощи. Важно также отметить, что при терапии необходимо потреблять достаточное количество жидкости, которая выводит токсины и ускоряет процесс.
На практике часто используются специальные таблетки от защемления нерва и прочие лекарства. Чаще всего специалист назначает болеутоляющие препараты, которые можно принимать без рецептуры специалиста. Используются нестероидные противовоспалительные вещества, которые способствуют эффективному осуществлению борьбы с отечностью. К ним относится ибупрофен, аспирин. Таблетки при защемлении лучше покупать те, что созданы непосредственно для улучшения общего состояния. Преимущества этого способа лечения заключаются в быстром действии и в моментальном оказании помощи при лечении патологического процесса.

Уколы при защемлении являются довольно действенными и эффективными при их рациональном использовании. Если болезнь будет своевременно обнаружена, достаточно будет применения комплексного лечения, которое включает в себя таблетки, мази, массаж. Если произошло защемление нерва спины, то уколы применять рекомендуется только в крайних случаях. Ведь они оказывают негативное воздействие на состояние многих внутренних органов. В основном при их применении побочных эффектов не возникает, если сделать все в соответствии с инструкцией. В ходе неправильного введения иголки дает о себе знать аллергический процесс, абсцесс.
Наиболее эффективные растворы для инъекций, предлагаемые в продаже:
- Мовалис.
- Кетонал.
- Диклофенак.
- Лидокаин.
- Новокаин.
Перед использованием этих составов необходимо обязательно пройти консультацию у лечащего специалиста.
Мазь при защемлении может стать палочкой-выручалочкой, поскольку она имеет множество положительных сторон. Местное воздействие позволяет избежать негативного эффекта на весь организм, а удобство применения сокращает длительность процесса лечения до минимума. Для терапии применяются мази нестероидного состава, обладающие согревающим, обезболивающим и противовоспалительным действием. Традиционно при защемлении нерва в спине назначают следующие виды лекарств:
- Финалгон – способствует снятию болевого ощущения.
- Випросал – оказывает разогревающее и обезболивающее действие.
- Беталгон – сокращает показатель боли и улучшает кровообращение.
- Флексен – снимает воспалительный процесс.
- Вирапин, Кармолис – обезболивают и борются с воспалением.
Подобная терапия защемления нерва в позвоночнике может быть осуществлена и дома, однако, назначать подходящие составы может исключительно лечащий специалист.
Изучая вопрос о том, как лечить защемление, стоит отметить, что народная медицина накопила немало действенных средств терапии.
- Применение лекарственных сборов. Они вобрали в себя все силы растительных витаминов и прочих веществ, поэтому помогают нейтрализовать боль позвоночной артерии и улучшить общее состояние. Есть множество рецептов. Наиболее распространенным является сбор из тимьяна и шиповника (они смешиваются в пропорции 1:1). Болеутоляющими и успокоительными свойствами славятся травы душица, ежевика. В медицинской практике используются семена укропа, пустырник, тмин, валериана, мелисса. Они могут комбинироваться как угодно и употребляют каждый день внутрь.
- Настой – еще одна лекарственная форма, помогающая в случае необходимости обезболивания. Для их приготовления также используются различные растения. Помогает коровяк, предполагающий использование 50 г. цветков, заливаемых 1 тыс. мл водки. После двухнедельного приготовления настой используется наружно для втирания в больные участки. По такому же принципу готовятся настойки из полыни, брусничных листьев, бузины, сельдерея, пижмы. Многих интересует вопрос, можно ли греть пораженный участок. Ответ положительный, если делать это после консультации со специалистом.
- Можно самостоятельно приготовить целебную мазь, которая поможет справиться с болью и прочими проявлениями заболевания. Первый рецепт предполагает использование можжевельника и лаврового листа (1 к 6), которые после растирания с 12-ю долями сливочного масла могут использоваться как целебный крем. Можно приготовить снадобье на базе свиного жира, соединенного с хмельными шишками в растертом виде. Готовое средство необходимо втирать в защемленное место до полного исчезновения болевых ощущений.
Прочие методы домашнего лечения
После устранения неприятного болевого ощущения и выявления базовой причины процесса можно заниматься осуществлением лечения. Делается это на дому и предполагает изменение стиля жизни. Ведь львиная доля проблем со спиной, в частности:
- ущемление срамного нерва;
- защемление лучевого нерва;
- изменение состояния позвоночной артерии, не проходят раз и навсегда.
Поэтому немаловажную роль играет терапия поддерживающего характера, чтобы добиться полноценной ремиссии.
Упражнения при защемлении нерва являются эффективными и незаменимыми. При этом необязательно принимать на себя колоссальные физические нагрузки, достаточно выполнения обыкновенной зарядки по утрам. Это позволит повысить ваш жизненный тонус, улучшить состояние кровообращения, доставить мышцам большее количество необходимых питательных элементов.
Занятия спортом и прогулки позволят создать крепкое здоровье. Это может быть плавание, скандинавская ходьба, бег трусцой. Все это позволит дать свободу сухожилиям и суставам от чрезмерных нагрузок, а также укрепить общее здоровье. Если при проблемах позвоночной артерии и межпозвоночного пространства отсутствует должный уровень нагрузок, тогда период восстановления будет длительным и утомительным.
Соблюдение правильной осанки – ключевой залог успеха, особенно если вам довелось пережить защемление спинного нерва. Важно соблюдать ее не только в процессе прогулок и пробежек, но и даже в сидячем положении, чтобы освободить зону поражения от ненужного высокого давления.
Правильное питание при защемлении позвоночника – основа основ при лечении любой патологии, включая эту. Часто болезнь настигает человека в ходе недостатка кальция в организме или нехватки прочих веществ. Нужно кушать как можно больше овощей и зелени, а также потреблять в пищу много свежих фруктов. Немаловажную роль играет сокращение количества кислот. Ведь продукты с их повышенным количеством провоцируют формирование дополнительной боли. Поэтому важно совершить отказ от кофе, цитрусовых культур, соков.
Профилактика
Чтобы не допустить защемления нерва позвоночника используют комплекс мероприятий, которые позволят предупредить формирование болезни:
Если вы будете соблюдать комплекс этих мероприятий, то сможете запросто предотвратить заболевание позвоночной артерии и чувствовать себя хорошо. Ведь лучше сразу предупредить болезнь, чем впоследствии мучиться с лечением.
Появление резких болей в грудном, шейном и поясничном отделе вызывается защемлением нерва. Часто такое нарушение возникает при небольшой нагрузке, но не правильном повороте туловища, особенно если человек выполняет работу в виде наклона вперед и одновременно скручивает туловище в сторону (подметает веником, моет полы без швабры, завязывает шнурки).
Такое положение ведет к нагрузке на позвоночник и растяжению мышц спины, держащих позвонки в физиологическом положении. При этом позвонок сдвигается с места и корешками сдавливает проходящие рядом нерва. Это вызывает защемление нерва и приводит к появлению сильного болевого синдрома.
Классификация
Зависимо от того, где происходит сжатие нервов, различают приступы:
- ишалгический (крестец, ягодицы, тыльная поверхность нижних конечностей);
- люмбоишалгческий (поясница, ягодицы, тыльная поверхность ног);
- люмбалгический (поясница, спина);
- цервикобрахиалгический (шея, верхние конечности);
- цервикалгический (шея).

Характер боли зависит от разновидности сжатых нервов. Когда защемлен чувствительный нерв, то пациент испытывает невыносимую боль, которая является поводом для госпитализации. При сжатии вегетативного и двигательного нерва боль не так ярко выражена. Больной ощущает онемение некоторых участков тела, конечностей, нарушение их подвижности. Поэтому при защемлении нерва необходимо сразу обращаться к врачу, а не проводить терапию на дому народными средствами. Ведь они помогают избавиться от поверхностных симптомов, то есть боли и воспаления, но не снимут причину появления защемления нерва. Притупление болезненности приводит к тому, что пациенты обращаются к специалисту в более поздний период, когда возникают осложнения в виде нарушения подвижности конечности (пареза), атрофии нерва.
Почему появляется боль
Остеохондроз очень распространенное заболевание, которое характеризуется деструктивным изменением костной и деформацией позвонков. При этом зазоры между ними уменьшаются, что приводит к раздражению и защемлению нервов. Остеохондроз является главной причиной сжатия нервных волокон .
В случае, когда напряженны мышцы спины, возникает сильная боль. Помимо этого гипертонус мышц негативно влияет на состояние кровеносных сосудов, нарушает кровообращение. Это приводит к дисфункции внутренних органов, нарушает работу головного мозга. При длительном сжатии нерва происходит его отмирание, что приводит к снижению чувствительности отдельных участков тела, воспалению, развитию радикулита. Есть и иные причины появления боли:
- внезапное изменение положения туловища (резкий поворот, сгибание);
- создание резкой нагрузки на позвоночник после его расслабления (отдых, сон);
- травма, вызванная любыми причинами;
- нарушения структуры позвоночника врожденные или приобретенные;
- послеоперационный период;
- гормональный сбой;
![]()
инфекционный фактор;- грыжи и протрузии;
- спазм мышечной ткани;
- наличие опухолей, сдавливающих нерв;
- ожирение.
Есть и другие предрасполагающие причины защемления нерва: беременность, сколиоз, генетический фактор, смещение дисков, длительная физическая нагрузка. Очень часто такие боли возникают у людей пожилого возраста. Это связанно с возрастными изменениями костной ткани.
Болевой синдром вызывается и при заболевании суставов. Это происходит потому, что воспаленные и отечные ткани сжимают нерв, раздражают его, тем самым вызывая боль при защемлении нерва .
Симптоматика при защемлении нерва
Главным симптомом защемления нерва является острая боль в спине, направленная по ходу защемленного нервного окончания. Болевой синдром резко ограничивает подвижность больного. Любое неловкое движение или напряжение мышц спины при защемлении нерва приносит пациенту дополнительные страдания. Боль не проходит даже в состоянии покоя. Таким больным трудно сидеть, лежать и даже стоять, любая физическая работа невозможна из-за сильных прострелов, возникающих при изменении положения туловища.
Позвоночник имеет физиологическую кривизну, которая при данной патологии выпрямляется, вызывая спазм близлежащих мышц. Если начать вовремя лечение защемления нерва, то возможно избежать воспаления и отека мышечных и нервных волокон. Длительное не лечение защемления нерва приводит к осложнениям в виде пареза и паралича. Поэтому при приступе нужно сразу же отправляться к врачу и проводить квалифицированное лечение.
Симптомы защемления нерва зависят от того, в каком отделе позвоночника произошло сжатие нервного волокна.
Причиной защемления нерва в поясничной области являются все вышеперечисленные причины плюс неактивный образ жизни, а также постоянная усиленная нагрузка на этот участок позвоночника.

Характер болей в идее прострелов. Они ограничивают движения больного, не дают выполнять любые физические нагрузки. Нарушается работа внутренних органов особенно ЖКТ. У больных снижается перистальтика, из-за нарушения иннервации тонкого и толстого кишечника. Также им трудно выполнить акт дефекации, поскольку болевой синдром вызывает мышечный спазм гладкой мускулатуры.
Болевой синдром распространяется по ходу седалищного нерва, ведь именно он страдает при такого рода защемлении. Пациенты отмечают потерю или наоборот повышение чувствительности в пояснице, бедре и тыльной стороне нижней конечности. Боль распространяется от поясничного отдела к ступням, поэтому больные с таким поражением отличаются прихрамыванием на одну ногу.
Грудной отдел позвоночника достаточно неподвижен по своему физиологическому строению и выпадение позвонков, а также последующее защемление нервов является редкой патологией. Но если это происходит, то симптоматика очень неоднозначная, поскольку в грудном отделе проходят нервы, иннервирующие сердечную мышцу. Поэтому боль в спине часто принимают за сердечные боли. Но есть одна особенность – такая боль не снимается сердечными препаратами.
Характерной особенностью болевого синдрома при сжатии окончания в грудном отделе является межреберная невралгия, главным симптомом которой является опоясывающий характер. Больному трудно дышать, двигаться. Боль как бы сдавливает грудь и не дает возможности пошевелиться. Становиться интенсивнее при вдохе, кашле и чиханье. Болезненность распространяется на область сердца, под лопатку, плече и руку. Иногда ощущается мелкое подергивание мышц, покалывание и онемение кожных покровов.

Болезненность при защемлении нерва носит разлитой характер, при котором нельзя точно установить локализацию поражения. Ее воспринимают, как сердечную, поскольку она иррадиирует в руку и ощущается в области сердца. Но отличается тем, что усиливается при движении. Возможно ощущение дискомфорта в эпигастральной области. Тогда ее путают с болью при гастрите, язве и иных болезнях ЖКТ.
При длительном сжатии нервов в грудном отделе у больного нарушается сердечный ритм, поскольку страдают нервные окончания иннервирующие миокард. Происходит ухудшение общего состояния больного, что является поводом к обращению к врачу.
Шея самая подвижная область позвоночника, на которую приходится наибольшая нагрузка. Поэтому шейный остеохондроз наиболее распространенная патология, которая вызывает защемление нерва в этой области. Вызывают их протрузии, деструктивные изменения, выпадение позвонков, различного рода травмы. Сжатие нерва может произойти при длительном нахождении человека в одном положение. При этом происходит отекание мышц и сдавливание ими нерва. При этом поражаются и кровеносные сосуды, что приводит к характерной симптоматике, присущей только при проблемах с шейным отделом. В результате нарушения кровообращения страдает головной мозг, что приводит к появлению:
- головной боли;
- головокружения;
![]()
повышенной утомляемости;- нарушения концентрации внимания;
- скачкам давления.
В таком состоянии больным характерны симптомы, как гипертоников, так и гипотоников, поскольку кровяное давление не стабильное и может резко повышаться или падать.
Характер боли при защемлении нерва резкий, пульсирующий, усиливающийся при изменении положения головы. Больные стараются не поворачивать голову, что тоже не облегчает состояние, поскольку мышцы затекают и боль возобновляется. При ущемлении затылочного нерва наблюдается болезненность тыльной стороны шеи и затылочной области. Боль поднимается к теменной области и затрагивает виски. Если защемлены нервные окончания, иннервирующие верхнюю конечность, отмечаются болевые ощущения в плече, а также нарушение сгибания рук, ослабление мышечного тонуса. Иногда сжатие окончаний в шее приводит к дисфункции органов ротовой полости, невозможности глотания и речи.
Такую патологию необходимо срочно лечить, поскольку при этом нарушается иннервация артерий, питающих головной мозг. Снижение кровообращения приводит к развитию ишемического инсульта, а резкое повышение тонуса сосудов может привести к кровоизлиянию. Поэтому при первых признаках заболевания нужна медицинская помощь.
Оказание первой помощи
При появлении приступа сильной боли в спине (люмбаго) нужно по возможности быстро обратиться в поликлинику. Если такой возможности нет, то в домашних условиях попробовать купировать приступ, спровоцированный защемлением нерва . В первую очередь необходимо ограничить движения и физические нагрузки, лечь на кровать с жестким матрасом или на пол, положив под себя в несколько раз сложенное одеяло. Если больной принимает положение сидя, то под ноги нужно подложить детский стульчик или любую другую возвышенность, потому что только в этом положение достигается максимальное расслабление мышц спины. Помимо этого надо принять:
![]()
обезболевающие препараты и спзмолитики (но-шпа, анальгин, спазмалгон);- противовоспалительные настероиды (диклак, нимид);
- диуретики (фуросемид, лазикс);
- противоаллергические лекарства (супрастин, диазолин).
В остром периоде при защемлении нерва нельзя выполнять зарядку, массаж, а также греть воспаленное место или принимать горячие ванны. Это приводит к повышенному кровообращению, приливу крови к пораженному участку и вызывает в нем отек, что приводит к усилению боли. После снятия приступа интенсивной боли пациенту обязательно нужно обратиться за квалифицированной помощью и провести нужное лечение.
Зачастую больные, сняв острую боль, не обращаются в поликлинику, но это опасно последствиями, поскольку защемление нерва вызывается остеохондрозом (наиболее частая причина), сдвигом позвонка и без квалифицированной помощи самостоятельно такая причина не убирается. Приступ возобновиться стоит больному сделать любое не правильное движение.
Диагностические исследования
При обращении в поликлинику врач в первую очередь соберет анамнез (опрос), проведет осмотр больного и для подтверждения диагноза направит на дополнительные исследования, самым результативным из которых является МРТ. Магнитная томография дает возможность определить причину защемления. Она помогает увидеть протрузии или грыжи, ставшие причиной болевого синдрома, структурные изменения позвонков. Ее проводят при подозрении на то, что причиной сдавливания нервных корешков являются грыжи и протрузии.

Если подозревают, что приступ боли вызван смещением позвонков, то проводят КТ. Эта методика дает представление о состоянии костной ткани, ее дегенеративных изменениях, положении позвонков. КТ и МРТ информативные методики, которые дают возможность при малой дозе облучения поставить точный диагноз.
Если у больного нет возможности пройти эти обследования, то делают рентгенографию позвоночного столба. Этот метод наименее информативный, но дает возможность увидеть искривления позвоночника. Он не действует на мягкие ткани и не покажет наличие грыж, также по снимку нельзя определить состояние костной ткани.
Лечение
После установления точного диагноза больному назначается лечение. В первую очередь необходимо снять приступ боли.
- Нестероидные противовоспалительные препараты (диклак, диклоберл, нимид). Их прием выполняют после еды, поскольку данная группа препаратов негативно влияет на слизистую оболочку ЖКТ. Если у больного есть гастрит или другие дисфункции пищеварительной системы, то применять такие лекарства нужно с осторожностью, чтобы не спровоцировать обострение или даже кровотечение. Поэтому принимать препараты надо в дозах и сроке, указанном врачом.
- Также назначают препараты, снижающие боль (анальгин, пенталгин).
- Спазмолитики (спазмолгон, но-шпа, папавернин).
- Миорелаксанты (мидокалм, тизалуд). Они используются для расслабления мышц, если защемление связанно с мышечным напряжением.
- Диуретики (фуросемид, лазикс). Препараты обладают мочегонным действием и помогают снять отечность с области поражения.
- Витамины группы В для улучшения обменных процессов.

После снятия приступа больным назначают физиопроцедуры: парафиновые аппликации, массаж, магнитотерапию, иглоукалывание. Также пациентам врачом ЛФК подбирается специальная зарядка, выполнение которой способствует укреплению мышц спины и препятствует смещению дисков.
Помимо этого пациентам рекомендуют включить в рацион питания продукты, улучшающие состояние костной ткани. Такое питание показано не только пациентам с остеохондрозом, но и страдающих заболеваниями суставов (артроз, артрит). Нужно употреблять пищу, богатую растительными жирами, белками, витаминами и микроэлементами:
- овощи и фрукты;
- телятина и жирные сорта рыбы;
- крупы;
- орехи;
- сухофрукты и цитрусовые.
- алкоголь;
- полуфабрикаты;
- маргарин;
- консервы.
О правильном питании расскажет диетолог, а людям с повышенной массой тела распишет специальную диету для снятия лишних килограммов и предупреждения рецидива заболевания. На период проведения лечебных мероприятий больному прописывают постельный режим, а в период восстановления – ограничение физической нагрузки.
Вышеуказанное лечения является стандартным для проведения терапии при не осложненной патологии. Если защемление нерва произошло в результате травмы, то к данной терапии присоединяется хирургическое вмешательство. Боль, вызванную сдавливанием корешков нерва опухолью, лечит онколог.
Хирургическое вмешательство проводится, когда не помогло консервативное лечение, боль не прошла, есть грыжи или опухоли сдавливающие нерв.
Профилактика
Профилактические мероприятия сводятся к следующим правилам:
- не подвергать организм чрезмерным физическим нагрузкам;
- вести активный образ жизни;
- следить за массой тела;
- придерживаться правильного питания;
- не подвергать организм частому переохлаждению.
Помимо этого нужно ежедневно выполнять зарядку, направленную на укрепление мышц спины. Периодически посещать бассейн, если есть возможность, заниматься в группе здоровья. Для того чтобы не было проблем со спиной нужно следить за своей осанкой, избегать ношения тяжести только в одной руке. Также нельзя спать на мягком матрасе. Нужно оборудовать кровать жестким или средней жесткости матрасом.
Соблюдение этих рекомендаций поможет предупредить рецидивы заболевания, сохранить подвижность позвоночника.
Причины
Причинами могут стать самые разные факторы. Они в обязательном порядке выявляются на стадии диагностики, так как без их устранения боли будут возвращаться снова и снова.
- дегенеративно-дистрофические поражения позвоночника (межпозвонковая грыжа, остеохондроз, кифоз, спондилоартроз, анкилозирующий гиперостоз, протрузия межпозвонкового диска) — боль отдаёт в грудную клетку;
- простудные заболевания (ОРВИ, ОРЗ) — боль локализуется в области поясницы и лопаток;
- герпес, опоясывающий лишай;
- воспалительные процессы, локализующиеся в околопозвонковых тканях;
- интоксикация организма;
- сердечно-сосудистые заболевания, которые приводят к нарушению локального кровообращения;
- травмы позвоночника — следствием чаще всего становится защемление седалищного нерва;
- сахарный диабет;
- рассеянный склероз;
- гипо- и авитаминоз;
- опухоли различной этиологии.
- чрезмерные физические нагрузки;
- гиподинамия, сидячая работа, малоподвижный образ жизни;
- тесное, неудобное, утягивающее, не по размеру купленное нижнее бельё: бюстгальтер, корсет, колготки;
- длительное пребывание в неудобной позе;
- переохлаждение организма.
- сильный стресс;
- неврозы;
- психозы;
- чрезмерные эмоциональные нагрузки;
- моральная усталость;
- переутомление, синдром хронической усталости.
Психоэмоциональные причины развития невралгии провоцируют появление нетипичной симптоматики — больной ощущает сильнейший зуд и жжение в области лопаток или поясницы.
Симптомы
Основной признак невралгии — боль. Локализуется там, где повреждён нерв. Характер может быть совершенно разным:
- сильная или слабая;
- внезапная или тупая;
- жгучая или тянущая;
- режущая или ноющая;
- приступообразная или постоянная.
Усиливается при резких движениях, чихании, наклонах, кашле, глубоком вздохе, надавливании, выполнении физической работы. При отсутствии лечения присоединяются мышечные спазмы. Болевая точка может покраснеть. Часто образуются отёки.
В зависимости от места поражения нервных корешков, симптомы невралгии спины могут быть разными.
Шея
Грудной отдел позвоночника
- Характер боли: опоясывающая, постоянная, ноющая, отдаёт в сердце, часто обостряется по ночам, усиливается при резких движениях и глубоком вздохе;
- зона распространения: в области лопаток и верхнего отдела поясницы;
- ночные обострения часто сопровождаются приступами удушья, сонным апноэ и паническими атаками;
- мышечные спазмы и судороги;
- тремор рук.
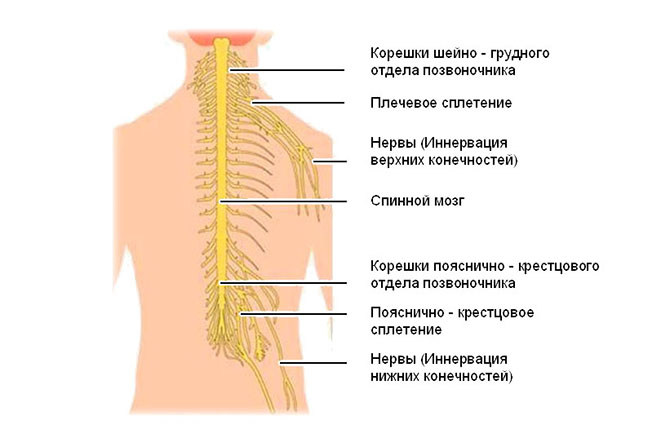
Спинной мозг и нервные структуры
Поясница
- Характер боли: острая, пронизывающая, резкая, интенсивная; отдаёт в какую-то одну ногу так, что на неё невозможно ступить; при защемлении седалищного нерва — невыносимая;
- траектория распространения: верхний отдел поясницы → нижний → задняя поверхность бедра → голени → пальцы ног;
- мышечные отёки и спазмы;
- при защемлении седалищного нерва возможно временное полное обездвиживание;
- тремор ног.
Чаще всего невралгия спины диагностируется у взрослых. Процент заболевания у детей минимален. В крайних случаях она является следствием родовой травмы у новорождённых. Иногда возникает у подростков из-за сильного стресса, связанного с возрастным кризисом.
По характеру боли:
- острая невралгия спины, характеризующаяся сильными болевыми приступами, обычно длится 10-14 дней;
- хроническая, когда боль отступает под напором лечения (стадия ремиссии).
По локализации боли:
- костно-суставная, когда боль ощущается в позвоночнике, рёбрах;
- мышечная невралгия, характеризующаяся спазмами и отёками.
В зависимости от поражённого участка:
- шейная;
- грудная;
- поясничная.
Выделяют также постгерпетическую невралгию — редкий вид заболевания, но невероятно болезненный. Тело словно пронзает сильнейший удар током при одном только прикосновении. Причиной чаще всего становится реактивация в организме одного из вирусов: герпеса, ветряной оспы, Эпштейна-Барр, цитомегаловируса.
Диагностика
При подозрении на невралгию спины следует обратиться к невропатологу или вертебрологу. Дифференциальная диагностика предполагает применение таких методов, как:
- пальпация болевой точки;
- сбор анамнеза;
- инструментальные обследования: рентгеноскопия грудной клетки и позвоночника, электрокардиография, магнитно-резонансная и компьютерная томографии, электромиография.
Главная задача врача при диагностике — дифференцировать невралгию и схожие по симптоматике заболевания — инфаркт, воспаление лёгких.
Лечение
Обычно лечение комплексное. Одновременно назначаются медикаментозные препараты, даётся направление на физиопроцедуру, объясняется принцип выполнения ЛФК, рекомендуются народные средства, озвучиваются правила ухода за больной точкой.
Первая помощь оказывается в момент болевого приступа.
Приоритетная задача — успокоить больного, потому что паника усиливает болевые ощущения. После этого необходимо помочь ему принять удобное положение тела:
- если боль в шее — усадить, укутать шарфом или платком;
- в грудной клетке — наклонить тело в здоровую сторону;
- в пояснице — уложить на живот на ровную и твёрдую поверхность, укрыть пледом.
При обострении боли нельзя применять разогревающие мази — лучше растереть спину охлаждающим гелем:
- Бен-Гель;
- Быструмгель;
- Вольтарен эмульгель;
- Диклофенак;
- Дип Рилиф;
- Долобене.
Дать обезболивающие таблетки:
- Анальгин;
- Диклофенак;
- Кеторолак;
- Найз;
- Нурофен;
- Ортофен;
- Пенталгин;
- Темпалгин;
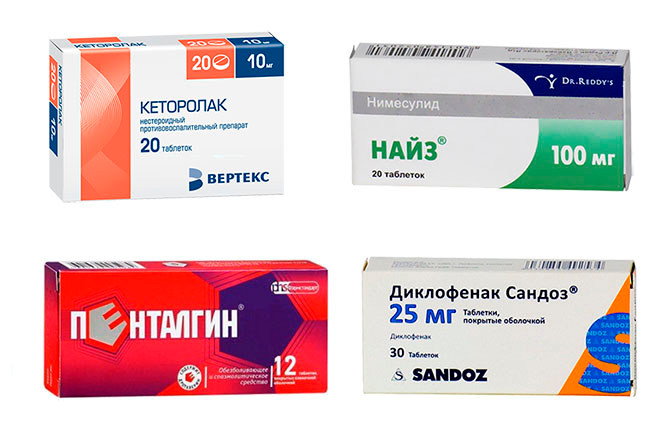
Обезболивающие препараты
Если первая помощь при невралгии спины не возымела эффекта, боль не прекратилась или даже усилилась, вызывается на дом врач. Если приступ удалось купировать, больного необходимо уговорить как можно быстрее (желательно на следующий же день) обратиться к профильному специалисту.
Для приёма внутрь
В первую очередь при невралгии врач назначает противовоспалительные препараты от болей в спине:
- Анальгин;
- Найз;
- Нурофен.
В качестве альтернативы прописывается какое-нибудь нестероидное противовоспалительное лекарство:
- Диклофенак;
- Ибупрофен;
- Индометацин;
- Кеторолак;
- Мелоксикам;
- Мовалис;
- Налгезин.
Для снятия мышечных спазмов применяются миорелаксанты центрального действия — Мидокалм, Баклофен или Сирдалуд. С этой же целью могут быть прописаны противоэпилептические препараты, хорошо зарекомендовавшие себя в лечении невралгий. Это Финлепсин, Габапентин, Карбамазепин.
В период обострения, чтобы облегчить боль, врач может назначить успокаивающие препараты седативного действия:
- Глицин;
- Ново-пассит;
- Афобазол;
- Тенотен;
- Персен;
- настойки валерианы, пустырника.
Комплексные препараты, содержащие витамины группы В, ускоряют выздоровление: Мильгамма композит, Нейрорубин, Нейровитан.
Для наружного применения
В стадии обострения невралгии применяются охлаждающие гели (список приведён выше). Как только боли немного затихают, используется согревающая мазь, но с разрешения врача и в минимальных дозировках. Это могут быть:
- Апизартрон;
- Випратокс;
- Випросал В.
Также с разрешения врача можно применять общеукрепляющие мази, полезные для позвоночника:
- Flekosteel;
- Artraid;
- массажный бальзам Дикуля;
- Здоров (крем-воск).
Выбор мазей от болей в спине на современном фармацевтическом рынке достаточно обширен.
Инъекции
Внутримышечные инъекции — одно из самых эффективных лечений невралгии спины с практически мгновенным купированием боли. Это могут быть:
- микс из анальгетика и спазмолитика: Анальгин в сочетании с Но-шпой, Папаверином или Димедролом;
- противовоспалительные нестероиды и миорелаксанты: Диклофенак, Вольтарен, Артрозан, Мидокалм, Мелоксикам;
- витамины: В1, В2, В6, В12;
- Мильгамма — микс из витаминов группы В и обезболивающего (лидокаина или новокаина);
- гормоны: Преднизолон, Гидрокортизона ацетат, Дексаметазон.
В случае сильнейших приступов врач проводит новокаиновую блокаду для временного облегчения боли. Инъекция вводится в околопозвоночную область специальной иглой. Представляет собой микс из гормонов, анестетиков и противовоспалительных препаратов.
Пластырь
В последнее время от болей в спине стал широко применяться обезболивающий пластырь. Он быстро купирует приступы и прост в использовании. Выбор в аптеках достаточно богат:
- Версатис с лидокаином;
- Вольтарен с диклофенаком натрия;
- ZB Pain Relief Orthopedic Plaster — ортопедический пластырь с травами;
- чёрный нефрит с травами;
- Injoint — прозрачный гель-пластырь с пчелиным и змеиным ядом.
Однако нужно понимать, что ни один пластырь не лечит невралгию, а лишь облегчает течение болезни, временно устраняя некоторые симптомы.
Физиотерапевтическое лечение предполагает применение следующих процедур:
- магнитотерапия;
- дарсонвализация;
- ультрафиолетовое облучение;
- ДМВ-терапия;
- электрофорез;
- парафиновые и озокеритовые аппликации;
- грязелечение.
В домашних условиях с разрешения врача можно пользоваться физиотерапевтическими приборами, нормализующими кровоток в больной области, предназначенные для снятия болевого синдрома и лечения заболеваний позвоночника. Хорошо зарекомендовали себя в этой нише Алмаг-01 и Дэнас.
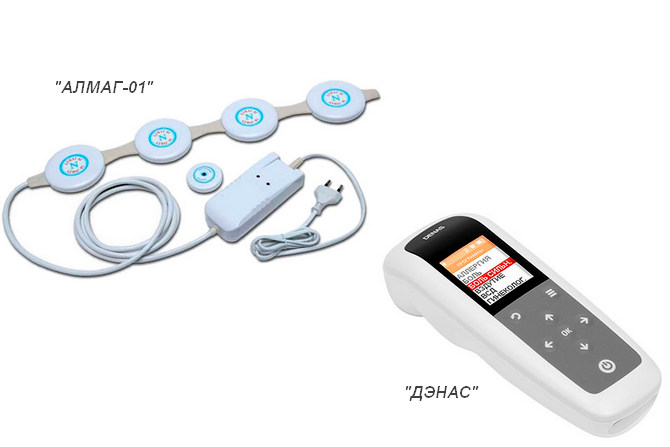
Электростимуляторы для нормализации кровотока в больной области Алмаг-01 и Дэнас
При невралгии спины применяются различные виды массажа.
- Классический лечебный
Выполняется только специалистом. Курс лечения — 10 процедур. Длительность одного сеанса — около получаса. Эффект: ослабление болей, снятие мышечных спазмов, улучшение кровообращения и лимфотока.
- Точечный (акупунктурный)
Лечебное воздействие на определённые точки. Некоторые осваивают его самостоятельно для применения в домашних условиях.
- Баночный (вакуумный)
Установка силиконовых вакуумных банок на лопатки и поясницу. Мгновенно снимают болевой синдром, ускоряют кровоток, устраняют отёки, улучшают подкожный обмен веществ, препятствуют дальнейшему развитию заболевания, предупреждают появление осложнений. Подходят для домашнего применения.
Самостоятельно в домашних условиях вылечить невралгию спины невозможно, однако есть народные средства, позволяющие облегчить течение заболевания в стадии ремиссии. В частности, можно делать различные компрессы.
Залить 50 г эвкалиптового листа 500 мл воды. Довести до кипения, держать на сильном огне 5 мин. Настаивать под крышкой 1,5 часа. Процедить. Добавить 15 г мёда. Тщательно размешать. Смочить ткань. Приложить к больному месту, накрыть сверху чем-нибудь тёплым. Держать 15 мин. Применять пару раз в день такими короткими курсами или оставлять на ночь.
Несколько листков герани выложить на кусок льняной ткани. Закрепить на больном месте тёплым платком. Каждые полчаса листки менять на свежие. Держать 2 часа.
100 г пшеничной муки и 10 г сухих дрожжей залить 200 мл тёплого молока. Замесить. Маленькими порциями добавить 100 г ржаной обдирной муки, постоянно помешивая. Накрыть плёнкой с отверстиями, оставить на 10 часов. Всыпать ещё 100 г ржаной обдирной муки мелкими порциями при постоянном помешивании.
Натереть больное место очищенным скипидаром. Обернуть тесто марлей, приложить. Сверху накрыть бумагой для компрессов. Замотаться шерстяным платком. Продолжительность процедуры — 40 мин. Частота — через день. Тесто можно использовать повторно.
Смазать больное место мёдом. Поверх наложить лепёшку из растопленного воска. Продолжительность первой процедуры — 5 мин. Каждую последующую постепенно увеличивать во времени.
Кому-то помогает мазь домашнего приготовления для растирания больной спины. Берутся свежие почки сирени и свиной жир. Пропорции — 1 к 4. Перемешиваются и подогреваются на медленном огне. Применять в тёплом виде.
При невралгии спины также рекомендуются ванны с добавлением осиновой коры, хвойных иголок или сосновых шишек.
Если образовались отёки, помогают солевые примочки.
Вместо седативных препаратов можно пить настой из пустырника или чай с мелиссой.
Однако нужно помнить, что самолечение в домашних условиях проводится только с разрешения врача. Иначе любая процедура может обернуться во вред, ухудшить состояние и привести к необратимым последствиям.
Есть специальные упражнения, помогающие при невралгии спины. Лечебная физкультура должна быть в обязательном порядке согласована с врачом. Практикуется только в стадии ремиссии. Одно из основных правил — не делать никаких резких движений, выполнять плавно, не торопясь.

Упражнения для шеи
- Положить ладонь на лоб. Постараться выдвинуть голову вперёд, оказывая рукой сопротивление.
- Положить ладонь на затылок. Постараться отодвинуть голову назад, оказывая рукой сопротивление.
- Положить ладонь на правое ухо. Постараться наклонить голову к правому плечу, преодолевая сопротивление.
- Положить ладонь на левое ухо. Постараться наклонить голову к левому плечу, преодолевая сопротивление.
- Выполнить повороты головой вправо и влево.
- Выполнить наклоны головой вперёд и назад.
- Выполнить вращение головой по часовой стрелке, затем — против неё.
Количество повторов для каждого упражнения — 10.
Упражнения для грудного отдела позвоночника
Лечь на спину, вытянуться. Поднять выпрямленные руки вверх над головой. Перекатываться попеременно вправо и влево.
Встать прямо. Ноги на ширине плеч. Локти согнуть, руки ладонями вниз расположить перед грудью. Вращать верхнюю часть тела по часовой стрелке и против.
Упражнения для поясницы
Встать на четвереньки. На вдохе выгнуть спину дугой. На выдохе — прогнуть в обратную сторону.
Встать на четвереньки. Выпрямить и вытянуть правую ногу назад, упереться пальцами в пол. Одновременно с ней вытянуть перед собой левую руку. Зафиксироваться на несколько секунд. Выполнить для другой стороны.
Лечь на спину. Согнуть колени. Руки запрокинуть за голову. Медленно потянуться правым локтём к левому колену. Вернуться в исход. Выполнить для другой стороны.
- Ягодичный мостик
Лечь на спину. Вытянуть руки вдоль тела. Поднять таз, зафиксироваться, опустить.
При ежедневном и правильном выполнении лечебная гимнастика ускорит выздоровление.
В лечении невралгии спины также применяются следующие вспомогательные методы:
- мануальная терапия;
- специальный корректирующий корсет для осанки;
- иглоукалывание;
- йога-мат;
- валик универсальный (аппликатор Ляпко);
- хирургическое вмешательство — удаление ткани, которая оказывает давление на нервные окончания.
Несмотря на такое обилие препаратов, процедур, народных средств и методов даже нетрадиционной медицины, как лечить невралгию спины в каждом отдельном случае, может сказать только невропатолог.
Рекомендации

Чтобы облегчить течение невралгии и избежать острых болевых приступов в спине, необходимо иметь в виду несколько врачебных рекомендаций:
- В период обострения нельзя принимать горячие ванны, загорать, применять разогревающие мази. Даже сухое тепло использовать с большой осторожностью.
- Избегать переохлаждения организма. Укреплять иммунитет, стараться не болеть.
- Не поднимать тяжести. На время отказаться от силовых тренировок.
- Высыпаться. Спать на ортопедическом матрасе: при шейной невралгии — на жёстком, при грудной — на средней жёсткости, при поясничной — на мягком.
- Правильно питаться.
- Пить больше воды.
- Заняться плаванием. Ежедневно делать лечебную гимнастику. Больше двигаться.
- Чаще гулять и проветривать помещения.
- Отказаться от алкоголя и курения.
- Избегать стрессов и переутомления.
Тем, у кого сидячая работа, рекомендуется каждый час делать перерыв и разминаться — ходить, потягиваться, выполнять несложные упражнения.
При возникновении любых дискомфортных ощущений необходимо своевременно обращаться к врачу.
Эти же рекомендации являются одновременно и профилактическими мерами, позволяющими избежать невралгии.
Осложнения
Если не заниматься полноценным лечением невралгии спины, заболевание не только перейдёт в хроническую стадию, но и будет иметь самые негативные последствия для здоровья. Возможные осложнения:
Также, если воспаление не купировать, есть высокий риск его распространения на межпозвонковые соединения. Это может привести к развитию опоясывающего лишая, сыпи на теле, повышению температуры.
Невралгия спины — крайне тяжёлое заболевание, требующее профессионального лечения, терпения и соблюдения врачебных рекомендаций. Лишь при таких условиях оно отступит и не будет иметь пагубных последствий.
Читайте также:





