Спазм мышц поясницы ягодиц
Каждый человек может столкнуться с синдромом грушевидной мышцы, ведь эта патология является довольно распространенной. Туннельная невропатия может появиться из-за различных болезней или манипуляций, провоцирующих напряжение мышц. При спазме защемляется седалищный нерв, что вызывает дискомфорт и болевые ощущения.
Когда грушевидная мышца сильно напряжена, она ограничивает вращательные движения в области бедра. При наклонах вперед возникает болевой синдром. Человек при этом еще ощущает дискомфорт в паху, бедре, пояснице и коленном суставе. Вот почему так важно быть в курсе, как действовать, если защемлена грушевидная мышца, как снять спазм самостоятельно.
Почему возникает болевой синдром в ягодичной области?
Когда воспаляется грушевидная мышца, как снять спазм, причины которого бывают первичными и вторичными, хотят знать многие. К первичным факторам, провоцирующим развитие этого синдрома, относятся:
- травмы в районе ягодиц и поясницы;
- растяжения;
- длительное пребывание в одной позе;
- неправильно сделанный укол;
- мышечное перенапряжение;
- переохлаждение и прочее.
Еще существует вторичный синдром, который возникает вследствие различных заболеваний органов крестцового отдела и малого таза, не связанных с остеохондрозом.
Помимо этого, причины напряжения грушевидной мышцы делят на вертеброгенные и невертеброгенные. В первом случае на развитие данного синдрома могут повлиять повреждения и опухоль на корешках спинного мозга и позвоночнике, а также стеноз поясничного отдела. А к невертеброгенным факторам относятся болевые ощущения, вызванные патологиями внутренних органов, и миофасциальный синдром.
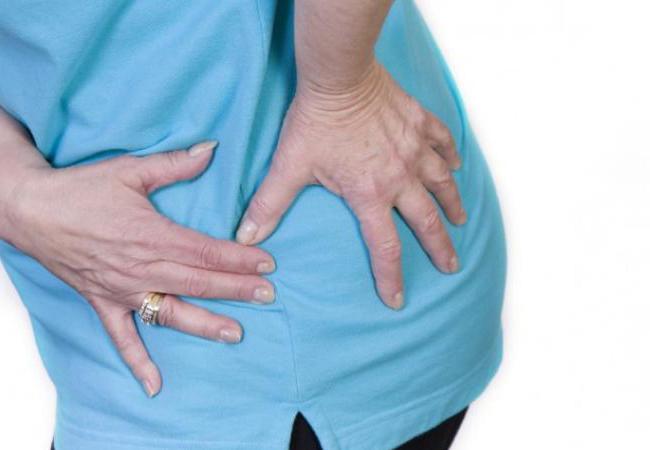
Признаки сдавливания седалищного нерва
Такой недуг всегда протекает остро, поэтому трудно не заметить, когда раздражена грушевидная мышца. Как снять спазм, симптомы которого характеризуются появлением сильной боли, необходимо знать каждому. Ведь сдавливание нервных окончаний и сосудов приводит к нарушению кровоснабжения в тканях, а также к неврологическим расстройствам.
Синдром грушевидной мышцы может проявлять себя по-разному. Когда происходит воспаление, которое поражает нерв, возникают, как правило, следующие симптомы:
- Парестезия (покалывания, онемение и ползание мурашек).
- Сильные боли в районе ягодичной мышцы, бедра, таза, переходящие в некоторых случаях на нижние конечности.
- Гипестезия (снижение чувствительности).
- Расстройство функций половых органов и мочеиспускания.
- Нарушение походки.
Нужно быть в курсе, что делать, если напряжена грушевидная мышца, как снять спазм при возникновении первых признаков болезни. При сильном воспалении у человека возникают невыносимые боли, характер которых может быть ноющим, жгучим либо тупым. Причем они начинают усиливаться при стрессах, перегревании и движении конечностью.
При долгом защемлении нерва происходит его ишемия, что вызывает потерю чувствительности, жжение и ухудшение рефлексов. При этом неприятные ощущения становятся тупыми и давящими. Дискомфорт проходит лишь при разведении ног в стороны, когда нерв освобождается от давления. При поражении кровеносных сосудов возникает похолодание и бледность кожных покровов.
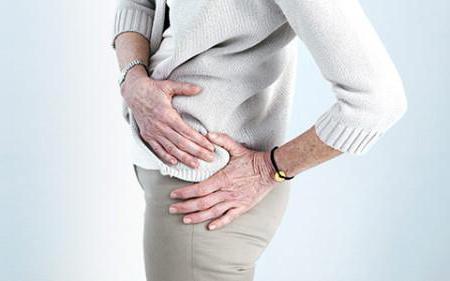
Методы обнаружения патологии
Люди довольно часто ощущают дискомфорт, когда воспалена грушевидная мышца. Как снять спазм, диагностика поможет разобраться. Выяснить, что именно эта мышечная ткань сжимает нервный корешок довольно просто. При таком синдроме многие пациенты ощущают непостоянные боли, которые появляются только после долгой ходьбы либо в определенных положениях ноги.
Специалист чаще всего определяет патологию с помощью пальпации той области, где раздражена грушевидная мышца. Как снять спазм при таком недуге, он сможет посоветовать лишь после ощупывания поврежденного места. Таким образом, врач проверяет наличие или отсутствие уплотнений мышечных тканей. Во время диагностики еще могут прибегнуть к рентгену, новокаиновой блокаде, магнитно-резонансной или компьютерной томографии.
Также помогает выявить патологию подробный опрос больного. Ведь неврологу важно узнать, когда появились боли. Если недавно эта область была травмирована, то, скорее всего, воспалена именно грушевидная мышца.

Как снять спазм?
Лечение надо проводить при этом синдроме как можно быстрее, поскольку при спазме сдавливаются нервно-сосудистые пучки. К тому же могут возникнуть тяжелые последствия, если ничего не предпринимать, когда защемлена грушевидная мышца. Как снять спазм, осложнения, а также боли при этой патологии, необходимо обязательно выяснить у специалиста.
Первым делом в процессе терапии устраняется причина, которая спровоцировала сокращения в мышце. Чтобы избавиться от болевых ощущений в области ягодиц, назначают прием лекарственных средств, выполнение лечебной гимнастики, физиотерапию и массаж. Во время лечения больному придется ограничить физические нагрузки.
Лечение патологии медикаментозным способом
Принципом этой терапии является устранение болевого синдрома, когда воспалена грушевидная мышца. Как снять спазм с помощью лекарственных препаратов, интересно многим людям. Чтобы избавиться от неприятных ощущений при защемлении седалищного нерва, принимают нестероидные противовоспалительные средства. Эти медикаменты помогают снять воспалительный процесс и устранить боль.
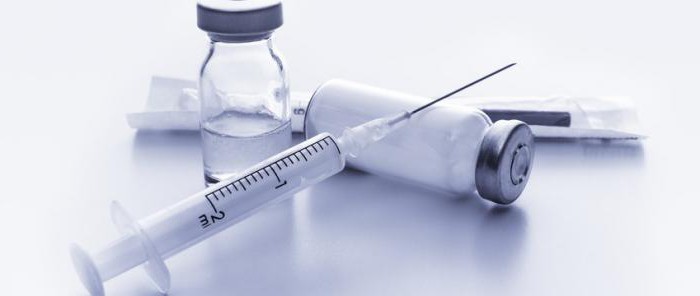
Для устранения этой патологии нередко проводят блокаду путем введения анестетика (лидокаина или новокаина), чтобы снять спазм и обезболить. Медикаментозное лечение сочетают с физиотерапией. Прибегают к электрофорезу, магнитным токам, магнитно-лазерному воздействию и акупунктуре.
Физкультура при синдроме грушевидной мышцы
Чтобы вернуть функции мышцам и освободить сдавленный нерв, выполняют специальный комплекс упражнений. Их следует делать спокойно и не спеша, мускулы при этом должны расслабляться и растягиваться. Заниматься физкультурой рекомендуется 3 раза в день. Боли во время ее выполнения возникать не должно.
Первое упражнение проводится в положении лежа на спине. Нижние конечности необходимо согнуть и опереться ими о кровать. Затем следует медленно разводить и соединять колени.
Другое упражнение выполняется в сидячем положении. Сначала ступни необходимо широко расставить, после чего надо соединить колени. Одной рукой обопритесь о кровать, потом начинайте вставать с нее. Другую руку должен держать помощник, чтобы помочь выпрямиться. Соединенные колени необходимо плавно развести.
Грушевидная мышца: как снять спазм
Бубновский, известный своими лечебными методиками, разработал эффективные упражнения, помогающие устранять сокращения в мышцах. Основана такая гимнастика на чередовании периодов расслабления и напряжения мышечной ткани, а также ее растягивании.
Очень многих людей интересует, если воспалена грушевидная мышца, как снять спазм. Упражнения от профессора Бубновского помогают избавиться от этого синдрома. Вот несколько из них:
- Опуститься на четвереньки и расслабить спину, задержаться в такой позе на 5 секунд. Выполнить упражнение не менее 5 раз.
- В этом же положении следует согнуть руки в локте, после чего на выдохе ягодицами нужно опуститься на ступни, растягивая мышцы поясницы. Потом надо вдохнуть, а на выдохе принять исходную позу. Повторяются движения 6 раз.
- Расположиться на спине, руки убрать за голову, колени согнуть. Затем глубоко вдохнуть, а на выдохе подбородок прижать к груди. После этого лопатки необходимо оторвать от пола, а локтями дотянуться до коленей. При выполнении упражнения брюшные мышцы должны быть напряжены. Повторять его нужно около 5 раз.
Осваивать этот лечебный комплекс надо постепенно, ежедневно добавляя новое упражнение.

Массаж для устранения синдрома грушевидной мышцы
При данном недуге выполняют разные виды массажа. Самостоятельно пациент может использовать простую технологию для улучшения состояния. В домашних условиях растирания необходимо проводить постоянно, не применяя дополнительных приспособлений. Для самомассажа понадобится лишь удобный коврик.
Поможет избавиться от спазма в мышцах обычный теннисный мяч, достаточно скользить по нему боком. Болезненную область можно просто помассировать круговыми движениями, особенно актуально при остром воспалении.

Лечение спазма в области ягодиц физиотерапией
Эффективно снимают болевые ощущения и напряжение в грушевидной мышце тепловые процедуры. При таком синдроме чаще всего прибегают к низкочастотным токам. Не менее действенными считаются следующие процедуры: электрофорез, диадинамотерапия, лазерное лечение и фонофорез.
Нетрадиционные способы лечения
Человек чувствует себя очень дискомфортно, когда напряжена грушевидная мышца. Как можно снять спазм народными методами, рассмотрим более подробно.
В блендер кладется корень хрена и черная редька, все хорошо измельчается. В полученную кашицу добавляется по столовой ложке соли и уксусной кислоты. Компоненты перемешиваются и убираются в темное место на 7 дней. Применять готовое средство необходимо только для компрессов. Но держать их на пораженном месте дольше 15 минут не рекомендуется.
Как избежать появления синдрома грушевидной мышцы?
Эта патология не опасна для здоровья, однако при появлении первых признаков следует обязательно показаться специалисту. В запущенной форме болезнь способна привести к развитию осложнений. Поэтому важно постоянно проходить профилактические обследования, не перенапрягать поясничный отдел позвоночника и стараться избегать переохлаждения, чтобы не застудить спину и нервные корешки.
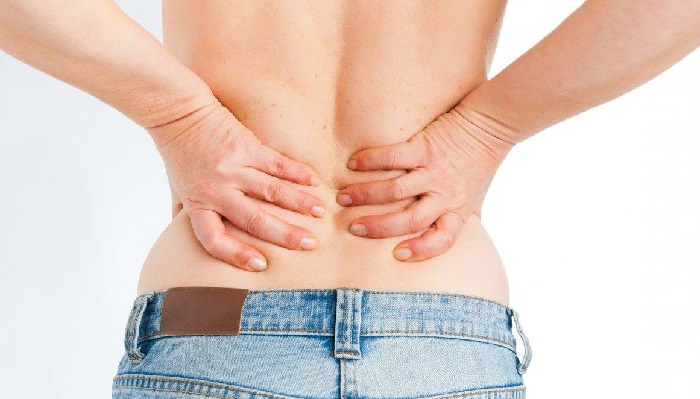
Спазм в пояснице – это частая причина болезненности и ощущения скованности движений. Чаще всего спазм мышц поясницы диагностируется у молодых и активных людей, которые занимаются спортом и ведут подвижный образ жизни. В группу риска также входят лица, занятые тяжелым физическим трудом или вынужденные при выполнении своих профессиональных обязанностей длительное время держать мышцы спины в статическом напряжении.
Боли и спазмы в пояснице достаточно сложно отличить от проявлений дегенеративных дистрофических изменений в межпозвоночных дисках (остеохондроза). По сути мышечный спазм в пояснице может быть одним из клинических проявлений подобного заболевания.
Если происходит снижение высоты межпозвоночного диска (протрузия) или выпадает межпозвоночная грыжа, то окружающие позвоночный столб мышц получают команду избыточно напрячься для того, чтобы компенсировать недостаточную работоспособность межпозвоночного диска и исключить риск оказания компрессионного давления на корешковый нерв.
Поэтому мышечный спазм в пояснице – это всегда повод в первую очередь исключать патологии позвоночного столба, такие как остеохондроз, протрузия, экструзия и грыжа диска, смещение тел позвонков, разрушение и деформация межпозвоночных суставов и т.д.
Спазм мышц поясницы может возникать и у совершенно здорового человека при оказании на мышечный каркас спины непривычных или слишком интенсивных физических нагрузок. Подъем и перенос тяжестей, длительное пребывание в статичном положении, неправильно выбранная поза для сна – все это может стать причиной спазма мышц в области поясницы. Появляется это состояние серьезным болевым синдромом, ощущением скованности и невозможностью самостоятельно расслабить напряженные мускулы.
Мышечный спазм может затрагивать единичную мышцу или целую большую группу мускулов. Он может быть первичным – не иметь никаких причин для своего возникновения, а может быть вторичным – например, на фоне протрузии межпозвоночного диска.
В нормальном состоянии мышцы обладают высокой степенью эластичности. Они быстро напрягаются и расслабляются. Этот процесс контролируется с помощью сенсорных и моторных типов аксонов. По сенсорным нервным волокнам в головной мозг поступает информация о влиянии окружающей среды, состоянии той или иной части тела, необходимости совершить то или иное движение. В ответ из двигательного церебрального центра по моторным типам нервного волокна поступают сигналы о том, что необходимо напрячь или расслабить мышцы.
Если данный сигнал прерывается на определённом участке, то к миоцитам он доходит в неполном виде. Может возникнуть такая ситуация, при которой часть миоцитов уже сократилась, а вторая еще только подвергается фазе расслабления. Участок аномальной иннервации становится триггерной точкой. Она всегда сокращается и расслабляется не в унисон со с всем остальным мышечным волокном. Подобное состояние может вызвать развитие фибромиалгического тонического синдрома. Он сопровождается острой болью и постоянным спазмом пораженных мышц.
Второй распространенный механизм развития мышечного спазма в области поясницы – ишемическая реакция в ответ на сужение просвета кровеносных сосудов. К каждому миоциту подходит свой собственный капилляр. Он обеспечивает поступление достаточного количества артериальной крови, обогащенной кислородом и питательными веществами. Если происходит спазм кровеносного сосуда на уровне артериолы или артерии, например при воспалительном отеке мягких тканей, то начинается процесс нарушения трофики миоцитов. Они начинают страдать от ишемии и развивается вторичный компенсаторный спазм мышечного волокна.
Если у вас периодически возникают спазмы мышц в пояснице, то настоятельно рекомендуем обратиться к врачу. Это может быть вертебролог или невролог. При отсутствии возможности записаться к этим специалистам, можно посетить ортопеда или участкового терапевта. Вам будет назначено комплексное обследование, в результате которого доктор сможет установить настоящую причину развития мышечного спазма в области поясницы. Самостоятельно это сделать у вас вряд ли получиться. А без устранения причины лечить спазм мышц абсолютно бесполезно, поскольку это всего лишь клинический симптом, а не самостоятельное заболевание.
Причины сильных спазмов в пояснице
Сильные спазмы в пояснице могут появляться только при наличии существенной причины для экстремального напряжения мускулатуры. Это может быть тяжелая физическая работа, подъем тяжестей или длительное нахождение в неудобной противоестественной позе. Также болит поясница и наблюдается спазм мышц при миозитах различного генеза. Чаще всего это результат воздействия отрицательных температур, или образование множества небольших по размеру кровоизлияний в толще мышечного волокна.
Основные причины спазма в пояснице – это следующие заболевания и состояния:
- травмы спины (разрывы и растяжения связочного и сухожильного волокна, образование гематом, переломы и трещины костной ткани, подвывихи и вывихи);
- воспалительные процессы, обусловленные асептическим раздражением и некрозом или инфекционным воздействием на мягкие ткани позвоночного столба;
- дегенеративные дистрофические изменения в хрящевых тканях межпозвоночных дисков и их осложнения в виде протрузии, экструзии или грыжи диска;
- нестабильность положения тел позвонков, спровоцированная снижением высоты межпозвоночного диска или растяжением связочного аппарата;
- рубцовая деформация мышц, связок и сухожилий;
- остеофиты на телах позвонков и их остистых отростках;
- опухоли позвоночника, окружающих его тканей, дуральных оболочек спинного мозга.
- Помимо этого спазм мышц может возникать на фоне соматических патологий, таких как:
- желчнокаменная болезнь, провоцирующая желчную колику;
- мочекаменная болезнь, провоцирующая почечную колику;
- приступ острого панкреатита или панкреонекроз;
- острые воспалительные процессы в брюшной полости и малом тазу.
Факторами риска для развития мышечного спазма в области поясницы являются избыточная масса тела, ведение малоподвижного образа жизни, отсутствие регулярных физических нагрузок, оказываемых на мышечный каркас спины. Также определённую деструктивную роль может сыграть привычка сутулиться и искривление позвоночного столба. Не маловажное значение имеет правильная организация спального и рабочего места в соответствии со всеми правилами эргономики.
Симптомы мышечного спазма в пояснице
По сути спазм в области поясницы – это сам по себе клинический симптом, который указывает на патологию, развивающуюся в мышце или окружающих её тканях. Основной принцип появления болевого синдрома заключается в том, что в результате спазма происходит чрезмерное натяжение. За счет этого мышечная ткань блокирует поступление крови по кровеносным сосудам и сдавливает достаточно крупные нервные волокна.
Спазм мышц поясницы – это симптомы того, что на определённую часть позвоночного столба оказывается значительная нагрузка, с которой не справляются межпозвоночные диски. Они утрачивают свою физиологическую высоту и не обеспечивают защиту корешковых нервов, отходящих от спинного мозга через фораминальные отверстия в боковых поверхностях тел позвонков. На корешковые нервы начинает оказываться компрессионная нагрузка, они воспаляются и возникает острая, простреливающая боль. Это клинические признаки радикулита.
С целью компенсации церебральные структуры отдают приказ о чрезмерном статическом напряжении окружающих пораженный участок позвоночника мышц. Поэтому и появляется мышечный спазм в пояснице и другие симптомы, указывающие на неблагополучие в данном отделе позвоночника.
Любой спазм мышцы спины и поясницы – это повод для срочного обращения за медицинской помощью. Только с помощью рентгенографического снимка можно исключить вероятность разрушения костной ткани тела позвонка или его остистого отростка. Также мышечный спазм может развиваться при нарушении осанки и искривлении позвоночника. Например, сколиоз в грудном отделе на ранней стадии практически незаметен. Но он дает выраженный компенсаторный спазм мышц в области поясницы. Если своевременно обратить на этот клинический симптом внимание и провести полноценное обследование, то можно легко и быстро провести коррекцию осанки и не допустить сильного перекоса спины.
Что делать и как снять мышечный спазм в пояснице
Снять спазм в пояснице без помощи врача достаточно сложно. Но есть меры, которые позволять оказать самому себе первую помощь. Важно понимать, что спазмы в районе поясницы – это проявления патологии. Поэтому, если не провести обследование, не поставить точный диагноз и не начать эффективное лечение, то они будут возникать вновь и вновь. Поэтому, после того, как вам удастся восстановить нарушенную подвижность, не откладывайте визит к врачу в долгий ящик.
Перед тем, как снять спазм мышц поясницы, необходимо убедиться в том, что травматического воздействия не было. Вы не падали, не поднимали тяжести, не совершали резких поворотов туловища и т.д. Если этого всего не происходило, то необходимо лечь на спину на твёрдую ровную поверхность и постараться сначала еще больше напрячь мышцы.
Далее, перед тем, как снять мышечный спазм в пояснице, нужно некоторое время задержаться в положении чрезмерно напряжённых мышц и начинать постепенно их расслаблять. Если не получиться с первого раза, то повторять данное воздействие 3-5 раз.
При отсутствии положительного эффекта рекомендуется использовать прогревание. Но тепло должно быть сухим, например, разогретая соль или камни. Также можно порекомендовать сделать небольшую растяжку позвоночного столба. Для этого нужно лечь на живот и подогнуть под себя ноги, согнутые в коленях. Вытянуть руки вверх и постараться как можно плотнее прижать туловище, в частности, плечи к полу. Задержитесь в таком положении на несколько минут.
Если спазм в пояснице не проходит, то следующее, что делать - обращаться за медицинской помощью. Не нужно пробовать привязывать на ночь пояс из собачьей шерсти, прикладывать горчичники или растираться свиным салом. Все эти меры не помогут. Лучше не тратить время и обратиться к врачу. Доктор назначит эффективное и безопасное лечение того заболевания, которое спровоцировало появление подобного клинического симптома.
Лечение мышечного спазма в пояснице
Любое лечение спазма поясницы должно начинаться с проведения дифференциальной диагностики. В ходе обследования врач должен исключить вероятные причины и установить точный диагноз. Затем разрабатывается курс лечения мышечного спазма в пояснице в разрезе выявленной патологии.
Например, лечение мышечных спазмов в пояснице, вызванных снижением высоты межпозвоночного диска (протрузией), начинается с процедуры мануального вытяжения позвоночного столба. В ходе этой медицинской манипуляции расслабляются мышцы спины и поясницы, увеличиваются межпозвоночные промежутки, расправляется фиброзное кольцо диска и устраняется давление на корешковые нервы. Достаточно 3-4 сеанса для того, чтобы полностью устранить эффект мышечного спазма.
Затем разрабатывается индивидуальные курс лечения, направленный на восстановление нормального состояния того межпозвоночного диска, который подвергался протрузии. Для этого необходимо восстановить диффузное питание фиброзного кольца. Это можно сделать с помощью остеопатии, рефлексотерапии и кинезиотерапии.
Купировать изолированно мышечный спазм в области поясницы можно с помощью расслабляющего массажа. Но важно понимать, что без дополнительного лечения эта процедура даст кратковременный эффект. Буквально спустя несколько дней все неприятные ощущения могут вернуться вновь.
Мышечные спазмы в спине пояснице можно снять с помощью иглоукалывания, массажа, лечебной гимнастики, физиотерапии и электромиостимуляции. Рекомендуется проводить подобное лечение в клинике мануальной терапии.
Имеются противопоказания, необходима консультация специалиста.

Одним из распространенных недугов среди современных людей является синдром грушевидной мышцы, который часто становится причиной появления длительного дискомфорта.
Эта патология возникает в виде болезненности в области ягодиц, которая затем распространяется по бедру и всей ноге по причине сжатия седалищного нерва.
Особенностью синдрома является сжатие нервных окончаний на протяжении всего их анатомического пути.
Спазм грушевидной мышцы появляется при ее повреждениях, а также вследствие иных заболеваний.
Чем дольше не оказывается квалифицированная помощь, тем больше препаратов придется пропить пациенту. Облегчить самочувствие больного поможет специальная, назначенная врачом терапия, а также грамотные меры домашнего лечения.
Что это такое?
Синдром грушевидной мышцы относят к компрессионно-ишемическим туннельным невропатиям. В основном он проявляется в виде сдавливания ствола седалищного нерва, а также сосудов, которые в нем расположены в области подгрушевидного пространства. При этом основным фактором компрессии становится сама грушевидная мышца, подвергнутая спазму.
Подгрушевидное отверстие является парным, оно расположено в зоне ягодиц, представляет собой нижнюю часть более крупного седалищного отверстия таза. По анатомическому строению оно имеет щелевидную форму.
Его границы обозначены крестцово-бугристой связкой, нижним краем данной мышцы и верхней близнецовой мышцей. Сквозь подгрушевидное отверстие тазовой полости в глубокое пространство ягодиц выходит седалищный нерв, задний кожный нерв бедра, нижний ягодичный и срамной (половой).
Все они расположены в фасциальных футлярах, которые не являются защитой от компрессии под действием внешних факторов.
При сдавливании мышцы образуется спазм, вызванный немотивированным ее напряжением. Он может длиться от пары секунд до нескольких минут.
Если подобное сжатие происходит на протяжении длительного времени, оно приводит к утолщению брюшка мышцы, а затем к сужению подгрушевидного отверстия.

Сосуды и нервы, которые в нем находятся, оказываются прижаты к костям и крестцово-остистой связке, что приводит к появлению неблагоприятных симптомов. В наибольшей степени при этом проявляется компрессия именно седалищного нерва, вызывая признаки невропатии, требующие обращения к специалисту.
В мышце, охваченной спазмом, наблюдается укорочение и утолщение, в результате чего сужается подгрушевидное отверстие. Кроме того происходят иные патологические изменения в виде множественных микроповреждений волокон, скопления недоокисленных продуктов обмена.
Данные процессы стимулируют появление очага воспаления, приводят к повышению проницаемости мелких сосудов, развитию асептических воспалений и индурации тканей. Усугублению болевого синдрома способствует вовлечение мышц тазового дна, приводящее к небольшой дисфункции сфинктера.
Различают два вида синдрома грушевидной мышцы с точки зрения механизма его развития:
- первичный, возникающий как самостоятельное явление;
- вторичный, при котором мышечно-тонический синдром становится следствием развития иных патологий.
Вторичный тип данного синдрома встречается в более, чем 80% всех случаев клинической практике.
Синдром грушевидной мышцы относят к весьма распространенным патологиям. Практически любой человек подвержен ей. Причиной может стать неудачный укол, развитие патологий в органах таза. Фактором большой распространенности также является сложность диагностики этого недуга, который часто бывает замечен далеко не сразу, а на более поздних стадиях развития.
Факторы риска и причины
Среди факторов, провоцирующих появление спазма грушевидной мышцы, выделают первичные и вторичные.
Среди причин спазмов грушевидной мышцы различают:
- вертеброгенные – развитие синдрома происходит под влиянием повреждений и опухоли на корешках спинного мозга и позвоночнике, а также стеноз поясничного отдела;
- невертеброгенные – синдром провоцируется болевыми ощущениями, обусловленными патологиями во внутренних органах, включая миофасциальный синдром.
К непосредственным причинам появления спазмов в грушевидной мышце относят:
- долгое пребывание в одной позе, например, на рабочем месте, или при непрофессиональной фиксации вследствие травм;
![]()
травмирование в области поясницы, крестца или таза, что приводит к растяжениям и повреждениям грушевидной мышцы;- сакроилеит любого происхождения;
- скрученный или кососкрученный таз различной этиологии, развивающийся вследствие разной длины конечностей, сколиозе, патологии в тазобедренных суставах;
- перетренированные мышцы по причине нерационально организованных и избыточных нагрузках, отсутствии периода покоя между тренировками;
- оссифицирующий миозит;
- инфекционно-воспалительные патологии в органах малого таза, а также гинекологические патологии.
По причине того, что спазмы грушевидной мышцы сопровождаются перенапряжением мышц тазового дна, это приводит к защемлению нервов и сосудов.
Одновременно ухудшается поступление питательных веществ в эту мышцу, что приводит к неблагоприятным последствиям, в частности к усилению боли и дискомфорта во время ротационных движений бедер, при наклонах вперед. Мучительные боли появляются также в статическом положении в бедрах, паху, пояснице, коленном суставе.
Видео: "Диагностика синдрома грушевидной мышцы"
Симптомы
Спазм грушевидной мышцы обычно протекает очень остро, поэтому его легко заметить. Поэтому основным симптомом обычно является сильная боль.
Кроме того, могут появляться следующие признаки развития патологии:
- Локальные, которые связаны с самим спазмом непосредственно.
- Нейропатические, вызываемые сдавливанием седалищного нерва. Сюда относят ишиалгию, вегетативные и двигательные нарушения в нижних конечностях со стороны расположения данной мышцы.
- Сосудистые симптомы, которые обусловлены сдавливанием артерии ягодиц и иных сосудов, проходящих сквозь данное отверстие.
К симптомам данного недуга также относят парезы в мышцах стопы и голени. В отдельных случаях появляется перемежающаяся хромота. Может возникнуть дисфункция сфинктера прямой кишки и уретры.
Для установления развития спазма грушевидной мышцы специалист вначале использует метод пальпации. Этим способом он определяет, нет ли уплотнений в мышечных тканях.
Во время общего осмотра врач проверяет наличие болевых ощущений в следующих положениях:
- при вращении ноги вовнутрь согнутого бедра;
- во время поднятия колена из положения лежа на здоровом боку;
- во время сгибания, аддукции и ротации бедра вовнутрь;
- при медленных наклонах вперед из положения стоя на прямых ногах;
- при легком постукивании по ягодице.
Лечение
Терапевтические меры при спазме грушевидной мышцы необходимо предпринимать как можно быстрее, чтобы избежать стремительного развития недуга и избежать неблагоприятных последствий. Для устранения болезненности врач затем назначает прием лекарственных препаратов, лечебную гимнастику, методы физиотерапии и массаж. Рекомендуется в период терапии ограничение физических нагрузок.
Основным методом терапии спазма грушевидной мышцы является устранение болевого синдрома.

Для этого врач выписывает нестероидные противовоспалительные средства. Лучше использовать их в виде внутримышечных инъекций, что позволяет ускорить эффект.
Обычно назначают следующие препараты:
Также может быть назначен прием анальгетиков:
- Баралгин;
- Брал;
- Темпалгин.
Если спазмолитики не оказывают нужного действия, могут быть назначена миорелаксанты, например, Мидокалм.
Хирургическое вмешательство при данном заболевании может понадобиться только в наиболее тяжелых случаях, если у пациента произошло развитие грубого пареза стоп (в виде слабости). В этом случае выполняется рассечение измененной грушевидной мышцы, что позволяет высвободить седалищный нерв.
Для восстановления функций поврежденной мышцы врач назначает специальный комплекс упражнений. Важно выполнять их спокойно, не торопясь, расслабляя и растягивая при этом мускулатуру по три раза в день. При выполнении упражнений не должно возникать боли.
Упражнения могут быть следующими:
- из положения лежа на спине согнуть ноги, опираясь ими о кровать, не быстро разводить и соединять колени;
- из положения сидя широко расставить ступни, затем соединить колени; опираясь рукой о кровать медленно встать, после чего плавно развести колени.
Облегчить состояние пациента помогут разные виды массажа. Дома можно выполнять самомассаж на удобном коврике. На него кладется теннисный мяч, по которому нужно скользить, лежа на боку.

Болезненную область также можно слегка массировать круговыми движениями. Особенно хорошо это помогает при острых воспалениях.
При данном заболевании эффективные тепловые процедуры, такие как:
- низкочастотные токи;
- электрофорез;
- диадинамотерапия;
- лазерное лечение;
- фонофорез.
Из средств народной медицины могут быть рекомендованы следующие рецепты:
- перемешать валериану, тройной одеколон, жгучий перец и боярышник, добавив к смеси десять раскрошенных таблеток Аспирина. После настаивании средства в течение недели в темном месте, его можно использовать в качестве компресса;
- измельчить блендером корень хрена и черную редьку, добавить соль и уксусную кислоту; после перемешивания убрать компоненты в темное место на неделю. Применять только для компрессов, держа на пораженном месте не более четверти часа.
Видео: "Упражнение для устранения спазма грушевидной мышцы"
В запущенных формах данная патология может представлять большую опасность для здоровья. Поэтому важно регулярно проходить профилактическое обследование, не допускать перенапряжений в поясничном отделе позвоночника, избегать переохлаждений, чтобы на застужать спину и нервные окончания.
Заключение
Синдром грушевидной мышцы относится к распространенным недугам. Он значительно снижает качество жизни по причине появления резких болей. При отсутствии своевременной диагностики и терапевтических мер может привести к развитию серьезных отклонений в состоянии здоровья.
Мышца, охватываемая спазмом, начинает укорачиваться и сокращаться, сдавливая при этом нервные окончания. При этом могут наблюдаться микроповреждения волокон, скопление недоокисленных продуктов обмена.
Болевой синдром может распространяться на мышцы тазового дна, вызывать дисфункции сфинктера и уретры.
Основными факторами развития патологии является длительное пребывание в одной позе, интенсивные физический нагрузки, переохлаждение, неудачно сделанный укол.
Диагностика выполняется методом пальпации, а затем с применением электрофореза, низкочастотных токов и т.д.
Пациенту помогут облегчить состояние упражнения лечебной физкультуры, массаж, компрессы, приготовленные из домашних средств.
Пройдите тест и оцените свои знания, насколько хорошо Вы усвоили материал: Что такое синдром грушевидной мышцы? Какие причины и последствия синдрома?
Читайте также:



