Смещение в крестце у ребенка
Крестцом называется отдел позвоночника, расположенный между поясницей и копчиком. В отличие от остальных его частей, расположенных выше, полностью неподвижен, выглядит как массивная кость треугольной формы, образованная пятью сросшимися крупными позвонками. Строение крестца у женщин и мужчин имеет некоторые различия: женский крестец более широкий и менее изогнутый, чем мужской. На данный сегмент позвоночного столба ложится большая нагрузка при движении и в сидячем положении, поэтому при наличии каких-либо аномалий крестца, в этой зоне возникают боли. В некоторых случаях подобные дефекты не проявляются никакой внешней симптоматикой.
Врожденные аномалии
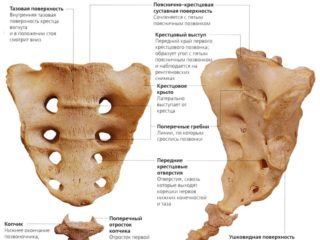
Крестцовые аномалии могут иметь врожденный и приобретенный характер. Причиной врожденных аномалий являются нарушения внутриутробного развития ребенка. Самой распространенной формой порока позвоночного столба у новорожденных является гипоплазия (недоразвитие) позвонков крестцового отдела позвоночника. Чаще всего встречается незаращение дужек пятого поясничного или первого крестцового позвонка — дужкой называется находящееся позади цилиндрического позвонкового тела полукольцо с отходящими от него отростками. В результате в позвоночном столбе возникает расщепление, которое может быть:
- Закрытым – наиболее часто встречающаяся разновидность, протекающая бессимптомно, либо сопровождающаяся умеренно выраженным болевым синдромом в области пояснично-крестцового отдела.
- Открытым – обнаруживается у одного из полутора тысяч младенцев. Имеет вид грыжевого мешка, не покрытого мышечной тканью и кожей. Содержимым такого мешка может быть только оболочка спинного мозга (менингоцеле), либо оболочка и содержимое спинномозгового канала (менингомиелоцеле). Тяжелые формы подобных спинномозговых грыж могут вызвать потерю чувствительности, нарушение двигательных и тазовых функций.
В международной классификации болезней – МКБ – этот вид аномалии крестца обозначен кодом Q05.
Существуют и другие виды врожденных пороков развития крестцового сегмента позвоночного столба:
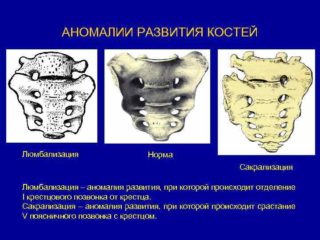
- Люмбализация – отделение от крестцового массива верхнего позвонка, который путем сращения с поясничным отделом превращается в его дополнительный позвонок. При рентгеноскопии эта форма патологии имеет вид межпозвонковой щели в крестце с правой или левой стороны. В детстве и ранней юности она протекает бессимптомно. Первые внешние проявления становятся заметны к 30 годам: боли в поясничном отделе, иррадиирующие в правую или левую ногу.
- Сакрализация, или синостоз – прямая противоположность люмбализации. Происходит сращивание крестца с последним поясничным позвонком. Может быть односторонней и двухсторонней. В основном протекает бессимптомно – болевой синдром при такой патологии является редкостью.
Еще одна разновидность сакрализации – синостоз l5 поперечного отростка поясничного отдела с крестцом. Сращение может быть:
- полным;
- односторонним;
- истинным;
- ложным: в некоторых случаях локализация l5 поперечного отростка приходится на крестцовый отдел, что является индивидуальной особенностью строения позвоночного столба.
Спондилолистез – смещение тел позвонков относительно друг друга – также считается распространенной формой патологии крестцового отдела, которая может иметь врожденный характер. Международная классификация обозначает этот вид аномалии крестца кодом Q76.2.
Приобретенные аномалии

Основной причиной такого рода аномалий являются травмы – ушибы и переломы. Женщины чаще мужчин страдают от искривления позвоночника в крестцово-копчиковой зоне. В норме копчик должен быть направлен вниз и вперед, но в результате травматизации его кончик может отогнуться назад и приобрести горизонтальную направленность. Подобная деформация приводит к тому, что оконечность копчика начинает сильно выступать над остальными позвонками, становясь похожим на хвостовой отросток или выпуклую шишку. Это причиняет психологический дискомфорт и создает помехи при сидении и лежании на спине.
Из-за деформированного копчика у женщины может возникнуть проблема при беременности и родах, поскольку на пояснично-крестцовый отдел ложится основная нагрузка, которая возрастает при деформации одной из его частей.
Спондилолистезный синостоз также может стать причиной выпуклого крестца: смещение позвонков приводит к тому, что он начинает заметно выпирать из позвоночного столба. Чаще всего приобретенный спондилолистез возникает в результате компрессионного перелома позвонков крестцового отдела. Из-за этого крестец у женщин и мужчин начинает сильно выпирать.
Диагностика и лечение
Врожденные патологии крестца у младенцев определяются вскоре после их рождения врачами роддома. Диагностикой и лечением аномалий развития крестца у взрослых занимается вертебролог – врач, специализирующийся на различных формах патологий позвоночного столба. Диагностирование начинается с внешнего осмотра и пальпации пораженной зоны. Специалист-мануал высокого уровня способен поставить предварительный диагноз после первого прима пациента, но для полной уверенности врачу необходимо подтверждение методами инструментальной диагностики:
- Рентгеноскопия – на снимке четко видны все признаки любой из форм патологии.
- Магнитно-резонансная томография (МРТ) позволяет увидеть состояние крестца и близлежащих тканей в трехмерной проекции.
- Компьютерная томография (КТ) также дает врачу обширный материал для диагностики.
Проводятся лабораторные анализы крови и мочи с целью окончательной дифференциации от патологий, имеющих сходную симптоматику. После установления диагноза принимается решение о том, какие методы терапии допустимо использовать. Это могут быть инъекции анальгезирующих препаратов, механическое вытяжение позвоночного столба, массаж и лечебная гимнастика.
В особо сложных случаях, когда консервативная терапия не дает результата и возможны серьезные осложнения, врачам приходится исправлять деформации крестца путем хирургического вмешательства. Операции на позвоночнике проводятся только в специализированных профильных клиниках. Восстановление после таких процедур занимает около года.
Профилактика
Профилактика аномалий крестца у новорожденных предполагает тщательный медицинский контроль за беременными с использованием лабораторных и ультразвуковых методик исследования. Ранняя диагностика патологий во многих случаях дает хорошие шансы на устранение выявленных пороков развития.
Взрослых от развития заболеваний и их последствий может спасти укрепление костно-мышечного аппарата путем постоянных упражнений, но без фанатизма – перегрузки не только не помогут, но повредят здоровью. Необходимо нормализовать режим труда и отдыха, стараясь проводить как можно меньше времени в статичных позах, связанных с нагрузкой на позвоночник. Не стоит перегружать спину подъемом чрезмерных тяжестей. Нужно помнить о том, что любую болезнь легче предупредить, чем вылечить.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Врожденные нарушения костной структуры, неправильно сросшиеся кости таза после перенесенных переломов или врожденных пороков развития, различные патологии в малом тазу – все эти причины способны провоцировать боль в крестце. Крестец является транзитной территорией для крупных кровеносных сосудов и передних ветвей крестцовых спинномозговых нервов. Как видно из этого короткого описания, для того чтобы понимать причины, способные вызвать болезненные ощущения в области крестца, нужно, хотя бы приблизительно, знать, что там может вообще болеть.

[1], [2], [3], [4]
Причины боли в крестце

[5], [6]
Вследствие некоторых травм, в случае врожденных пороков, происходят разного рода смещения костей таза, что влечет деформацию крестцовой кости. Все это, в свою очередь, затрудняет работу сосудов и нервов, проходящих через крестцово – тазовую область.
Выделяют два вида подобной патологии:
- смещение правых тазовых костей;
- смещение левых тазовых костей.
Смещение левых тазовых костей (нарушение функции левого крестцово-подвздошного сочленения), также сопровождается болями в крестцовой области и приводит к проблемам в левой нижней конечности. Вот только люди, страдающие этим видом патологии, наоборот, достаточно тучны, подвержены частым простудным заболеваниям, запорам, страдают сердечными и легочными нарушениями.

[7], [8], [9], [10], [11], [12], [13], [14], [15]
Заболевания, которые вызывают боль в крестце
- остеохондроз пояснично – крестцового отдела;
- нестабильность и смещение позвонков по всей длине позвоночного столба – спондилолистез;
- врожденные аномалии развития пояснично-крестцового отдела позвоночника – люмболизация, не возможность заращения дужек позвонков и так далее;
- воспалительные процессы органов малого таза (например, яичники, матка и трубно-маточный аппарат у женщин);
- последствия после оперативного вмешательства в область малого таза;
- перенесенные травмы тазовых костей;
В ряде заболеваний, боль в крестце, различной степени интенсивности и разнообразная по характеру проявления, является важным показателем степени выраженности воспалительного процесса:
Из чего состоит крестец?
Диагностика боли в крестце
При обращении к врачу, с жалобой на боль в крестце, необходимо знать, что для установки точного диагноза, нужно определить – подтвердить или исключить, наличие собственно заболеваний связанных со строением крестцовой кости и ее окружения или боли являются следствием заболеваний других органов.
Для этого необходимо учитывать множество факторов, которые выясняются путем беседы с доктором и подкрепляются инструментальными методами диагностики. Наиболее эффективными, в данном случае, считаются:
- компьютерная томография – позволяет детально рассмотреть кости пояснично-крестцового отдела и костей таза, исключить или подтвердить наличие опухолевых процессов;
- МРТ превосходно подходит для выявления проблем в женском организме, связанных с органами малого таза;
- рентгенография - при заболеваниях позвоночника.

[16]
Лечение боли в крестце
Подвывих копчика – это очень распространённая патология у людей всех возрастов. Впервые травма может произойти в раннем детском возрасте, когда ребенок только учится ходить. Отклонение этой части позвоночного столба кпереди происходит при резком падении на область ягодиц.
Также подвывих может быть обусловлен разрушением сустава, соединяющего копчик с крестцом. Такой вид патологии чаще всего встречается у лиц среднего возраста, которые ведут малоподвижный образ жизни и заняты в основном сидячим трудом. Длительное статичное положение приводит к нарушению микроциркуляции крови в области копчика. Это негативно сказывается на хрящевой ткани. Она разрушается и происходит смещение копчика. При частичном растяжении суставной капсулы наблюдается подвывих со смещением нижней части копчика кпереди или кзади.
С точки зрения медицинской терминологии подвывихом можно считать состояние после травмирующего воздействия, при котором произошло изменение положения суставной части копчика в капсуле относительно нижней части крестца. Отклонение от физиологической оси может достигать 30 % и более. Вывих устанавливается в том случае, если произошло чрезмерное растяжение суставной капсулы и копчик вышел за её пределы. В этом случае обычно человек утрачивает способность самостоятельно передвигаться. Любые движения у него провоцируют появление острого болевого приступа. При подвывихе копчика человек не испытывает серьезных проблем с самостоятельным передвижением. Состояние сопровождается болью небольшой степени. Она не ограничивает движения.
Отличить подвывих копчика от полного вывиха сможет любой опытный врач вертебролог. При пальпации он сможет установить нахождение всех позвонков. Опытный специалист уже в ходе первичного мануального обследования может провести процедуру вправления. Хотя это мало кому помогает. Для того, чтобы обеспечить стабильность положения копчика и крестца в будущем, необходимо провести полноценный курс восстановительной терапии. В ходе него врач укрепит мышечный ис вязочный аппарат, поспособствует восстановлению нормальной эластичности суставной капсулы. Только в этом случае можно гарантировать отсутствие рецидива подвывиха копчика.
Для постановки точного диагноза необходимо провести рентгенографическое обследование в разных проекциях. Довольно часто подвывих сопряжен с травматическим воздействием, например, падением или ушибом. Часто при этом образуются сопутствующие травматические поражения тканей, такие как трещина костной ткани или компрессионный перелом. Они также будут видны на рентгенографическом снимке. В случае затруднения с постановкой точного диагноза врач может рекомендовать проведение МРТ обследования.
Если вы подозреваете у себя или своих близких подвывих копчика, не откладывайте визит к врачу. Рекомендуем вам сразу же после травмы обращаться к травматологу. А затем лечение необходимо проводит в специализированных клиниках мануальной терапии. Там работают специалисты, которые помогут не просто восстановить целостность поврежденного позвончого столба, но и создадут условия для предотвращения повторного подвывиха в будущем.
Причины подвывиха копчика кпереди и кзади
Подвывих копчика кзади встречается реже, чем смещение в обратном направлении. Это обусловлено тем, что анатомически данный отдел позвоночника итак немного развернут впереди. Основной причиной подвывиха кзади является беременность, осложненная опущением тазового дня и расхождением костей таза с формированием симфизита. Резкое давление на копчик изнутри приводит его в такое положение, когда меняется его угол наклона. При неловком движении или неосторожном присаживании на твердую поверхность или при падении на ягодицы может произойти смещение копчика кзади. Вправлять такую травму довольно сложно ввиду анатомических особенностей сустава.
Считается, что основной причиной подвывиха копчика является травмирующее воздействие – ушиб, падение, резкие наклоны и т.д. на самом деле у здорового человека при аналогичном травмирующем воздействии подобной травмы может не случиться. Предпосылками для подвывиха могут становиться:
- дегенеративные дистрофические изменения в хрящевых тканях позвоночго столба в поясничном и грудном отделе (за счет нарушения процессов амортизации основная нагрузка приходится на точку травматического воздействия, т.е. на копчик);
- деформирующий остеоартроз подвздошно-крестцового сочленения костей – этот сустав также гасит большую часть амортизационной и механической нагрузки, оказываемой на позвоночный столб;
- рубцовые деформации связочного и сухожильного аппарата, призванного обеспечивать стабильность положения всех отделов позвоночго столба;
- атрофия и дистрофия мышечного каркаса тела;
- изменение осанки в поясничном и грудном отделе позвоночника;
- неправильная постановка стопы;
- избыточная масса тела;
- нарушение обмена веществ и недостаток микроэлементов в рационе питания;
- курение и употребление алкогольных напитков приводит к тому, что нарушается микроциркуляция крови и лимфатической жидкости в области копчика, разрушается его сустав;
- остеопороз и остеомаляция приводят к повышению риска компрессионного перелома и образования трещин в костной ткани.
Подвывих копчика кпереди может быть застарелым, полученным еще в младенческом возрасте. В течение всей жизни человек может не догадываться о том, что у него неправильно расположен самый нижний отдел позвоночго столба. Это может давать невыраженные симптомы в виде периодического покалывания в нижних конечностях, онемении ног, особенно в области пальцев. При детальном обследовании мануальный терапевт сможет обнаружить отклонение копчика и поставить его на физиологическое место.
Клинические симптомы подвывиха копчика
Распознать симптомы подвывиха копчика не так просто, как это может показаться на первый взгляд. Если травма свежая, то человек может жаловаться на ощущение скованности, трудности при переходе в сидячее положение и обратно, боль в нижней части спины.
Если подвывих позвонков копчика произошел в младенческом возрасте, то в дальнейшем происходит их неправильное сращивание между собой. Эта патология может приводить к тому, что оказывается компрессионное воздействие на нервное волокно, кровеносные сосуды. У лиц с подобное патологией могут наблюдаться проблемы с венозной недостаточностью, периодическими парестезиями, слабостью мышц нижних конечностей.
Основные клинические симптомы подвывиха копчика включают в себя:
- болезненность в области этого отдела позвончого столба;
- при свежей травме на коже появляются синяки и кровоподтеки;
- при попытке изменить положение тела боль резко усиливается, становится нестерпимой;
- неприятные ощущения могут появляться в области паха, поясницы, крестца;
- затрудняется процесс опорожнения кишечника и мочевого пузыря;
- после длительного нахождения в одной позе сложно встать или просто повернуться;
- все неприятные ощущения проходят в положении стоя, но длительная ходьба может спровоцировать ухудшение состояния больного.
Для проведения клинической диагностики после свежей травмы необходимо обратиться к травматологу. Этот врач окажет первую помощь и исключит вероятность перелома или трещины костной ткани. Если подвывих застарелый, но доставляет выраженный дискомфорт, то целесообразно обратиться на прием к вертебрологу, неврологу или остеопату. Обычно эти специалисты работают в клиниках мануальной терапии. Там вам будет оказана профессиональная помощь и разработан индивидуальный курс лечения.
Как лечить подвывих копчика?
Лечение подвывиха копчика всегда необходимо начинать с его вправления. Поставить этот отдел позвончого столба на его нормальное место может только опытный врач остеопат или мануальный терапевт. Самостоятельно проводить вправление невозможно. Тем более, что это чревато различными нарушениями. В будущем неправильное вправление подвывиха копчика может привести к параличу или парезу нижних конечностей, неправильной работе мочевого пузыря и толстого кишечника.
Лечение подвывиха копчика после вправления проводится с использованием методов мануальной терапии. Перед тем, как лечить подвывих копчика, врач должен оценить состояние связочного, сухожильного и мышечного аппарата пациента. Затем он разрабатывает индивидуальный курс. В него могут входить следующие виды лечебного воздействия:
- остеопатия для улучшения процессов трофики тканей на фоне усиление микроциркуляции крови и лимфатической жидкости;
- массаж для повышения тонуса мышечного волокна, усиления эластичности всех тканей, устранения застойных явлений;
- лечебную гимнастику и кинезиотерапию, позволяющих укрепить связочный и мышечный аппарат, обеспечить стабильность положения крестца и копчика в суставной капсуле;
- физиотерапию, лазерное воздействие, рефлексотерапию и многое другое.
Перед тем, как лечить подвывих копчика кпереди необходимо по возможности устранить все неблагоприятные факторы. В первую очередь стоит уделить внимание избыточной массе тела и ведению активного образа жизни. Снижение веса и занятия лечебной гимнастикой укрепляют связочный и мышечный аппарат, предотвращают дегенеративные процессы в позвоночном столбе.
Рекомендуем вам для лечения подвывиха копчика подыскать клинику мануальной терапии по месту жительства.
Имеются противопоказания, необходима консультация специалиста.
Определить проблемы может только врач при помощи ректальной пальпации, рентгена, томографии. При лечении копчик обычно вправляют или делают репозицию обломков и назначают лекарства, свечи или инъекции. Часто применяются центральные миорелаксанты (Сирдалуд, Толперизон). При отсутствии эффекта копчик удаляют, либо делают ризотомию с удалением нервных сплетений.
Причины
Причиной смещения может служить любой травматизм:
- при родоразрешении (имеется в виду прохождение плода по родовым путям, неправильное натуживание, а также следствие неверных действий медработников);
- во время падения (при ушибе копчиковой зоны);
- удар, нарушение при занятиях спортом;
- во время беременности (обусловлено индивидуальными особенностями).
Иногда загнутый копчик идет как врожденное нарушение. Также нередки случаи подобной деформации после некоторых заболеваний в органах малого таза, которые обычно носят хронический характер. Даже длительное сидение на твердом стуле может спровоцировать загиб копчика.
Основные причины деформации копчика у взрослых и детей
- травмы – удары, падения, ушибы, которые приводят к переломам, вывихам, подвывихам копчика и разрывам связок;
- врожденные аномалии развития – деформация копчика может произойти еще до рождения человека, пока он находится в утробе матери, или непосредственно в процессе родов;
- патологии позвоночника – искривление позвоночного столба, смещение дисков нижних отделов и межпозвоночные грыжи часто приводят к деформации копчика.
Еще одной распространенной причиной возникновения патологии являются беременность и осложнения во время родов – для освобождения и расширения родовых путей кости таза расходятся. Этот естественный процесс позволяет облегчить появление малыша на свет.
Во время родов, осложненных неправильным положением плода, использованием акушерских щипцов или вакуума, копчик может быть деформирован и поврежден. Стремительные роды или крупные размеры ребенка также могут стать причиной искривления копчиковой кости.
Виды смещения копчика
В зависимости от характера травматизма смещение копчика бывает разных видов. Оно бывает:
- задним (сегменты выгибаются назад);
- правосторонним (изгиб идет вправо);
- левосторонним (смещение позвонков наблюдается в левую сторону);
- передним и с отклонением в сторону.
Угловые смещения обычно имеют место после родоразрешения. Такие изменения становятся причиной смещения и других позвонков. После этого человек уже не может выполнять привычную для него работу или заниматься спортом или танцами как прежде. Одним придется отказаться от любимой работы, другим от хобби.
Жалобы и диагностика при патологии
При наличии у человека загиба копчика внутрь полости малого таза могут наблюдаться следующие жалобы и симптомы:
- Ведущий симптом – боль в копчиковой области:
- обычно ноющая, реже стреляющая;
- при долгом сидении, вставании из положения сидя, отклонении назад в положении сидя, при наклонах вперед;
- лежа и при ходьбе болевой синдром может совсем не беспокоить или наблюдается снижение интенсивности боли;
- возможна иррадиация в перианальную область, пах, бедро (чаще его внутреннюю поверхность).
- Затруднение и болезненность акта дефекации, запоры, напряжение мышц тазового дна.
- Изменение психического самочувствия, человек становится мнительным, тревожным, появляются симптомы депрессии.
У части людей при искривлении копчика, изменении угла его наклона никаких жалоб может не быть, внешне наблюдается клиническое благополучие.
Дополнительная диагностика положения копчика проста:
- Пальцевое ректальное исследование (ПРИ).
- Рентгенография малого таза или прицельно крестцово-копчиковой области, функциональные тесты с использованием рентгенограмм в положении стоя и сидя.
- Компьютерная томография при недостаточной визуализации костей малого таза на рентгенограмме.
- Беременным предпочтительнее МРТ в качестве дополнительной диагностики вместо рентгеновских методов.
Ниже можно рассмотреть снимки при различных вариантах положения копчика.
Рисунок 1 – Вариант расположения с загибом (стрелка), копчиковые фрагменты загнуты, верхушка смотрит вперед. Индивидуальная особенность.
Рисунок 2 – Расположение копчика под острым углом вперед. Индивидуальная особенность.
Рисунок 3 – Рентгенологические симптомы переднего вывиха травматического генеза.
Симптомы и признаки
К основному симптому смещения копчика относится выраженная болезненность в месте деформации. Она появляется при:
- сидении на твердой поверхности;
- резких подъемах и наклонах.
На начальном этапе это приступообразные боли, в дальнейшем характер нарастающий и постоянный. Может быть отдача в тазобедренную часть и в пах.
Также возникают запоры, проблемы с опорожнением мочевого пузыря. При опорожнении кишечника больной тоже страдает от болевого синдрома. Это происходит из-за того, что нервные волокна и мышечная ткань, которая отвечает за работу органов малого таза, находится в районе копчика.
Весь имеющийся дискомфорт становится причиной депрессивного и тревожного состояния. Человек часто без настроения, поникший.
Иногда, копчик смещен вправо или влево, но патология никак не дает о себе знать. Выявить ее могут случайно при рентгенографии. Такая особенность может оказать негативное влияние при родах, поэтому целесообразно прибегнуть к лечению.
Как выглядит смещение в копчике и крестце? Это можно увидеть на фото ниже:
Симптомы загиба копчика
Нахождение копчика в нормальном состоянии обусловлено тем, что к нему крепятся нервные окончания, связки и мышцы, отвечающие за функционирование прямой кишки и мочеполовой системы. Смещение копчика приводит к нарушению нормальной деятельности органов. У многих людей при рентгенографическом исследовании можно обнаружить отклонения остроконечной пирамидки, которую представляет собой копчик, от положения, которое считается нормальным. Примерно у 10% из них это врожденное, еще у 20% ставшее следствием заболеваний или травм.
Характерным проявлением такой аномалии, как загиб копчика, становится болевой синдром, протекающий достаточно характерно. Со временем симптомы начинают ощущаться довольно интенсивно, поэтому важно вовремя обратиться к врачу.
Причины, сыгравшие свою роль в образовании деформации, загибания или выпирания не играют никакой роли в характере болей. Они одинаково интенсивны и локализуются в поврежденном участке, непрестанно усиливаясь при любом телодвижении. Продолжением сценария становится боль в заднем проходе, ввиду которой подавляющая часть страдающих людей, не связывает ее этиологию со смещением копчиковой кости.
Мало кто задумывается о том, как лечить подобное заболевание, в особенности женщины, у которых она появилась во время беременности или после родов, считающие, что это просто последствия деторождения и со временем все пройдет само. Многие стоически терпят подобный негатив в течение длительного промежутка времени.
Подобная деформация становится следствием сразу нескольких причин, одна из которых – хроническое заболевание позвоночника. В этом случае, необходимость обращения к врачу и длительного лечения еще более очевидна. Разные варианты, которые приобретает смещение, могут дать варианты осложнений с весьма серьезными последствиями.
Диагностика
Узнав о симптомах и осмотрев больного, врач не может четко сказать, что у пациента загиб копчика. Для установки четкого диагноза нужно пройти обследование. Специалист может направить на инструментальную диагностику, а именно:
- компьютерное сканирование;
- рентген пораженной зоны с разных сторон;
- МРТ.
Предварительно обязательно копчиковая зона пальпируется.
Если на снимках имеется передняя ангуляция копчика или иные виды его деформации, которые беспокоят больного, нужно прибегнуть к лечению.
К какому врачу обращаться для диагностики
Боль в копчике нельзя оставлять без внимания. Болезненные ощущения в пояснице, независимо от интенсивности и частоты появления, должны стать поводом для безотлагательного обращения к врачу. Если дискомфорт в спине возник после полученной травмы от удара или падения необходимо посетить травматолога, а если причина боли на первый взгляд неизвестна, стоит обратиться к неврологу.
На приеме врач проводит осмотр и опрос пациента, выясняя частоту и характер боли, возможные причины ее возникновения. Деформация кости зачастую видна сразу – заметно, что копчик выпирает.
Для уточнения диагноза используются снимки инструментальных методов обследования:
Врач может дополнительно выдать направление на проведение лабораторного исследования крови, чтобы определить наличие воспалительного процесса и прочие патологии в организме.
Лечение
Лечением смещения копчика занимается только специалист, предпринимать самостоятельно какие-либо действия не рекомендуется, так как можно навредить себе еще больше. Перед назначением терапии врач изучает симптоматику, причины появления болезни и стадию. Использоваться могут медикаменты и радикальный метод.
Назначить врач может группы лекарств в виде:
- нестероидных противовоспалительных средств;
- витаминов (группа В);
- миорелаксантов;
- антидепрессантов;
- других обезболивающих (новокаиновые блокады, очень редко наркотические средства).
Параллельно с вышеперечисленным устранить болезненность помогут сеансы:
- массажной терапия;
- остеопатии;
- мануальной терапии;
- электрофореза.
Целесообразна лечебная физкультура, обязательно сидение на специальных смягчающих подкладках.
Если больной обратился слишком поздно, боли слишком сильные и что-либо сделать консервативной терапией не представляется возможным, врач предлагает сделать операцию. В данном случае подразумевается два ее варианта – ризотомия и кокцигэтомия.
Под ризотомией подразумевается деструкция нервных окончаний, после чего уходит острая боль, и качество жизни больного улучшается. Кокцигэтомия – это так называемое удаление сегментов копчика. И первый и второй вариант считаются очень травматичными. Для полного восстановления понадобится много времени. Не исключены осложнения. Прежде чем решиться на какую-либо операцию, нужно убедиться в ее целесообразности. Осложниться хирургическое вмешательство может:
- дисфункцией тазовых органов;
- тромбофлебитом;
- присоединением инфекции (развитием флегмоны, абсцесса, остеомиелита);
- нарушением двигательной активности ног;
- отсутствием чувствительности района паха, ног.
Также не факт, что операция улучшит состояние больного.
Имейте в виду, что в острой фазе нужно полностью отказаться от любых (даже незначительных) физических нагрузок, компрессов, массажа, физиотерапевтических процедур, ЛФК, принятия горячих ванн. Нельзя также лежать на спине. Наносить на пораженную область мази, которые согревают. Все коррекционные процедуры показаны в момент ремиссии. Важно, чтобы все, что происходит, контролировал специалист.
Симптоматика патологии
Основополагающий симптом, проявляющий загиб копчика – это значительная боль в пострадавшей области. Характер ее зависит от состояния организма человека. В неподвижном положении боль, как правило, ноющая, изредка стреляющая.
Когда больной наклоняется назад или вперед, встает или долго сидит, боли резко усиливаются. Если же он лежит или идет, могут и вовсе не проявляться. Неприятные ощущения иногда переходят на ближайшие зоны, захватывая бедра, пах и поясницу.
Есть и иные симптомы загиба копчика. Симптоматика проявления патологии включает в себя:
- сложности с дефекацией;
- неизменное мышечное напряжение в тазовом дне;
- регулярные запоры.
Ухудшается эмоциональный фон больного. Возникают тревожность и мнительность, вероятны даже депрессивные проявления. В ряде случаев боль не проходит в течение длительного времени. Например, после сложных родов копчик у женщин болит до года и даже больше.
В некоторых случаях люди никак не жалуются на загнутый копчик. Изогнутая часть позвоночника не доставляет им никаких неудобств. Внешне такая история может казаться вполне благополучной. Если же имеются проявления, необходимо, не откладывая, обращаться к докторам для прохождения обследования и получения адекватного курса лечения. Также читайте — симптомы и последствия ушиба копчика.
Осложнения
Последствиями копчикового смещения могут быть как дисфункции внутренних органов (проблемы с мочеиспусканием, дефекацией), так и боли в области локализации, которые не дают возможности вести полноценный образ жизни.
У женщин имеют место проблемы во время родоразрешения. Если ранее дама попадала в ДТП или имела какой-либо травматизм копчиковой зоны, то ей в обязательном порядке перед родами необходимо пройти обследование. При имеющемся существенном загибе копчика может быть проблематичным выход ребенка по родовым путям. В таких случаях рекомендуют прибегнуть к кесареву сечению.
Клинические проявления
Независимо от причины, спровоцировавшей возникновение патологии, симптомы загиба копчика всегда одинаковы. Пациентов беспокоит сильная боль в пояснице, интенсивность которой существенно увеличивается при любых движениях, особенно, когда человек наклоняется или встает. Характер боли может быть разным: ноющая, резкая или стреляющая.
Кроме неприятных ощущений в спине дискомфорт может появляться в области промежности и заднего прохода. На фоне сильного болевого синдрома у многих пациентов возникают запоры. Во время дефекации проход каловых масс по прямой кишке часто вызывает неприятные ощущения.
Помимо физического дискомфорта у людей с загибом копчика существенно ухудшается психоэмоциональное состояние, появляется тревога, страх, склонность к депрессиям.
Профилактика
В профилактических целях следует быть более внимательным, чтобы избежать травматизма.
- Соблюдать правила дорожного движения.
- Выбирать менее травматичные виды спорта, а во время занятий быть предельно осторожным.
- Избегать драк.
- Не носить обувь на слишком высоком и неустойчивом каблуке.
- При работе на высоте, строго руководствоваться правилами техники безопасности.
- Не сидеть на твердых поверхностях.
- Больше двигаться во время беременности, прислушиваться к советам акушерки и врача во время родов.
- Своевременно лечить все заболевания органов малого таза.
Вывод
Смещение копчика может быть как врожденное, так и приобретенное. Некоторые люди живут с такой аномалией всю жизнь и не подозревают о ее наличии, а кто-то вынужден обращаться за помощью врачей, так как данный дефект заставляет мучиться от боли. На начальном этапе можно обойтись обезболивающими, противовоспалительными препаратами и физиотерапевтическим лечением. В более запущенном случае речь будет идти о хирургическом вмешательстве. Не стоит затягивать патологию, так как нет гарантий, что операция даст положительный результат.
Читайте также:


