Сломать позвоночник о колено
Сочувствую и скорейшего выздоровления!
А вот моя сестра умудрилась ТРИ раза сломать позвоночник в течении 5 лет.5
Первый раз лет в 12, в кружке акробатики упала и сломала несколько позвонков в грудном отделе, если не ошибаюсь, т.к. мне было на 2 года меньше.
Затем, через пару лет в пояснице 5 позвонков, когда верёвка от тарзанки лопнула под ней, т.к. бабка с первого этажа подрезала эту верёвку, чтобы, сука, "дети не убились".
Ну и последний раз в грудном отделе, когда прыгала на батутах, но там вроде всего 2 или 3 позвонка.
![]()
Пока последний, ждёмс
сестрёнка упорно к цели шла!
У меня во дворе такая бабка была. Она так сильно переживала, что мы ломаем ветки деревьев, когда на них лазаем, что однажды взяла пилу, стремянку и спилила все ветки, до которых смогла дотянуться.
Сломать позвоночник, чтобы собрать себя заново. Часть 2
Что это мы все обо мне? Давайте про вас, ребята.
Нет такого слова, которое возможно было бы произнести ртом, чтобы описать уровень моей благодарности и одновременного стыда перед вами. Начиная от банальных слов поддержки, до заинтересованных в том, чтобы помочь. Начиная от минимальных нужд в еде и развлечениях - до готовности отправить мое недвигаемое центнеровое тельце к лучшим врачам этой планеты. От предложений привезти приставку - до поделиться докторской (иронично, с*ка) колбасой. Отозвалось больше людей, чем смотрят дебильный контент в моих соцсетях. Спасибо. Спасибо - бесконечно мелко в отношении вас и того, что я чувствую. Каждому. Ваши имена отныне высечены на памятном камне моей души.
И мне мерзко. Мерзко от самого себя. Потому что понимаю, что сам бы в такой ситуации не проявил бы должного внимания и к половине из тех, кто вышел со мной на связь. Простите меня. Правда. Пишу это со слезами на глазах, ведь понимаю, что этот мир и его люди, это не наполнитель, а главное его чудо. Удивительно, но лишь перелом позвоночника позволил мне это осознать.
На фото ниже героиня, меняющая мне подгузники. Фотки процесса публиковать не буду - слишком личное. Как и то, что происходит между нами. Поэтому прикрепляю что-то попроще. Я просил ее меня бросить, она отказывается. Ну не дура ли?)

Сломать позвоночник, чтобы собрать себя заново. Часть 1
Сломал позвоночник и прохожу через все стадии принятия морального и физического. Веду дневник, лежа в больнице. Возможно, будет интересно.
По ночам плачут старухи и зовут своих родителей. Обезбол не помогает, от него только голова становится ватной. Я лежу на спине и не могу пошевелиться. Спать не выходит. Наконец-то мое эго таракана приравнялось к физической оболочке.
Гулять получается, лишь поднимая телефон с камерой над собой, осматривая палату. Сегодня в окне солнце, это не может не радовать. Со мной в палате трое. Имен двоих я не знаю, но есть добродушный дедушка со страшным кашлем, постоянно ругающийся со своей дочкой по телефону и зовущий для меня медсестру, ведь мне кричать как-то неудобно. Справа от меня Алексей. Он сломал ногу, нося на руках своего шпица после дождя. Иронично, правда? И четвертый пассажир на этой лодке неудачников молчаливый судент откуда-то из Вьетнама. Он не проронил ни слова за все время.
Когда ты оказываешься без возможности смотреть по сторонам, а только вверх, переоценка ценностей происходит с небывалой скоростью. Вот ты лежишь на берегу в окружении незнакомцев, предложивших свою помощь, и наслаждаешься чудесным солнцем через ветки. Потом тебя грузят на лодку спасателей и тебе открывается бескрайнее голубое небо, куда более огромное, чем тот заливчик, дно которого ты пытался пробить своей головой. А вокруг мужики-спасатели. Потом ты смотришь на небо, но уже из окошка скорой, оно с большим красным крестом в середине. После больница. Кстати, потолки тут куда симпатичнее стен. По крайней мере, довольствоваться большим не приходится.
Я не ем, чтобы не было желания сходить в туалет. Потому что с этим мне никто не поможет. Зато пью. Вы пробовали делать это лежа? Наклоняя бутылочку так, чтобы жидкость поступала равномерно. Вчера я переборщил с углом наклона и залил себе все лицо фантой. Она не такая уж и липкая. Несмотря на сломанный позвоночник, почему-то болят ребра. Но я чувствую большинство своих конечностей, а значит, я не только похудею к дню рождения, но и смогу накачаться после него.

Диагноз, которого нет
Боли в спине могут возникать и при заболеваниях крови, как и при других болезнях. Но это далеко не самый яркий симптом. Чтобы разобраться в конкретной ситуации, нужен очный осмотр.
- Время от времени чувствую боль в тазобедренном суставе. Какое профилактическое лечение можете рекомендовать? И. Сафина, Набережные Челны.

Устранить причину
- Сильно беспокоит поясница – как будто в неё вставили кол, боль отдает в пах и в бок. Врач говорит, что сносились позвонки, сузилось пространство между ними, они трутся друг о друга. Можно ли делать инъекции плазмы в поясницу? Насколько они безопасны? Т. Михайлова, Казань
- Для уменьшения боли в суставах при артрозе коленного сустава, коксартрозе есть много гелей, мазей. Какой от них эффект? Может быть, нужны другие средства? Л. Зотова, Казань
- Зачастую мази помогают лишь в начале проблемы, но чем дальше развивается заболевание, тем менее эффективны они становятся. Более того, вы упускаете время. Ведь болезнь не стоит на месте, она прогрессирует и всё труднее поддаётся терапии, Нужно устранять причину. Наш многолетний опыт показывает, что зачастую причиной прогрессирующего артроза являются спазмированные мышцы, которые зажали сустав. С ними и нужно работать.
- Болят колени так, что в них кости искривились. Врачи говорят, что нужна операция – надо менять сустав. Опасная ли эта операция? Сколько длится реабилитация? С. Г орох, Казань
- Зачастую замена сустава предлагается в тех случаях, когда за него ещё можно побороться и, соответственно, можно обойтись без операции. Операция серьёзная, сложная. Результат её зависит не только от квалификации оперирующего хирурга, но и от состояния к моменту операции костно-мышечной системы. Особенно тканей, окружающих сустав. Поэтому даже если оперативное лечение неизбежно, подготовка к операции и реабилитация после неё очень важны. Длительность определяется индивидуально. Обычно реабилитация занимает не менее пяти дней. Всё зависит от исходного состояния тканей и от того, какие сопутствующие заболевания есть у пациента. Набор полезных процедур и сроки определяются во время очного врачебного приема.
- Слышала, что массаж шеи делать якобы нельзя. Резко наклонять голову назад, вперед, вбок - тоже. Так ли это? Если да, то почему? Н. Зарипова, Бугульма
- Мы противники классического массажа при абсолютном большинстве заболеваний шейного отдела позвоночника. Работая с шеей, в том числе с грыжами диска, нестабильностью позвонков, мы проводим прицельное расправление триггерных точек в мышцах отвечающих за биомеханику шейного отдела. Резкие движения являются противопоказанием даже для здоровой шеи. Набор полезных упражнений всегда индивидуален. Его определяет курирующий доктор после тщательного исследования биомеханики конкретного человека.

Физкультминутки и вода
- Говорят, все болезни от позвоночника. Как сохранить его здоровым? Дайте, пожалуйста, рекомендации – начиная с детского возраста. М. Вергасов, Нижнекамск
- Во-первых, не нужно долго находиться в одной позе. Во-вторых, необходимо делать короткие физкультминутки - через каждые 30 минут кабинетной работы. В-третьих, не испытывайте на прочность позвоночник, не поднимайте несоизмеримые тяжести. Занятия в спортзале должны быть альтернативой рабочим нагрузкам. Если на работе вы спрессовываете позвоночник в позе сидя, то, приходя в спортзал, нужно растягивать натруженные ткани, а не зажимать их дальше тренажёрными нагрузками, приседанием со штангой. В-четвёртых, пейте побольше чистой воды. Позвоночник любит влагу. У каждого из нас есть надёжный объективный индикатор, который подскажет, достаточно ли воды вы выпиваете. Этим индикатором является моча (урина). Любой врач скажет, что в норме она без цвета и без запаха, допускается легкий соломенный оттенок. Соответственно надо выпивать то количество воды, которое требует наш организм.
- Боль в пояснице и отдаёт в ягодицу и ногу. Сложно нагибаться вперёд и назад, вставать и переворачиваться. Г. Мурзина, Набережные Челны
- Вы описываете клинику грыжи межпозвонкового диска в поясничном отделе позвоночника, чтобы утвердится в этом диагнозе или подвергнуть его определенному сомнению нужно сделать МРТ поясничного отдела позвоночника и показаться доктору для очного приема. Тогда будут определены варианты возможных полезных действий.
- Болит спина в области позвоночника, в больнице говорят, что межпозвоночная грыжа. Как лечить, проводить профилактические упражнения? Ш. Лутфуллин, Зеленодольск
- Если у вас действительно грыжа межпозвонкового диска, то речь идет уже не о профилактике, а о полноценном качественно лечении. Мы ежедневно сталкиваемся с грыжами дисков, создаем условия для их рассасывания. Набор лечебных мероприятий, в том числе и персонально полезных упражнений определяется на первичном приёме. В абсолютном большинстве случаем мы не используем медикаменты, инъекции и хирургические манипуляции.

- У ребенка сколиоз. Какие упражнения делать для лечения, профилактики и предотвращения ухудшения состояния? Посоветуйте упражнения для профилактики или лечение. И. Газизова, Казань
- Шаблонных упражнений нет. У человека 696 мышц. Важно понять какие из них нарушили геометрию тела в конкретном случае. И только тогда станет очевиден набор персонально полезных упражнений.
К сожалению, невозможно заочно дать индивидуально полезные упражнения. Даже при абсолютно одинаковых рентгенограммах, одни и те же упражнения могут какому-то пациенту помочь, будут бесполезны для другого, и могут радикально ухудшить состояние третьего. Серьёзные рекомендации можно давать только после детального осмотра конкретного пациента.
Имеются противопоказания. Необходимо проконсультироваться со специалистом.
- Владимир, месяцы самоизоляции, люди стали меньше двигаться, жалуются на боль в суставах. Насколько опасна гиподинамия, и какие упражнения помогут?
- Уменьшение физической активности снижает тонус мышц, появляется лишний вес, начинают болеть суставы. Люди стали меньше двигаться, но привычка регулярно питаться не исчезла. Плюс не все делают зарядку.
В этой ситуации я советую три простых упражнения с весом своего тела: для мышц ног - приседания, для средней части тела важно укреплять мышцы пресса и спины, для рук и плечевого пояса - отжимания.
Желательно прийти к норме - по 100 упражнений каждого вида в день. Можно делать частями - после завтрака, после обеда, после работы. Будут мышцы в тонусе - и суставы не будут болеть.
Все наши суставы - стопы, колени, тазобедренные - это место крепления мышц. Если мышца слабая, то в суставе начнутся хронические изменения, которые потом развиваются в артриты, артрозы и так далее.
- Если наши 60-летние читатели лягут и 100 раз с нуля качнут пресс…
- Главное - выполнять упражнение правильно. Нужно не выпрямить ноги, а согнуть их в коленях - тогда будет активно включаться в работу прямая мышца живота. И еще одно: нужно сделать вдох, а движения согнуться-разогнуться - сделать на выдохе. Это в несколько раз повышает эффективность упражнения.
- Правда, что проблемы в стопе - проблемы всего организма?
- Стопа - это фундамент всего тела. Если она крепкая, здоровая, выполняет амортизационную функцию - то колени, таз и все тело будут стоять ровно и красиво, как хороший, крепкий домик.
Если стопа слабая, начинаются нарушения, которые проявляются тягучими болями, уходящими в колени, в тазобедренные суставы, начинается смещение костей таза, протрузии, грыжи позвоночника, болит поясница, ягодицы. Боль доходит до шеи.
Если у вас проблема в правой стопе - вы немножко наклонены. Но вы не будете ходить, согнувшись вправо, а начнете себя компенсировать мышцами шеи и поясницы с левой стороны. Отсюда и головные боли - потому что в шее зажаты артерии, повышается давление. Поэтому сначала нужно навести порядок в стопе - тогда будет здоров и весь организм.

Плоскостопие вызывает боль в суставах, пояснице и даже шее. Фото: личный архив.
- Ого! Оказывается, может болеть голова, а проблема - в стопе, до которой, может, никогда и не доберешься…
Боль - это сигнал организма, она компенсаторная. Какая-то мышца перетрудилась, устала, но причина не в самой боли. Нужно смотреть, как говорят, или выше, или ниже.
- Мы с детства знаем главную проблему стопы - плоскостопие…
- Важно понять, почему оно возникает. На первое место можно поставить лишний вес - это дополнительная нагрузка на стопу. Плохая обувь тоже влияет - как и травмы, и малоподвижный образ жизни.
Еще одна проблема - вальгусная деформация (или косточка) стопы. В 90% случаев страдают женщины. Ученые установили, что проблема возникает после родов: кости таза расширяются, мышцы расслабились, растянулись - и по мышечной цепи это расслабление передается на колени и стопы.
Связки и мышцы в стопе маленькие, быстро реагируют на лишний вес после родов. Если мышцы и связки ног приводить в тонус - этих проблем не возникнет.
- Как привести стопу в тонус, чтобы не довести до операции по удалению косточки?
- Важно распознать первые симптомы: женщина походила в течение дня - к вечеру отекли, устали ноги. Это первый звоночек. Если нарушилось кровообращение и лимфоток - значит, ухудшается работа связок и мышц, начинается нарушение трофики костной ткани. Надо заниматься профилактикой: катать стопой резиновые мячики, палочки, разминать стопу самомассажем.
Если вы сидите в офисе, редко поднимаетесь - у вас от нижней трети бедра все сосудики пережаты, нарушено венозное кровообращение. Поэтому в течение дня, каждые минут 40 нужно вставать, двигаться, подниматься-опускаться на носочки - разгонять кровь.
При отечности можно делать вечером теплые ванночки, массаж ног - это снижает последствия физической нагрузки. А для того чтобы стопа держала дневную нагрузку - нужно системно укреплять мышцы стопы.
В Силичах есть тропа Кнейпа - в честь немецкого священника Себастьяна Кнейпа, который придумал методику оздоровления стопы через ходьбу по песочку, гравию, по траве, используя после температурный режим: в конце надо опустить ноги в холодную водичку - непередаваемые приятные ощущения, ноги восстанавливаются в течение 10 - 15 минут.
- Читала, что женщины обычно страдают поперечным плоскостопием, а продольное чаще встречается у мужчин. Какое страшнее?
- Хуже поперечное плоскостопие. Но много случаев, когда ситуация запущенная - и поперечное, и продольное плоскостопия, мышцы и связки не держат косточки. Нагрузки переходят на коленный, тазобедренный суставы.
Функция стопы - амортизация, если не справляется - ее берут на себя другие суставы, в том числе наш позвоночник. Отсюда часто и протрузии, и грыжи, и сколиозы. Стопа всегда должна быть в рабочем, тренированном состоянии. Будет здорова стопа - будет и тело в порядке.

Если стопа слабая, начинаются нарушения, которые проявляются тягучими болями, уходящими в колени, в тазобедренные суставы, начинается смещение костей таза, протрузии, грыжи позвоночника, болит поясница, ягодицы. Фото: Святослав ЗОРКИЙ
- Как люди сами вредят своим стопам?
- Когда девушка носит обувь на каблуках, она вынуждена наклоняться вперед, получается поза падения. Чтобы эту позу остановить, вся нагрузка переходит в область поясницы. Отсюда и протрузии, грыжи в поясничном отделе.
Кроссовки и кеды - особенно, если у молодых людей не сформирована стопа - тоже ведут к проблемам. Когда покупаете обувь - сожмите подошву, она должна эластично сгибаться. Стопа обязательно должна работать в обуви, а не находиться в жесткой колодке. Иначе стопа атрофируется.
- Ортопед как-то посоветовал выбросить обувь с плоской подошвой, сказав, что она убивает ноги. Каблук должен быть хотя бы сантиметр?
- Каблучок должен быть 2 - 3 сантиметра. Сейчас жарко, молодежь ходит в сланцах. Чтобы его не потерять - человек поджимает пальчики, а это дает супер нагрузку на всю стопу. Одно дело пройтись по пляжу, другое - ходить день по городу. Возникает подошвенный фасциит (раздражение и воспаление тканей стопы. - Ред.), следующий этап - всем известная шпора в пятке.
Это место крепления мышц сначала воспаляется, потом окостеневает и приобретает форму штыря или шпоры, которая мешает ходить. Острая боль не дает стать на стопу. На первых стадиях помогает ударно-волновая терапия, физиопроцедуры, в запущенных случаях спасает только операция.
- Почему второй палец ноги с возрастом выгибается дугой?
- Часто это неврологическая проблема, потому что рядом тоже проблема подошвенного фасциита. Мышцы стопы настолько напряжены, что они начинают натягивать второй и третий пальчики. И образуются такие молоткообразные пальцы.
Профилактика - теплые ванночки, самомассаж, опять-таки - катать стопой резиновые мячики, чтобы подошвенная часть стопы становилась мягкой и эластичной, тогда она не будет деформировать пальцы.
- Самомассаж - это просто мять руками стопу?
- Да, проминать стопу вдоль и поперек - любые движения. Много мять не надо, на стопе немало рефлекторных зон нашего тела, которые влияют и на внутренние органы. Самомассаж должен быть мягкий, легкий, успокаивающий, 5 - 10 минут перед сном.

Кинезиотейпы приостанавливают патологический процесс в стопе, выпячивание большого пальца, а также загибание второго и третьего. Фото: личный архив.
Где-то мышцы будут зажаты, можете почувствовать боль, но нужно потерпеть. Введите себе это в привычку, как чистку зубов. Если регулярно все это делать - стопа будет в норме, а проблемы уйдут.
ЧИТАЙТЕ ТАКЖЕ
Создатель белорусской школы аллергологии, профессор Дмитрий Новиков рассказал нам о коронавирусе и аллергиях, способах не подхватить вирус и о том, как все сотрудники его кафедры стали контактами 1-го уровня [продолжение здесь]
Перелом позвоночника классифицируют по области повреждения. Он может возникнуть в области шейного отдела, грудного или поясничного, а также крестцовой части и копчика. Если поврежден шейный отдел, развивается отечность, область шеи немеет, пациенту сложно поворачивать голову. При переломе грудного отдела может сдавливаться спинной мозг. Перелом в области поясницы грозит развитием хронического остеопороза, ослаблением чувствительности в ногах, возникновения хруста при движении. При повреждении крестца могут возникнуть такие осложнения: онемение кожи, боль, ограничение подвижности, отечность.
Лечение перелома позвоночника может проводиться консервативно (при этом требуется постоянное сохранение лежачего положения) или хирургическим путем. Назначают прием медикаментов и ношение корсета. В период восстановления после травмы рекомендуется магнитная терапия и ЛФК.
Виды переломов позвоночника
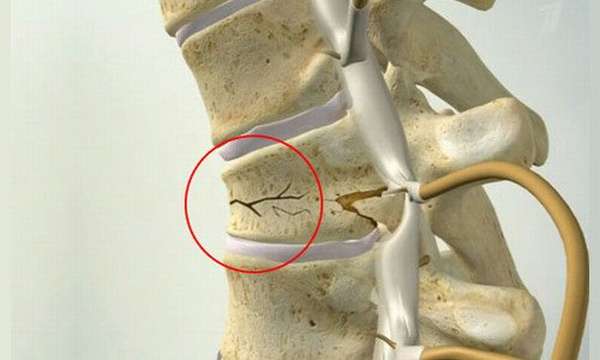
Все разновидности травм определяются в зависимости от локализации. На практике можно столкнуться с повреждениями:
- грудного позвоночного отдела,
- шейного позвоночного отдела,
- поясничного позвоночного отдела,
- копчика,
- крестцовой части.
В некоторых случаях они способны спровоцировать осложнения для нервной системы. Если позвонки сместятся перелом позвоночника со смещением может угрожать нормальной подвижности конечностей. Иногда от нагрузки параллельно происходит перелом атланта, увеличивающий шансы на летальный исход.
Наиболее часто приходится сталкиваться с компрессионным переломом. Главная его особенность заключается в том, что при воздействии сильной нагрузки позвоночный канал резко сжимается. Из-за этого способен повредиться спинной мозг. Особую опасность провоцирует взрывной перелом, при котором позвонок раздробляется на несколько частей. Если хотя бы один из них прижмет нервы, человек перестанет ощущать конечности и не сможет полноценно двигать ими.
Практически всегда последствия перелома позвоночника влияют на дальнейшую жизнь. Человек периодически ощущает боль в спине, не способен полноценно сгибаться. Свести к минимуму негативные результаты можно только при условии ответственного и полноценного восстановления.
Последствия по отделам позвоночника
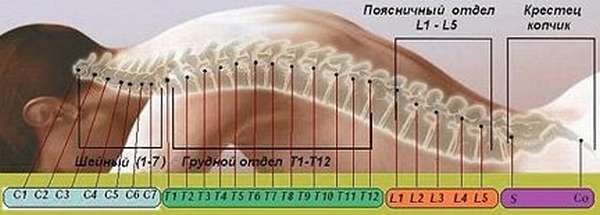
Итоговые последствия компрессионного перелома позвоночника напрямую зависят от того, какой отдел пострадал, и насколько сильный характер повреждений. При серьезных осложнениях тело может так и остаться парализованным.
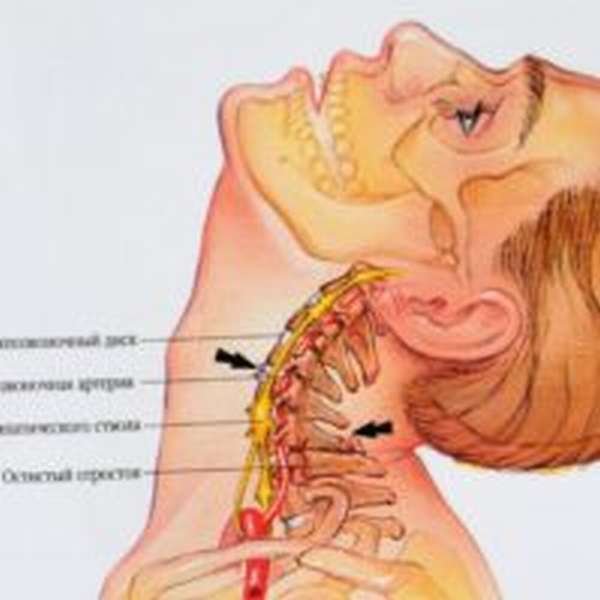
Травматичность шейного отдела бывает разной. При возникновении перелома в этой области человеку всегда проводят операцию, поскольку такая травма способна пагубно влиять на спинной мозг. У мужчин такая проблема наблюдается реже ввиду более развитой мускулатуры. Профессионального подхода требуют первые два позвонка, так как они являются наиболее чувствительными к травмам.
Многое зависит и от степени деформации. Бывает так, что компрессионный перелом незначительный, требует минимального хирургического вмешательства. Но если не устранить последствия компрессии осложнение даст о себе знать спустя несколько дней. Внезапно появятся отеки, шея начнет неметь, повернуть голову в стороны не получится. Нередко такая ситуация наблюдается и при переломе пятого шестого позвонка (одновременно или по отдельности). Об этом ниже.
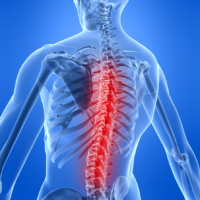
В случае с грудным отделом вывихи в чистом виде не встречаются – бывают исключительно переломы либо переломовывихи. Они, в свою очередь, разделяются на две категории – нестабильные и стабильные. Перелом считается нестабильным в ситуации, когда в его результате связочные и костные структуры не способны защитить спинной мозг от получения травм. Соответственно, особенность стабильного заключается в минимальной опасности для спинного мозга, защищенного указанными структурами. Позвонки способны смещаться между собой, из-за чего спинной мозг может сдавиться. При наличии нестабильного повреждения требуется максимальная иммобилизация поврежденного отдела, чтобы тем самым предотвратить дальнейшее появление деформаций. Опасным считается перелом 5 позвонка под воздействием нагрузки.
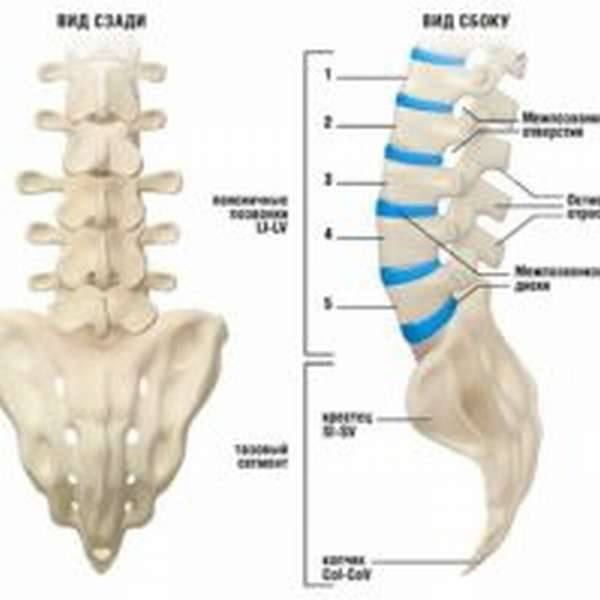
Сломанный седьмой поясничный элемент может спровоцировать появление хронического остеопороза, при котором боль сначала умеренная, но потом постепенно усиливается. Чувствительность в ногах либо ослабевает, либо пропадает в результате повреждения спинного мозга. И это далеко не самые тяжелые последствия. Как показывает практика, пациенты страдают от проблемной работы органов таза и нарушения полноценного функционирования внутренних органов.
При повреждении крестцового отдела требуется аккуратная реабилитация. Последствия выражаются в виде болей в ногах, онемения кожи бедер, ослабления коленных рефлексов. Подвижность конечностей может стать ограниченной. Нередко диагностируется шелушение кожи, гиперемия и появление отеков. Перечисленная симптоматика сопровождается регулярным болевым синдромом.
Лечение переломов копчикового отдела считается одним из самых сложных. Причина заключается в уникальности его строения, при котором требуется либо операция, либо длительное нахождение в лежачем положении. В результате неполноценного лечения можно столкнуться с проблемой отсутствия нормальной чувствительности ног и органов таза. Походы в туалет превращаются в мучение. Может пострадать и чувствительность конечностей, нормальная их подвижность в целом.
Лечение переломов позвоночника
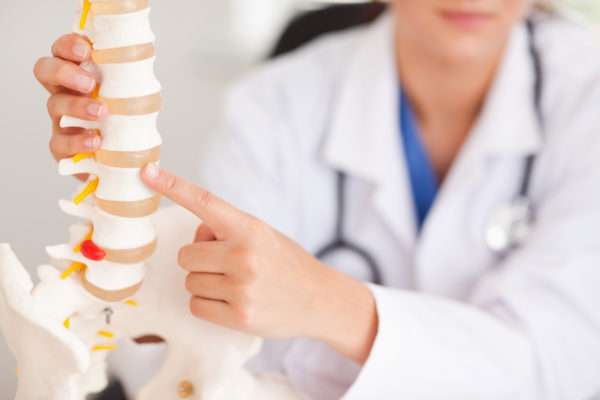
Комплекс лечебных процедур определяется только врачом-ортопедом (травматологом). Основная задача заключается в предотвращении проблем со спинным мозгом, мышцами и нервами, имеющими прямое отношение к позвоночнику в целом. По мере необходимости проводится операция, в рамках которой восстанавливается нормальное положение позвонков посредством титановых пластин. Если компрессионный перелом не несет в себе угрозу для спинного мозга, задача пациента заключается в постоянном сохранении лежачей позы. Под спину накладывается специальное полотенце, каждый конец которого присоединен к металлическим грузикам. Таким образом, появляется возможность восстановления высоты позвонка вплоть до первоначальной. Специалисты стараются предотвратить потенциальное растяжение.
Первая помощь при переломе позвоночника заключается в оперативном определении состояния тел в организме. Проводится рентген, проверяется степень деформации. Если она существенная, либо пациент столкнулся с взрывным переломом, проводится немедленное хирургическое вмешательство.
Лечение сопровождается регулярным приемом хондроитиновых медицинских препаратов, способствующих восстановлению костной ткани. После длительного пребывания в лежачей позе мышцы ослабевают. Чтобы обеспечить возможность ходить, на первое время назначается ношение специального корсета. Спать можно только спиной или грудью вниз (в зависимости от характера перелома).
Симптомы
Признаки перелома, как правило, имеет следующий характер:
- нижняя часть спины, особенно в месте нахождения сломанного позвонка, страдает от сильной боли,
- крестцовый отдел покрывается отеками,
- появляется гематома,
- из-за сильной боли невозможно нормально сидеть на стуле,
- болевые синдромы передаются на нижние конечности,
- учащается мочеиспускание,
- дефекация сильно затрудняется из-за боли в позвоночнике и тазовом отделе,
- у женщин нарушается нормальный менструальный цикл.
Практически всегда при подобных травмах требуется корсет при компрессионном переломе. Он способен поддерживать нормальное положение при ходьбе.
Реабилитация и последствия перелома у детей
Для полноценного восстановления требуются упражнения лфк. Их перечень составляется реабилитологом в индивидуальном порядке. Поскольку специфика лечения заключается в длительном пребывании в лежачей позе, приходится восстанавливать мышцы. Для этого назначается электрофорез или магнитная терапия. Современные методы оказывают положительное воздействие на костные ткани посредством лазера. Процедура безболезненная.
Дети гораздо быстрее реабилитируются после такого рода переломов. Важно предотвратить чрезмерную физическую активность, обеспечить ребенку комфорт и покой. Не забывайте о регулярном приеме лекарств.
Неотъемлемое свойство человеческого организма: часто при падении человек по инерции опирается на колено. Результатом такого действия становится незначительная ссадина на ноге, ушиб, а иногда тяжёлый перелом коленного сустава. Если травма произошла, важна грамотная диагностика, квалифицированное лечение и реабилитация.
По строению колено – сложное соединение скелетно-мышечной системы организма человека. За счет функциональности сустава человек способен двигаться, сидеть, приседать. Обычно в здоровом состоянии сустав сгибается до 160 градусов, если колено в согнутом виде – до 40 градусов. Сочленение – крупнейшее в организме, выдерживает ежедневные большие нагрузки.
Перелом колена считается самой опасной из травм, одновременно это крайне незащищенный и хрупкий участок костной системы. Большеберцовая, малоберцовая и бедренная кости, надколенник – основные составляющие коленного сустава. При помощи суставной оболочки сустав предохраняется от различных повреждений и воздействий извне. Две своеобразные перегородки (мениски) соединяют нижние кости в суставе. Мениски – суставные хрящи, выравнивающие поверхность большеберцовой кости, связки и мышцы, находящиеся в суставе, поддерживают стабильность соединения костей в процессе бега, ходьбы.
Основной функцией надколенника или коленной чашечки считается защита бедренной и большой берцовой кости от боковых смещений. Он помогает мышцам и связкам эффективно работать, увеличивает силу. Большая часть травм ноги приходится на колено (60-70%), однако перелом случается крайне редко.
Разновидности переломов колена, их причины
Лечение и реабилитация травмы зависит от сломанных частей костей. Выделяют 4 формы перелома коленного сустава:
- мыщелковый перелом бедра;
- перелом коленной чашечки (надколенника);
- внутрисуставный перелом малоберцовой кости и мыщелков;
- большеберцовой кости и мыщелков.
Главные причины перелома вызваны, как правило, прямым ударом тупого предмета в колено или резким сокращением четырёхглавой мышцы бедра (происходит, когда туловище резко поворачивается, а связки коленного сустава не справляются с мощной нагрузкой).
Симптоматика травмы
Для перелома коленной чашечки характерны симптомы:
- Локальная, острая боль немедленно после травмирования, отдающая в колено и бедро. Иногда боль отдаёт в область ниже колена.
- Боль не прекращается, постепенно переходит в тупую, ноющую, нарушается чувствительность. При пальпации, надавливании на мыщелок возникает резкий болевой синдром.
- Попытки поднять или пошевелить ногой усиливают болевые ощущения.
Чем опасен перелом
В результате аварии, удара жестким предметом, уличной травмы случается перелом коленной чашечки со смещением обломков кости. Степень сложности зависит от характеристики: закрытый либо открытый. В отличие от закрытого перелома, когда кожные покровы не повреждены, при открытом переломе рвутся мышцы, ткани, сухожилия, связки, порой видна кость.
Сильные сдвиги костей надколенника либо осколков представляют большую опасность: для перелома характерно смещение частей сломанной чашечки по отношению к прочим костям. Степень тяжести смещения бывает разной, зависит от силы произошедшей травмы бокового растяжения сухожилия в разгибательном аппарате. Смещение обычно бывает горизонтальное – мышечное сухожилие тянет надколенник вверх. Из-за сокращения мышцы верхний обломок либо фрагменты образуют большой синяк, в конечном итоге опускающийся вниз к стопе. Осколки разобщаются, образуя расщелину.
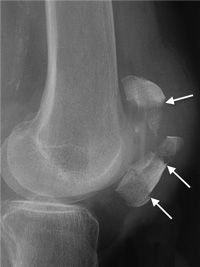
Перелом со смещением бывает многооскольчатый, лечение проводится хирургической операцией. Последствия нехирургического метода бывают непоправимы: возможен риск неправильного срастания костей. Подобное приводит к нарушению подвижности сустава в будущем, инвалидности. Операция проводится с помощью болтов и проволоки. Реабилитация сломанной части ноги крайне продолжительная, повторная операция по удалению болтов и проволоки производится лишь через 2 года.
Сильный болевой синдром, невозможность повернуть или согнуть ногу, обширная опухоль колена и внутренняя гематома – главные признаки перелома.
Симптомы перелома надколенника со смещением проявляются:
- хрустом, слышимым при переломе, с последующей невыносимой болью, отдающей в колено, чуть ниже колена, в бедро;
- уменьшением поврежденной конечности (заметно даже невооруженным глазом);
- подвижностью кости в неестественных направлениях;
- повреждением мышечных, даже кожных тканей, если обломки сильно смещены.
Важно: фрагменты костей должны соединяться вовремя, избегая серьёзных последствий: функции колена восстановить будет крайне трудно, человек не сможет нормально передвигаться.
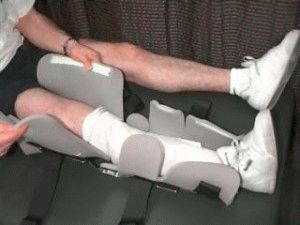
Меры первой помощи и способы лечения
Симптомы становятся сигналом к немедленному обращению к врачу. Если пострадавший, к примеру, находится в лесу, где отсутствует возможность быстро попасть в травмпункт, а признаки тяжёлой травмы явно выражены, требуется оказать больному первую неотложную помощь. Состоит из ряда этапов:
- Помните важность незамедлительной транспортировки пострадавшего в больницу.
- Не вправлять самостоятельно колено, действие чревато тяжелейшими осложнениями. Нельзя сгибать и разгибать колено.
- Если перелом открытый, остановить кровотечение наложением жгута. Завязывают чуть выше перелома. Запомнить либо записать точное время наложения жгута. Жгут делают из любых подручных средств, даже из разорванной рубашки.
- Ногу зафиксировать в неподвижном состоянии, чтобы избежать дополнительного смещения сустава или обломка кости. Теперь разрешено транспортировать больного в травмпункт.
Лечение травмы коленного сустава полностью зависит от вида перелома. Перед лечением потребуется сделать тщательный анализ травмы рентгенологическим обследованием. Врач исключит отсутствие патологий, потом назначит курс терапии. В случае необходимости для уточнения диагноза назначается пункция сустава или МРТ. Если перелом несложный, без смещения, лечение бывает консервативным:
- Обезболивание травмированного участка конечности местными анестетиками.
- Выпрямление и фиксация поврежденной конечности до недвижимости.
- Накладывание гипса на участок ноги до лодыжки.
Перелом обычно лечится 4 – 6 недель. В указанный период нельзя нагружать больное колено, пациенту рекомендуют использовать для передвижения костыли. После консервативного лечения больному необходима длительная реабилитация, восстановить подвижность сустава и силу мышц нередко сложно.
При тяжёлом переломе чашечки колена со смещением (более 2 мм), с множественным количеством осколков, без операции устранить смещение невозможно, действия врача:
- Оперативным вмешательством врач восстанавливает сустав, складывая из обломков.
- При помощи спиц закрепляется коленная чашечка. При восстановлении сустава используются болт-стяжка и проволока.
- Множественные осколки сшиваются специальным шнуром из лавсана, маленькие осколки удаляются.
- Накладывается повязка из гипса сроком до полутора месяцев.
В послеоперационный период потребуется выполнять ряд мер:
- во избежание отёка держать ногу на возвышенности;
- снижая риск тромбоза и возникновения эмболии, шевелить пальцами и стопой;
- когда разрешат ходить, опираться на ногу с максимальной позволительной силой, избегая сильной боли.
Чтобы результат лечения оказался быстрым и положительным, необходима реабилитация физического здоровья и психологического. В случае необходимости с больными, получившими тяжёлые травмы, работает психолог.
На протяжении лечения делаются контрольные рентгенологические снимки, чтобы избежать патологий. Помните, сроки лечения зависят от степени сложности перелома.
После снятия гипса показана реабилитация травмы ноги в виде физиопроцедур, лечебной физкультуры – для минимизации осложнений. Если не выполнять требования врача, подвижность ноги можно восстанавливать в течение многих месяцев. Реабилитация подразумевает удаление крови из сустава специальной инъекцией.
Способы восстановительных процедур
Восстановительные меры с использованием ЛФК, специальных видов массажа способствуют тому, что реабилитация проходит быстро, а функции скелетно-мышечной системы восстанавливаются. Важна регулярность выполнения процедур.
В качестве восстановительного лечения часто используют упражнения с мячом (приседания), спортивные тренажеры (беговую дорожку, велотренажер). Лечебные упражнения нужно проводить строго под наблюдением врача-физиотерапевта.
Четкое выполнение инструкций врача, своевременная реабилитация, полноценное питание помогут быстро восстановить утраченные функции организма и жить полноценной жизнью.
Читайте также:


