Синдром кобба ангиоматоз кожных покровов и спинного мозга
Основными проявлениями синдрома Кобба являются сосудистые кожные пятна на туловище и ангиомы, которые локализуются в позвоночном канале. До настоящего времени случаи заболевания носили спорадический характер. Размеры и внешний вид пятен на коже могут значительно варьировать. Эти кожные пятна, как правило, располагаются на уровне тех же сегментов, где располагаются сосудистые опухоли (ангиомы), в позвоночном канале. Локализация ангиом уточняется с помощью КТ и МРТ, миелографии и спинальной ангиографии. Заболевание обычно проявляется в возрасте от 2 до 36 лет.
Наиболее характерным неврологическим синдромом при данной патологии является нижний парапарез (реже тетрапарез). Поражение спинного мозга в виде парапареза, расстройств чувствительности и тазовых нарушений могут развиваться остро (в течение нескольких часов или дней) либо постепенно (в течение нескольких лет). При экстрамедуллярных ангиомах вначале появляются корешковые боли.
Заболевание протекает с обострениями, вызванными геморрагиями в области аневризматических разрастаний. Однако эти обострения быстро проходят. Для диагностики этого заболевания необходимо исследование глазного дна. Для подтверждения диагноза проводится ангиографическое исследование, а также КТ или МРТ.
17.8. Ретинооптикомезенцефальный ангиоматоз (синдром Бонне-Дешанта-Блана)
Заболевание характеризуется сочетанием врожденной интракра-ниальной аневризмы с ветвистой аневризмой сетчатки глаза, которая представляет собой расширение извилистых артерий и вен. Поражение всегда одностороннее.
Клиническая картина. К числу глазных симптомов относят умеренно выраженный экзофтальм, иногда можно увидеть его пульсацию, пульсирующий шум. Возможно поражение глазодвигательных нервов (диплопия, асимметрия глазных щелей). Часто страдают волокна зрительного пути, что проявляется гемианопсией. Нередко встречаются подкожные артериовенозные аневризмы. Неврологические симптомы, обусловленные аневризматическими образованиями, могут быть самыми разнообразными. Чаще всего при этом имеют место альтернирующие синдромы, обусловленные поражением ствола головного мозга.
Наследственные заболевания с преимущественным поражением пирамидной системы
Семейная спастическая параплегия Штрюмпелля
Семейная спастическая параплегия выделена в самостоятельную нозологическую единицу в 1886 г. Штрюмпеллем, именем которого она впоследствии и была названа. Описаны аутосомно-доминантный и аутосомно-рецессивный типы наследования. Патологические изменения представлены в виде двусторонней дегенерации пирамидных путей в боковых столбах спинного мозга, как правило, ниже шейного утолщения. В редких случаях процесс захватывает шейное утолщение и ствол головного мозга. В меньшей степени и реже могут поражаться задние столбы и мозжечковые пути.
Изолированная наследственная спастическая параплегия чаще наследуется по аутосомно-доминантному типу. Ген данной формы картирован на длинном плече 14-й хромосомы, а также на хромосоме 15q. Выделена также Х-сцеиленная форма спастической параплегии с локализацией гена в локусах X q 28.
Клиническая картина. Первые жалобы больных параплегией Штрюмпеля представлены скованностью в ногах при ходьбе, стягивающими судорогами и быстрой утомляемостью ног. По мере развития болезни появляется типичная спастическая походка. Тонус мышц ног постепенно нарастает, при этом спастичность мышц превалирует над парезом. Сухожильные рефлексы повышены, появляются клонусы стоп, патологические рефлексы. Нередко отмечаются контрактуры суставов и деформация стоп (по типу стопы Фридрейха), выраженный поясничный лордоз. Тазовые функции в типичных случаях не страдают. Руки вовлекаются реже и в более позднем периоде развития болезни (повышение рефлексов, патологические рефлексы). Иногда выявляются негрубые псевдобульбарные симптомы. Интеллект не страдает.
Выделяют два типа болезни: параплегия первого типа начинается в возрасте до 35 лет, протекает доброкачественно, парезы бывают редко, преобладает повышение тонуса и рефлексов. Многие больные продолжают работать до преклонного возраста. Параплегия второго типа начинается после 35-40 лет, быстро прогрессирует, приводя к тяжелой инвалидизации, и характеризуется, кроме выраженной спастичности, отчетливыми парезами, нарушением глубокой чувствительности и тазовых функций.
Наследственная спастическая параплегия с нарушением зрения характеризуется атрофией зрительных нервов или пигментной дегенерацией сетчатки и наследуется чаще по аутосомно-рецессивному типу.
Синдром Тгоуег наследуется по аутосомно-рецессивному типу. Начинается заболевание в детском возрасте с задержки моторного развития и речи, затем появляются изменения походки. Кроме спастического пареза ног, отмечается дизартрия, амиотрофия рук и ног, псевдобульбарный синдром. Часто имеет место хореоатетоз конечностей и мышц лица, нистагм, нарушения вертикального движения глазных яблок.
Встречаются формы семейной спастической параплегии с задержкой психического развития, с изменением кожи в виде ихтиоза, с прогрессирующей сенсорной невропатией в ногах, с мозжечковой атаксией.
Диагноз при подозрении на болезнь Штрюмпелля ставится на основании характерной клинической картины - нижнего спастического парапареза с преобладанием мышечного тонуса над парезом, медленного прогрессирования болезни, деформации стоп и атрофических изменений спинного мозга по данным МРТ.
Лечение спастической параплегии симптоматическое. Используют препараты, снижающие мышечный тонус: мидокалм, баклофен, сирдалуд (тизанидин). Баклофен применяется в дозе 10-30 мг, сирдалуд - 10-20 мг (3 раза в сутки).
Из методов физиотерапии применяют электрофорез с оксибут-ратом натрия на ноги, парафин, расслабляющий массаж и ЛФК (для профилактики контрактур). Показаны витамины группы В, ноотропы, а при амиотрофиях - витамин Е, АТФ, ретаболил.

- Боль в животе
- Высыпания на коже в виде бляшек
- Кровотечения
- Нарушение зрения
- Новообразования на коже
- Повышенная температура
- Повышенное потоотделение
- Потеря зрения
- Сосудистые звездочки
Ангиоматоз — это патологическое состояние, при котором происходит разрастание кровеносных сосудов, из-за чего образуется опухоль. Развитие ангиоматоза происходит параллельно с различными врожденными аномалиями и сбоями в работе иммунной системы. Разрастание кровеносных сосудов может охватить кожный покров, внутренние органы, головной мозг, органы зрения и другие системы организма.
- Этиология
- Классификация
- Симптоматика
- Диагностика
- Лечение
- Прогноз
Этиология
Определенной этиологической картины такое заболевание не имеет, но ученые предполагают, что это может быть:
- генетическая предрасположенность;
- низкий иммунитет;
- раковые новообразования;
- патологическое развитие плода.
Также следует сказать, что бывает системное поражение и местное. К местному относится поражение различных частей тела, а именно: сосуды лица, глотки, глаз, внутренних органов и многого другого. А вот системное поражение затрагивает одновременно все тело: кожу, кости, внутренние органы, нервную систему.
Как правило, местное поражение не представляет угрозу для жизни больного: оно имеет доброкачественный характер. Системное же приводит к нарушению в работе внутренних органов, из-за чего может развиться неврологическое отклонение и начаться кровотечение.
Классификация
На сегодняшний день в медицине следующая классификация такого патологического процесса:
- Ангиоматоз сетчатки. Встречается очень редко, характеризуется ангиоматозным и кистозным образованием в сетчатке, нервной и эндокринной системе и других внутренних органах. По причине разрушения тканей глаза, ухудшается зрение. Развивается глаукома, из-за которой можно полностью потерять зрение.
- Кобба или ангиоматоз, поразивший кожу и спинной мозг.
- Бациллярный ангиоматоз. На коже начинают появляться бляшки, схожие с саркомой Капоши. Помимо кожного покрова, болезнь охватывает внутренние органы, селезенку, печень, кости. Необходимо отметить, что бациллярный ангиоматоз имеет и другое название ‒ печеночный.
- Бактериальный ангиоматоз. Он проявляется у больных с ВИЧ-инфекцией, немного реже при раковых образованиях, поражает слизистую оболочку рта, кожный покров. При этом появляются такие симптомы, как увеличение температуры, повышенное потоотделение, боль в животе, анемия. Диагностировать его можно по результатам проведенного гистологического исследования. Используют системное лечение с применением определенных лекарственных препаратов.
- Синдром Штейнера – Фернера – это последствие опухолей, развивающихся в организме.
- Ангиоматоз Штурге-Вебера. Он еще имеет и другое название – энцефалотригеминальный ангиоматоз. Ангиомы поражают головной мозг и кожный покров лица. Также он оказывает действие на развитие глаукомы.
- Диффузный (венозный ангиоматоз) – сосудистое новообразование, которое включает в себя несколько ангиом. Венозно-кавернозный развивающийся ангиоматоз ‒ это многокамерные полости из сосудов, заполненные кровью. Их температурный режим немного выше окружающей ткани. Отличительной чертой венозного ангиоматоза является увеличение пораженного органа и образование венозных каверн.
Особенно опасна лейомиома, когда начинается увеличение ее сосудов. Такое состояние может привести к перерождению в раковую опухоль. В том или ином случае не стоит заниматься самолечением, необходимо обратиться к врачу.
Симптоматика
Местное поражение не может переродиться в злокачественное образование.
Однако системное в своем развитии может проявляться различными симптомами, например:
- появление большого количества ангиом;
- появление телеангиэктазий в различных внутренних органах;
- появление кровотечений;
- возможна слепота;
- образование сосудистых пятен.
Помимо этого, системное поражение охватывает большой участок. С появлением других очагов поражения они начинают сливаться в один. Например, когда охвачена одна конечность, происходит нарушение ее функционирования. Также эта форма проявляется кровотечением, обширными трофическими язвами. На мягких тканях и коже начинают разрастаться сосуды различного диаметра.
Обычно это хроническая форма ангиоматоза. Состояние пациента в будущем будет зависеть от области поражения и размера образования.
Диагностика
Диагностическими методами этой патологии являются:
- рентген;
- лабораторный анализ крови;
- магнитно-резонансная томография;
- ангиография – позволяет определить, какого размера образование, как связано с крупными сосудами и внутренними органами.
Также назначается консультация хирурга и онколога.
В последнее время часто для диагностики ангиоматоза используют компьютерную томографию. Она поможет установить наличие патологии даже на ранних этапах развития, когда болезнь еще не проявляет никаких симптомов. Таким образом будет начато своевременное лечение, и дальнейший прогноз будет благоприятным.
По результатам диагностических мероприятий, а также принимая во внимание данные, которые были собраны в ходе первичного осмотра, врач назначит дальнейшие терапевтические мероприятия.
Лечение
В зависимости от локализации патологии, области поражения и проявляемых симптомов, будет назначено соответствующее лечение:
- проведение оперативного вмешательства, в ходе которого будут иссечены образовавшиеся опухоли;
- рентгенотерапия;
- криотерапия;
- противосудорожные и психотропные препараты;
- лекарственные средства против кровотечений;
- препараты, восстанавливающие тонус сосудов;
- проведение тампонации кровоточащих сосудов;
- при сильной кровопотере, больному проводят переливание крови и эритроцитов.
Такая патология часто поражает эпилептиков. Тогда назначается применение лекарственных средств. Во время приступов прописывают одни препараты, а в качестве длительного применения следует использовать другие.
Прогноз
Дальнейший прогноз патологии во многом зависит от формы заболевания. Если лечение будет начато своевременно, то серьезных осложнений, которые бы стали причиной существенного ухудшения качества жизнедеятельности, можно избежать. Во всех остальных случаях данный патологический процесс может привести к инвалидности.

Патологическое состояние, провоцирующее опухоль из-за широкого разрастания кровеносных сосудов называется синдром Штурге-Вебера или Стрендж-Вебера. На коже лица, мозговых оболочках возникают ангиомы, повышается внутриглазное давление (глаукома). Чаще всего прогноз не утешителен. Но что же это за патология? Можно ли что-то предпринять для лечения ангиоматоза?
- Что это такое
- Почему появляется
- Разновидности
- Чем опасно
- Как проявляется
- Сосудистые опухоли на лице
- Судорожные приступы
- Проблемы с давлением
- Иные
- Диагностика
- Контроль и прогнозы
Что это такое
Ангиоматоз – что же это такое? По простому – это порок развития сосудов, врождённый или наследственный, в народе прозвали – поцелуй ангела. В результате чего происходит обширное разрастание с образованием ангиом.
Они могут захватить внутренние органы, оболочки головного мозга, кожные покровы, многие системы организма. Поэтому у человека наблюдаются общие проблемы не только с функционированием органов. Также нередки и неврологические — олигофрения, отставание в психологическом плане.
Страдает оболочка глаз. Постоянный спутник болезни – это глаукома, помутнение и плохое зрение. Негативных последствий масса.

Патология входит в список прогрессирующих нейрокожных заболеваний. Встречается очень редко: у одного человека из ста тысяч.
Почему появляется
К сожалению, подробные причины развития патология изучены не до конца и врачи до сих активно исследуют данную область. Выделяют несколько основных:
- наследственность и генетическая предрасположенность;
- эмбриональное нарушение в период беременность, в том иное интоксикация, воздействие никотина, алкоголя, наркотиков, половые инфекции;
- отравление химикатами при вынашивании ребёнка;
- побочные действия от некоторых медикаментов;
- недостаточный иммунитет и аутоиммунные заболевания;
- раковые новообразования.

Учёные относят это заболевание к факоматозным. При них наблюдаются нарушения в работе нервной системы, функционировании внутренних органов. Изменяется цвет кожных покровов — появление пятен и ангиом.
В период гестации происходит нарушение одновременно двух зародышевых листков, именно из них в дальнейшем происходит развитие кожных покров, нервной системы, сосудов и органов.
Также к болезням этой группы относят:
- туберкулезный склероз Бурневилля;
- синдром Луи-Бар;
- нейрофиброматоз Реклингхайзена.
Объединяет патологии – наследственность, а ещё одна закономерная черта – это постоянное усиление симптомов, что приводит к необратимым последствиям и осложнениям.
Разновидности

Ангиоматоз подразделяют на три вида.
- Поражена зона лица или же наличие сосудистых опухолей и глаукомы одновременно.
- Разрастание сосудов только на оболочках головного мозга.
- Образование сосудистых пятен на лице, в мозгу и допускается наличие глаукомы.
Чем опасно
Синдром несёт серьёзную угрозу для здоровья человека и, если игнорировать лечение, то могут развиться тяжёлые последствия:
- потеря зрения;
- нарушения кровообращения в мозгу;
- неэстетичный внешний вид, дефектные пятна на лице — очаги ангиоматоза в основном локализуются на лице;
- неврологические проблемы, вплоть до идиотизма;
- сухотка спинного мозга.

К сожалению, профилактических мер не существует, потому что болезнь не изучена до конца и многие факторы развития остаются неизвестны.
Она зачастую приводит к проблемам психологического характера. Чтобы сгладить последствия и течение патологии следует тщательно соблюдать лечение, прописанное врачом.
Как проявляется
Основные классические симптомы.
Пятно обычно покрывает одну сторону, захватывая часть лба, скулы, носа и губы. Это связано с тем, что эта часть находится под воздействием первой и второй ветви тройного нерва, который поражается при наличии болезни. В некоторых случаях пятно может быть на обеих сторонах. Появляться при рождении или же со временем.
Это непроизвольные движения конечностей. Наблюдаются на противоположней стороне лица от сосудистой опухоли. Это происходит из-за воздействия ангиомы на кору головного мозга. В некоторых случаях эти движения могут закончиться непроизвольным мочеиспусканием, обмороком и конвульсиями всего тела. Эти симптомы проявляются в первый год жизни ребёнка.

Внутриглазное давление повышено или же выявлена глаукома.
Дополнительно могут присутствовать и другие:
- малая чувствительность и слабость конечностей, что находятся с другой стороны от ангиомы;
- нарушение зрения – происходит кратковременное помутнение или же может развиться глаукома, полная потеря функции;
- когда очаги расположены на затылочной области, то возможно полное выпадение некоторых полей зрения;
- задержка психологического и умственного развития, рассеянностью, невнимательность, заторможенность, снижение памяти;
- хроническая головная боль;
- нестабильное эмоциональное состояние ребёнка: плаксивость, гиперактивность, раздражительность, агрессивность.
У больных происходит увеличение глаз, помутнение роговиц – это связано с повышением внутричерепного давления.

Диагностика
Для определения диагноза врач проводит комплекс процедур.

В обязательный перечень входит неврологический осмотр, консультация генетика.
Помощь нейрохирурга понадобится при хирургическом вмешательстве.
При необходимости врач может назначить дополнительные процедуры.
Контроль и прогнозы
Ангиоматоз не подлежит полному лечению. Терапия проводится только для снятия симптомов и негативных проявлений, которые мешают нормально жить. Для контроля и стабилизации состояния назначается:
- употреблять препараты для подавления судорог, прописанные доктором;
- психотропные средства, если нарушения в данной области;
- лекарства для снижения внутриглазного давления.
Удалять ангиомы придётся, если они расположены в полости черепа и несут угрозу для жизни.
Бордовое пятно на лице при желании можно замаскировать при помощи косметической операции.
Если соблюдать рекомендации и следить за здоровьем, регулярно наблюдаться в больнице, то жить с заболеванием можно. Симптомы копируются и не доставляют постоянного дискомфорта. Однако, при игнорировании терапии последствия могут быть серьёзные: потеря зрения, инвалидность, неврологические и психические нарушения и даже летальный исход. Главное в борьбе – своевременно начать лечение.
Если человек обнаружил растущую опухоль на коже, то есть причины для беспокойства. Заболеваний множество, среди которых и ангиоматоз кожи. Это заболевание не самостоятельное, а целая группа таковых, характерные и ростом кровеносных сосудов в виде опухолей. Причины ангиоматоза является нарушение ЦНС (центральная нервная система), а также иных внутренних органов человека.
Современная медицина выделяет следующие виды ангиоматоза:
Причины
Причины, по которым появляется ангиоматоз различные. Однако для начала стоит отметить, что опухоль ангиоматоз, по своему распространению, может быть системным и местным. Местным его называют, потому что он прогрессирует на конкретной части тела.
Чаще прослеживается разрастание сосудов возле губ, ротовой полости, трахеи, глотки, слизистой носовой оболочки, в глазной сетчатке, печени, желудке и кишечном тракте и так далее.
Местному типу также характерно покрытие сосудистыми пятнами, ангиомы у пожилых людей, сосудистые кожные невусы.
Ко всему прочему, слабый иммунитет, вредоносные новообразования могут также являться причиной заболевания.
Симптомы
Как правило, местный тип не подлежит дальнейшему злокачественному развитию болезни. В случае с системным прогрессированием, наблюдаются различные симптомы ангиоматоза. Здесь появляется большое количество ангиом, телеангиэктазий в разных внутренних органах, сосудистых пятен.
Развитие системного ангиоматоза проявляется в увеличении размера пораженного участка, могут возникнуть другие провоцирующие очаги. К примеру, аномалия поразила конечность целиком и разрушила ее функционирование.
Данная форма ангиоматоза подразделяется на ряд врожденных болезней (болезнь Гиппеля-Линдау), синдром Рандю-Ослера. Здесь не исключено возникновения кровотечения и трофических язв, также возможен рост сосудов различных диаметров на кожном покрове, мягких тканях.
Болезнь протекает на хронической стадии. Дальнейшее состояние пациента будет зависеть от размера опухоли и ее размещение.
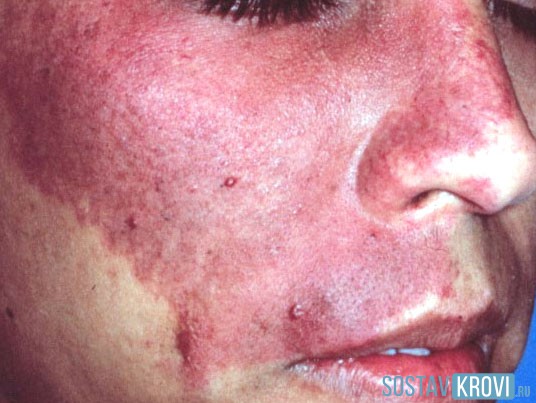
Пигментный невус Штурге-Вебера
Диагностика
Чтобы врачу правильно продиагностировать пациента, для начала ему следует выявить на какой стадии находиться ангиоматоз. Безусловно делается рентген, анализ крови, магнитно-резонансная томография. Помимо общего анализа, берут биохимический анализ крови. Проводят ангиографию. Она предоставляет подробную информацию о растущей опухоли, ее размере и как она связана с другими большими сосудами, паренхиматозными органами. Также, больному потребуется проконсультироваться и обследоваться в хирургическом и онкологическом отделениях.
В современной медицине диагностика ангиоматоза с помощью КТ (компьютерная томография) становится все более популярной. Благодаря ей врачам удалось выявить наличие заболевания на ранних бессимптомных стадиях болезни.
Своевременное принятие мер по лечению этого заболевания обеспечит дальнейшее прогнозирование пациента. Не исключается также хирургическое вмешательство, что гораздо быстрее поможет бороться с недугом, а также через некоторое время повторное обследование. Больные и их близкие обязаны обследоваться стабильно раз в год.
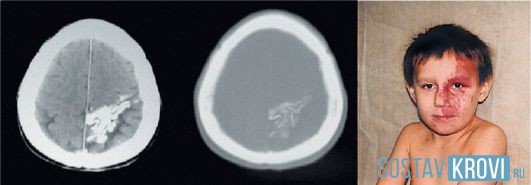
Ангиоматоз на КТ головного мозга
Лечение
В зависимости от типа и расположения клинических патологий, назначается соответствующее лечение ангиоматоза:
- действенное хирургическое вмешательство – удаление образовавшихся новообразований;
- рентгенотерапия;
- криотерапия – лечение организма невысокими температурами;
- назначаются медикаменты против судорог и психотропные средства;
- средства, восстанавливающие сосуды и останавливающие кровотечение;
- тампонация кровоточащих сосудов, назначают вдобавок гемофобин, гемостатическую губку;
- при возникновении постгеморрагической анемии проделывают процедуру по переливанию крови и нужного количества эритроцитов.
При ангиоматозе, нередко можно встретить больного, страдающего эпилепсией. В этом случае, назначается медикаментозное лечение. В периоды приступов назначается седуксен, для длительного применения применяют депакин, карбамазепин, финлепсин, вальпроевая кислота.
Следует помнить, что назначенные препараты против судорог не устраняют очаг пульсаций в мозгу. Эта эпилепсия зачастую оказывается безопасной по отношении обычного лечения, ввиду этого больным прописывают несколько средств, комбинируя их.
- 21 Июля, 2018
- Дерматология
- Мария Чернова
Ангиоматоз – это системное заболевание, характеризующееся нарушением функционирования центральной нервной системы (ЦНС) и других органов и систем организма. Рассмотрим все аспекты данного вопроса.
Формы заболевания
Итак, по порядку. Современной медициной выделяются следующие формы ангиоматоза:
- Синдром Штурге-Вебера, характеризующийся ангиомами на мягкой оболочке мозга и лице и развитием глаукомы (у 20 % пациентов).
- Бациллярный, имеющий бактериальную природу.
- Синдром Штейнера-Фернера, проявляющийся точечными расширениями сосудов в сочетании с эритемой лица.
- Диффузный ангиоматоз – образование ангиом разной локализации.
- Ангиоматоз Капоши, характеризующийся появлением ангиом в кровеносных сосудах.
- Синдром Кобба - поражение спинного мозга и кожи.
- Ангиоматоз сетчатки, проявляющийся формированием ангиом в сетчатке и ЦНС, что ведет к разрушению зрительных тканей и слепоте.
Рассмотрим подробнее бациллярный ангиоматоз. Болезнь была описана в 1983 году. В начале 90-х годов удалось определить возбудителей - Bartonella henselae (возбудитель фелиноза) и Bartonella quintana (возбудитель траншейной лихорадки).
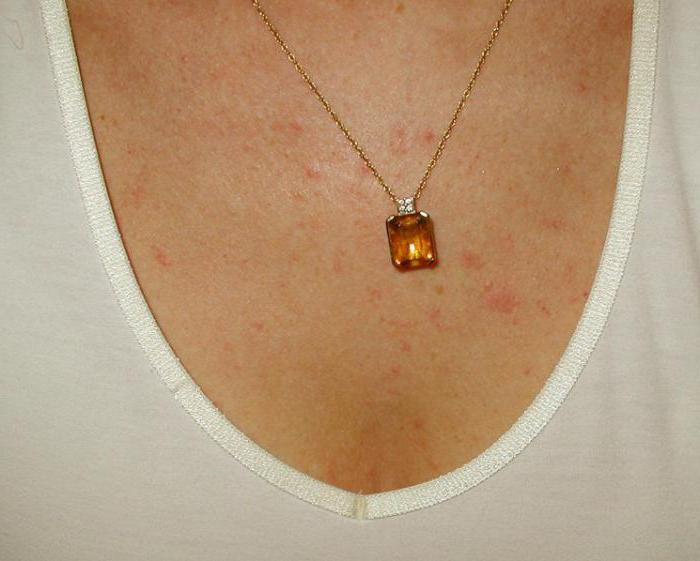
Причины бациллярного ангиоматоза
Заражение человека B. henselae происходит при кошачьих и собачьих укусах, царапинах. Также инфицирование возможно в результате попадания слюны животного на поврежденный участок кожи. Распространителями инфекции среди кошек и собак являются блохи. Инфекция может передаваться человеку и непосредственно от блох. Источником B. quintana являются мелкие грызуны и их эктопаразиты, платяная вошь, бездомные и люди низших слоев общества.
Факторы риска
Следующий момент. К факторам риска развития бациллярного ангиоматоза относятся:
- наследственные заболевания;
- наличие злокачественных опухолей;
- нарушения функционирования иммунной системы (ВИЧ-инфекция).
Симптомы бациллярного ангиоматоза
В зависимости от локализации различают несколько типов данного заболевания:
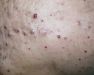
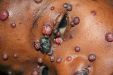
Наиболее распространенная разновидность. Бациллярный ангиоматоз кожи характеризуется образованием болезненных мелких красно-фиолетового цвета папул. Они постепенно разрастаются и превращаются в узелки или приподнимаются над поверхностью кожи подобно перуанской бородавке. Сначала поверхность папул гладкая, позже становится геморрагической с небольшими участками некроза. Поскольку папулы затрагивают сосуды кожи, при повреждении они кровоточат. Иногда встречаются целлюлитные бляшки.
При подкожном заболевании формируются узловатые сплетения диаметром несколько сантиметров. Они располагаются в слоях эпидермиса на любом участке тела, включая спину и голову. При отсутствии необходимого лечения подкожные узлы прорастают на поверхность кожи, становясь рыхлыми, и могут инфицироваться.
Костный тип заболевания обычно предшествует кожному. Поражение заключается в разрушении костной ткани и затрагивает чаще всего длинные трубчатые кости (лучевую, бедренную, малоберцовую). Встречается бациллярный ангиоматоз черепа, позвонков и ребер. Костные поражения возникают в одном или нескольких местах. Основным симптомом данного вида бациллярного ангиоматоза являются боли в конечностях.
При гастроинтестинальном типе ангиоматознные папулы образуются на слизистой оболочке желудка, тонкого и толстого кишечника. В результате слизистая становится холмистой.
Экстраполостной тип характеризуется наличием большого прорастающего в кишечник внутрибрюшного образования, что приводит к кровотечениям в ЖКТ. В результате увеличения брюшных, перипанкреатических и портопеченочных узлов происходит сдавливание главного желчного протока и развитие желтухи механического характера.
Данный тип характеризуется формированием полипоидных образований в бронхах и трахее. В некоторых случаях происходит обструкция гортани.
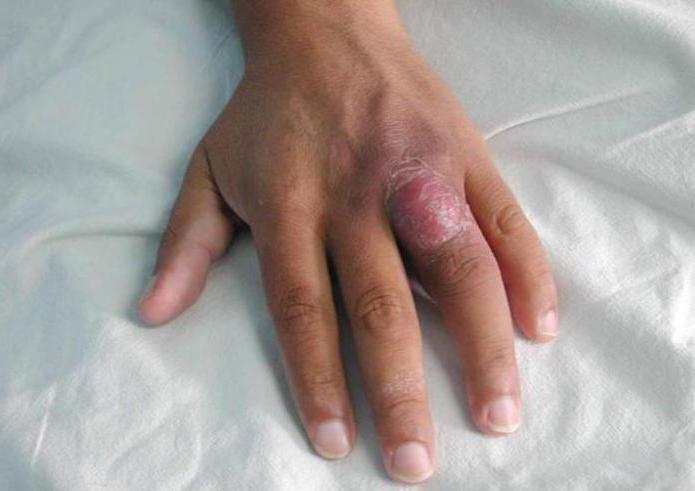
Общими симптомами для любого типа бациллярного ангиоматоза являются лихорадка, недомогание, головная боль, рвота, снижение аппетита. При генерализации инфекции развивается энцефалит, асептический мененгит, хроническое нарушение функционирования ЦНС и психические расстройства.
Диагностика заболевания
Первичный осмотр позволяет выявить наличие, характер и расположение папул, а также оценить степень тяжести заболевания. Гистологическое исследование крови при бациллярном ангиоматозе позволяет наблюдать пролиферацию капилляров, в которых хорошо заметны эпителоидные эндотелиальные клетки с митозами и увеличенными ядрами.
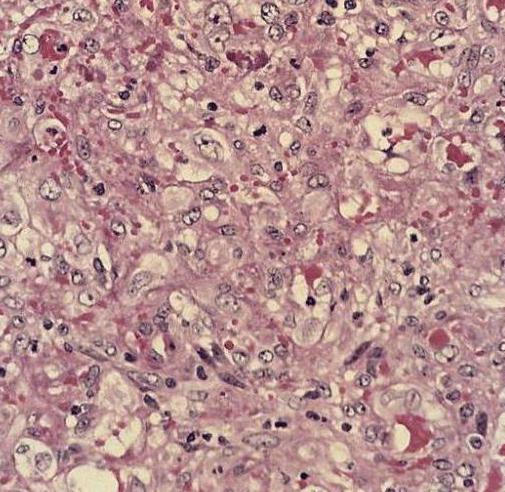
Важный момент. Перед постановкой диагноза необходимо проводить дифференциальную диагностику с рядом заболеваний, имеющих сходство с бациллярным ангиоматозом (пиогенной гранулемой, саркомой Капоши, ангиокреатомой и другими).
Терапия
И напоследок. Лечение бациллярного ангиоматоза заключается в антибиотикотерапии (эритромицин, доксициклин, тетрациклин, миноциклин, ципрофлоксацин и норфлоксацин). При одиночных очагах поражения назначаются местные терапевтические процедуры: иссечение, криотерапия или электрохирургия. При задержке необходимых лечебных мероприятий возможен летальный исход заболевания.

Продолжительность лечения составляет от двух недель до нескольких месяцев. Если случаются рецидивы бациллярного ангиоматоза (при ВИЧ-инфекции), терапия носит пожизненный характер. Для предотвращения повторного развития заболевания рекомендуется избегать контакта с переносчиками заболевания, прежде всего с кошками и собаками.
Читайте также:


