Симптомы поражения сегментарного аппарата спинного мозга
Для топической диагностики спинного мозга имеет значение то обстоятельство, что между симпатической иннервацией и чувствительной сегментарной иннервацией кожи нет полного соответствия.
Так, СVIII-DIII сегменты бокового рога спинного мозга дают симпатическую иннервацию для шеи и головы, DIV-DVII-для рук, DVIII -DIX - для туловища, DX -LIII -для ног. Что касается связи узлов пограничного симпатического ствола с периферическими нервами, то она представляется в следующем виде. От верхнего шейного узла идут серые соединительные ветви к I-IV шейным нервам. Средний, нижнешейный и I грудной соединяются в один узел - звездчатый. Он связан с V-VIII шейными и I грудным нервами. От грудных ганглиев идут соединительные волокна к каждому грудному нерву, от поясничных - к поясничным нервам. К первому поясничному нерву идет соединительная веточка от последнего грудного ганглия. От последнего поясничного ганглия симпатическая веточка направляется к V поясничному нерву. Наконец, крестцовые симпатические узлы связаны с крестцовыми нервами. Полностью совпадает с чувствительной сегментарной иннервацией кожи иннервация вазодилататоров, центры которых располагаются по всему длиннику спинного мозга соответственно сегментам спинного мозга.
Поражение боковых рогов спинного мозга . Поражение боковых рогов спинного мозга сопровождается нарушением функции потоотделения, салоотделения, пигментного обмена, пилоэрекции, вазомоторов. Могут наблюдаться расстройства со стороны внутренних органов, особенно в остром периоде заболевания и главным образом при локализации процесса в грудном отделе.
В участках тела соответственно сегментарной симпатической иннервации наступают трофические расстройства (гипертрихоз, гиперкератоз, истончение кожи, костей, суставов, пролежни и др.). Что касается расстройства со стороны внутренних органов, то они могут сводиться к нарушению специфической для данного органа функции, нарушению его васкуляризации и связи с другими внутренними органами. В легких возникают застойные явления, в сердце - нарушение ритма сердечной деятельности, иногда боли типа стенокардии. В органах брюшной полости нарушения спинальной симпатической иннервации могут проявляться болями, дискинезией и секреторными расстройствами.
Особое топико-диагностическое значение имеет вовлечение в патологический процесс центра симпатической иннервации глаза, расположенного в сегментах СVIII – D1 бокового рога. Поражение этих сегментов вызывает нарушение симпатической иннервации глаза, известное под названием симптома Клода Бернара - Горнера. Сущность симптома заключается в опущении века (птоз) и сужения глазной щели, западении глазного яблока (энофтальмия) и сужении зрачка (миоз) на одноименной очагу стороне. Иногда при этом наблюдается депигментация радужки. Появление симптома Горнера обусловлено выпадением функции трех мышц, иннервируемых симпатическими волокнами. Известное значение в возникновении анофтальмии приписывали также уменьшению тургора ретробульбарной клетчатки. По некоторым современным данным, подтверждаемым офтальмометрией, истинной анофтальмии при этом синдроме нет. Кажущееся западение глазного яблока обусловлено сужением глазной щели.
Поражение симпатических узлов . Общим для поражения симпатических узлов на любом уровне являются своеобразные жгучие боли, секреторные, вазомоторные и трофические нарушения в участках тела, соответствующих зонам иннервации. В клинической картине сочетаются обычно симптомы выпадения и симптомы раздражения.
Верхний шейный симпатический узел расположен на передней поверхности поперечных отростков II-IV шейных позвонков. На одноименной стороне при его поражении определяется описанный выше синдром Горнера - Клода Бернара. Могут отмечаться трофические нарушения в глазном яблоке: утолщение роговой оболочки, понижение внутриглазного давления и постепенное уменьшение глазного яблока, нередко депигментация радужки. Вследствие паралича вазоконстрикторов и преобладания сохранившейся функции вазодилататоров отмечается покраснение кожи лица и повышение температуры кожи. Прекращается потение половины лица и головы. Иногда изменяется волосяной покров головы, происходит депигментация волос.
Некоторые авторы приписывают поражению верхнего симпатического узла появление постепенно прогрессирующей hemiatrophia faciei.
Симптомы раздражения складываются из экзофтальмии, расширения глазной щели, мидриаза, гипергидроза, сосудистого спазма в местах, симпатическая иннервация которых осуществляется верхним шейным узлом.
Поражение звездчатого узла . Этот узел, как уже было сказано, составляется из среднего, нижнего и первого грудного узлов. Расположен он на поперечном отростке VII шейного позвонка. Вовлечение в процесс звездчатого узла вызывает ряд черепно-лицевых симптомов, наблюдающихся и при поражении верхнего шейного узла, так как через звездчатый узел проходят преганглионарные волокна для верхнего шейного узла. Сюда относятся синдром Горнера, нарушение симпатической иннервации лица и головы. С другой стороны, при этом выявляются симптомы, относящиеся к поражению самого звездчатого узла. В верхней части грудной клетки и в руке, за исключением внутренней части плеча, получающей симпатическую иннервацию непосредственно от второго и третьего грудных узлов, отмечаются симпатические нарушения - симпатальгии, иррадиирующие по всей руке и верхним отделам грудной клетки. Во всей этой зоне нарушаются функции потоотделения, пилоэрекции, вазомоторики либо по типу выпадения, либо по типу ирритации. Могут наступить трофические нарушения. Часто при этом в лице, руке и верхних отделах грудной клетки отмечается понижение температурной и болевой чувствительности по типу полукуртки, полушлема. Так как глубокая чувствительность здесь не нарушается, иногда создается необходимость дифференцировать поражение симпатических узлов от сирингомиелии. Следует заметить, что нарушение чувствительности при поражениях звездчатого узла обычно изменчиво, не достигает большой интенсивности, тесно связано с болевым синдромом и при ослаблении последнего быстро сглаживается. При поражениях левого звездчатого узла возникают боли в области аорты, сердца, что создает картину стенокардии. Нередко при этом имеют место преходящие нарушения мозгового кровообращения.
Грудные симпатические узлы лежат на передней поверхности головки ребер. Поражение их вызывает нарушение симпатической иннервации в соответствующих сегментарных зонах. Как уже было сказано выше, при поражении грудных симпатических узлов нередко возникают нарушения функций внутренних, органов. Следует помнить, что второй, третий и четвертый грудные узлы дают волокна к сердечному и легочному сплетениям. Пятый - десятый грудные узлы формируют большой чревный нерв, вступающий в солнечное сплетение, девятый и десятый - малый чревный нерв, тоже оканчивающийся в солнечном сплетении.
Поясничные узлы лежат на телах поясничных позвонков, крестцовые - на передней поверхности крестца, медиально от передних крестцовых сплетений, а копчиковый узел - на передней поверхности копчика.
Поражение поясничных узлов в сочетании с одиннадцатым и двенадцатым грудными узлами вызывает симпатические нарушения преимущественно в области ног. Особого внимания заслуживают появляющиеся при этом трофические язвы ног.
Поражение крестцовых и копчиковых симпатических узлов часто сочетается с поражением тазового сплетения, так как они располагаются рядом на органах малого таза. Вовлечение их в патологический процесс проявляется симпатальгиями в области крестца, промежности, иногда на ногах.
Из висцеральных симпатических сплетений особое место занимает солнечное сплетение. С одной стороны, оно реагирует на патологические процессы, возникающие во внутренних органах брюшной полости, с другой - часто страдает первично при общих заболеваниях организма (инфекции и интоксикации). Явления раздражения сплетения выражаются в болях и дискинезиях желудочно-кишечного тракта. Симптомы выпадения определяются главным образом падением симпатического тонуса вследствие нарушения иннервации надпочечников. Проявлением этого могут быть падение кровяного давления, адинамия.
Поражение соединительных ветвей . Поражение преганглионарных соединительных ветвей характеризуется теми же симптомами, что и поражение боковых рогов. Здесь сохраняется тот же сегментарный характер распределения симпатических расстройств. Выключение белых соединительных ветвей в области DIV-DVII ведет к нарушению симпатической иннервации рук, выключение их в области DX - LII влечет за собой расстройство симпатической иннервации ног. Что касается поражения постганглионарных волокон, то здесь уже иная топография расстройств соответственно поражению тех или иных узлов симпатического пограничного ствола.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Симптомы очаговых поражений спинного мозга весьма вариабельны и зависит от распространенности патологического процесса подлинной и поперечной осям спинного мозга.
Синдромы поражения отдельных участков поперечного среза спинного мозга. Синдром переднего рога характеризуется периферическим параличом с атрофией мышц, иннервируемых поврежденными мотонейронами соответствующего сегмента - сегментарный или миотомный паралич (парез). Нередко в них наблюдаются фасцикулярные подергивания. Выше и ниже очага мышцы остаются незатронутыми. Знание сегментарной иннервации мышц позволяет довольно точно локализовать уровень поражения спинного мозга. Ориентировочно при поражении шейного утолщения спинного мозга страдают верхние конечности, а поясничного - нижние. Прерывается эфферентная часть рефлекторной дуги, и выпадают глубокие рефлексы. Избирательно передние рога поражаются при нейровирусных и сосудистых заболеваниях.
Синдром заднего рога проявляется диссоциированным нарушением чувствительности (снижение болевой и температурной чувствительности при сохранности суставно-мышечной, тактильной и вибрационной) на стороне очага поражения, в зоне своего дерматома (сегментарный тип расстройства чувствительности). Прерывается афферентная часть рефлекторной дуги, поэтому угасают глубокие рефлексы. Такой синдром обычно встречается при сирингомиелии.
Синдром передней серой спайки характеризуется симметричным двусторонним расстройством болевой и температурной чувствительности при сохранности суставно-мышечной, тактильной и вибрационной чувствительности (диссоциированная анестезия) с сегментарным распределением. Дуга глубокого рефлекса при этом не нарушается, рефлексы сохранены.
Синдром бокового рога проявляется вазомоторными и трофическими расстройствами в зоне вегетативной иннервации. При поражении на уровне CV- Т возникает синдром Клода Бернара-Горнера на гомолатеральной стороне.
Таким образом, для поражения серого вещества спинного мозга характерно выключение функции одного или нескольких сегментов. Клетки, расположенные выше и ниже очагов, продолжают функционировать.
По-другому проявляют себя поражения белого вещества, которое представляет собой совокупность отдельных пучков волокон. Эти волокна являются аксонами нервных клеток, расположенных на значительном расстоянии от тела клетки. Если повреждается такой пучок волокон даже на незначительном протяжении по длине и ширине, измеряемом в миллиметрах, наступающее расстройство функций охватывает значительную область тела.
Синдром задних канатиков характеризуется утратой суставно-мышечного чувства, частичным понижением тактильной и вибрационной чувствительности, появлением сенситивной атаксии и парестезии на стороне очага ниже уровня поражения (при поражении тонкого пучка эти расстройства обнаруживают в нижней конечности, клиновидного пучка - в верхней). Такой синдром встречается при сифилисе нервной системы, фуникулярном миелозе и др.
Синдром бокового канатика - спастический паралич на гомолатеральной очагу стороне, утрата болевой и температурной чувствительности на противоположной стороне на два-три сегмента ниже очага поражения. При двустороннем повреждении боковых канатиков развиваются спастическая параплегия или тетраплегия, диссоциированная проводниковая параанестезия, нарушение функции тазовых органов по центральному типу (задержка мочи, кала).
Синдром поражения половины поперечника спинного мозга (синдром Броун-Секара) заключается в следующем. На стороне поражения развивается центральный паралич и происходит выключите глубокой чувствительности (поражение пирамидного тракта в боковом канатике и тонкого и клиновидного пучков - в заднем); расстройство всех видов чувствительности по сегментарному типу; периферический парез мышц соответствующего миотома; вегетативно-трофические расстройства на стороне очага; проводниковая диссоциированная анестезия на противоположной стороне (разрушение спинно-таламического пучка в боковом канатике) на два-три сегмента ниже очага поражения. Синдром Броун-Секара встречается при частичных ранениях спинного мозга, экстрамедуллярных опухолях, изредка - при ишемических спинальных инсультах (нарушение кровообращения в сулько-комиссуральной артерии, снабжающей одну половину поперечного среза спинного мозга; задний канатик остается незатронутым - ишемический синдром Броун-Секара).
Поражение вентральной половины поперечника спинного мозга характеризуется параличом нижних или верхних конечностей, проводниковой диссоциированной параанестезией, нарушением функции тазовых органов. Этот синдром обычно развивается при ишемическом щипальном инсульте в бассейне передней спинальной артерии (синдром Преображенского).
Синдром полного поражения спинного мозга характеризуется спастической нижней параплегией или тетраплегией, периферическим параличом соответствующего миотома, параанестезией всех видов, начиная с определенного дерматома и ниже, нарушением функции тазовых органов, вегетативно-трофическими расстройствами.
Синдромы поражения по длинной оси спинного мозга. Рассмотрим основные варианты синдромов поражения по длинной оси спинного мозга, имея в виду полное поперечное поражение в каждом случае.
Синдром поражения верхних шейных сегментов (C -СV): спастическая тетраплегия грудино-ключично-сосцевидных, трапециевидных мышц (X пара) и диафрагмы, утрата всех видов чувствительности ниже уровня поражения, нарушение мочеиспускания и дефекации по центральному типу; при разрушении сегмента CI выявляется диссоциированная анестезия на лице в задних дерматомах Зельдера (выключение нижних отделов ядра тройничного нерва).
Синдром поражения шейного утолщения (CV- T): периферический паралич верхних конечностей и спастический - нижних конечностей, утрата всех видов чувствительности с уровня пораженного сегмента, расстройство функции тазовых органов по центральному типу, двусторонний синдром Клода Бернара-Горнера (птоз, миоз, энофтальм).
Синдром поражения грудных сегментов (T - TX): спастическая нижняя параплегия, утрата всех видов чувствительности ниже уровня поражения, центральное расстройство функции тазовых органов, выраженные вегетативно-трофические нарушения в нижней половине туловища и нижних конечностях.
Синдром поражения поясничного утолщения (L- S): вялая нижняя параплегия, параанестезия на нижних конечностях и в области промежности, центральное расстройство функции тазовых органов.
Синдром поражения сегментов эпиконуса спинного мозга (LV- S): симметричный периферический паралич миотомов LV- S (мышц задней группы бедер, мышц голени, стопы и ягодичных мышц с выпадением ахилловых рефлексов); параанестезия всех видов чувствительности на голенях, стопах, ягодицах и промежности, задержка мочи и кала.
Таким образом, при поражении всего поперечника спинного мозга на любом уровне критериями для топической диагностики являются распространенность спастического паралича (нижняя параплегия или тетраплегия), верхняя граница нарушении чувствительности (болевой, температурной). Особенно информативно (в диагностическом плане) наличие сегментарных нарушений движения (вялые парезы мышц, входящих в состав миотома, сегментарная анестезия, сегментарные вегетативные расстройства). Нижняя граница патологического очага в спинном мозге определяется по состоянию функции сегментарного аппарата спинного мозга (наличие глубоких рефлексов, состояние трофики мышц и вегетативно-сосудистого обеспечения, уровень вызывания симптомов спинального автоматизма и др.).
Сочетание частичного поражения спинного мозга по поперечной и по длинной оси на разных уровнях часто встречаются в клинической практике. Рассмотрим наиболее характерные варианты.
Синдром поражения одной половины поперечного среза сегмента СI: суббульбарная альтернирующая гемианалгезия, или синдром Опальского, - снижение болевой и температурной чувствительности на лице, симптом Клода Бернара-Горнера, парез конечностей и атаксия на стороне очага; альтернирующая болевая и температурная гипестезия на туловище и конечностях противоположной очагу стороны; возникает при закупорке ветвей задней спинномозговой артерии, а также при неопластическом процессе на уровне краниоспинального перехода.
Синдром поражения одной половины поперечника сегментов СV-ThI (сочетание синдромов Клода Бернара-Горнера и Броун-Секара): на стороне очага - синдром Клода Бернара-Горнера (птоз, миоз, энофтальм), повышение кожной температуры на лице, шее, верхней конечности и верхней части грудной клетки, спастический паралич нижней конечности, выпадение суставно-мышечной, вибрационной и тактильной чувствительности на нижней конечности; контралатерально-проводниковая анестезия (утрата болевой и температурной чувствительности) с верхней границей на дерматоме ThII-III.
Синдром поражения вентральной половины поясничного утолщения (синдром Станиловского-Танона): нижняя вялая параплегия, диссоциированная параанестезия (утрата болевой и температурной чувствительности) с верхней границей на поясничных дерматомах (LI- LIII), нарушения функции тазовых органов по центральному типу: вегетативно-сосудистые расстройства нижних конечностей; этот симптомокомппекс развивается при тромбозе передней спинальной артерии или ее формирующей большой радикуломедуллярной артерии (артерии Адамкевича) на уровне поясничного утолщения.
Инвертированный синдром Броун-Секара характеризуется сочетанием спастического пареза одной нижней конечности (на этой же стороне) и диссоциированного расстройства чувствительности (утрата болевой и температурной) сегментарно-проводникового типа; такое расстройство встречается при мелкоочаговых поражениях правой и левой половин спинного мозга, а также при нарушении венозного кровообращения в нижней половине спинного мозга при сдавлении крупной корешковой вены грыжей поясничного межпозвоночного диска (дискогенно-венозная миелоишемия).
Синдром поражения дорсальной части поперечного среза спинного мозга (синдром Уиллиамсона) обычно возникает при поражении на уровне грудных сегментов: нарушение суставно-мышечного чувства и сенситивная атаксия в нижних конечностях, умеренный нижний спастический парапарез с симптомом Бабинского; возможна гипестезия в соответствующих дерматомах, легкие нарушения функции тазовых органов; синдром описан при тромбозе задней спинальной артерии и связан с ишемией задних канатиков и частично пирамидных трактов в боковых канатиках; на уровне шейных сегментов изредка встречается изолированное поражение клиновидного пучка с нарушением глубокой чувствительности в верхней конечности па стороне очага.
Синдром бокового амиотрофического склероза (БАС): характеризуется постепенным развитием смешанного пареза мышц - снижается мышечная сила, наступает гипотрофия мышц, появляются фасцикулярные подергивания, и повышаются глубокие рефлексы с патологическими знаками; возникает при поражении периферических и центральных мотонейронов, чаше всего на уровне продолговатого мозга (бульбарный вариант бокового амиотрофического склероза), шейного (цервикальный вариант бокового амиотрофического склероза) или поясничного утолщений (люмбальный вариант бокового амиотрофического склероза); может быть вирусной, ишемической пли дисметаболической природы.
При поражении спинномозгового нерва, переднего корешка и переднего рога спинного мозга нарушается функция одних н тех же мышц, составляющих, миотом. При топической диагностике в пределах этих структур нервной системы учитывается сочетание паралича миотома с чувствительными нарушениями. При локализации процесса в переднем роге или по ходу переднего корешка нарушений чувствительности не бывает. Возможна лишь тупая неотчетливая боль в мышцах симпаталгической природы. Поражение спинномозгового нерва приводит к параличу миотома и присоединению нарушения всех видов чувствительности в соответствующем дерматоме, а также к появлению боли корешкового характера. Зона анестезии обычно меньше территории всего дерматома из-за перекрытия зон чувствительной иннервации смежными задними корешками.
Наиболее часто встречаются следующие синдромы.
Синдром поражения переднего корешка спинного мозга характеризуется периферическим параличом мышц соответствующего миотома; при нем возможна умеренная тупая боль в третичных мышцах (симпаталгическая миалгия).
Синдром поражения ствола спинномозгового нерва включает в себя симптомы поражения переднего и заднего спинномозгового корешка, т. е. имеются парез соответствующего миотома и нарушения всех видов чувствительности по корешковому типу.
Синдром поражения корешков конского хвоста (L - SV) характеризуется жестокой корешковой болью и анестезией в нижних конечностях, крестцовой и ягодичной областях, области промежности; периферическим параличом нижних конечностей с угасанием коленных, ахилловых и подошвенных рефлексов, нарушением функции тазовых органов с истинным недержанием мочи и кала, импотенцией. При опухолях (невриномах) корешков конского хвоста наблюдается обострение болей в вертикальном положении больного (симптом корешковых болей положения - симптом Денди-Раздольского).
Дифференциальная диагностика интра- или экстрамедуллярного поражения определяется по характеру процесса развития неврологических расстройств (нисходящий или восходящий тип нарушения).

[1], [2], [3], [4], [5]
Сегментарный аппарат спинного мозга — это совокупность функционально взаимосвязанных нервных структур спинного мозга, обеспечивающих метамерную иннервацию различных тканей организма человека.
В соответствии с метамерией сегмент представляет собой определенный участок спинного мозга в горизонтальной плоскости, которому соответствует пара передних и задних корешков (сами корешки не входят в сегментарный аппарат).
Каждому сегменту соответствует на периферии определенный участок кожи (дерматом), мышечных групп (миотом), костей (склеротом), внутренних органов (спланхнотом).
В состав сегментарного аппарата спинного мозга входят определенные группы нейронов спинного мозга, межсегментарные ассоциативные пути, клетки глии, сосуды.
На поперечном срезе сегментарному аппарату соответствуют серое вещество в форме бабочки (сегменты), а также передние и задние (полоска Лиссауэра) корешковые волокна, обеспечивающие межсегментарные связи.

В состав сегментарного аппарата входят следующие группы нейронов:
1. Нейроны собственных ядер задних рогов (nucl. proprius), являющиеся вторыми нейронами путей поверхностной чувствительности.
2. Мотонейроны (а-болыние, а-малые, у-мотонейроны), располагающиеся в передних рогах спинного мозга.
3. Вторые нейроны спиномозжегковых путей, располагающиеся в основании заднего рога — ядро Кларка — Штиллинга (nucl. thoracicus) и промежуточное ядро (nucl. intermediomedialis).
4. Нейроны боковых рогов — вегетативные симпатические (клетки Якубовича — Якобсона), расположенные в сегментах с CVIII по LII и образующие nucl. intermediolateralis.
5. Нейроны студенистого вещества (subst. gelatinosa), располагающиеся в области вершины задних рогов и нейроны губчатой субстанции (subst. spongiosa), рассеянные по периферии серого вещества, являются вставочными (ассоциативными) нейронами сегментарного аппарата.
6. Нейроны центра симпатигеской иннервации глаза, или центра Бунге (centrum ciliospinale), располагающиеся в боковых рогах сегментов CVIII—ThI.
7. Нейроны центра парасимпатической иннервации тазовых органов (centrum vesica et anospinale), располагающиеся на уровне сегментов SII—SIV.
8. Ядра V и XI черепных нервов (nucl. tractus spinalis n. trigemini и nucl. n. accessorii), располагающиеся в сером веществе соответственно на уровне СI—CIV и СI—Cv сегментов спинного мозга.
9. Ядро диафрагмального нерва, располагающееся в передних рогах сегмента CIV (частично СIII).
В спинном мозге выделяют 31 сегмент: 8 шейных, 12 грудных, 5 поясничных, 5 крестцовых, 1 копчиковый. Вследствие неравномерного роста позвоночного столба и спинного мозга спинной мозг взрослого человека короче, чем позвоночник, из-за чего скелетотопия сегментов спинного мозга не совпадает с одноименными позвонками.
Сегменты спинного мозга располагаются по отношению к позвоночнику следующим образом:
— верхнешейные сегменты спинного мозга (CI—CIV) располагаются на уровне соответствующих позвонков;
— нижнешейные и верхнегрудные сегменты спинного мозга (Cv—ThIV) располагаются на один позвонок выше;
— среднегрудные сегменты спинного мозга (Thv—ThVIII) располагаются на два позвонка выше;
— нижнегрудные сегменты спинного мозга (ThIX—ThXII) располагаются на три позвонка выше;
— поясничные сегменты расположены на уровне тела X, XI и частично XII грудных позвонков;
— крестцовые и первый копчиковый сегменты располагаются на уровне XII грудного и I поясничного позвонков (или II поясничного у женщин).
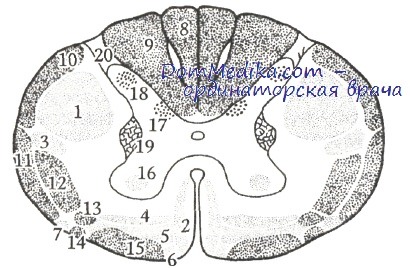
Поперечный срез спинного мозга:
1 — латеральный пирамидный пучок;
2 — прямой пирамидный пучок;
3 — красноядерно-спинномозговой и ретикулоспинномозговой пути;
4 - ретикулоспинномозговой путь;
5 - вестибулоспинномозговой путь;
6 - крышеспинномозговой путь;
7 - оливоспинномозговой путь;
8 -тонкий пучок (Голля);
9 — клиновидный пучок (Бурдаха);
10 — задний спиномозжечковый путь Флексига;
11 — передний спиномозжечковый путь Говерса;
12 — латеральный спиноталамический путь;
13 — спинокрышечный путь;
14 — спинооливный путь;
15 — передний спиноталамический путь;
16 — мотонейроны переднего рога;
17 — клетки мозжечковых проприоцепторов;
18 — чувствительные клетки заднего рога;
19 — клетки бокового рога;
20 — желатинозная субстанция
Синдромы поражения сегментарного аппарата спинного мозга:
1) сегментарные расстройства чувствительности — синдром заднего рога (сирингомиелитический) и синдром передней белой спайки;
2) сегментарные двигательные расстройства — синдром переднего рога (полиомиелитический);
3) сегментарные рефлекторные расстройства;
4) сегментарные вегетативно-трофические расстройства — синдром бокового рога;
5) синдром поражения центра симпатической иннервации глаза — синдром Горнера;
6) синдромы поражения центра парасимпатической иннервации тазовых органов — расстройства функции тазовых органов по периферическому типу.
Не вдаваясь в подробности, для облегчения запоминания можно привести небольшую таблицу по синдромам поражения спинного мозга.
| Локализация повреждения | Синдромы |
|---|---|
| Передние рога | Периферический парез, фасцикуляции в мышцах, иннервируемых из пораженных сегментов. |
| Задние рога | Расстройство чувствительности по сегментарно-диссоциированному типу. |
| Боковой канатик | На стороне поражения — центральный парез, на противоположной — нарушение болевой и температурной чувствительности на 2-3 дерматома ниже локализации поражения. |
| Задний канатик | На стороне поражения — утрата суставно-мышечного чувства ниже уровня поражения, снижение сухожильных рефлексов, мышечная гипотония и сенситивная атаксия. |
| Половина поперечника спинного мозга | На стороне поражения — центральный парез и утрата суставно-мышечного чувства, на противоположной стороне — потеря болевой и температурной чувствительности (синдром Броун-Секара). |
| Полное поперечное поражение | Утрата всех видов чувствительности ниже уровня поражения, тазовые расстройства; центральный или смешанный тетрапарез (шейный уровень) или нижний парапарез центральный (грудной уровень) либо периферический (поясничный уровень) |
Конечно, клиническая картина обусловлена сложностью строения, анатомией спинного мозга, поэтому ограничиваться вышеприведённой таблицей не целесообразно. Рассмотрим поражения спинного мозга по уровням.
1. Краниоспинальный синдром обусловлен поражением спинного мозга (чаще всего — опухолями, или травмами) в области перехода продолговатого мозга в спинной или внутри большого затылочного отверстия.
- боль или парестезии в области затылка и шеи, иногда - боли в области позвоночника и конечностей;
- тетрапарез или (плегия) — смешанного характера в руках и спастический — в ногах, иногда представленным асимметрично (с преобладанием геми- или параплегического вариантов);
- проводниковые расстройства чувствительности, ниже СI - сегмента, иногда асимметрично выраженные (геми-вариант);
- преходящие нарушения дыхания, вследствие раздражения дыхательного центра продолговатого мозга;
- различные варианты поражения каудальной группы (IX— XII) черепных нервов;
- синдром Горнера (поражение симпатического пути, идущего от CII);
- симптомы интракраниальной гипертензии, включая застойные диски зрительных нервов;
- возможны центральные нарушения функций тазовых органов проводникового характера (задержка мочи и дефекации).
2. Синдром верхнешейных сегментов СI - СIV:
- спастическая тетраплегия;
- нарушение всех видов чувствительности ниже уровня поражения по проводниковому типу;
- корешковые (СI – СIV) симптомы;
- при поражении задних рогов CI-CIII возникает диссоциированная анастезия в задних отделах лица – в наружных зонах Зельдера;
- нарушение функции тазовых органов по центральному типу;
- паралич диафрагмы, икота.
3. Синдром шейного утолщения CV-ThII:
- верхняя вялая параплегия;
- нижняя спастическая параплегия;
- нарушение всех видов чувствительности ниже уровня поражения по проводниковому типу;
- нарушение мочеиспускания по центральному типу;
- синдром Горнера: птоз, миоз, энофтальм.
4. Синдром грудного уровня ThII – ThXII:
- нижняя спастическая параплегия;
- нарушение всех видов чувствительности ниже уровня поражения по проводниковому типу;
- нарушение мочеиспускания по центральному типу;
- выпадение брюшных рефлексов;
- расстройство сегментарных вегетативных рефлексов.
5. Синдром поясничного утолщения LI - SII:
- нижняя вялая параплегия;
- нарушение чувствительности на нижних конечностях по сегментарному типу и в промежности по проводниковому типу;
- нарушение мочеиспускания по центральному типу.
6. Синдром эпиконуса LIV – SII:
- симметричные периферические парезы стоп с отсутствием ахилловых рефлексов;
- диссоциированные расстройства чувствительности по задне-наружной поверхности бедра, голени и наружному краю стопы, в дерматомах LIV-SV;
- нарушение эрекции, иногда нарушение функций тазовых органов проводникового характера (задержка мочи и кала).
7. Синдром конуса SIII – SV, С0-I:
8. Синдром конуса и эпиконуса SI – SV:
- парез или паралич в дистальных отделах ног (обычно стоп) с появлением патологических стопных рефлексов;
- нарушения чувствительности в области промежности, пальцев стоп, внутренней поверхности бедер и голеней (по типу кавалерийских лей);
- задержка мочеиспускания и дефекации;
- нарушение трофики в области ягодиц и стоп.
9. Синдром конского хвоста, LII – SV - корешки:
- нижний вялый парапарез, асимметричный, особенно стоп;
- нарушение функции тазовых органов по периферическому типу;
- боли корешкового характера, больше в горизонтальном положении, ночью;
- нарушение чувствительности на нижних конечностях и в области промежности, гипо- или анестезия, часто асимметричная (в зоне LII - SV-корешков).
2. Синдром серого вещества. Характеризуется перерывом всех путей перекрещивающихся в передних отделах серого вещества перед центральным каналом. В результате возникают двухсторонние расстройства поверхностной чувствительности. Кроме того, возможны вегетотрофические расстройства, симметричные периферические парезы верхних и спастические парезы нижних конечностей. Встречается, в основном, при сирингомиелии, гематомиелии, интромедуллярной опухоли.
3. Синдром сочетанной дегенерации задних канатиков и корково-спинномозговых путей. Возникает нарушение глубокой чувствительности ниже очага поражения, сенситивная атаксия, нижний спастический парапарез. Этот синдром встречается при перницеозной анемии (фуникулярный миелоз) и других формах нейродегенерации, связанных с недостаточностью питания.
4. Синдром передних рогов. Развиваются признаки периферического паралича. Изолированно могут поражаться при остром полиомиелите, спинальной мышечной амиотрофии, а также при боковом амиотрофическом склерозе.
5. Синдром комбинированного поражения переднего рога и пирамидного пути. Развиваются симптомы диссоциированного пареза, сочетания вялого и спастического паралича. Встречается при боковом амиотрофическом склерозе.
6. Синдром поражения передних и задних корешков и периферических нервов. Он включает сочетание чувствительных расстройств с вялым парезом, преимущественно дистальных отделов конечностей. Кроме того беспокоят парастезии и периодически – боли. Встречается при невральной мышечной атрофии.
7. Синдром поражения корково-спинномозговых путей. Этот синдром проявляется прогрессирующим спастическим спинальным параличом. Постепенно развивается спастический парапарез ног и спастическая походка. Спастический парез рук развивается позднее. Встречается при болезни Штрюмпеля, кроме того, нижний спастический парапарез возникает при рассеянном склерозе, боковом амиотрофическом склерозе, спинальной опухоли.
8. Синдром сочетанного поражения заднего канатика, спинно-мозжечковых путей и, возможно, пирамидных путей. Данное сочетание встречается при наследственных спиноцеребеллярных атрофиях. В клинической картине преобладает сочетание сенситивной и мозжечковой атаксии, нарушение глубокой чувствительности по проводниковому типу и, позднее, нижний спастический парапарез.
10. Синдром полного поперечного поражения спинного мозга — сочетание сегментарных расстройств с проводниковыми нарушениями ниже их уровня в виде параличей конечностей, утрата всех видов чувствительности, нарушения функций тазовых органов, вегетативно-трофические нарушения (пролежни, быстро становящиеся глубокими, «твердый отек всех тканей ниже места поражения, сухость кожи — ангидроз, паралич пилоарректоров). Синдром наблюдается при полном поперечном поражении спинного мозга на одном уровне.
11. Интромедуллярный синдром. Интрамедуллярный синдром характеризуется появлением в качестве инициальных симптомов диссоциированных нарушений чувствительности и расстройств функций тазовых органов проводникового или сегментарного характера (в зависимости от уровня локализации патологического процесса), нисходящим (сверху вниз) типом развития двигательных и чувствительных проводниковых симптомов и сравнительно быстрым появлением синдрома полного поражения всего поперечника спинного мозга, иногда проходящего через стадию синдрома Броун-Секара.
И, поскольку в 2х крайних вариантах поперечного поражения рассматриваются тазовые нарушения - о них подробнее.
Синдром нарушения функций тазовых органов по центральному типу — мочеиспускания, дефекации и эрекции — складывается из императивных позывов на мочеиспускание, задержки мочи, периодического недержания мочи, задержки кала и приапизма, возникающих при двустороннем нарушении корковых связей со спинальными центрами, расположенными в верхних поясничных и в крестцовых (S1—SIV) сегментах спинного мозга. Это возникает при двустороннем поражении спинного мозга на уровне шейных и грудных сегментов.
Клинически указанный синдром проявляется в качестве инициального симптома императивными позывами на мочеиспускание. В дальнейшем больной перестает чувствовать позывы на мочеиспускание и дефекацию, утрачивает способность произвольного управления мочеиспусканием и дефекацией, не ощущает прохождения мочи и катетера по мочеиспускательному каналу и при прохождении кала по прямой кишке.
При остро возникающем нарушении функций мочеиспускания вначале наступает задержка мочи. В дальнейшем в связи с наличием повышенной рефлекторной возбудимости сегментарного аппарата спинного мозга задержка мочи сменяется периодическим недержанием.
Кроме указанных выше нарушений мочеиспускания при данном синдроме, не возникает и позывов на дефекацию. Вследствие повышения тонуса, свойственного любому центральному параличу, возникает спастическое состояние сфинктеров прямой кишки и наступает задержка кала. Иногда при этом может происходить рефлекторное опорожнение прямой кишки, без участия воли больного. Помимо центральных нарушений мочеиспускания и дефекации при рассматриваемом синдроме по тем же самым причинам — прерывание корково-тазовых путей — может возникать и патологическая эрекция — приапизм.
Читайте также:


