Шишка на крестце у женщин после родов
Опухолевые заболевания крестца – крупной кости в виде треугольника – встречаются редко, составляют менее семи процентов от всех случаев развития новообразований в позвоночной зоне. Диагностировать и лечить подобные заболевания довольно сложно. Невозможно выявить причину возникновения многих из них, и доступ для исследования затруднен из-за мышечной массы, которая защищает крестцовые кости. Точное заключение можно сделать лишь по результатам биопсии опухоли крестца. Все эти моменты касаются и хордомы, которая не заметна визуально и не прощупывается.
Виды новообразований крестца
Как и в других отделах организма, все образования здесь подразделяются на злокачественные и доброкачественные. Появление припухлости на пояснице чуть выше копчика совершенно не означает, что у человека рак крестца. Возможных причин множество. Это может быть отечность вследствие травматического повреждения. Если отек долго не спадает, на этом месте образуется разрастание фиброзной ткани или развивается абсцессивный процесс.
Вероятен и дермоидный характер шишки на крестце, когда она становится последствием гнойного воспаления волосяных фолликулов кожи. У мужчин эта зона может воспаляться, гноиться и опухать из-за эпителиального копчикового хода. У ребенка возможен дермальный синус – скрытый спинальный порок развития, представляющий свищевой канал от кожного покрова до спинномозгового отдела.
Часто регистрируют липомы или жировики в крестцово-поясничной зоне – незлокачественные формирования, которые образуются в жировой клетчатке и крайне редко переходят в раковую форму.

Возникновение припухлости в зоне ниже пояса возможно вследствие различных кистозных образований. Это может быть киста Тарлова, арахноидальный ликворный дефект, периневральная киста в области крестца. Для них характерно уплотнение тканей, иногда жидкое содержимое, возможность прощупывания и болезненные проявления при разрастании из-за давления на спинномозговые корешки. Шишка на крестце у женщин чаще всего возникает по причине увеличения периневральной кисты.
Доброкачественные новообразования выявляют и в тканях кости и хрящей. Их можно заметить обычно только после проведения рентгена, поскольку неприятные синдромы в виде давящей боли, мурашек, чувства онемения конечностей и поясницы возникают лишь при серьезном увеличении образования в размерах. К основным болезням относят:
- остеому;
- хондрому;
- остеохондрому;
- гемангиому;
- хондробластому;
- энхондрому;
- сакральную нейрофиброму;
- гигантоклеточную опухоль;
- эозинофильную гранулему.
Остеохондромы во множественных количествах регистрируют как отдельное заболевание – остеохондроматоз. На костных структурах также могут развиваться кистозные наросты.
Достаточно частым поражением крестца являются солитарные и аневризмальные костные кисты. Обычно регистрируются у подростков, бессимптомны и при благоприятном течении недуга способны пройти самостоятельно в течение двух лет.
Злокачественные образования отличаются от малоопасных тем, что вокруг них обычно не образуется капсульной оболочки, но в некоторых случаях она присутствует. Опухоль интенсивно растет, проникает в близлежащие ткани. Мутировавшие клетки стремительно делятся и распространяются по телу. Метастазы способны проявиться где угодно, даже в дальних от крестца зонах организма.
Не только крестцовые опухоли способны разрастаться в окружающие ткани. Есть вероятность, что метастазы возникнут в крестце вследствие рака органов малого таза или брюшной полости.
Часто встречающиеся образования онкологической природы:
- саркома Юинга;
- остеосаркома;
- злокачественная лимфома (ретикулосаркома);
- плазмацитома (миелома);
- хордосаркома;
- хордома.
По МКБ-10 последний недуг имеет код С 71. В двух из трех случаев хордомы злокачественного характера в районе копчика и крестца развивается классический тип болезни с характерной узловатостью, некротическими очагами и наличием капсулы. Он способен протекать в различной степени тяжести – высокой, средней и низкой. Оказывает негативное влияние на сосуды, вызывая кровоизлияния.
Течение болезни без симптомов опасно переходом на стадию метастазирования.
Хондроидный вариант заболевания обычно поражает женщин и не распространяется в виде метастазов. Опаснее всего дифференцированная хордома, имеющая при биопсийном исследовании признаки сразу нескольких раковых недугов и разрастающаяся крайне быстро. Мутировавшие клетки проникают в лимфатические узлы, органы брюшной полости, легкие.
Факторы риска и характерные симптомы
Этиологию опухолевых процессов определить непросто. К вероятным факторам риска относят:
- экологическое неблагополучие;
- работу на вредных производствах;
- пристрастие к спиртному, сигаретам, наркотикам;
- гиподинамию.
Клиническая картина меняется по мере разрастания. Костные новообразования отличает длительная бессимптомность. Опухолевые ткани между позвонками или в канальной зоне выявляются, когда им перестает хватать места в соответствующей полости. Первым признаком является локальная боль в районе поражения.
Симптомы хордомы зависят от размеров и степени сдавливания нервных корешков. У человека болит крестцовая зона, немеют ноги. Дополнительными признаками являются проблемы с мочеиспусканием и дефекацией, половые трудности.
Методы диагностики
Диагностика включает сбор анамнеза, общий и неврологический осмотр с обязательной пальпацией болезненного участка.
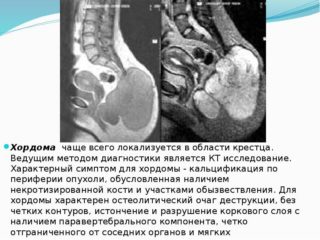
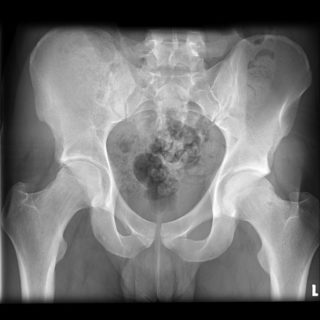
Пациентам делают рентгеновские снимки в прямой и боковой проекции. При наличии опухолевых тканей в кости будут видны крупные очаговые разрушения. Иногда в области, охваченной хордомой, заметны тонкие перемычки, разбивающие полость кости на отсеки. Крестец обычно увеличивается в переднезаднем направлении.
Чтобы четко локализовать хордому и обнаружить возможные метастазы, применяют КТ и МРТ соответствующего отдела позвоночника.
Для выявления вовлеченности аорты и иных сосудов назначают ангиографию. Окончательное заключение дается только по результатам биопсии под рентгенологическим контролем и последующей гистологии. Пункцию берут с заднебокового доступа, чтобы добраться до центра образования.
Состояние лимфатических узлов оценивают с учетом показаний УЗИ пораженной области. Для обнаружения метастаз делают рентгенологические, томографические исследования легких, брюшины и печени. Также обязательно проводят расширенные анализы крови и мочи.
Дифференциальную диагностику хордомы проводят с такими заболеваниями, как саркома Юинга, хондросаркома крестца, а также опухолями репродуктивной системы и раком толстой кишки, метастазирующим в область позвоночного столба.
Лечебные мероприятия
Избавление даже от доброкачественных образований проводится обычно путем оперативного вмешательства, когда опухоль удаляют вместе с капсулой, иначе высок риск рецидивов. При кистозных разрастаниях возможно медикаментозное и физиотерапевтическое лечение.
В тяжелых случаях проводится тотальное удаление крестца с установкой на месте кости особых прямых и поперечных стержней.
При хондроме поможет только хирургия. Радиотерапевтические манипуляции снижают болезненные ощущения и слегка уменьшают размер опухоли, но полного излечения не дают. Облучение ведут с помощью гамма-аппарата либо рентгеновского устройства. Наряду с привычными способами лучевой терапии используют стереотаксическое хирургическое лечение. Оно заключается в том, что на зону опухоли воздействуют тонкие пучки гамма-лучей.
Химиотерапевтические методы при избавлении от хордомы не применяют – этот тип новообразований устойчив к воздействию препаратов.
Что касается народного лечения, то различные сборы могут использоваться по согласованию с врачом в качестве поддерживающей терапии. Настойки донника или пиона уклоняющегося помогают улучшить самочувствие при лучевой терапии, а измельченная скорлупа куриных яиц с лимонным соком полезна для укрепления костной ткани.
Возможные осложнения и прогноз
Тяжелыми последствиями крестцовых опухолей являются:
- кратковременные онемения либо параличи ног, ведущие к двигательной дисфункции и утрате возможности ходить;
- недержание мочи и кала или, наоборот, сильные запоры и проблемы с мочеиспусканием;
- болевой синдром в позвоночной зоне различной силы, характера и продолжительности;
- хрупкость костных структур, ведущая к риску патологических переломов.
Все эти осложнения способны привести к инвалидизации с полным обездвиживанием.
Большинство доброкачественных образований дают благоприятный прогноз для здоровья пациента. Опасны они лишь в том случае, если пролегают глубоко в позвоночных тканях, возле крупных сосудистых и нервных ответвлений. Тогда иссечь их бывает невозможно.
Клинический прогноз при раковых опухолях, в том числе хордоме крестца определяется уровнем патологического влияния, обширностью онкопроцесса и успешностью первой операции.
Продолжительность жизни пациентов с хордомой находится в диапазоне 5–10 лет. При агрессивных типах недуга в первые пять лет умирает почти 70 процентов пациентов. Рецидив считается неблагоприятным симптомом.
На последних стадиях хордома достаточно быстро прогрессирует, метастазирует в другие органы с возникновением инфильтрации. Ткань кости интенсивно разрушается. В этом случае заболевание становится неизлечимым и приводит к летальному исходу.
Профилактика патологии
Специальных превентивных мер для предотвращения хордомы не существует – ее точные причины пока не выявлены. Врачи дают только общие советы по сохранению здоровья:
- нормализовать режим дня;
- организовать сбалансированное питание, богатое витаминами и минералами;
- употреблять больше клетчатки для профилактики запоров;
- отказаться от вредных привычек;
- не забывать о регулярной двигательной активности;
- соблюдать правила гигиены.
Людям с проблемами крестцово-копчиковой зоны важно ограничивать время, проведенное в сидячем положении. Те, кто не может решить эту проблему в силу рабочих обстоятельств, дают хорошие отзывы об использовании подушек-пончиков при длительном сидении. Такие ортопедические приспособления можно найти в отделах фармации и медтехники.
Чтобы не довести разрастание возможного образования в крестцовой зоне до критического состояния, при возникновении неприятных симптомов обращайтесь к врачу. На ранней стадии при оперативном удалении даже агрессивной хондромы есть хорошие шансы на благоприятный исход.
Шишка на копчике не появляется просто так, потому что любое новообразование на позвоночнике — это патология. Какие причины появления уплотнения на копчике у мужчин и женщин? Есть ли лечение и к чему может привести шишка, если игнорировать патологию нижнего отдела позвоночного столба? Подробности в статье.
Причины образования шишки на копчике
Копчик — это самый нижний отдел позвоночника, который напоминает человеку о родстве с животным миром. Это фрагмент незавершенного процесса формирования хвоста и в состоянии зародыша в утробе матери можно наблюдать небольшой отросток, как у головастика. У современного человека копчик — это объединение четырех или пяти недоразвитых позвонков, тесно связанных между собой хрящевой тканью и позволяющих мышцам ягодиц и промежности прикрепиться к костному каркасу тела. Важным является и то, что через позвонки копчика проходят последние отростки спинного мозга и нервные окончания переходят к нижним конечностям.

Более серьезные уплотнения иногда приводят к абсцессу. Основные причины образования шишки на копчике классифицируются как приобретенные и врожденные. К приобретенным относятся следующие факторы:
- Травма в области ягодиц, тазобедренных суставов. Несмотря на то что повредить копчик сложно, при падении человека на ягодицы травмируется именно несформированный отросток позвоночника. Такие падения редкие и травмы бывают легкой формы. Опасны удары копчиком, при которых образуются трещины, и в случае неправильной диагностики и терапии микротрещины могут остаться и через много лет после травмирования такие щели воспаляются и приводят к образованию шишки на копчике.
- Уплотнение появляется по
![]()
причине неправильного роста волос на коже в зоне крестца и ягодичных мышц. Происходит закупорка фолликула одного или нескольких волосков, что приводит к образованию в зоне копчика фурункула или карбункула. Гнойная шишка может вскрыться сама или требуется помощь хирурга. Если гной проникает в глубокие слои и затрагивает костную ткань, есть риск развития абсцесса. - Остеомиелит — это еще одна причина шишки на копчике, потому что костные отложения могут достигать таких размеров, что происходит выпячивание наружу кожного покрова в районе крестца или ягодичной впадины.
Врожденные причины нароста в районе копчика представляют большую угрозу здоровью человека. Для диагностирования патологии в медицине предусмотрены диагностические процедуры еще на этапе внутриутробного формирования плода. Какие же причины шишки на копчике считаются врожденными:
- Особенностью некоторых людей является недоразвитие эпителиального копчикового хода, который на внутриутробном этапе не редуцировался к моменту рождения, а остался в форме узкой эпителиальной трубки. Очень часто трубка выходит наружу, то есть на коже в районе копчика или ягодичных мышц есть отверстие, которое бывает незаметно. Через такое отверстие наружу выходит эпителиальная жидкость и при соблюдении гигиены или отсутствии травмы канала никакого уплотнения не формируется. Но при закупорке канала начинает накапливаться гной, образуется эпителиальная гнойная киста. Жидкость из кисты может выйти в двух направлениях — через свищ в эпителиальном канале наружу, и это положительный результат, или в полость кишечника, что опасно серьезными осложнениями. Такая опухоль в районе копчика образуется за короткое время и сопровождается болевым симптомом, который нарастает с каждым днем. Есть вероятность заражения костной ткани копчика, так называемый абсцесс.

- Пресакральная тератома — это внутриутробная патология в копчиковой зоне, которая может привести к гибели младенца или неправильному развитию прямой кишки, уретры, почек, позвоночника, мышечных тканей и спинного мозга, если воспалительный процесс перейдет от копчика к другим отделам. Диагностируется гнойное образование с помощью аппарата УЗИ и принимается решение об удалении кисты через перинатальную пункцию или при рождении малыша в первый же час. Последствия от неправильных мероприятий вплоть до смерти эмбриона или новорожденного.
- Независимо от того, что явилось причиной шишки на копчике, без внимания такой симптом оставлять нельзя, даже при отсутствии других признаков, например, боли, высокой температуры, скованности движений.
Методы диагностики уплотнения в районе копчика
- Не все мужчины и женщины обращают внимание на дискомфорт в области копчика и своевременно обращаются к врачу, когда проблему можно устранить средствами консервативного лечения. Чаще всего диагностируются шишки на копчике, появившиеся в результате травмы, например, падения на ягодицы. В копчиковой зоне сначала появляется гематома, которая на ощупь может быть мягкой или твердой. Обязательно проведение рентгенологического исследования, чтобы определить, есть ли перелом костей или трещины в копчике. Если таковых не обнаружено, пациенту назначается постельный режим, принятие обезболивающих препаратов.
- Уплотнение на копчике,
![]()
являющееся результатом воспалительного процесса или закупоривания эпителиального канала, волосяного фолликула, диагностируется врачом при осмотре пациента и пальпации воспаленного участка. Гной может выйти наружу при надавливании или требовать применения скальпеля. Дополнительная диагностика нужна, если гной сформировался в глубоких слоях. Применяется ультразвуковое исследование, чтобы оценить размеры кисты, возможность ее разрыва в полость кишечника. - Если шишка на копчике не является кистой в эпителиальном канале или фурункулом из-за вросшего волоса, врач может предположить гнойное воспаление на костной ткани копчика, что опасно заражением крови, мышц, окружающих позвоночник. Для точного диагностирования применяют КТ или МРТ, где рентгенолог исследует глубокие слои в разной проекции и может с точностью определить место образования опухоли, ее размеры и возможные осложнения.
На основании результатов диагностики причин образования шишки на копчике принимается решение о консервативном способе лечения или хирургическом вмешательстве.
Какое лечение актуально для устранения шишки на копчике
Заниматься лечением при обнаружении уплотнения или выступа в зоне крестца и ягодичных мышц нельзя. Если причина шишки — гнойное воспаление в эпителиальном ходе, нужна помощь хирурга, а попытки ручного выдавливания пациентом могут лишь осложнить ситуацию. При домашнем вскрытии фурункула или карбункула можно занести инфекцию.

Поэтому при появлении первых признаков дискомфорта в копчиковом отделе нужно обратиться к врачу, который, учитывая причину шишки на копчике, подберет соответствующие процедуры терапии:
- Гнойную жидкость из волосяного фолликула извлекают небольшим надрезом скальпеля. Отверстие очищается от гноя, дезинфицируется и накладывается повязка с мазью, которая вытянет остатки гноя. Требуются ежедневные перевязки пока воспаленное место не восстановится.
- Гнойную кисту в эпителиальном ходе копчика удаляют хирургическим путем с помощью эндоскопа или методом открытой операции. Отверстие полностью очищается, лишние ткани удаляются и ход зашивается, чтобы исключить повторное образование кисты.
- Гематому на копчике после ушиба, которая преобразовалась в гнойный абсцесс, удаляют только хирургическим вмешательством, потому что для выхода жидкости из глубоких слоев нет других каналов. Операция серьезная и требует соблюдения рекомендаций врача по реабилитационному периоду.
- Остеомиелит, менингоцеле (спинномозговая грыжа) требуют индивидуального подхода в лечении, потому что нужно учитывать все риски от операции и возможности оставить новообразование под наблюдением специалистов и при осложнениях принять меры по их удалению. Актуально, если грыжа или костный нарост мешает передвижению или нарушает работу мочеполовой системы как у женщин, так и у мужчин.
В заключение
Причину образования шишки на копчике может определить только специалист, если уплотнение не является результатом недавней травмы. Чем раньше пациент обращается в больницу, тем меньше поводов для серьезных осложнений или риска летального исхода. Да, да, такое тоже возможно от банальной шишки на копчике, как кажется пациентам. При появлении дискомфорта в ягодичной области во время сидения, перемещения, пальпации и при обнаружении любого уплотнения нужно незамедлительно обратиться к врачу, чтобы исключить серьезную патологию.

Лечение в нашей клинике:
- Бесплатная консультация врача
- Быстрое устранение болевого синдрома;
- Наша цель: полное восстановление и улучшение нарушенных функций;
- Видимые улучшения после 1-2 сеанса; Безопасные безоперационные методы.
-
Прием ведут врачи
- Методы лечения
- О клинике
- Услуги и цены
- Отзывы

Любое новообразование на теле человека вызывает у него беспокойство. Но есть места, при появлении на которых разного рода шишек вызывает дополнительные переживания, поскольку пациенты не знают, куда, к какому доктору обращаться за помощью.
Шишка на копчике относится к таким случаям. Это новообразование может говорить о целом ряде разных патологий. Предлагаем разобраться в том, какие заболевания могут проявляться подобным образом и к каким специалистам стоит обращаться для проведения полноценной диагностики и назначения лечения.
Если у вас появился данный симптом и описанные ниже признаки указывают на то, что это связано с позвоночным столбом, то вы можете записаться на бесплатный прием к вертебрологу в нашей клинике мануальной терапии в Москве. Здесь врач проведет осмотр и поставит точный диагноз. Если потребуется, он порекомендует вам консультацию другого специалиста. Также вам будут даны все необходимые индивидуальные рекомендации по проведению обследования и лечения.
В районе копчика появилась шишка – что думать
Челок, у которого на копчике появилась шишка, начинает паниковать. Но стоит для начала успокоиться и попытаться дифференцировать свое состояние. В зависимости от этого можно будет понять – к какому врачу стоит записаться на прием.
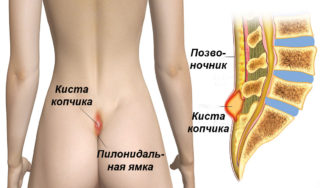
Самая частая причина появления подобного новообразования – подкожная киста. Эпителиальная киста появляется при длительном трении одежды в этом месте, после травматического воздействия (например, падения), при разных воспалительных процессах.
Длительное время эпителиальная киста ничем себя не выдает. Внутри свища скапливаются жировые и потовые выделению. Первые признаки появляются при проникновении патогенной микрофлоры. Внутри начинает развиваться воспалительный процесс. Это стадия фурункула. Кожные покровы вокруг шишки краснеют, становятся горячими на ощупь. Пациент ощущает пульсирующую болезненность. При пальпации неприятные ощущения усиливаются. Становится больно сидеть и ходить.
Фурункул или карбункул на фоне эпителиальной копчиковой кисты – это серьезная патология, но не смертельная. Обращаться за помощью нужно немедленно, поскольку быстрое вскрытие гнойника и очищение внутреннего содержимого облегчит состояние и позволит быстро вылечится.
Если игнорировать нагноение в области эпителиальной кисты, то в скором времени инфекция может начать распространяться. Пострадает общее самочувствие пациента, у него может повыситься температура тела, появится симптомы интоксикации. В случае неблагоприятного исхода может образоваться свищ, из которого постоянно будут выходить гнойные выделения.
Еще один повод обратиться к хирургу в случае, если появилась шишка в районе копчика – это липома или жировик. Данное новообразование формируется из чрезмерно разрастающихся жировых клеток. Шишка при липоме абсолютно безболезненная, округлая, мягкой текстуры. При надавливании легко смещается со своего места поскольку не спаяна с окружающими её тканями. Липома является доброкачественной опухолью. Она может длительное время сохранять свои размеры. При неблагоприятном стечении обстоятельств наблюдается быстрый рост липомы. Она может сдавливать окружающие ткани, в том числе нервы и кровеносные сосуды. Это чревато появлением резких болей в области копчика.
В таких случаях нужно как можно быстрее обратиться на прием к хирургу. Он удалит липому и вы больше не будет вспоминать о такой проблеме.
О том, что делать при других ситуациях – рассказано далее в статье.
Образовалась твердая шишка на копчике - причины
Потенциальные причины того, что образовалась шишка на копчике, могут включать в себя костные наросты (остеофиты или отложения солей кальция), компрессию позвонков, деформацию копчиково-крестцового сустава, смещение позвонков и т.д. Далее рассмотрим все эти факторы отдельно.
А пока поговорим про причины шишки на копчике, которые связаны с деформацией позвоночго столба. начнем с того, что копчик является рудиментарным отделом позвоночго столба. Он по мнению врачей и ученых отвечает за баланс равновесия тела при прямохождении, помогает распределять амортизационную нагрузку при сидении и т.д.
Копчик представляет собой единую кость, состоящую из пяти сросшихся между собой тел позвонков. Они не разделены межпозвоночными хрящевыми дисками. Соответственно остеохондроза копчика быть не может. Но данный отдел тоже подвигается серьёзным нагрузкам и разрушается.
С крестцом копчик связан при помощи малоподвижного сустава. Также как и все суставы, он покрыт плотной хрящевой капсулой. Внутри сустава костные поверхности покрыты синовиальной защитной оболочкой. При её разрушении кости начинают тереться друг о друга и разрушаться. Это приводит к развитию деформирующего артроза. Именно он может проявляться в виде плотной на ощупь шишки в области копчика.
К разрушению копчика могут привести следующие факторы неблагоприятного воздействия:
- ведение малоподвижного образа жизни, при котором плохо работают мышцы, деградируют связки и сухожилия;
- сидячая работа, при которой человек длительное время находится в одном положении и на копчик оказывается серьезная амортизационная нагрузка;
- травмы в области этого отдела позвоночника (чаще всего неблагоприятное воздействие оказывает падение на ягодицы на твердую поверхность);
- подвывих сустава между копчиком и крестцом;
- беременность, во время которой наблюдается частичное расхождение костей таза;
- неправильная постановка стопы и искривление нижних конечностей;
- разрушение крупных суставов ног (тазобедренного, коленного и голеностопного);
- тяжелый физический труд;
- курение и употребление алкогольных напитков;
- инфекционные процессы области копчика.
Все эти факторы риска и причины шишки на копчике нужно исключать заблаговременно для проведения эффективной профилактики данной патологии. Также в ходе первичного приема у вертебролога или невролога вы получите индивидуальные рекомендации по устранению дальнейшего воздействия неблагоприятных факторов. Это позволит проводить эффективное лечение и гарантировать отсутствие рецидива патологии в ближайшее время.
В большинстве случаев твердая шишка на копчике – это отложение солей кальция в месте травматического нарушения целостности ткани позвонков. Часто подобный симптом у пожилых людей говорит о том, что в организме развивается остеопороз или остеомаляция. Эти заболевания приводят к разряжению костной ткани. Она становится хрупкой. При неосторожном присаживании на твердую поверхность у пожилого человека может появиться трещина или компрессионный перелом копчика. После восстановления целостности данного отдела позвончого столба остается твердая, неподвижная шишка. Это вероятнее всего – костная мозоль.
Шишка возле копчика болит
Если шишка на копчике болит, то это, скорее всего проявление деформирующего остеоартроза. При разрушении сустава между копчиком и крестцом могут присутствовать тупые боли, усиливающиеся при попытке сесть и встать. Постепенно могут начать нарушаться процессы дефекации. Болезненность при опорожнении кишечника также может быть связана с сопутствующим нарушением венозного кровообращения. Это частое осложнение патологии копчикового отдела позвоночго столба.
Вылезла шишка в области копчика – что делать?
Как понимаете, шишка в области копчика может быть клиническим признаком многих патологий. Установить точный диагноз сможет только опытный врач. Поэтому ответим на самый частый вопрос о пациентов: к какому врачу обращаться при шишке на копчике. Это зависит от наличия сопутствующих факторов:
- накануне была травма (например, падение на ягодицы) – к травматологу;
- повышена температура тела, если гнойные выделения из шишки, кожа вокруг неё гиперемирована – к хирургу;
- наблюдается очень быстрое увеличение размера новообразования, его контуры неровные – к онкологу;
- есть трудности со вставанием и переходом в состоянии сидения – к вертебрологу;
- сложно наклоняться, боль отдает в нижние конечностей – к неврологу.
Первое, что делать, если появилась шишка на копчике – успокоиться и обеспечить такие условия, чтобы на пораженную область не оказывалось давления и трения одежды. Если есть необходимость, можно наложить лейкопластырь. Откажитесь от физических нагрузок. Обратитесь к врачу для проведения дифференциальной диагностики.
Если вылезла шишка на копчике, не пытайтесь проводить лечение самостоятельно. Особенно опасно применение различных разогревающих мазей и компрессов, тепловых процедур без консультации врача. Это новообразование может быть злокачественным. Применяемые меры могут ускорить процесс его разрастания и метастазирования. От этого будет зависеть продолжительность вашей жизни.
Для проведения диагностики рекомендуется сделать рентгенографический снимок копчикового отдела позвоночго столба в нескольких проекциях. Данное обследование позволит увидеть (если есть) перелом и трещину костной ткани, смещение копчика, разрушение сустава между ним и крестцом, образование остеофитов и костных мозолей.
Лечение шишки у копчика
Перед тем, как лечить шишку на копчике, врачу необходимо поставить правильный диагноз. Если это эпителиальная киста и её нагноение, то для санации применяется хирургическое вскрытие и очищение внутреннего содержимого. Лечить иными способами данное заболевание не представляется возможным.
Если шишка на копчике связана с дегенерацией позвоночго столба и его тканей, то можно использовать консервативные методы мануальной терапии. Рассмотрим некоторые случаи лечения шишки у копчика.
Если это деформирующий остеоартроз сустава между копчиком и крестцом, то терапия начинается с применения методов остеопатии и мануального вытяжения позвоночного столба. С помощью вытяжения обеспечивается восстановление нормального положения костей в суставной капсуле. Остеопат запускает процессы нормальной микроциркуляции крови и лимфатической жидкости в очаге поражения. Это способствует регенерации пораженных хрящевых тканей.
При образовании костных наростов и остеофитов показано применение лазерного воздействия, физиотерапии, массажа и лечебной гимнастики. Таже может быть рекомендовано использование рефлексотерапии. В комплексе все эти меры запускают процесс восстановления повреждённых тканей.
Если у вас появилась шишка на копчике и при этом отсутствуют дополнительные признаки хирургического заболевания, то вы можете записаться на бесплатный прием к вертебрологу в нашей клинике мануальной терапии. Врач проведет осмотр, поставит точный диагноз и разработает эффективный и безопасный курс консервативного лечения.
Читайте также:




