Шаргородский воспалительные заболевания челюстно-лицевой области и шеи

Шаргородский А. Г.
Воспалительные заболевания тканей челюстно-лицевой области и шеи.
А. Г. Шаргородский — заслуженный деятель науки РФ, доктор медицинских наук, профессор кафедры хирургической стомато логии и челюстно-лицевой хирургии Смоленской государствен ной медицинской академии.
Учебное пособие подготовлено в соответствии с учебным пла ном стоматологического факультета и программой по хирургиче ской стоматологии, утвержденной Минздравом России. В настоя щем издании изложены этиология, патогенез, диагностика, дифференциальная диагностика и лечение одонтогенных воспа лительных заболеваний тканей челюстно-лицевой области и шеи, их осложнения. Текст иллюстрирован 172 таблицами и рисунка ми, из которых 124 — цветные. Учебное пособие рассчитано на студентов стоматологических факультетов высших учебных за ведений, врачей-стоматологов-интернов, клинических ординато ров, врачей-стоматологов.
Рецензенты: М. М. Соловьев — заслуженный деятель науки РФ, профессор, заведующий кафедрой хирургической стомато логии и челюстно-лицевой хирургии Санкт-Петербургского Го сударственного Медицинского Университета им. И. П. Павлова; М. А. Губин — профессор, заслуженный врач РФ, заведующий кафедрой стоматологии факультета усовершенствования вра чей Воронежской государственной медицинской академии им. Н. Н. Бурденко.
В соответствии с программой по хирургической стоматоло гии для студентов стоматологических факультетов высших учеб ных заведений (1996) воспалительные заболевания тканей челю- стно-лицевой области и шеи преподаются на 3-х семестрах из 6. На обучение студентов по этому разделу хирургической стоматологии и челюстно-лицевой хирургии отводится програм мой 34% учебных часов лекций и практических занятий, что под черкивает важность этой проблемы для подготовки врача-стома толога.
Проблеме воспалительных заболеваний тканей челюстно-ли цевой области и шеи в настоящее время приковано большое вни мание специалистов из-за ее актуальности.
Во-первых, это объясняется прежде всего значительным количеством больных с воспалительными заболеваниями. Они со ставляют 10—20% хирургических больных, обращающихся в сто матологические поликлиники, и около 50% больных в челюстнолицевых стационарах. По данным профессора В. В. Рогинского (1998), за последние 5 лет в Москве число детей с воспалитель ными процессами в тканях челюстно-лицевой области, которым потребовалась госпитализация, увеличилось более чем в 10 раз.
Во-вторых, отмечается неуклонный рост прогрессирующих флегмон, распространяющихся на несколько клетчаточных про странств, часто осложняющихся такими грозными осложнения ми, как контактный медиастинит, тромбоз кавернозного синуса твердой мозговой оболочки, сепсис. При тяжелейших осложне ниях воспалительных заболеваний лица и шеи, несмотря на мно гокомпонентную терапию, большие усилия хирургов, врачей-ре аниматологов, колоссальные расходы на лечение таких больных в отделениях реаниматологии и интенсивной терапии, не всегда удается сохранить их жизнь.
Поскольку большинство воспалительных процессов тканей челюстно-лицевой области имеют одонтогенную природу и воз никают нередко в результате осложнений эндодонтической те рапии, рассматриваемая нами проблема не может считаться чис то хирургической.
Издание настоящего пособия продиктовано необходимостью улучшения диагностики воспалительных заболеваний на догос питальном этапе.
За последние годы в периодической печати, материалах съез дов и конференций появилось много сообщений о новых эффек тивных методах диагностики и лечения, которые вошли в насто ящее издание.
В пособии приведены вопросы, ответь! на которые должны быть изучены студентами в период обучения их на медико-био логических и клинических кафедрах, а также вопросы, подлежа щие усвоению на кафедре хирургической стоматологии и челю стно-лицевой хирургии. В настоящем издании большое значение придается изложению темы каждого занятия. Однако, в зависи мости от значимости вопроса в современных условиях, его изло жения в учебниках, некоторые темы получили более подробное освещение. В текст пособия включены выписки из истории бо лезни, подтверждающие теоретические положения, таблицы, схемы клетчаточных пространств и фотографии больных, облег чающие студентам усвоение изучаемого материала. Приведен список обязательной и дополнительной литературы.
Для удобства использования настоящего пособия названия тем 4-х часовых практических занятий и последовательность их изложения соответствует программе по хирургической стомато логии, за исключением темы хирургического лечения абсцессов и флегмон отдельных клетчаточных пространств.
Текст учебного пособия состоит из 3-х разделов в соответст вии с учебным планом кафедры хирургической стоматологии и челюстно-лицевой хирургии. I раздел включает темы практичес ких занятий 6-го семестра, II раздел — 7-го, III раздел — 8-го се местра.
Автор выражает искреннюю признательность и благодар ность за помощь при подготовке данного издания сотрудникам кафедры хирургической стоматологии и челюстно-лицевой хи рургии Смоленской государственной медицинской академии. Неоценимую техническую помощь оказали сотрудники кафедры А. В. Быстрова, В. Д. Рыбаков.
Критические замечания и пожелания будут приняты с боль шой благодарностью.
ЭТИОЛОГИЯ, ПАТОГЕНЕЗ И КЛАССИФИКАЦИЯ ОДОНТОГЕННЫХ
Продолжительность практического занятия: 180 минут.
Цель обучения: Изучить этиологию и патогенез одонтогенных воспалительных заболеваний. Освоить классификацию воспали тельных заболеваний тканей челюстно-лицевой области.
Вопросы, знание которых необходимо для изучения данной те мы:
1. Характеристика возбудителей одонтогенного воспалительного процесса:
а) облигатные анаэробные неспорообразующие микроорганиз мы;
б) факультативно-анаэробная микрофлора; в) аэробная патогенная микрофлора.
2. Сенсибилизация организма. Феномен Артюса-Сахарова.
3. Основные показатели резистентности организма человека.
4. Принципы построения классификации.
Вопросы, подлежащие изучению:
1. Этиология одонтогенных воспалительных процессов.
3. Предрасполагающие факторы возникновения одонтогенных воспалительных заболеваний.
4. Классификация воспалительных заболеваний тканей челюст но-лицевой области и шеи.
5. Классификация одонтогенных воспалительных заболеваний и их осложнений.
Э т и о л о г и я . В большинстве случаев воспалительные забо левания тканей челюстно-лицевой области возникают в резуль тате их инфицирования микрофлорой, вегетирующей в полости рта, на кожных покровах головы.
В возникновении одонтогенных воспалительных заболеваний
в течение длительного периода времени основная роль отводи лась пиогенной аэробной и факультативной анаэробной микро флоре — стафилококкам и стрептококкам. Такой состав микро флоры одонтогенного очага высевался при многочисленных микробиологических исследованиях.
За последние десятилетия, благодаря новым микробиологиче ским методам диагностики с применением анаэростатов, газовых боксов, специальных смесей газов установлено, что при одонтогенных воспалительных заболеваниях высевается стафилококк лишь в 15%, стрептококк — в 6% и облигатные анаэробные бак
т е р и и — в 79% (В. Н. Царев, Р. В. Ушаков,
П а т о г е н е з . Воспалительный процесс
в периодонте обус
ловлен поступлением через верхушку корня зуба инфекционнотоксического содержимого — микробов и токсинов. Особенно сильное воздействие на ткани периодонта оказывает эндотоксин, образовавшийся при повреждении оболочки грамотрицательных бактерий. В результате действия токсинов образуются биологи чески активные продукты, которые усиливают сосудистую про ницаемость. Прогрессирование воспалительного процесса в периодонте приводит к накапливанию антигенов. Ввиду того, что периодонт окружен кортикальной костной пластинкой, антигены в течение длительного времени находятся в зоне первичного инфекционного очага. Однако эндотоксины оказывают опреде ленное воздействие на организм больного. Под влиянием посту пающих в иммунокомпетентные органы антигенов образуются антитела, происходит сенсибилизация организма.
Своеобразная особенность одонтогенной инфекции состоит в том, что организм больного не может самостоятельно прекра тить поступление микроорганизмов в пародонт через корневой канал зуба. В пародонте образуется инфекционно-воспалитель- ный очаг, отграниченный от здоровых тканей соединительно тканной капсулой, которая обеспечивает определенный баланс между организмом человека и инфекционным очагом.
Однако, такое динамическое равновесие может быть наруше но. Большое значение в этом процессе имеет увеличение коли чества микробов, приближающееся к так называемому крити ческому уровню, повышение их вирулентности, увеличение токсинов и продуктов тканевого распада.
В нарушении динамического равновесия важную роль игра ют такие факторы, как охлаждение, перегревание, сопутствую щие заболевания.
В клинической практике нередко приходится наблюдать воз никновение острого воспалительного процесса в тканях челюст но-лицевой области после перенесенных сопутствующих заболе ваний, особенно инфекционных (грипп, ангина, инфекционный гепатит и др.).
Таким образом, нарушение динамического равновесия меж ду очагом хронической одонтогенной инфекции и организмом
человека приводит к возникновению одонтогенных воспалитель ных процессов.
К л а с с и ф и к а ц и я . Среди воспалительных заболеваний че люстно-лицевой области и шеи наибольший удельный вес име ют одонтогенные процессы, которые длительное время хирургистоматологи различных школ трактовали по-разному.
Нередко мнения авторов основывались не на глубоких теоретических (экспериментальных) и клинических исследовани ях научных фактов, а на своих гипотетических, зачастую оши бочных, взглядах или не всегда обоснованной точке зрения пред шественников, поэтому многие из рассматриваемых положений имеют лишь исторический интерес. С другой стороны, отсутст вие общепринятой классификации приводило к гипердиагности ке, когда одни и те же заболевания обозначались различными терминами, что явилось причиной ошибочного подхода к лече нию одонтогенных воспалительных заболеваний.
Часть авторов, расценивая перифокальные процессы в кост ной ткани при периодонтитах как самостоятельное заболевание, относили их к остеомиелитам. Они не выделяли или рассматри вали лишь условно такие нозологические формы, как периодон тит и периостит. Другие ученые, оценивая воспалительные реакции в спонгиозе челюсти при периодонтитах, не сопровож дающихся гнойно-некротическими наслоениями, как перифокаль ные, различают самостоятельные нозологические формы заболе ваний: периодонтиты, периоститы и остеомиелиты челюсти. По мнению А. С. Григорьяна (1973), такие разногласия представите лей двух направлений произошли потому, что они по-разному интерпретировали патологические состояния тканевого субстра та, относящиеся к двум различным категориям, каковыми явля ются патологический процесс и болезнь.
Комплекс перифокальных серозно-экссудативных реакций, разивающихся в кости при периодонтите до тех пор, пока они не отразятся на состоянии целостности организма, следует рас сматривать как патологический процесс.
Такое качественно новое состояние, выражающееся в мест-
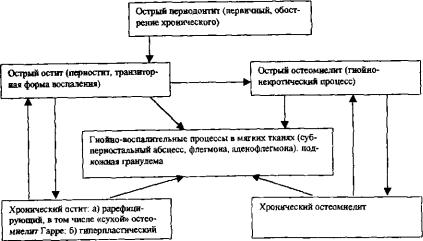
ных клинических проявлениях и общих реакциях всего организ ма, имеет необходимые компоненты для того, чтобы определить его как болезнь — одонтогенный остеомиелит челюсти.
Систематизация костных воспалительных процессов, разра ботанная В, В. Паникаровским и А, С. Григорьяном, приведена на рис. 1. На этой схеме представлены варианты перехода одной формы воспаления в другую и варианты вовлечения в воспали тельный процесс мягких тканей.
Не вдаваясь более подробно в сущность полемики о класси фикации и номенклатуре острых периодонтитов, периоститов и остеомиелитов, которой раньше отводилось слишком много мес та в учебниках, руководствах, периодической печати, основыва ясь на современных представлениях, мы предлагаем классифи кацию воспалительных заболеваний челюстно-лицевой области и шеи, в основу которой положены клинико-морфологические принципы (табл. 1).
Обоснование и детализация классификации даны в соответ ствующих главах книги при рассмотрении нозологических форм одонтогенных и неодонтогенных воспалительных процессов.
Проблемной комиссией по хирургической стоматологии и обезболиванию Межведомственного научного совета по стомато логии предложена классификация острых одонтогенных воспа лительных заболеваний челюстно-лицевой области, учитываю щая не только нозологию заболеваний, но и их осложнения (таб лица 2).
РАЗВИТИЕ ОДОНТОГЕННЫХ ВОСПАЛИТЕЛЬНЫХ ПРОЦЕССОВ
Таблица 1. КЛАССИФИКАЦИЯ ВОСПАЛИТЕЛЬНЫХ ЗАБОЛЕ ВАНИЙ ТКАНЕЙ ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ И ШЕИ
Med-books.by - Библиотека медицинской литературы . Книги, справочники, лекции, аудиокниги по медицине. Банк рефератов. Медицинские рефераты. Всё для студента-медика .
Скачать бесплатно без регистрации или купить электронные и печатные бумажные медицинские книги (DJVU, PDF, DOC, CHM, FB2, TXT), истории болезней, рефераты, монографии, лекции, презентации по медицине.
Воспалительные заболевания тканей челюстно-лицевой области и шеи - Шаргородский А.Г. - 2001 год

В учебном пособии приведены вопросы, ответы на которые должны быть изучены студентами в период обучения их на медико-биологических и клинических кафедрах, а также вопросы, подлежащие усвоению на кафедре хирургической стоматологии и челюстно-лицевой хирургии. В настоящем издании большое значение придается изложению темы каждого занятия. Однако, в зависимости от значимости вопроса в современных условиях, его изложения в учебниках, некоторые темы получили более подробное освещение. В текст пособия включены выписки из истории болезни, подтверждающие теоретические положения, таблицы, схемы клетчаточных пространств и фотографии больных, облегчающие студентам усвоение изучаемого материала. Приведен список обязательной и дополнительной литературы.
Для студентов стоматологических факультетов медицинских ВУЗов, врачей-интернов, клинических ординаторов и врачей-стоматологов.
Содержание книги:
Предисловие.
Первый раздел
Этиология, патогенез и классификация одонтогенных воспалительных заболеваний.
Имунобиологические особенности тканей челюстно-лицевой области. Влияние антибактериальной резистентности тканей полости рта на развитие одонтогенной инфекции.
Пути распространения одонтогенной инфекции. Причины обострения хронической одонтогенной инфекции.
Острый и хронический периодонтит.
Консервативно-хирургические и хирургические методы лечения хронических периодонтитов.
Реплантация и имплантация зуба.
Острый одонтогенный периостит челюстей.
Болезни прорезывания зубов.
Затрудненное прорезывание нижних третьих моляров.
Одонтогенный остеомиелит челюстей.
Острая стадия остеомиелита челюстей.
Лечение одонтогенного остеомиелита в острой стадии.
Подострая и хроническая стадии одонтогенного остеомиелита.
Дифференциальная диагностика острого периодонтита, острого периостита и острого одонтогенного остеомиелита челюстей.
Одонтогенный синусит.
Методы консервативного и хирургического лечения одонтогенных синусов.
Перфорация и свищ верхнечелюстного синуса.
Острые лимфадениты лица и шеи.
Хронический лимфаденит лица и шеи. Проявление ВИЧ-инфекции в тканях челюстно-лицевой области и шеи.
Второй раздел
Абсцессы и флегмоны лица и шеи.
Общие принципы лечения абсцессов и флегмон тканей челюстно-лицевой области и шеи.
Топографическая анатомия и оперативный доступ для дренирования гнойной полости при вскрытии абсцессов и флегмон отдельных областей лица и шеи.
Абсцесс и флегмона поднижнечелюстной и подподбородочной областей.
Флегмоны окологлоточного, крыловидно-челюстного и позадичелюстного пространства.
Абсцессы челюстно-язычного желобка, подъязычной области и ретромолярного пространства.
Абсцессы тела и корня языка.
Флегмона дна полости рта.
Гнилостно-некротические флегмоны лица и шеи.
Флегмоны подглазничной, скуловой, щечной областей.
Флегмоны височной области, подвисочной и крыловидно-небной ямок.
Флегмоны околоушно-жевательной области и области жевательных мышц.
Физиотерапия и реабилитация больных с воспалительными заболеваниями лица и шеи.
Специфические воспалительные заболевания лица и шеи. Актиномикоз.
Клиника, диагностика и лечение актиномикоза лица и шеи.
Фурункулы и карбункулы лица. Рожа.
Третий раздел
Реактивно-дистрофические заболевания слюнных желез.
Воспалительные заболевания слюнных желез.
Слюннокаменная болезнь (калькулезный сиаладенит).
Осложнения воспалительных заболеваний тканей челюстно-лицевой области и шеи.
Рекомендуемая литература
У 9 из 10 пациентов, которые обращаются за помощью в отделения хирургической стоматологии, врачи диагностируют воспалительные заболевания челюстно-лицевой области. Если в 50-х годах прошлого века летальность полностью исключили массовым приемом антибиотиков, сегодня патогенная микрофлора стала менее восприимчивой к антибиотикотерапии. Из-за этого проблема гнойных внутричерепных осложнений вернулась к уровню 30-40-х годов, когда частота смертельных исходов составляла более 20%.
Что такое одонтогенное воспалительное заболевание ЧЛО?
- сепсису;
- тромбофлебитам;
- медиастиниту;
- внутричерепным осложнениям.
Дети подвержены одонтогенным воспалениям ЧЛО больше, чем взрослые пациенты. Причина заключается в иммунобиологических особенностях детского организма. Заболевания протекают долго и с трудом поддаются лечению. Существует несколько вариантов классификации воспалительных заболеваний челюстно-лицевой области. По этиологии воспаления подразделяются на специфические и неспецифические. Кроме того, заболевания могут протекать в острой, подострой и хронической форме. У маленьких пациентов болезнь чаще диагностирую подострую форму болезни.
Причины воспаления челюстно-лицевой области
Гноеродные микроорганизмы проникают в челюстно-лицевую область по-разному. Патогенная микрофлора может попасть в организм следующими путями:
Также заражение происходит через поверхности открытой раны или вследствие осложнений кариозного поражения. В редких случаях инфицирование вызывают альвеолиты и кисты в ротовой полости на стадии нагноения (см. также: радикулярная киста челюсти: симптомы, диагностика и способы лечения). Течение болезни зависит от типа ее возбудителей:
- стафилококки;
- стрептококки;
- синегнойная палочка;
- другие агенты.
Клиническая картина для каждого вида патологии различается. Все заболевания сопровождаются общими признаками воспаления. Особенности и тяжесть течения определяются:
- состоянием иммунитета;
- видом и свойствами возбудителей;
- восприимчивостью организма к антибиотикотерапии.
Абсцесс и флегмона
Абсцессы и флегмоны – это специфические воспаления ЧЛО в виде участков разлитого или локального нагноения. Поражение затрагивает мягкие ткани, проявляется выраженной отечностью, нарушением глотательной функции и интенсивными болями.
Чаще такими воспалительными процессами сопровождаются остеомиелит, гнойно-дистрофический пародонтоз, гингивостоматит, переломы. К микробным возбудителям заболевания относят:
- кокковые группы;
- веретенообразную палочку;
- кишечную палочку;
- анаэробные формы.
Одонтогенные гнойные воспалительные заболевания этого вида требуют срочного хирургического вмешательства. Лечение происходит по следующей схеме:
Все действия выполняются с применением местной проводниковой анестезии. Параллельно пациенту назначают курс медикаментозной терапии антибиотиками продолжительностью до 7-8 дней.
Лимфаденит
Обычно лимфаденит в челюстно-лицевой области развивается вследствие инфицирования ротовой полости или лица. Гноеродная инфекция постепенно распространяется из первичного очага, что приводит к воспалению лимфатических узлов. Заболевание сопровождается увеличением размеров лимфоузлов, их болезненностью. Температура тела повышается до отметки 37-38 градусов.
Учитывая этиологию лимфаденита, врачи лечат воспаление методами антибиотикотерапии. Для этого используют препараты, которые подавляют активность патологической микрофлоры и убивают инфекцию. Дополнительно пациенту назначают комплекс процедур с применением методов ультрафиолетового облучения, УВЧ, лазерную и ультразвуковую терапию.
Перикоронарит
Перикоронаритом называют воспалительный процесс, который охватывает десну вокруг прорезывающегося зуба. Патология чаще возникает при прорезывании зубов мудрости у взрослых пациентов. Из-за повреждения слизистой ротовой полости риск развития инфекции значительно возрастает. На зубном зачатке образуется капюшон, из-под которого выделяется гнойный инфильтрат. Заболевание сопровождается сильными болями, отдающими в челюсть, шею или уши. Существует несколько видов классификации заболевания:
- классификация по характеру течения (острый или хронический перикоронарит);
- классификация по форме (гнойный или катаральный).
Врачи начинают лечение с подавления воспалительного процесса. После этого делают рентгенографию, чтобы оценить положение зуба. Если дальнейшее нормальное прорезывание невозможно, зуб удаляют. В остальных случаях карман под капюшоном обрабатывают антисептическими и лечебными растворами, ставят лечебный вкладыш.
Если консервативные методы не помогают, пациенту делают хирургическое иссечение капюшона, который накрывает жевательную поверхность коронки. Операцию проводят под местным инфильтрационным наркозом, рану обязательно обрабатывают и зашивают.
Периостит
Периостит лечат только хирургическими методами. Под местной анестезией десну разрезают и проводят дренаж гнойного очага. Дальнейшее лечение проходит в домашних условиях; чтобы полностью избавиться от воспаления, пациенту назначают регулярные полоскания солевыми растворами.
Остеомиелит
Заболевание выражается гнойно-некротическим поражением, которое затрагивает челюстную кость. Остеомиелит развивается из-за инфицирования костных тканей у взрослых и детей с ослабленным иммунитетом. Признаки болезни выглядят следующим образом:
- общие симптомы интоксикации – повышение температуры тела и недомогание;
- нагноение в отдельных зонах челюстно-лицевой области с выделением гнойных масс через свищи;
- патологическая подвижность причинных зубов;
- сильные приступы боли.
Остеомиелит лечат комплексно. Для этого проводят хирургическое удаление пораженного зуба и назначают медикаментозную терапию антибиотиками.

На сегодняшнее время воспалительные заболевания челюстно-лицевой области занимает одно из лидирующих мест по причинах обращения пациентов в стоматологические клиники. Большинство врачей также отмечают неуклонное увеличение количества больных с гнойно-воспалительными поражениями головы и шеи.
Подавляющее число воспалительных процессов в области лица имеют одонтологическое происхождение, которое связано с некачественно проведенным стоматологическим лечением кариеса, пульпита или периодонтита.
Виды воспалительных поражений головы и шеи
Классификация воспалительных заболеваний челюстно-лицевой области включает разделение болезней на три основные категории:
- Острые одонтогеные болезни. В эту группу патологий входят воспаления пульпы, связочного аппарата и мягких тканей ротовой полости.
- Гнойно-воспалительные поражения в виде абсцессов, флегмон, актиномикоза, фурункула и карбункула. В данных случаях у больного образовывается ограниченный или разлитой участок нагноения.
- Реактивно-дистрофические заболевания слюнных желез и тяжелые осложнения воспаления тканей челюстно-лицевой области (сепсис, тромбоз).
Этиология и особенности клинического течения и лечение одонтогенных заболеваний головы и шеи
Одонтогенные воспалительные заболевания челюстей и мягких тканей лица, как правило, развивается в результате инфицирования пациента патологическими микроорганизмами ротовой полости и кожного покрова. В эту группу болезней входят:
Воспаление связочного аппарата зуба, который находится в периодонтальной щели, преимущественно имеет инфекционное происхождение. В таких случаях источником инфекции служит пульпа зуба.
Клиническая картина заболевания представлена следующими симптомами:
Лечение заболевания предвидит создание оттока гнойных масс через полость и последующее пломбирование корневых каналов.
Терапия периодонтитов преимущественно консервативная. Радикальное вмешательство врачи проводят только при наличии сопутствующей кисты корня или гнойного воспаления мягких тканей ротовой полости.

Периостит челюсти
Специфические воспалительные процессы в челюстно-лицевой области, преимущественно, протекают в виде ограниченного гнойного поражения надкостницы в зоне 1-3 зубов. Одонтогенный периостит по сути является осложнением воспалительного поражения десен и зубов.
Заболевание проявляется следующим образом:
- покраснение десны в зоне воспаленного корня зуба;
- прогрессирующий отек мягких тканей;
- увеличение температуры тела;
- патологическая подвижность и болезненность причинного зуба.
Лечение периостита исключительно хирургическое. Хирург-стоматолог под местной анестезией выполняет разрез десен и дренирование гнойного очага.
Затем пациенту рекомендуют в домашних условиях регулярно полоскать полость рта солевыми растворами. Резиновую полоску (дренаж) специалист удаляет на 3-4 день.

Иногда полностью сформированный зуб не прорезывается и остается в толще костной ткани. В таких случаях врачи их называют ретинированными.
Воспалительное поражение, как правило, вызывают полуретинированные зубы. Патологический процесс при этом развивается в инфицированной или травмированной слизистой оболочке, которая покрывает полупрорезанный зуб.
Лечение воспалительных заболеваний челюстно-лицевой области в таких случаях направлено на удаление причинного зуба. Радикальное вмешательство осуществляется в условиях стационара под местной проводниковой анестезией.

Остеомиелитом в стоматологии принято называть гнойно-некротическое поражение костной ткани челюсти. Возникновение заболевания связано с инфицированием кости и системным снижением иммунитета.
К основным симптомам остеомиелита можно отнести:
- интоксикация организма, которая сопровождается значительным увеличением температуры тела, общим недомоганием и хронической усталостью;
- нагноение отдельных участков челюсти и выделение некротических масс из свищевых ходов;
- подвижность одного или нескольких зубов;
- периодические приступы интенсивной боли.
Лечение гнойно-воспалительных заболеваний челюстно-лицевой области осуществляется с помощью медикаментозного и хирургического воздействия.
Терапия остеомиелита начинается с устранения причины воспаления. В таких случаях причинный зуб подвергается удалению. Затем стоматолог назначает пациенту курс антибиотиков и проводит хирургическое очищение поврежденной костной ткани.

Воспалительное поражение верхнечелюстной пазухи, во многом, обусловлено ее строением и расположением. Одонтогенный синусит вызывают патологические микроорганизмы ротовой полости, которые проникают в полость через вросшие корни зубов.
Синусит проявляется следующей клинической картиной:
Лечение гнойных воспалительных заболеваний челюстно-лицевой области в таких случаях проводится двумя основными методиками: консервативное и хирургическое воздействие. Суть терапии заключается в ликвидации причины болезни, купирование воспалительного процесса и восстановления дренажной функции гайморовой полости.

Подчелюстные лимфатические узлы воспаляются при распространении гнойной инфекции из первичного очага воспаления. Заболевание начинается с постепенного увеличения и болезненности региональных лимфоузлов. Температура тела, как правило, находится в пределах субфебрильных показателей.

Поскольку воспаляются подчелюстные лимфатические узлы из-за проникновения в них патологической микрофлоры, то лечение направлено на устранение негативного воздействия первичного очага инфекции. Местная терапия лимфоузлов осуществляется в виде приема антибиотиков, дезинтоксикации организма и физпроцедур.
Абсцессы и флегмоны лица и шеи
Специфические воспалительные процессы челюстно-лицевой области в виде абсцессов и флегмон представляют собой участки разлитого или локального нагноения мягких тканей. Такие поражения проявляются резким отеком, гипертермией, ограниченным открыванием ротовой полости, нарушением глотания пищи и приступами интенсивной боли.
Такие заболевания требуют незамедлительного хирургического вмешательства, которое выполняется в такой последовательности:
- местная проводниковая анестезия;
- радикальное рассечение мягких тканей в зоне отека;
- вскрытие гнойника и дренирование его;
- фиксация специальной трубки для оттока гноя.
При лечении абсцессов и флегмон врач параллельно назначает больному антибиотикотерапию в течение 7-8 дней.
Основные методы диагностики воспалительных поражений головы и шеи
Стоматологическая инструкция оказания медицинской помощи населению включает следующий комплекс диагностических процедур:
- сбор анамнеза заболевания и составление истории болезни;
- визуальный и инструментальный осмотр лица и ротовой полости больного;
- лучевая диагностика воспалительных заболеваний челюсти и мягких тканей посредством рентгенографии, компьютерной и магнитно-резонансной томографии;
- ультразвуковое исследование;
- биопсия, которая выполняется при наличии у врача подозрений на онкологическое происхождение воспалительного отека;
- общий и развернутый анализ крови.

Цена диагностики при этом зависит от распространенности и сложности патологического процесса.
Негативные последствия воспалительных процессов мягких и твердых тканей головы
Осложнения воспалительных заболеваний челюстно-лицевой области протекают в таких основных формах:
- Сепсис – тяжелое генерализированное инфекционное поражение, которое сочетается с проникновением патологических микроорганизмов в кровеносную систему. Эта патология нередко становиться причиной летального исхода.
- Медиастенит – гнойное воспаление средостения, причина которого кроется в одонтогенном распространении инфекции.
- Тромбоз и тромбофлебит лицевых вен. Воспалительное поражение кровеносных сосудов является осложнением абсцессов и флегмон мягких тканей лица.
Прогноз воспалительных поражений преимущественно благоприятный. Исключение составляют запущенные случаи, когда у ациента наблюдаются признаки сепсиса или медиастенита.
Читайте также:


