Сцинтиграфия поясничного отдела позвоночника
Сцинтиграфия поясничного отдела — это радионуклидное исследование, позволяющее обнаружить проблемы в костях данной зоны организма.
- В каких случаях применяют сцинтиграфию поясничного отдела
- Процедура проведения сцинтиграфии поясничного отдела
- Плюсы и минусы процедуры

В каких случаях применяют сцинтиграфию поясничного отдела
Сцинтиграфия поясничного отдела по праву считается одной из высокоинформативных методик диагностирования онкологических заболеваний. Хотя в результате данного обследования получаются снимки меньшего разрешения, чем при МРТ или УЗИ, но очаги поражения костей метастазами и опухолевые новообразования выявляются гораздо раньше (4-6 месяцев). Также устанавливается остеомиелит на ранних стадиях.
Поясничный отдел является основой позвоночника, на которую приходится главная часть нагрузок. 5 самых крупных позвонков расположены именно в поясничном отделе, и они подвержены износу и риску более прочих. Актуальность правильного и своевременного диагноза не вызывает сомнения. Потому сцинтиграфию применяют при:
- болевом синдроме неясного генеза и неврологических проблемах;
- болезни Педжета (течение заболевания проходит таким образом, что неправильный обмен веществ ослабляет костную ткань, в результате чего чаще происходят переломы);
- поражениях инфекционного характера;
- переломах костей (особенно в тяжелых случаях, при закрытых переломах);
- метаболических проблемах поясничного отдела;
- артритах и возрастных изменениях в костной структуре;
- инфарктах кости;
- рахите.
Процедура проведения сцинтиграфии поясничного отдела
При сцинтиграфии осуществляют введение раствора с радиоактивными составляющими. Новейшие медицинские разработки позволяют использовать такие биофосфатные препараты, которые минимизируют лучевое излучение, быстро распадаются и выводятся из организма. РФП — радиофармалогический препарат — содержит молекулу-вектор, которая проникает в кости, и изотоп (радиоактивный маркер), который обеспечивает излучение.
Определенный дискомфорт может возникнуть из-за продолжительности процедуры. Так как речь идет о поясничном отделе, индикатор должен попасть в костную ткань, а это довольно длительный процесс (1-3 часа). Предварительно необходимо освободить мочевой пузырь, а впоследствии следует употребить жидкости больше, чем обычно, чтобы облегчить выход заряженных частиц.
Пациент должен находиться в вертикальном положении, визуализация высокого качества обеспечена только в случае неподвижности. Гамма-детектор отслеживает места локализации радиоактивных изотопов и фиксирует их сигналы. Смысл сцинтиграфии заключается в том, что здоровая костная ткань поглощает радио-индикатор иначе, чем поврежденная, имеющая какие-либо патологические трансформации. В раковые клетки радиоактивный элемент не сможет проникнуть, так что на итоговых снимках очаги поражения будут темного цвета. Чрезвычайно яркие области говорят, наоборот, о чрезмерном скоплении, а значит наличии воспаления или инфекции.
Благодаря новейшим разработкам, излучение при этом снижено до пределов, позволяющих говорить о безопасности процедуры. Единственной мерой предосторожности можно считать ограничения контактов с беременными и детьми в течение суток после того, как проведена сцинтиграфия.
Плюсы и минусы процедуры
Сцинтиграфические исследования позволяют получать обширные данные и сводят к минимуму погрешности в диагнозах. Указанная методика имеет следующие преимущественные характеристики:
- сравнительная дешевизна;
- отсутствие сложных подготовительных мероприятий;
- достоверные сведения;
- мизерная доля излучения, благодаря чему сцинтиграфию в необходимых случаях можно проводить ежемесячно;
- почти полное отсутствие противопоказаний.
Для проведения сцинтиграфии имеются лишь рекомендации ограничительного характера. От данной процедуры следует воздержаться во время:
- вынашивания ребенка (назначение может последовать только в исключительных случаях);
- грудного вскармливания (проводится также в крайних ситуациях, при этом соблюдается режим отлучения ребенка от груди на срок не менее 3 суток).
Сцинтиграфические исследования с осторожностью проводят у аллергиков. О склонности к аллергии и реакциях на различные препараты непременно нужно проинформировать лечащего врача и радиолога.
Сцинтиграфия костей скелета (остеосцинтиграфия) – это исследование метаболизма (обмена веществ) костной ткани с помощью радиофармацевтических препаратов (РФП), которые накапливаются в костях скелета. Радиофармпрепарат вводится внутривенно и накапливается в костной ткани, затем излучение от накопившегося препарата улавливается детекторами регистрирующего прибора (гамма-камеры).
Что показывает?
С помощью сцинтиграфического обследования, в основе которого лежит лучевая диагностика, врачи выявляют различные патологии, недоступные другим диагностическим методам, в том числе на ранних стадиях развития:
- Причины необъяснимой боли в кости;
- Скрытый перелом, который не виден на рентгеновском снимке;
- Остеомиелит;
- Рак костей;
- Метастазирование в костях при раке других органов.
Если речь идет сцинтиграфии при онкологии, важно понимать, что данный метод позволяет выявлять динамику лечения, а значит, подтверждает его эффективность или свидетельствует о необходимости смены назначений.
Подготовка к сцинтиграфии костей скелета: не требуется.
В течение часа после введения РФП Вас попросят выпить 1 литра питьевой воды, так как это необходимо для улучшения накопления препарата в костях скелета и снижения лучевой нагрузки. Непосредственно перед исследованием необходимо опорожнить мочевой пузырь.
Показания к проведению сцинтиграфии костей скелета:
- Подозрение на метастатическое поражение костей скелета
- Оценка результатов химиотерапии, гормональной или лучевой терапии
- Воспалительные заболевания костей и суставов
- Определение нестабильности компонентов протезов, воспалительных изменений в костях при протезировании суставов и позвоночника
- Травматические переломы костей скелета, в том числе стресс-переломы
- Метаболические заболевания костей
Противопоказания:
беременность. Грудное вскармливание необходимо прервать на 48 часов от момента введения РФП.
Особенности проведения сцинтиграфии костей скелета:
Исследование проводится через 3 часа после введения РФП. Занимает от 10 до 30 минут. Заключение выдается в день исследования.
Пациентам, приходя на исследование, необходимо с собой иметь выписки из историй болезни или амбулаторную карту, заключения (если имеются) по результатам рентгенологических исследований, КТ, МРТ, а также результаты предыдущих сцинтиграфических исследований.
Используемые радиофармацевтические препараты (РФП): диагностику заболеваний костей скелета проводят с меченными фосфатными комплексами, которые прочно связываются с кристаллами гидроксиапатита и незрелым коллагеном. В качестве метки используется 99мТс, который имеет короткий период полураспада – всего 6 ч. Гамма-кванты покидают организм и регистрируются детекторами прибора, в результате после компьютерной обработки получается изображение.
Нормальная сцинтиграмма костей скелета в передней и задней проекции:
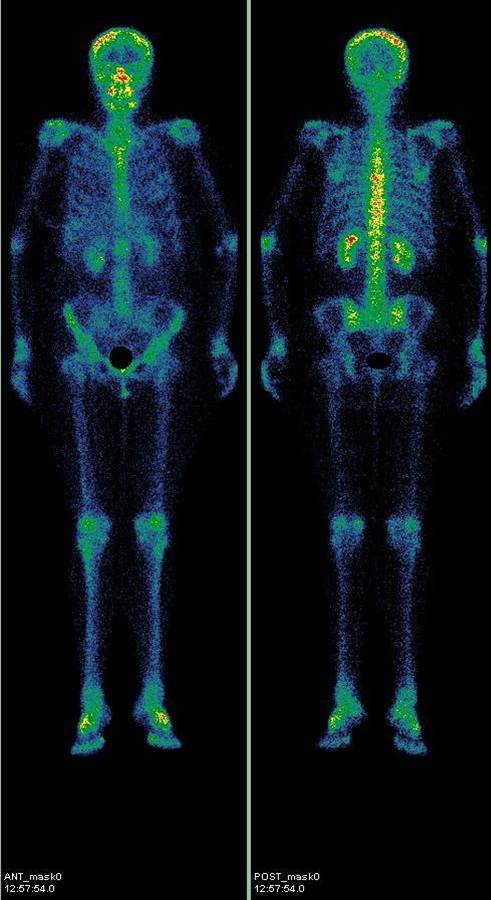
Метастазы различных опухолей в кости
Многие опухоли метастазируют в кости. В первую очередь подозрение на метастатическое поражение скелета возникает при раке молочной и предстательной желез, раке легкого, почек и некоторых других. Особую настороженность следует проявлять при увеличении уровня онкомаркеров, например: ПСА (простатспецифический антиген), СА 15-3 и некоторых других. После консервативного лечения или хирургического удаления опухоли рекомендуется динамическое наблюдение за состоянием костной ткани. Сцинтиграфию следует проводить первые 2 раза с промежутком 6-8 месяцев, затем, при нормальном результате исследования, через 1–2 года. Уточнять необходимость проведения повторных исследований нужно у специалиста-радиолога или Вашего лечащего врача.
К достоинствам радионуклидной диагностики следует отнести возможность выявления патологии костной ткани до развития клинических и рентгенологических признаков поражения костей.
Воспалительные и травматические изменений костной ткани
Одним из показаний к проведению радионуклидных исследований костной системы (сцинтиграфии костей) являются воспалительные изменения костной ткани. Метод позволяет определить распространенность процесса, выявив очаги воспаления в костях и суставах во всем скелете, даже на ранних стадиях заболевания. На рентгенограммах при остеомиелитах, как правило, определяется меньшая распространенность процесса, чем на самом деле. Сцинтиграфия же показывает истинные размеры воспалительного очага.
Кроме того, с помощью этого метода можно выявлять переломы и оценивать, насколько хорошо происходит их заживление. Часто переломы костей являются случайной находкой, например переломы ребер у пациентов с распространенным остеопорозом. В ряде случаев удается выявить нарушение целостности костей на ранних стадиях, когда рентгенологическое исследование не позволяет этого сделать, например переломы ладьевидной кости, ребер.
Остеосцинтиграфия в ортопедии и вертебрологии
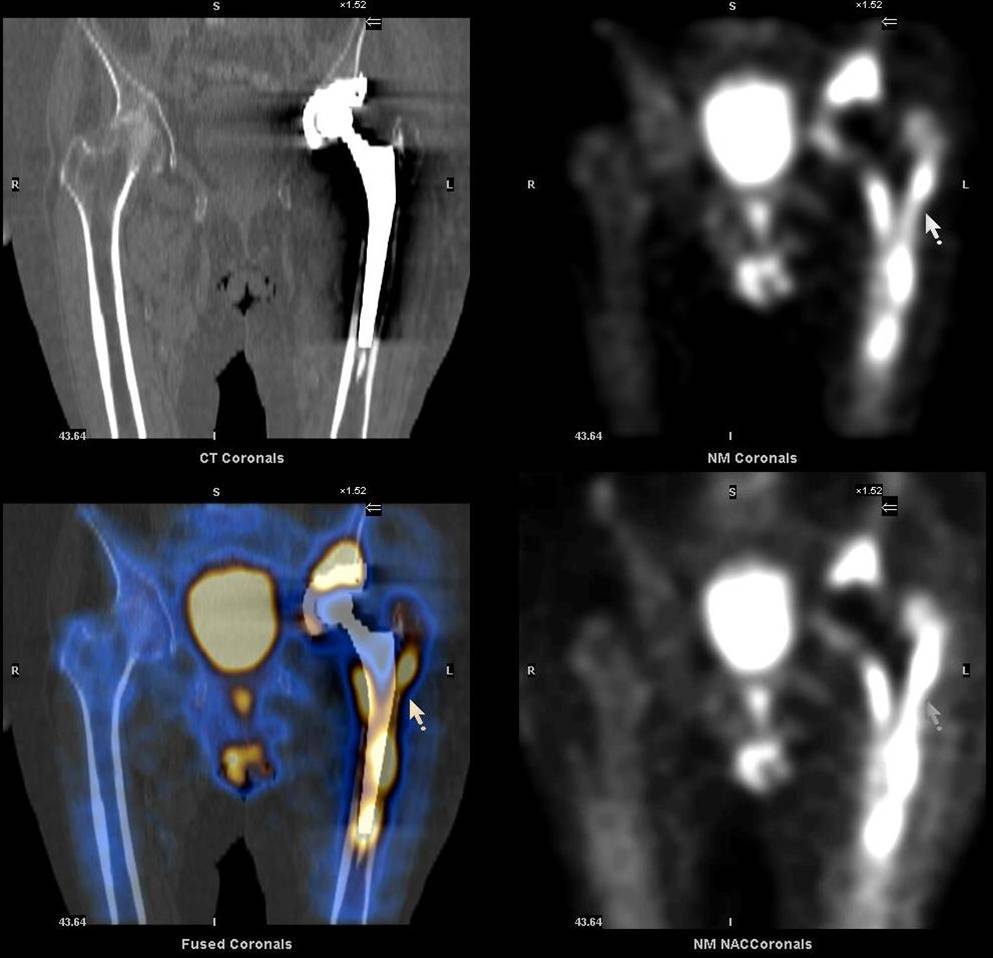
При протезировании суставов или установке металлоконструкций в позвоночник сцинтиграфия костей скелета позволяет выявить механическую нестабильность компонентов протеза (расшатывание) либо воспалительный процесс вокруг протеза или металлоконструкции. В отличие от других методов исследования (рентген, КТ, МРТ) сцинтиграфия костей скелета позволяет определить интенсивность протекания воспалительного процесса в различных участках кости.
Дополнительное проведение ОФЭКТ/КТ с возможностью посрезового анализа изображения, позволяет более точно локализовать область повреждения, что дает возможность своевременно провести необходимое лечение. Преимущества ОФЭКТ/КТ по сравнению с планарной сцинтиграфией: отсутствие суммации (посрезовый анализ накопления радиофармпрепарата), и точная локализация благодаря совмещению радионуклидного и КТ-изображений.
Как проходит восстановление после процедуры?
Обследование проводится в гамма-камере, которая радиоактивными лучами просвечивает организм человека, выявляя радиофармпрепарат в костях и суставах. Несмотря на кажущуюся сложность, процедура не дает никаких вредных последствий и сразу после диагностики пациент может вернуться к привычному образу жизни. Из рекомендаций на реабилитационный период можно выделить контроль достаточного употребления жидкости в первые сутки (чем больше – тем лучше), а также соблюдение мер качественной личной гигиены – тщательное купание, стирка всех вещей.
Где сделать сканирование скелета?
Выбирая место, где сделать сцинтиграфию, важно доверить процедуру опытным профессионалам, которые максимально корректно проведут дорогостоящее обследование и гарантируют информативность результатов. Еще одним фактором в пользу выбора ЦКБ РАН в Москве является наличие современного оборудования, которое воздействует на пациентов минимально возможной для информативного обследования дозой облучения.
Вредна ли сцинтиграфия костей скелета?
Во время обследования пациент получает минимальную дозу облучения, говоря о том, как часто можно делать сцинтиграфию, большинство специалистов сходятся во мнении – хоть каждый месяц. Абсолютным противопоказанием является беременность пациентки, если же она кормит ребенка грудью, а обследование не терпит отлагательств, после сцинтиграфии рекомендуется в течение суток сцеживать молоко, и лишь потом возвращаться к обычному кормлению.
Сцинтиграфия костей скелета является разновидностью лучевой диагностики, ее называют также остеосцинтиграфией или сканированием костей. Этот современный и информативный метод обследования основан на способности костной ткани поглощать радионуклиды, причем скорость и степень их абсорбции зависит от характера имеющихся патологических очагов.
Преимущества и недостатки сцинтиграфии
В отличие от рентгенографии, МРТ и КТ, применение сцинтиграфии позволяет оценить наличие в костях очагов с измененной активностью клеток даже при сохранении внешней целостности скелета. Это могут быть участки воспаления, метастазы, переломы .

Причем они могут быть настолько малы, что ни один из вышеперечисленных методов еще не сможет их визуализировать. А сцинтиграфия покажет все имеющиеся в костях аномальные области независимо от их размера, причины и давности появления.
Сцинтиграфия – высокоточное исследование. С ее помощью можно оценить, какая именно кость поражена на кисти или стопе, какой участок позвонка вовлечен в патологический процесс. Это позволяет составлять клинические прогнозы и определять план паллиативного лечения в онкологии.

Основным недостатком остеосцинтиграфии является необходимость введения в организм вещества с короткоживущими радиоактивными изотопами. Это может стать причиной аллергических реакций вплоть до развития анафилактического шока. Кроме того, наличие лучевой нагрузки в период исследования и в последующие 2–3 дня после него ограничивает использование сцинтиграфии костей у кормящих женщин. А период беременности является противопоказанием для такого радионуклидного сканирования костей.
Для проведения такого исследования требуется особое дорогостоящее оборудование. Поэтому далеко не все медицинские центры имеют возможность самостоятельного проведения сцинтиграфии, чаще всего врач дает направление в другое учреждение. При наличии показаний к исследованию следует заранее уточнить, где его можно сделать.
Когда показана сцинтиграфия и что она выявляет
Показаниями для проведения сцинтиграфии являются:
- диагностика причин болевого синдрома с вовлечением костей конечностей, позвоночника, таза, ребер, грудины;
- недостаточное качество визуализации при рентгенографии при подозрениях на наличие перелома (травматического, патологического, стрессового);
- диагностика остеомиелита и других инфекционно-воспалительных состояний с поражением костной ткани;
- обнаружение отдаленных метастазов рака молочных желез, легких, прямой кишки, а у мужчин – простаты;
- динамическое наблюдение в онкологии для оценки эффективности проводимой терапии и выявления признаков метастазирования;
- уточнение характера и степени активности новообразований, выявленных с помощью других методов диагностики, дифференциальный диагноз злокачественных и доброкачественных опухолей (в программе комплексного обследования);
- диагностика болезни Педжета и дегенеративно-дистрофических поражений костно-суставной системы;
- контроль за активностью воспалительного процесса в зоне протезирования костей и суставов.
Кроме того, сцинтиграфия позволяет проводить динамический контроль за размером и активностью остеобластических очагов метастазов на фоне химиотерапии, тогда как результаты обзорной рентгенографии и даже МРТ в этом случае бывают непоказательными и недостаточно достоверными.
Остеосцинтиграфия – что это такое: как ее проводят?
Получив направление на сцинтиграфию, пациент начинает искать информацию, как делают это исследование, болезненно ли оно и представляет ли опасность для здоровья. Пугающим моментом обычно являются сведения о необходимости введения в организм радиоактивных соединений.

На самом деле сцинтиграфию костей при наличии показаний разрешено проводить ежемесячно, ведь используемые при этом радиофармпрепараты быстро выводятся из организма. А содержащиеся в них радионуклиды имеют малый период полураспада и не способны надолго задерживаться в костной ткани. В течение нескольких дней организм активно выводит радиоактивные изотопы и метаболиты препарата с желчью, потом, мочой и другими естественными жидкостями.
Для проведения остеосцинтиграфии требуется гамма-камера для фиксации радиоактивного излучения от тканей и компьютер со специальной программой. Предварительно пациенту внутривенно вводят специальный препарат, содержащий короткоживущие радионуклиды. Чаще всего для этого используются меченные фосфатные соединения, которые обладают способностью быстро адсорбироваться из крови и накапливаться в костной ткани. В очагах с остеобластической активностью аккумуляция радионуклидов повышена, а в остеолитических участках, наоборот, снижена.

Спустя 2–4 часа после введения радиофармацевтического препарата проводят регистрацию радиоактивного излучения, испускаемого телом обследуемого человека. Полное сканирование может длиться до 60 минут. Специальная программа воссоздает изображение скелета и мягких тканей, при этом участки повышенного или сниженного накопления радионуклидов будут видны в виде зон с иной интенсивностью окраски.
Специалист проводит анализ картины зарегистрированного радиоактивного излучения. При этом учитывается симметричность очагов в костях и степень накопления в них радионуклидов. В некоторых случаях врач также обращает внимание на интенсивность излучения от ткани почек, сравнивая ее с окраской зон накопления в костях. Это помогает оценить характер множественных очагов, которые иногда имитируют нормальную активность остеобластов в зонах роста.
Рекомендации при прохождении сцинтиграфии

Сцинтиграфия костей скелета не требует особой подготовки или госпитализации обследуемого. Не нужно соблюдать особой диеты или принимать препараты для улучшения качества визуализации, как это требуется при рентгенографии.
Но необходимо соблюдать несколько правил:
Где сделать сцинтиграфию
Сцинтиграфия проводится лишь в оборудованных специальной аппаратурой медицинских учреждениях. При этом достоверность результата исследования во многом зависит от квалификации врача, проводящего расшифровку и анализ полученных данных.
Поэтому не стоит отказываться от рекомендуемой врачом сцинтиграфии костей и упускать возможность своевременной постановки правильного диагноза.
Что такое сцинтиграфия

Метод исследования скелета с помощью сцинтиграфии относят к новейшему технологическому разделу ядерной медицины. Данный тип визуализации является способом лучевой диагностики. Выглядит процедура следующим образом:
Сцинтиграфия костей скелета делится на динамическую, когда делается несколько снимков непрерывно или через равные промежутки времени, а также статическую (небольшое количество снимков пораженного органа).
Когда назначается процедура

Чаще всего сканирование скелета полностью или отдельных его частей назначают для того, чтобы:
- Выявить метастазы или новообразования костной ткани на ранних стадиях. Визуализация с точностью определяет первичный рак костей, например, хондросаркому, а также вторичные новообразования, которые становятся следствием опухолей других органов.
- Обследовать переломы костей, особенно бедра, если не получается сделать четкий снимок при помощи стандартной рентгенографии.
- Установить этиологию боли в костной системе, если не удалось найти причину при проведении других диагностических процедур. Чаще всего этот метод диагностики используется, чтобы установить месторасположение аномалий в некоторых сложных костных структурах, к примеру, в ступнях или позвоночном столбе. В этом случае сцинтиграфия обычно сочетается с МРТ или КТ.
- Для обнаружения повреждений костной ткани, которые вызваны нарушениями в работе внутренних органов или инфекциями (редкая болезнь Педжета).
Также исследование используется для выявления артрита, артроза и патологического остеомиелита. При наличии злокачественной опухоли костной системы такие процедуры могут быть плановыми, повторными.
Противопоказания к проведению сканирования

Поскольку в данной процедуре используются радионуклиды (радиоактивный индикатор чаще всего представляет собой изотопы технеция или стронция, который вводится через катетер внутривенно в кровь пациента), существуют определенные противопоказания для диагностики данного вида:
- Беременность. Теоретически концентрация маркерных радионуклидов не слишком велика, чтобы причинить вред ребенку. Однако исследований в данной области практически не существует, поэтому в период всего срока беременности такое сканирование скелета проводят при жизненной необходимости для будущей матери.
- Период лактации. Изотопы, содержащиеся в маркерах, практически полностью проникают в грудное молоко, поэтому после процедуры как минимум три дня необходимо сцеживать его, чтобы сохранить лактацию. Сцеженное молоко необходимо выливать, поскольку для ребенка оно опасно.
- Аллергические реакции. Если пациент имеет склонность к проявлению аллергии, необходимо рассказать об этом лечащему врачу до проведения исследования. Радионуклиды могут вызвать как обычную кожную сыпь, так и более серьезные последствия, к примеру, анафилактический шок.
Кроме того, если пациент недавно проходил диагностику с использованием бария (часто используется при рентгене желудка), это может исказить качество снимков, поэтому также необходимо сообщить об этом врачу до начала диагностики.
Подготовка к процедуре

Вся подготовка к обследованию заключается в следующем:
- Если сканирование проводится в плановом порядке, за месяц до его начала пациенту рекомендуется прекратить использование йода, в том числе наружно или в составе препаратов для внутреннего приема. Также следует отказаться от приема препаратов, в составе которых содержится кальций и витамин D, противоопухолевых средств и эстрогена.
- До и после обследования рекомендуется принимать много жидкости. После введения индикатора пациент должен выпить как минимум один литр чистой воды, чтобы контраст лучше распространился по организму.
- Необходимо снять украшения, одежда должна быть свободной.
Перед началом исследования внутривенно вводится радиоактивное вещество, которое распространяется по всем органическим структурам, но концентрируется только в костных тканях.
Проведение исследования

Вначале пациент получает инструктаж относительно диагностики – что это такое, как себя вести. Через 2–3 часа после введения контрастного средства начинается сканирование:
- если требуется диагностика инфекционно-воспалительных заболеваний или остеомиелита, то сразу после введения маркера делается несколько снимков;
- в других случаях пациент выпивает воду, перед процедурой опорожняет мочевой пузырь;
- затем его помещают на специальный стол, во время процедуры необходимо лежать максимально неподвижно, чтобы не нарушить читабельности снимков;
- болевых или других неприятных ощущений во время сканирования не возникает;
- длительность процедуры составляет около 1 часа;
- после процедуры обязательно обильное питье.
По результатам исследования специалист может получить несколько различных снимков – томографические, статические, синхронизированные или динамические.
Основные преимущества

Сцинтиграфия, несмотря на наличие противопоказаний, обладает несколькими неоспоримыми достоинствами:
- невысокая стоимость исследования в сравнении с другими современными методами;
- небольшая доза облучения, которая позволяет проводить сканирование ежемесячно, что оптимально для контроля динамики терапии (особенно онкологических заболеваний костной ткани);
- возможность обнаружить патологические изменения в костях на самых ранних стадиях, что имеет ключевое значение в лечении рака;
- отсутствие подготовки – нет необходимости соблюдать диету, отказываться от приема медикаментов (кроме препаратов йода, кальция и бария);
- возможность сканировать одномоментно весь человеческий скелет и выявить метастазирования везде, где локализуются опухоли;
- несложная процедура без боли и дискомфорта;
- небольшая доза облучения в сравнении с рентгенографией.
К минусам данного вида диагностики можно отнести: необходимость лежать неподвижно в процессе сканирования, ограничение на возраст пациента (не проводится детям младше 14 лет) .
Особенности исследования

Сканирование костей скелета не в состоянии разграничить патологические и физиологические образования в костной ткани. Именно поэтому чаще всего снимки, полученные в ходе диагностики, рассматриваются в комплексе с жалобами больного, осмотром лечащего врача и результатами МРТ, КТ, биопсии, анализов крови. Некоторые типы злокачественных новообразований не могут быть идентифицированы во время проведения такого вида диагностики.
Цены на диагностику в несколько раз ниже, чем на МРТ или КТ, поэтому сканирование уже обретает популярность. Правда, метод еще не распространен, проводится только в крупных медицинских центрах.
Нормальными результатами сцинтиграфии является равномерное распределение индикатора в костной ткани. Не должно наблюдаться скопления изотопов на определенных участках. Светлые или темные участки костной ткани на снимке свидетельствуют о патологических изменениях костей.

Несмотря на использование изотопных веществ, метод достаточно безопасный, поскольку доля облучения невелика, и пациент практически не получает негативного воздействия. После выполнения манипуляции показано принять теплый душ с мылом, одежду постирать. Все материалы, используемые во время процедуры (салфетки, ватные тампоны), утилизируются по специальной схеме, как радиоактивные отходы. Самому пациенту рекомендуется после процедуры выпить как можно больше жидкости и на протяжении одного дня не контактировать с детьми или беременными женщинами.
Сканирование костей скелета на сегодняшний день является единственным информативным способом выявить патологии, в том числе онкологические, которые локализуются в костных тканях. При этом метод абсолютно безболезненный, безопасный, лучевая нагрузка сведена к минимуму, что позволяет проводить диагностику достаточно часто и наблюдать развитие заболевания в динамике. Для сравнения: при проведении рентгенографии доза облучения более чем в 10 раз выше, чем при проведении остеосцинтиграфии.
Сцинтиграфия скелета (остеосцинтиграфия) — современный метод исследования костной системы, основанный на ее способности накапливать радиоактивные элементы на короткие сроки. Также метод получил название сканирование костей скелета, так как принцип действия аппарата подобен работе сканера.
Суть метода сцинтиграфии костей скелета
Сканирование костей скелета — относительно длительная процедура. Время ее проведения вместе с подготовкой может достигать четырех часов.
- Первая часть процедуры
Посредством внутривенного вливания через катетер в организм пациента вводят радиоактивный индикатор — чаще всего это радиоактивный стронций или изотоп технеций. С этого момента для локализации индикатора в костной ткани должно пройти от одного до трех часов. Во время ожидания пациент должен выпить не менее четырех стаканов чистой воды — для вывода индикатора, который остался вне костной системы. Непосредственно перед началом процедуры потребуется опорожнить мочевой пузырь.
- Вторая часть процедуры
Для проведения процедуры используют специальный аппарат, который состоит из процедурного стола и гамма-камеры. Пациент ложится на стол, а гамма-камера сканирует его скелет, находя участки, в которых локализовался радиоактивный индикатор, а точнее гамма-излучение от него. Сканирование выполняется около часа, и все это время пациент должен лежать абсолютно неподвижно. Процедура абсолютно безболезненна для пациента, если болей ему не доставляет простое лежание на процедурном столе.
Изображение, которое передается от гамма-камеры к компьютеру, после обработки результатов помогает определить у пациента следующие заболевания:
онкология — радиоактивный индикатор не может проникнуть в раковые клетки, и эти места на изображении останутся темными.
- воспалительные или инфекционные процессы, а также травмы — области поражения выглядят чересчур яркими.
- Меры безопасности после процедуры
После проведения процедуры пациенту необходимо принять теплый душ с использованием мыла и пить чистую воду для ускорения процесса вывода радиоизотопов. Хоть их концентрация и крайне мала, но контактировать с маленькими детьми или беременными женщинами в течение суток все-таки не желательно.
Показания для проведения сцинтиграфии
Сцинтиграфия костей скелета проводится для обнаружения патологических процессов в костях. Показаниями для выполнения данной процедуры являются:
- Инфекционные поражения костей.
Целью исследования будет диагностирование остеомиелита — заболевания, поражающего чаще всего таз и позвоночник (у взрослых), длинные кости конечностей (у детей). Появление инфекции в кости может быть связано как с ее повреждением, так и с наличием инфекционных процессов в других тканях.
- Воспалительные поражения суставов.
Воспалительное заболевание суставов — артрит. Исследование заключается в выявлении вида артрита (всего их около 100) и всех пораженных суставов. Чаще всего такое заболевание возникает при заражении организма бактериальной или вирусной инфекцией, при развитии аутоиммунной болезни, при переломах и при старческой изношенности организма.
- Необходимость выявления локализованных опухолевых образований.
Сцинтиграфия позволяет выявить не только наличие доброкачественных опухолей костей скелета, но и злокачественных, а также места их дислокации. Обязательно проведение этой процедуры после терапевтического воздействия на злокачественную опухоль грудной железы и некоторые другие виды рака, которые могут метастазировать в кости скелета.
- Диагностирование болезни Педжета
Болезнь Педжета возникает из-за расстройства обмена веществ и характеризуется аномальным ростом костей, при котором заживление переломов происходит быстрее, но новая костная ткань становится гораздо тоньше и слабее предыдущей. В результате заболевания частота переломов увеличивается.
- Диагностирование рахита
- Определение сложности переломов, возникающих после физического воздействия на кость.
Процедура позволяет оценить не только тяжесть перелома, но и наличие осколков кости в мягких тканях.
- Необходимость выявления очагов некрозных изменений.
Изменения такого характера возникают из-за нарушения кровообращения и разрушения костных структур, что сопровождается сильными болями.
Противопоказания для проведения сцинтиграфии
Как таковых противопоказаний для проведения процедуры нет, но есть ограничения, связанные с использованием радионуклидов:
- Беременность — концентрация радионуклидов не так велика, чтобы нанести вред плоду, но проводить ее следует только при жизненной необходимости для женщины.
- Кормление грудью — радионуклиды обязательно попадут в грудное молоко, поэтому минимум трое суток после процедуры необходимо сцеживаться (для сохранения лактации) и использовать сцеженное молоко нельзя. Если женщина не хочет прерывать грудное вскармливание и переводить ребенка на смеси, то стоит заранее заморозить необходимое количество порций молока.
- Воздействие бария на организм пациента накануне процедуры — барий может серьезно исказить результаты проведенного исследования.
- Склонность к аллергиям — аллергикам следует рассказать врачу обо всех имеющихся аллергенах. Последствиями реакции на радионуклиды могут быть как простая сыпь, так и анафилактический шок.
Читайте также:


