Щадящий режим при остеохондрозе
Причинами остеохондроза могут быть передаваемые по наследству патологические двигательные стереотипы (дополнительный позвонок, разная длина ног, плоскостопие и т. п.), тяжелый физический труд, длительное сохранение вынужденной позы, травмы. Из этого следует, что вероятность заболеть остеохондрозом особенно велика для :
· Людей, ведущих сидячий образ жизни (ученые, писатели, чиновники, кассиры, водители и др.);
· Модниц на шпильках, им не следует забывать, что высота каблуков обратно пропорциональна гибкости позвоночника;
· Людей с большими психоэмоциональными нагрузками.
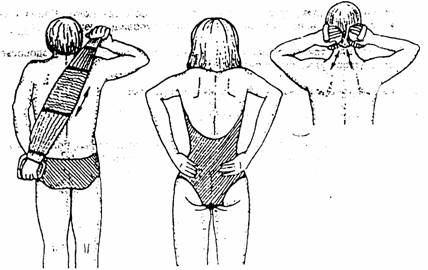
При тяжелой физической работе (на дачном участке, ремонт и уборка квартиры и т. п.) необходимости длительного пребывания в транспорте обязательно ношение специального фиксирующего бандажа или корсета для поясничного отдела позвоночника. Но ношение корсета обязательно подразумевает выполнение лечебной гимнастики для укрепления мышц туловища.
Если v Вас возникла острая боль в спине:
1. Обязательно вызвать врача. Не забывайте, что острая боль в области спины - это не всегда остеохондроз.
2. Уменьшить нагрузку на позвоночник.
А) обязательно постельный режим, постель не должна быть мягюй, при резких болях - положение даже на щите.
Б) принять специальную позу, которая облегчает боль (на спине и приподнятыми ногами; на животе, подложив под живот подушку и др.)
3. Ограничивать движения, причиняющие боль. Вставать без боли: осторожно опустить ноги на пол, опираясь на руки, приподняться в постели, сесть как можно ближе к ее краю и вставать, не наклоняя верхнюю часть туловища вперед.
4. Преодолеть три основных страха: страх боли, страх за свое здооорю, страх (тревогу) за невыполненные дела.
5. Выполнять все назначения врача, ничего не упуская.
6. Обеспечить полноценный ночной отдых.
7. Не жить половой жизнью в первые несколько дней острых болей, но как только боли стихнут, однократный половой акт не вреден, а даже полезен как в психологическом, так и в физиологическом плане.
8. Ограничить прием пищи и питья.
Принципы предупреждения обострения остеохондроза.
1. Научиться уменьшать нагрузку на позвоночник в повседневной жизни и на производстве, соблюдать гигиену поз и движений.
2. Исключить переохлаждение, пребывание в сырости и на сквозняках. В зимнее время носить поясничный пояс-крест.
3. Обязательно заниматься лечебной физкультурой. Постепенно укрепить мышцы спины и брюшного пресса, поддерживающие позвоночник.
4. Исключить интоксикации, снижающие защитные силы организма: никотин, спиртное, грипп, ангины и другие.
5. Не переедать, не толстеть, не увеличивать нагрузку на позвоночник.
6. Еженедельная баня (парная или сауна) - естественный способ самоочищения организма, улучшения обмена веществ и функций позвоночника.
7. Ежемесячно проводить 7-10-дневный и профилактический курс массажа спины, шеи, груди и поясницы.
8.. Стараться меньше находиться в сидячем положении.
9. Стойте всегда как можно прямее: держите осанку, голова не должна висеть. Это создаёт равномерность нагрузки на различные отделы позвоночника.
10. Щадите позвоночник - ограничьте сгибание без опоры.
11. При длительном нахождении в положении стоя найдите точку опоры для головы, туловища, рук, ног.
12. Длительная вертикальная нагрузка (стоя) требует непременной разгрузки (лёжа). Не ходите долго (более 1-2 часов) на высоких каблуках.
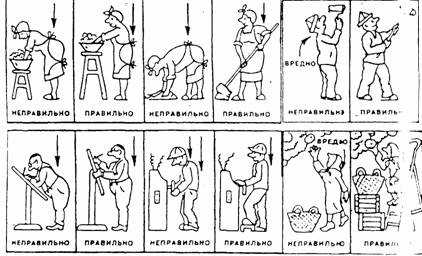
13. Стремитесь любую производственную и домашнюю работу выполнять с максимально выпрямленной спиной, в вертикальном положении. Ограничьте время пребывания в вынужденной позе сгибания или разгибания.
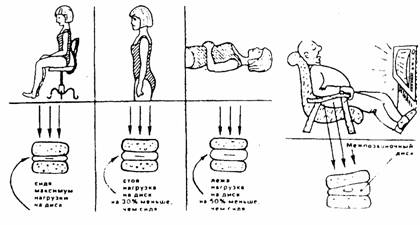
14. Сидите всегда с максимально выпрямленной спиной. Изготовьте удобные я полезные приспособления для сидения в машине, на работе, дома.
15. Исключите или резко ограничьте время пребывания в вынужденной (физиологически невыгодной) позе сгибания в положении сидя.
18. Спите только на жестком ложе.
19. Не лежите долго на спине или на боку с резко согнутой головой, на высокой подушке (не читайте, не смотрите телевизор и т.п.) - это может привести к смещению позвонков в шейном отделе и нарушению кровоснабжения мозга.
20. Не делайте резких подъемов, травмирующих больной позвоночник. Поднимайтесь с постели мягко, чаще опирайтесь на руки. Старайтесь меньше сгибать поясницу.
21. Находясь долго в постели, чаще меняйте положение тела, двигайтесь. Это улучшит кровоснабжение позвоночника, спинного и головною мозга.
22. Не поднимайте больших грузов (более 3- 5 кг ), особенно рывковыми движениями. Разделите груз на части или используйте подручные средства механизации.
23. Не носите груз в одной руке, чаще пользуйтесь подручными средствами.
24. При подъеме обязательно старайтесь согнуть ноги, а не спину. Это значительно уменьшает нагрузку на позвоночник.
25. Не поднимайте ничего на вытянутых руках, не увеличивайте нагрузку на позвоночник. Держите груз как можно ближе к туловищу.
26. Избегайте подъема груза в сочетании с резкими поворотом туловища.
27. Поднимая и перенося грузы, не стесняйтесь просить о помощи. Лучше просить такую помощь, чем потом просить помощь об уходе
28. Не рекомендуется увлекаться видами спорта с высокой вероятностью травматизма и очень большой нагрузкой на позвоночник (хоккей, футбол, бадминтон).
Предпочтительней заниматься видами спорта с малой вероятностью травматизма, укрепляющими связочный аппарат позвоночника, тренирующими его гибкость, улучшающими кровообращение (бег, плавание, лыжи).
Рекомендуемые упражнения для снятия тупых, ноющих болей в поясничном отделе и нижних конечностях.
I. Исходное положение (ИП). Лежа на спине с согнутыми ногами
1 - Обхватить руками левое колено. На вдохе надавить коленом (от себя) на руки с напряженней с 1/3 силы. держать напряжение 5 сек.
2 - На выдохе расслабиться и с помощью рук подтянуть колено немного к груди - отдых 7-10 сек. Повторить напряжение 3 раза, не допуская выпрямления рук. то есть каждый раз начинайте упражнение из положения, достигнутого при предыдущем расслаблении, подтягивая колено каждый раз все ближе к груди.
II . То же самое повторить правой ногой.
III . То же упражнение, но левое колено на выдохе подтянуть к правому
IV. То же, левое колею подтянуть к левому плечу.
V - VI . То же самое повторить правой ногой. Это упражнение применяется
для снятия тянущей воли в поясничной области. Упражнения выполняйте
плавно, медленно, без рывков, стараясь максимально расслабиться отдых
продолжительный, чтобы возникшая тянущая боль стихла.
VII . ИП. Лежа на спине, руки вдоль туловища, вокруг ступни пропущен
ремень, концы которою находятся в руках.
1) Ремень натянут, на вдохе носком левой стопы упереться в ревень в 1/3 силы, напряжение держать 5 сек.
2) На выдохе расслабиться и подтянуть носок с помощью ремня на себя,
отдых 7-10 сек. Повторить 3 раза, подтягивая носок с каждые разом
VIII. Тоже самое, правой ногой Это упражнение выполняется при частых судорогах в икроножных мышцах.
IX. И.П. Лежа на животе, ноги согнуты в коленных суставах.
1) Надавить пяткой на пятку в 1/3 силы, напряжение 5 сек.
2) На выдохе расслабиться и постараться развести голени как можно шире (колени вместе). Отдых 7-10 сек.
Вернуться в И.П.. Повторить 3 раза.
Упражнения выполняется при болях в середине ягодицы.
I. И.П. Лежа на спине с согнутыми ногами, руки на поясе. На вдохе потянуться головой и плечами вверх (к макушке, а не к потолку, голову от пола не поднимать), руками надавить на подвздошные (тазовые) кости вниз (к пяткам). На выдохе расслабиться. Повторить 5-6 раз.
II . И.П. Лежа на спине, руки вдоль туловища.
1) На вдохе потянуться правой рукой вверх, левой ногой вниз пяткой от себя, носком на себя. На выдохе И.П. расслабиться.
2) На вдохе потянуться левой рукой и правой ногой. На выдохе И.П. расслабиться.
3) На вдохе потянуться обеими руками вверх, пятками от себя, носки на себя. На выдохе И.П. расслабиться. Повторить 2-3 раза. Это упражнение рекомендуется выполнять каждое утро, не вставая с постели и каждый вечер перед сном.
Лечебная физкультура при пояснично-крестцовом остеохондрозе для укрепления мышц туловища.
I. И.П. Лежа на спине с согнутыми ногами, правую руку вытянуть черед, положить кисть на левое колено, давить коленом на ладонь, ладонью на колено с усилием в 1/3 силы 8-10 сек. Отдых 10-15 сек. Повторить упражнение 5-10 раз каждой ногой. Упражнение выполняется для тренировки косых мышц туловища и спины.
II. ИП. Лежа на спине, руки вдоль туловища, ноги слегка согнуты. Положите обе ноги направо от туловища, одновременно поворачивая голову и верхнюю часть туловища влево - выдох. Оставайтесь в этом положении 5 сек. Затем повернуть ноги налево, одновременно поворачивая голову и верхнюю часть туловища вправо, находясь в таком положении 5 сек. Повторить 7-10 раз
Следующее упражнение выполняется в период между обострениями, плавно. без рывков, не торопясь.
III. И.П. Лежа на животе, руки под подбородком.
1. На вдохе прогнуться назад (приподнять от пола верхнюю часть туловища: плечи, голову, руки, ладони).
2. И.П. — выдох. Повторить 10-15 раз. Упражнение для укрепления мышц спины.
1. Приподнять прямые ноги от пола, отрывая колени
Упражнение для укрепления мышц спины.
V . Лежа на спине, руки вдоль туловища.
1. Поднять правую ногу вперед.
3. Левую ногу вперед.
По мере тренировки мышц и при отсутствии боли, поднимать одновременно обе ноги сериями: 3 серии по 10 раз. Для усложнения упражнения согнуть ноги в коленных и тазобедренных суставах, скрестить голени и поднимать вверх таз, стараясь меньше раскачивать ногами.
V I. И.П. Лежа на спине, руки за головой, ноги согнуты в коленных суставах,
1 - на выдохе - приподнять голову, руки, плечи (локти точно в стороны).
2- приподняться еще выше, стараясь оторвать лопатки от пола.
3-опуститься немного вниз.
Упражнения V, VI выполняются для укрепления мышц живота.
1 - правым локтем достать левое колено, стараясь развернуть плечи (локти
держать в стороны, колено идет навстречу локтю) - выдох.
3 - левым локтем достать правое колено - выдох.
Лечение остеохондроза - дело кропотливое, для каждого больного свой способ лечения и определить его может только врач.
Найдите своего доктора и регулярно, даже при полном здоровье, посещайте его (хотя бы раз в год).
А мы надеемся, что наши рекомендации при условии их выполнения помогут избежать вам обострений заболевания длительное время .
Отделы часто делятся на шейный, грудной (грудно-поясничный), пояснично-крестцовый (пояснично-сакральный). Важно уделять внимание каждому сегменту. Большое значение занимает ЛФК при остеохондрозе. Сюда важно отнести профилактику, тем более, если есть подозрения на остеохондроз 1 степени.
Общие противопоказания
- Курение. Вдыхание табачного дыма, никотина и смол, которые находятся в сигаретах, ухудшает обменные процессы. Врачи давно установили, что множество людей, у которых диагностирован остеохондроз, курит много лет. Поэтому пациенту следует знать, что дым не только проникает в лёгкие, но и впитывается через поры кожи, где попадает в кровоток. Всё это ухудшает питание тканей и зачастую провоцирует дистрофические явления в отделах позвоночника.
- Сквозняки и переохлаждения. Неврологами давно отмечено, что количество пациентов, с проявлениями этой категории заболеваний, осенью увеличивается в несколько раз, когда на улице влажно и сыро. Если человек работает на улице, да ещё и при высокой влажности, то это тоже негативно сказывается на оси позвоночника и близлежащих тканях. В этих участках нарушается кровоснабжение, происходит сужение сосудов, поступление питания в ткани ухудшается. Зачастую это, как раз, провоцирует развитие дистрофических изменений. Людям, больным остеохондрозом, попросту нельзя работать в помещениях с высокой влажностью, долго быть на холоде, сидеть на холодном. При этом больные нередко приуменьшают опасность дегенеративных изменений, гася боль лекарствами. Но, это не выход из положения, потому что вскоре болезненность возвращается и со временем усиливается.
- Массаж. Этот метод считается довольно эффективным при лечении остеохондроза, но тоже имеет ряд противопоказаний и делать эти процедуры можно не всем. В противном случае, можно получить сбой в системах организма и внутренних органах. Оценить, вреден или полезен будет массаж, должен лечащий врач. Запрещено массирование отделов позвоночника, если у пациента есть риск возникновения кровотечения или есть проблемы с системой кроветворения. Не рекомендуется проходить сеансы массажа при нарушении стула, людям с повышенной возбудимостью, психозами, неврозами. Не применяют массаж в качестве лечения, если у пациента ОРВИ, грипп, бронхит, астма или другие болезни органов дыхания.
- Акупунктура. Воздействие на биологически активные точки не всегда рекомендуется пациентам, которые страдают от остеохондроза. Это методика, безусловно, эффективна, но иглоукалывание не делается людям, у которых диагностирован кожный дерматоз. Противопоказана эта методика беременным женщинам и пациентам, старше 70 лет. Существует ряд практик рефлексотерапии, предназначенный именно для этих групп пациентов, но выполняются они только высококвалифицированными специалистами.
- Лечебная гимнастика. Казалось бы, физические упражнения полезны всем, но при остеохондрозе их нельзя делать при наличии доброкачественных и злокачественных опухолей, если у пациента есть свежие или застарелые травмы позвоночника, гематомы. В этом случае, комплекс ЛФК назначается только врачом, при оценке всех рисков, грозящих человеку.
Грудной остеохондроз
Грудной остеохондроз часто путают с другими заболеваниями. Стоит обратиться к врачу, который даст наставления, рекомендации, позволит избежать осложнений течения нарушения в суставах. Если придерживаться противопоказаний, можно уберечь позвоночник от иррадиирующих болей, разрастания поражений.
Лечение отдела позвоночника основано на медикаментозном воздействии. Важно убрать главный симптом, с которым пациент обращается в медицинское учреждение – сильные боли в грудной клетке. Назначенный курс препаратов снимает воспаление, расслабляет мышцы, улучшает обмен веществ, кровообращение, восстанавливает хрящевые ткани.
Лечение грудного остеохондроза
Противопоказания при грудном остеохондрозе:
- Самолечение. Народное лечение, назначение самому лекарственных средств запустит дегенеративный процесс, ухудшит состояние. На восстановление уйдёт долгое время.
- Индивидуальная непереносимость, аллергическая реакция на препараты. Важен анамнез пациента. При опросе врач выясняет на что бывает аллергия, на какие лекарства, составляющие. Поставьте врача в известность о реакции на средства.
- Сопутствующие болезни. Некоторые препараты нельзя принимать людям с хроническими, острыми заболеваниями. Сообщите врачу о проблемах со здоровьем. Имеют значение проблемы с желудочно-кишечным трактом.
Какое негативное влияние это может оказать?
- Происходит увеличение нагрузки при наборе лишних килограммов, если человек ест много мучного и углеводов.
- При употреблении алкогольных напитков уменьшается эффективность применяемых медикаментов.
- Употребление пищи со специями и солений может спровоцировать воспалительный процесс в пищеводе, если у пациента есть шейный остеохондроз.
- Курение сужает сосуды, вредные вещества проникают сквозь кожу, попадают в кровь, нанося урон в системе кроветворения. Из-за этого ухудшается питание тканей в поражённом участке, и дегенеративные процессы развиваются быстрее. Похожее действие оказывает и постоянное, длительное переохлаждение организма при низкой температуре, влажности, сырости, сидении на холодной поверхности.
- Резкие повороты и наклоны при занятиях лечебной физической культурой могут травмировать и без того повреждённые отделы позвоночника, защемить нерв или пережать сосуды.
- Ожирение или наличие лишнего веса усиливает давление на ось позвоночника и увеличивает нагрузку на кости.
- Приём слишком горячей или холодной пищи провоцирует воспалительные процессы в дыхательных органах, что дополнительно осложняет течение остеохондроза.
Рекомендуемое питание при заболевании
Поскольку остеохондроз развивается в том числе от недостатка необходимых элементов в хрящах, очень важно как во время лечения, так и в период ремиссии следить за своей диетой.
Чтобы обеспечить соединительную ткань протеинами, в рационе должны присутствовать говядина, свинина, куриное филе, морская рыба, бобовые. Диета должна быть богата клетчаткой. С этой задачей хорошо справляются крупы и овощи: гречка, помидоры, капуста. Полезно приправлять свежие салаты зеленью.
Важно употреблять кисломолочные продукты и пить до 2 л чистой воды в сутки.
Желательно ограничить употребление мучного и других сладостей. Не рекомендуется пить крепкий черный чай, кофе, алкогольные и газированные напитки.
Усугубить течение остеохондроза может острая, соленая, копченая и жареная пища. Во время обострения недуга лучше запекать еду, готовить на пару или отваривать.
Остеохондроз тяжело поддается излечению. Этот недуг заставляет менять свой образ жизни в качественно лучшую сторону: заниматься физкультурой, посещать массаж, следить за своим питанием. В комплексе с назначенной врачом терапией эти меры помогут вернуть жизнь без боли и постоянной усталости.
Признаки шейного остеохондроза Остеохондроз шейного отдела Как лечить шейный остеохондроз Другой комментарий →
Противопоказания в пище
Людям, страдающим этим недугом, не рекомендуется есть жареное или запечённое с корочкой мясо, потому что у пациента начинают откладываться соли и в организм поступает большое количество углеводов, что в долгосрочном периоде практически всегда приводит к ожирению.
Рекомендован полный отказ от винограда, в этом продукте повышенное количество сахаров.
Не стоит есть щавель и бобовые потому, что в них большое количество пуринов и кислот.
Врачи говорят о необходимости полного отказа от сдобы и сладкого, потому что они быстро приводят к набору веса и увеличивают нагрузку на суставы, мышцы, кости.
Необходимым условием правильного питания при остеохондрозе служит ограничение соли и пряностей. В противном случае, их употребление провоцирует острую стадию шейного хондроза. Кроме того, не нужно есть слишком горячую или холодную пищу.
Питьевой режим пациента должен включать в себя не менее 2–2,5 литров воды. Так, позвонки и диски не будут усыхать. Но стоит обратить внимание, что если у пациента поражён шейный отдел позвоночника, то должно уменьшаться потребление жидкости, чтобы кальций не вымывался из костных структур.
Особого внимания заслуживают алкогольные напитки. Остеохондроз и употребление алкоголя несовместимы.
Митруханов Эдуард Петрович
Врач-невролог, городская поликлиника, Москва. Образование: Российский государственный медицинский университет, ГБОУ ДПО Российская медицинская академия последипломного образования МЗД РФ, Волгоградский государственный медицинский университет, Волгоград.
Потому, что он нейтрализует действие, принимаемых медикаментозных препаратов, и делает их полностью неэффективными.
Шея – одно из самых уязвимых мест
Шея действительно очень уязвима и требует бережного отношения. Через нее проходят сосуды, питающие головной мозг, а также нервы, по которым в тело поступают сигналы, регулирующие нашу деятельность (двигательную активность, например).
Наша шея большую часть суток находится в напряжении, так как ее мышцам требуется непрерывно удерживать голову, масса которой достигает 2 и более кг. В норме мускулатура со своей задачей справляется. Но добавьте к этому неудобные и неправильные позы, которые мы склонны принимать, длительное нахождение в неподвижном состоянии. Мы нагружаем мышцы неравномерно, лишая их отдыха и затрудняя кровоснабжение.
Часто люди не обращают внимания на такие симптомы, поэтому речь далее заходит уже о лечении проблемы, трансформировавшейся в заболевание – шейный остеохондроз.
Отсюда и важность зарядки для шеи при остеохондрозе.
В режиме труда
Немаловажно соблюдать правильный режим дня, при котором чередуются труд и отдых.
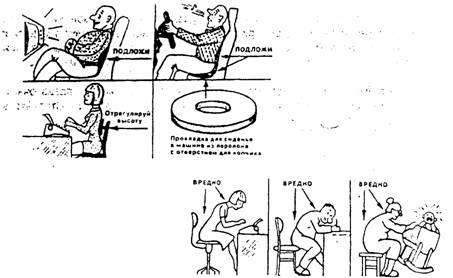
Пациент должен высыпаться на жёстком матрасе с невысокой подушкой и стараться не смотреть телевизор лёжа.
Если работа включает в себя долговременное сидение за компьютером или столом в статичной позе, то каждые 30–40 минут должна проводиться минимальная зарядка, для того чтобы не нарушалось кровоснабжение.
Чтобы не затекала шея необходимо хотя бы время от времени делать повороты или наклоны головой в разные стороны, чтобы не усугубить течение заболевания, не вызвать его обострение.
Если работа связана с физическими нагрузками, противопоказано переносить тяжёлые предметы в одной руке. В этом случае необходимо правильное и равномерное распределение нагрузки на весь позвоночник.
Поднятие тяжестей делают по следующим правилам: предмет поднимается из положения на корточках, без рывка.
На спину лучше надеть поддерживающий бандаж или корсет.
Проявления симптома
В самом начале развития болезни происходит значительная потеря жидкости в пульпозном ядре. Ядро постепенно высыхает и сжимается.
От этого диски, расположенные между позвонками, смещаются. Затем происходит частичное разрушение фиброзного кольца, внутри которого расположено пульпозное ядро – на кольце появляются трещины.
Из-за произошедших изменений значительно сокращается расстояние между мышцами и связками. Как следствие, расположенные рядом позвонки приобретают излишнюю подвижность. В итоге мы приобретаем нестабильность системы движения позвонков.
Боли в голове при шейном остеохондрозе характеризуются обширной локализацией, охватывают большую часть головы и, как правило, отдают в область глаз.
Они похожи на мигрень (гемикранию): пульсирующую, нарастающую боль в одной части головы, сопровождаются головокружением и тошнотой. Если своевременно не приступить к лечению такого изнуряющего болевого синдрома, то может развиться сосудистая недостаточность, приводящая к обморокам.
В упражнениях и спорте
Ограничения в спорте напрямую связаны с местоположением поражённого участка позвоночника. Например, при больной шее резкое повышение давления у пациента во время тренировки может привести к негативным последствиям, иногда даже необратимым.
А излишняя нагрузка и повороты при заболеваниях поясничного отдела резко усиливает болезненность. Поэтому спорт и физические упражнения подбираются только врачом. Если у человека болит колено, то ему подбирает комплекс упражнений, при котором не должно идти сильное напряжение на ноги. А при поражении плеч рекомендуется отказаться от плавания брассом.
Немаловажна и стадия заболевания.
Если при первой степени болезни остеохондроз лечится и нагрузки отменять не рекомендуется, то уже на второй стадии происходит снижение количество упражнений.
На последующих стадиях заболевания врачи не рекомендуют заниматься спортом, а всё лечение полностью направлено на устранение воспалительного процесса.
Полный отказ от занятий спортом и ЛФК происходит в период обострения болезни. Запрещаются прыжки в высоту и длину, быстрый интервальный бег. Если при выполнении какого-либо из упражнений пациент почувствовал резкую боль, то движение убирают из комплекса ЛФК.
Но при всём этом, не запрещается заниматься фитнесом.
Филимошин Олег Александрович
Врач-невролог, городская поликлиника г. Оренбурга. Образование: Оренбургская государственная медицинская академия, Оренбург.
Единственное, пациент должен сказать о существующей болезни, чтобы инструктор смог подобрать наиболее щадящий комплекс упражнений.
Цель проведения физиотерапии
Многих удивит это высказывание, но большинство врачей скажут вам, что остеохондроз – это болезнь, которой нет. Действительно, остеохондроз сегодня является некоторым огульным понятием, на самом же деле грамотнее этим словом называть не болезнь, а патологическое изменение скелета.
Остеохондроз, в зависимости от локализации, может быть шейный, грудной, поясничный, крестцовый
Потому не занимайтесь самодиагностикой: пройдите полное обследование, пункты которого укажет вам невролог, и вы узнаете точный диагноз, согласно которому будет назначено корректное лечение. И физиотерапия, с большой вероятностью, станет значимой его частью.
Главная цель физиопроцедур при остеохондрозе – стимуляция регенерации тканей и устранение болевого синдрома. И это план-максимум, к которому должен стремиться каждый пациент.
Какие задачи решает физиотерапия:
- подавляет воспалительный процесс;
- снимает боль;
- содействует мышечному расслаблению;
- улучшает циркуляцию крови;
- снимает спазмы;
- нормализует обменные процессы.
Что касается пищевого режима, то вопросы диеты при остеохондрозе следует считать совершенно неразработанными. При нарушении целостности диска под влиянием макро- и микротравм, а также ряда гуморальных сдвигов увеличивается содержание протеолитических ферментов — хондрокатепсинов.
Эти ферменты гидролизуют белковый компонент мукополисахаридно-белкового комплекса, высвобождая полисахарид хондроитинсульфат. Т.к. тиоловые соединения активируют хондрокатепсины (Чудновский В.А., 1974), при остеохондрозе в период обострения рекомендуют диету, бедную тиоловыми соединениями: ограничивается прием икры, яиц, немолочного сыра. Предполагается, что такая диета в некоторой степени может способствовать задержке процесса деструкции хряща.
Вопрос о диете значительно актуальнее при других вертеброгенных заболеваниях, особенно при остеопатиях (остеопороз, остеомаляция). Известно, что недостаточное поступление белка, витаминов и солей способствует деминерализации костей. Следует учесть, что фосфора больше в хлебе, мясе, картофеле и крупах, кальция — в молочных продуктах, морских водорослях, кунжутной халве. Важнее, однако, направить лечебные усилия на лечение основного заболевания, часто связанного с гормональной или висцеральной патологией. Дефицит кальция, плохо всасывающегося из больного кишечника, не удается восполнить его внутривенным введением.
Диетическую коррекцию мышечно-дистрофических нарушений при остеохондрозе предложили Г.К.Недзведь и со-авт. (1993). До начала курса лечения вольтареном назначается двухдневная разгрузочная диета: в первый день — полное голодание с питьем 3 л дистиллированной воды; во второй день — неполное голодание (овощи и фрукты с питьем 1,5 л). При указанных нарушениях в мышцах 1) угнетается адреналин-индуцированная агрегация тромбоцитов (она повышается при данной диете); 2) нарушается кининовая система (после лечения она нормализуется); 3) истощается минералокортикоидная функция надпочечников (под влиянием данного вида лечения экскреция альдостерона и ре-ниновая активность плазмы усиливается). Авторы связывают положительный эффект такого лечения с поддержанием кальциевого гомеостаза, важного для процессов возбуждения в мышцах. Эта коррекция осуществляется с участием щитовидной и паращитовидной желез.
Основные положения режима касаются, естественно, двигательной активности пациентов. Т.к. все синдромы позвоночного остеохондроза обусловлены травмирующим воздействием позвоночных структур на нервные элементы, в остром периоде почти любое движение в соответствующем отделе позвоночника может лишь усугубить травматизацию, отек и другие нарушения со стороны нервных и соединительнотканных элементов. В 90-93% случаев пребывание на щите приводит к уменьшению болей (Hanraets R., 1959). Отсюда необходимость покоя в указанный период. Покой, кроме того, способствует постепенному рубцеванию разрывов фиброзного кольца. Необходимость покоя в остром периоде диктуется и логикой саногенетических процессов — миофиксацией пораженного отдела позвоночника. В ряде клиник рассматривали покой в положении на щите как основной лечебный фактор, дающий те же результаты, что и любые другие ортопедические, физиотерапевтические и фармакологические воздействия (Jennet W., 1956; Larson С, 1967; Roseman К., 1967; Arseni С, Stonciu M., 1970). Некоторые авторы ограничивались лечением только с помощью абсолютного покоя (PearceJ., MollJ., 1967). Больной оставался на щите все 24 часа в сутки.
В постели больной выбирает удобную для него защитную позу на боку, полубоком, полуничком или на коленях и локтях. При положении на спине или на животе, если состояние выпрямления ног для больного тягостно, следует подложить под колени или под живот валик. В целях того же устранения лордоза и усиления кифоза, особенно если поражены межлозвонковые суставы, пользуются провисанием в гамаке, подкладыванием сложенного одеяла под спину, перегибанием ног через спинку кровати, подкладной подушкой под животом и др. (Schlegel К., 1958; Viernstein К. et al, 1959; Darris R., 1960; Шустин В.А., 1966). Совершенно недопустимы повороты в постели — вращение вокруг оси позвоночника. В целях поворота тела или перехода в положение сидя следует, согнув ноги в коленях, опираясь на локоть одной руки и ладонь другой, сделать третьей точкой опоры ягодицу и садиться, вращаясь на ней. Считают, что покой бесполезен, если он не абсолютный, поэтому настаивают на полном запрете вставания с постели. Однако требуемое в этих условиях пользование судном не только угнетает психологически, но и сопровождается напряженными движениями в пояснице.
По-видимому, целесообразнее рекомендовать проделать путь в туалет на костылях, а на стульчаке сидеть, опираясь на него ладонями вытянутых рук. Также и для приема пищи целесообразно осторожно, сменяя горизонтальную позу на сидячую, садиться, опираясь (но только ладонью одной руки — другую освободить для еды) на постель или сиденье стула.
Сиденье стула, по мнению одних авторов, должно быть чуть наклоненным вперед в целях сохранения физиологического поясничного лордоза (ОгиенкоФ.Ф., 1980). По мнению же других авторов, оно должно устранить лордоз и обеспечить кифозирование. Этого мнения придерживаются нейрохирурги, которые сталкиваются при лечении остеохондроза в первую очередь с проблемой дискорадикулярного конфликта — кифозирование его уменьшает. Поэтому рекомендуют невысокие стулья: чтобы в положении сидя колени располагались не ниже, а выше тазобедренных суставов. Той же цели служит и положение нога на ногу. Заметим, что, по мнению названных авторов, и вне обострения высокое сиденье является фактором, способствующим развитию остеохондроза, например, у водителей автомобиля; авторы рекомендуют легкий наклон этого сиденья назад на 15-20°, причем оно должно быть расположено близко к рулю.
Рабочая группа Всемирного Кокрановского сотрудничества собрала статистические данные, согласно которым к третьей неделе лечения интенсивность боли не зависит от соблюдения постельного режима. Методологически ошибочныым является критерий интенсивности боли на определенном этапе. Наличие боли и качество саногенеза не идентичны. Однако следует согласиться, что динамическая нейрогенно обеспечиваемая мышечно-тоническая фиксация больного позвоночного сегмента при определенных условиях (не в первые часы!) не менее оправдана, чем фиксация пассивная. В связи со сказанным особое значение приобретает вопрос о том, где следует лечить больных с различными клиническими проявлениями в острой стадии заболевания — в поликлинике или стационаре. С коллективом сотрудников Всероссийского центра по спондилогенным заболеваниям нервной системы мы провели соответствующее исследование. Была проведена статистическая обработка историй болезней и амбулаторных карт 1015 (637 стационарных и 378 амбулаторных) лиц, перенесших обострения по поводу поясничного остеохондроза. Больные проживали на территории обслуживания одной из городских больниц Казани. Период наблюдения охватывал 1970-1977 гг. В табл. 12.2 представлены сведения о частоте синдромов поясничного остеохондроза в поликлинике и стационаре.
Из табл. 12.2 следует, что у стационарных больных удельный вес компрессионных синдромов в 2 раза больше, чем у амбулаторных. Число же больных с люмбаго и люмбальгиями, наоборот, в поликлинике больше, чем в стационаре. Таким образом, структура синдромов поясничного остеохондроза в стационаре не отражает распространенности синдромов среди населения. Этим расхождением и можно объяснить данные некоторых авторов об имеющемся якобы преобладании компрессионных синдромов над некомпрессионными (Шустин В.А., 1966; Асе Я.К., 1971). Отличается между собой и продолжительность временной нетрудоспособности у лиц, лечившихся в стационаре и поликлинике (табл. 12.3).
Катамнестические наблюдения показали, что обострения у амбулаторных больных возникают чаще, чем у стационарных. У них также больше и общая продолжительность пользования больничным листом в течение года (табл. 12.4).
Таким образом, лечившиеся в стационаре пользовались больничным листом значительно меньше, чем лечившиеся в поликлинике: при компрессионных синдромах — в 2 раза (соответственно 29 дней и 61 день), при люмбоишиальгии — в 2,5 раза, а при люмбаго и люмбальгии — в 4 раза меньше, чем лечившиеся в поликлинике. У лечившихся в стационаре показатели клинических проявлений заболеваний были значительно выше, чем у лечившихся в поликлинике.
Коэффициент болезни больных стационара и поликлиники соответственно равнялся 29,6+2,4 и 18,2+1,7 отн. ед.
Следует возможно скорее начать лечение в стационаре. Чем короче догоспитальный период, тем короче период временной нетрудоспособности (табл. 12.5). Последний снижается при правильной преемственности лечебных учреждений и высоком профессионализме врача-вертеброневролога (Попелянский Я.Ю. с соавт., 1988).
Как следует из табл. 12.5, наиболее выраженная зависимость продолжительности временной нетрудоспособности догоспитального периода отмечена у больных с люмбоишиальгическим синдромом. Если госпитализировать эту группу в первую же неделю с момента начала обострения, период нетрудоспособности можно сократить в два с лишним раза сравнительно с группой лиц, госпитализируемых через 4 недели с момента начала обострения.
Я.Ю. Попелянский
Ортопедическая неврология (вертеброневрология)
Читайте также:


