Сакроилеит боли в крестце нет
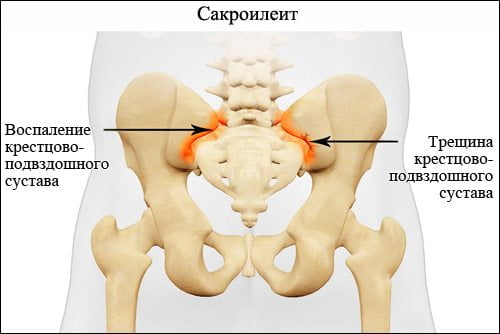
Сакроилеит – это крайне коварное и опасное заболевание, для которого характерно воспаление крестцово-подвздошного сустава. Патология поражает молодых людей трудоспособного возраста. Спустя 10-15 лет у 70% из них происходят тяжелые необратимые изменения в суставе. Это ведет к существенному снижению качества жизни и потере трудоспособности.
Из-за похожих клинических симптомов сакроилеит нередко путают с дегенеративно-дистрофическими заболеваниями пояснично-крестцового отдела позвоночника (остеохондрозом, спондилоартрозом, спондилезом и др.). У большинства больных выявляют рентгенологические признаки этих болезней. Большинство врачей на этом останавливается, выставляет диагноз и отправляет пациента лечиться. Но… сакроилеит очень часто развивается вместе с другими заболеваниями позвоночника. Он может иметь разные причины возникновения и говорить о наличии других, более серьезных системных заболеваний.
В международной классификации болезней (МКБ-10) сакроилеиту присвоен код М46.1. Патологию относят к воспалительным спондилопатиям – заболеваниям позвоночника, которые сопровождаются прогрессирующим нарушением функций его суставов и выраженным болевым синдромом. Сакроилеит вынесен в другие рубрики, как симптом некоторых заболеваний костно-мышечной системы и соединительной ткани. В качестве примера можно привести поражение крестцово-подвздошного сустава при остеомиелитах (М86.15, М86.25) или анкилозирующем спондилите (М45.8).
В своем развитии сакроилеит проходит несколько последовательных стадий. Изменения на рентгене появляются лишь на последних из них, когда лечить патологию оказывается крайне тяжело. Сакроилеит может развиваться на фоне многих заболеваний, из-за чего его сложно диагностировать и классифицировать.
Разберемся с причинами и классификацией болезни.
Классификация и описание видов сакроилеита
Важно знать! Врачи в шоке: "Эффективное и доступное средство от ОСТЕОХОНДРОЗА существует. " Читать далее.
Воспаление крестцово-подвздошного сустава может быть самостоятельной болезнью или возникать вторично на фоне аутоиммунных или инфекционных заболеваний. Сакроилеит может иметь одностороннюю или двустороннюю локализацию, острое, подострое или хроническое течение.
| По локализации | Односторонний – воспалительный процесс затрагивает лишь правое или левое крестцово-подвздошное сочленение |
| Двусторонний – патологические изменения распространяются на оба сустава. Чаще всего болезнь возникает при анкилозирующем спондилоартрите и бруцеллезе | |
| По распространенности и активности воспалительного процесса | Синовит – наиболее легкая форма сакроилеита. Характеризуется изолированным воспалением синовиальной оболочки, выстилающей полость крестцово-подвздошного сустава. Чаще всего имеет реактивную природу. Если в суставной полости скапливается гнойный экссудат, заболевание протекает остро и крайне тяжело |
| Остеоартрит (деформирующий остеоартроз) – хроническое поражение крестцово-подвздошного сочленения, при котором в патологический процесс вовлекаются практически все структуры сустава. Также поражаются расположенные рядом кости, мышцы, связки. Обычно развивается на фоне хронических дегенеративно-дистрофических или ревматических заболеваний костно-мышечной системы | |
| Панартрит (флегмона) – острое гнойное воспаление сустава со всеми его оболочками, связками и сухожилиями. Воспалительный процесс также затрагивает прилежащие мягкие ткани и кости. В форме панартрита обычно протекает сакроилеит, вызванный острым гематогенным остеомиелитом | |
| В зависимости от причины возникновения | Неспецифический инфекционный – развивается вследствие проникновения в сустав золотистого или эпидермального стафилококка, стрептококка, энтеробактерий или синегнойной палочки. Обычно развивается на фоне остеомиелита и имеет острое течение |
| Специфический инфекционный – вызывается специфическими возбудителями — это микобактерии туберкулеза, бледные трепонемы или бруцеллы. К таким сакроилеитам относят туберкулезный, сифилитический, бруцеллезный и т. д. В большинстве случаев имеет хроническое медленно прогрессирующее течение, хотя может возникать и остро | |
| Инфекционно-аллергический (асептический, реактивный) – развивается на фоне кишечных или урогенитальных инфекций. При этом патогенные микроорганизмы в суставной полости не обнаруживаются. Воспаление имеет реактивный характер и сложный механизм развития. Болезнь протекает остро или подостро и проходит спустя 4-6 месяцев | |
| Ревматический – развивается на фоне ревматических заболеваний (болезнь Уиппла, синдром Бехчета, подагра, анкилозирующий спондилоартрит). Имеет хроническое медленно прогрессирующее, но тяжелое течение. Часто приводит к деформации суставов, выраженному болевому синдрому и даже инвалидности. Лечение позволяет лишь замедлить прогрессирование патологии и добиться ремиссии | |
| Неинфекционный – возникает первично и этиологически не связан с другими заболеваниями. Причиной выступают травмы, тяжелые физические нагрузки, активные занятия спортом или сидячий образ жизни. Сакроилеит неинфекционной природы развивается у беременных женщин и рожениц из-за чрезмерной нагрузки на крестцово-подвздошные суставы или вследствие их травматизации во время родов | |
| По течению | Острый гнойный – имеет внезапное начало, стремительное развитие и бурное течение. Возникает на фоне остеомиелита или после тяжелых травм. Очень опасен, поскольку может привести к тяжелым осложнениям и распространению инфекции на спинной мозг. Требует немедленного лечения. Больному требуется хирургическое вмешательство |
| Подострый – может иметь специфическую инфекционную или реактивную природу. Проявляется достаточно сильными болями и трудностями при ходьбе. Не сопровождается скоплением гноя в суставной полости. Обычно хорошо реагирует на лечение и полностью излечивается в течение 6 месяцев | |
| Хронический – имеет длительное течение и поначалу очень скудную симптоматику. Со временем боли в копчике и пояснице появляются все чаще и доставляют больному все больше дискомфорта. Хронический сакроилеит обычно развивается у людей с аутоиммунными нарушениями или длительнотекущими инфекционными заболеваниями |
Одно- и двухсторонний
В большинстве случаев воспаление крестцово-подвздошного сустава имеет односторонний характер. При локализации патологического процесса справа речь идет о правостороннем, слева – левостороннем сакроилеите.
2-х сторонний сакроилеит – что это такое и чем он опасен? Для заболевания характерно одновременное вовлечение в воспалительный процесс сразу обоих крестцово-подвздошных суставов. Данная патология нередко является признаком болезни Бехтерева, которая имеет тяжелое течение и приводит к ранней инвалидизации.
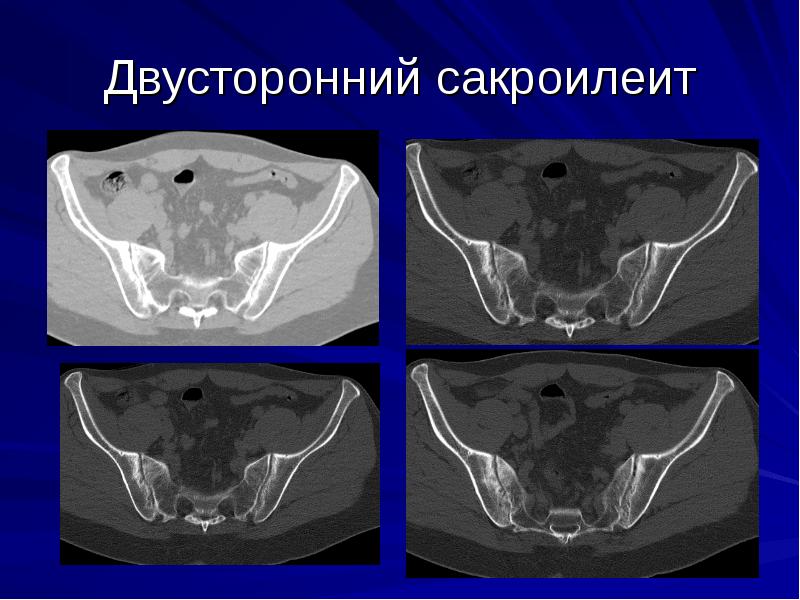
Степени активности двустороннего сакроилеита:
- 1 степень – минимальная. Человека беспокоят умеренные боли в пояснице и легкая скованность по утрам. При сопутствующем поражении межпозвоночных суставов возможны трудности при сгибании и разгибании поясницы.
- 2 степень – умеренная. Больной жалуется на постоянные ноющие боли в пояснично-крестцовой области. Скованность и неприятные ощущения сохраняются в течение дня. Болезнь мешает человеку вести привычный образ жизни.
- 3 степень – выраженная. Больного мучают сильные боли и выраженное ограничение подвижности в спине. В области крестцово-подвздошных суставов у него образуются анкилозы – полные сращения костей между собой. В патологический процесс вовлекается позвоночник и другие суставы.
На ранней стадии болезни рентгенологические признаки либо отсутствуют, либо практически незаметны. Очаги остеосклероза, сужение межсуставных щелей и признаки анкилозов появляются лишь на 2 и 3 степени сакроилеита. Диагностировать болезнь в самом ее начале можно с помощью МРТ. Большинство пациентов с сакроилеитом обращается к врачу лишь на 2 стадии болезни, когда боли начинают вызывать дискомфорт.
Инфекционный неспецифический
Чаще всего развивается вследствие занесения инфекции с током крови при остром гематогенном остеомиелите. Патогенные микроорганизмы также могут проникать в сустав из близрасположенных очагов инфекции. Причиной патологии бывают проникающие ранения и перенесенные хирургические вмешательства.
Характерные симптомы острого гнойного сакроилеита:
В общем анализе крови у больного выявляют повышение СОЭ и лейкоцитоз. Поначалу на рентгенограммах нет видимых изменений, позже становится заметным расширение суставной щели, вызванное скоплением гноя в синовиальной полости сустава. В дальнейшем инфекция распространяется на близрасположенные органы и ткани. Больному с гнойным сакроилеитом требуется немедленное хирургическое вмешательство и курс антибиотикотерапии.
Туберкулезный
- локальная боль, припухлость и покраснение кожи в месте проекции подвздошно-крестцового соединения;
- болезненные ощущения в области ягодицы, крестца, задней поверхности бедра, которые усиливаются при движениях;
- сколиоз с искривлением в здоровую сторону, трудности и чувство скованности в пояснице, вызванные рефлекторным сокращением мышц;
- постоянное повышение температуры тела до 39-40 градусов, признаки воспалительного процесса в общем анализе крови.
Рентгенологические признаки туберкулезного сакроилеита появляются по мере разрушения костей, формирующих подвздошно-крестцовый сустав. Поначалу на подвздошной кости или крестце появляются очаги деструкции с секвестрами. Со временем патологический процесс распространяется на весь сустав. Его контуры становятся размытыми, из-за чего наблюдается частичное или даже полное исчезновение суставной щели.
Сифилитический
В редких случаях сакроилеит может развиваться при вторичном сифилисе. Он протекает в виде артралгий – болей в суставах, быстро исчезающих после адекватной антибиотикотерапии. Чаще воспаление подвздошно-крестцового сустава возникает при третичном сифилисе. Такой сакроилеит обычно протекает в виде синовита или остеоартрита.
В костных или хрящевых структурах сустава могут образовываться сифилитические гуммы — плотные образования округлой формы. Рентгенологическое исследование информативно лишь при значительных деструктивных изменениях в костях подвздошно-крестцового сустава.
Бруцеллезный
У больных с бруцеллезом сакроилеит развивается довольно часто. Подвздошно-крестцовый сустав поражается у 42% пациентов с артралгиями. Для заболевания характерны периодические боли летучего характера. В один день может болеть плечо, во второй – колено, в третий – поясница. Вместе с этим у больного появляются признаки поражения других органов: сердца, легких, печени, органов мочеполовой системы.
Даже "запущенный" ОСТЕОХОНДРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим.
Гораздо реже у пациентов развивается сакроилеит в форме артрита, периартрита, синовита или остеоартрита. В патологический процесс может вовлекаться как один, так и сразу оба сустава. Диагностировать бруцеллезный сакроилеит с помощью рентгенограмм невозможно из-за отсутствия специфических признаков патологии.
Псориатический
Псориатический сакроилеит выявляют у 50-60% больных с псориазом. Патология имеет четкую рентгенологическую картину и не вызывает трудностей при диагностике. Болезнь протекает бессимптомно и не доставляет человеку никакого дискомфорта. Лишь у 5% людей возникает клинико-рентгенологическая картина, напоминающая таковую при болезни Бехтерева.
Более 70% пациентов с псориазом страдают от артритов разной локализации. Они имеют ярко выраженное клиническое течение и приводят к нарушению нормального функционирования суставов. Чаще всего у больных встречается олигоартрит. Страдать могут голеностопные, коленные, тазобедренные или другие крупные суставы.
У 5-10% людей развивается полиартрит мелких межфаланговых суставов кисти. По клиническому течению заболевание напоминает ревматоидный артрит.
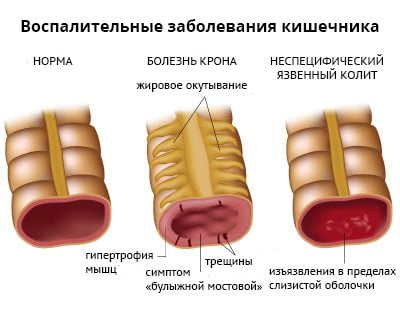
Энтеропатический
Воспаление подвздошно-крестцового сустава развивается примерно у 50% пациентов с хроническими аутоиммунными заболеваниями кишечника. Сакроилеит возникает у людей с болезнью Крона и неспецифическим язвенным колитом. В 90% случаев патология имеет бессимптомное течение.
Выраженность воспалительного процесса и дегенеративных изменений в суставе никак не зависит от тяжести кишечной патологии. А специфическое лечение язвенного колита и болезни Крона не влияет на течение сакроилеита.
В 10% случаев энтеропатический сакроилеит является ранним симптомом болезни Бехтерева. Клиническое течение анкилозирующего спондилоартрита при кишечной патологии не отличается от такового при идиопатической (неуточненной) природе заболевания.
Сакроитеит при синдроме Рейтера
Синдромом Рейтера называют сочетанное поражение органов мочеполовой системы, суставов и глаз. Болезнь развивается вследствие хламидийной инфекции. Реже возбудителями выступают микоплазмы и уреаплазмы. Также заболевание может развиваться после перенесенных кишечных инфекций (энтероколит, шигеллез, сальмонеллез).
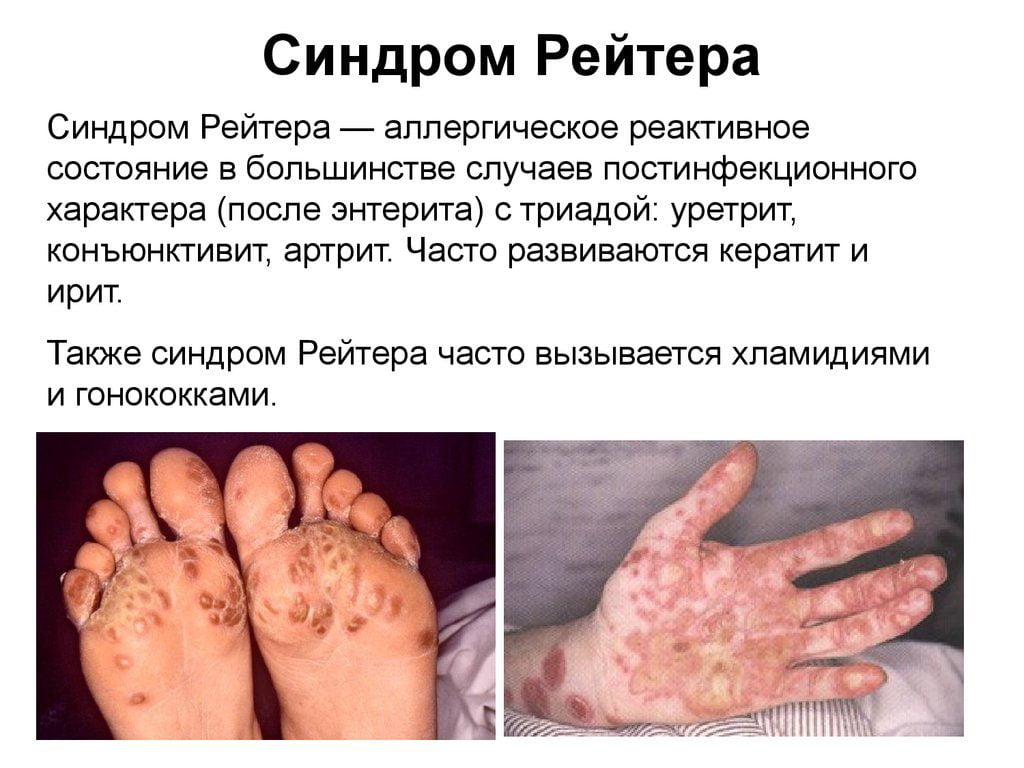
Классические признаки синдрома Рейтера:
- связь с перенесенной урогенитальной или кишечной инфекцией;
- молодой возраст заболевших;
- признаки воспаления органов мочеполового тракта;
- воспалительное поражение глаз (иридоциклит, конъюнктивит);
- наличие у больного суставного синдрома (моно-, олиго- или полиартрит).
Сакроилеит выявляют у 30-50% больных с синдромом Рейтера. Воспаление обычно имеет реактивную природу и одностороннюю локализацию. Вместе с этим у больных могут поражаться воспалением другие суставы, развиваться подошвенный фасциит, подпяточный бурсит, периоститы позвонков или костей таза.
Сакроилеит при анкилозирующем спондилоартрите
В отличие от гнойного инфекционного, реактивного, туберкулезного и аутоиммунного сакроилеитов всегда имеет двустороннюю локализацию. На начальных стадиях протекает практически бессимптомно. Острые боли и нарушение подвижности позвоночника возникают в более позднем периоде из-за постепенного разрушения суставов.
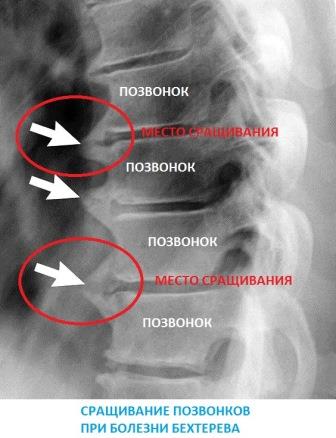
Анкилозирующий сакроилеит — один из симптомов болезни Бехтерева. У многих больных поражаются межпозвоночные и периферические суставы. Типично и развитие иридоциклита или ирита – воспаления радужной оболочки глазного яблока.
Роль КТ и МРТ в диагностике
Рентгенологические признаки появляются на поздних стадиях сакроилеита, причем далеко не при всех его видах. Рентген-диагностика не позволяет вовремя выявить болезнь и своевременно начать лечение. Однако диагностировать заболевание на начальных этапах развития можно с помощью других, более современных методов исследования. Ранние признаки сакроилеита лучше всего видны на МРТ.
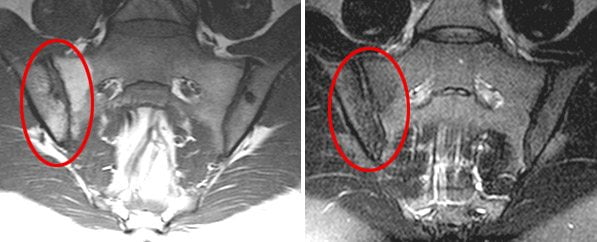
Магнитно-резонансная томография (МРТ) наиболее информативна в диагностике сакроилеита на самых ранних стадиях. Она позволяет выявить первые признаки воспалительного процесса в суставе – жидкость в суставной полости и субхондральный отек костного мозга. Эти изменения не визуализуются на компьютерных томограммах (КТ).
Компьютерная томография более информативна на поздних стадиях сакроилеита. КТ выявляет костные дефекты, трещины, склеротические изменения, сужение или расширение суставной щели. Но компьютерная томография практически бесполезна в ранней диагностике сакроилеита.
Как лечить: этиологический подход
Наиболее важным шагом в борьбе с сакроилеитом является выявление его причины. Для этого человеку необходимо пройти полноценное обследование и сдать ряд анализов. После этого пациенту назначают этиологическое лечение. Больным с туберкулезом показана схема противотуберкулезной терапии, людям с инфекционными заболеваниями проводят антибиотикотерапию. При аутоиммунной патологии используют стероидные гормоны.
Тактика лечения и прогноз при заболевании зависят от его причины, активности воспаления и степени вовлеченности в патологический процесс суставных структур. При наличии симптомов острого гнойного сакроилеита больному показано немедленное хирургическое вмешательство. Во всех остальных случаях болезнь лечат консервативно. Вопрос о целесообразности операции встает на поздних стадиях, когда заболевание уже не поддается консервативной терапии.
Какой врач лечит сакроилеит? Диагностикой и лечением патологии занимаются ортопеды, травматологи и ревматологи. При необходимости больному может потребоваться помощь фтизиатра, инфекциониста, терапевта, иммунолога или другого узкого специалиста.
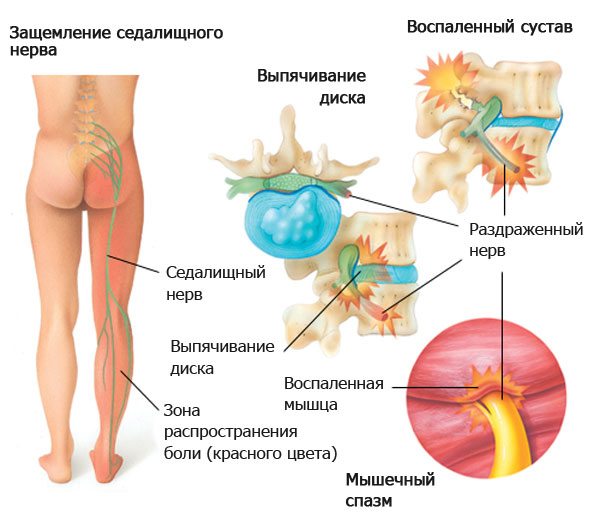
Для купирования болевого синдрома при сакроилеите используют препараты из группы НПВС в виде мазей, гелей или таблеток. При сильных болях нестероидные противовоспалительные препараты вводят внутримышечно. В случае защемления и воспаления седалищного нерва больному выполняют лекарственные блокады. С этой целью ему вводят кортикостероиды и ненаркотические анальгетики в точку, максимально близкую к месту прохождения нерва.
После затихания острого воспалительного процесса человеку необходимо пройти курс реабилитации. В этом периоде очень полезны массаж, плавание и лечебная гимнастика (ЛФК). Специальные упражнения помогают вернуть нормальную подвижность позвоночника и избавиться от чувства скованности в пояснице. Пользоваться народными средствами при сакроилеите можно с разрешения лечащего врача.

- Почему появляется боль в крестце?
- Причины
- Клинические симптомы
- Методы современной диагностики
- Лечение
- Профилактические рекомендации
Изматывающие боли в крестце часто без долгих раздумий приписываются к самым распространённым заболеваниям. Между тем при первом же диагностическом обследовании достаточно часто устанавливается неожиданный диагноз, который имеет официальное название и сразу два медицинских термина – сакралгия и сакродиния. Это заболевание характеризуется сильными стабильными болезненными ощущениям, нарушениями костной и хрящевой ткани дегенеративного, дистрофического характера, а также наличием очага воспалительного процесса. Несмотря на целый комплекс патологических фактов при этом недуге, он вполне поддается излечению.

Почему появляется боль в крестце?
Боль в крестце значительно чаще отмечается у женской части населения. Мужчины обращаются к врачам в 10-12 раз реже с жалобами на болезненные симптомы в этой части спины. Это объясняется структурным составом костной ткани женского организма. Кости женщин обладают большей хрупкостью и меньшей прочностью.
Вследствие создаваемых естественных или патологических нагрузок у пациенток быстрее происходит деформация, нарушение структурной целостности костей таза. И уже в результате этих изменений возникает болезненность в крестце.
Данная область позвоночника представляет собой сросшийся комплекс из пяти мелких позвонков, примыкающих к копчику.
Как и в других отделах позвоночного столба, они имеют аналогичную структуру:
- Непосредственно сами позвонки, образованные костной тканью;
- Хрящ, создающие амортизацию при движении или нагрузках;
- Синовиальная бурса с жидкостью для смазки суставных элементов;
- Мягкие ткани;
- Сухожилия;
- Кровеносные сосуды;
- Рецепторы нервных корешков.
Основные патологические изменения при боли в крестце принимает на себя хрящевая ткань. По мере ее истончения и дистрофических изменений начинают страдать кости позвонков, образуя плотное соединение и формируя остеофиты – костяные наросты. Они в свою очередь создают давление на нервы, сосуды и мягкие ткани, провоцируя сильнейшие боли в области крестца. Считается, что болезненность при данном заболевании – наиболее сильная и ощутимая.
Боль в крестце может протекать в хронической либо в острой форме, с благоприятным или осторожным прогнозом. Залогом результативного избавления от патологии является своевременная и корректная диагностика, а также продуктивный курс лечения комплексными методами.
Проведение диагностических процедур, назначение эффективного курса лечения, изучение клиники заболевания – в компетенции профильных врачей: вертебролога, ортопеда или невропатолога.
Причины
Среди пациентов женского пола наиболее частой причиной этой патологии является нагрузка на всю ось позвоночника во время беременности. Дополнительная масса, создаваемая плодом и околоплодными водами, давит на все позвонки. Статичная нагрузка закономерно передается на самую нижнюю часть позвоночника. Учитывая небольшой межпозвонковый зазор, мелкие размеры суставных элементов и хрупкость их тканей, именно здесь в первую очередь отмечаются патологические изменения.
Аналогичным образом происходит развитие заболевания у женщин вследствие менструаций – во время цикла создается напряжение, которое передается копчику и происходит иррадиация в область крестцовой зоны.
Другими причинами болей в области крестца могут стать:
- Анатомические аномалии строения позвоночного столба. В некоторых случаях такие патологии касаются всех позвонков, чаще – проблем с крестцовой зоной;
- Развитие и прогрессирование остеохондроза;
- Образование межпозвонковых грыж;
- Опухоли и новообразования злокачественного либо доброкачественного характера;
- Заболевания кровеносной системы в области тазовой зоны – тромбофлебиты, закупорка капилляров и вен, снижение интенсивности микроциркуляции крови;
- Патологии метаболических процессов, вследствие которых костная ткань позвонков недополучает необходимые минеральные компоненты. Особенно эти нарушения проявляются при недостатке фосфорных соединений, компонентов кальция, магния и калия;
- Воспалительные процессы мочевыводящих путей;
- Заболевания репродуктивной системы;
- Частые и сильные переохлаждения всего организма или зоны крестцового отдела;
- Чрезмерная масса тела и ожирение.
- Для женщин характерными причинами сакродинии могут быть проблемы с гинекологией. Любые новообразования, кисты, воспаления репродуктивных органов приводят к развитию болей в крестцовом отделе спины.
- Мужчины от этого недуга страдают вследствие хронического развития воспаления предстательной железы.
Еще одной часто встречающейся причиной боли в крестце (сакралгии) является сакроилеит – воспалительный процесс на участке подвздошно-крестцового сочленения. Это патологическое состояние сопровождается рядом аномальных изменений в анатомии этого участка спины, а также нарушением его физиологических функций.
Редкими причинами считаются последствия туберкулеза костей, некоторые инфекции, передающиеся через половые контакты, а также образование метастазов.

Клинические симптомы
Признаки проявления болей в крестцовом отделе могут отличаться в зависимости от характера течения болезни и ее причинных факторов. Вместе с тем практически во всех эпизодах отмечаются общие для всех форм патологии клинические симптомы:
- Болезненность внизу спины;
- Появление отечности в области копчика;
- Чувство ползающих мурашек в нижней части позвоночника;
- Скованность и дискомфорт во время движения и при физической нагрузке.
Пациенты испытывают трудности при повороте туловища, а во время движения может чувствоваться легкий хрустящий звук. Во многих случаях симптомы проявляются в области малого таза и в физиологии мочевой и репродуктивной системы. Появляются сложности с мочеиспусканием, снижается влечение к интимной близости, ухудшаются репродуктивные возможности.
Одновременно диагностировать характер болей в крестцовом отделе легче опираясь на причины их возникновения. В большинстве случаев именно они диктуют характер и интенсивность проявления симптомов.
- При остеохондрозе болезненность усиливается при наклонах, и носит тупой ноющий характер. Отмечается сильная скованность при поворотах и повышенной физической активности. При отсутствии надлежащих терапевтических мер эти ощущения возникают даже в состоянии физического покоя. Пациент ощущает постоянное напряжение во всей спине, икрах ног;
- При беременности у женщин боль обычно тупая, периодическая другие патологические признаки проявляются редко. А сама болезненность быстро проходит, если занять лежачее положение на боку;
Менструальный цикл может сопровождаться периодическими волнообразными болями. Они часто отдают дискомфортными ощущениями в область паха и в ноги.
- При злокачественных новообразованиях в женском организме болезненность проявляется с одной стороны крестца, где появилась опухоль. Боли сильные, учащаются по мере развития опухоли;
- Аналогичные признаки у мужчин при простатите – ощущения возникают с левой или с правой стороны;
- Патологии кровеносной системы с тромбофлебитом или закупоркой подвздошных вен и капилляров сопровождаются обширной зоной болезненности в крестце либо в пояснице;
- Причины инфекционной природы характеризуются стабильными болями умеренной интенсивности, которые могут сохраняться даже при отсутствии нагрузок и в состоянии покоя;
- Образование грыжи в позвонках – такая патология характеризуется сильными болевыми ощущениями. Они имеют обширную локализацию, распространяясь в область паха, органов малого таза, ноги, крестцовую зону позвоночника. При грыжах болезненность носит особый характер – она проявляется сильной стартовой болью после ночного отдыха, постепенно угасая ко второй половине дня при условии поддержания легкой или средней физической активности;
- Травматизм, механические повреждения – эти причинные факторы провоцируют сильную боль острого, стабильного и приступообразного характера.
Кроме того, для большинства из этих эпизодов характерны такие симптомы, как неестественное положение тела во сне и патологические позы во время бодрствования. Часто возникает одышка, хрипота, нарушается работа сердца и кроветворной системы.
Методы современной диагностики
Для установления корректного диагноза необходимо, чтобы пациент еще при первых признаках обратился к врачу для клинического осмотра. В дальнейшем будут назначены комплексные диагностические процедуры, включающие лабораторные исследования и аппаратно-инструментальные методики:
- Общеклинические исследования крови – биохимический анализ, развернутый анализ, изучение состояния фракций и компонентов крови на предмет концентрации минеральных компонентов, кислорода и сторонних примесей;
- МРТ;
- Компьютерная томография;
- УЗИ паховой зоны и участка крестцового отдела;
- Рентгенография.

Лечение
Первым шагом к избавлению от крестцовых болей становится устранение этиологических факторов – только убрав причины, можно продолжить бороться с симптомами и последствиями.
Для устранения болезненных ощущений назначаются анельгетики, нестероидные противовоспалительные препараты, обладающие также и анестезирующим действием. Также показаны средства группы кортикостероидов. На усмотрение лечащего врача могут быть выписаны рецепты на такие медикаменты:
- Анальгин;
- Ибупрофен;
- Диклофенак;
- Вольтарен-гель;
- Новокаин;
- Кеторолак.
Для ускорения процесса обезболивания и быстрейшего выздоровления прописываются местные блокады с введением внутримышечно препаратов Гидрокартизон, Лидокаин, Дипроспан, Дексиметазон. Вместе с ними вводятся компоненты витаминов группы В.
Закрепить результат помогут физиопроцедуры:
- Воздействие синусоидальными токами;
- Ударно-волновая терапия;
- Диадинамометрия;
- Парафиновые аппликации;
- Массаж;
- Гирудотерапия;
- Иглоукалывание и мануальные методы.
Профилактические рекомендации
Для предотвращения болей в крестце рекомендуется здоровый образ жизни, питание с содержанием минеральных компонентов тоже содействуют сохранению здоровья в этой части спины.
Ни в коем случае нельзя нагружать свой позвоночник непомерными тяжестями или создавать усиленную нагрузку при беге, ходьбе.
По мере проявления симптоматики следует безотлагательно обращаться к врачу. Многие медики рекомендуют не дожидаться первых признаков и проходить профилактическое обследование. Делать это достаточно 1-2 раза в год. Учитывая что диагностика болей в крестцовой зоне позвоночного столба не требует внушительных затрат денег и протекает достаточно быстро, такие меры не станут обузой, но предотвратят вероятные риски. И еще один совет в завершение – никогда не стоит ставить диагноз, исходя из собственных соображений. И уж тем более недопустимо самостоятельное лечение.
Читайте также:


