Рыбьи позвонки на рентгенограмме
б) Визуализация:
1. Общие характеристики несовершенного остеогенеза:
• Наиболее значимый диагностический признак:
о Тяжелая остеопения с множественными переломами, кифосколиоз
• Локализация:
о Все кости аксиального скелета и конечностей
• Морфология:
о Часто наблюдаются множественные переломы костей скелета
3. КТ позвоночника при несовершенном остеогенезе:
• Костная КТ:
о Истончение кортикальных пластинок
о Костномозговые пространства практически полностью заполняются жировой тканью:
- Первичные трабекулы становятся более редкими, однако сохраняют нормальную ориентацию
- Вторичные трабекулы практически отсутствуют
о Кифосколиоз
о Базилярная импрессия
о Отоспонгиоз(височная кость)
4. МРТ позвоночника при несовершенном остеогенезе:
• Т1-ВИ:
о Кифосколиоз
о Изменение сигнала костного мозга, связанное с переломами, жировой инфильтрацией
• Т2-ВИ:
о Аналогичные Т1-ВИ изменения
о ± компрессия спинного мозга, сирингогидромиелия
5. Ультразвуковые находки:
• Монохромное УЗИ:
о Слабая оссификация костей черепа, укорочение ребер, короткие деформированные конечности
о Антенатальная диагностика заболевания возможна во втором триместре беременности
6. Радиоизотопное сканирование:
• Сцинтиграфия:
о Усиление захвата изотопа в зоне переломов костей
7. Другие методы исследования:
• Снижение костной плотности по данным двухэнергетической рентгеновской денситометрии (DEXA) и КТ:
о Используется в качестве вспомогательного метода диагностики при легких формах заболевания и с целью оценки ответа на проводимое лечение
8. Рекомендации по визуализации:
• Наиболее оптимальный метод диагностики:
о Рентгенография с целью установки диагноза, а также количественной оценки кифосколиотической деформации
о МРТ наиболее оптимальна для диагностики компрессии спинного мозга, базилярной импрессии
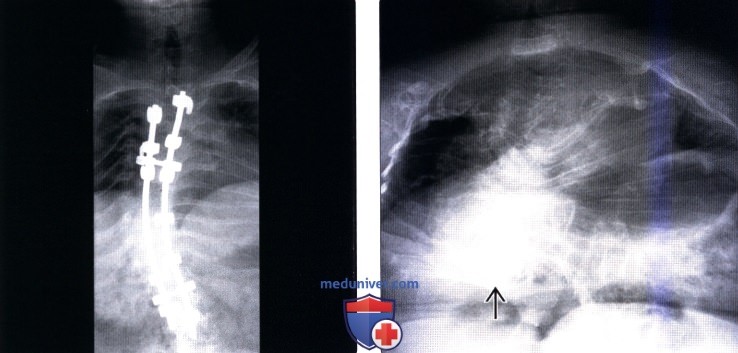
(Слева) Рентгенограмма грудного отдела позвоночника в прямой проекции: случай правостороннего нейромышечного сколиоза после выполненной коррекции и задней стабилизации. Также видны характерные для несовершенного остеогенеза остеопения и лентовидные ребра.
(Справа) Рентгенограмма в прямой проекции: признаки остеопении и тяжелой сколиотической деформации позвоночника с объемом искривления на уровне грудопоясничного перехода > 130°. Эта деформация в дополнение к множественным компрессионным переломам позвонков является причиной значительного укорочения туловища. Обратите внимание на множественные консолидированные переломы ребер.
в) Дифференциальная диагностика несовершенного остеогенеза:
1. Травматические низкоэнергетические переломы:
• Нормальная минеральная плотность костей
• Во всех остальных отношениях переломы могут выглядеть так же, как и при несовершенном остеогенезе
• Тщательный сбор анамнеза, в том числе семейного анамнеза
• Может быть необходимо генетическое исследование
2. Врожденный нанизм:
• Снижение высоты тел позвонков
• Низкий рост
• Сколиоз
• Вариабельная минеральная плотность костей
• Наиболее частые причины:
о Ахондроплазия
о Танатофорный нанизм
о Спондилоэпифизарная дисплазия
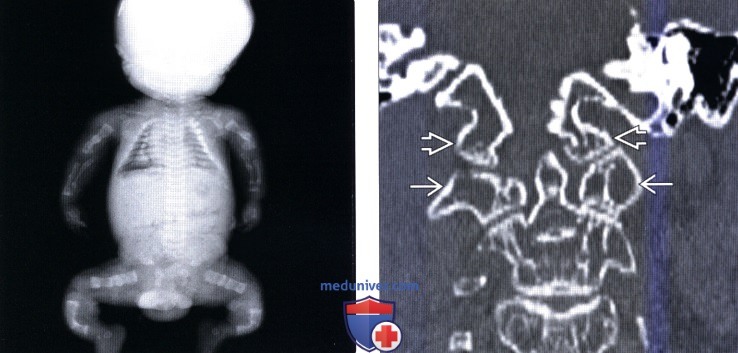
(Слева) На рентгенограмме плода, выполненной во время аутопсии, видны множественные переломы всех костей конечностей и ребер в различных фазах консолидации, а также характерные платиспондилия и задержка оссификации свода черепа.
(Справа) Фронтальный КТ-срез шейного отдела позвоночника (исследование выполнено по поводу тяжелой головной боли у пациента с несовершенным остеогенезом I типа) подтверждает наличие тяжелой диффузной остеопении. Коллапс мыщелков затылочной кости и боковых масс С1 отсутствует.
г) Патология:
1. Общие характеристики несовершенного остеогенеза:
• Этиология:
о Различные типы мутаций коллагена I типа →образование аномального коллагена I типа, хрупкость костей:
- Коллаген I типа присутствует в костях, коже и склерах
• Генетика:
о Большинство случаев наследственные с аутосомно-доминантным типом передачи
о Наследственно передающиеся или спонтанные мутации
• Сочетанные аномалии:
о Голубые склеры
о Раннее развитие глухоты
о Хрупкость зубов
о Тонкая хрупкая кожа
о Гипермобильность суставов
о Дыхательные, сердечные расстройства
3. Макроскопические и хирургические особенности:
• Тонкий, напоминающий яичную скорлупу кортикальный слой костей
• Уменьшение числа костных трабекул
• Относительно свежие или уже консолидированные переломы костей
4. Микроскопия:
• Отсутствие четкой организации костных трабекул
• Хорошо видимые участки новообразованного остеоидного матрикса
• Увеличения числа морфологически нормальных остеобластов
• Фрагментация зон роста
д) Клинические особенности:
1. Клиническая картина несовершенного остеогенеза:
• Наиболее распространенные симптомы/признаки:
о Множественные переломы позвонков и костей конечностей
о Кифосколиоз
• Другие симптомы/признаки:
о ± глухота, голубая окраска склер
• Внешний вид пациента:
о Низкий рост вследствие перенесенных переломов, кифосколиотической деформации позвоночника, аномалий зон роста
о Диагноз можно заподозрить на основании результатов рентгенологического обследования, а подтверждается он данными дополнительных методов исследования:
- Биопсия кожи
- Генетические исследование
- Важно: результаты обоих исследования могут быть ложноотрицательными
2. Демография:
• Возраст:
о Характерные изменения нередко видны уже при рождении ребенка
о В легких случаях заболевание может выявляться только во взрослом возрасте
• Пол:
о М=Ж
• Эпидемиология:
о 4/100000 новорожденных
3. Течение заболевания и прогноз:
• При тяжелых формах заболевания пациенты раньше погибали достаточно рано, теперь эти пациенты могут доживать до зрелого возраста
• Задержка роста варьирует вместе с тяжестью течения заболевания
• После полового созревания переломы у пациентов становятся менее частыми
4. Лечение несовершенного остеогенеза:
• Консервативное лечение:
о С различной степенью эффективности у пациентов с несовершенным остеогенезом применяются бисфосфонаты
о Длительная иммобилизация пациентам не показана, поскольку она приводит только к усугублению остеопороза
• Хирургическое лечение:
о Спондилодез для коррекции кифосколиотической деформации:
- Агрессивные декомпрессивно-стабилизирующие вмешательства позволяют остановить прогрессирование базилярной импрессии и оптимизировать долговременные функциональные исходы заболевания
- Высокий риск механической несостоятельности стабилизации
- Альтернативным методом лечения в будущем может стать кифопластика
о Интрамедуллярный остеосинтез при переломах длинных трубчатых костей:
- Наименее инвазивный способ внутренней фиксации переломов, создающий условия для быстрой мобилизации пациентов
- Помогает предотвратить прогрессирование деформации и переломы в будущем
е) Диагностическая памятка. Следует учесть:
• Переломы костей на фоне несовершенного остеогенеза следует дифференцировать с травматическими низкоэнергетическими переломами
• Базилярную импрессию и некоторые другие позвоночные осложнения заболевания бывает сложно обнаружить на обычных рентгенограммах:
о Следует назначать МРТ или КТ
ж) Список использованной литературы:
1. Persiani Р et al: Association between spondylolisthesis and L5 fracture in patients with Osteogenesis Imperfecta. Eur Spine J. ePub, 2015
2. Costa FW et al: Clinical aspects, imaging features, and considerations on bis-phosphonate-related osteonecrosis risk in a pediatric patient with osteogenesis imperfecta. Case Rep Dent. 2014:384292, 2014
3. Vardakastani V et al: Increased intra-cortical porosity reduces bone stiffness and strength in pediatric patients with osteogenesis imperfecta. Bone. 69:61-7, 2014
4. Mesfin A et al: Management of hangman's fractures and a subaxial compression fracture in two children with osteogenesis imperfecta. J Surg Orthop Adv. 22(4):326-9, 2013
5. Wekre LL et al: Spinal deformities and lung function in adults with osteogenesis imperfecta. Clin Respir J. Epub ahead of print, 2013
6. Khandanpour N et al: Craniospinal abnormalities and neurologic complications of osteogenesis imperfecta: imaging overview. Radiographics. 32(7):2101-12, 2012
7. Imagama S et al: Factors related to surgical outcome after posterior decompression and fusion for craniocervical junction lesions associated with osteogenesis imperfecta. Eur Spine J. 20 Suppl 2: S320-5, 2011
8. Furstenberg CH et al: The role of kyphoplasty in the management of osteogenesis imperfecta: risk or benefit? Eur Spine J. 19 Suppl 2: S144-8, 2010
9. Leng LZ et al: Management of acute cervical compression fractures in two patients with osteogenesis imperfecta. Spine (Phila Pa 1976). 35(22): E1 248-52, 2010
10. Sasaki-Adams D et al: Neurosurgical implications of osteogenesis imperfecta in children. Report of 4 cases. J Neurosurg Pediatr. 1 (3):229—36, 2008
11. Ibrahim AG et al: Basilar impression and osteogenesis imperfecta: a 21 -year retrospective review of outcomes in 20 patients. J Neurosurg Spine. 7(6)594-600, 2007
Редактор: Искандер Милевски. Дата публикации: 25.7.2019
В настоящее время рентгенодиагностика не является основным методом для выявления остеопороза, но в виду недоступности рентгеновской денситометрии, количественной компьютерной томографии и др. необходимых исследований, рентгенодиагностика может оказаться единственно возможной. Важно реально оценивать и использовать возможности этого весьма полезного метода. Нередко в практической работе приходится сталкиваться с отождествлением повышенной рентгенопрозрачности с диагнозом остеопороз. Это не всегда верно. Приводим некоторые аспекты этой проблемы.
При рентгенографии мы ожидаем обнаружить характерные признаки остеопороза , но во многих случаях только по обычной рентгенограмме почти невозможно различить остеопороз, остеомаляцию, гиперпаратиреоз, плазмоцитому и т.д., разве что можно обнаружить такие типичные проявления как лоозеровские зоны перестройки при остеомаляции, образование кист при гиперпаратиреозе или штампованные дефекты в своде черепа при плазмоцитоме.
В общем можно сделать заключение о нормальной или повышенной прозрачности по 5 снимкам осевого скелета (грудного, поясничного отделов позвоночника в двух проекциях, обзорный снимок костей таза с обоими вертелами бедер, снимки черепа в боковой проекции, кисти рук в прямой проекции) . Но достоверно поставить диагноз остеопороза при помощи рентгенографического исследования одной какой-либо локализации можно лишь при потере около 20-40% костной массы (это далеко не ранняя диагностика). Причиной диагностических трудностей является вариабельность врачебной оценки рентгенограмм, толщины мягких тканей и укладки , особенностей проявления, качества и чувствительности пленки, экспозиции и множество других факторов.
Тем не менее, R-графия является простым и недорогим методом исследования предоставляющим важную диагностическую информацию необходимую для выбора правильной врачебной тактики.
R-признаки остеопороза:
· Рамочная структура позвонка (позвонок кажется пустотелым, а кортикальные структуры, замыкательные пластинки и передний контур становятся более заметными)
· Характерные деформации позвонка (передняя клиновидная, задняя клиновидная, по типу рыбьих)
· Часто слабо выраженные дегенеративные изменения в виде спондилеза.
· Нередко определяются признаки кальцификации аорты
· Чаще компрессии локализуются в Th12, за ним Th11 и L1
Не характерно для ОП:
· Деформации позвонков выше Th4 (подозрительна на метастаз или спондилит)
· Равномерно компрессированный позвонок (плоский)
Степень выраженности остеопороза (Smith, Rizek, 1966).
Рентгеноморфометрия:
Использование различных индексов может быть полезно для динамического наблюдения у конкретного пациента и ограничено в популяционных исследованиях из-за доступности простоты выполнения. Однако точность и воспроизводимость результатов значительно уступает таковым при фотонной и рентгеновской абсорбциометрии.
Кортикальный индекс (по Barnett, Nordin, 1960). Измеряется толщина кортикального слоя бедренной кости (см рис) примерно на 10 см ниже малого вертела и 2 пястной кости (см рис) в ее середине, а для центрального индекса (см рис) высоту тела L2 или L3 в вентральном отделе и в середине на боковой рентгенограмме поясничного отдела позвоночника. У здоровых людей индекс пястной кости превышает 43%, бедренной 54% и позвоночника 80%. Подобный кортикальный индекс можно, само собой разумеется, измерить также в других костях;
Индекс ключицы (Helela, 1969)
Индекс ребра IV или V (Fischer, Hausser, 1969)
Индекс Singh (см рис) (Singh et al., 1970). Метод оценки по обзорному снимку таза. Вполне пригоден для оценки степени сенильной атрофии кости. Для дигностики пресенильного идиопатического остеопороза он, по видимому менее ценен. Некоторые авторы считают его бесполезным для предсказания риска переломов костей у лиц, угрожаемых по остеопорозу.
Индекс Dambaher (см рис) (Dambaher, 1982). Количественная классификация деформаций тел позвонков, которая, несомненно, полезна при динамических и популяционных исследованиях.
Индекс Saville (см рис) (Saville, 1967). Количественная классификация деформаций тел позвонков, которая, несомненно, полезна при динамических и популяционных исследованиях.
Является чрезвычайно важным методом подтверждения диагноза метаболических остеопатий. Принцип метода основывается на распознавании различных форм костной резорбции в пястных костях. Рентгенограмму кистей исследуемого снимают в прямой проекции на мелкозернистой (технической) пленке, при этом применяют рентгеновы лучи несколько повышенной жесткости (10 мГр). После проявления снимка рассматривают с помощью лупы (6-8 кратное увеличение) пястье. Таким образом можно без труда разграничить эндостальную, интракортикальную и периостальную резорбцию и получить тем самым указание на генез имеющейся остеопатии.
Увеличенная эндостальная резорбция обнаруживается при физиологической возрастной атрофии, при локальных процессах декальцинации (ревматоидный артрит, опухоли костей) или является выражением остеопороза от бездействия. Если имеется чрезмерная эндостальная резорбция, то с большой вероятностью можно думать, что перед нами выраженный инфолютивный остеопороз или даже гипертиреоз.
Интракортикальная резорбция часто проявляется в форме туннелизации в субэндостальной зоне при заболеваниях протекающих со значительной костной перестройкой, таких как гипертиреоз, гиперпаратиреоз, акромегалия.
При гипертиреозе и при гипертиреозе дело доходит до субпериостальной костной резорбции.
Резорбционные изменения в периостальной области при обеих этих болезнях довольно хорошо отличимы друг от друга, так как субпериостальные резорбционные полости при гиперпаратиреозе кажутся короче и шире, чем при гипертиреозе, при котором они вытянуты, туннелевидны.
При почечной остеопатии часто происходит отчетливая тунеллизация в области кортикального слоя пястных костей.
Наблюдение за изменениями пястных костей (а отчасти и фаланговых костей пальцев рук) можно использовать при этом в качестве контроля за заболеванием на протяжении длительного времени, так как они при улучшении обмена веществ часто претерпевают обратное развитие. Никакие другие (сравнительно простые) методы не способны лучше документировать подобный терапевтический эффект, чем микрорадиоскопия.
Приложение:

Центральный индекс = AB/CD. У здоровых людей превышает 80% (вернуться в текст)

Индекс 2 пястной кости = CD+XY/AB. У здоровых людей превышает 43%. (вернуться в текст)

Индекс Дамбахера. несомненно (вернуться в текст)

Индекс бедренной кости = CD+XY/AB. У здоровых людей превышает 54% (вернуться в текст)

Индекс Saville (вернуться в текст)

Индекс Singh. (1970 г.) Цифры обозначают степень остеопороза. Достоверный остеопороз начинается с 3-й степени. (вернуться в текст)
Коронавирус, гепатит, малярия: чем можно заразиться при укусе комара?
Почему опасно использовать жидкость для полоскания рта после тренировок?
Простой способ продлить жизнь, который многие игнорируют
Крепкие кости: что нужно включить в рацион, а про какие продукты лучше забыть?
При каких смертельно опасных болезнях может быть частая зевота?
Современная ультразвуковая диагностика и сервисное обеспечение УЗИ аппаратов
Акне: причины и методы лечения
Как повысить давление без лекарств

6 достоинств, которые считаются недостатками

Бандажи и ортезы: их ассортимент и предназначение
Поскольку ткань межпозвонкового диска не связана с системой кровообращения напрямую, она участвует в общей реакции организма на системное заболевание лишь спустя какое-то время, если участвует вообще. Продемонстрировать физиологический тургор ткани , диффузионные процессы и колебания объема межпозвонковых дисков in vitro удается даже через несколько часов после смерти (крайний случай системного нарушения!). Наши собственные изыскания показали, что ткань диска сравнительно нечувствительна к таким внешним влияниям, как гипоксия, колебания температуры и изменения pH. Системный сепсис в младенчестве теоретически может привести к гематогенному дисциту, но на практике такое наблюдается очень редко. Другие тяжелые системные нарушения: кома, ацидоз, алкалоз, нарушение питания и метаболические нарушения — не производят в ткани диска никаких видимых изменений. Единственными системными заболеваниями, которые регулярно поражают межпозвонковые диски, являются генерализованные заболевания соединительной ткани, а также все патологические состояния, сопровождающиеся изменениями в тканях, соседствующих с дисками, чаще всего — в телах позвонков.
Ахондроплазия
При этом аутосомно-доминантном генетическом заболевании имеет место неадекватная пролиферация хрящевых клеток в зонах роста. У больного выявляются дефицит роста и аномалии развития позвоночника. У новорожденных центры оссификации тел позвонков представляют собой плоские пластинки с неровным, зигзагообразным передним краем. У взрослых, страдающих ахондроплазией, тела позвонков бывают патологически низкими; они выдаются кзади, сужая спинномозговой канал в его переднем отделе. В то же время канал сужается и в заднем отделе, что связано с преждевременным сращением дуг позвонков (пластинок) по средней линии. Соответственно, исследования позвоночника при ахондроплазии, выполненные Donath и Vogt, Bergstrom и Nelson, показали наличие сужения спинномозгового канала, уменьшение межножкового расстояния и укорочение дуг позвонков. Данное заболевание -парадигматический пример генетически обусловленного стеноза спинномозгового канала. Поэтому представляется излишним постулировать существование дополнительной, генетически обусловленной аномалии межпозвонковых дисков для объяснения большой частоты и интенсивности жалоб, связанных с поражением диска, среди пациентов, страдающих ахондроплазией, однако такое предположение обычно высказывается. В литературе описано много случаев пролапса диска у лиц, страдающих ахондроплазией, с последующим развитием синдрома конского хвоста и параплегии. Kuhlendahl и Hensell считали ахондроплазию системным заболеванием, из-за которого поясничный отдел позвоночника в большей степени, чем в норме, подвержен пролапсам дисков на фоне механической нагрузки. Сегодня, когда прошло более 50 лет, мы так и не располагаем основополагающими трудами, посвященными гистологическим и биохимическим изменениям ткани диска при ахондроплазии.
Работы Verbiest показали, что выраженное сужение спинномозгового канала чревато развитием синдромов компрессии нервных корешков. Таким образом, при ахондроплазии даже сравнительно небольшие протрузии дисков или смещения тел позвонков могут вызвать серьезные неврологические дефекты.
Охроноз (алкаптонурия)
Охроноз — еще одно системное заболевание, поражающее среди прочих органов межпозвонковые диски. При этом редком наследственном метаболическом расстройстве нарушается расщепление ферментами некоторых аминокислот, в частности тирозина и фенилаланина. Они распадаются лишь до стадии гомогентизиновой кислоты, и это вещество откладывается в тканях с медленным обменом веществ, в том числе в межпозвонковых дисках.

В литературе описания поражения межпозвонковых дисков при охронозе до сих пор ограничивались разбором клинических случаев. Во всех этих случаях пациенты жаловались на боль в спине, а у некоторых она иррадиировала в ноги. Незначительное количество случаев данной патологии не позволяет установить причинную связь между охронозом и жалобами, связанными с другими поражениями диска.
Снижение плотности костной ткани в телах позвонков
Когда тургорное давление ткани межпозвонкового диска превосходит сопротивление тела позвонка, высота диска увеличивается за счет высоты тела позвонка. Поскольку наибольшее давление растяжения диска отмечается в области пульпозного ядра, концевые пластинки в дорсальной части тела позвонка подвергаются характерной двояковогнутой деформации. Эта деформация снижает гидростатическое механическое давление в срединной части диска, которая, следовательно, захватывает большее количество жидкости в соответствии с отношением, описанным ранее. Могут развиться кистозные расширения полости фиброзного кольца; на рентгенограммах они видны как участки пониженной плотности в межпозвонковом пространстве. Гистологическое исследование показывает наличие хрящевых клеток, вздутых из-за захвата воды.
Остеопороз относится к заболеваниям позвоночника, которые, как правило, вызывают вторичные изменения в межпозвонковых дисках. Скорость образования костной ткани при остеопорозе снижена, тогда как ее распад продолжается с обычной скоростью. Таким образом, нарушается прочность как коркового, так и губчатого костного вещества. Костные трабекулы истончены, а некоторые из них исчезают, так что костномозговое пространство расширяется. Патологически сниженное механическое сопротивление кости создает возможность для протрузии межпозвонковых дисков в тела позвонков — не локальным образом, как при узлах (грыжах) Шморля, а в виде ровных, имеющих широкое основание вдавлений в концевые пластинки (рис. 5.6). Диски увеличиваются в объеме из-за собственного внутреннего давления, тогда как тела позвонков уменьшаются. Распад тела позвонка наиболее выражен в участках, где кость подвергается наибольшему давлению со стороны соседствующего диска. В грудном отделе позвоночника давление бывает наибольшим спереди, и позвонки приобретают клиновидную форму. На стыке грудного и поясничного отделов и в поясничном отделе давление оказывается в основном осевым (по центру тела позвонка), так что образуется двояковогнутая деформация позвонка. Вдавления в две поверхности тела отдельного позвонка могут быть выраженными настолько, что почти встречаются в середине, так что два диска почти соприкасаются друг с другом (рыбьи позвонки).

Размягченная костная ткань позвонка деформируется в ответ на давление со стороны соседствующего межпозвонкового диска лишь в случае, когда сохраняется тургор пульпозного ядра. Из этого понятно, почему рыбьи позвонки появляются только тогда, когда остеопороз развивается в молодом возрасте.
Другие заболевания костей тоже могут ослабить костную ткань позвоночника так, что диски образуют широкие вдавления в концевых пластинках тел позвонков. Процесс дезинтеграции тела позвонка и компенсаторного расширения диска, по сути, всегда один и тот же, независимо от причины. Точный этиологический диагноз можно поставить лишь исходя из других признаков: локализации, объема и прогрессирования таких изменений и др. У взрослых пациентов нормальные или увеличенные диски в соседстве с дезинтегрированными позвонками наблюдаются не только при остеопорозе, но и при метастатическом раке, плазмоцитоме, остеомаляции, фиброзно-кистозном остеите (поражении костей при болезни Реклингхаузена, т.е. костных изменениях, связанных с прогрессирующим гиперпара-тиреозом) и переломах. С другой стороны, поражение диска, как и тела позвонка, патологическим процессом свидетельствует скорее об инфекционном процессе, нежели об одном из этих заболеваний.
Ослабление костной ткани позвонков с вторичными изменениями межпозвонковых дисков возможно и в детском возрасте. Главной причиной является osteogenesis imperfecta — несовершенный остеогенез. При этом наследственном заболевании несовершенный синтез матрикса во всех тканях мезенхимального происхождения приводит к патологическому размягчению и хрупкости костей. Отличительными проявлениями этой болезни также являются голубой оттенок склер и отосклероз. Врожденная форма (osteogenesis imperfecta congenita) обычно приводит к смерти в младенчестве или раннем детском возрасте, но существует и форма с поздним дебютом, при которой в позвонках и межпозвонковых дисках развиваются типичные изменения. Грудные клиновидные позвонки и поясничные рыбьи позвонки возникают в подростковом возрасте, напоминая позвонки пожилых людей, страдающих остеопорозом. В крайних случаях диски бывают очень высокими, а тела позвонков уплощены. Асимметричная дегенерация тел позвонков приводит к сколиозу и усилению кифоза. Похоже, что в некоторых семьях, страдающих osteogenesis imperfecta, число здоровых в других отношениях индивидов с пресенильным остеопорозом превышает среднее; Idelberger считает такой остеопороз forme Jruste (болезнью, приостановленной в развитии).
Генерализованное размягчение тел позвонков и вторичные изменения дисков могут возникнуть как заболевание, приобретенное в детстве. При рахите диски в кифотических сегментах подвергаются значительно более высокой нагрузке и потому демонстрируют ранние признаки изнашивания. Однако рыбьи позвонки и плоские позвонки при рахите наблюдаются редко, так как эта болезнь отличается преимущественным поражением быстро растущих длинных костей конечностей.
Кальцификация и оссификация дисков
Кальцификация происходит в тканях с медленным обменом веществ путем кристаллизации солей кальция. В межпозвонковом диске кальцификация возможна либо в пульпозном ядре, либо в фиброзном кольце. Если пульпозное ядро кальцифицировано, то его параметры удается измерить на обычных рентгенограммах (что в других ситуациях невозможно). Такие явления кальцификации были продемонстрированы рентгенологически еще Calve и Galland. Шморль описал несколько случаев кальцификации межпозвонковых дисков на основе своей богатой коллекции препаратов позвоночного столба. Имели место отложения либо кальция карбоната, либо кальция фосфата. При подагре в межпозвонковых дисках также присутствуют кристаллы уратов. На томограммах видны мелкозернистые отложения в интерстиции пульпозного ядра или пятна кальцификации в фиброзном кольце.
Кальцификация межпозвонковых дисков происходит в инактивированных двигательных сегментах (рис. 5.7) и как дегенеративный феномен у пожилых людей. Это сравнительно редкая находка, и поражается обычно только один или несколько дисков; никакой особой связи ее с системными метаболическими расстройствами продемонстрировано не было.

Рентгенологическая плотность кальцификатов в межпозвонковом диске может совпадать с плотностью участков истинного формирования костной ткани (оссификации). Оссификация возможна лишь после васкуляризации диска и врастания сосудистой соединительной ткани, что, в свою очередь, чаще всего бывает результатом предшествующего воспалительного процесса или травмы. Клетки, образующие костную ткань, мигрируют в диск вместе с соединительной тканью. Замениться губчатой костью может даже весь диск, что часто наблюдается, например, при анкилозирующем спондилите (болезнь Бехтерева, рис. 5.8).
В литературе есть много сообщений и о кальцификации дисков у детей и подростков. Bar и Fischer сообщили о кальцификации межпозвонкового диска у 10-летнего мальчика после спортивной травмы. Причины кальцификации в таких случаях неизвестны; высказываются предположения о воспалительном (ревматическом) процессе, бактериальной инфекции и травме. Кальцификация дисков у пациентов молодого возраста способна регрессировать, по аналогии с параартикулярной кальцификацией при плечелопаточной периартропатии.
Частичная или полная иммобилизация двигательного сегмента вследствие кальцификации соответствует конечной стадии выздоровления, к которой фактически стремимся и мы, когда выполняем процедуру спондилодеза или внутридисковые инъекции.
Читайте также:


