Рентгенография при травме позвоночника

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Повреждения позвоночника и спинного мозга
Лучевое исследование позвоночника у пострадавших производят по назначению хирурга или невропатолога (нейрохирурга). При острой травме подготовки больного к исследованию не требуется, но необходимо соблюдать основной принцип транспортировки: горизонтальное положение и выпрямленное тело пострадавшего. Исследование, как правило, проводят в том положении, в котором он доставлен в рентгеновский кабинет.
С давних пор основным методом выявления травмы позвоночника считали рентгенографию в двух проекциях. Именно с нее целесообразно начинать исследование. Обычные снимки позволяют оценить деформацию позвоночника, обнаружить переломы, подвывихи и вывихи тел и отростков позвонков, уточнить уровень повреждения.
В последние годы особое значение приобрели КT и МРТ. При спинальной травме КТ обладает рядом несомненных преимуществ. Прежде всего ее легко выполнить в горизонтальном положении пострадавшего без всяких манипуляций с ним. Однако главное заключается в том, что КТ обеспечивает изучение стенок позвоночного канала, интра- и параспинальных тканей, а тяжесть и прогноз повреждений данной области в первую очередь определяются состоянием спинного мозга, его оболочек и нервных корешков. МРТ дает возможность получить изображение спинного мозга на всем протяжении в разных проекциях.
Первая задача при анализе рентгенограмм - установление формы позвоночного столба. В случае повреждения позвонков и окружающих его связок и мышц возникает травматическая деформация позвоночника, сглаживаются или устраняются нормальные физиологические изгибы, а линия, проведенная по контуру задней поверхности тел позвонков и в норме образующая плоскую ровную дугу, выпрямляется или изгибается на уровне повреждения. Важным способом выявления травматических повреждений связочного аппарата позвоночника является функциональная рентгенография - получение рентгенограмм в фазы максимального сгибания и разгибания. При этом исследовании обнаруживают важный симптом нестабильности - смещение позвонков более чем на 1-2 мм (что наблюдается в норме).
Вторая задача - выявление нарушения целости тел позвонков, их дуг или отростков. В зависимости от механизма травмы возникают различные переломы, но подавляющее большинство их относится к так называемым компрессионным переломам. При них определяется клиновидная деформация тела позвонка, особенно на боковом снимке; верхушка клина обращена кпереди; сплющивается главным образом верхняя часть тела позвонка; изменение топографоанатомических условий выражается в угловом кифозе и подвывихе в межпозвоночных суставах; вокруг поврежденного позвонка на снимках может быть заметна полуовальная тень с дугообразными наружными контурами - изображение паравертебральной гематомы. Следует с особым вниманием проверить очертания позвоночного канала на уровне сломанного позвонка: не произошло ли сужения этого канала. Кроме того, нужно тщательно исследовать контуры дуг и отростков позвонков, чтобы не пропустить их перелом, а также вывих в межпозвоночных суставах, а при огнестрельных ранениях - локализацию инородных тел.
Хотя обычные снимки - надежный инструмент диагностики, все же более полно раскрывает картину повреждения КТ. На томограммах яснее выделяются переломы тел, дуг и отростков и, что важнее всего, состояние стенок позвоночного канала. Отчетливо вырисовываются травматические грыжи межпозвоночных дисков, гематомы в эпидуральном и субарахноидальном пространствах, смещения спинного мозга. Для более точного выявления повреждения спинного мозга КТ проводят в сочетании с введением контрастного вещества в субарахноидальное пространство, т.е. с миелографией. При МРТ повреждение спинного мозга и интрамедуллярное кровоизлияние распознают и без миелографии. МРТ обеспечивает выявление травматической грыжи диска и эпидуральной гематомы, т.е. повреждений, для устранения которых необходимо оперативное вмешательство. В реабилитационном периоде на месте внутримозгового кровоизлияния обычно возникает посттравматическая киста, и ее тоже обнаруживают при МРТ.
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Что представляет собой рентген позвоночника?
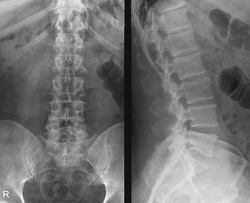
Рентгенография (рентген) – широко используемый в современной медицине метод лучевой диагностики. Он основан на применении рентгеновских лучей, обладающих способностью проникать через ткани и органы человека. Источником таких лучей является рентгеновская трубка. Рентгеновские лучи имеют ту же природу, что и солнечный свет, без которого невозможна жизнь человека. Эти лучи являются электромагнитными волнами, невидимыми человеческому глазу, так как находятся вне оптического спектра частот.
Рентген позвоночника также носит название спондилографии. Она дает обширные сведения о состоянии позвоночного столба в целом, о целостности позвонков при травмах позвоночника. С помощью рентгенографии можно изучить состояние спинномозгового канала.
Спондилография информативна в диагностике практически всех заболеваний позвоночника. Поэтому сегодня практически все лечебные учреждения обладают необходимой аппаратурой для выполнения данного исследования.
При прохождении через ткани организма рентгеновские лучи поглощаются с различной силой. Например, кости задерживают рентгеновские лучи сильнее, а мышцы и органы – слабее. Поэтому на экране или на пленке получается изображение, на котором можно различить очертания различных анатомических образований, в первую очередь, костей.
Впервые рентгеновские лучи были применены с медицинской целью в 1895 году. Тогда был получен первый рентген кисти. За время существования рентгенографии были значительно усовершенствованы способы ее применения, повысилась разрешающая способность. От старых рентгеновских методов, таких как рентгеноскопия, когда врач изучал в режиме реального времени рентген на флуоресцирующем экране, давно отказались. Были внедрены новые, более перспективные методы диагностики, в числе которых компьютерная томография (КТ) и магнитно-резонансная томография (МРТ). Однако и сегодня рентгенография остается незаменимой в диагностике заболеваний опорно-двигательной системы благодаря своей доступности и высокой диагностической ценности.
Стандартная рентгенография позвоночника обеспечивает создание изображения на фоточувствительной пленке. Такая методика имеет существенные недостатки, поскольку результат зависит от того, насколько хорошо была обработана пленка фоточувствительным агентом (его основным компонентом является серебро). Пленка имеет тенденцию к выцветанию с течением времени, поэтому срок ее хранения ограничен.
С внедрением в медицину компьютерных технологий обычные методики проведения рентгенографии заменяются на цифровые. Вместо пленки лучи фиксируются специальным сенсором, в дальнейшем информация передается на компьютер, который сохраняет полученное изображение. При необходимости его можно распечатать на принтере.
Преимуществами цифровой рентгенографии позвоночника являются:
- Быстрота получения. Для выполнения цифровой рентгенографии требуется гораздо меньше времени.
- Точность. Чувствительность сенсоров больше, чем у пленки, поэтому снимок получается более высокого качества.
- Удобство хранения. Снимки можно хранить в памяти компьютера долгие годы. При необходимости пациент может легко найти свои старые снимки, при этом они не теряют в качестве, в отличие от пленочных рентгенографий.
- Легкость обращения. Пленочные снимки имеют большие размеры. Снимок, выполненный с помощью цифрового аппарата, легко записывается на электронные носители информации и изучается лечащим врачом на экране рабочего компьютера.
Следующим шагом в развитии лучевой диагностики стало применение компьютерной томографии (КТ). При компьютерной томографии используются такие же рентгеновские лучи, что и при обычном рентгене. Разница заключается в том, что пучок лучей при выполнении КТ узко направлен для получения виртуальных поперечных срезов. Техника получения таких срезов именуется томографией. При этом рентгеновская трубка и сканер перемещаются синхронно относительно тела пациента. По сути, КТ – это серия параллельных рентгеновских снимков, выполняемых последовательно с шагом в несколько миллиметров.
Благодаря КТ получаются высокоточные снимки, позволяющие детально изучать отдельные анатомические образования. Например, на участке предполагаемого перелома позвонка компьютерная томография позволяет получить срезы на расстоянии менее 1 мм друг от друга. Благодаря этому можно диагностировать даже самые мелкие переломы и трещины.
Существенным отличием КТ от стандартной рентгенографии является ее повышенная разрешающая способность. Анализ КТ проводится только на компьютере. С помощью цифровых методов была разработана шкала Хаунсфилда, характеризующая степень поглощения рентгеновского излучения тканями организма. Точно так же как и обычный рентгеновский снимок, КТ снимок является совокупностью оттенков черного, серого и белого цветов. Шкала Хаунсфилда содержит 4096 ступеней (от -1024 до +3071). Показатель -1024 является самым темным оттенком черного на КТ, а +3071 – самым светлым оттенком белого.
Вещество
Единицы по шкале Хаунсфилда (HU)
При выборе между рентгенографией и КТ врачи отдают предпочтение компьютерной томографии, так как она более информативна. Однако для выполнения КТ требуется больше времени и больше ресурсов. Также КТ создает более высокую дозу облучения. Только крупные специализированные лечебные учреждения обладают аппаратурой для выполнения компьютерной томографии.
Метод магнитно-резонансной томографии является самым молодым и самым безопасным методом лучевой диагностики. Принцип его работы в корне отличается от рентгенографии. Он заключается в использовании сильного магнитного поля. Сначала под действием магнитного импульса происходит изменение положения атомов в организме. Затем специальные сенсоры регистрируют выделение энергии, которое происходит при возвращении этих атомов в исходное состояние.
Чаще всего регистрируются изменения, происходящие с атомами водорода (H + ). Известно, что водород входит в состав воды (H2O), а наибольшее содержание воды в организме сосредоточено в мягких тканях. Именно поэтому МРТ хорошо отображает различные мягкие ткани (хрящи, связки, мышцы, нервы). Это очень важно для диагностики заболеваний позвоночника. Например, для точной диагностики позвоночных грыж подходит исключительно МРТ позвоночника, поскольку только на МРТ хорошо отображается межпозвоночный диск. Также магнитно-резонансная томография незаменима для изучения спинного мозга и корешков спинномозговых нервов.
МРТ является наиболее требовательным методом лучевой диагностики по времени и ресурсам. МРТ позвоночника чаще применяется при неврологических нарушениях спинного мозга, поскольку для диагностики патологий позвонков достаточно проведения обычной рентгенографии и КТ. Однако это не значит, что МРТ нельзя использовать для диагностики костных нарушений.
Принципиальным отличием флюорографии от рентгена является применение специального флюоресцирующего экрана. Под действием поступающих на него рентгеновских лучей экран начинает светиться. Флюорография применяется как скрининговый (массовый) метод для профилактического осмотра больших групп населения. Ее преимуществом являются низкие затраты и быстрота получения (в 3 раза быстрее рентгенографии). Однако область применения флюорографии существенно ограничена. Флюорография проводится почти исключительно с целью обследования органов грудной клетки.
Методика флюорографии имеет следующие недостатки по сравнению с обычной рентгенографией (пленочной или цифровой):
- низкая разрешающая способность (на флюорографии плохо различимы патологические тени размером меньше 4 мм);
- выше доза облучения (в 2 - 3 раза);
- уменьшенные размеры объекта исследования.
Показания и противопоказания к рентгенографии позвоночника. Безопасность методов лучевой диагностики
Рентгенография позвоночника является очень популярной процедурой, так как лечение практически всех заболеваний позвоночника требует проведения рентгена. Современные технологии значительно расширили показания к его проведению. Компьютерная и магнитно-резонансная томография заняли прочное место в неврологии, нейрохирургии, онкологии для диагностики и лечения определенных заболеваний.
Многих людей время от времени беспокоят боли в позвоночнике, которые появляются и проходят самостоятельно. Часто боль является единственным симптомом их недуга. Пациенты редко обращаются к врачу с этой проблемой, из-за чего болезнь прогрессирует. При появлении новых симптомов болезнь труднее поддается лечению. Этого можно избежать при своевременной диагностике.
Причин появления боли в позвоночнике может быть несколько:
- ущемление спинномозговых нервов;
- воспаление спинномозговых нервов (неврит);
- дистрофические изменения в позвонках;
- грыжи межпозвоночных дисков и др.
В число симптомов, характеризующих вертеброгенный болевой синдром, входят:
- Боль в области любого отдела позвоночника. Боль ноющая, длительная, временами успокаивается. Усиливается при движениях.
- Боль и жжение, отдающие в руки и ноги. Появляются из-за ущемления корешков спинномозговых нервов. Могут быть единственным симптомом, из-за чего пациент не подозревает о заболевании позвоночника.
- Ограничение движения. Вызваны деформацией позвонков (механический блок), а также появлением боли в воспаленных нервных корешках при движении.
- Нарушение чувствительности кожи. Чувствительность кожи ограничивается из-за поражения чувствительной части спинномозгового нерва.
- Нарушение работы органов таза, брюшной полости, грудной клетки. Спинной мозг регулирует работу многих внутренних органов на уровне безусловных рефлексов (автоматически). Поэтому при прогрессировании заболевания могут быть отмечены различные функциональные нарушения, например, затруднение дыхания.
Рентгеновские методы исследования имеют относительно небольшой список противопоказаний. Рентгенография является неинвазивным (без вмешательства в среду организма) методом диагностики. Единственный вред, который теоретически может быть нанесен организму, исходит от рентгеновского излучения. Несмотря на то, что доза облучения при рентгене позвоночника незначительна, есть состояния, при которых организм резко чувствителен к рентгеновскому излучению. В таких случаях рентгеновское исследование противопоказано.
В число противопоказаний к рентгену позвоночника входят:
- тяжелое состояние пациента;
- пневмоторакс (наличие воздуха в плевральной полости);
- внутреннее кровотечение;
- беременность (особенно первый триместр).
Контрастная рентгенография позвоночника предполагает введение контрастного вещества путем прямой инъекции, поэтому она не так безопасна, как обычная рентгенография. Для контрастной рентгенографии справедливы все противопоказания, известные для обычного рентгена позвоночника. Помимо этого, она имеет дополнительные противопоказания, связанные с реакцией на контрастное вещество, а также на способность его выведения из организма.
Контрастная рентгенография позвоночника имеет следующие противопоказания:
- аллергия на йод и другие компоненты контрастных веществ;
- заболевания щитовидной железы;
- почечная недостаточность и печеночная недостаточность;
- сахарный диабет;
- острые воспалительные процессы;
- сепсис.
Рентгеновская трубка не является источником постоянного излучения. Она работает только при управляемом запуске источника напряжения, который питается из электрической сети. Поэтому пребывание рядом с выключенным рентгеновским аппаратом абсолютно безопасно в течение неограниченного временного промежутка.
Во время работы рентгеновской установки человеческий организм поглощает радиационное излучение. Единицей измерения поглощенного ионизирующего излучения служит 1 зиверт (Зв). В рентгеновской диагностике дозы облучения невысоки, поэтому в качестве единицы применяют тысячные доли зиверта – 1 миллизиверт (1 мЗв).
Исследование позвоночника является труднодоступным и требует дополнительных методов аппаратной диагностики. Информативные результаты о состоянии позвоночного столба и наличии патологий получают при помощи рентгенографического исследования.
Рентген позвоночника помогает своевременно выявить патологии и начать лечение, но эта процедура имеет свои особенности.
- Принцип рентгеновского исследования
- О чём говорит рентген
- Рентген шейного отдела позвоночника: показания и особенности проведения
- Рентген грудного отдела: показания к проведению
- Рентгеновское исследование пояснично-крестцового отдела: показания и особенности
- Противопоказания к рентгеновскому исследованию
- Положительные и отрицательные стороны
- Подготовка к рентгену
- Как проходит процедура
- Где проводится исследование, какова стоимость и как часто делают рентген
- Выездной рентген на дому
- Видео
Принцип рентгеновского исследования
В медицинской практике рентгеновские аппараты используются довольно широко — их применяют как для исследования обширных областей тела, так и в стоматологии, чтобы рассмотреть проблемы с зубами. Диагностический аппарат помогает визуализировать не только костные формирования, но и внутренние органы.
Снимки спины получаются благодаря различной степени поглощения рентгеновских лучей тканями разной плотности. Отображаться картинка может на рентгеновской плёнке или на компьютере — цифровой рентген. Картинка представляет собой изображение из 256 оттенков чёрного и белого цвета. Это помогает точно визуализировать картинку и дать представление о состоянии внутренних органов, их норме и аномалии. Например, на снимке врач может отличить позвонок здорового позвоночника от позвонка с грыжей или остеофитами — это отлично видно на снимке.
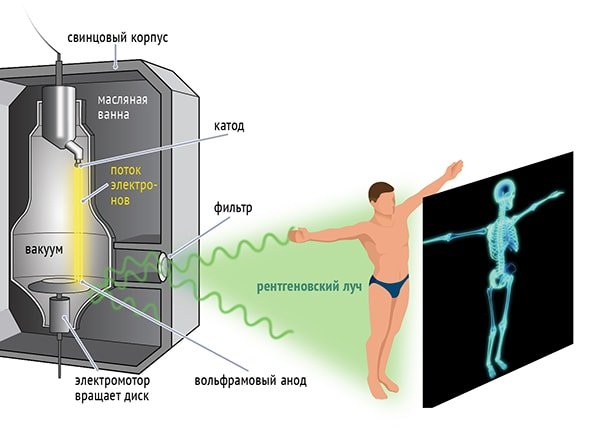
Аппарат для проведения исследований устроен из нескольких функциональных узлов. Рентгеновская установка имеет свинцовый корпус, который защищает пациента и персонал от лишнего облучения.


Принцип исследования заключается в генерировании излучения и пропускании его сквозь тело человека. Лучи проходят через ткани различной плотности и отображаются на входном экране, который подсвечивается в результате их действия. Этот процесс сопровождается выбиванием электронов фотокатодами. Ускоренные под действием электрического поля, фотоэлектроны попадают на ПЗС-матрицу, после чего такое изображение переформатируется в световое. Костные образования отмечаются светлыми цветом.
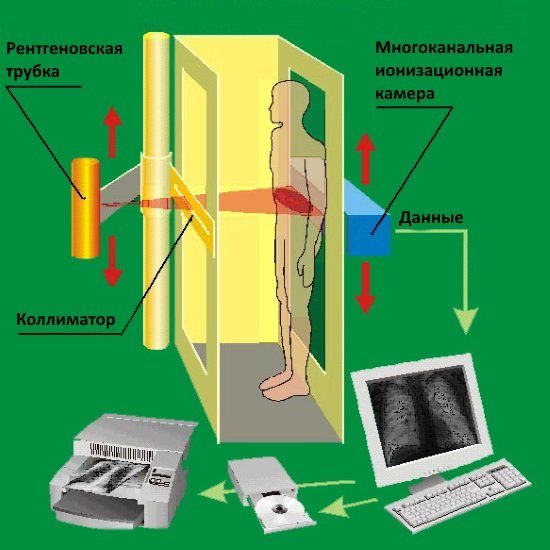
Для минимизации облучения в современных аппаратах используются специальные электронно-оптические ускорители, помогающие снизить нагрузку до минимума при проведении исследования.
Популярность рентгеновского исследования и его необходимость при проведении различных скринингов, в том числе и опорно-двигательного аппарата, дали импульс для изобретения рентгеновских установок различного вида:
- передвижные — используются в клинике, в операционных блоках, отделении реанимации, палатах для ургентной диагностики повреждений;
- стационарные — используются в специализированных рентгенологических кабинетах;
- портативные — переносные установки для проведения исследования на дому (используются при ургентной диагностике вне медицинского учреждения, а также в домашних условиях, если пациента трудно транспортировать в клинику).
О чём говорит рентген
Рентгеновское исследование даёт врачам возможность увидеть и диагностировать патологии опорно-двигательного аппарата. Важно, чтобы снимок был выполнен правильно — в этом случае картинка получается максимально точной. Исследование можно проводить как для всего позвоночника, так и делать прицельные снимки, т. е. в конкретной зоне.
Рентгеновское исследование даёт возможность изучить не только форму позвоночного столба, но и физиологическую кривизну — грудной лордоз и пояснично-крестцовый кифоз. Рентгеновский снимок даёт возможность посмотреть позвонки по отдельности, оценить целостность, дуги, отростки и симметричность друг относительно друга.
Снимок покажет, что можно увидеть в костной ткани — особенности структуры позвонков, плотность, высоту коркового слоя. При наличии признаков остеопороза это также заметно на рентгене. Проявятся на снимке патологии суставных поверхностей, опухолевые новообразования злокачественного или доброкачественного характера.
При проведении рентгеновского исследования диагностируют следующие патологии:
- переломы и деформации позвонков;
- компрессию позвоночника;
- онкологические процессы;
- физиологическую и патологическую кривизну позвоночного столба;
- повреждение поверхности хрящей;
- патологии суставных сочленений;
- наличие жидкости в суставной полости;
- признаки остеохондроза;
- врождённые аномалии позвоночника;
- остеоартроз и остеопороз;
- межпозвоночные грыжи;
- инфекционные болезни, поразившие позвоночник.
Рентген шейного отдела позвоночника: показания и особенности проведения
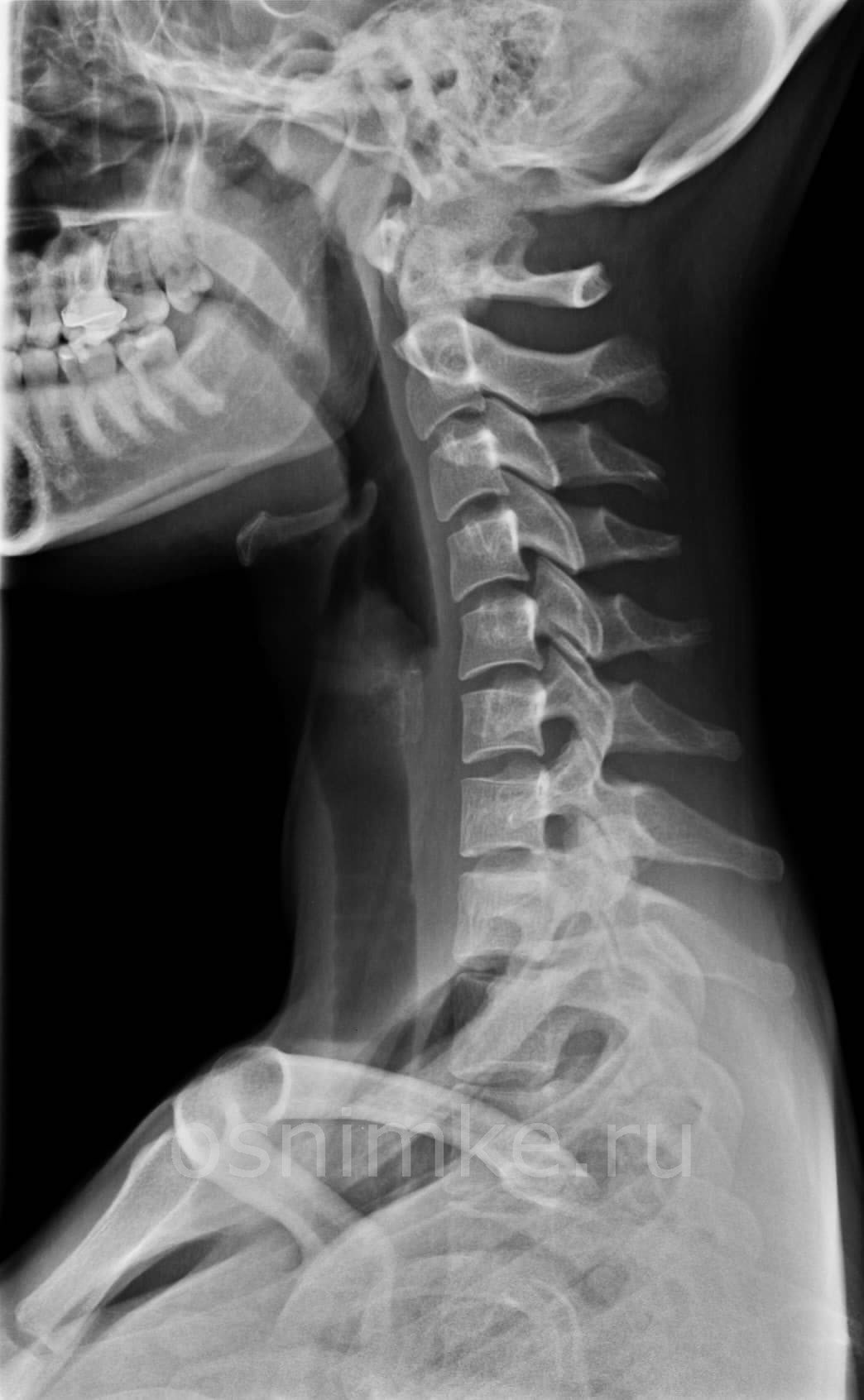
Шейный отдел позвоночного столба является сложной для визуализации структурой, поскольку здесь находятся сосуды, мышцы, связки, кости, сухожилия, межпозвоночные диски. Чрезвычайно важным является отдел и потому, что в толще позвонков залегает спинной мозг, передающий импульсы в различные отделы человеческого тела. Здесь же расположены и крупные кровеносные сосуды, питающие головной мозг. Даже незначительная травма способна отразиться на работе органов кровоснабжения и центральной нервной системе.
Рентгенография шейного отдела позвоночника показана при таких заболеваниях:
- остеохондроз;
- травмы у детей, полученные в результате родовой деятельности;
- кифоз;
- спондилез;
- врождённые аномалии в шейном отделе;
- шейный лордоз;
- артрит;
- деформации межпозвоночных дисков;
- шейный радикулит;
- онемение конечностей;
- хруст при повороте головы;
- опухоли или их метастазы;
- головная боль невыясненного происхождения.
Чаще всего в результате рентгенологического исследования обнаруживается остеохондроз и межпозвоночные грыжи.
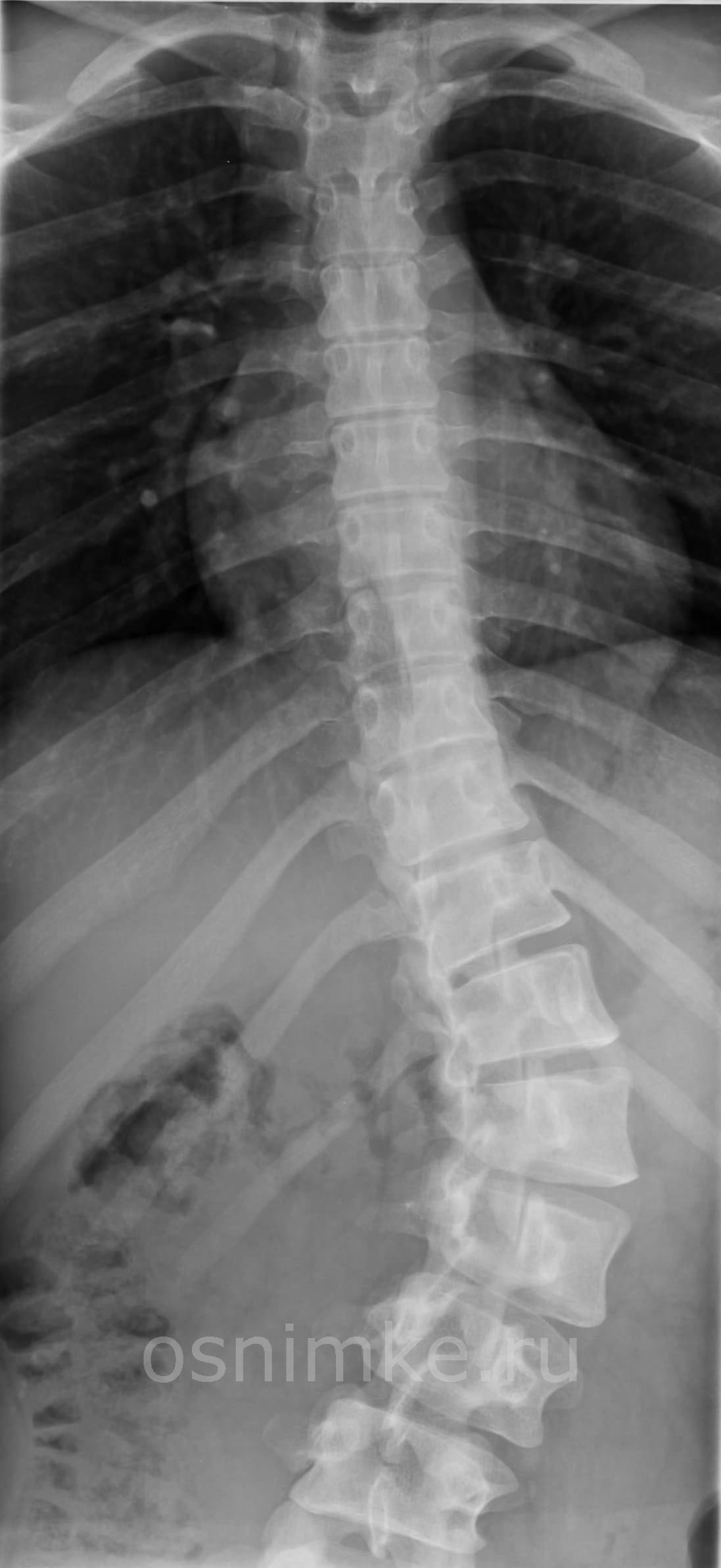
Рентген грудного отдела: показания к проведению
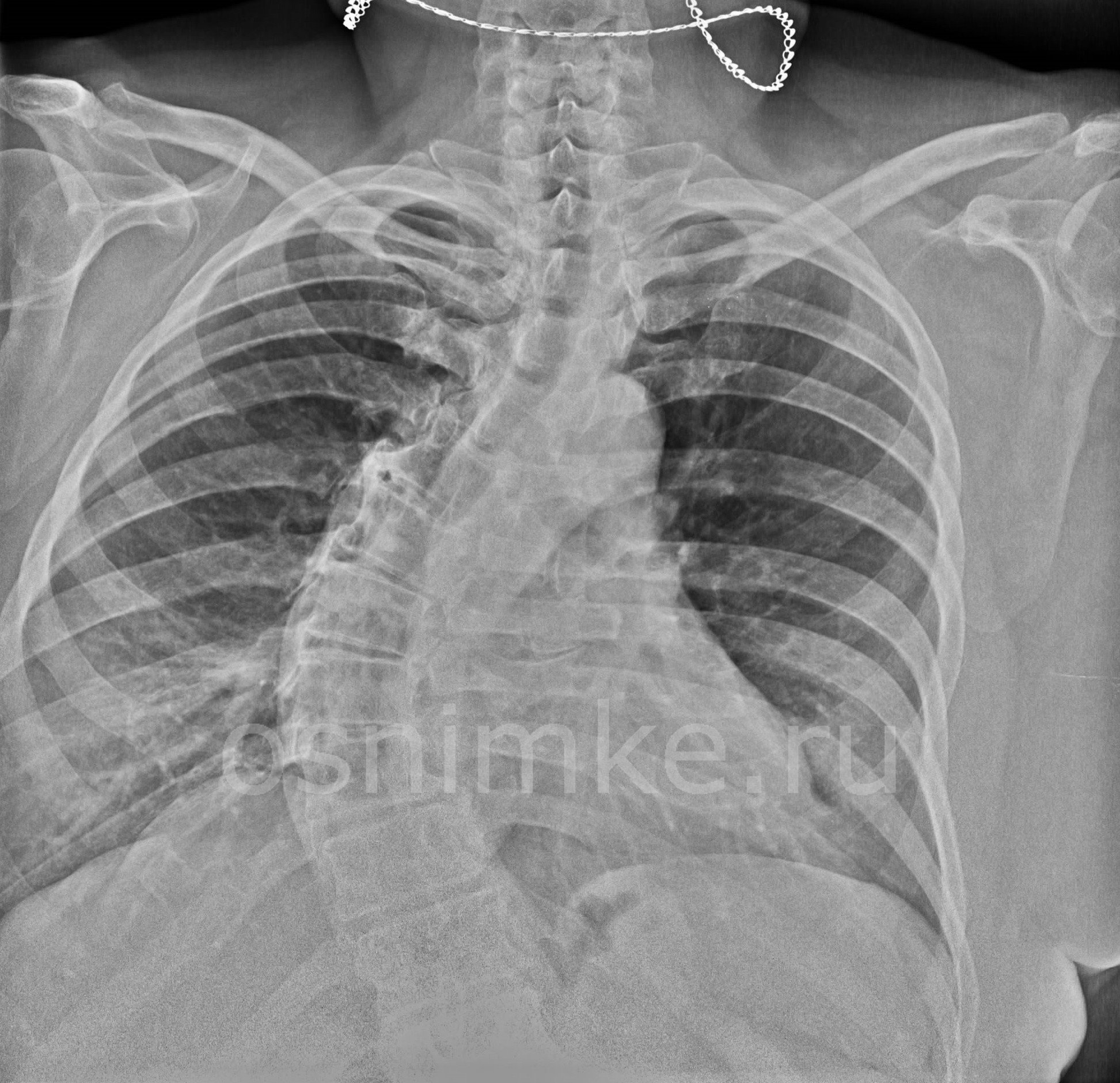
Рентгеновское исследование грудного отдела позвоночника делают в следующих случаях:
- при врождённых аномалиях позвоночного столба, например, расщепление или сращение позвонков;
- при перенесённых травмах позвоночного столба и спинного мозга, например, полученных в результате падения с высоты, при ДТП;
- в результате приобретённых деформаций;
- при прогрессировании дистрофических изменений позвоночного столба;
- если есть подозрение на наличие опухоли;
- при воспалительных процессах.
Рентгенографии грудного отдела позвоночника достаточно, чтобы увидеть патологию и поставить диагноз. При необходимости прицельного исследования медики назначают исследование с контрастным веществом, а иногда прибегают к магнитно-резонансной томографии.
Например, деформации позвоночного столба может визуализировать стандартная процедура рентгена, проведённая классическим плёночным или цифровым способом. А вот чтобы диагностировать опухолевое новообразование понадобится компьютерная или магнитно-резонансная томография.


Рентген назначают людям старше сорока лет, когда грудной отдел позвоночника становится подверженным возрастным изменениям. Но в исключительных случаях исследование проводится и молодым пациентам. Врачи дадут направление на рентген грудного отдела при таких жалобах:
- боли в спине, тяжесть;
- болезненность в верхних конечностях;
- получение механической травмы;
- онемение пальцев рук;
- боль в груди в области лопаток, усиливающаяся при глубоком вдохе;
- болезненность в рёбрах, которая отмечается при повороте тела, наклонах;
- при деформации позвоночного столба, которая видна невооружённым глазом;
- с целью послеоперационного мониторинга грудного отдела позвоночника.
Рентгеновское исследование пояснично-крестцового отдела: показания и особенности
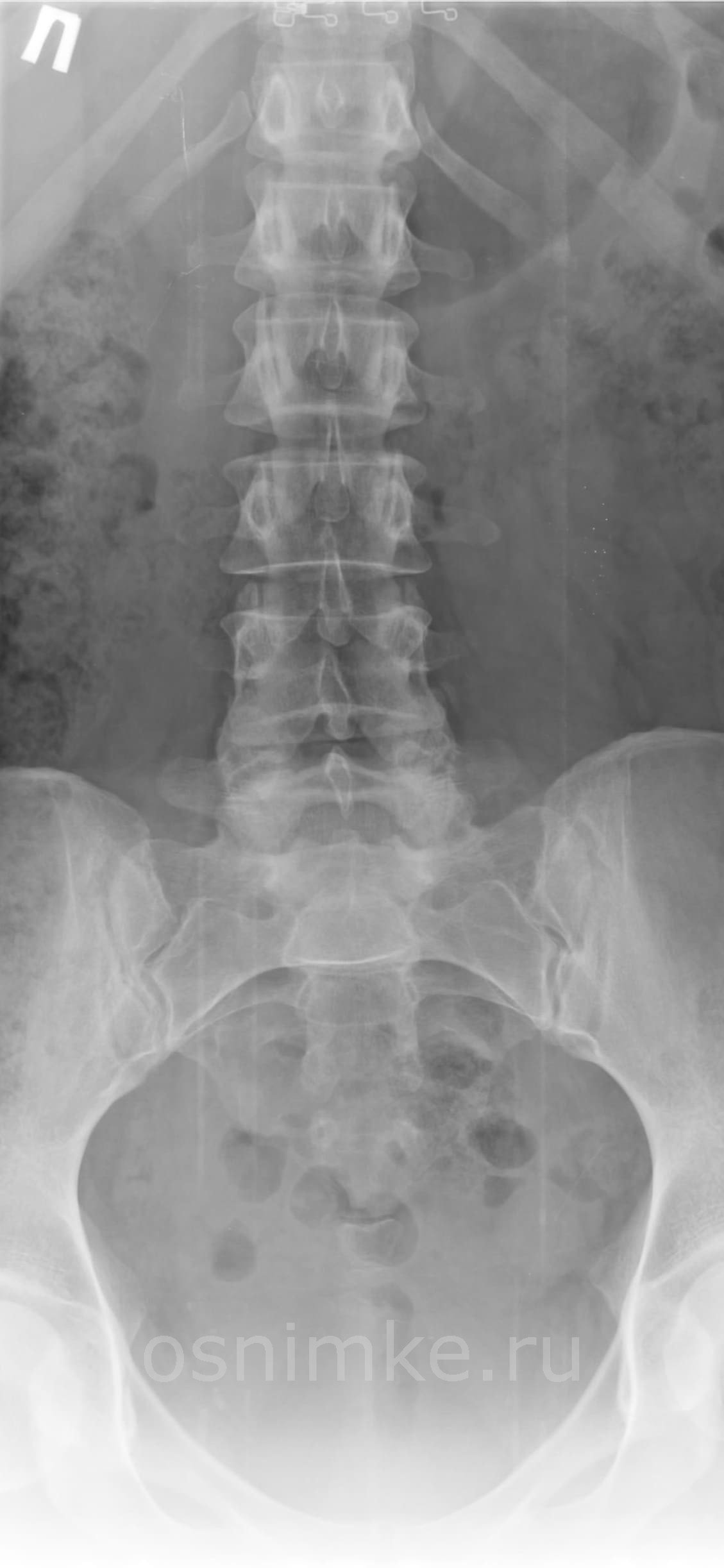
Исследование пояснично-крестцовой области позвоночного столба проводят по следующим показаниям:
- при наличии боли в пояснице, в области копчика;
- при чувстве онемения нижних конечностей;
- при искривлении позвоночника в области поясницы;
- если есть подозрение на протрузию позвоночника;
- при постоянной слабости;
- если появились осложнения после травмы;
- в качестве предоперационной или послеоперационной диагностики;
- при врождённых патологиях этого отдела позвоночного столба.
Недостаток проведения рентгенограммы заключается в том, что нет возможности детально обследовать связки и мышцы. Часто причина боли в пояснице — это мышечные патологии и при нормальном рентгеновском снимке боль все равно не исчезает. Это и указывает на то, что причину искать нужно в другой сфере.
Противопоказания к рентгеновскому исследованию

Рентгеновское исследование не является вредным для человеческого организма, но его не рекомендуют следующим категориям пациентов:
- женщинам во время беременности;
- при невозможности больного находиться в недвижимом положении;
- при высокой степени ожирения, ведь рентгеновские лучи могут нечётко отражаться и давать некачественные снимки.
В остальных случаях рентгеновское исследование проводят, причём делают это исключительно по показаниям. Ценной будет диагностика переломов и патологических изменений позвонков.
Положительные и отрицательные стороны
Рентген имеет сильные и слабые стороны. К однозначным плюсам рентгеновского исследования относят следующие особенности:
- рентген намного дешевле, нежели КТ или МРТ;
- процедура выполняется быстро и не требует специальной подготовки;
- рентген доступен в любом поликлиническом учреждении, больнице;
- снимки позвоночника позволяют отлично визуализировать возникшие патологии, деформации;
- есть возможность исследования позвоночника в двух проекциях для точной диагностики.
Недостатки заключаются в следующем:
- низкая разрешающая способность, пропускает мелкие дефекты;
- невозможность проведения у беременных;
- проблемы с визуализацией мягких тканей.
Учитывая эти особенности, врачи могут назначить альтернативное исследование, которое будет более информативным. Например, КТ или МРТ показывают грыжу межпозвоночных дисков на ранней стадии, а рентген даёт лишь косвенные признаки наличия грыжевого выпирания — обезыствление фиброзного кольца, уменьшение расстояния между позвонками и т. д.
Плюсом рентгена по сравнению с МРТ является то, что его делают пациентам с кардиостимуляторами. КТ обеспечивает большую лучевую нагрузку, нежели рентген, что тоже нужно учитывать при проведении исследования.
Подготовка к рентгену
Рентген спины проводится без особой подготовки — пациенту необходимо снять с себя металлические предметы и выполнять дальнейшие указание персонала.
Перед тем как пройти рентген, медики посоветуют отказаться от продуктов, вызывающих газообразование, а женщинам с подозрением на беременность — сделать тест.
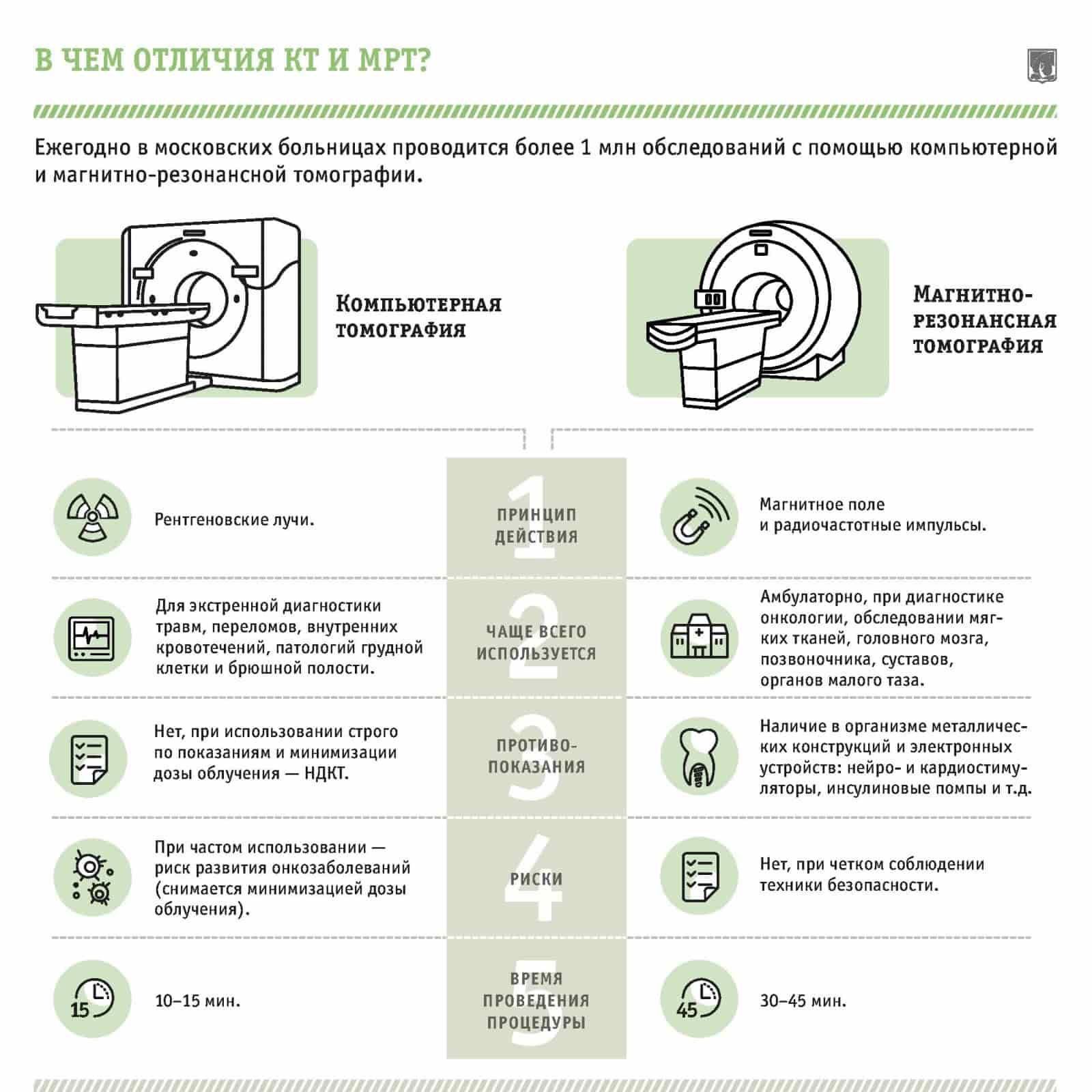
Как проходит процедура
Рентгеновское исследование спины проходит без длительной предварительной подготовки. Пациенту требуется прийти в назначенное время в диагностический центр с направлением на исследование, где указано, какая зона требует диагностики.
Пациента кладут на специальный стол либо к экрану, в зависимости от устройства аппарата. Процедура занимает несколько секунд — в течение времени требуется задержать дыхание и не двигаться, чтобы снимок получился качественный. После команды лаборанта можно одеваться.
Результаты, после того как сделают рентген, передают либо пациенту, либо лечащему врачу.
Где проводится исследование, какова стоимость и как часто делают рентген
Рентген позвоночника делают либо в поликлинике, либо в диагностическом центре. Гораздо важнее, чтобы снимок был правильно расшифрован, поэтому даже после полученного заключения от специалиста центра не лишним будет проконсультироваться с лечащим врачом или местным рентгенологом клиники, направившей на исследование.










Стоимость рентгена варьируется. В Москве исследование можно сделать в диагностических центрах от 1500 до 6000 рублей, в зависимости от аппарата, дозы облучения и требуемых зон исследования. Не сильно отличаются цены и в других регионах России.
Делать рентген можно по необходимости, но не превышая рекомендуемую годовую дозу облучения 5 мЗВ.
Выездной рентген на дому
Мало кто слышал о том, что рентгеновское исследование делают на дому. Тем не менее, если пациент не может быть доставлен в клинику, есть возможность воспользоваться портативным аппаратом и сделать рентген дома.
Переносные аппараты ранее не имели достаточной мощности, поэтому появился миф о том, что показывает рентген в домашних условиях плохо и обязательно нужно делать его в клинике.
Сегодня аппараты способны даже конкурировать с громоздкими установками — они ничуть не хуже стандартных больничных аппаратов. Вес такой установки минимален — около 15 килограмм, работает от сети в 220 В и доставляется к кровати больного.
Рентгеновское исследование позвоночного столба — эффективная процедура для визуализации патологий. Установить диагноз своевременно чрезвычайно важно, поскольку консервативная терапия наилучшие результаты даёт только в начальной стадии развития патологии.
Операции на позвоночнике проводить опасно — они не всегда приносят желаемый результат, имеют длительный период восстановления и являются дорогими видами хирургического вмешательства. Избежать хирургии поможет только своевременная диагностика рентгеновским способом.
Видео
Читайте также:


