Рентген шейный отдел позвоночника дети норма
IV. Особенности строения шейного отдела позвоночника у детей
Знание особенностей строения и биомеханики шейного отдела позвоночника у детей – ключ к пониманию лучевой картины и, соответственно, уменьшению диагностических ошибок.
Мы предполагаем, что большинство описанных ниже особенностей являются основой обеспечения высокой подвижности, эластичности и прочности этой части тела ребенка.
Физиологическая гипермобильность второго шейного позвонка (рис. 4.1–4.4)
Клиновидная форма тел шейных позвонков (рис. 4.1)
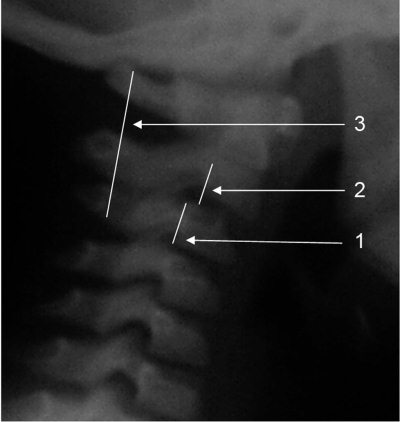
Рис. 4.1. Спондилограмма здорового ребенка 6 лет.
1. Клиновидная деформация тела CIII.
2. Физиологическая гипермобильность CII (псевдолюксация).
3. Линия Swischuk касается основания остистого отростка CII (объяснения см. рис. 4.2
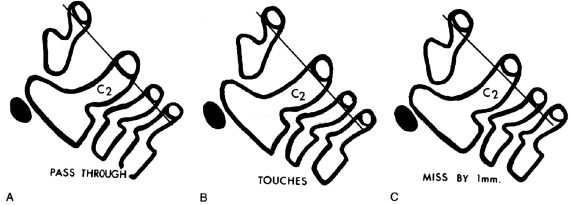
1. Тело CII смещено кпереди.
2. Перелом дуги CII.
3. Основание остистого отростка CII смещено кзади от линии Swischuk более чем на 2 мм
Широкий сустав Крювелье (рис. 4.5–4.6)
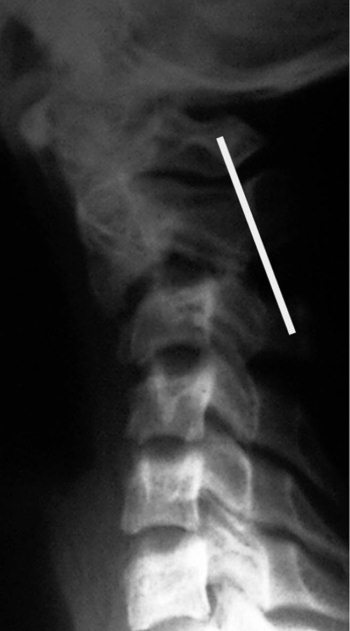
Рис. 4.4. Истинный травматический передний вывих CII у ребенка 16 лет. Линия Swischuk не нарушена (дуга CII не сломана). Имеется разобщение суставных поверхностей CII–CIII. Смещение CII кпереди и вниз на Vi тела CIII
При обнаружении пороков развития с нестабильностью CI–CII или воспалительных процессов в этой области величину SAC необходимо уточнять по КТ, так как она может уменьшаться за счет гипертрофии связок зубовидного отростка. SAC может быть увеличено при пороках за счет spina bifida posterior CI, что является нередкой аномалией, компенсирующей ширину позвоночного канала и не нарушающей стабильности в атланто-аксиальном сочленении.
Необходимо учитывать не только абсолютную величину сустава Крювелье, но и ее увеличение на функциональных рентгенограммах, дельта не более 2 мм. Атланто-аксиальное сочленение не обеспечивает сгибание в шее, и переднезадний люфт в этом суставе должен быть минимален.
Псевдоперелом Джефферсона (рис. 4. 7)
Определяется на трансоральных рентгенограммах как выстояние суставных площадок атланта (до 6 мм) над суставными площадками аксиса. Типичный рентгенологический феномен у детей до 4 лет, но встречается и до 7-летнего возраста [9]. Связан с отсутствием окостенения латеральных поверхностей суставных фасеток CII.
Ядро окостенения верхушки зубовидного отростка (рис. 4. 7)
Визуализируется отдельно от тела у 26 % детей от 6 до 8 лет, что может имитировать перелом [2, 3].
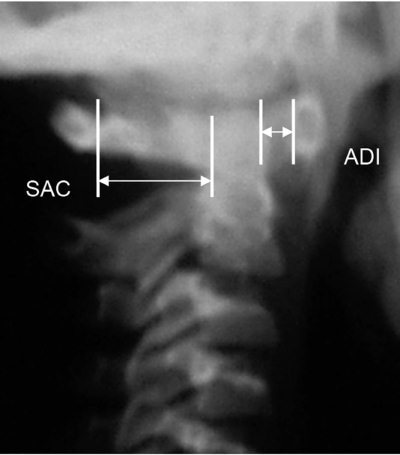
Рис. 4.5. Боковая рентгенограмма шейного отдела позвоночника здорового ребенка 8 лет. Широкое переднее атланто-дентальное расстояние – ADI (сустав Крювелье) вариант нормы. Широкое заднее атланто-дентальное расстояние – SAC. ADI + зубовидный отросток SAC. Позвоночный канал резко сужен. ADI + зубовидный отросток занимают резервное пространство для спинного мозга – правило Still нарушено
Отсутствие лордоза у детей до 16 лет (рис. 4.8)
Закладка шейного лордоза, как и остальных сагиттальных изгибов позвоночника, происходит во внутриутробном периоде. Возрастной рентгенологической нормы для детей не существует.
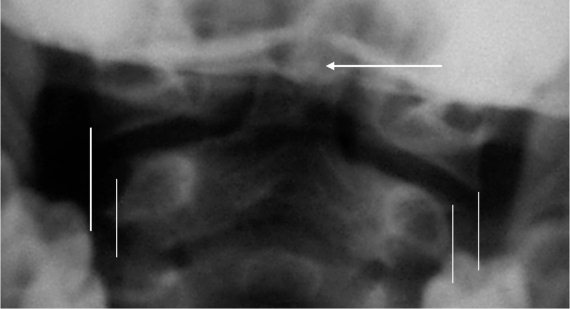
Рис. 4.7. Трансоральная рентгенограмма здорового ребенка 4 лет. Вертикальными линиями ограничены видимые края суставных площадок CI и CII. Стрелкой указано отдельное ядро окостенения верхушки зубовидного отростка, расположенное в седловидной выемке основной части эпистрофея
Выпрямление сагиттального профиля шейного отдела позвоночника у взрослых является показателем патологии и чаще всего рассматривается как признак болевой контрактуры.
Отсутствие лордоза или легкое кифозирование в среднешейном отделе позвоночника обнаруживается на сагиттальных рентгенограммах в среднем положении головы у 14 % здоровых детей с 8 до 16 лет [7]. Делая заключение необходимо учитывать особенности укладки (рис 4.8 В)!
Для дифференциальной диагностики с травматическими изменениями необходимо произвести рентгенограмму с разгибанием, на которой в случае нормы лордоз восстановится.
Частичное захождение передней дуги атланта на зубовидный отросток (рис. 4.9)
Наблюдается у 20 % детей от 1 до 7 лет на рентгенограммах в боковой проекции с разгибанием [6]. Захождение может достигать 2/3 передней дуги CI. Данный феномен объясняется хрящевым строением верхушки зубовидного отростка.
Расширение интерспинального расстояния CI–CII (рис. 4.10)
Расстояние между остистыми отростками – показатель целостности связочного аппарата в шее, и в норме не должно отличаться более чем в 1,5 раза в сегменте выше или ниже исследуемого [5, 6, 7]. У детей это расстояние может резко увеличиваться между CI–CII, что является обычной рентгенологической находкой в норме [5, 7].
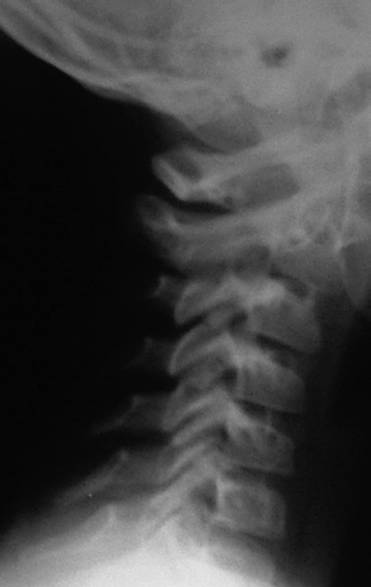
Рис. 4.8. Отсутствие лордоза у детей до 16 лет А – нормальный лордоз у подростка 14 лет.
Б – боковая рентгенограмма здорового ребенка 9 лет. Прямой сагиттальный профиль. Вариант нормы.
В – пологое кифозирование на уровне CII–CV у ребенка 6 лет. Снимок сделан лежа – видна поверхность стола, и голова наклонена вперед. Сагиттальный профиль связан с особенностью укладки
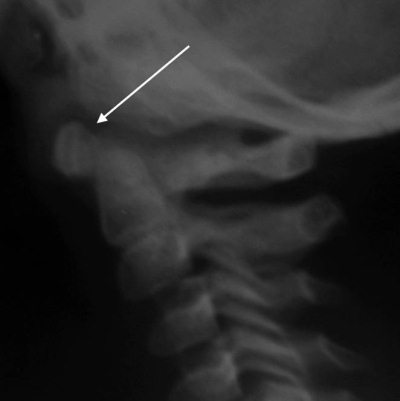
Рис. 4.9. Феномен захождения передний дуги атланта над зубовидным отростком на боковой рентгенограмме здорового ребенка 3 лет
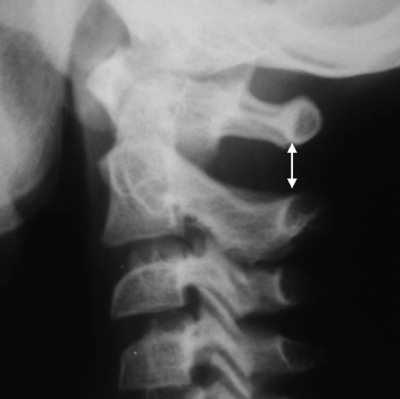
Рис. 4.11. Расширение ретрофарингеального пространства в области взрывного перелома тела CV у ребенка 15 лет (указано стрелкой)
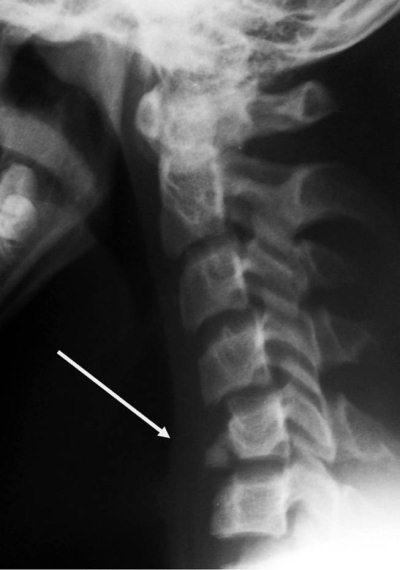
Рис. 4.10. Широкое интерспинальное расстояние CI–CII на рентгенограмме шейного отдела позвоночникам у здорового ребенка 6 лет
Тень паравертебральных тканей перед телами позвонков на боковых рентгенограммах (ретрофарингеальное пространство) – показатель кровоизлияния или отека в результате травмы (рис. 4.11).
Тень до 6 мм у детей на уровне CIII вариант нормы. Для снятия подозрения на травму необходимо повторить снимок на вдохе при разгибании шеи [7].
1. Jones E. T. Fractures of the spine / E. T. Jones, R. T. Loder, R. N. Hensinger //
Fractures in children / eds. C. A. Rockwood Jr. [et al.]. – Philadelphia, 1996. – P. 1023–1061.
2. Henrys P. Clinical review of cervical spine injuries in children / P. Henrys, D. L. Lyne, C. Lifton, G. Salciccioli // Clin. Orthop. – 1977. – N 129. – P. 172–176.
3. Bonadio W. A. Cervical spine trauma in children. General concepts, normal anatomy, radiographic evaluation / W. A. Bonadio // Am. J. Emerg. Med. – 1993. – Vol. 11. – P. 158–165.
4. Campbell’s Operative Orthopedics, 11th Edition / ed. by S. Canale, J. Beaty. – 2008. – 5512 p.
5. Lustrin E. S. Pediatric cervical spine: normal anatomy, variants, and trauma / E. S. Lustrin [et al.] // RadioGraphics. – 2003. – Vol. 23. – P. 539–560.
6. Swischuk L. Imaging of the Cervical Spine in Children. – Springer, 2004. – 141 p.
7. The Cervical Spine, 4th Edition / ed. by C. R. Clark. – Lippincott Williams and Wilkins, 2004. – 1250 p
Министерство здравоохранения Российской Федерации
Федеральное государственное бюджетное учреждение
Министерства здравоохранения Российской Федерации
Диагностика травмы шейного отдела позвоночника у детей
УДК 616.711.1-001.5-053.2-073.75
ББК 54.58+53.6
1. Мушкин А.Ю., д.м.н., профессор, главный научный сотрудник, руководитель научно-клинического центра патологии позвоночника, руководитель клиники детской хирургии и ортопедии ФГБУ "СПб НИИФ" Минздрава России
2. Ульрих Э.В., д.м.н, профессор, научный руководитель второго хирургического отделения ФГБОУ ВО "СПб ГПМУ" Минздрава России
Содержание
Список сокращений
Введение
Тема 1.
Особенности строения рентгенологической анатомии шейного отдела позвоночника у детей
Тема 2.
Повреждение спинного мозга в шейном и грудном отделах позвоночника без рентгенологического (или КТ) подтверждения травмы
Тема 3.
Клиническая диагностика травмы шейного отдела позвоночника у детей
Тема 4.
Лучевая диагностика.
Список цитируемой литературы
Тестовый контроль
Ответы
Список дополнительной литературы
ШОП – шейный отдел позвоночника
МРТ – магнитно-резонансная томография
МСКТ –мультисрезовая компьютерная томография
МPR – мультипланарная реконструкция
SCIWORA - Повреждение спинного мозга в шейном отделе позвоночника без рентгенологического (или КТ) подтверждения травмы
TSCIWORA - Повреждение спинного мозга в грудном отделе позвоночника без рентгенологического (или КТ) подтверждения травмы
3D – реконструкция – объемное изображение
NEXUS – национальное исследование по оказанию экстренной помощи в области рентгенографии
STIR – Short tau inversion recovery – инверсия –восстановление с коротким Т1 (синусового эха).
Травма позвоночника у детей составляет только 2-3% от травмы позвоночника у взрослых, а пациенты моложе 15 лет - менее 10% от взрослых с травмой спинного мозга. Согласно популяционным исследованиям, в США и Канаде повреждения спинного мозга у детей встречаются с частотой 1 : 1 000 000 в год, в то время, как у взрослых - 17 : 1 000 000. При этом травма спинного мозга без рентгенологического подтверждения (SCIWORA) составляет 1/3 всех повреждений спинного мозга у маленьких детей или 1% повреждений позвоночника (Hoffman JR) (1992) [1, 2]. Повреждения шейного отдела позвоночника не превышают 7,41 на 100 000 населения в год, что, по данным моноцентровых исследований соответствует 1,3% - 1,9% пациентов, поступивших в детские травматологические стационары [2, 3, 7].
По данным J.C.Patel et al., 2001, частота повреждений верхнего шейного, нижнего шейного отдела позвоночника или обоих составляет 52%, 28% и 7% соответственно [цит. по 3], что несколько отличается от данных Babu RA (2016), зарегистрировавшему травму верхнего шейного отдела позвоночника у 36% пациентов [10]. Дети страдают от атлантоаксиальных травм в 2,5 раза чаще, чем взрослые [9], при этом в возрасте до 11 лет превалируют переломы зубовидного отростка, встретившиеся, по данным McGrory, в 10 из 39 наблюдений повреждений шеи, в то время, как у подростков 11-15 лет - только в 7 из 104 таких случаев. У более старших детей, как и у взрослых, чаще встречается травма субаксиального отдела. P. Viccellio et al. (2001) отмечает переломы нижних шейных позвонков (C5-C7) в структуре повреждений шейного отдела у детей в 45,9% [8], Babu RA (2016) - в 63% при соотношении мальчиков и девочек 6:1 [10]. Самые частые причины повреждений позвоночника и спинного мозга - авто и мото- катастрофы, кататравма и спортивная травма [11]: падения являются причиной травм шейного отдела позвоночника в 18% - 30% случаев у детей младшей возрастной группы ( 8 лет).
Стандартные лечебные алгоритмы, используемые при травме шеи у взрослых, невозможно создать для детей в связи с тем, что не удается накопить достаточный по количеству клинический материал [3, 4, 5, 6]. Лечение детей с травмой шейного отдела позвоночника не всегда проводится своевременно и адекватно по следующим причинам:
1. клиническая картина повреждения часто не отражает его тяжести, нередко завуалирована сочетанными повреждениями внутренних органов или скелета;
2. отсутствует настороженность врачей первичного звена в связи с недостаточной подготовкой и редкой встречаемостью травмы;
3. неосведомленность врачей о возможностях современной вертебрологии, особенно в аспекте повреждений атлантоаксиальной области у детей младше 8 – 10 лет.
Особенности рентгенологической анатомии шейного отдела позвоночника у детей
Знание особенностей строения шейного отдела позвоночника у детей является ключом точной диагностики. Повышенная эластичность связок, лишенные дегенеративных изменений диски и дугоотросчатые суставы, очевидно, прекрасно адаптируют ребенка к подвижному, с большим количеством незначительных травм образу жизни без тяжких последствий. Тем не менее, относительно тяжелая голова и слабость мышечного аппарата играют ключевую роль в возникновении повреждений шеи при высокой кинетической энергии воздействия.

1. Тело СII смещено кпереди;
2. Перелом ножек СII;
3. Основание остистого отростка СII смещено кзади от линии Swischuk более чем на 2 мм.
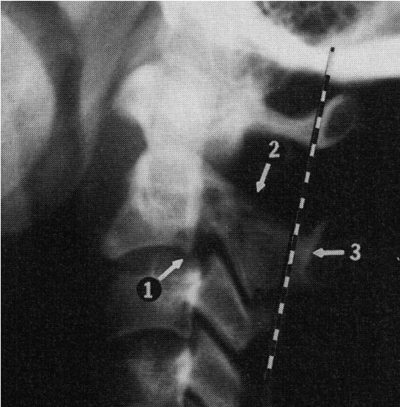
Рис. 4 Боковая рентгенограмма шейного отдела позвоночника ребенка со сдавлением спинного мозга. Широкое переднее атланто-дентальное расстояние - ADI (сустав Крювелье). Узкое заднее атланто-дентальное расстояние - PDI (ширина позвоночного канала).
ADI + Зуб > PDI. Правило Still нарушено. Пространство для спинного мозга резко сокращено.
Псевдоперелом Джефферсона (рис.5) определяется на трансоральных рентгенограммах как выстояние суставных площадок атланта (до 6 мм) над суставными площадками аксиса. Типичный рентгенологический феномен у детей до 4 лет может встречаться до 7 летнего возраста [21]. Связан с отсутствием окостенения латеральных поверхностей суставных фасеток CII.
Ядро окостенения верхушки зубовидного отростка (рис.5) визуализируется отдельно от тела у 26% детей от 6 до 8 лет, что может имитировать перелом [13,14l].

Рис. 5. Трансоральная рентгенограмма здорового ребенка 4 лет. Вертикальными линиями ограничены видимые края суставных площадок CI и CII. Стрелкой указано отдельное ядро окостенения верхушки зубовидного отростка, расположенное в седловидной выемке основной части эпистрофея
Отсутствие шейного лордоза у детей до 16 лет (Рис.6). Выпрямление сагиттального профиля шейного отдела позвоночника у взрослых является показателем патологии и, чаще всего, рассматривается как признак болевой контрактуры. Отсутствие лордоза или легкое кифозирование в средне-шейном отделе позвоночника обнаруживается на сагиттальных рентгенограммах в среднем положении головы у 14% здоровых детей с 8 до 16 лет. Для дифференциальной диагностики с травматическими изменениями необходимо произвести рентгенограмму с разгибанием, на которой, в случае нормы, лордоз восстановится [22, 23].

Рис.6. Боковая рентгенограмма шейного отдела позвоночника здорового ребенка 9 лет. Прямой сагиттальный профиль. Вариант нормы.
Частичное захождение передней дуги атланта на зубовидный отросток (“верхний псевдовывих”). Наблюдается у 20% детей в возрасте от 1 до 7 лет на рентгенограммах в боковой проекции с разгибанием [13]. Захождение может достигать 2/3 передней дуги CI. Данный феномен объясняется хрящевым строением верхушки зубовидного отростка (Рис. 7).
Рис. 7 Феномен захождения передний дуги атланта над зубовидным отростком на боковой рентгенограмме здорового ребенка 3 лет.
Расширение интерспинального расстояния CI- CII. Расстояние между остистыми отростками - показатель целостности связочного аппарата в шее, в норме не должно отличаться более чем в 1,5 раза в сегменте выше или ниже исследуемого [24]. У детей это расстояние может резко увеличиваться между СI-CII и является обычной рентгенологической находкой в норме [25](Рис. 8).

Рис. 8 Широкое интерспинальное расстояние СI-CII на рентгенограмме шейного отдела позвоночника у здорового ребенка 6 лет.
Тень паравертебральных тканей перед телами позвонков на боковых рентгенограммах (ретрофарингеальное пространство) - показатель кровоизлияния или отека в результате травмы. Тень до 6 мм у детей на уровне СIII - вариант нормы. Для исключения травмы необходимо повторить снимок на вдохе при разгибании шеи.
Дата добавления: 2019-03-09 ; просмотров: 211 ;
Заболевания шеи приносят дискомфорт, сильную боль, а иногда могут привести к серьезным проблемам. Для изучения состояния шеи и ее структуры одним из информативных и простых методов диагностики является рентген.
Назначение и преимущества рентгена

Рентген – это эффективная диагностика состояния и оценки шейного отдела позвоночника
Шейный отдел позвоночника является самым мобильным. Подвижность помогает выполнять движения головой в стороны, делать повороты и наклоны. Поперечные артерии располагаются в отростках шейных позвонков. Они принимают участие в кровоснабжении мозга, мозжечка. Сдавливание позвоночной артерии происходит в результате образования грыж или нестабильности в данном отделе.
При патологиях шейного отдела происходит нарушение венозного оттока. На фоне этого возможно кратковременное повышение не только внутриушного, но и внутричерепного давления.
Рентген – основной метод диагностики заболеваний опорно-двигательного аппарата.
Исследование твердых тканей проводится с помощью рентгеновского аппарата. Его действие основано на проникновение рентгеновских лучей сквозь плотные ткани.
Основные показания к исследованию шейного отдела позвоночника:
- Болезненные ощущения в области шеи.
- Частые головные боли и головокружение без видимой причины.
- Травма шеи.
- Нарушение походки.
- Артрит.
- Искривление позвоночного столба.
Если появляются боли в голове или при наклоне в сторону, то необходимо обязательно обратиться к врачу. Если болевые ощущения отдают в область груди или живот, то врач может назначить рентген шейно-грудного отдела позвоночника. В данном случае диагностическая процедура может проводиться в 2 или 3 проекциях.
Исследование также может назначаться при подозрении на шейный или грудной остеохондроз, при изменении позвонковой структуры, образовании межпозвоночной грыжи, раздражении шейных дисков, врожденных патологиях позвоночника.
С помощью рентгена можно выявить злокачественные и доброкачественные новообразования, воспалительный процесс.
Полезное видео — В чем причина остеохондроза:
Рентген относится к инструментальным методам исследования, который имеет как достоинства, так и недостатки. Данный метод диагностики позволяет увидеть смещение позвонков, костные образования, а также определить расстояние между позвоночными структурами. К тому же это недорогой и простой метод исследования, в отличие от других инструментальных методов.
Определить возможные изменения в межпозвонковых дисках и мягких тканях с помощью рентгена невозможно. Для этого применяют другие методы диагностики – компьютерную или магнитно-резонансную томографию. Рентген не позволяет сделать послойные снимки, и изображение всех тканей получается суммарное. К тому же рентгеновские лучи негативно влияют на организм, и часто делать рентген запрещается.

Процедура рентгена шейного отдела позвоночника
Подготавливаться к проведению рентгенографии шейного отдела позвоночника не нужно. Если планируется выполнение рентгена шейно-грудного отдела, то необходимо очистить кишечник. Пациент должен в течение 3 дней соблюдать диету и не употреблять продукты, повышающие газообразование. Исследование выполняется на пустой желудок.
Непосредственно перед процедурой необходимо снять одежду до пояса. При наличии украшений, их также попросят снять.
В некоторых медицинских учреждениях могут дать больничный халат. Это объясняется тем, что на одежде могут присутствовать металлические пуговицы, молнии и застежки, что препятствует нормальному проведению исследования. Далее пациент должен прислониться необходимой для исследования частью тела к аппарату и плотно прижаться. Лаборант покажет, как правильно стать и поворачиваться для получения изображений различной проекции.
При исследовании шейной области врач может сделать 2 снимка в двух проекциях: боковой и передней.
Дополнительно могут применяться функциональные пробы, т.е. выполнение процедуры при максимальном сгибании и разгибании шеи. Результаты можно узнать на этот же день.
Расшифровка снимка: норма и возможные патологии

Снимок шейного отдела позвоночника
В норме позвоночник человека незначительно выгнут вперед. Благодаря рентгенографии можно выявить остеохондроз первой или второй стадии, переломы, вывихи.
Данный метод исследования позволяет выявить следующие патологии шейного отдела позвоночника:
- Аномалии развития. Из врожденных патологий шейного отдела выделяют аномалию Киммерле. Для нее характерно наличие дополнительного костного образования в области первого шейного позвонка. При этом позвоночная артерия сдавливается между шейным позвонком и костным образованием.
- Межпозвонковые грыжи. На рентгеновском снимке отчетливо обнаружить межпозвоночную грыжу не удастся, но можно увидеть косвенные признаки выпадения диска. Тогда для уточнения диагноза врач может назначить выполнение МРТ.
- Артрит. Для этой патологии характерно появление крючковатых новообразований, а также симптомы поражения кровеносных сосудов.
- Первичные опухоли и метастазы. На снимке можно определить смещение позвонков и их деформацию. Кроме того, наблюдаются тени разной четкости и интенсивности, область распада костной ткани.
- Миелопатии. Это заболевания шейного отдела позвоночника при повреждении спинного мозга. Данная патология вызывает болевые ощущения не только в шее, но и при движении головой. Нередко боль распространяется в область плеч и рук.
- Шейный радикулит. Развитие патологии происходит при поражении корешков спинномозговых нервов. Проявляется радикулит жгучей и режущей болью, которая иррадирует в лопатки, плечи, руки. Больного беспокоят головные боли в области затылка и темени.
- Спондилез. Для спондилеза шейного отдела позвоночника характерно разрушение межпозвоночных дисков, на фоне чего позвоночник утрачивает гибкость. В ответ на это образуются костные наросты для компенсации утраты амортизационных свойств.
- Остеопороз. Данная патология характеризуется уменьшением плотности кости за счет разрушения костной ткани. Развивается остеопороз при нарушении метаболизма фосфора и кальция. Для этого заболевания характерна боль и слабость в конечностях, тахикардия, судороги в ногах.
- Шейный лордоз. Это заболевание, для которого характерно увеличение физиологического изгиба шеи вперед. Может возникнуть после перенесенных заболеваний позвоночника. Усиление изгиба происходит постепенно, в результате чего меняется осанка: можно отметить выдвинутую вперед и низко посаженную голову.
- Кифоз. При данной патологии деформируется шейный отдел, в результате позвоночник приобретает дугообразную форму, и изогнут назад. Это отчетливо можно проследить на рентгеновских снимках.
- При остеохондрозе первой степени на рентгенограмме высота межпозвонковой щели снижается на расстоянии, не превышающем 1/3 тела позвонка, а при второй степени патологии данный сегмент уменьшается до половины тела позвонка.
Рентген: противопоказания к исследованию

Рентген является эффективной диагностикой, но имеет некоторые ограничения, которые нужно знать
Рентгенография не проводится беременным женщинам из-за негативного влияния на плод. Нежелательно выполнять исследование при грудном вскармливании, так излучение может накапливаться в молоке. Если все же необходимо сделать рентген, то после процедуры следует сцедить молоко.
Нельзя проводить рентген, если накануне выполнялось исследование с помощью бария. В этом случае снимок получится неточным. Рекомендуется подождать несколько суток, чтобы остатки контрастного вещества вывелись из организма.
При сильном ожирении рентгенография не проводится. Это не является противопоказанием, но большой вес может повлиять на качество снимков и результат будет неинформативным.
Слишком часто проводить исследование запрещается, так как высока вероятность чрезмерного облучения организма.
Детям рентген проводится только в том случае, если ребенок может неподвижно находиться в течение некоторого времени. В противном случае снимки получаются неточными. Детям младше 14 лет данная процедура назначается по строгим показаниям, когда нет возможности заменить другими методами обследования – УЗИ или МРТ.
При проведении рентгена маленьким детям в кабинете разрешается присутствовать одному из родителей. Мама или папа надевает на себя свинцовый фартук, который защищает от облучения некоторые органы.
Приступая к разработке этого практически не изученного раздела клинической рентгенологии, мы в какой-то мере даже не предполагали, что у детей, оставшихся в живых после родовых повреждений, рентгеновские находки могут быть так часты и достаточно выражены. Действительность превзошла наши ожидания, и опыт работы показал, что практический врач вполне в состоянии овладеть всей этой рентгеновской симптоматикой и успешно использовать ее в повседневной работе.
В обычных случаях мы с этой целью производили рентгеновское исследование шейного отдела позвоночника в двух стандартных проекциях - прямой и боковой. Методика исследования позвоночника у взрослых представлена во многих руководствах, и мы остановимся здесь лишь на некоторых особенностях исследования позвоночника у наших маленьких пациентов. Следует отметить, что получение качественных рентгенограмм у новорожденных и детей младшего возраста зачастую представляет большие трудности. Как мы упоминали, все рентгеновские исследования проводятся у таких детей только по четким показаниям и с учетом требований противолучевой защиты. Количество снимков строго лимитируется.
Для рентгенографии в прямой проекции больной укладывался на спину так, чтобы голова и шея находились в одной плоскости, перпендикулярной к плоскости кассеты. Голова умеренно отводилась кзади подкладыванием под шею небольшого ватного валика. Для фиксации головы маленьких пациентов приходилось прибегать к помощи санитарки или матери, так как общепринятые фиксаторы нередко пугают маленьких детей. Расстояние от рентгеновской трубки до пленки во всех случаях было одним и тем же - 80 см. Снимки производились при очень коротких экспозициях, с центрацией на уровне средних шейных позвонков. Режим генерирования лучей и экспозиция выбирались индивидуально в зависимости от возраста ребенка.
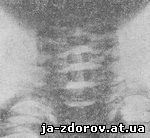
Рис. 28. Рентгенограмма шейного отдела позвоночника ребенка Б., 6 мес., в прямой проекции.

Рис. 29. Рентгенограмма двух верхних шейных позвонков ребенка К., 11 мес., через открытый рот.
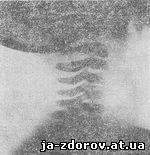
Рис. 30. Рентгенограмма шейного отдела позвоночника ребенка К., 5 мес., в боковой проекции.
Основное требование при производстве бокового снимка - срединно-сагиттальная плоскость головы и шеи должна быть строго параллельна плоскости кассеты. Для этого приходится подкладывать под голову ватный валик, равный высоте плеча. Наибольшую сложность представляет фиксация исследуемого в этом положении. Центральный рентгеновский луч, так же как и при производстве прямого снимка, направляется на уровень третьего-четвертого позвонков. На боковой рентгенограмме обычно хорошо прослеживаются все шейные позвонки (рис. 30).
Учитывая сложность укладки маленьких пациентов, мы пользовались для получения боковых снимков и латероположением, т. е. больной остается на спине, пучок рентгеновских лучей направляется в горизонтальной плоскости, параллельно столу. Трудность заключается в том, что на рентгеновских аппаратах нет приспособлений для фиксации кассеты в вертикальном положении. Поэтому мы вынуждены были сконструировать вертикальный кассетодержатель для снимков позвоночника в боковой проекции в латероположении.
При этих условиях получение рентгенограмм у новорожденных значительно облегчается. Нам иногда удавалось производить снимок во время сна ребенка, что позволяет выполнить исследование в спокойной обстановке и гарантирует получение качественных рентгенограмм. Приходится учитывать и особенности маленьких пациентов - нередко состояние больного и наличие родовой травмы ограничивали возможности изменений положения пациента.
При исследовании детей с натальными травмами и их последствиями мы столкнулись с трудностями и другого рода: обычная методика рентгенографии в двух стандартных проекциях не всегда решала диагностические задачи. Особенно большие сложности наблюдались при описании снимков у детей первого года жизни, так как позвонки у них представлены отдельными ядрами окостенения тел, дуг и отростков.
По боковым рентгенограммам шейного отдела позвоночника, произведенным в горизонтальном положении, трудно судить о состоянии позвоночника, особенно для изучения функции сочленений. Поэтому во всех случаях, когда позволяли возраст и состояние больного, мы рентгенографировали позвоночник в вертикальном положении пациента, стоя или сидя. Практически вертикальные боковые снимки удавалось получить даже у очень маленьких детей. Выполнение снимков в вертикальном положении дает и еще одно преимущество. Так, нередко возникает подозрение о сочетанном поражении головного и спинного мозга и приходится рентгенографировать не только позвоночник, но и череп. В таких случаях на одной пленке удается получить изображение и черепа, и шейного отдела позвоночника (рис. 31), что позволяет сокращать количество снимков и снижать лучевую нагрузку. Качество снимков, сделанных при вертикальном положении больного, намного лучше.
Для правильной интерпретации рентгенограмм у детей с родовыми травмами большое значение имеет анатоморентгенологическая оценка состояния шейного отдела позвоночника в так называемых функциональных положениях с учетом возрастной нормы.
О ценности функционального рентгенологического исследования в положении сгибания и разгибания у взрослых имеется значительная литература (И. Л. Тагер, И. С. Мазо, 1965, 1970; Р. К. Бурлаченко, 1966; Л. Д. Линденбратен, Н. Б. Пудова, 1969; Zeitler, Markuskе, 1962; Markuskе, 1971). Указаний о функциональном исследовании шейного отдела позвоночника у детей раннего возраста при натальных травмах в литературе нет.
При изучении этого вопроса важно учитывать, что в положении максимального сгибания шейный лордоз у детей старше 1 года исправляется и иногда переходит в кифоз. Шейный лордоз у детей до 1 года выражен слабо. Тело каждого вышележащего позвонка несколько наклоняется и смещается вперед относительно тела нижележащего позвонка. Взаимосочленяющиеся суставные отростки сдвигаются до половины длины суставных фасеток. Дуги и остистые отростки веерообразно расходятся, отдаляясь друг от друга на расстояние, допускаемое натянутыми желтыми и межостистыми связками (Д. Надь) (рис. 32). В положении максимального разгибания шейный лордоз достигает своей наибольшей величины. Тело каждого вышележащего позвонка несколько отодвигается кзади относительно нижележащего, а взаимосочленяющиеся суставные отростки надвигаются друг на друга (рис. 32, б).
Читайте также:


