Ребенок упал на попу и болит шея

Потеря сознания — даже неполная — является признаком черепно-мозговой травмы. Если ребенок после падения испытывает слабость, плохо координируется в пространстве или не совсем понимает, что происходит, стоит обратиться к врачу, чтобы исключить тяжелые повреждения.
Срочно обратитесь за медицинской помощью, если вы заметили, что из ушей, носа или рта ребенка вытекает прозрачная жидкость. Это может быть спинномозговая жидкость, которая окружает головной и спинной мозг.
Серьезный удар головой может стать причиной разрыву кровеносных сосудов или смещению мозга внутри черепа, что может привести к выделению спинномозговой жидкости. Это может также сопровождаться головной болью, ухудшением зрения или слуха.
Закрытые черепно-мозговые травмы чреваты большими проблемами, если их не диагностировать вовремя и не принять необходимые меры.
Существует несколько разновидностей переломов костей черепа. Один из самых серьезных — перелом основания черепа. Существует несколько способов его определить.
Если после падения или удара головой у ребенка появились синяки вокруг глаз и за ушами, то вы можете подозревать у него перелом основания черепа, который требует немедленного медицинского вмешательства.
После травм и падений вам необходимо следить за тем, как дышит ваш ребенок. Например, его дыхание может стать более частым или более поверхностным. Также оно может остановиться на 10-20 секунд или превратиться в сильные глубокие вдохи, как будто ребенок задыхается. Если вы заметили, что после падения ребенок стал дышать как-то странно, лучше позвоните в экстренные службы, опишите ситуацию и проконсультируйтесь насчет ваших дальнейших действий.
Зрачки разного размера являются тревожным признаком черепно-мозговой травмы. Если один или оба зрачка увеличены в размерах, вам необходимо срочно обратиться к врачу.
Обратите внимание на то, что некоторые люди с рождения имеют разные зрачки, что не является симптомом никаких серьезных подтверждений (однако, вы бы, наверное, сразу заметили такую особенность у своего ребенка).
Трудности с координацией или равновесием после падения могут указывать на сотрясение мозга. И хотя сотрясение мозга не считается серьезной травмой, к ней не стоит относиться халатно. Большую опасность здесь представляет синдром повторного сотрясения, который может возникнуть при получении повторной черепно-мозговой травмы, когда организм еще не оправился от первой.
Если вы подозреваете, что у вашего ребенка сотрясение мозга, вам стоит проконсультироваться с врачом и следить за состоянием ребенка и другими серьезными симптомами, которые могут возникнуть.
Утомляемость, сонливость и тяжелые пробуждения после падения также могут говорить о возможной травме или сотрясении. Следите за появлением других симптомов и проконсультируйтесь с врачом, если заметите изменения в состоянии ребенка.
Как правило сонливость сопровождается другими признаками травмы, а потому, если ваш малыш просто устает быстрее, чем обычно, то это может говорить о том, что он устал и перенервничал. Боль, страх, плач и переживания аккумулируются в сильный и утомительный стресс, а потому, если вы не наблюдаете никаких других тревожных симптомов, то нет ничего страшного в том, чтобы дать ребенку немного поспать и отдохнуть.
Если после падения ваш ребенок непрерывно и безутешно рыдает на протяжении трех часов (!), это может стать поводом для обращения к врачу. Даже если внешне вы не видите никаких изменений, но ребенок продолжает плакать, то лучше попросить врача осмотреть его на предмет скрытых повреждений.
Рвота, случившаяся сразу после падения, не должна вас пугать, особенно, если ребенок сильно перенервничал, плачет или склонен к морской болезни. Однако, если эпизоды рвоты продолжаются на протяжении 6-12 часов после падения, это может свидетельствовать о травме.
Если рвота дополняется слабостью, головокружением, ухудшением зрения, учащением пульса, потерей сознания, бледностью и болями, лучше безотлагательно обратиться за медицинской помощью.
Судорожный приступ нередко встречается у детей, получивших черепно-мозговую травму. Самое важное, за чем стоит следить во время приступа — это за тем, чтобы дыхательные пути ребенка были свободны. Приступы могут быть разными, но чаще всего они проявляются в виде конвульсий, дрожи по всему телу, падения и потери контроля над естественными отправлениями.
Во время приступа у ребенка может быть стеклянный взгляд (без потери сознания) и спазмы мышц лица. Если после падения у ребенка случился судорожный приступ, обратитесь к врачу, чтобы он проверил, нет ли у ребенка эпилепсии, и выписал лекарства, которые помогут предотвратить приступы.
Если полученная после падения открытая рана не перестает кровоточить пять или десять минут спустя после того, как вы сделали давящую повязку, или если вы просто видите, что рана очень глубокая или большая, это повод обратиться за медицинской помощью. Если раны, которые не перестают кровоточить, находятся на лице или шее ребенка, это дополнительный признак того, что ему необходима помощь специалистов.
В ожидании врача вы можете продолжать поддерживать легкое давление на рану при помощи бинта или чистой тканевой повязки. Не стоит давать ребенку ибупрофен и препараты на его основе для снижения боли, потому что он может усилить кровотечение.
Это может показаться вам странным, но шишка — это хороший знак. Если на голове у ребенка вздулась шишка, то, скорее всего, это значит, что у него нет никаких внутричерепных повреждений. Если ребенок быстро успокоился после падения, то просто возьмите что-нибудь холодное из морозилки и приложите к месту ушиба. Да, шишки могут выглядеть пугающе, но в подавляющем большинстве случаев в них нет ничего страшного.
Продолжайте наблюдать за тревожными симптомами, которые могут возникнуть в течении ближайших 24 часов, и обратитесь к врачу в случае ухудшения состояния ребенка.
Если место ушиба припухло и увеличилось в объемах, вам снова может помочь пакет замороженного горошка. Нередко припухлость сопровождается появлением синяка, который болезненно реагирует на прикосновения. Припухлость и синяки могут образоваться практически на любой части тела и в большинстве случаев не являются поводом для беспокойства.
Однако если припухлость или синяк долго не проходят и вызывают острую боль при прикосновении, вы можете заподозрить перелом, а это уже достаточный повод для того, чтобы обратиться к врачу за более точной диагностикой.
Согласно данным Американской академии педиатрии, переломы являются самыми распространенными травмами у детей младше шести лет. Переломы не всегда легко определить, однако важно помнить о следующих признаках.
Если на месте ушиба образовалось припухлость и/или синяк, к которым больно прикасаться, если подвижность ограничена (например, не сгибается палец) или привычные движения вызывают сильную боль, вам необходимо обратиться за медицинской помощью.
Да, родительская интуиция существует, и если ваш ребенок упал или ударился, вы можете их применить. Даже если вы не наблюдаете никаких серьезных симптомов, однако вам кажется, что что-то не так, и ваш ребенок странно себя ведет, то лучше обратиться к специалисту, чтобы развеять сомнения. Или если, несмотря на синяки и слезы, вы видите, что с ребенком все в порядке, возможно, не стоит чересчур волноваться и лишний раз ездить в травмпункт.
Все дети разные, и вы знаете своего ребенка лучше, чем кто-либо. А потому — будьте внимательны, пристально следите за его состоянием и настроением, и все будет хорошо.
Дети по своей природе очень любознательны. Процесс знакомства с окружающим миром часто сопровождается падениями, при которых может быть травмирован копчик. Не стоит относиться к подобной травме, как к досадной случайности и игнорировать боль и прочую симптоматику. При ушибах копчика важно правильно оказать ребенку первую помощь, чтобы снизить вероятность развития неблагоприятных последствий и осложнений.
Опасность ушиба копчика у ребенка
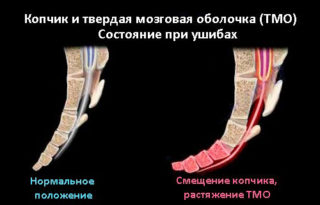
Если игнорировать симптомы повреждения копчика и не начать своевременное лечение, такие травмы в будущем могут иметь достаточно серьезные последствия. Болевой синдром, приобретающий хронический характер, устранить не так просто.
Кроме хронической болезненности области копчика возможно развитие следующих негативных последствий:
- повреждения спинного мозга, которые приведут к нарушению работы головного мозга;
- смещение и разрушение позвонков хребта и шеи, провоцирующее нарушение работы всего опорно-двигательного аппарата;
- смещение спинномозговой жидкости, что приводит к натяжению спинного мозга, повреждению сосудов и нервных окончаний;
- повреждение мягких тканей в районе копчика, провоцирующее нагноение ушибленного места и развитие воспалительного процесса, который может распространиться на рядом расположенные внутренние органы.
Главная опасность травмы, когда ребенок упал на копчик, заключается в том, что боль может проявиться не сразу. О падении или ушибе малыш может не рассказать родителям, а на следующий день достаточно сложно самостоятельно определить причину болезненности и своевременно приступить к лечению.
Симптомы и признаки ушиба копчика
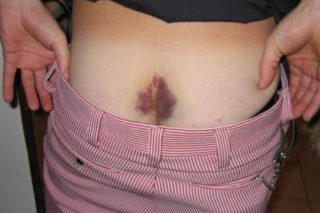
К основным симптомам ушиба копчиковой кости относятся:
- ноющие боли, отдающие в область ягодиц, промежности и заднюю поверхность бедра;
- повышение интенсивности болевого синдрома при движении, наклонах, вставании и длительном сидении;
- гиперемия копчиковой зоны;
- припухлость и отечность травмированной области;
- повышение локальной температуры;
- покраснение кожных покровов в месте удара;
- образование гематом, синяков и ссадин.
Интенсивность проявления симптоматики зависит от степени тяжести травмы и силы удара. Зачастую признаки легких ушибов копчика исчезают через 2-3 дня при условии грамотно проведенной доврачебной помощи.
К какому врачу обращаться
Если боль при ушибе копчиковой кости сопровождается образованием обширной гематомы, припухлостью и отеком, необходимо обратиться с ребенком к врачу. Диагностированием и лечением подобных травм занимается травматолог или ортопед.
На приеме производится визуальный осмотр и пальпация области ушиба. Ребенку необходимо постараться точно объяснить свои ощущения и рассказать о причине травмы и времени происшествия.
Специалист может назначить дополнительные исследования крови и мочи, а также рентгенографию. Снимок необходим при подозрении на вывих или перелом копчика. Боль в этом случае очень сильная и беспокоит ребенка практически постоянно даже в состоянии покоя.
На основании полученных результатов врач определит степень тяжести травмы и назначит необходимое лечение.
Первая помощь при ушибе копчика
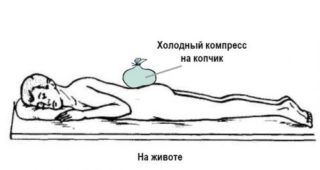
Правильно и своевременно оказанная доврачебная помощь позволит свести к минимуму вероятность развития негативных последствий подобной травмы.
Если ребенок ударился копчиком, необходимо:
- Раздеть малыша и уложить его на живот, обеспечить неподвижность поврежденной области.
- Приложить холод. Можно воспользоваться мягкой тканью, смоченной в холодной воде. Менять компрессы необходимо по мере нагревания салфетки. Ни в коем случае нельзя использовать лед из морозилки. Такой холод может спровоцировать развитие заболеваний органов мочеполовой системы.
- Дать обезболивающее и противовоспалительное средство в разрешенной ребенку дозировке.
Когда боль стихнет, малышу можно разрешить перевернуться на спину. Нельзя укладывать ребенка на мягкую поверхность. Для этого лучше подойдет пол или жесткая кровать.
Если ребенок продолжает жаловаться на боль в области копчика, наблюдаются проблемы с дефекацией и болевой синдром в районе живота, необходимо обязательно обратиться к врачу.
Методы терапии
Лечение ушиба копчика при падении у ребенка без смещения и перелома проводится консервативным методом. Прежде всего рекомендуют ограничить подвижность и прикладывать к травмированному участку холодные компрессы.
После снижения интенсивности боли врачи рекомендуют заниматься с ребенком лечебной физкультурой и посещать физиотерапевтические процедуры: магнитотерапию и электрофорез.
Если на снимке выявлен вывих, перелом или отделение части копчиковой кости, лечение проводится путем хирургического вмешательства, в ходе которого производится сопоставление костных отломков или удаление фрагментов копчика.
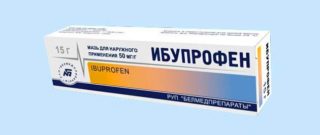
При ушибах копчика используются нестероидные противовоспалительные мази и гели, снимающие отечность и боль: Индометацин, Диклофенак, Ибупрофен. Такие препараты улучшают кровообращение, препятствуют расширению кровоподтека и способствуют скорейшему заживлению. Мази с согревающим эффектом разрешено использовать не ранее, чем через неделю после ушиба.
Используются также мази анестезирующего действия: Траумель и Долобене Гель, мази на основе календулы, ромашки, арники. Эти средства позволяют нормализовать кровообращение в области ушиба и снизить вероятность возникновения уплотнений.
Если ребенка беспокоит сильная боль, врач назначает применение анальгетиков в форме таблеток, внутримышечных уколов или ректальных свечей. Основными обезболивающими и противовоспалительными средствами для детей являются препараты на основе Парацетамола и Ибупрофена.

Если при осмотре врач не обнаружил перелом или вывих копчиковой кости, лечение может проводиться в домашних условиях. Пациенту рекомендуется соблюдать постельный режим и ограничить двигательную активность. Если переносить травму на ногах, это может усугубить состояние ребенка и спровоцировать развитие хронической боли.
Для лечения ушиба часто используются рецепты народной медицины, перед применением которых все же требуется консультация врача. Довольно популярными средствами являются:
- Подорожник. Свежие листья необходимо промыть и просушить, затем приложить на травмированную область и закрепить сверху повязкой.
- Полынь. Листья промыть, измельчить и отжать из них сок. Полученной жидкостью необходимо натирать травмированное место.
- Лук. Головку репчатого лука измельчить в блендере. Полученную кашицу нанести тонким слоем на пораженный участок, накрыть пленкой и зафиксировать сверху повязкой. Можно использовать отвар из луковой шелухи. Марлевый компресс с такой жидкостью ставится несколько раз в течение дня и на ночь.
- Картофель. Сырой корнеплод натереть на мелкой терке. Так же, как и луковая, картофельная кашица наносится тонким слоем на место травмы, накрывается пленкой и повязкой.
- Мед и уксус. Компоненты смешать в равных пропорциях до получения однородной массы. Мазь наносится на место ушиба, покрывается пленкой и фиксируется бинтом или пластырем.
Использование вышеперечисленных народных средств допускается только при легкой степени ушиба копчика. С более серьезными травмами нужно непременно обратиться к врачу. Применение компрессов и настоек не принесет желаемого результата, если повреждены внутренние органы.
Нельзя нагревать поврежденное место. Горячие ванны, теплые грелки или слишком теплое одеяло могут привести к возникновению воспалительных процессов. Это же касается всевозможных спиртовых растирок и непрофессионального массажа.
Возможные осложнения и последствия
Отсутствие болевых ощущений еще не означает, что ребенок выздоровел. Повреждения копчика опасны своими последствиями, которые могут проявиться в будущем. Боль в копчике может возобновиться даже спустя недели и месяцы после травмы.

К наиболее распространенным осложнениям относятся:
- Кокцигодиния. Патология сопровождается периодическим появлением боли через месяцы и годы после ушиба. Возникновение болезненности обусловлено повреждением нервных окончаний в районе копчика. Длительное сидение, езда на велосипеде провоцируют сильную нестерпимую боль. Зачастую болевой синдром возникает в районе половых органов и в момент дефекации.
- Гематомы. Инкапсулированные кровоподтеки на месте ушиба требуют удаления путем хирургического вмешательства.
- Дегенеративные изменения. Патологии в месте соединения копчика с крестцом особенно опасны для девочек, которым впоследствии предстоит беременность. В процессе родов копчиковая кость отодвигается назад, чтобы облегчить прохождение ребенка по родовым путям. Нарушение подвижности кости препятствует этому естественному процессу.
Повреждение мягких тканей, нарушение целостности кровеносных сосудов, воспалительные процессы, нагноение места ушиба и защемление нервов могут также привести к потере двигательной активности, инвалидности и даже летальному исходу.
Родителям нельзя игнорировать жалобы ребенка на боль в области копчика. Простая на первый взгляд травма может привести к серьезным осложнениям. Легкие ушибы разрешается лечить в домашних условиях. При выполнении всех рекомендаций врача и положительном настрое, полное выздоровление наступает достаточно быстро.

Боль в шее после падения может беспокоить от нескольких дней до нескольких недель, все зависит от сложности травмы. Повреждение хотя бы одной структуры шейного отдела позвоночника нарушает функционирование всех его составляющих.
Как давно у вас этот болевой синдром?
- Несколько дней (25%, 687)
Всего проголосовавших: 2 704
- Почему после падения болит шея
- Что делать от боли
- Криотерапия для лечения
- О чем говорит тупая и режущая боль в шее
- Когда нужно срочно обращаться к врачу
- Топ лекарств для устранения боли, обезболивающие
- Как лечится хроническая боль
- Сколько заживают различные травмы
- Профилактические меры для того, чтобы не было боли
- Список диагностических мероприятий при боли
Почему после падения болит шея

Интенсивность боли в шее после удара зависит от степени травматического повреждения.
Чаще всего диагностируется:
- Растяжение связок. Болевые ощущения локализуются в задней части шеи, их интенсивность возрастает при попытке осуществить движения. Параллельно с этим появляется дискомфорт в горле, онемение затылочной области, общая слабость, спазмы в плечах.
- Хлыстовые травмы. Провоцировать могут аварии, спортивные занятия, ныряние в воду. Повреждаются суставы или диски, появляется неврологическая симптоматика (проблемы со сном и засыпанием, головокружения, ограниченность двигательной активности).
- Смещение шейных позвонков. Больной жалуется на боль в голове и шее, иррадиирующую в плечо и ключицу, сонливость, слабость, онемение верхних конечностей. В тяжелых случаях травма может вызвать сотрясение головного мозга и повреждение спинного.
- Перелом позвонка. Возникает чаще при неправильном прыжке в воду. Состояние требует оказания немедленной помощи, ведь может привести к инвалидности. У больного диагностируется головокружение, чувство тошноты, паралич рук, слабость мышечных волокон, тремор, нарушение дыхания, проблемы с речью.
Болеть может и в том случае, если шея пострадала от удара и образовалась гематома.
Для установления причины болевых ощущений и определения диагноза врач должен провести полное обследование пациента. Только в таком случае ему удастся назначить адекватную схему лечения.

Что делать от боли
Лечебная тактика зависит от причины болевого синдрома в шее. При травмах шейного отдела позвоночника оправданным считается проведение лечебных блокад, но только при отсутствии эффекта от обычной терапии.
Используются с этой целью такие препараты как Лидокаин, Новокаин, Кортизон. Если следовать рекомендациям и совмещать инъекции с физиотерапевтическими процедурами в течение месяца, продолжительность положительного эффекта увеличивается.
Учитывая интенсивность боли и наличие жалоб на головокружение, рекомендовано:
- применение шейного бандажа или корсета;
- прохождение курса медикаментозной терапии нестероидными противовоспалительными, анальгетиками, гормонами;
- мануальная терапия;
- кинезиотейпирование;
- лечебная гимнастика;
- иглоукалывание;
- остеопатия.
Криотерапия для лечения
Использование холода в лечебных целях влияет на тонус мышц, снижается уровень их напряжения. Криотерапия стимулирует активизацию всех процессов организма, прежде всего, наблюдается сужение сосудов.
Замедляется кровообращение, ткани лучше наполняются кислородом и питательными веществами. Благодаря этому происходит замедление метаболизма, организм пытается защитить себя от потери тепла.
После этого кровеносные сосуды резко расширяются, провоцируя ускорение всех химических реакций, которые способствуют активизации резервных возможностей организма человека. Он начинает интенсивно продуцировать анальгетики и противовоспалительные вещества, уменьшаются проявления боли и мышечного напряжения.
О чем говорит тупая и режущая боль в шее
Болит шея – распространенный симптом у людей, страдающих заболеваниями опорно-двигательного аппарата. Для диагностики обращаются к терапевту, направляющему человека к узким специалистам после лабораторно-инструментальных тестов. Лечение зависит от диагноза, самочувствия и возраста пострадавшего.

Чтобы устранить недостатки, выполняют следующие методы:
- делают упражнения каждый день с помощью ЛФК, йоги, пилатеса;
- занимаются плаванием;
- покупают ортопедическую подушку и матрас, повторяющие физиологические изгибы тела.

Если негативное ощущение приобрело острый характер, специалист заподозрит отклонение, приводящее к развитию осложнений без своевременного выявления:
- Воспалительная патология суставов. Артрит, артроз – дисфункции, формирующиеся после 45 лет. Постепенно суставная полость уменьшается, снижается количество синовиальной жидкости, на костях образуются наросты. Они сдавливают нервные окончания. Кровь хуже циркулирует в очаге поражения, что приводит к деформации, атрофии.
- Прострел. Так называется состояние, при котором образуется мышечная боль при продолжительном нахождении на сквозняке.
- Мышечные спазмы. У детей появляются по причине чрезмерного повышения температуры свыше 38,5 градусов. Это приводит к судорогам. У взрослых признаки формируются при физическом перенапряжении.
- Инфекционно-воспалительные патологии. Рядом с нижней челюстью располагаются лимфоузлы. Когда через них проходят инфекционные агенты, активизируется иммунная система. Лимфоузлы увеличиваются в размерах, неприятное ощущение отдает в переднюю часть шеи. Они уменьшаются после антибиотикотерапии.
- Искривление позвоночника. Развивается из-за постоянно неправильного положения тела в пространстве, врожденных дефектов, ношения неудобного рюкзака или сумки. Появляется асимметрия, вызывающая невралгию. В осложненных случаях формируется сколиоз.
- Остеохондроз. Это истончение межпозвоночных дисков, приводящее к невралгии. Отдача происходит в руки, плечи. Чем меньше становится диск, тем выше риск обездвиживания, онемения, неврологических реакций.
- Грыжа. Трещины, повреждение межпозвоночных дисков вызывают острую болезненность. Тяжело вставать, садиться, передвигаться. Люди склонны к серьезным деформациям позвонков, приводящим к нарушению двигательной активности.
- Травмы. В мягких тканях (мышцы, связки, сухожилия) образуются разрывы, растяжения. Кости подвержены переломам, трещинам. Появляются при случайных падениях, ударах, ушибах.
- Сосудистые нарушения. Часто патология развивается в венах по причине тромбофлебита. Если у пациента нарушение свертывающей системы, возможен тромбоз. В результате закупорки мелких капилляров формируется онемение.
Это часть причин, вызывающих негативный признак. Даже если человек не уверен в природе воспалительного процесса, рекомендуется обратиться к врачу. Диагностикой занимается терапевт, ортопед, невролог, кардиолог, флеболог, хирург.
Терапию может проводить сразу несколько врачей. Например, при наличии остеохондроза обращаются к ортопеду. Если состояние усугубляется, оперативное вмешательство проводит хирург.
Когда нужно срочно обращаться к врачу
С некоторыми состояниями пациент может справиться дома. Для этого понадобятся лекарства, физиопроцедуры, народные методы. При серьезных случаях сразу обращаются к врачу, стоят у него на учете.
Существует набор симптомов, при которых обязательно посещение терапевта или травматолога, чтобы исключить риск осложнений:
- температура выше критических пределов, которая не опускается после употребления жаропонижающего, длится более 4 дней;
- механические травмы, повреждения (от небольших растяжений, заканчивая переломами);
- сильная ответная реакция, с которой не справляется обезболивающее местного или системного действия;
- отсутствие возможности совершить движения, даже самые простые;
- скованность суставов;
- периодически появляющийся дискомфорт, не проходящий самостоятельно;
- наружное или внутреннее кровотечение;
- резкое ухудшение самочувствия, потеря сознания;
- продолжительное отсутствие эффективности применяемой терапии;
- появление негативных влияний от лекарств, которые прописывает специалист;
- ухудшение зрения, вызванное нарушениями в позвоночнике;
- онемение конечностей;
- нарушение двигательной активности.
Когда пациент придет к терапевту, он проведет общий осмотр. Если нужно, советуют лабораторно-инструментальные методы обследования. Лучше своевременно обнаружить отклонения, чем дождаться последствий развивающихся отклонений. Если их устранить на ранней стадии, возможно исключение рецидива.
Топ лекарств для устранения боли, обезболивающие
Выделяют основные формы анальгетических или иных препаратов, устраняющих неприятное чувство в шее. Их употребляют по рекомендации врача.
Для некоторых из них нужен рецепт, без которого в аптеке препарат не продадут:
- Кеторолак. Это сильный анальгетик, его действие намного выше нестероидных противовоспалительных веществ. Пьют капсулы, вкалывают растворы. Действие происходит за счет блокировки передачи нервного импульса в центр головного мозга. Вызывает много негативных реакций, усиливающихся при продолжительном употреблении.
- Нимесулид, Найз. Анальгетики, по силе уступающие Кеторолу, Кеторолаку. Они имеют меньшее количество побочных влияний, устраняют дефекты на продолжительное время. Применяются в форме капсул, инъекций, порошков.
- Лорноксикам. По действию сравним с Нимесулидом. Это неселективный ингибитор циклооксигеназы, устраняющий болевой синдром. Сильно влияет на ЖКТ, вызывая диспепсию, рвоту, язвенные образования и другие симптомы. Пьют таблетки, делают инъекции. Вторая форма предпочтительнее при заболеваниях ЖКТ или в случае сильной болезненности.
- Диклофенак. Это нестероидное противовоспалительное средство, не влияющее токсично на организм. Инъекции применяют редко, в основном рекомендуют пероральное употребление. Подкожное введение запрещено, только внутримышечное. Диклофенак выпускают в мазях, наносимых местно. Это снижает количество побочных реакций.
- Баралгин. Это анальгетик, расслабляющий мышечные ткани. Эффективен при остеохондрозе, перенапряжении. Чаще употребляют в форме таблеток. Инъекции показаны при поражениях крайней степени, когда пероральные формы не действуют.
- Спазмалгон. Спазмолитик, в форме таблеток. Обладает менее выраженным эффектом, чем НПВС, ингибиторы циклооксигеназы. Зато и меньшим числом побочных эффектов.
- Аспирин. Болеутоляющее на основе ацетилсалициловой кислоты. Негативно влияет на слизистую оболочку ЖКТ, вызывая поражение. Помогает при головной и шейной патологии, снижает температуру. Чтобы исключить риск воспаления пищеварительного тракта, Аспирин запивают молоком. Это предотвращает язвенные образования.
- Анальгин. Пероральные капсулы, содержащие метамизол натрия. Это НПВС, дополнительно снижающее температуру тела, устраняющее спазмы. Имеет низкую цену, небольшое число побочных эффектов.
- Нурофен. Анальгетическое, противовоспалительное, жаропонижающее средство. Применяется при отклонениях, вызванных воспалительным процессом ЛОР-органов, суставов. Если дискомфорт сильный, лекарство не поможет.
- Новиган. Анальгетик на основе фенпивериния бромида, ибупрофена. Устраняет повышенное напряжение мышечной ткани, воспаление. Рекомендуют при болевом синдроме, вызванном напряжением. Кратковременно устраняет негативные ощущения при заболеваниях суставов, нервов.
Если синдром локализуется только в одном очаге, рекомендованы местные препараты – гели, мази, крема, действующие в области нанесения. Используют Некст Актив-гель, Быструмгель, Вольтарен, Фастум-гель, Диклак, Финалгон. 
Они имеют показания и противопоказания к применению. Могут вызвать побочные эффекты. Поэтому без разрешения их лучше не применять. Особенно это касается средств, в составе которых есть гормоны или НПВС.
Часто развивается аллергическая реакция в виде сыпи, зуда, жжения, покраснения. При длительном применении они приводят к атрофии, некрозу кожи.
Как лечится хроническая боль
Обезболивающие препараты на время снимают симптомы.
Проводят комплексное лечение, состоящее из консервативных методов:
- Физические упражнения. Используют ЛФК, йогу, пилатес, плавание. Запрещен тяжелый спорт, он приведет к чрезмерной нагрузке, недопустимой для больного. При разумной активности усиливается тонус, стимулируется кровообращение.
- Физиопроцедуры. Советуют электрофорез, магнитотерапию, инфракрасное излучение. Методы расслабляют отделы, находящиеся в спазме. Улучшают местный кровоток в очаге использования прибора. Если через кровь поступает большой объем питательных компонентов, усиливается метаболизм и регенерация травмированных клеток.
- Массаж. Процедуру выполняет клиницист, прошедший специализированные курсы. Массаж делают 1 раз в 6 месяцев, если наблюдается хроническая патология. При наличии обострений обращаются к остеопату.
Реже требуется хирургическое вмешательство. Оно показано в ситуациях, когда консервативные способы не помогают, болезнь прогрессирует.

После операции повторно возникает дискомфорт, но по причине заживления швов.
Сколько заживают различные травмы
Заживление зависит от возраста. Для молодых людей требуется короткое время. Если человек пожилой, может пройти много месяцев, прежде чем воспалительные процессы стихнут.
Выделяют другие факторы, влияющие на заживление после травмы:
- функция иммунной системы;
- наличие дополнительных заболеваний, замедляющих процесс (сахарный диабет, атеросклероз);
- употребление разных лекарств;
- степень поражения участков тела (маленькие травмы заживают быстро, обширные – до нескольких месяцев).
Если произошел небольшой ушиб, растяжение, потребуется 7-10 дней, чтобы ткань полностью восстановились. При трещинах, закрытых переломах нужно от 1 недели до 3 месяцев. Если перелом открытый, сопровождается осложнениями, может потребоваться более 3 месяцев. 
Профилактические меры для того, чтобы не было боли
Люди задумываются, что сделать, чтобы не возникало дискомфорта в опорно-двигательном аппарате.
Рекомендуется придерживаться следующих рекомендаций, разработанных клиницистами, тренерами:
- несколько раз в неделю заниматься физическими упражнениями, направленными на тонизирование и расслабление мышц;
- употреблять поливитаминные комплексы, правильно питаться, чтобы элементы поступали внутрь организма;
- гулять под открытыми солнечными лучами, это приводит к выработке витамина D кожными покровами(он укрепляет мышцы, кости, зубы);
- заниматься плаванием для общего укрепления;
- ежегодно проходить профилактический осмотр в поликлинике или больнице, сдавать лабораторно-инструментальные исследования для своевременного обнаружения болезни, отклонения функции внутренних органов на ранней стадии;
- использовать лекарства по назначению, избегать самолечения;
- придерживаться рекомендаций по лечению, все способы используют в строгой дозировке, указанным курсом;
- каждые 6 месяцев проходить курс массажа;
- если определена хроническая дисфункция, каждые 6 месяцев проходят курс физиопроцедур;
- посещать санатории с проведением процедур оздоровления (грязевые ванны, парафинотерапия);
- проходить лечебный курс в соляной пещере, там содержится много минералов, которые проникают в организм через дыхательную систему, кожу.
Профилактика не сможет полностью устранить риск развития болезни, но значительно снизит его.
Список диагностических мероприятий при боли
Когда человек приходит на прием, проводят общий осмотр. Дополнительно собирают список жалоб со слов, чтобы предположить наличие болезни.
Для определения диагноза назначают следующие диагностические тесты:
- Общеклинический анализ крови. В биологической жидкости обнаруживают концентрацию эритроцитов, лейкоцитов, тромбоцитов, факторов свертываемости. По анализу невозможно поставить диагноз. Зато можно предположить отклонение функции внутренних органов по изменению состава крови.
- Коагулограмма. Применяется для людей, входящих в группу риска по развитию отклонений сердечно-сосудистой системы. Измеряют количество тромбоцитов, факторов свертываемости. Диагностируют склонность к тромбозу, тромбофлебиту.
- Ангиография. В кровь вводится контраст, проверяя эндотелий через рентген-аппарат. На снимках видны участки воспаления, кровоизлияния. Выявляют сужение просвета, мешающее нормальному кровообращению. Например, при ишемической болезни.
- Рентгенография. На снимках определяют участки повреждений костей. Ищут мелкие трещины, переломы. Определяют участки остеохондроза, межпозвоночной грыжи.
- МРТ. Исследование применяют, когда предыдущие тесты не дали результатов. На экране появляется послойное изображение органов. Выявляют деформации костей, сухожилий, суставов, связок, мышц, нервов. Диагностируют даже незначительные отклонения, нераспознаваемые другими аппаратами.
Без исследований диагноз выявить невозможно. Только после их проведения применяют правильные способы. В процессе прохождения терапии и после ее завершения повторно проводят исследования, выявляя улучшения.
Если их не будет, повторно записываются на прием, меняя вид терапии. В редких случаях назначают операцию для восстановления функциональности, улучшения самочувствия.
Читайте также:


